Слайд 1Ветряная оспа у детей
Преподаватель клинических дисциплин
Никонова О.Н.
2019
Слайд 2Ветряная оспа
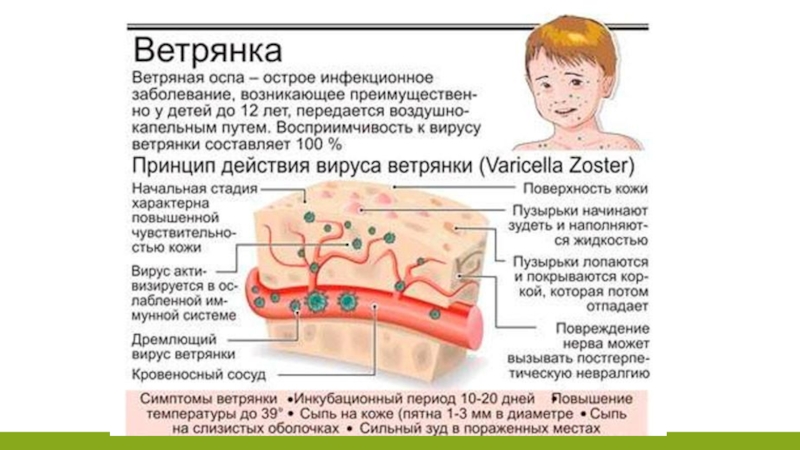
Ветряная оспа - высококонтагиозное инфекционное заболевание, вызываемое вирусом
ветряной оспы, который близок к вирусу герпеса, поражающим кожные покровы
и нервную систему. Характеризующееся появлением на коже и слизистых оболочках сыпи в виде пузырьков с прозрачным содержимым.
Возможна длительная персистенция вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Вирус ветряной оспы не устойчив в окружающей среде, обладает выраженной летучестью (способен распространяться с током воздуха на значительные расстояния: в соседние комнаты, через коридоры и лестничные площадки в другие квартиры, по вентиляционной системе с нижнего этажа на верхний).
Слайд 3Актуальность
Ветряная оспа относится к числу наиболее распространенных заболеваний в детском
возрасте. Практически все население переболевает ею в возрасте до 10-14
лет. Источником заболевания могут быть больные ветряной оспой и опоясывающим герпесом. Принято считать, что ветряная оспа - это проявление первичной инфекции в восприимчивом к вирусу организме, тогда как опоясывающий герпес представляет собой реактивацию патогенной инфекции в иммунном организме.
Механизм передачи инфекции -воздушно-капельный. При возникновении ветряной оспы в последние дни беременности возможна врожденная ветряная оспа (все случаи болезни, возникающие до 11 дней, следует считать врожденной ветряной оспой).
Заболеваемость повышается в холодное время года. Иммунитет стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А
Слайд 5Клиника
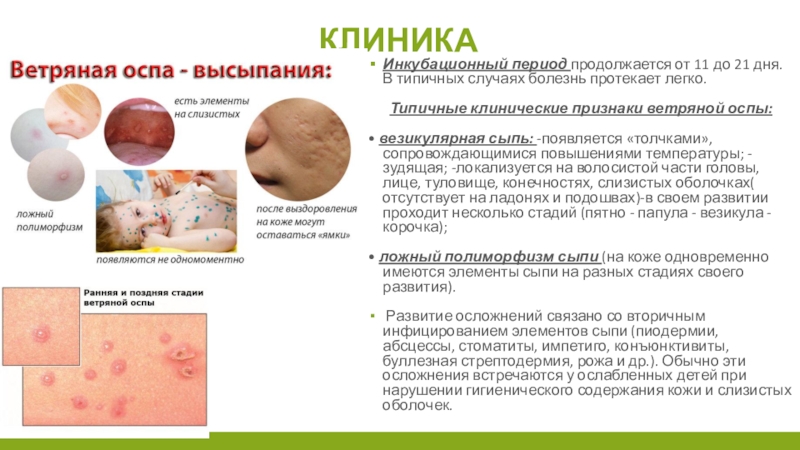
Инкубационный период продолжается от 11 до 21 дня. В типичных
случаях болезнь протекает легко.
Типичные клинические признаки ветряной оспы:
•
везикулярная сыпь: -появляется «толчками», сопровождающимися повышениями температуры; -зудящая; -локализуется на волосистой части головы, лице, туловище, конечностях, слизистых оболочках( отсутствует на ладонях и подошвах)-в своем развитии проходит несколько стадий (пятно - папула - везикула - корочка);
• ложный полиморфизм сыпи (на коже одновременно имеются элементы сыпи на разных стадиях своего развития).
Развитие осложнений связано со вторичным инфицированием элементов сыпи (пиодермии, абсцессы, стоматиты, импетиго, конъюнктивиты, буллезная стрептодермия, рожа и др.). Обычно эти осложнения встречаются у ослабленных детей при нарушении гигиенического содержания кожи и слизистых оболочек.
Слайд 6Клинические особенности
В типичных случаях разгару заболевания предшествует продромальный период длительностью
до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом.
К концу первых
суток наступает период разгара заболевания — нарастает интоксикация, появляется явственная слабость, повышается температура тела до 38-39 ℃. В этот период наиболее характерным признаком, позволяющим поставить правильный диагноз, является появление характерной пятнисто-везикулёзной сыпи.
Первые элементы локализуются на волосистой части головы и за ушами, далее происходит распространение сыпи на туловище и конечности. Характерно, что лицо поражается позже остальных частей тела. Элементы сыпи появляются сериями с интервалом 12-48 часов, каждое новое высыпание сопровождается повышением температуры тела, новые элементы появляются между старыми и их число увеличивается, что обуславливает выраженный полиморфизм высыпаний. Как только температура тела нормализуется, в течении 2-3 дней можно говорить о процессе выздоровления и окончании периода высыпаний.
Слайд 7Особенности сыпи
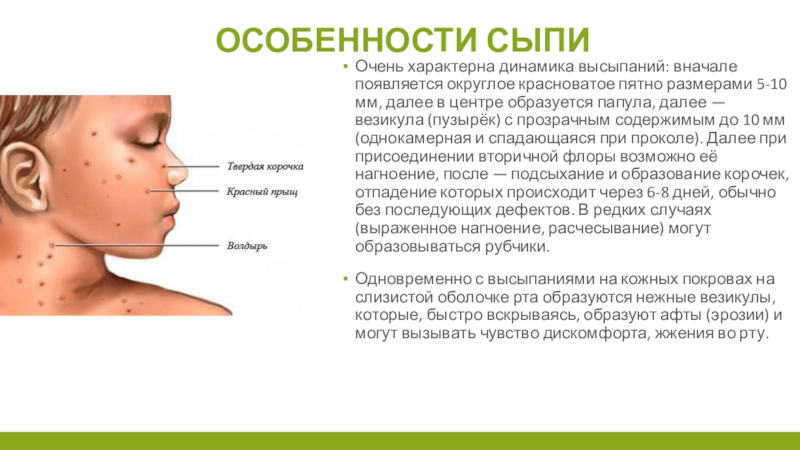
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно
размерами 5-10 мм, далее в центре образуется папула, далее —
везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Слайд 8Ветряная оспа у беременных.
Виду широкого распространения заболевания преимущественно в детском
и подростковом возрасте к моменту наступления беременности женщины оказываются в
большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание). По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина

Слайд 9Диагностика
Для специфической диагностики можно использовать выделение вируса (из ветряночных пузырьков)
и серологические методы исследования. Диагностическое значение этих методов в практической
деятельности невелико
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
общий анализ мочи (изменения редки, указывают на степень интоксикации);
биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.)

Слайд 10Лечение
Лечение заболевания в основном симптоматическое и местное (пузырьки смазывают 1%
спиртовым раствором бриллиантового зеленого или 1-2% раствором перманганата калия для
лучшего подсыхания пузырьков и предупреждения их инфицирования). Помимо антисептического и подсушивающего эффекта позволяет достоверно оценить наличие или отсутствие новых подсыпаний и период заразности);
В настоящее время доказано, что наилучший эффект удается получить при назначении противовирусных препаратов ( ацикловир, виролекс, арабинозид и др.). После перенесенной ветряной оспы остается прочный иммунитет на долгие годы. Возможно вторичное инфицирование, которое протекает в виде опоясывающего герпеса.
жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5℃ (парацетамол, ибупрофен);
противовирусные и антибактериальные глазные капли при конъюнктивите;
противоаллергические препараты при аллергическом компоненте ветрянки;
средства противовоспалительного и противомикробного действия местного действия в виде спреев и таблеток, растворов (при афтозном стоматите);
антибиотики широкого спектра действия (при нагноении элементов сыпи — присоединении вторичной бактериальной флоры и развитии осложнений).

Слайд 12Профилактика
Специфическая профилактика ветряной оспы в нашей стране проводится по желанию
родителей.
Неспецифическая - заключается в проведении комплекса мероприятий с больными
и контактными.
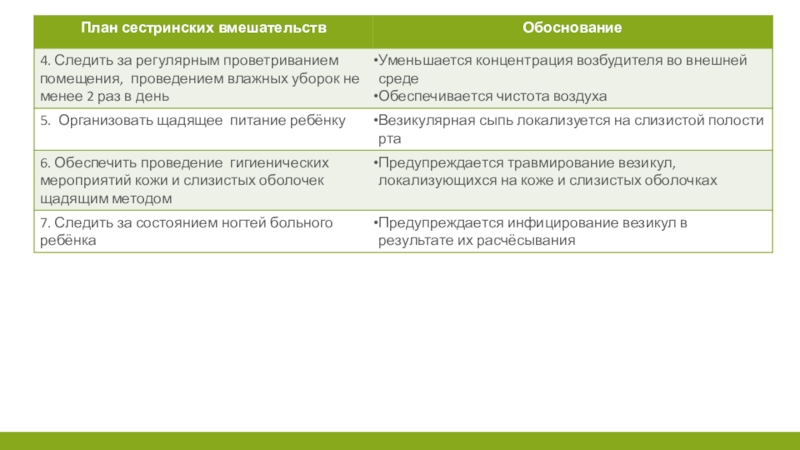
В случае госпитализации больного, его необходимо обязательно изолировать в мельцеровский бокс в связи с высокой летучестью возбудителя. Следует оберегать детей от контакта с больными простым и опоясывающим герпесом. К мерам профилактики ветряной оспы, как и любой воздушно-капельной инфекции, следует относить и частое проветривание помещений, проведение ежедневной влажной уборки, предотвращение скученности, обучение детей «дисциплине кашля». С целью повышения неспецифического иммунитета ребенка, необходимо следить за соблюдением режима, проводить закаливание, курсы витаминотерапии, осуществлять рациональное питание.
Слайд 13Уход при ветряной оспе
Цель:
Исключить распространение инфекции;
Обеспечить максимальный комфорт больному ребёнку;
Предупредить
инфицирование везикул.