Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Заболевания переферической нервной системы
Содержание
- 1. Заболевания переферической нервной системы
- 2. Заболевания переферической нервной системы самые частые и
- 3. Анатомия и физиология переферических нервов
- 4. Слайд 4
- 5. Слайд 5
- 6. Невриты
- 7. Anatomia Plexului BrahialI- trunchiul superior; II- trunchiul
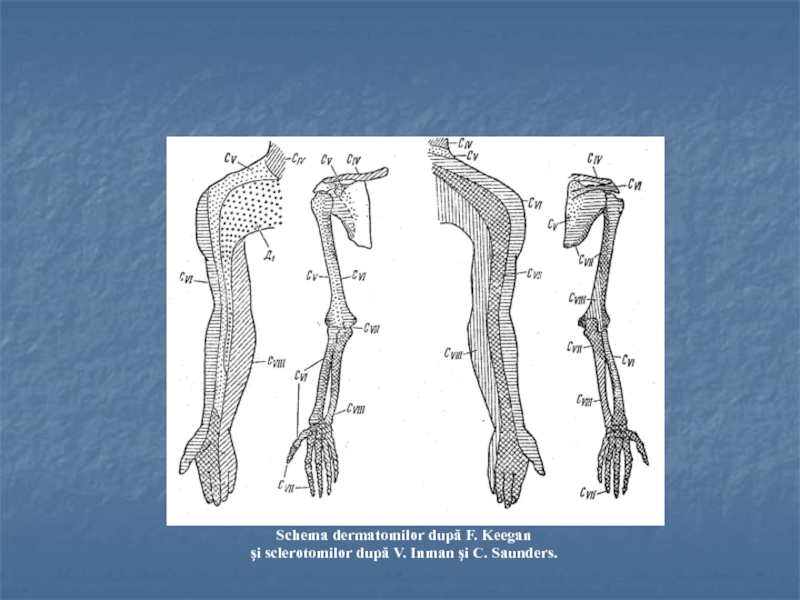
- 8. Distribuţia dermatomilorîn plexopatia brahială:I – forma superioară
- 9. Акушерские параличи у новорожденных Спровоцированы травматизмом в момент
- 10. Слайд 10
- 11. Semnele afectării nervului ulnar.La flexia în pumn
- 12. Полиневриты и полинейропатииХарактеризуются сензитивно-моторными и трофическими феноменами,
- 13. Слайд 13
- 14. Особенности Отравления свинцом – кайма Бартона на
- 15. Острый полирадикулоневрит Гийена-БарреОписан в 1916 г. французскими
- 16. Форма Ландри – без изменений в СМЖ
- 17. Osteocondroza Diferite aspecte ale discului intervertebral:a –
- 18. Слайд 18
- 19. Факторы риска при остеохондрозеПредрасполагающие факторы:врожденные аномалии: сакрализация,
- 20. Радиологические изменения позвоночника при остеохондрозесужение межпозвоночной щелисглаженность
- 21. Слайд 21
- 22. Слайд 22
- 23. Слайд 23
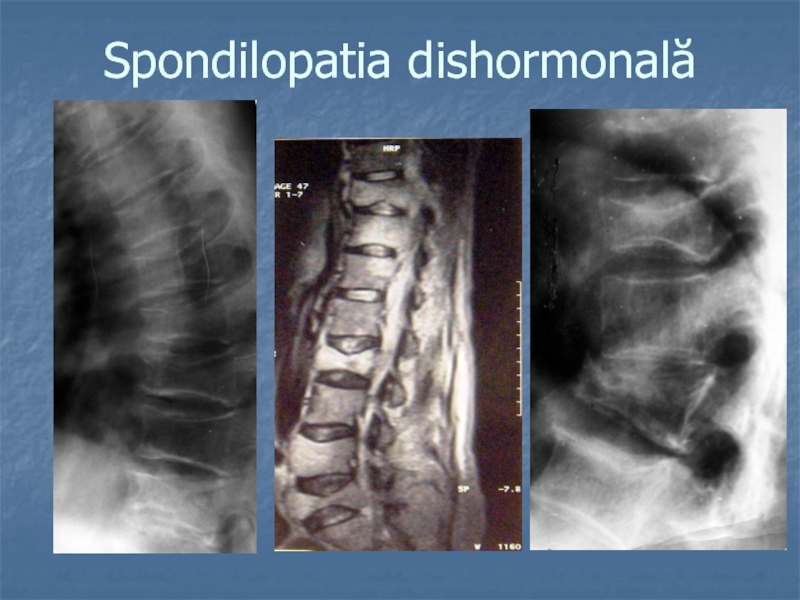
- 24. Spondilopatia dishormonală
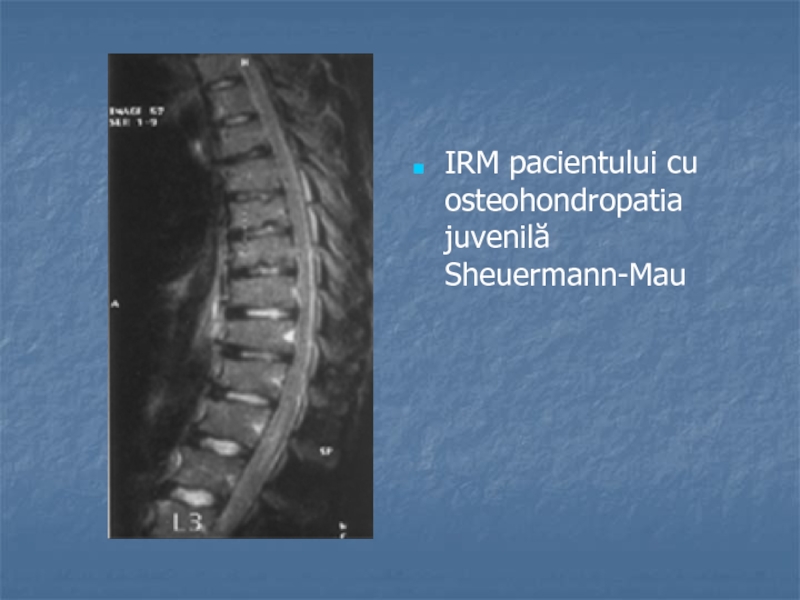
- 25. IRM pacientului cu osteohondropatia juvenilă Sheuermann-Mau
- 26. Остеохондроз позвоночника вызывает следующие синдромыкорешковый нейро-мышечный рефлекторныйспиномозговой
- 27. Слайд 27
- 28. Коронарогенные кардиалгии
- 29. Слайд 29
- 30. Слайд 30
- 31. Боль спровоцированная натяжением нерва.Симптом Лассега. Натяжение нерва
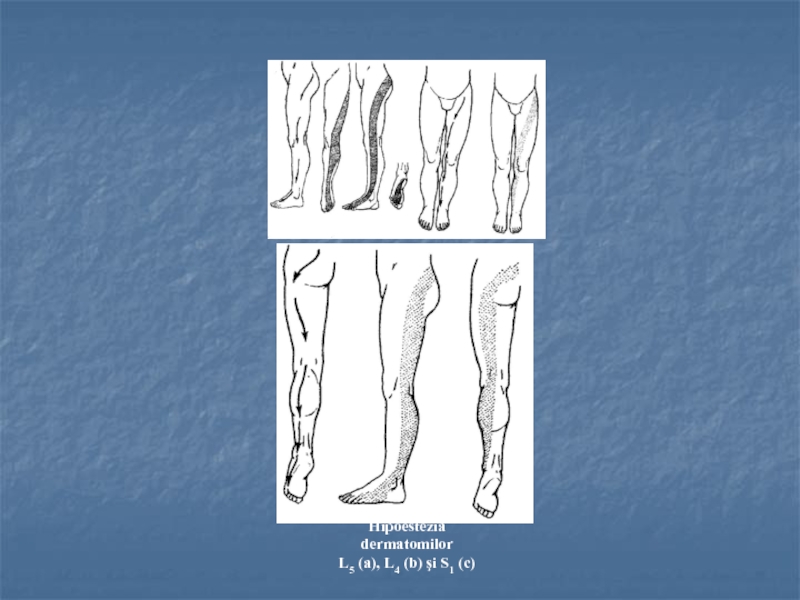
- 32. Hipoestezia dermatomilorL5 (a), L4 (b) şi S1 (c)
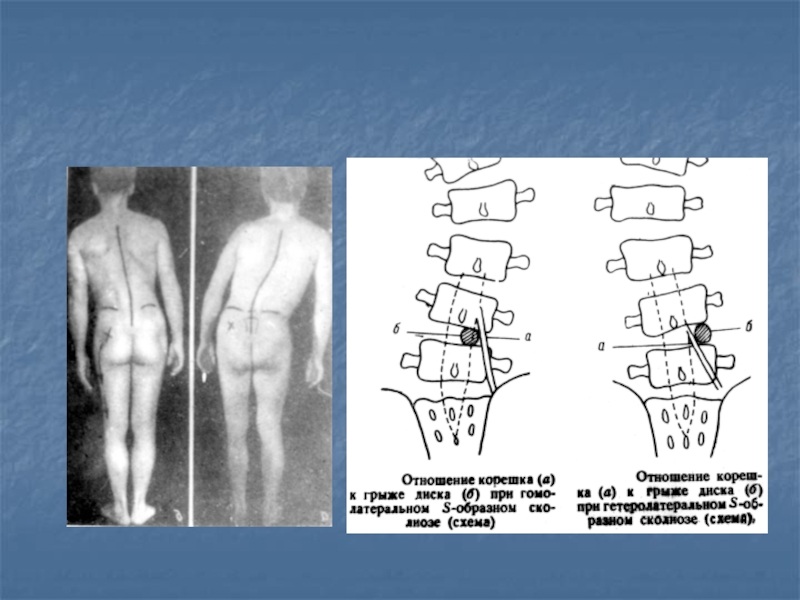
- 33. Осложненная поясничная дискогенная радикулопатияСиндром артерии Депрош-ГеттеронРадикулопатии L5,
- 34. Паралитический ишиасРазвивается в результате сдавления радикулярной арт.
- 35. Слайд 35
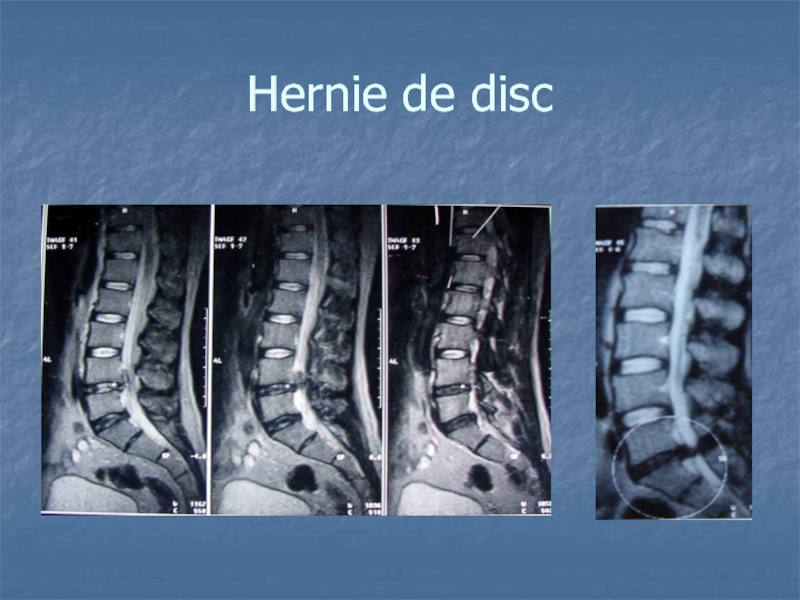
- 36. Hernie de disc
- 37. Лечение дискогенной поясничной радикулопатииМедикаментозное лечение 1. Дегидратация
- 38. Физиотерапевтическое лечение – токи Бернара, амплипульс, электрофорез
- 39. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Заболевания переферической нервной системы самые частые и по статистическим данным
в различных странах достигают 8 – 10% из всех болезней.
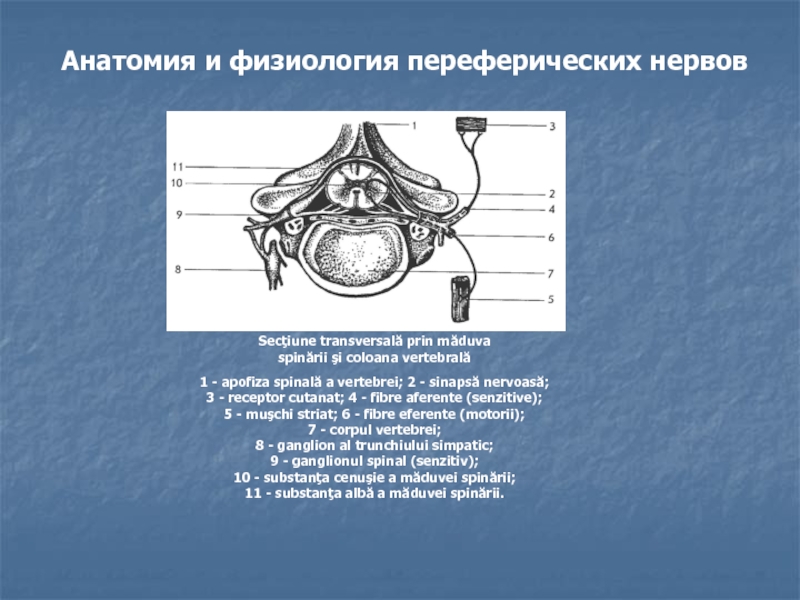
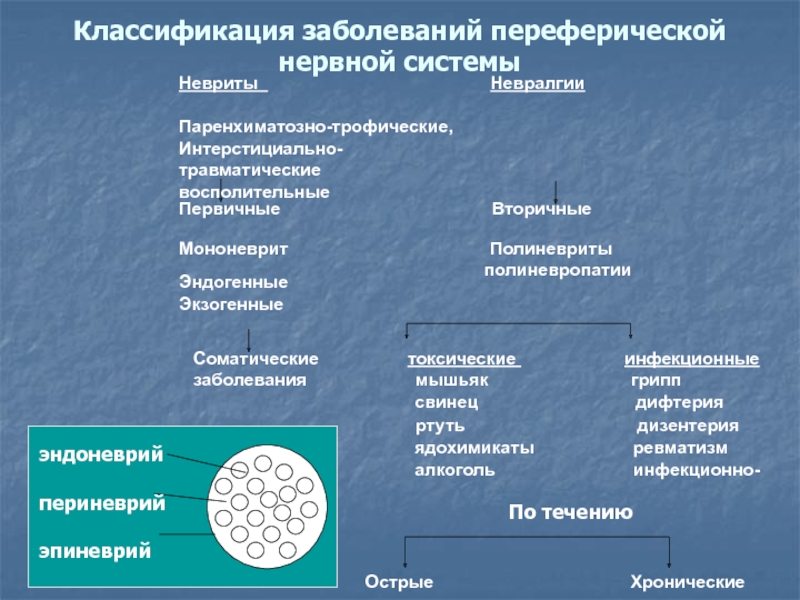
частая форма радикулит (поясничный, шейный, грудной) в странах с высокой влажностью 90 % из заболеваний переферической нервной системыСлайд 6Невриты
Невралгии
Паренхиматозно-трофические, Интерстициально-
травматические восполительные
Первичные Вторичные
Мононеврит Полиневриты
полиневропатии
Эндогенные Экзогенные
Классификация заболеваний переферической нервной системы
По течению
эндоневрий
периневрий
эпиневрий
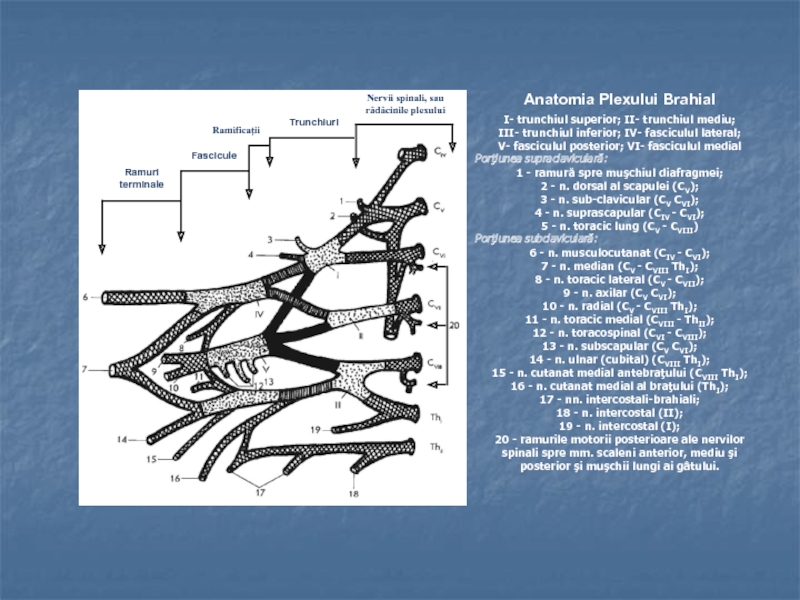
Слайд 7Anatomia Plexului Brahial
I- trunchiul superior; II- trunchiul mediu;
III- trunchiul inferior;
IV- fasciculul lateral;
V- fasciculul posterior; VI- fasciculul medial
Porţiunea supraclaviculară:
1 -
ramură spre muşchiul diafragmei;2 - n. dorsal al scapulei (CV);
3 - n. sub-clavicular (CV CVI);
4 - n. suprascapular (CIV - CVI);
5 - n. toracic lung (CV - CVIII)
Porţiunea subclaviculară:
6 - n. musculocutanat (CIV - CVI);
7 - n. median (CV - CVIII ThI);
8 - n. toracic lateral (CV - CVII);
9 - n. axilar (CV CVI);
10 - n. radial (CV - CVIII ThI);
11 - n. toracic medial (CVIII - ThII);
12 - n. toracospinal (CVI - CVIII);
13 - n. subscapular (CV CVI);
14 - n. ulnar (cubital) (CVIII ThI);
15 - n. cutanat medial antebraţului (CVIII ThI);
16 - n. cutanat medial al braţului (ThI);
17 - nn. intercostali-brahiali;
18 - n. intercostal (II);
19 - n. intercostal (I);
20 - ramurile motorii posterioare ale nervilor spinali spre mm. scaleni anterior, mediu şi posterior şi muşchii lungi ai gâtului.
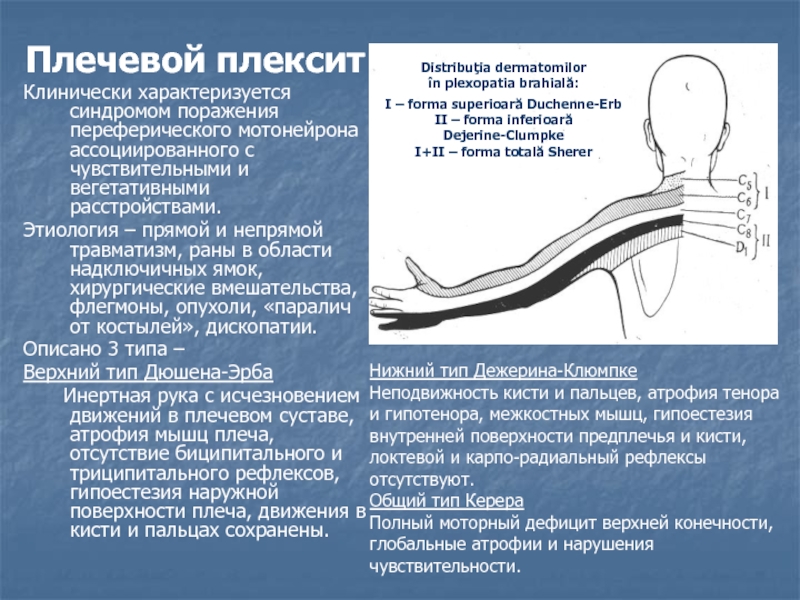
Слайд 8Distribuţia dermatomilor
în plexopatia brahială:
I – forma superioară Duchenne-Erb
II – forma
inferioară Dejerine-Clumpke
I+II – forma totală Sherer
Плечевой плексит
Клинически характеризуется синдромом поражения
переферического мотонейрона ассоциированного с чувствительными и вегетативными расстройствами. Этиология – прямой и непрямой травматизм, раны в области надключичных ямок, хирургические вмешательства, флегмоны, опухоли, «паралич от костылей», дископатии.
Описано 3 типа –
Верхний тип Дюшена-Эрба
Инертная рука с исчезновением движений в плечевом суставе, атрофия мышц плеча, отсутствие биципитального и триципитального рефлексов, гипоестезия наружной поверхности плеча, движения в кисти и пальцах сохранены.
Нижний тип Дежерина-Клюмпке
Неподвижность кисти и пальцев, атрофия тенора и гипотенора, межкостных мышц, гипоестезия внутренней поверхности предплечья и кисти, локтевой и карпо-радиальный рефлексы отсутствуют.
Общий тип Керера
Полный моторный дефицит верхней конечности, глобальные атрофии и нарушения чувствительности.
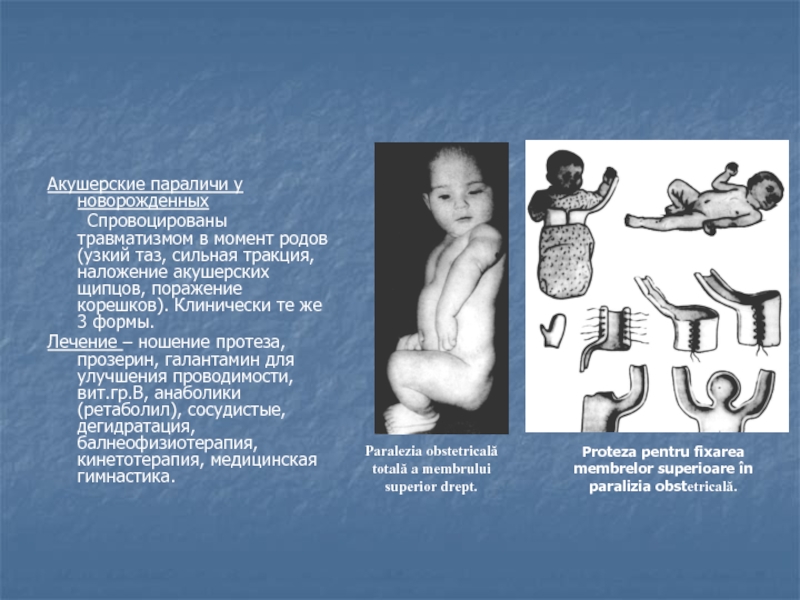
Слайд 9Акушерские параличи у новорожденных
Спровоцированы травматизмом в момент родов (узкий таз,
сильная тракция, наложение акушерских щипцов, поражение корешков). Клинически те же
3 формы.Лечение – ношение протеза, прозерин, галантамин для улучшения проводимости, вит.гр.В, анаболики (ретаболил), сосудистые, дегидратация, балнеофизиотерапия, кинетотерапия, медицинская гимнастика.
Paralezia obstetricală totală a membrului superior drept.
Proteza pentru fixarea membrelor superioare în paralizia obstetricală.
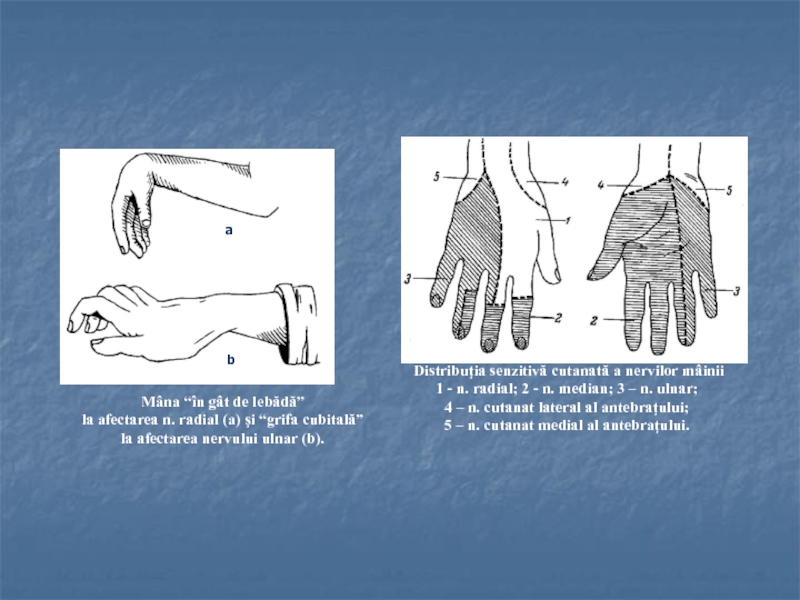
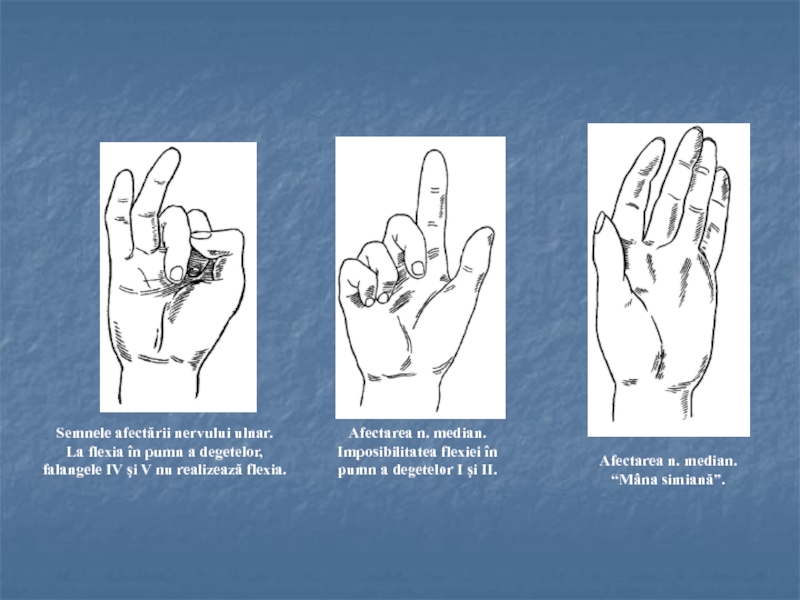
Слайд 11Semnele afectării nervului ulnar.
La flexia în pumn a degetelor,
falangele IV
şi V nu realizează flexia.
Afectarea n. median.
Imposibilitatea flexiei în
pumn a
degetelor I şi II.Afectarea n. median.
“Mâna simiană”.
Слайд 12Полиневриты и полинейропатии
Характеризуются сензитивно-моторными и трофическими феноменами, предоминантно в нижних
конечностях симметрично билатерально.
Причины:
Токсико-инфекционные, инфекционные (дифтерия, ботулизм, диентерия, грипп);
Токсические экзогенные, профессиональные: свинец, мышьяк, сульфаты, инсектициды и пестициды, лекарства;
Токсические эндогенные – диабет, уремия, паранеопластический синдром, печеночная недостаточность, почечная, надпочечниковая, витаминодефициты B, PP, C; коллагенозы, амилоидоз, порфирия.
Клинические формы
Чувствительно-моторная
моторная
псевдотабетическая
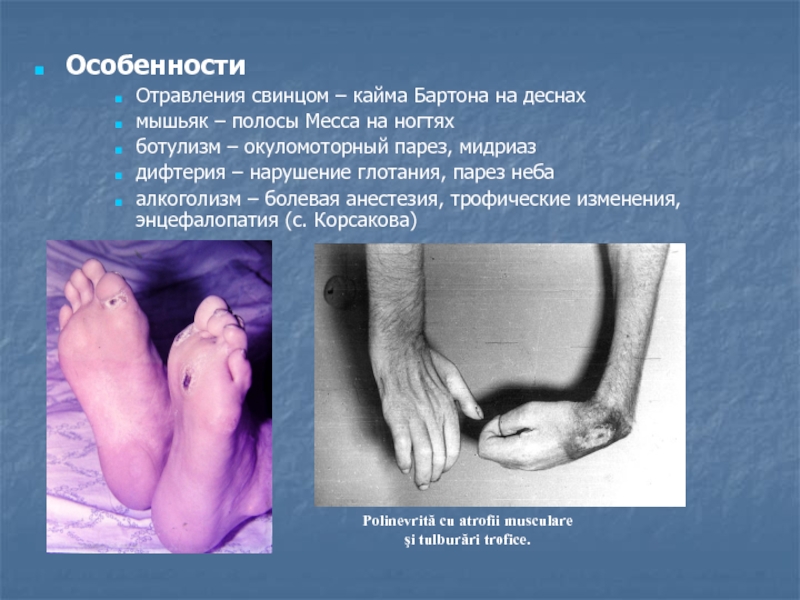
Слайд 14Особенности
Отравления свинцом – кайма Бартона на деснах
мышьяк – полосы
Месса на ногтях
ботулизм – окуломоторный парез, мидриаз
дифтерия – нарушение глотания,
парез неба алкоголизм – болевая анестезия, трофические изменения, энцефалопатия (с. Корсакова)
Слайд 15Острый полирадикулоневрит Гийена-Барре
Описан в 1916 г. французскими авторами.
Долгое время считался
вирусной этиологии.
Может возникнуть после вирусных, бактериальных инфекций, вакцинации, серотерапии, интоксикаций,
онкопатологии.Гипотеза – иммунный механизм в патогенезе заболевания.
Воспалительное поражение – муфтоподобный васкулярный лимфоцитарный инфильтрат.
Клиника – после фибрильного периода возникают парастезии и сильные боли в нижних конечностях ассоциированные моторным дефицитом – арефлексия, атрофии, нарушения чувствительности, симптомы натяжения. В 50% случаев вовлекаются ЧМН VII, IX, XII. Редко возникают дыхательные расстройства. В СМЖ – альбумино-клеточная диссоциация.
Слайд 16Форма Ландри – без изменений в СМЖ и поражения ЧМН.
Лечение
–
Форсированный диурез – гидратанты и дегидратанты (лазекс, маннитол, мочевина)
В
случае дыхательных расстройств – исскуственное дыхание в условиях реанимации.Эффективное лечение – плазмофорез.
Иммуноглобулины 0,4 г/л в день – 5 дней.
Обезболивающие (аналгин, диклофенак, промедол,амитриптиллин, поливитамины, милгама, неуромедин).
Прозерин, вит.гр.В, гальванизация, массаж, имобилизация.
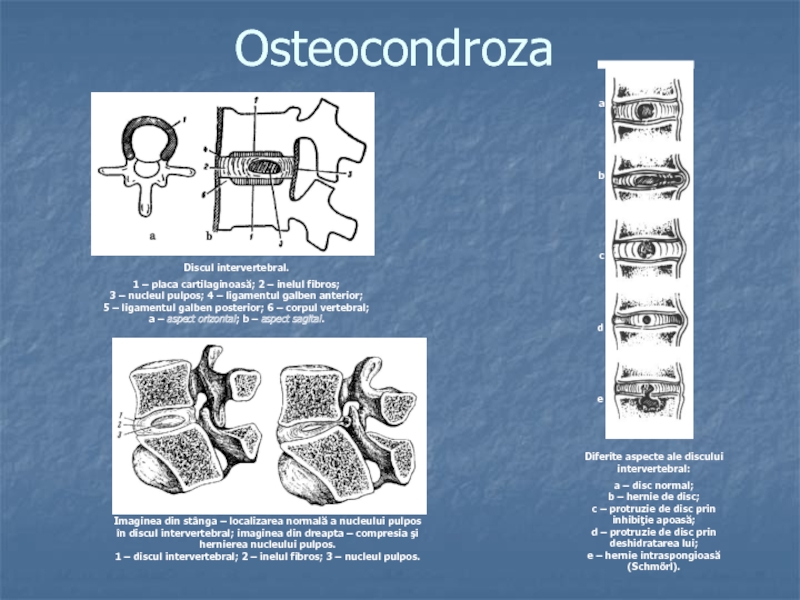
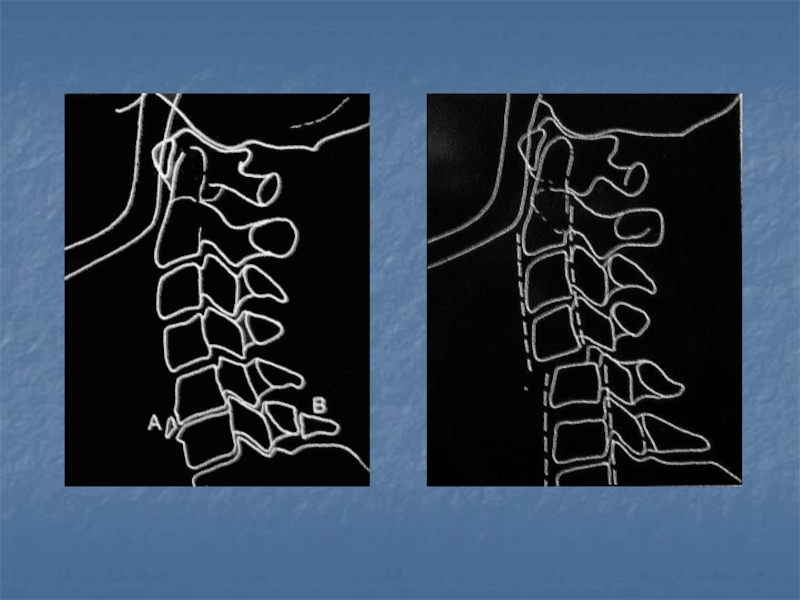
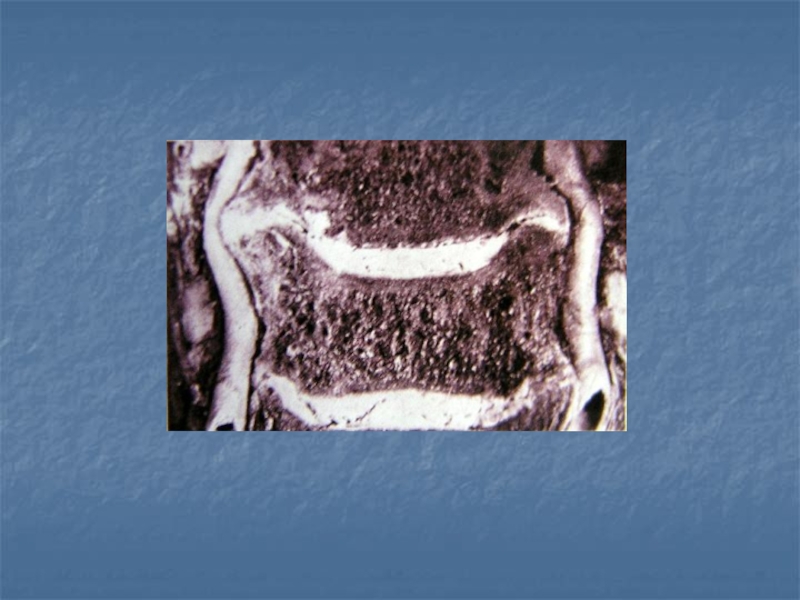
Слайд 17Osteocondroza
Diferite aspecte ale discului intervertebral:
a – disc normal;
b –
hernie de disc;
c – protruzie de disc prin
inhibiţie apoasă;
d –
protruzie de disc prin deshidratarea lui;e – hernie intraspongioasă (Schmőrl).
Imaginea din stânga – localizarea normală a nucleului pulpos în discul intervertebral; imaginea din dreapta – compresia şi hernierea nucleului pulpos.
1 – discul intervertebral; 2 – inelul fibros; 3 – nucleul pulpos.
Слайд 19Факторы риска при остеохондрозе
Предрасполагающие факторы:
врожденные аномалии: сакрализация, люмбализация, незаращение дужек,
спина бифида
конституциональная недостаточность, недостаточность соединительнотканного аппарата, «слабость мышечного корсета» берет
25 % нагрузкиобменные и гормональные нарушения, подагра, артрозы, диабет
инфекционно-аллергические артриты
Способствующие факторы: профессиональные вынужденные положения (шофера, кондукторы, грузчики)
Провоцирующие факторы: падение, травма, физическое напряжение, инфекция
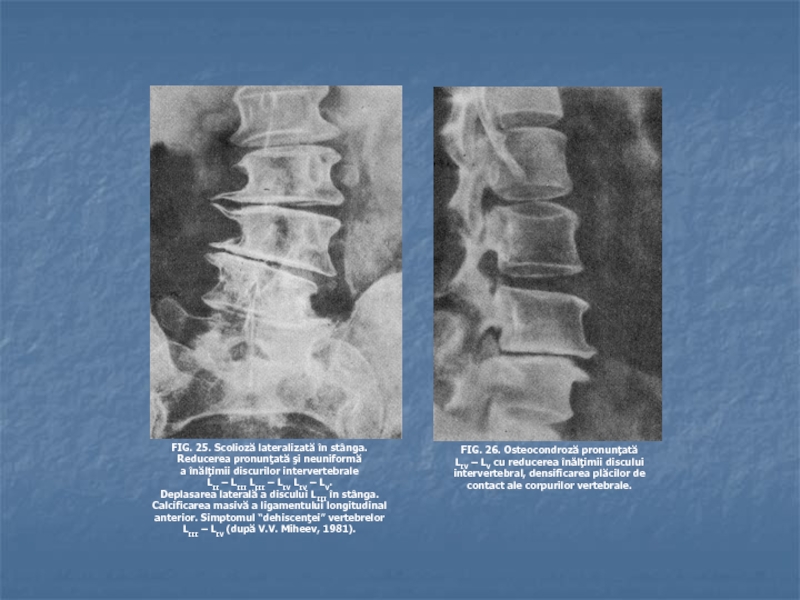
Слайд 20Радиологические изменения позвоночника при остеохондрозе
сужение межпозвоночной щели
сглаженность физиологического лордоза
подвывих одного
позвонка по отношению к соседнему
сколиоз
остеопороз тела позвонка
остиофиты
деформация межпозвоночной щели
функциональная
цервикальная нестабильность позвонков (с подвижностью) (особенно у детей)Слайд 26Остеохондроз позвоночника вызывает следующие синдромы
корешковый
нейро-мышечный рефлекторный
спиномозговой васкулярный ишемический
мозговой васкулярный
ишемический позвоночной артерии
«шейная мигрень» – синдром шейного задне-симпатического сплетения
Слайд 28Коронарогенные кардиалгии
Связь с физ. нагрузкой, стрессы, эммоциональные ситуации
Боли не связанные с движением шеи, руки
Стенокардия
Обездвиженность больного во время приступа
Кратковременная боль минуты, часы
Физическая нагрузка отрицательно влияет на боль
Шейные симпатические узлы безболезненны
Эффективность действия коронаролитиков, нитроглицерин через 1-3 мин снижает боль
ЭКГ изменена, кардиологический анамнез
Неврогенные кардиалгии
Связь с резким движением или переохлаждением
Боли усиливаются при движении руки, шеи, плечевого пояса, кашле
Предсердная нервно-мышечная боль
Больной активен, подвижен
Длительные боли часы, дни, недели
Не влияет на боль
Болезненность левого звездного узла
Коронаролитики не эффективны
ЭКГ не изменена, в анамнезе радикулит, мигрень
Слайд 31Боль спровоцированная натяжением нерва.
Симптом Лассега. Натяжение нерва путем сгибания ноги
в положении тела лежа.
Больной жалуется на боль в ягодице, машцы
сокращаются, сопротивляясь движению.Вторая фаза это сгибание ноги в колене и тазобедренном суставе с исчезновением боли. Это доказывает невральную боль, а не суставную.
Симптом Bechterew. Боль со здоровой стороны при проведении Lasegue.
Симптом Neri – боль в пояснице и ноге при сгибании головы.
Симптом Wassermann –ограничение сгибания тела.
Симптом поднятой ноги Shanrley положителен при угле 30-40.
Симптом Siquard – боль на дорсальной поверхности голени при разгибании стопы.
Симптом Turin – боль на задней поверхности голени при сгибании большого пальца
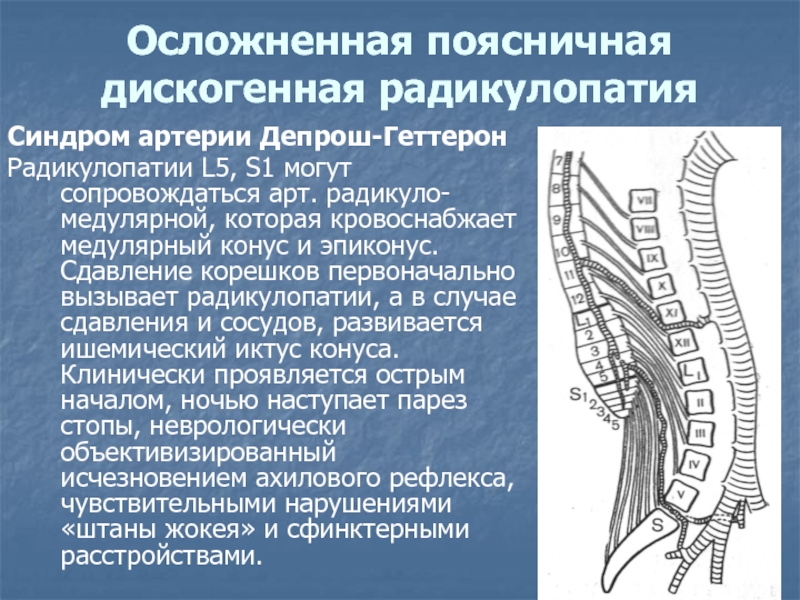
Слайд 33Осложненная поясничная дискогенная радикулопатия
Синдром артерии Депрош-Геттерон
Радикулопатии L5, S1 могут сопровождаться
арт. радикуло-медулярной, которая кровоснабжает медулярный конус и эпиконус. Сдавление корешков
первоначально вызывает радикулопатии, а в случае сдавления и сосудов, развивается ишемический иктус конуса. Клинически проявляется острым началом, ночью наступает парез стопы, неврологически объективизированный исчезновением ахилового рефлекса, чувствительными нарушениями «штаны жокея» и сфинктерными расстройствами.Слайд 34Паралитический ишиас
Развивается в результате сдавления радикулярной арт. Наступает ишемия корешка,
чаще L5, и развивается парез стопы, неврологически объективизированный исчезновением ахилового
рефлекса.Фиброзирующий дискогенный поясничный эпидурит
Поражение возникающее в результате диско-иммунного конфликта – попадание дискового материала в вертебральный канал с последующей реакцией парамедулярной соединительной ткани, вовлекающей радикуло-медулярный и васкулярный комплекс.
Неврологические проявления фиброзирующего дискогенного поясничного эпидурита –
боли в пояснице с ирадиацией в ногу, чаще ночные
мышечные судороги, чаще ночные и после физ.нагрузки, двухсторонние
сегментарные парастезии
радикулопатии одно- или двухсторонние
Слайд 37Лечение дискогенной поясничной радикулопатии
Медикаментозное лечение
1. Дегидратация (эуфиллин, магния сульфат,
диакарб)
2. Аналгезия (диклофенак, наклофен, нимесил, дипроспан, церебрекс, тебантин)
Блокады (лидокаин с
гидрокортизоном) – паравертебрально, эпидурально, внутрикожно.Ортопедическое лечение в острой стадии –
постельный режим (на жестком), ношение пояса, вытяжения сухие после парафиновых апликаций, вытяжения подводные.
Слайд 38Физиотерапевтическое лечение –
токи Бернара, амплипульс, электрофорез с новокаином, магния
сульфат, эуфиллином, мумее, парафиновые апликации, азокерит, грязи, диатермия.
Хирургическое лечение –
ургентная терапия в случае медулярных осложнений – компрессия арт.Депрош-Гетерон, с-м паралитического ишиаса
в случае неэффективного консервативного лечения при нарушениях статики, выраженном болевом с-ме, массивных грыжах диска