Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ВОСПАЛЕНИЕ ОПУХОЛИ
Содержание
- 1. ВОСПАЛЕНИЕ ОПУХОЛИ
- 2. 1. Воспаление: определение, клинические признакиэтиологиявидыклассификацияисходы2. Опухоли:определениеСвойстваОтличительные признаки злокачественных и доброкачественных опухолейКлассификация опухолей по гистогенезу
- 3. Воспаление – комплексная сосудисто-мезенхимальная, компенсаторно-защитная реакция организма
- 4. Клинические признаки воспаления:1. Rubor (покраснение) – вызвано
- 5. Этиология воспаления: биологические агенты (вирус, бактерии,
- 6. Этапы воспаления: альтерация; экссудация; пролиферация.Альтерация –
- 7. Воспаление
- 8. Альтерация. Медиаторы в зоне повреждения: Плазменные
- 9. Слайд 9
- 10. Экссудация Включает этапы:- плазматической экссудации;- клеточной инфильтрации.
- 11. Слайд 11
- 12. Фаза пролиферации Это завершающая стадия воспаления,
- 13. Классификация воспаления: По течению:1) острое,2) подострое,3) хроническое.При
- 14. Виды экссудативного воспаления:
- 15. Продуктивное воспалениеПри затрудненном незавершенном фагоцитозе, когда в
- 16. Слайд 16
- 17. Слайд 17
- 18. Слайд 18
- 19. полипы и остроконечные кондиломы
- 20. Исходы воспаления: 1. Рассасывание и восстановление ткани,
- 21. Опухоль – патологическое необратимое разрастание ткани в
- 22. Свойства опухоли: Автономный ростИз-за нечувствительности опухолевых клеток
- 23. Рост опухоли
- 24. Свойства опухоли:Атипизм:Морфологический: - Тканевой – нарушение архитектуры
- 25. Лейомиома. Пучки гладких мышечных клеток различной
- 26. Свойства опухоли: Опухолевая прогрессияСвойственно развиваться от меньшей
- 27. Отличия злокачественных и доброкачественных опухолей Доброкачественные
- 28. Классификация опухолей по гистогенезу: I. Эпителиальные органонеспецифические
- 29. Классификация опухолей по гистогенезу:II. Эпителиальные органоспецифические опухоли
- 30. Классификация опухолей по гистогенезу:III. Мезенхимальные опухоли (из
- 31. Классификация опухолей по гистогенезу:IV. Опухоли из меланинобразующей
- 32. Скачать презентанцию
1. Воспаление: определение, клинические признакиэтиологиявидыклассификацияисходы2. Опухоли:определениеСвойстваОтличительные признаки злокачественных и доброкачественных опухолейКлассификация опухолей по гистогенезу
Слайды и текст этой презентации
Слайд 21. Воспаление:
определение, клинические признаки
этиология
виды
классификация
исходы
2. Опухоли:
определение
Свойства
Отличительные признаки злокачественных и доброкачественных
опухолей
Слайд 3Воспаление – комплексная сосудисто-мезенхимальная, компенсаторно-защитная реакция организма в ответ на
повреждение, направленная на ограничение зоны повреждения, устранение патогенного фактора и
продуктов повреждения тканей, восстановление зоны повреждения.Слайд 4Клинические признаки воспаления:
1. Rubor (покраснение) – вызвано артериальным полнокровием.
2. Calor
(повышение температуры) – вызвано артериальным полнокровием.
3. Tumor (припухание) – увеличение
ткани в размере вследствие экссудации.4. Dolor (боль) – раздражение нервных окончаний.
5. Functio laesa – нарушение функций.
Слайд 5Этиология воспаления:
биологические агенты (вирус, бактерии, грибы, животные паразиты, антитела
и иммунные комплексы);
химические факторы (в том числе лекарства,
токсины, яды);физические факторы (лучевая, электрическая энергия, высокие и низкие температуры, пыль и аэрозоли, травмы).
Слайд 6Этапы воспаления:
альтерация;
экссудация;
пролиферация.
Альтерация – пусковой механизм воспаления, это
различной выраженности повреждения тканей и клеток от дистрофических изменений до
очаговых или распространенных некрозов.Возникают в результате:
- непосредственного действия патогенного агента;
- воздействия медиаторов воспалительного процесса.
Слайд 8Альтерация.
Медиаторы в зоне повреждения:
Плазменные (гуморальные) – калликреин-кининовая система (брадикинин),
система комплемента, система свертывания и фибринолиза:
-
повышают проницаемость сосудов микроциркуляторного русла (МЦР);- активируют хемотаксис полиморфноядерных лейкоцитов и фагоцитоз;
Клеточные – гистамин (тучные клетки), серотонин (тромбоциты), продукты метаболизма арахидоновой кислоты (фрагменты разрушенных мембран клеток), лизосомальные ферменты, фактор активации тромбоцитов, цитокины, оксид азота.
- усиливают проницаемость сосудов микроциркуляторного русла и фагоцитоз;
- обладают бактерицидным действием;
- включают в воспалительную реакцию иммунные механизмы;
- регулируют пролиферацию и дифференцировку клеток в очаге воспаления.
Эти факторы запускают каскад последующих реакций.
Избыточное накопление медиаторов и поступление их в кровь может привести к шоку, коллапсу, ДВС-синдрому. Поэтому на всех этапах воспаления выделяются вещества, составляющие систему антимедиаторов, которые ограничивают накопление медиаторов или ингибируют их эффекты.
К ним относятся эозинофилы, кортикостероиды и ряд других.
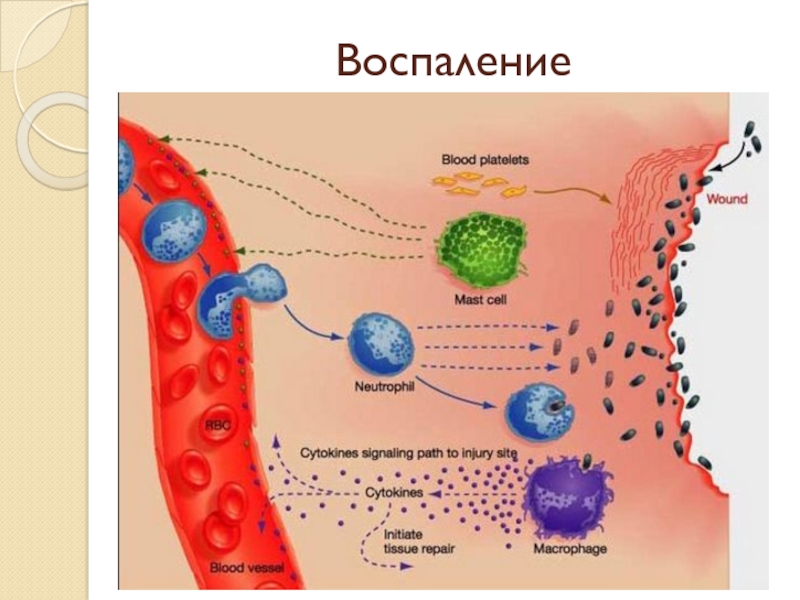
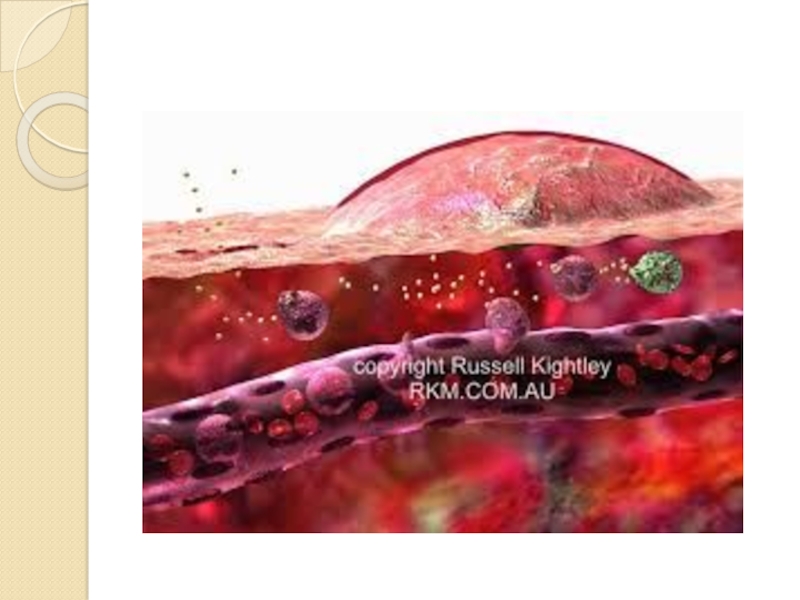
Слайд 10Экссудация
Включает этапы:
- плазматической экссудации;
- клеточной инфильтрации.
Стадии:
Реакция микроциркуляторного
русла с нарушением реологических свойств крови.
Под воздействием медиаторов происходит
кратковременная вазоконстрикция (сужение), затем вазодилатация, воспалительная гиперемия, замедление кровотока вплоть до стаза, повышение гидростатического давления, плазморрагия, повышение вязкости крови.1. Повышение проницаемости микроциркуляторного русла.
Расширение пор между эндотелиоцитами вследствие расширения сосудов, повреждение эндотелия.
2. Выход жидкой части крови и плазменных белков трансэндотелиально (в результате пиноцитоза) и межэндотелиально.
3. Эмиграция клеток (выход из сосудов).
Преимущественно в посткапиллярах и венулах.
Первыми выходят полиморфноядерные лейкоциты (через 15-30 минут):
а) маргинация (краевое стояние лейкоцитов в сосуде);
б) прилипание лейкоцитов к эндотелию с помощью адгезивных молекул;
в) эмиграция – лейкоциты выходят межэндотелиально и трансмембранно, совершая амебовидные движения. Их химическое воздействие на базальные мембраны сосудов переводит из состояния геля в золь – тиксотропия.
Макрофаги выходят в зону повреждения позже (через 1-2 суток).
Фагоцитоз. Поглощение и переваривание микроорганизмов или других чужеродных тел. Наиболее важные фагоциты – нейтрофилы и моноциты-макрофаги.
Может быть:
- завершенный
- незавершенный
Образование экссудата и воспалительного инфильтрата. Экссудат – воспалительная жидкость, содержащая более 2% белка и лейкоциты.
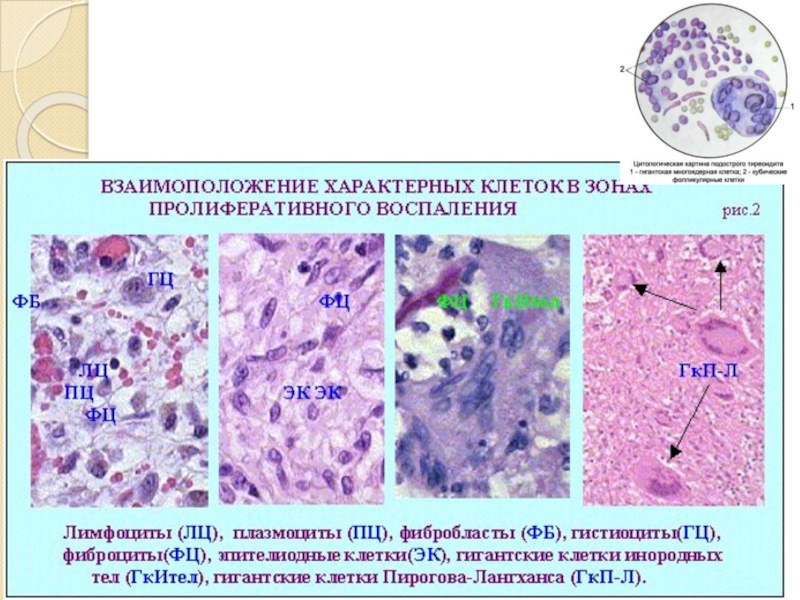
Слайд 12Фаза пролиферации
Это завершающая стадия воспаления, обеспечивающая регенерацию тканей в
очаге поражения.
Размножаются способные к пролиферации гематогенные и гистиогенные клетки –
камбиальные, мезенхимальные (макрофаги, фибробласты, гладкомышечные, эндотелиальные), эпителий.В зоне воспаления происходит дифференцировка и трансформация клеточных элементов:
вышедшие из крови моноциты дифференцируются в макрофаги,
В-лимфоциты – в плазматические клетки;
камбиальные (стволовые) клетки – в фибробласты.
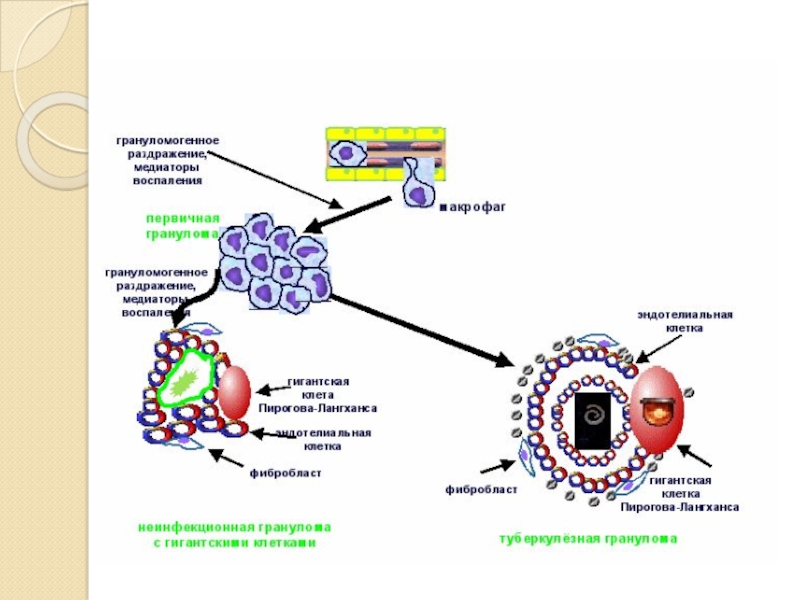
При остром воспалении макрофаги после элиминации патогенного агента гибнут, либо попадают в лимфоузлы, тогда как при хроническом воспалении они трансформируются в:
в эпителиоидные клетки (в очагах гранулематозного воспаления), которые обладают меньшей фагоцитарной активностью, однако их бактерицидные и секреторные свойства намного сильнее;
гигантские многоядерные макрофагальные клетки Пирогова-
Лангханса (ядра расположены в виде подковы);
клетки типа инородных тел (ядра группируются в центре клеток);
клетки Тутона (ядра по кругу по периферии клетки).
Слайд 13Классификация воспаления:
По течению:
1) острое,
2) подострое,
3) хроническое.
При остром воспалении преобладают альтерация
и экссудация, при хроническом – пролиферация и склероз.
По преобладанию фазы
воспаления:1) альтеративное воспаление (гангренозный холецистит, аппендицит),
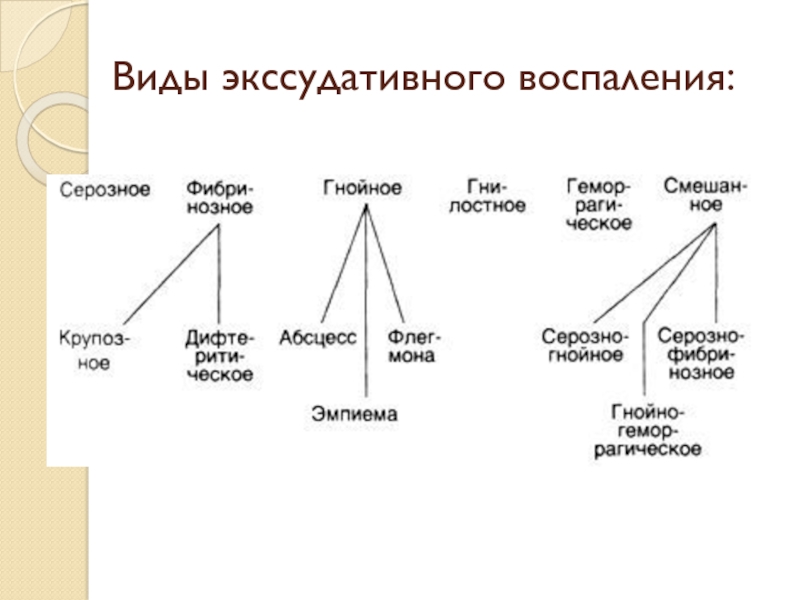
2) экссудативное,
3) продуктивное.
По агенту, вызывающему воспаление:
- неспецифическое (банальное).
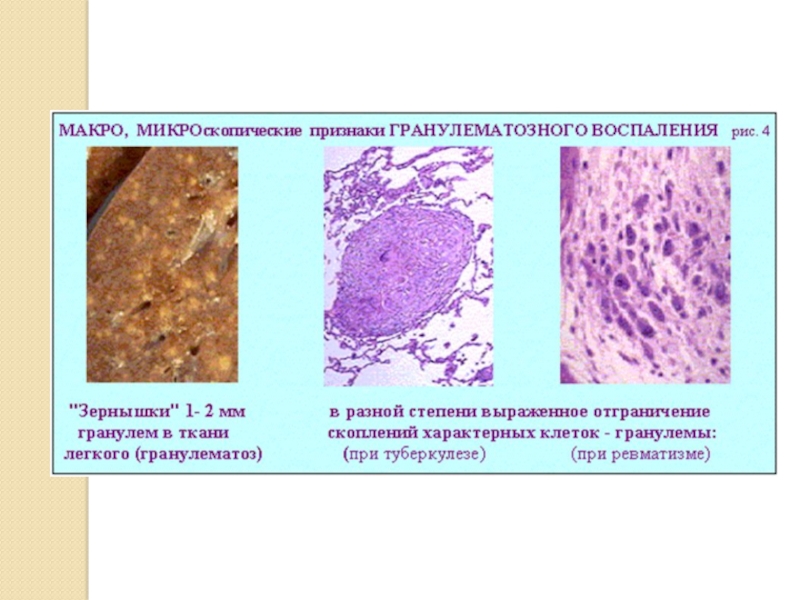
- специфическое, когда на основе морфологической картины можно установить этиологию воспаления: туберкулез, сифилис в третичном периоде, лепра.
Слайд 15Продуктивное воспаление
При затрудненном незавершенном фагоцитозе, когда в очаге воспаления преобладает
пролиферация гистиогенных (гистиоциты, фибробласты, эндотелиальные и адвентициальные клетки) и гематогенных
(макрофагов, лимфоцитов и моноцитов) клеточных элементов.Виды:
1) межуточное – возникает инфильтрат в строме органов, состоящий из макрофагов, лимфоцитов, плазматических клеток, эпителиоидных клеток, фибробластов, единичных сегментоядерных лейкоцитов, гигантских клеток.
Инфильтрат может быть более мономорфным: лимфоцитарный или плазмацитарный.
В исходе – склероз или цирроз.
2) гранулематозное – воспаление с образованием гранулем (узелков), возникающих в результате пролиферации и трансформации способных к фагоцитозу клеток.
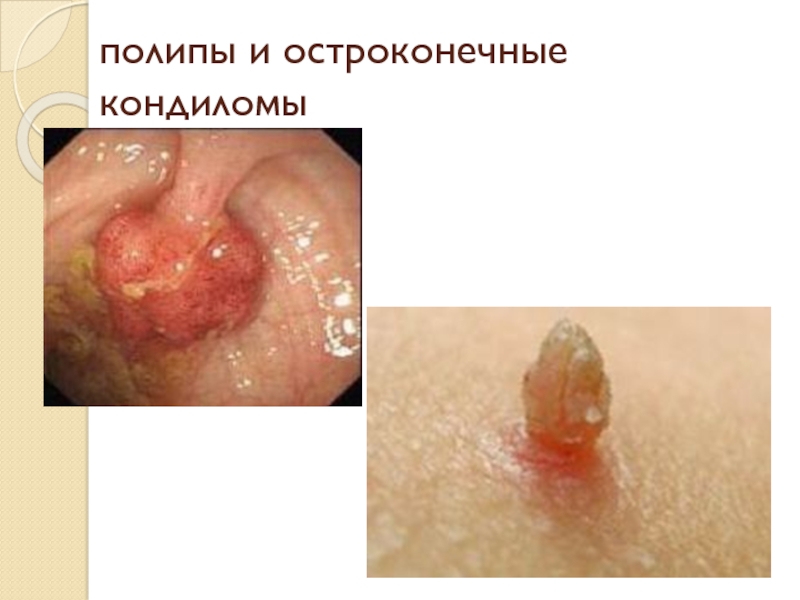
3) воспаление с образованием полипов и остроконечных кондилом.
Полип – собирательный термин, используемый для обозначения различных по происхождению патологических образований, возвышающихся над поверхностью слизистых оболочек.
Кондилома – разрастания многослойного плоского эпителия с подлежащей стромой.
Слайд 20Исходы воспаления:
1. Рассасывание и восстановление ткани, органа (если небольшое).
2. Склероз,
рубцевание, гиалиноз.
3. Цирроз – склероз с деформацией и перестройкой органа.
4.
Петрификация.5. Оссификация.
6. Инкапсуляция.
7. Гематогенная диссеминация (сепсис).
Слайд 21Опухоль – патологическое необратимое разрастание ткани в результате изменений генетического
аппарата клеток, характеризующееся безудержным ростом, автономностью и атипизмом.
Этиология:
1. Химический
канцерогенез – генетическая мутация возникает при воздействии химического агента: табакокурение – рак легких;
нитрозамины – рак желудка;
бензол, ксилол – лейкозы;
анилиновые красители – рак мочевого пузыря;
продукты переработки нефти – рак почки.
2. Физический канцерогенез: солнечная радиация - рак кожи, меланомы; ионизирующее излучение - рак щитовидной железы, лейкозы.
3. Вирусный канцерогенез:
папилломавирусная инфекция (HPV, 200 штаммов) - рак шейки матки, кожи;
вирус Эпштейн-Барр (EBV) – лимфома Беркитта;
вирусы гепатита В, С – рак печени.
4. Наследственные генетические нарушения – изучено более 200 наследственных заболеваний, характеризующихся повышенным риском возникновения опухолей различной локализации (ген BRCA - рак молочной железы и яичников, ген VHL - рак почки).
Слайд 22Свойства опухоли:
Автономный рост
Из-за нечувствительности опухолевых клеток к нисходящим регуляторным сигналам.
Виды роста:
1) экспансивный – опухоль растет, отодвигая прилежащие ткани, имеет
капсулу (доброкачественные опухоли);2) аппозиционный – за счет трансформации прилежащих к опухоли нормальных клеток в опухолевые;
3) инфильтративный – проникает (прорастает) в окружающую ткань, не имеет капсулы.
Опухоль может иметь:
1) уницентрический рост – представлена одним очагом;
2) мультицентрический рост – несколько очагов одновременно.
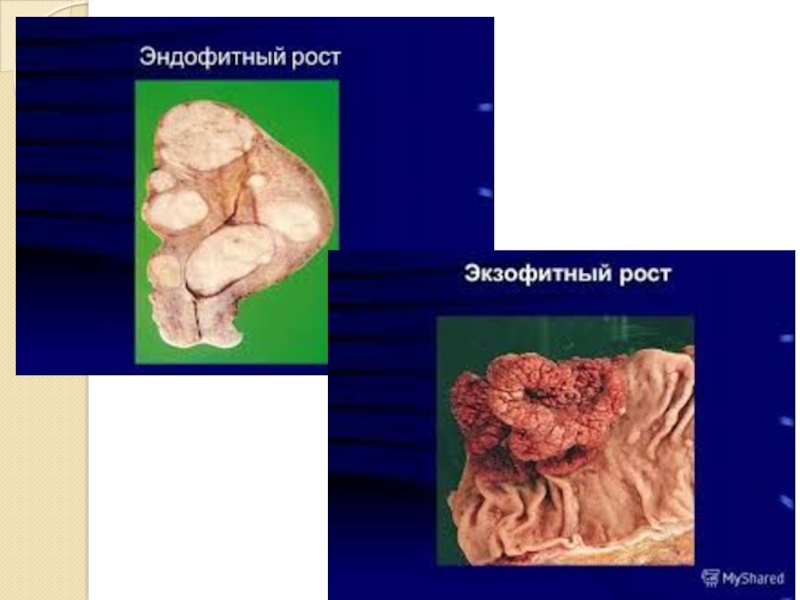
По отношению к поверхности или просвету органа:
1) экзофитный – рост над поверхностью кожи либо в просвет полого органа;
2) эндофитный – рост в глубь кожи или стенки полого органа.
Слайд 24Свойства опухоли:
Атипизм:
Морфологический:
- Тканевой – нарушение архитектуры ткани или органа:
соотношения паренхимы и стромы, изменение величины и формы желез.
- Клеточный
– нарушение структуры клеток: увеличение или уменьшение размеров клеток, ядер и ядрышек (полиморфизм), дисхромия (нарушение окраски), увеличение митотической активности, появление атипических митозов.Анаплазия – выраженное снижение степени дифференцировки, вплоть до полного ее отсутствия, опухолевых клеток (напоминают эмбриональные).
Биохимический, метаболический – преимущественное получение энергии в ходе анаэробного гликолиза – это неэкономное использование глюкозы, соответственно много ее поглощается. Усиленное использование опухолью аминокислот для построения собственных белков.
Антигенный – утрата некоторых антигенов, свойственных нормальной ткани и появление опухолевых антигенов.
Функциональный – изменение функций, характерных для клеток нормальной ткани: гигантизм при опухолях гипофиза; при опухолях крови – ослабление фагоцитоза.
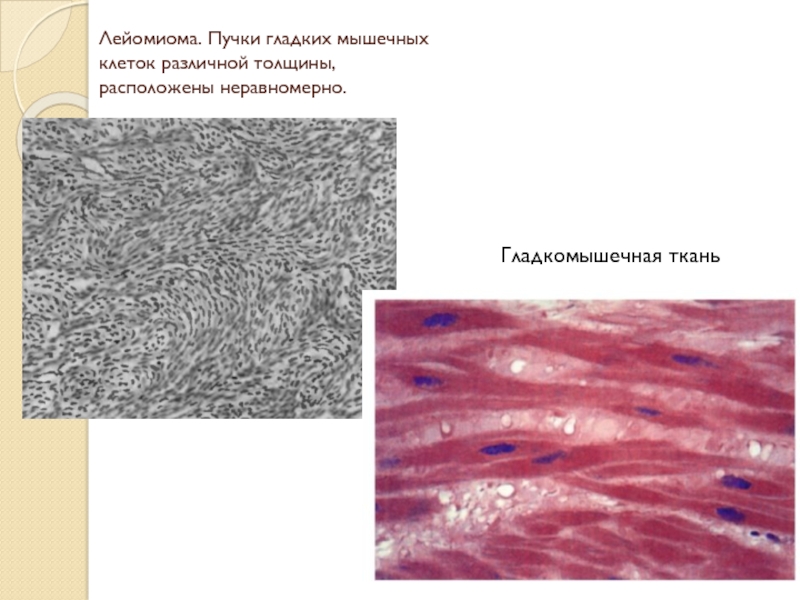
Слайд 25Лейомиома. Пучки гладких мышечных
клеток различной толщины,
расположены неравномерно.
Гладкомышечная ткань
Слайд 26Свойства опухоли:
Опухолевая прогрессия
Свойственно развиваться от меньшей злокачественности к большей.
Обусловлена прогрессия тем, что менее дифференцированные и более злокачественные клетки
быстрее пролиферируют и замещают предшественников.Инвазия и метастазирование
Метастазирование – перенос части клеток из первичного узла в другие органы и ткани, их приживление и формирование вторичного опухолевого узла.
Пути метастазирования:
а) лимфогенный – по лимфатическим путям (чаще раки);
б) гематогенный – через кровоток (чаще саркомы);
в) имплантационный – опухоль расселяется по брюшине, плевре, желудочно-кишечному тракту, по серозным оболочкам;
г) периневральный – по ходу нервов (раки).
Вторичное изменение в опухолях – дистрофия, некроз, распад, кровоизлияния.
Слайд 27Отличия злокачественных и доброкачественных опухолей
Доброкачественные
Злокачественные
- наличие капсулы;
- отсутствие капсулы; - медленный рост; - быстрый рост;
- экспансивный рост; - инфильтративный рост;
- высокая дифференцировка; - низкая дифференцировка;
- тканевой атипизм; - тканевой и клеточный атипизм;
- низкая митотическая - высокая митотическая активность; активность;
- не метастазируют; - метастазируют;
- рецидивируют редко; - часто рецидивируют;
- реже вторичные изменения; - чаще вторичные изменения;
- местное влияние
на организм - общее влияние на организм
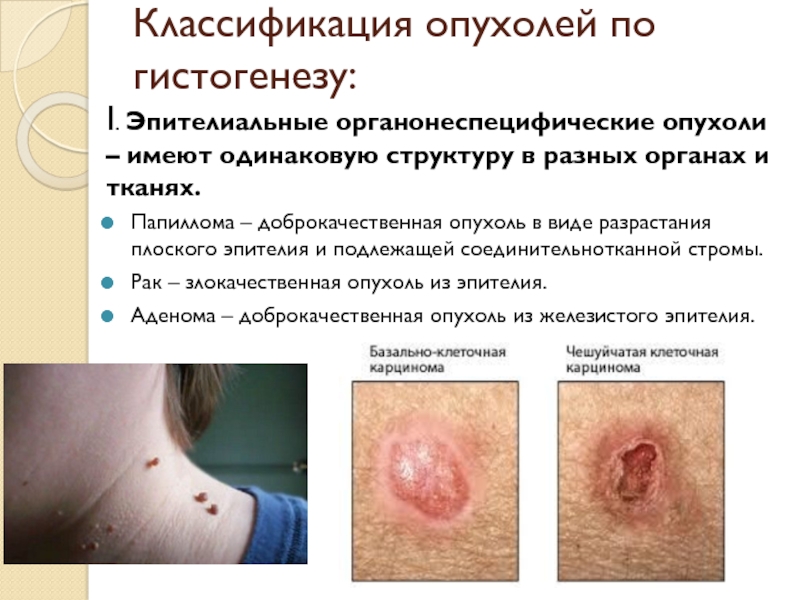
Слайд 28Классификация опухолей по гистогенезу:
I. Эпителиальные органонеспецифические опухоли – имеют одинаковую
структуру в разных органах и тканях.
Папиллома – доброкачественная опухоль в
виде разрастания плоского эпителия и подлежащей соединительнотканной стромы.Рак – злокачественная опухоль из эпителия.
Аденома – доброкачественная опухоль из железистого эпителия.
Слайд 29Классификация опухолей по гистогенезу:
II. Эпителиальные органоспецифические опухоли или опухоли экзо-
и эндокринных желез и эпителиальных покровов.
Имеют характерные черты того органа,
из которого образуются: гепатоцеллюлярный рак может образовывать желчь, как и нормальные гепатоциты в печени.
Хорионэпителиома – опухоль из хориального эпителия плаценты.
Трихоэпителиома – имеются структуры волосяного фолликула.
Сирингома – имеются структуры потовой железы.
Себацеома – имеет структуры сальной железы кожи.
Почечно-клеточный рак – из эпителия, выстилающего почечные канальцы.
Слайд 30Классификация опухолей по гистогенезу:
III. Мезенхимальные опухоли (из видов ткани):
- фиброма
– из соединительной ткани;
- липома – из жировой ткани;
- хондрома
– из хрящевой ткани;- остеома – из костной ткани;
- лейомиома – из гладкомышечной ткани;
- рабдомиома – из поперечнополосатой мышечной ткани;
- гемангиома – из сосудов (капиллярная, кавернозная, артериальная и венозная);
- гибернома – из бурого жира;
- миксома – из слизистой ткани;
- саркома – злокачественная опухоль из мезенхимальной ткани (фибросаркома, хондросаркома, ангиосаркома и т.д.).
Слайд 31Классификация опухолей по гистогенезу:
IV. Опухоли из меланинобразующей ткани:
- доброкачественные – невусы;
- злокачественные – меланомы.V. Опухоли нервной системы и оболочек нервов
Основные структуры нервной системы – ганглиозные клетки (нейроны), глиальные клетки (астроциты, олигодендроглиоциты, эпендимоциты).
Доброкачественные опухоли (относительно): Злокачественные опухоли:
- ганглиоцитома; - ганглионейробластома;
- астроцитома; - нейробластома;
- олигодендроглиома; - анапластическая астроцитома;
- эпендимома. - анапластическая олигодендроглиома;
- анапластическая эпендимома
- глиобластома;
- примитивная нейроэктодермальная опухоль.
Из оболочек головного мозга – менингиома (доброкачественная), менингиальная саркома (злокачественная).
Из оболочек нервов – невринома (шваннома), нейрофиброма (доброкачественные); злокачественная шваннома.
VI. Опухоли системы кроветворения:
1. Системные – лейкозы, лейкемии.
2. Регионарные – неходжкинские лимфомы, ходжкинские лимфомы (лимфогранулематоз).
VII. Тератомы – опухоли из нескольких эмбриональных листков.