Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Врождённые пороки сердца и беременность
Содержание
- 1. Врождённые пороки сердца и беременность
- 2. Слайд 2
- 3. Слайд 3
- 4. Врождённый поро́к се́рдца (ВПС) — дефект в структуре сердца и (или)
- 5. КлассификацияВрожденные пороки сердца разделены на 3 группы:
- 6. Дефект межпредсердной перегородкиа. Гемодинамика. Заболевание часто протекает бессимптомно. При
- 7. Слайд 7
- 8. Синдром ЭйзенменгераСиндром Эйзенменгера характеризуется развитием необратимой легочной гипертензии
- 9. б. Течение беременности. При синдроме Эйзенменгера прогноз крайне неблагоприятный.
- 10. г. Ведение беременности. При синдроме Эйзенменгера беременность рекомендуют прервать.
- 11. Дефект межжелудочковой перегородкиа. Гемодинамика. Тяжесть сердечной недостаточности зависит от
- 12. Слайд 12
- 13. Открытый артериальный протокОткрытый артериальный проток — один из
- 14. Тетрада Фалло Тетрада Фалло — порок сердца, включающий стеноз
- 15. в. Влияние на плод. Из-за низкого sO2 велик риск внутриутробной
- 16. Слайд 16
- 17. Аортальный стеноза. Гемодинамика. Если площадь отверстия аортального клапана меньше
- 18. в. Влияние на плод. Из-за осложнений у матери аортальный
- 19. Скачать презентанцию
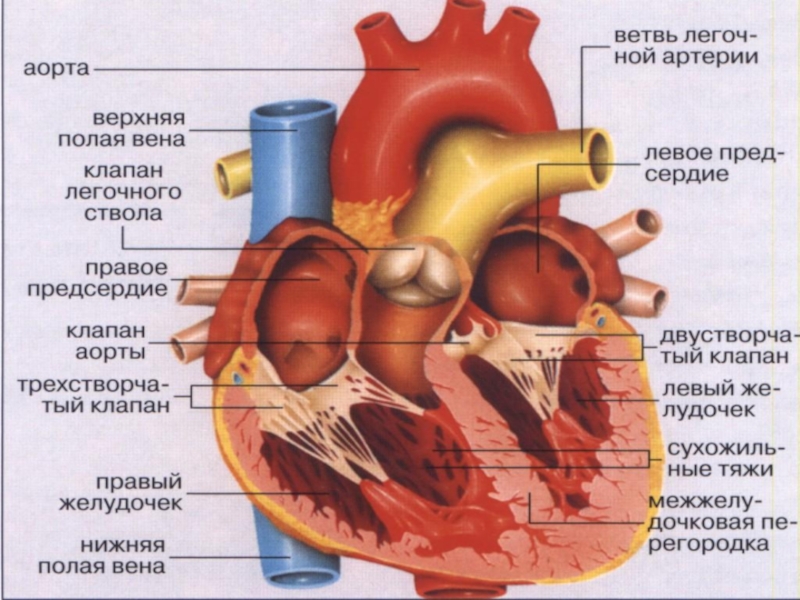
Врождённый поро́к се́рдца (ВПС) — дефект в структуре сердца и (или) крупных сосудов, присутствующий с рождения. Большинство пороков нарушают ток крови внутри сердца или по большому (БКК) и малому (МКК) кругам кровообращения. Пороки сердца являются наиболее частыми врождёнными дефектами и
Слайды и текст этой презентации
Слайд 4Врождённый поро́к се́рдца (ВПС) — дефект в структуре сердца и (или) крупных сосудов, присутствующий с рождения.
Слайд 5Классификация
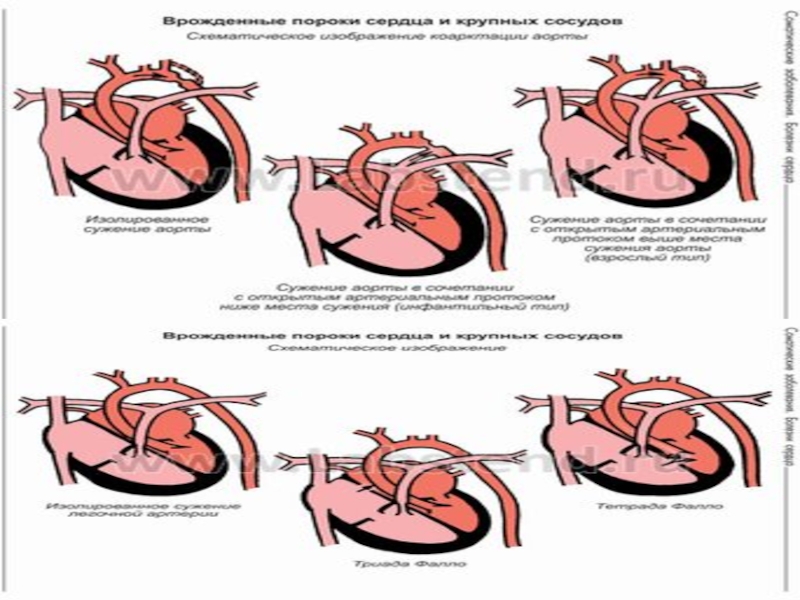
Врожденные пороки сердца разделены на 3 группы:
1) пороки со
сбросом крови слева направо (дефект межпредсердной перегородки, дефект межжелудочковой перегородки,
открытый артериальный проток);2) пороки со сбросом крови справа налево и артериальной гипоксемией (тетрада Фалло, реже триада и пентада Фалло);
3) пороки с препятствием кровотоку (коарктация аорты, стеноз устья аорты, стеноз легочной артерии).
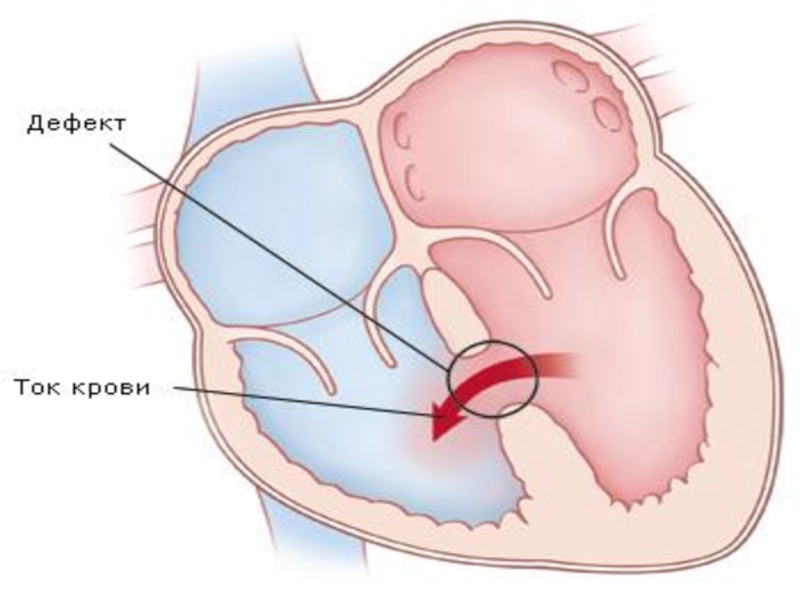
Слайд 6Дефект межпредсердной перегородки
а. Гемодинамика. Заболевание часто протекает бессимптомно. При физикальном исследовании выслушивается
систолический шум. В результате сброса крови слева направо увеличивается легочный
кровоток. Однако тяжелая легочная гипертензия развивается редко.б. Течение беременности. Тактика ведения беременности и родов у женщин с дефектом межпредсердной перегородки зависит от тяжести легочной гипертензии. В отсутствие легочной гипертензии беременность переносится хорошо и не влияет на течение заболевания. Напротив, легочная гипертензия повышает риск синдрома Эйзенменгера, при котором материнская смертность достигает 50%. Назначают ЭхоКГ и катетеризацию правых отделов сердца.
в. Влияние на плод. Риск врожденного порока сердца у ребенка достигает 15%.
г. Ведение беременности. При легочной гипертензии тактика ведения такая же, как при синдроме Эйзенменгера. В остальных случаях показано обычное наблюдение.
Слайд 8Синдром Эйзенменгера
Синдром Эйзенменгера характеризуется развитием необратимой легочной гипертензии вследствие сброса крови
слева направо. Причины: большие дефекты межжелудочковой и межпредсердной перегородок, большой
диаметр открытого аортального протока, тетрада Фалло и ряд других врожденных цианотических пороков сердца.а. Гемодинамика. На ранней стадии в результате сброса крови слева направо увеличивается легочный кровоток и развивается легочная гипертензия. Позже давление в обеих половинах сердца выравнивается, сброс крови становится перекрестным. Когда давление в легочной артерии превышает системное, направление сброса крови меняется (справа налево) и в большой круг начинает поступать бедная кислородом кровь. Последующее развитие компенсаторного эритроцитоза повышает риск тромбоэмболических осложнений.
Слайд 9б. Течение беременности. При синдроме Эйзенменгера прогноз крайне неблагоприятный. Беременность сопровождается снижением
ОПСС (которое усугубляется в случае кровотечения) и увеличением свертываемости крови
(повышается риск тромбоэмболии ветвей легочной артерии с последующим увеличением легочного сосудистого сопротивления). Все это способствует изменению направления (справа налево) и нарастанию сброса крови. Из-за значительных колебаний ОЦК наибольшую опасность представляют роды и послеродовой период. Вследствие развития стойкой гипоксемии материнская смертность достигает 50%. Риск смерти при синдроме Эйзенменгера особенно высок при прогрессирующей легочной гипертензии, когда ингаляция кислорода неэффективна.в. Влияние на плод. Характерна внутриутробная задержка развития. Высокая перинатальная смертность (28%) обычно обусловлена недоношенностью.
Слайд 10г. Ведение беременности. При синдроме Эйзенменгера беременность рекомендуют прервать. Если же женщина
настаивает на ее сохранении, требуется тщательное наблюдение. Для того чтобы
предотвратить нарастание сброса крови и изменение его направления, а также снизить потребность в кислороде, назначают длительный постельный режим, проводят профилактику гиповолемии. Поскольку гипоксия, ацидоз и гиперкапния повышают легочное сосудистое сопротивление, важно следить за кислотно-щелочным равновесием. Назначение гепарина для профилактики тромбоэмболических осложнений, по некоторым данным, неэффективно, а иногда и опасно, так как повышается риск кровотечений. Поскольку после кесарева сечения материнская смертность достигает 75%, родоразрешают через естественные родовые пути. Высокий уровень смертности при кесаревом сечении, вероятно, обусловлен резким снижением внутрибрюшного давления вследствие быстрого извлечения плода, а также колебаниями ОЦК вследствие кровопотери. Для мониторинга гемодинамики во время родов катетеризируют периферическую и легочную артерии. Контролируют КДД в правом желудочке и АД. При появлении или нарастании сброса крови справа налево требуется неотложное лечение. В случае артериальной гипотонии назначают вазопрессорные средства. Показаны ингаляция кислорода и укорочение второго периода родов путем наложения акушерских щипцов.Слайд 11Дефект межжелудочковой перегородки
а. Гемодинамика. Тяжесть сердечной недостаточности зависит от величины дефекта. При
небольшом дефекте заболевание протекает благоприятно, легочный кровоток возрастает незначительно, при
большом — сброс крови слева направо приводит к гипертрофии левого желудочка вследствие его объемной перегрузки. Значительное увеличение легочного кровотока приводит к легочной гипертензии и гипертрофии правого желудочка. По мере нарастания легочной гипертензии меняется направление сброса крови (справа налево).б. Течение беременности. В отсутствие легочной гипертензии беременность благоприятно влияет на течение заболевания за счет снижения ОПСС и увеличения сердечного выброса. В случае давней гипертрофии левого желудочка увеличение ОЦК, характерное для беременности, повышает риск сердечной недостаточности. При легочной гипертензии повышается риск синдрома Эйзенменгера. У женщин, которым ранее была проведена хирургическая коррекция порока, беременность протекает без осложнений.
в. Влияние на плод. Риск врожденного порока сердца у ребенка достигает 22%.
г. Ведение беременности. При легочной гипертензии беременность ведут как при синдроме Эйзенменгера. В остальных случаях показано обычное наблюдение и профилактика инфекционного эндокардита.
Слайд 13Открытый артериальный проток
Открытый артериальный проток — один из самых распространенных пороков
сердца у беременных в прошлом. Сейчас встречается редко благодаря своевременной
хирургической коррекции.а. Гемодинамика изменяется так же, как при дефекте межжелудочковой перегородки.
б. Течение беременности. При небольшом диаметре открытого артериального протока беременность протекает благоприятно. Развитие легочной гипертензии повышает риск синдрома Эйзенменгера и его осложнений.
в. Влияние на плод. Риск врожденного порока сердца у ребенка составляет 10—15%.
г. Ведение беременности. При легочной гипертензии беременность ведут как при синдроме Эйзенменгера. В остальных случаях показано обычное наблюдение и профилактика инфекционного эндокардита.
Слайд 14 Тетрада Фалло
Тетрада Фалло — порок сердца, включающий стеноз устья легочного ствола,
гипертрофию правого желудочка, большой дефект межжелудочковой перегородки и декстропозицию аорты.
Это самый распространенный среди врожденных цианотических пороков сердца у беременных.а. Гемодинамика. Вследствие обструкции выносящего тракта правого желудочка возникает сброс крови справа налево и в большой круг поступает кровь с низким содержанием кислорода. Развивается гипертрофия правого желудочка.
б. Течение беременности. Беременные, которым проведена полная хирургическая коррекция, не входят в группу риска. Без хирургической коррекции порока больные редко доживают до детородного возраста. Снижение ОПСС (характерное для беременности) усугубляет сброс крови справа налево. Уменьшается sO2. При гематокрите ниже 60%, насыщении гемоглобина артериальной крови кислородом менее 80%, обмороках в анамнезе и значительном повышении давления в правых отделах сердца прогноз крайне неблагоприятный.
Слайд 15в. Влияние на плод. Из-за низкого sO2 велик риск внутриутробной задержки развития. Риск
врожденного порока сердца у ребенка достигает 15—20%.
г. Ведение беременности. Усугубление обструкции выносящего
тракта правого желудочка и увеличения сброса крови справа налево очень опасно. В связи с этим важно избегать гиповолемии. Для профилактики гипоксии назначают ингаляцию кислорода.Слайд 17Аортальный стеноз
а. Гемодинамика. Если площадь отверстия аортального клапана меньше 1 см2, развивается обструкция
выносящего тракта левого желудочка с последующей его гипертрофией. Ограничение сердечного
выброса влечет за собой снижение коронарного кровотока и ишемию миокарда. В этом случае любая дополнительная нагрузка может вызвать приступ стенокардии или развитие острой левожелудочковой недостаточности.б. Течение беременности. Поскольку беременность значительно увеличивает нагрузку на сердце, при тяжелом аортальном стенозе прогноз неблагоприятный. Вследствие обструкции выносящего тракта левого желудочка увеличение сердечного выброса достигается только за счет повышения ЧСС. Тахикардия укорачивает диастолу. Это, соответственно, снижает коронарный кровоток и время наполнения левого желудочка. Снижение ОПСС, обусловленное беременностью, в сочетании с ограниченным сердечным выбросом приводит к артериальной гипотонии и обморокам. При тяжелом аортальном стенозе показано прерывание беременности, поскольку материнская смертность достигает 15%.
Слайд 18в. Влияние на плод. Из-за осложнений у матери аортальный стеноз сопровождается высокой
перинатальной смертностью. Риск врожденного порока сердца у ребенка составляет примерно
20%.г. Ведение беременности. При тяжелом аортальном стенозе показан строгий постельный режим. Для поддержания венозного возврата проводят профилактику гиповолемии и рекомендуют ношение эластичных чулок. Проводят лечение сердечной недостаточности. При механическом протезе клапана показана антикоагулянтная терапия. Поскольку в I и во II триместрах беременности варфарин противопоказан, больной назначают гепарин. Во всех случаях аортального стеноза проводят профилактику инфекционного эндокардита.