Слайд 1Выполнила: Алтынбек А.Б.
Приняла: Кожабекова Т.А.
Группа: 701-02
Артериальная гипертензия беременных
Слайд 2Рекомендовано Экспертным советом РГП на ПВХ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития от «10» декабря 2015 года
Протокол
№19 КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ У БЕРЕМЕННЫХ
I.ВВОДНАЯ ЧАСТЬ
Название протокола: Артериальная гипертензия у беременных.
Код протокола:
Код (ы) МКБ-10:
О10 Существовавшая ранее гипертензия,осложняющая беременность,роды и послеродовой и послеродовой период
О13 Вызванная беременностью гипертензия без значительной протеинурии
О14.1Вызванная беременностью гипертензия со значительной протеинурией
О15Эклампсия
Слайд 3
Артериальная гипертензия – определяется
как систолическое АД ≥140 мм рт.ст. и диастолическое АД ≥90
мм рт.ст. измеренное в состоянии покоя в течении 5 минут, дважды с интервалом 2 минуты.
Слайд 4Степени гипертензии :
умеренная гипертензия - при уровне АД 140-159/90-109
мм рт.ст.
тяжелая гипертензия - при уровне САД ≥
160 мм рт.ст и/или ДАД ≥ 110 мм рт.ст при 2х кратном измерении с интервалом 15 минут друг от друга, на той же руке (УД - B).
устойчивая гипертония должна определяться как потребность в 3 антигипертензивных препаратах для контроля артериального давления при беременности ≥ 20 недель (УД - С)
Слайд 5 Клиническая классификация:
хроническая артериальная гипертензия – гипертензия, которая существовала
до беременности или выявлена до 20 недель беременности.
Гипертензия сохраняется после
6 недель родов.
гестационная гипертензия – возникает после 20 недели беременности, АД нормализуется в течение 6-8 недель послеродового периода.
Слайд 6 преэклампсия –это гипертензия с манифестацией после 20 недель с
протеинуриейболее
300 мг белка в суточной моче.
тяжѐлая преэклампсия – диагностируется
при наличии симптомов преэклампсии и дополнительно хотя бы одного из критериев;
систолическое AД, измеренное два раза в течение 6 ч., ≥160 mmHg;
диастолическое AД, измеренное два раза в течение 6 ч., ≥110 mmHg, или диастолическое AД, измеренное хотя бы 1 раз, ≥120 mmHg.;
высокая протеинурия (5 г/24 ч., или ≥3 +);
головная боль, нарушение зрения;
боль под грудиной или под правым подреберьем;
увеличенная концентрация ферментов в крови (AСАТ, AЛАT, ЛДГ);
синдром HELLP;
олигурия (((
отек легких;
недостаточный рост плода;
внезапно возникший отѐк лица, рук или ног, при наличии признаков тяжѐлой гипертензии;
отслойка плаценты;
ДВС синдром
Слайд 7 эклампсия –судорожное состояние, связанное с преэклампсией, значительной протеинурией (более
300 мг белка в суточной моче) с/без отклонениями в лабораторных
показателях (креатинин,трансаминазы,билирубин,тромбоциты)
HELLP синдром – повышение активности печѐночных ферментов, низкое количество тромбоцитов, микроангиопатическая гемолитическая анемия.
Слайд 8Показания для госпитализации с указанием типа госпитализации:
Показания для экстренной
госпитализации:
преэклампсия с артериальной гипертензией любой степени;
тяжелая
гипертензия.
Показания для плановой госпитализации:
умеренная гипертензия.
Слайд 11Коморбидные состояния:
Состояния, требующие более жесткого контроля АД вне беременности
из-за их ассоциации с повышенным кардиоваскулярным риском.
К ним относятся:
хронические заболевания почек (гломерулонефрит, рефлюкс пиелонефрит, поликистоз почек);
стеноз почечной артерии;
системные заболевания с поражением почек (сахарный диабет, Системная красная волчанка);
эндокринные забоелвания (фетохромоцитома, С-м Иценко-Кушинга, Гиперальдостеронизм);
коарктация аорты.
Слайд 1211.1 Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при
экстренной госпитализации и по истечении сроков более 10 дней с
момента сдачи анализов в соответствии с приказом МО:
сбор жалоб анамнеза заболевания и жизни;
физикальное обследование (оценка состояния беременной, повышение АД, пульс);
общий анализ крови с подсчетом тромбоцитов;
количественное определение белка в разовых порциях мочи или суточная протеинурия;
биохимический анализ крови (определение трансаминаз и билирубина, креатинин);
кардиотокография плода, биофизический профиль плода, доплерометрия пупочной артерии.
Слайд 1311.2 Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной
госпитализации и по истечении сроков более 10 дней с момента
сдачи анализов в соответствии с приказом МО:
осмотр глазного дна при подозрении на внутримозговое кровоизлияние;
УЗИ органов брюшной полости при подозрении на патологию печени, почек;
ЭХО КГ при хронической артериальной гипертензии;
11.3 Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
сбор жалоб, анамнеза заболевания и жизни;
физикальное обследование (АД);
определение протеинурии (тест-полоски).
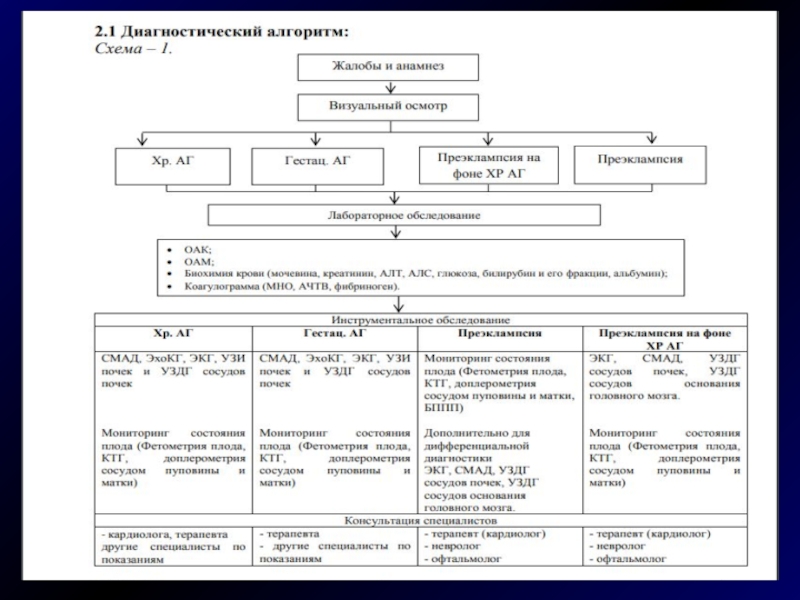
Слайд 1512. Диагностические критерии:
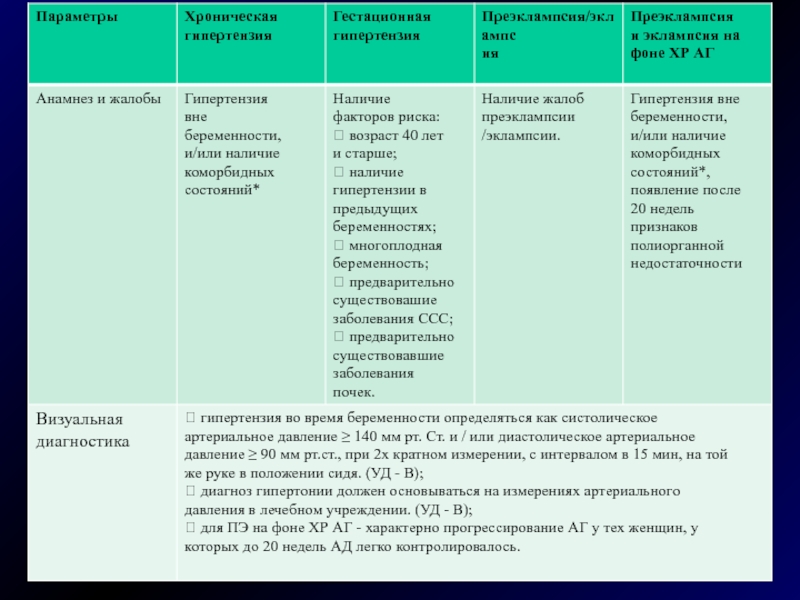
12.1. Жалобы и анамнез:
Жалобы:
головная боль;
тошнота, рвота;
боли в эпигастрии, правом подреберье;
отеки;
снижение мочеотделения
Слайд 16Анамнез:
в анамнезе возможно указание на наличие гипертензии вне беременности/или
при предыдущих беременностях.
12.2 Физикальное обследование:
общий осмотр:
артериальная гипертензия;
отеки;
протеинурия;
нарушение зрения;
рвота;
клонус (судорожные подѐргивания отдельных групп мышц);
болезненность при пальпации печени.
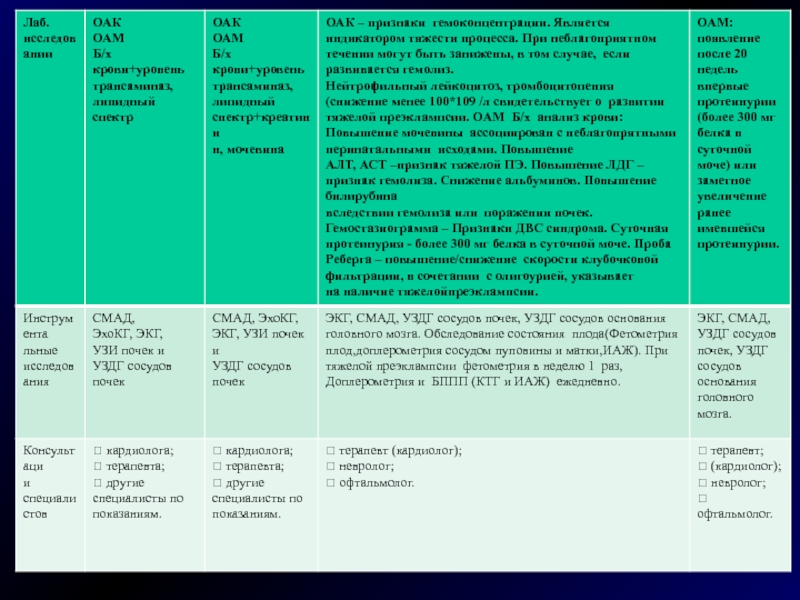
Слайд 1712.3.Лабораторные исследования:
Количественное определение белка в моче:
в разовой
порции мочи – более 0,3 г/л;
суточная протеинурия –
протеинурия в суточной моче более 0,3 г\с.
Общий анализ крови с подсчетом тромбоцитов – тромбоциты ниже 100 x 106 г/л;
Биохимический анализ крови – повышение уровня печѐночных ферментов более чем в 2 раза от нормы (АлАТ или АсАТ выше 70 МЕ/л при норме АСТ 0-30 МЕ/л, АЛТ 0-20 МЕ/л).
Слайд 1812.4 Инструментальные исследования:
КТГ плода;
Биопрофиль плода;
Допплерометрия сосудов пуповины.
При наличии тяжелой гипертензии, преэклампсии обязателен мониторинг
за состоянием внутриутробного плода. Кратность исследования определяется тяжестью гипертензии, наличием преэклампсии,данными предыдущего исследования оценки состояния плода.
12.5 Показания для консультации узких специалистов: только при наличие показаний.
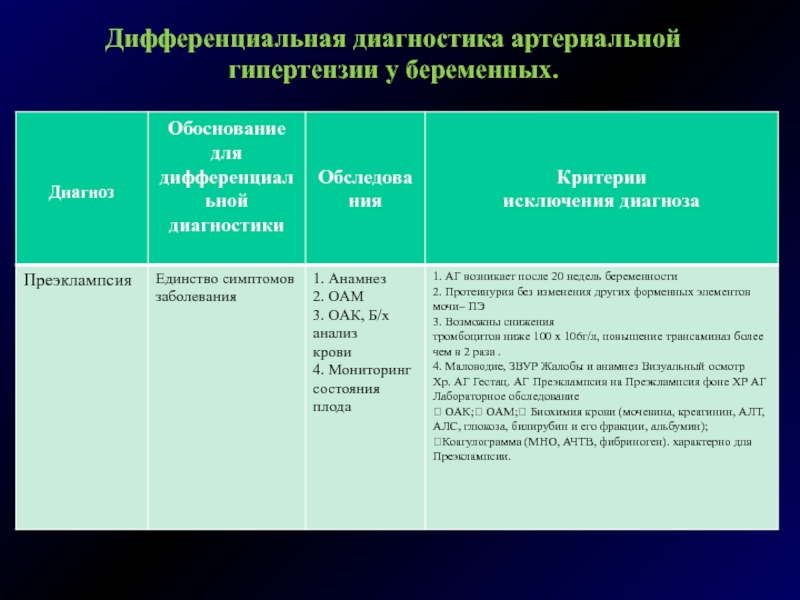
Слайд 19Дифференциальная диагностика артериальной гипертензии у беременных.
Слайд 21
Хроническая артериальная гипертензия, на фоне которой протекает беременность
Наличие
постоянной гипертензии до 20 нед беременности
Вегето-сосудистая дистония
30%
Гипертоническая
болезнь 30%
Симптоматические гипертензии 40%
Слайд 22
Артериальные гипертензии
Симптоматические:
Возникают в молодом возрасте, преобладает стойкая диастолическая
гипертензия, гипертонические кризы редки, мало клинической симптоматики
Гипертоническая болезнь:
АД повышается постепенно,
сначала систолическое, затем присоединяется диастолическое, рано появляются клинические симптомы (головная боль, головокружение, плохой сон, шум в ушах, частые гипертонические кризы)
Вегето-сосудистая дистония:
Кратковременное повышение АД у молодых женщин с выраженными многочисленными жалобами на сердцебиение, боли в области сердца, быструю утомляемость, плохой сон и т.д.
Слайд 23
Критерии хронической артериальной гипертензии у беременных
АД ≥ 140/90 мм рт.ст.
зарегистрированное
дважды с интервалом
не менее 6 часов
до 20 нед беременности
При наличии до беременности артериальной гипотензии – повышение систолического давления на 30, диастолического – на 20 мм рт.ст.
Слайд 24
Алгоритм обследования беременных
с артериальной гипертензией
Тщательный сбор анамнеза
Факторы риска:
Возраст 28 лет и старше
Избыточная масса
тела
Наличие в анамнезе эпизодов повышенного давления
Наследственность
Заболевания почек
Эндокринные заболевания
Тяжелая форма гестоза при предыдущей беременности
Слайд 25
Алгоритм обследования беременных
с артериальной гипертензией
Лабораторные и инструментальные исследования:
- Общий анализ крови
- Общий анализ мочи
- Биохимический анализ крови (калий, мочевина, креатинин, белок, глюкоза, холестерин, триглицериды, кальций, натрий, фосфор, мочевая кислота)
- ЭКГ
- Рентгенография грудной клетки
- УЗИ почек
Слайд 26
Классификация
гипертонической болезни (ВОЗ)
I стадия – повышение
АД без признаков органических изменений
II стадия – имеется один из
объективных признаков поражения органов: левого желудочка сердца, сосудов сетчатки или почек
III стадия – наличие клинических симптомов и инструментальных признаков поражения сердца, головного мозга, глазного дна, почек
Слайд 27
Классификация гипертонической болезни
по течению
С доброкачественным течением (медленно
прогрессирующая) – 97%
Со злокачественным течением (быстро прогрессирующая) – 3
%
- при гипертонической болезни - 0,15%
- при симптоматических гипертензиях - 13-30%
(окклюзия почечных артерий, гломеруло- и
пиелонефрит, заболевания надпочечников)
Слайд 28
Критерии злокачественной гипертонии
(у беременных встречается редко)
Определяющие:
АД > 220/130
мм рт.ст.
Тяжелые поражения глазного дна – ретинопатия, кровоизлияния и экссудаты
в сетчатке
Органические изменения в почках, часто ХПН
Сопутствующие (необязательные):
Гипертоническая энцефалопатия
Острая левожелудочковая недостаточность
Нарушения мозгового кровообращения
Выраженная почечная недостаточность
Микроангиопатическая гемолитическая анемия
Слайд 29
Классификация гипертонической болезни (А.Л.Мясников)
I стадия, фаза А
– латентная; тенденция к ↑АД под влиянием эмоций, холода и
др.
I стадия Б – транзиторная; ↑АД кратковременное и нестойкое, нормализуется в покое
II стадия А – неустойчивая; лабильность постоянно повышенного АД, терапия эффективна
II стадия Б – устойчивая; АД стабильно повышено, нет органических поражений. Терапия менее эффективна.
III стадия А – компенсированная; АД стабильно повышено. Дистрофические и фиброзно-склеротические изменения органов и тканей, но их функция компенсирована
III стадия Б – декомпенсированная; стабильно повышено АД + декомпенсация функции мозга, сердца, почек, больные нетрудоспособны
Слайд 30
Степени риска гипертонической болезни
при беременности
Слайд 31
Влияние гипертонической болезни
на беременность (М.М.Шехтман,1987)
Гестоз – 36%
(по данным литературы – до 86% )
Развивается рано
на 24-26 нед беременности, протекает тяжело!!!
Самопроизвольный аборт во второй половине беременности и преждевременные роды - 29%
Задержка роста плода – 10-20%
Отслойка плаценты – 5–10%
Антенатальная гибель плода – 2,6%
Экстренное кесарево сечение в 27-40 нед. в связи с резким ухудшением состояния плода и/или течения заболевания – 12,5%
Слайд 32
Артериальная гипертензия,
какой бы причиной она
ни была вызвана, нарушает
внутриутробное развитие плода
и оказывает неблагоприятное влияние на состояние женщины
Слайд 33
Задача акушера-гинеколога:
Профилактика и лечение акушерских и
перинатальных осложнений у больных женщин в соответствии со спецификой экстрагенитальных
заболеваний
на основании знаний патогенеза этих болезней, патогенеза осложнений гестации, их критические сроки, клиники и диагностики
В.Е.Радзинский «Беременность и роды при экстрагенитальных заболеваниях» 2008г.
Слайд 34
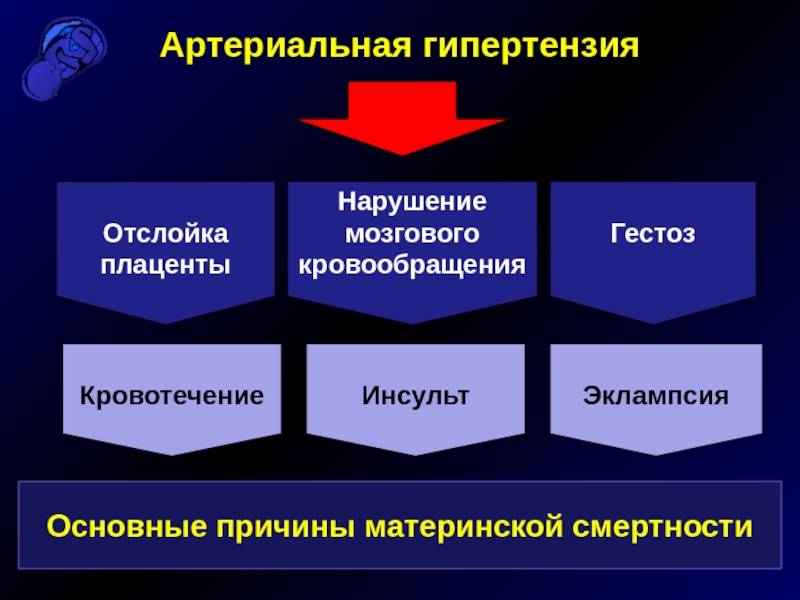
Артериальная гипертензия
Отслойка плаценты
Нарушение мозгового кровообращения
Гестоз
Кровотечение
Инсульт
Эклампсия
Основные
причины материнской смертности
Слайд 35
Лечение гипертонической болезни при беременности
Цель:
Поддержание артериального давления
в пределах, сохраняющих на нормальном уровне маточно-плацентарный кровоток для предупреждения
задержки роста плода, недоношенности и мертворождения
Предотвращение развития преэклампсии или уменьшения тяжести ее клинических проявлений
Постепенное снижение АД, т.к. резкое падение АД ≤ 120/80 мм рт.ст. может привести к уменьшению почечного кровотока (острая почечная недостаточность) и кровообращения в плаценте (асфиксия плода)
Слайд 36
Лечение гипертонической болезни при беременности
Оптимальный режим труда
и отдыха
Диета с ограничением поваренной
соли (только при
повышении АД)
Седативные средства
Невротические реакции – одно из наиболее
частых проявлений гипертонической болезни
Фитотерапия на протяжении всей беременности
настои из корня валерианы и пустырника
плоды боярышника (1ст.л.)+трава пустырника (1ст.л.)+трава сушеницы болотной (2ст.л.)+ цветы ромашки (2ч.л.)→настоять 30мин в 500мл кипятка по 100мл 3 р/день за 30мин до еды курс до 2 мес
Слайд 37
Лечение гипертонической болезни при беременности
Седативные средства Транквилизаторы
подавляют чувство страха, тревоги, эмоциональной, психической напряженности
Не более 2-3 нед
→ выраженная седация
Препарат выбора – триоксазин (0,3 г 2-3 р/день)
Элениум – противопоказан до 12 нед.
Седуксен (реланиум) – ограниченно (затруднение дыхания и динамическая непроходимость кишечника у новорожденного)
Противопоказаны: бромиды (депрессия ЦНС плода, хромос.аномалии), барбитураты (угнетение дыхательного центра плода), алкалоиды белладонны, эрготамин (тератогенное и фетотоксическое действие)
Слайд 38
Гипотензивная терапия при беременности
Препараты выбора
Симпатолитики:
- препараты клонидина (клофелин)
- центральные α-адреноблокаторы (допегит)
β-адреноблокаторы
(обзидан, атенолол)
α-β- адреноблокатор (лабеталол)
Антагонисты кальция (нифедипин, амлодипин)
Периферические вазодилататоры (гидралазин (апрессин), дибазол, папаверин, но шпа, эуфилин)
Слайд 39
Гипотензивная терапия при беременности
Симпатолитики
Препараты клонидина (клофелин, гемитон)
в малых дозах 0,15 мг/сут, постепенно увеличивая
до 0,3-0,45 мг в 3 приема
Проникая через гематоэнцефалический барьер, оказывают центральное действие – ↑сердечный выброс, ↓ЧСС, ↓АД
Побочное действие: головокружение, сухость во рту
Внезапная отмена клофелина может привести к «рикошетной» АГ и тахикардии
В США и Европе у беременных широко не применяют
Слайд 40
Гипотензивная терапия при беременности
Симпатолитики
Центральные α-адреноблокаторы
допегит (метилдопа)
0,25 г 2-4 р/сут
Снижает периферическое сосудистое сопротивление, без снижения сердечного
выброса
Применяют в сочетании с салуретиками
(задерживает Na и воду)
Слайд 41
Гипотензивная терапия при беременности
β-адреноблокаторы
Уменьшают сердечный выброс
и ЧСС, ↓секрецию ренина →↓АД
Не влияют на β-адренорецепторы матки →
не вызывают гипертонус матки
Анаприлин (обзидан, индерал) 40 мг 2 р/сут, постепенно увеличивая дозу до оптимальной, после чего снижают и длительно назначают по 60 мг 2 р/сут .
При гипертонических кризах - 0,5% р-р 1 мл в/в.
Атенолол (тенормин) 25-50 мг 1-2 р/сут. Гипотензивный эффект наступает через час и сохраняется длительно (12 -24час).
Лабеталол (α- и β-адреноблокатор) 200-1200 мг/сут 3-4 раза, особенно эффективен при гипертонических кризах (5-15 мг в/в)
Слайд 42
Гипотензивная терапия при беременности
Антагонисты кальция - периферические
вазодилататоры
↓ЧСС : противопоказаны в I тр и после родов
Верапамил (изоптин,
финоптин) 40 мг 3 р/сут
Изоптин ретард 120 мг 1 р/сут
Не изменяют ЧСС:
Нифедипин (коринфар, адалат) 10 мг 3-4 р/сут
Быстро снижает АД; под язык → ↓АД через 5 мин и достигает max действия через 20 мин → длительность действия 3-4 часа
Норваск (амлодипин) 5 мг 1 р/сут
никардипин (карден) в капсулах 30 мг 2 р/сут
Израдипин (ломир) в капсулах 2,5 мг 2 р/сут
Слайд 43
Гипотензивная терапия при беременности
Вазодилататоры периферические
Нитроглицерин -
С осторожностью! Резко ↓АД, ↑ЧСС
Гидралазин (апрессин) - много побочных
эффектов у матери и плода – используется в экстренных случаях для быстрого снижения АД в/в
Нитропруссид натрия – при рефракторной гипертензии
Блокаторы α-адренорецепторов сосудов
не влияют на ЧСС, из-за высокого риска развития ортостатического коллапса применяют редко
Празозин 0,5 мг 2 р/сут, увеличивая дозу до 20 мг/сут
Тропафен по 0,5-1 мл 1-2% р-ра п/к или в/м
используют для купирования гипертонического криза, особенно при феохромоцитоме, 2 часа лежать – опасность ортостатического коллапса!
Слайд 44
Гипотензивная терапия при беременности
Симпатолитики (редко используемые)
Октадин, изобарин,
исмелин, гуанетидин
Обладают очень сильным гипотензивным эффектом
Применяют в стационаре по особым
показаниям
Побочные действия: ортостатический коллапс, головокружение, адинамия, тошнота, понос
Начинать лечение с малых доз (12,5 мг/сут), постепенно повышая до 50-75 мг/сут.
Нельзя резко вставать, но нужно больше ходить
Прекратить лечение за 2 нед до кесарева сечения (м.б. ортостатический коллапс или остановка сердца во время наркоза)
Слайд 45
Гипотензивная терапия при беременности
Симпатолитики (редко используемые)
Препараты раувольфии
(резерпин, раунатин)
Седативный и быстрый выраженный гипотензивный эффект
Много побочных эффектов:
ринит, брадикардия, понос, бронхоспазм, депрессия, задержка Na и воды при длительном использовании
Противопоказаны в III триместре: заложенность носа с нарушением сосания и глотания, конъюнктивит, брадикардия, депрессия у новорожденного
Слайд 46
Гипотензивная терапия при беременности
Ганглиоблокаторы
Пентамин, бензогексоний
Тормозят
проведение нервных импульсов в симпатических и парасимпатических ганглиях→ ↓тонус артерий
и вен → ↓ приток крови к сердцу → ↓ сердечный выброс
Много побочных эффектов у матери и плода
Применяют только в экстренных случаях, кратковременно:
- в родах 1-2 мл 5% р-ра в/в капельно медленно
- при угрожающих жизни гипертонических кризах
Слайд 47
Гипотензивная терапия при беременности
Салуретические мочегонные
Мочегонное + гипотензивное
действие
Индивидуальная чувствительность (разные дозы)
Применяют в комбинации с другими гипотензивными средствами
для потенцирования их действия
Противопоказаны при преэклампсии (снижен ОЦК)
Гипотиазид 25-50-100 мг 1 р/сут на тощак
Клопамид (бринальдикс) 20-60 мг
Фуросемид , этакриновая кислота – быстрый и кратковременный эффект →при гипертонических кризах, лучше в/в (лазикс 1-2 мл)
Слайд 48
Гипотензивная терапия при беременности
Противопоказаны беременным
Антагонисты ангиотензинпревращающего фермента
Антагонисты рецепторов ангиотензина
Слайд 49
Лечение гипертонического криза
при беременности
Обзидан (анаприлин) 0,5%
р-р 1 мл в/в
Клофелин, гемитон 0,01% р-р 0,5-1,5 мл в/м,
п/к
Нифедипин 10 мг под язык, через 10’ и 20‘ повторить
Магния сульфат 25% р-р 10-20 мл в/в, в/м + противосудорожное, мочегонное, седативное действие
Папаверин, дибазол, эуфиллин в/в
Нитроглицерин 1-2 табл. сублингвально
Рауседил (резерпин) 0,25% р-р 1 мл в/в=в/м + лазикс 2 мл в/в (не более 2 дней → выраженные побочные эффекты)
В тяжелых случаях – ганглиоблокаторы: гигроний 200-250 мг в/в, гексоний 2,5% р-р 0,5 мл в/в, пентамин 5% р-р 1-2 мл в/м + седуксен (седативное действие)
Слайд 50
Роды при гипертонической болезни
Через естественные родовые пути
При отсутствии эффекта от гипотензивной терапии→ выключение потужного периода (наложение
акушерских щипцов)
Кесарево сечение. Показания:
- преждевременная отслойка плаценты
- отслойка сетчатки
- расстройство мозгового кровообращения
- нарушение состояния плода
- присоединившийся гестоз, неподдающийся
терапии
Слайд 53
«Лечение обычно разочаровывающее» (М.М.Шехтман)
Антигипертензивная терапия не предупреждает
развитие эклампсии, но снижает риск развития острой гипертонической энцефалопатии, кровоизлияний
в мозг, отслойки плаценты
Стабилизация АД на уровне 140-150/90-100 мм рт.ст.
Резкое снижение АД до 120/80 мм рт.ст. и ↓ может привести с резкому ухудшению почечного кровотока и острой почечной недостаточности, а также нарушению кровообращения в ФПК и ухудшению состояния плода
Лечение артериальной гипертензии, обусловленной беременностью
Слайд 54
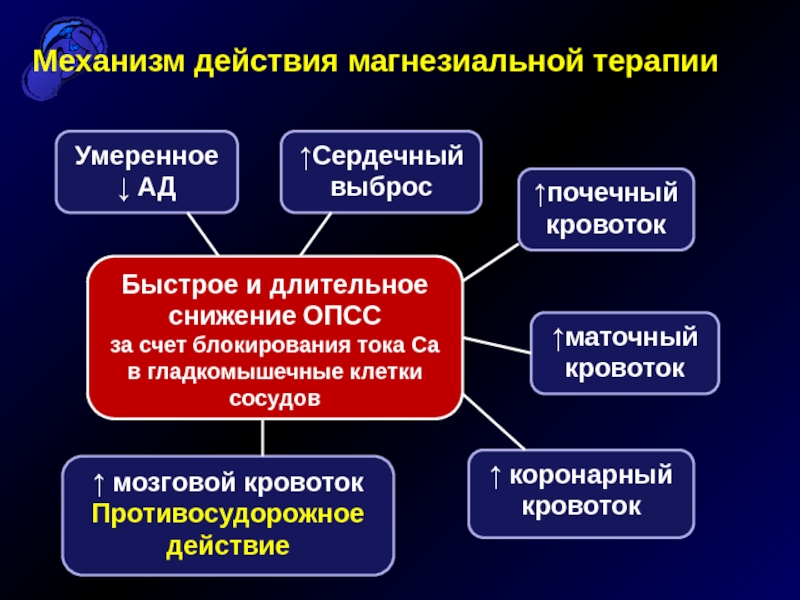
Механизм действия магнезиальной терапии
Быстрое и
длительное снижение ОПСС
за счет блокирования тока Са в гладкомышечные
клетки сосудов
↑Сердечный выброс
↑почечный кровоток
↑маточный кровоток
↑ коронарный кровоток
↑ мозговой кровоток
Противосудорожное действие
Умеренное ↓ АД
Слайд 56
Родоразрешение или прерывание беременности при тяжелом гестозе
не является
окончательным решением проблемы здоровья женщины!!!