Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ЗАБОЛЕВАНИЯ НАДПОЧЕЧНИКОВ
Содержание
- 1. ЗАБОЛЕВАНИЯ НАДПОЧЕЧНИКОВ
- 2. НАДПОЧЕЧНИК – ПАРНАЯ ЖЕЛЕЗА ВНУТРЕННЕЙ СЕКРЕЦИИ, РАСПОЛОЖЕННАЯ В ЗАБРЮШИННОМ ПРОСТРАНСТВЕ НАД ВЕРХНИМ ПОЛЮСОМ ПОЧКИ
- 3. НАДПОЧЕЧНИК КОРКОВЫЙ СЛОЙ
- 4. Слайд 4
- 5. Слайд 5
- 6. КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ НАДПОЧЕЧНИКОВ
- 7. ГИПЕРАЛЬДОСТЕРОНИЗМГиперальдостеронизм представляет собой избыток альдостерона в организме,
- 8. Слайд 8
- 9. Гиперальдостеронизм ЭтиологияАльдостерома — 70 %, Двусторонняя гиперплазия клубочковой зоны коры надпочечников (идиопатический гиперальдостеронизм) — 30 %
- 10. Гиперальдостеронизм ПатогенезЗадержка натрия и выделение калия благодаря
- 11. Гиперальдостеронизм Эпидемиология1-2 % всех случаев артериальной гипертензии;
- 12. Гиперальдостеронизм Основные клинические проявленияАртериальная гипертензияредко — осложнения
- 13. Гиперальдостеронизм ДиагностикаРенин, Альдостерон,Высокое соотношение альдостерон/ренин,Ортостатическая проба, КТ (МРТ) надпочечников, Селективная катетеризация надпочечниковых вен
- 14. Гиперальдостеронизм Дифференциальная диагностикаУнилатеральный (альдостерома) и двусторонний (идиопатический гиперальдостеронизм) процесс,Эссенциальная гипертензия, Вторичный гиперальдостеронизм (ренин, альдостерон)
- 15. Гиперальдостеронизм ЛечениеПри альдостероме — адреналэктомия, При идиопатическом гиперальдостеронизме — ограничение поваренной соли (
- 16. Гиперальдостеронизм ПрогнозПосле адреналэктомии по поводу альдостеромы артериальное давление и уровень калия нормализуются у 70-80 %
- 17. Феохромоцитома — опухоль мозгового вещества надпочечников или
- 18. Феохромацитома ЭтиологияОпухоль мозгового вещества надпочечников (90 %;
- 19. Феохромацитома ПатогенезГиперсекреция опухолью адреналина и норадреналина
- 20. Феохромацитома ЭпидемиологияОбусловливает менее 0,1 % случаев
- 21. Феохромацитома Клинические проявления Артериальная гипертензия
- 22. Феохромацитома Клинические проявленияОсложнения:сердечная недостаточность, инфаркт миокарда, отек легких, нарушение мозгового кровообращения,гипертензионная энцефалопатия,нарушение толерантности к углеводам
- 23. Феохромацитома ДиагностикаОпределение уровня свободных метанефринов (метанефрин и
- 24. Слайд 24
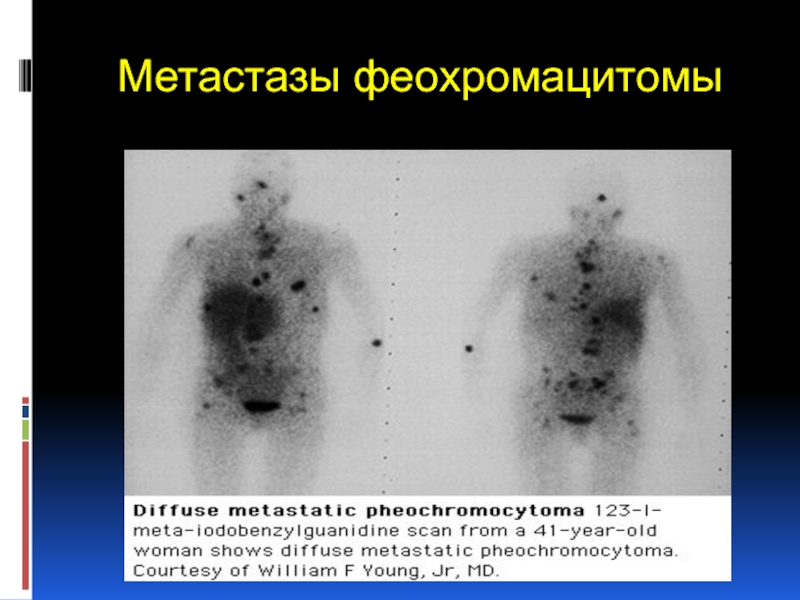
- 25. Метастазы феохромацитомы
- 26. Эссенциальная гипертензия кризового течения, Тиреотоксикоз, Панические атаки (симпатоадреналовые кризы), Истерический невроз,Нейроциркуляторная дистония,Инциденталома надпочечникаФеохромацитома Дифференциальная диагностика
- 27. Адреналэктомия. В предоперационном периоде — комбинированная терапия
- 28. Феохромацитома ПрогнозСмертность в специализированных учреждениях составляет 1-4 %. После адреналэктомии 5-летняя выживаемость >95 %. Рецидивы
- 29. Врожденная дисфункция коры надпочечников (ВДКН, адреногенитальный синдром)
- 30. ВДКН ЭтиологияМутация гена Р450с21, аутосомно-рецессивное наследование
- 31. ВДКН ПатогенезСнижение продукции кортизола,Снижение альдостерона,Гиперпродукция АКТГ Гиперпродукция надпочечниковых андрогенов
- 32. ВДКН ЭпидемиологияРаспространенность классических вариантов среди европейцев составляет
- 33. ВДКН Основные клинические проявленияСольтеряющая форма: женский
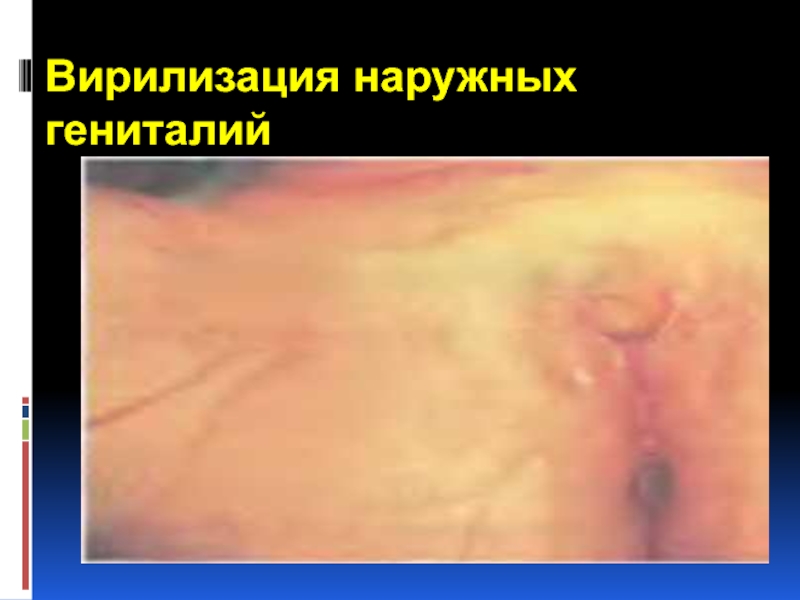
- 34. Вирилизация наружных гениталий
- 35. ВДКН Диагностика17-гидроксипрогестерон (17-OHPg) ↑, ДЭА ↑, Андростендион
- 36. ВДКН Дифференциальная диагностикаАндрогенпродуцируюшие опухоли гонад и надпочечников,
- 37. ВДКН ЛечениеПри классических формах: заместительная терапия глюкокортикоидами
- 38. ВДКН ПрогнозПри классических формах благоприятен как в
- 39. НАДПОЧЕЧНИКОВАЯ НЕДОСТАТОЧНОСТЬ (НН)
- 40. НН ЭтиологияПервичный гипокортицизм (1-НН): аутоиммунный адреналит, туберкулез,
- 41. ПатогенезДефицит альдостерона и кортизола, потеря натрия, обезвоживание, электролитные сдвиги, снижение адаптивных возможностей организма
- 42. Эпидемиология1-НН встречается с частотой 40-60 новых случаев в год на 1 млн. взрослого населения
- 43. Основные клинические проявления ХННГиперпигментация*, Гипотония*, Похудение, Общая
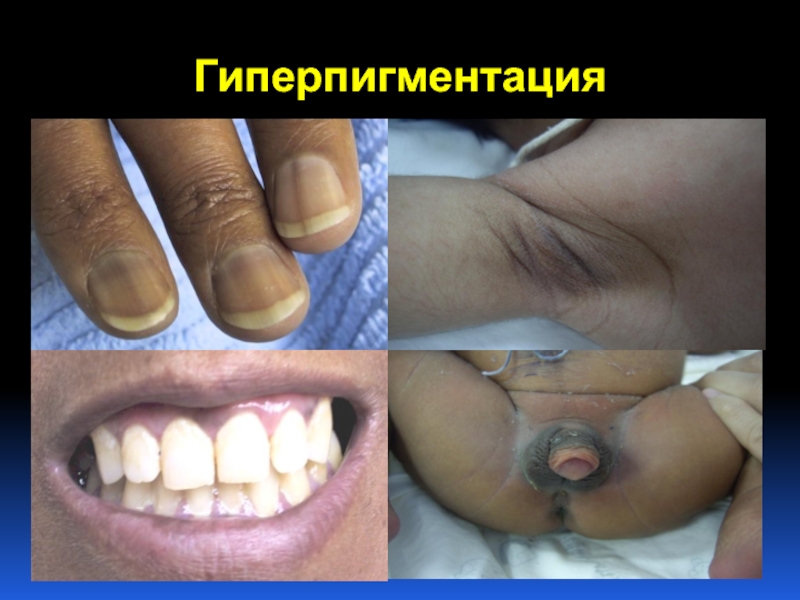
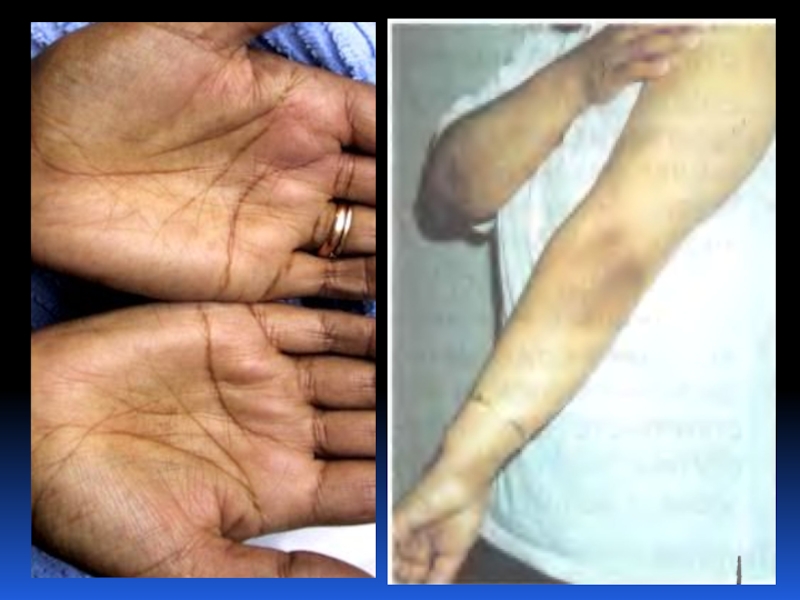
- 44. Гиперпигментация
- 45. Слайд 45
- 46. ДиагностикаКортизол ↓, АКТГ ↑ (при 1-НН) и
- 47. Дифференциальная диагностикаДругие причины: меланодермии (гемохроматоз, интоксикации, хлоазма и проч.),похудения, гипотонии
- 48. ЛечениеЗаместительная терапия препаратами кортикостероидов
- 49. Клиническая картина острой надпочечниковой недостаточности (ОНН) представлена в виде 3-х клинических форм:Сердечно-сосудистая формаЖелудочно-кишечная формаНервно-психическая форма
- 50. Сердечно-сосудистая форма При этом варианте доминируют
- 51. Желудочно-кишечная формаПо симптоматике может напоминать пищевую токсико-инфекцию
- 52. Нервно-психическая формаПреобладают головная боль, менингеальные симптомы, судороги, очаговая симптоматика, бред, заторможенность, ступор.
- 53. Лечение ОННРегидратационная терапия: изотонический раствор в объеме
- 54. Скачать презентанцию
НАДПОЧЕЧНИК – ПАРНАЯ ЖЕЛЕЗА ВНУТРЕННЕЙ СЕКРЕЦИИ, РАСПОЛОЖЕННАЯ В ЗАБРЮШИННОМ ПРОСТРАНСТВЕ НАД ВЕРХНИМ ПОЛЮСОМ ПОЧКИ
Слайды и текст этой презентации
Слайд 2НАДПОЧЕЧНИК – ПАРНАЯ ЖЕЛЕЗА ВНУТРЕННЕЙ СЕКРЕЦИИ, РАСПОЛОЖЕННАЯ В ЗАБРЮШИННОМ ПРОСТРАНСТВЕ
НАД ВЕРХНИМ ПОЛЮСОМ ПОЧКИ
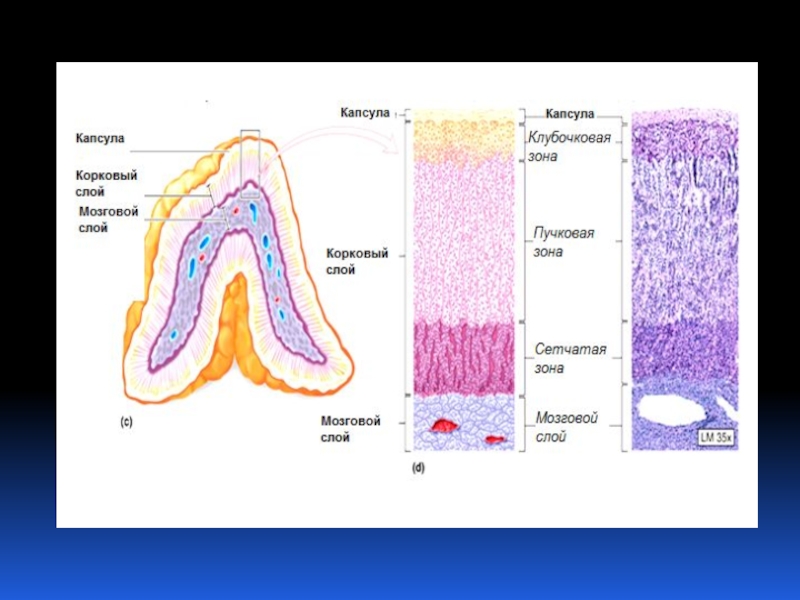
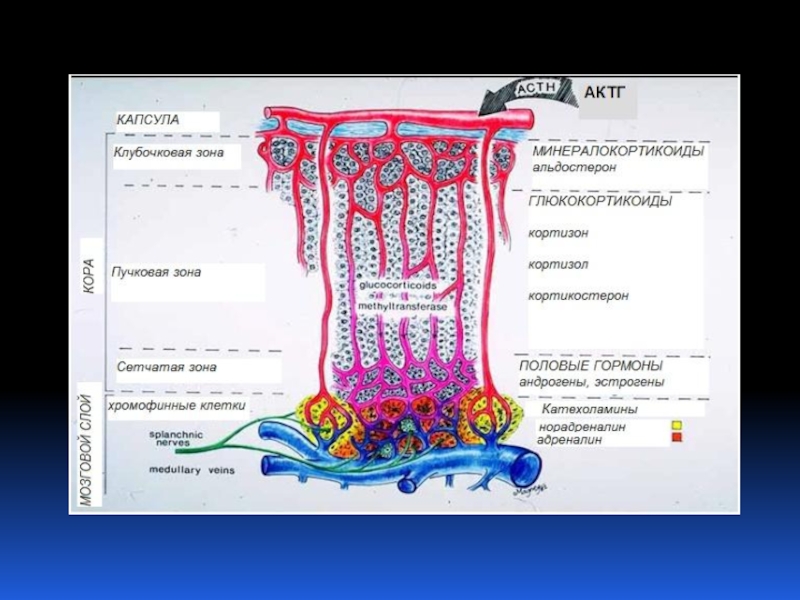
Слайд 3НАДПОЧЕЧНИК
КОРКОВЫЙ СЛОЙ
А) КЛУБОЧКОВАЯ ЗОНА (МИНЕРАЛОКОРТИКОИДЫ)
Б) ПУЧКОВАЯ ЗОНА (ГЛЮКОКОРТИКОИДЫ) В) СЕТЧАТАЯ ЗОНА (АНДРОГЕНЫ)
МОЗГОВОЙ СЛОЙ
КАТЕХОЛАМИНЫ (НОРАДРЕНАЛИН, АДРЕНАЛИН)
Слайд 7ГИПЕРАЛЬДОСТЕРОНИЗМ
Гиперальдостеронизм представляет собой избыток альдостерона в организме, который может иметь
первичный и вторичный генез.
Первичный гиперальдостеронизм — клинический синдром, развивающийся
в результате избыточной продукции альдостерона, проявляющийся низкорениновой артериальной гипертензией в сочетании с гипокалиемией. Его наиболее частой причиной является альдостеронпродуцирующая опухоль надпочечника (синдром Конна) . Впервые артериальная гипертензия (АГ), сопровождающаяся гиперпродукцией альдостерона в сочетании с опухолью коры надпочечников, была описана Джеромом Конном в 1954 г.Вторичный гиперальдостеронизм — представляет собой повышение уровня альдостерона, развивающееся в результате активации ренин-ангиотензин-альдостероновой системы при различных нарушениях водно-электролитного обмена, обусловленное повышением продукции ренина.
Слайд 9Гиперальдостеронизм
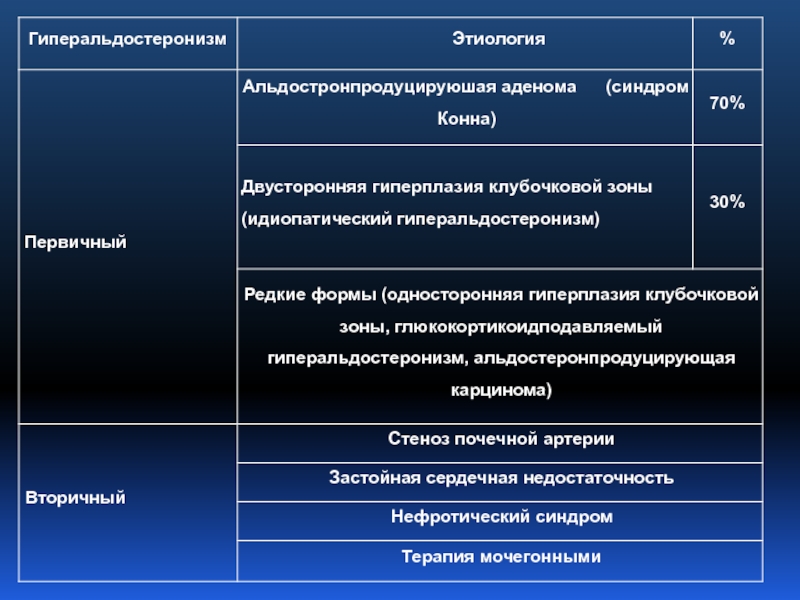
Этиология
Альдостерома — 70 %,
Двусторонняя гиперплазия клубочковой зоны коры надпочечников
(идиопатический гиперальдостеронизм) — 30 %
Слайд 10Гиперальдостеронизм
Патогенез
Задержка натрия и выделение калия благодаря влиянию избытка альдостерона на
почки. В результате развиваются артериальная гипертензия и гипокалиемия
Слайд 11Гиперальдостеронизм
Эпидемиология
1-2 % всех случаев артериальной гипертензии;
альдостерома — 1 %
всех случайно выявленных объемных образований надпочечников;
в 2 раза чаще
у женщинСлайд 12Гиперальдостеронизм
Основные клинические проявления
Артериальная гипертензия
редко — осложнения гипокалиемии: мышечная слабость,
судороги, полиурия, никтурия
Слайд 13Гиперальдостеронизм
Диагностика
Ренин,
Альдостерон,
Высокое соотношение альдостерон/ренин,
Ортостатическая проба,
КТ (МРТ) надпочечников,
Селективная катетеризация
надпочечниковых вен
Слайд 14Гиперальдостеронизм
Дифференциальная диагностика
Унилатеральный (альдостерома) и двусторонний (идиопатический гиперальдостеронизм) процесс,
Эссенциальная гипертензия,
Вторичный
гиперальдостеронизм (ренин, альдостерон)
Слайд 15Гиперальдостеронизм
Лечение
При альдостероме — адреналэктомия,
При идиопатическом гиперальдостеронизме — ограничение поваренной
соли (
верошпирон (200-400 мг/сут. в 3-4 приема) в сочетании с салуретиками (гидрохлортиазид 25-50 мг/сут.) и блокаторами кальциевых каналов ( эквивалентно нифидипину 30-90 мг/сут.)Слайд 16Гиперальдостеронизм
Прогноз
После адреналэктомии по поводу альдостеромы артериальное давление и уровень калия
нормализуются у 70-80 %
Слайд 17Феохромоцитома — опухоль мозгового вещества надпочечников или экстраадреналовой хромаффинной ткани,
секретирующая катехоламины (адреналин, норадреналин), клинически проявляющаяся злокачественной артериальной гипертензией кризового
теченияФеохромоцитома
Слайд 18Феохромацитома
Этиология
Опухоль мозгового вещества надпочечников (90 %; в 10 % —
двусторонняя) или экстраадреналовой хромаффинной ткани (симпатические ганглии).
В 10 %
— в рамках синдрома МЭН-2 , В 10 % — злокачественная
Слайд 20Феохромацитома
Эпидемиология
Обусловливает менее 0,1 % случаев артериальной гипертензии, в возрасте
30-50 лет — 1 %.
Распространенность — от 1 на
10 тыс. до 1 на 200 тыс. населения,Заболеваемость — 1 случай на 1,5-2 млн. человек в год
Слайд 21Феохромацитома
Клинические проявления
Артериальная гипертензия (в типичных случаях кризового течения),
Ортостатическая
гипотензия,
Сердцебиения,
Диспноэ,
Болевые ощущения различной локализации (в груди, животе),
Потливость,
Ощущение жара,
Беспокойство,
Тошнота,
Запоры,
Головная боль,
Парестезии,
Нарушения зрения.
Слайд 22Феохромацитома
Клинические проявления
Осложнения:
сердечная недостаточность,
инфаркт миокарда,
отек легких,
нарушение мозгового кровообращения,
гипертензионная
энцефалопатия,
нарушение толерантности к углеводам
Слайд 23Феохромацитома
Диагностика
Определение уровня свободных метанефринов (метанефрин и норметанефрин) в плазме и
конъюгированных метанефринов в моче. Менее информативно определение экскреции конечного метаболита
катехоламинов — ванилил-миндальной кислоты (ВМК) и катехоламинов с мочойКТ (МРТ) надпочечников
Сцинтиграфия с метайодбензилгуанидином
Скрининговое исследование на синдром МЭН-2 (уровень кальцитонина и кальция крови)
Слайд 26Эссенциальная гипертензия кризового течения,
Тиреотоксикоз,
Панические атаки (симпатоадреналовые кризы),
Истерический
невроз,
Нейроциркуляторная дистония,
Инциденталома надпочечника
Феохромацитома
Дифференциальная диагностика
Слайд 27Адреналэктомия.
В предоперационном периоде — комбинированная терапия
α-
и β-адреноблокаторамиФеохромацитома
Лечение
Слайд 28Феохромацитома
Прогноз
Смертность в специализированных учреждениях составляет 1-4 %.
После адреналэктомии 5-летняя
выживаемость >95 %.
Рецидивы
надпочечнике)Слайд 29Врожденная дисфункция коры надпочечников (ВДКН, адреногенитальный синдром) — группа аутосомно-рецессивно
наследуемых нарушений синтеза кортикостероидов.
Более чем 90 % всех случаев
ВДКН обусловлено дефицитом 21-гидроксилазы (Р450с21). Остальные формы ВДКН встречаются казуистически редко.ВРОЖДЕННАЯ ДИСФУНКЦИЯ КОРЫ НАДПОЧЕЧНИКОВ (ВДКН)
Слайд 31ВДКН
Патогенез
Снижение продукции кортизола,
Снижение альдостерона,
Гиперпродукция АКТГ
Гиперпродукция надпочечниковых андрогенов
Слайд 32ВДКН
Эпидемиология
Распространенность классических вариантов среди европейцев составляет примерно 1 на 14000
новорожденных;
значительно выше среди отдельных наций
Слайд 33ВДКН
Основные клинические проявления
Сольтеряющая форма: женский псевдогермафродитизм, преждевременное половое развитие
у мальчиков в сочетании с явлениями надпочечниковой недостаточности (обезвоживание, гипотония,
электролитные нарушения).Простая вирильная форма: аналогично, но надпочечниковая недостаточность (дефицит альдостерона) отсутствует
Постпубертатная (неклассическая) форма: гирсутизм, акне, олигоменорея, бесплодие.
Слайд 35ВДКН
Диагностика
17-гидроксипрогестерон (17-OHPg) ↑,
ДЭА ↑,
Андростендион ↑,
АКТГ ↑,
Ренин
↑,
Na ↓, К ↑;
тест с 1_24АКТГ с определением
уровня 17-OHPg. В ряде стран проводится неонатальный скрининг (определение 17-гидроксипрогестерона)
Слайд 36ВДКН
Дифференциальная диагностика
Андрогенпродуцируюшие опухоли гонад и надпочечников,
преждевременное половое созревание другого
генеза,
синдром поликистозных яичников,
физиологическое повышение уровня 17-OHPg
(беременность)Слайд 37ВДКН
Лечение
При классических формах: заместительная терапия глюкокортикоидами (гидрокортизон 10-15 мг/м2/сут., преднизалон
5 мг/сут.), 1/3 дозы утром, 2/3 -вечером
При сольтеряющей — в
комбинации с флудрокортизоном 50-200 мкг/сут. При постпубертатной форме лечение назначается при косметических дефектах (акне, гирсутизм) и снижении фертильности: 0,25—0,5 мг дексаметазона на ночь и/или антиандрогены (ципротерон)
Слайд 38ВДКН
Прогноз
При классических формах благоприятен как в плане психосоциальной адаптации, так
и фертильности при своевременной диагностике, адекватной заместительной терапии, своевременном проведении
пластики наружных гениталийСлайд 40НН
Этиология
Первичный гипокортицизм (1-НН): аутоиммунный адреналит, туберкулез, адренолейкодистрофия
Вторичный гипокортицизм (2-НН): опухоли
и другие деструктивные процессы гипоталамо-гипофизарной области
Слайд 41Патогенез
Дефицит альдостерона и кортизола, потеря натрия, обезвоживание, электролитные сдвиги, снижение
адаптивных возможностей организма
Слайд 42Эпидемиология
1-НН встречается с частотой 40-60 новых случаев в год на
1 млн. взрослого населения
Слайд 43Основные клинические проявления ХНН
Гиперпигментация*,
Гипотония*,
Похудение,
Общая слабость,
Диспепсия* (тошнота,
рвота, диарея),
Пристрастие к соленой пище*
* симптомы характерны для 1-НН
Слайд 46Диагностика
Кортизол ↓,
АКТГ ↑ (при 1-НН) и ↓ (при 2-НН)
Альдостерон,
Ренин,
Калий ↑, натрий ↓,
тест с АКТГ,
тест с
инсулиновой гипогликемией. Этиологическая диагностика: антитела к Р450с21, уровень длинноцепочечных жирных кислот, туберкулез легких
Слайд 47Дифференциальная диагностика
Другие причины:
меланодермии (гемохроматоз, интоксикации, хлоазма и проч.),
похудения,
гипотонии
Слайд 49Клиническая картина острой надпочечниковой недостаточности (ОНН) представлена в виде 3-х
клинических форм:
Сердечно-сосудистая форма
Желудочно-кишечная форма
Нервно-психическая форма
Слайд 50Сердечно-сосудистая форма
При этом варианте доминируют явления острой недостаточности кровообращения:
бледность лица с акроцианозом, похолодание конечностей, выраженная артериальная гипотония, тахикардия,
нитевидный пульс, анурия, коллапс.Слайд 51Желудочно-кишечная форма
По симптоматике может напоминать пищевую токсико-инфекцию или даже состояние
острого живота. Преобладают боли в животе спастического характера, тошнота, неукротимая
рвота, жидкий стул, метеоризм.Слайд 52Нервно-психическая форма
Преобладают головная боль, менингеальные симптомы, судороги, очаговая симптоматика, бред,
заторможенность, ступор.
Слайд 53Лечение ОНН
Регидратационная терапия: изотонический раствор в объеме 2-3 литра в
первые сутки в сочетании с 10-20 % раствором глюкозы.
Массированная заместительная
терапия гидрокортизоном: 100 мг в/в, затем каждые 3-4 часа по 50-100 мг в/в или в/м. По мере стабилизации состояния пациента доза снижается до поддерживающей. При отсутствии гидрокортизона, например на время доставки пациента в клинику возможно назначение эквивалентных доз преднизолона.Симптоматическая терапия сопутствующих заболеваний, вызвавших декомпенсацию ХНН (чаще всего — антибактериальная терапия инфекционных заболеваний).