Слайд 1ЗАБОЛЕВАНИЯ ОРГАНОВ ДЫХАНИЯ
Калинин Андрей Вячеславович
доктор медицинских наук
профессор
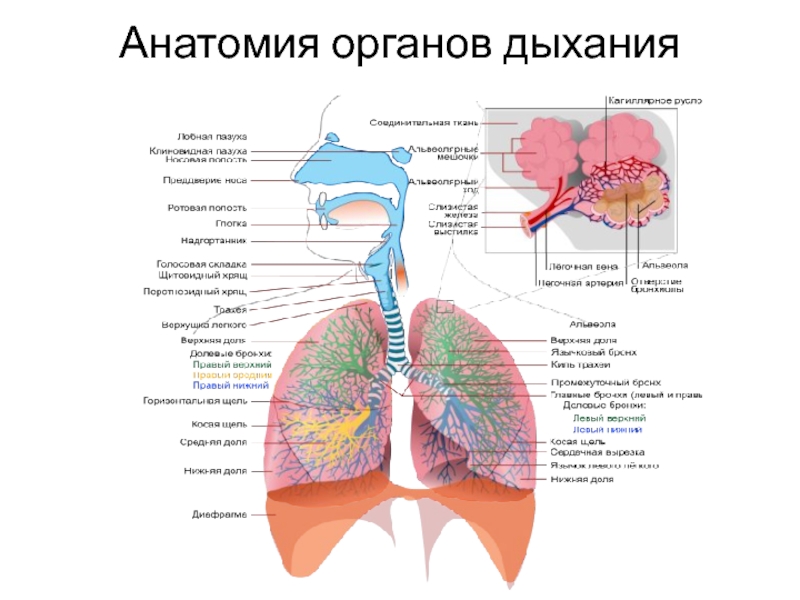
Слайд 2Анатомия органов дыхания
Дыхательная система человека — совокупность органов, обеспечивающих внешнее дыхание
(газообмен между вдыхаемым атмосферным воздухом и кровью).
Газообмен выполняется лёгкими, и
в норме направлен на поглощение из вдыхаемого воздуха кислорода и выделение во внешнюю среду образованного в организме углекислого газа.
Взрослый человек делает 16-18 вдохов – выдохов в минуту, а новорождённый ребёнок делает 1 вдох в секунду. Дыхание не перестаёт работать от рождения человека до его смерти.
Слайд 4Болезни органов дыхания
Болезни органов дыхания характеризуются многообразием клинико-морфологических проявлений, что
связано со своеобразием структуры легких, возрастными особенностями и большим числом
этиологических факторов.
Слайд 5Болезни органов дыхания
Этиологическими факторами могут быть:
1) биологические патогенные возбудители
(вирусы, бактерии, грибки, паразиты);
2) Химические агенты
3) Физические агенты.
В возникновении
заболеваний бронхов и легких важная роль отведена наследственным факторам, возрастным особенностям и состоянию защитных барьеров дыхательной системы, среди которых выделяют аэродинамическую фильтрацию, гуморальные и клеточные факторы общей и местной защиты.
Слайд 6Болезни органов дыхания
Аэродинамическая фильтрация – это мукоцилиарный транспорт, осуществляемый реснитчатым
эпителием бронхиального дерева.
Слайд 7Болезни органов дыхания
Гуморальные факторы местной защиты дыхательной системы:
секреторные иммуноглобулины (IgА),
система комплемента,
интерфероны,
лактоферрин,
ингибиторы протеаз,
лизоцим,
сурфактант,
фактор хемотаксиса,
лимфокины,
Гуморальные факторы общей защиты: IgМ и IgG.
Слайд 8Болезни органов дыхания
Клеточные факторы местной защиты дыхательной системы представлены альвеолярными
макрофагами, а общей защиты - полиморфно-ядерными лейкоцитами, пришлыми макрофагами и
лимфоцитами.
Слайд 9Болезни органов дыхания
Среди заболеваний органов дыхания наибольшее значение имеют:
бронхиты;
пневмонии;
деструктивные заболевания легких (абсцесс, гангрена);
хронические неспецифические заболевания легких;
другие
болезни легких (опухоли, пороки развития).
Слайд 10Бронхит
Выделяют:
острый бронхит
хронический бронхит.
Слайд 11Острый бронхит
Острый бронхит - острое воспаление бронхов - может быть
самостоятельным заболеванием или проявлением ряда болезней, в частности пневмонии, хронического
гломерулонефрита с почечной недостаточностью (острый уремический бронхит) и др.
Острый бронхит, как правило, протекает тяжелее у детей. Клинически он проявляется кашлем, диспноэ и тахипноэ.
Слайд 12Хронический бронхит
О хроническом бронхите говорят в том случае, если клинические
симптомы заболевания (кашель и отхождение мокроты) наблюдаются не менее 3
месяцев на протяжении двух лет.
Слайд 13Этиология бронхитов
Наиболее часто причиной бронхитов являются:
вирусы, особенно респираторно-синцитиальный вирус
(RS-вирус);
бактерии, наиболее часто Haemophilus influenzae и Streptococcus pneumoniae;
воздействие химических агентов,
находящихся во вдыхаемом воздухе (сигаретный дым, диоксид серы и пары хлора, окислы азота);
воздействие физических агентов (сухой или холодный воздух, радиация);
воздействие пыли (бытовой и промышленной в повышенной концентрации).
Слайд 14Патогенез бронхитов
Патогенному воздействию этих факторов способствует наследственная несостоятельность защитных барьеров
дыхательной системы, прежде всего мукоцеллюлярного транспорта и гуморальных факторов местной
защиты, причем повреждение мукоцеллюлярного транспорта по мере развития острого бронхита усугубляется.
Усиливается продукция слизи железами и бокаловидными клетками бронхов, что ведет к слущиванию реснитчатого призматического эпителия, оголению слизистой оболочки бронхов, проникновению инфекта в стенку бронха и дальнейшему его распространению.
Слайд 15Пневмонии
Группа воспалительных заболеваний, различных по этиологии, патогенезу и клинико-морфологическим проявлениям,
характеризующихся преимущественным поражением дистальных воздухоносных путей, особенно альвеол.
Слайд 16Пневмонии
По клиническому течению пневмонии делят на:
острые;
хронические.
Слайд 17Острые пневмонии
Острые пневмонии можно классифицировать по нескольким признакам.
Острые пневмонии
делят на:
Первичные – пневмонии как самостоятельное заболевание и как проявление
другой болезни, имеющее нозологическую специфику (например, гриппозная, чумная пневмонии);
Вторичные – пневмонии являются чаще всего осложнением многих заболеваний.
Слайд 18Классификация острых пневмоний
По топографо-анатомическому признаку:
паренхиматозная пневмония;
интерстициальная пневмония;
бронхопневмония.
Слайд 19Классификация острых пневмоний
По распространенности воспаления:
милиарная пневмония, или альвеолит;
ацинозная;
дольковая, сливная дольковая;
сегментарная, полисегментарная;
долевая пневмония.
Слайд 20Классификация острых пневмоний
По характеру воспалительного процесса:
серозная (серозно-лейкоцитарная, серозно-десквамативная, серозно-геморрагическая);
гнойная;
фибринозная;
геморрагическая.
Слайд 21Этиология острых пневмоний
Возникновение связано с инфекционными агентами.
Помимо инфекции (особенно
вирусной) верхних дыхательных путей выделяют следующие факторы риска острых пневмоний:
обструкцию
бронхиального дерева;
иммунодефицитные состояния;
алкоголь;
курение; вдыхание токсических веществ;
травматическое повреждение;
нарушение легочной гемодинамики;
послеоперационный период и массивную инфузионную терапию;
старость;
злокачественные опухоли;
стресс (переохлаждение, эмоциональное перенапряжение).
Из острых пневмоний наиболее важное клиническое значение имеют: крупозная пневмония, бронхопневмония и интерстициальная пневмония.
Слайд 22Крупозная пневмония
Острое инфекционно-аллергическое заболевание, при котором поражается одна или несколько
долей легкого (долевая, лобарная пневмония), в альвеолах появляется фибринозный экссудат
(фибринозная, или крупозная, пневмония), а на плевре - фибринозные наложения (плевропневмония).
Все перечисленные названия болезни являются синонимами и отражают одну из особенностей заболевания.
Крупозную пневмонию рассматривают как самостоятельное заболевание.
Болеют преимущественно взрослые, редко - дети.
Слайд 23Крупозная пневмония
Возбудителем болезни являются пневмококки I, II, III и
IV типов.
Пневмококковая пневмония наиболее часто встречается у первоначально здоровых
людей в возрасте от 20 до 50 лет, тогда как долевая пневмония, вызванная Klebsiella обычно развивается у стариков, диабетиков и алкоголиков.
В редких случаях крупозная пневмония вызывается диплобациллой Фридлендера.
Слайд 24Клиническая картина крупозной пневмонии
Пневмония является классическим примером острого воспаления
и состоит из четырех стадий:
Стадия прилива. Первая стадия длится
24 часа и характеризуется заполнением альвеол богатым белками экссудатом и венозным застоем в легких. Легкие становятся плотными, тяжелыми, отечными и красными.
Слайд 25Клиническая картина крупозной пневмонии
Стадия красного опеченения. На второй стадии, которая
длится несколько дней, наблюдается массивное накопление в просвете альвеол полиморфноядерных
лейкоцитов с небольшим количеством лимфоцитов и макрофагов, между клетками выпадают нити фибрина. Также в экссудате содержится большое количество эритроцитов. Часто плевра над очагом поражения покрывается фибринозным экссудатом. Легкие становятся красными, плотными и безвоздушными, напоминая по консистенции печень.
Слайд 26Клиническая картина крупозной пневмонии
Стадия серого опеченения. Эта стадия также может
длиться несколько дней и характеризуется накоплением фибрина и разрушением белых
и красных клеток крови в экссудате. Легкие на разрезе становятся серо-коричневыми и плотными.
Слайд 27Клиническая картина крупозной пневмонии
Стадия разрешения. Четвертая стадия начинается на 8-10
сутки заболевания и характеризуется резорбцией экссудата, ферментным расщеплением воспалительного детрита
и восстановлением целостности стенок альвеол. Фибринозный экссудат под влиянием протеолитических ферментов нейтрофилов и макрофагов подвергается расплавлению и рассасыванию. Происходит очищение легкого от фибрина и микроорганизмов: экссудат элиминируется по лимфатическим дренажам легкого и с мокротой. Фибринозные наложения на плевре рассасываются. Стадия разрешения растягивается иногда на несколько дней после клинически безлихорадочного течения болезни.
Слайд 28Бронхиальная астма
Бронхиальная астма (от греч. аsthmа - удушье) - это
заболевание легких, которое характеризуется повышенной возбудимостью бронхиального дерева, что проявляется
пароксизмальными сужениями просвета воздухоносных путей, которые разрешаются спонтанно или под влиянием лекарственных веществ. Астма широко распространена в мире, однако причиной смерти является редко.
Слайд 29Бронхиальная астма
Клинические типы астмы:
Атопическая;
Неатопическая (инфекционная);
Индуцируемая аспирином;
Профессиональная;
Аллергический бронхолегочной аспергиллёз.
Каждый тип имеет различные предрасполагающие факторы.
Однако клинические признаки при
всех типах схожи.
Слайд 30Приступ астмы
Основным клиническим проявлением бронхиальной астмы являются периодически возникающие приступы
удушья вследствие спазма мышечных волокон бронхов, повышения секреции слизи в
бронхах и отека их слизистой оболочки.
Начинаются они, как правило, внезапно, нередко ночью. Часто им предшествуют симптоматические изменения самочувствия — так называемые предвестники (кожный зуд, крапивница, насморк или возникает чувство сдавления грудной клетки, ночью мучают приступы кашля). Предвестники появляются за несколько минут, часов, иногда даже дней до приступа. И часто больной со стажем может безошибочно предсказать его наступление.
Начавшийся приступ бронхиальной астмы характеризуется мучительным ощущением нехватки воздуха. Дыхание становится затрудненным, особенно выдох, сопровождается громкими свистящими и жужжащими хрипами. Грудная клетка расширена и находится в состоянии максимального вдоха. Разрешение приступа наступает после появления кашля с отделением вязкой мокроты. Одышка постепенно уменьшается, дыхание нормализуется.
Внезапный приступ удушья часто пугает и самого больного и окружающих, что еще больше ухудшает состояние больного. Поэтому рядом с ним в такой момент должен находиться человек спокойный, уверенный и знающий, как оказать первую помощь.