Слайд 1Заболевания с фекально-оральным механизмом
Слайд 2Для каждого инфекционного заболевания характерен свой путь передачи возбудителя. Он
сформировался в процессе длительной эволюции и его можно трактовать как
способ, при помощи которого возбудитель перемещается из зараженного в восприимчивый организм. Это основной механизм сохранения возбудителя как вида.
Различают 3 фазы перемещения возбудителя из одного организма в другой: выведение возбудителя из организма источника (больного или носителя) в окружающую среду; пребывание возбудителя в абиотических или биотических объектах окружающей среды; внедрение (введение) возбудителя в восприимчивый организм.
В естественных условиях существует четыре основных механизма передачи возбудителя инфекции:
фекально-оральный (при кишечных инфекциях),
аспирационный (при инфекциях дыхательных путей),
трансмиссивный (при кровяных инфекциях)
контактный (при инфекциях наружных покровов).
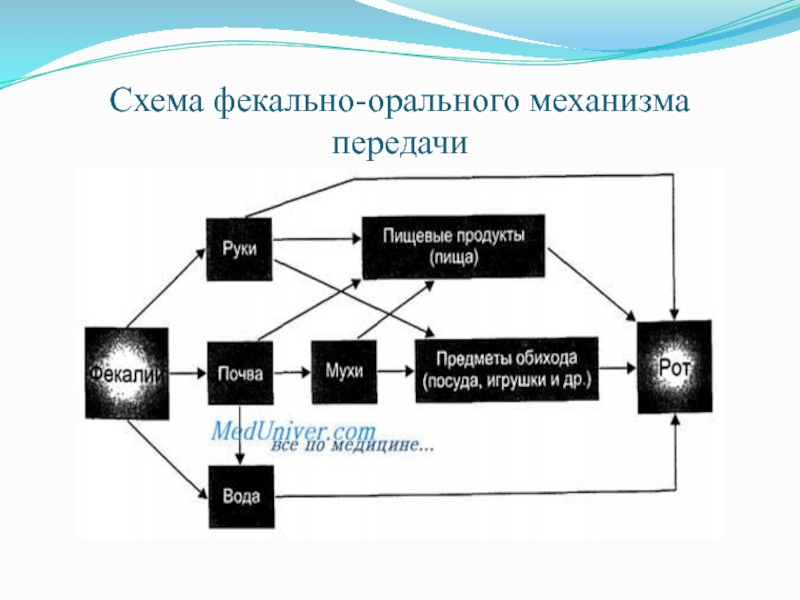
Слайд 3Локализация возбудителя инфекции преимущественно в кишечнике определяет его выведение из
зараженного организма с испражнениями (фекалиями, мочой) или рвотными массами. Проникновение
в восприимчивый организм происходит через рот, главным образом при заглатывании загрязненной воды или пищи, после чего он вновь локализуется в пищеварительном тракте нового организма. Именно поэтому механизм передачи возбудителей кишечных инфекций называют фекально-оральным.
Элементы окружающей среды, обеспечивающие передачу возбудителя инфекции от источника к восприимчивому организму, называются факторами его передачи. Они могут быть типичными для определенных механизмов передачи.
Слайд 4При фекально-оральном способе факторами передачи возбудителя являются:
пищевые продукты (молоко
и молочные продукты, мясо и мясные продукты, винегреты, компоты, различные
гарниры, кремы, меланжи, овощи, фрукты, ягоды, хлеб)
вода (из открытых водоемов, колодцев, питьевых бачков)
загрязненные руки,
мухи,
предметы обихода.
Пути передачи возбудителя инфекции (инвазии) при фекально- оральном механизме передачи:
* пищевой,
* водный,
* бытовой.
Слайд 5Схема фекально-орального механизма передачи
Слайд 6 Передача возбудителя с пищевыми продуктами возможна при:
скарлатине,
дифтерии,
гепатите
А,
иерсиниозе,
ротавирусном гастроэнтерите и др.
Человек может заразиться при
употреблении мяса и молока больных животных, которые не подвергались достаточной термической обработке.
Заражение детей чаще всего происходит через молоко и молочные продукты (сметана, сливки, мороженое, крем). Молочные вспышки характеризуются быстрым нарастанием заболеваемости, массовостью и поражением детских коллективов.
Слайд 7 Вода как фактор передачи играет большую роль при заражении:
брюшным тифом,
шигеллезом, туляремией, л
ептоспирозом,
гепатитом А,
холерой.
Возбудители этих заболеваний попадают в воду с выделениями людей и животных, при спуске сточных вод, смывании нечистот с поверхности земли.
Наибольшую опасность представляют
закрытые водоемы (мелкие озера, пруды,
колодцы).
фекально-оральным механизмом передачи относятся кишечные инфекции. Широко распространенный термин “кишечные
инфекции” относится к большой группе инфекционных заболеваний с преимущественным поражением желудочно-кишечного тракта (ЖКТ) и соответствующей симптоматикой (диарея, боли в области живота, в подложечной области, тошнота, иногда рвота, в тяжелых случаях – выраженная интоксикация, обезвоживание).
Эти инфекции вызываются главным образом различными патогенными или условно-патогенными бактериями, вирулентные и токсигенные свойства которых определяют особенности патогенеза. Кроме того, поражение ЖКТ может быть вызвано некоторыми протозоа и вирусами
Слайд 9Общим для этой группы инфекций является орально-фекальный путь заражения (через
пищу, воду, контактно-бытовым путем – “болезни грязных рук”), входные ворота
инфекции – ЖКТ, основные формы заболевания – гастроэнтерит, энтероколит, колит, гастроэнтероколит или гастрит.
При тяжелых формах инфекции (в том числе на фоне иммунодефицитных состояний) могут иметь место токсинемия или бактериемия, реже – септицемия или септикопиемия. Учитывая особенности возбудителей инфекций, патогенез, характер течения и тяжесть процесса, определяющие тактику терапии, каждое заболевание в зависимости от этиологии следует рассматривать отдельно.
Слайд 10К кишечным инфекциям, учитывая путь инфицирования и поражение тонкой кишки,
обычно относят брюшной тиф и паратифы. При этих заболеваниях на
фоне поражения кишечника и инвазии в кровь возбудителя развивается тяжелый генерализованный инфекционный процесс с бактериемией и интоксикацией. Высвобождающийся после гибели сальмонелл эндотоксин оказывает нейротропное действие, вызывает дистрофические изменения в миокарде, повреждает костный мозг. Генерализация процесса с поражением внутренних органов происходит при осложненных формах амебной дизентерии (амебный гепатит, абсцесс печени, поражение центральной нервной системы).
Таким образом, понятие “кишечные инфекции” является в значительной степени условным. Инфекционные диареи различного генеза широко распространены в разных регионах мира, могут протекать в тяжелой форме с выраженной токсинемией, в развивающихся странах остаются одной из основных причин заболеваемости и смертности.
Слайд 11 Возбудителями кишечных антропонозов являются бактерии, вирусы, простейшие и
гельминты.
Бактериальные инфекции включают: шигиллёзы, сальмонеллёзы, холеру, ешерихиозы и другие кишечные
инфекции, вызваемые энтеробактериями: Citrobacter, Enterobacter, Hafnia, Serratia, Proteus, Ervinia, Morganella, Providencia, Klebsiella и др.
К вирусным инфекциям относятся: ротавирусный гастроентерит, гастроентерит, вызываемый вирусос Норволк, энтеровирусные инфекции, полиомиелит, ВГА и ВГЕ.
Протозойные инфекции амебиаз, лямблиоз ( гиардиоз ) и др.
Слайд 12На развитие эпидемического процесса кишечных антропонозов решающее влияние конкретные социальные
и природные факторы.
Иммунопрофилактика при этих заболеваниях имеет дополнительное значение; вопрос
о её проведении решают в зависимости от эпидемической ситуации и возможности заражения профессиональных и возрастных групп населения. Но с другой стороны эффективная профилактика полиомиелита стала возможной только при широком применении вакцины.
Необходимо отметить, что в настоящее время нет лечебных средств гарантирующих во всех случаях очищение организма от возбудителя.
Кишечные инфекции относят к инфекциям управляемым санитарно – гигиеническими мероприятиями, наибольшее значение при этом имеет санитарный контроль за эпидемиологически значимыми инфекциями. В соответствии с этим проблема кишечных антропонозов является в основном коммунальной и гигиенической.
Слайд 13Дизентерия (шигеллёз)– это группа кишечных антропонозов с фекально - оральным
механизмом передачи, вызываемых бактериями рода Shigella, проявляющихся как спорадической, так
и вспышечной заболеваемостью и клинически протекающей с патологическими изменениями, преимущественно в толстом кишечнике и интоксикацией.
Согласно классификации болезней в нашей стране подлежит обязательной регистрации:
Бактериальная дизентерия (шигиллёз)А 03: в том числе бактериологически подтвержденная
Дизентерия, вызываемая шигеллами Зоне А 03.3;
Дизентерия, вызываемая шигеллами Флекснера А 03.1;
Оки не установленной этиологии:
Бактериальная кишечная инфекция неуточненная А 04.9
Дизентерия - это инфекция с глобальным распространением.
Слайд 14 Тяжесть течения заболевания зависит:
- от фазы развития эпидемического
процесса;
- величины инфицирующей дозы;
- серотипа возбудителя;
- также состояния резистентности восприимчивых
людей.
По тяжести острая дизентерия может проявляться в различных клинических форма от субклинической до тяжелой. Наибольшее количество тяжелых форм наблюдается как правило, на высоте эпидемического подъема заболеваемости или вспышки.
Острая дизентерия является постоянным спутником войн и других социальных бедствий и потрясений. В истории войн и отдельных операций известны факты когда дизентерией болело до 30 % численности личного состава воюющих армий.
Слайд 15Источники возбудителей инфекции.
Резервуар и источник инфекции – человек.
Формы проявления инфекции при дизентерии самые разнообразные:
- больной человек острой
формой дизентерии;
- больной хронической дизентерией;
- бактерионоситель - рековалесцент;
- бактерионоситель - транзиторный носитель.
Острая форма заболевания может быть типичной и атипичной. Хронические формы инфекции, как и бактерионосительства, - непрерывнопротекающие м рецидивирующие.
Наибольшую эпидемиологическую опасность представляют больные с легкой и стертой формы дизентерии, особенно работающие в пищевой промышленности и системе водоснабжения.
Слайд 16
Инкубационный период до 7 дней, в среднем - 2-3 дня.
Таким образом, больной острой дизентерией опасен для окружающих с первого
дня болезни, когда выделение возбудителей в окружающую среду происходит наиболее интенсивно. У подавляющего большинства больных в результате эффективной терапии выделение возбудителей прекращается в пределах первых 2 – 3 дней курса лечения и лишь изредка продолжается 2-3 недели.
Эпидемиологической особенностью современной дизентерии является трудность выявления источников инфекции в эпидемических очагах. Особенно большую потенциальную эпидемиологическую угрозу представляют не выявленные источники инфекции среди работников питания и водоснабжения, которые могут дать начало крупным вспышкам дизентерии или способствовать распространению спорадической заболеваемости.
Слайд 17По территории:
повышенная заболеваемость в южных районах;
неравномерность распределения заболеваемости
в разных населенных пунктах в силу различной коммунальной благоустроенности;
неодинаковая
структура по видовому составу возбудителей.
Среди различных социально – возрастных групп населения наиболее поражаемой группой населения являются дошкольники. Составляя 9-10% населения они дают 50% годовой заболеваемости.
Профилактические и противоэпидемические мероприятия при шигеллезах осуществляются через систему мероприятий по обеспечению населения доброкачественными безопасными в эпидемическом отношении пищевыми продуктами и водой и безопасными в эпидемическом отношении условиями жизнедеятельности населения.
Слайд 18 Государственный санитарно – эпидемиологический контроль за шигеллезами в
себя включает:
соблюдение санитарных правил на объектах по производству, хранению, транспортировке,
реализацию пищевых продуктов, общественного питания водоканала независимо от форм собственности и ведомственной принадлежности;
соблюдение санитарных правил и норм в организованных коллективах детей и взрослых, лечебно – профилактических учреждениях, санаториях, домах отдыха;
гигиеническое обучение работников отдельных профессий и всего населения;
проведение клинико – лабораторных исследований и ограничительных мер среди отдельных групп населения в профилактических целях и др. мероприятия.
Слайд 19
Лечение кишечных инфекций является комплексным и включает в себя: борьбу
с микробными ядами, самими микробами, а также с обезвоживанием организма.
Кроме того, больные должны соблюдать правильную диету и с помощью специальных препаратов восстановливать нормальную микрофлору кишечника.
Чтобы уберечься от острых кишечных инфекций, достаточно соблюдать следующие несложные правила:
- пить воду и молоко только в кипяченом виде,
- мыть овощи и фрукты горячей водой с мылом,
- соблюдать правила и сроки хранения пищевых продуктов,
- мыть руки перед едой и не грызть ногти.
Слайд 20Вирусные гепатиты (А, Е)
Традиционно вирусные гепатиты делят на 3
группы:
Вирусные гепатиты с фекально-оральным механизмом передачи возбудителя: гепатит А
и Е.
Вирусные гепатиты с парентеральной передачей - гепатиты В; C, D, G, TT и SEN. Причем, вопрос о причастности вирусов TT и SEN к возникновению гепатита остается открытым.
Вирусные гепатиты – гепатиты «Ни А, Ни G», которые невозможно связать с известными вирусами.
Слайд 21Вирусные гепатиты А и Е — острые инфекционные болезни с
фекально-оральным механизмом передачи, вызываемые РНК-содержащими вирусами (вирусного гепатита А и
вирусного гепатита Е), характеризующиеся воспалительным поражением и гибелью печеночных клеток.
Проявляется увеличением и нарушением функции печени и селезенки, иногда желтухой, а также склонностью к эпидемическому распространению.
Причины возникновения. Передается через грязные руки и предметы, инфицированные выделениями больных и вирусоносителей, а также воду и пищу.
Инкубация при вирусном гепатите А составляет от 7 дней до 7 недель, при вирусном гепатите Е от 14 до 50 дней. Клинические проявления заболевания начинаются с преджелтушного периода, который может протекать в различных вариантах. У больных повышается температура, появляются катаральные явления или возникают расстройство стула, рвота, реже ломота в суставах и мышцах. Иногда заболевание начинается сразу с появления желтухи без предшествующего преджелтушного периода.
Слайд 22Продромальный период при вирусном гепатите А протекает в среднем 5-7
дней, при вирусном гепатите Е — от 1 до 10
дней. В конце преджелтушного периода у больных темнеет моча, а стул становится бело-серого цвета. В этот период увеличивается печень и иногда селезенка. В крови повышается активность ферментов (АлАт). Наступает разгар болезни (желтушный период), который продолжается в среднем 2-3 недели. Заболевание протекает чаще в средне-тяжелой циклической форме. С наступлением периода желтухи самочувствие больных, как правило, улучшается. Нормализуется температура тела, исчезает головная боль. Однако диспепсические симптомы в большинстве случаев сохраняются. Также остается слабость, вялость, утомляемость. В желтушном периоде у больных остается увеличенной печень и селезенка. Пульс редкий, артериальное давление снижено.
Исчезновение желтухи, как правило, указывает на наступление периода выздоровления. У больных нормализуется аппетит и самочувствие. В крови устанавливается нормальный уровень билирубина и трансамина.
Слайд 23Необходима госпитализация, так как больные заразны для окружающих: уже в
конце инкубационного периода с фекалиями и мочой они в большом
количестве выделяют вирус в окружающую среду. Лечение направлено на достижение функционального покоя печени. Необходимо строгое соблюдение режима и диеты. В рацион должна включаться пища только в вареном виде или после паровой обработки. Запрещается жирная, жареная, острая пища, алкоголь в любом виде. Объем выпиваемой жидкости доводится до 2—3 литров в сутки. Применяют витамины и ферментные препараты. При вирусном гепатите Е лечение такое же, как при вирусном гепатите А.
Как и при других кишечных инфекциях необходимо соблюдать правила гигиены и помнить о том, что наиболее частый путь заражения — через инфицированную воду. Больные изолируются на 28 дней от начала болезни. Лица, бывшие в контакте с больными, наблюдаются в течение 35 дней от момента последнего контакта или изоляции больного. Проводится дезинфекция. Переболевшие наблюдаются в течение 3 месяцев. Применяется вакцина и донорский иммуноглобулин
Слайд 24
Полиомиелит
Полиомиелит (детский спинномозговой паралич, спинальный детский паралич, болезнь Гейна-Медина.)- острое
вирусное заболевание, характеризующееся поражением нервной системы (преимущественно серого вещества спинного
мозга), а также воспалительными изменениями слизистой оболочки кишечника и носоглотки. Болезнь известна давно, но систематическое описание ее приведено Гейном 1840 г.
Заболевают преимущественно дети до 10 лет (60-80% заболеваний приходится на детей в возрасте до 4 лет). Заболевание чаще наблюдается в летне-осенние месяцы (максимум в августе-октябре). Характерен фекально-оральный механизм передачи, возможна также передача инфекции воздушно-капельным путем.
Во внешнюю среду вирус полиомиелита попадает вместе с испражнениями больных; он содержится также в слизи носоглотки примерно за 3 дня до повышения температуры и в течение 3-7 дней после начала болезни.
Слайд 25Инкубационный период продолжается в среднем 5-12 дней (возможны колебания от
2 до 35 дней). В развитии паралитического полиомиелита выделяют 4
стадии: препаралитическую, паралитическую, восстановительную и стадию остаточных явлений. Заболевание начинается остро со значительным повышением температуры тела. В течение первых 3 дней отмечается головная боль, недомогание, насморк, фарингит, возможны желудочно-кишечные расстройства (рвота, жидкий стул или запор). Затем после 2-4 дней апирексии появляется вторичная лихорадочная волна с резким ухудшением общего состояния. Температура тела повышается до 39-40°С, усиливается головная боль, появляются боли в спине и конечностях, выраженная гиперестезия, спутанность сознания и менингеальные явления. Могут наблюдаться снижение мышечной силы и сухожильных рефлексов, судорожные вздрагивания, подергивание отдельных мышц, тремор конечностей, болезненность при натяжении периферических нервов, вегетативные расстройства (гипергидроз, красные пятна на коже, "гусиная кожа" и другие явления).
Вакцинация - основная составляющая профилактики полиомиелита.

Слайд 26
В заключение необходимо подчеркнуть, что несмотря на достигнутые успехи в
профилактике острых кишечных инфекций, проблема дизентерии остается одной из самых
актуальных для современного здравоохранения России.
Для борьбы с заболеваниями в РФ разработана и регламентирована система мероприятий, осуществление которой позволит существенно снизить социально – экономический ущерб от данных нозологических форм.
Слайд 27СПИСОК ЛИТЕРАТУРЫ
Балаян М.С., М.И.Михаилов, Энциклопедический словарь - вирусные гепатиты.
- Изд. 2-е, перераб. и доп. - М.: Амипресс. 1999.-304с.
Лобзин Ю.В., Жданов К.В., Волжанин В.М. Серия: Актуальные инфекции. Вирусные гепатиты - С.-Пб.: ИКФ “Фолиант”, 1999 - 104 с.
Майер К.П. Гепатит и последствия гепатита.Практич. рук.: Пер. с нем. / Под ред. А.А. Шептулина. - М.: ГЭОТАР МЕДИЦИНА, 1999. - 432 с.
Падейская Е. Н. Некоторые вопросы антимикробной терапии кишечных инфекций.- М.: Медицина, 2004.- 120 с.
Соринсон С.Н. Вирусные гепатиты -СПб.: ТЕЗА, 1998. - 325 с. Трошина Н.В. (“Мир вирусных гепатитов”, 2000, №4, 7-8)
Шляхов Э.Н. Практическая эпидемиология,.- Кишинев, 1986.- 132 с.