Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Анатомо-физиологические особенности костно-мышечной системы у детей. Семиотика
Содержание
- 1. Анатомо-физиологические особенности костно-мышечной системы у детей. Семиотика
- 2. Костная система - ЭМБРИОГЕНЕЗЗакладка и формирование костной
- 3. Костная система - ЭМБРИОГЕНЕЗВ процессе остеогенеза выделяют
- 4. Костная система - ЭМБРИОГЕНЕЗВ процессе остеогенеза выделяют
- 5. Диафизы трубчатых костей к моменту рождения ребёнка
- 6. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙКостно-суставная система
- 7. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙРазвитие скелета
- 8. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙПроцесс костеобразования
- 9. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙПервичное поражение
- 10. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙЖалобы и
- 11. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙЖалобы и
- 12. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙЖалобы и
- 13. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙБоль в
- 14. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙОсмотр и
- 15. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙМалый родничок
- 16. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙУ новорожденного
- 17. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙСуществуют различные
- 18. Односторонняя расщелина верхней губы слева
- 19. Слайд 19
- 20. Расщелина твердого и мягкого неба
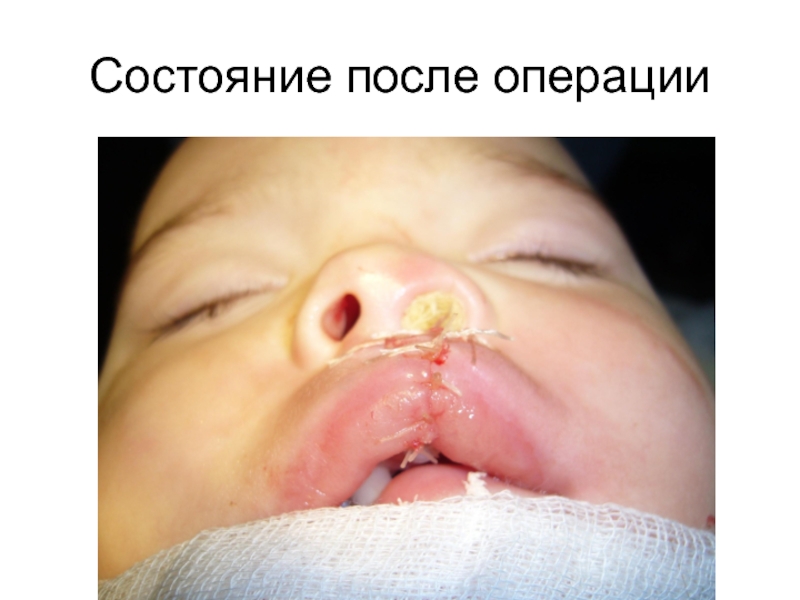
- 21. Состояние после операции
- 22. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙУ детей
- 23. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙПри остром
- 24. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙАсимметрия грудной
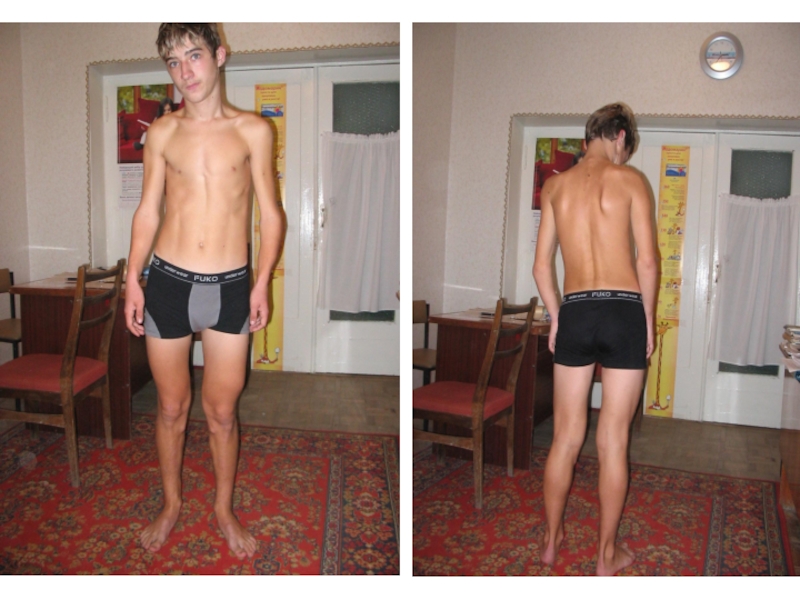
- 25. Слайд 25
- 26. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙПозвоночник на
- 27. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙВ зависимости
- 28. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙВ норме
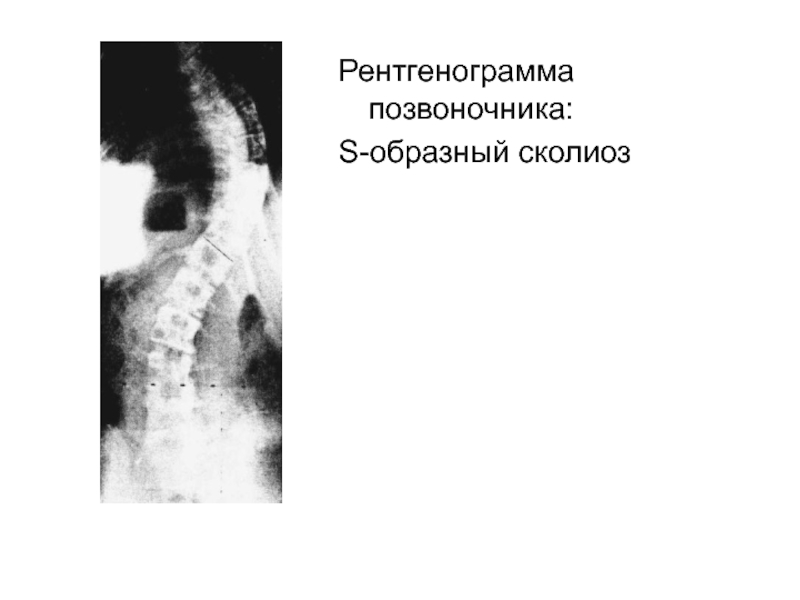
- 29. Рентгенограмма позвоночника:S-образный сколиоз
- 30. Слайд 30
- 31. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙКонечности ребенка
- 32. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙПри рахите
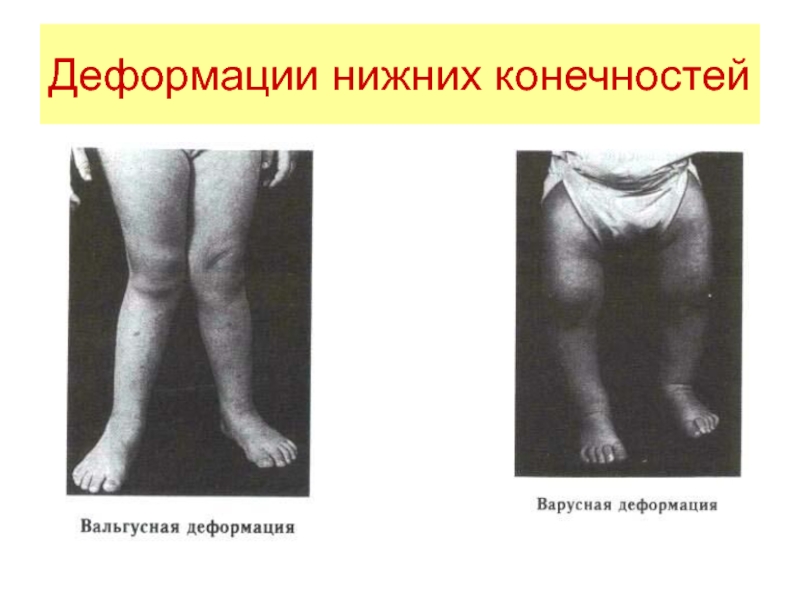
- 33. Деформации нижних конечностей
- 34. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙПри параличе
- 35. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙДля определения
- 36. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙСуставы исследуют
- 37. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙИзменяется и
- 38. СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙВажное значение
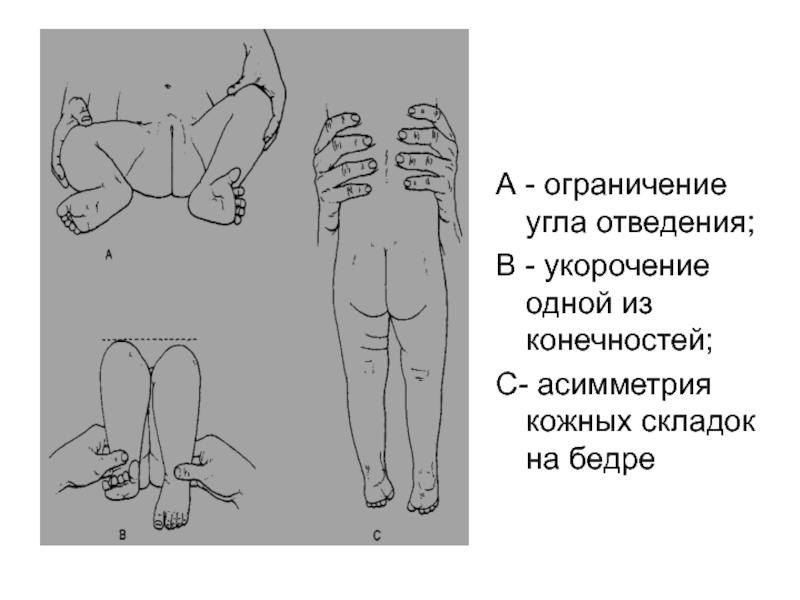
- 39. А - ограничение угла отведения;В - укорочение одной из конечностей;С- асимметрия кожных складок на бедре
- 40. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙУ новорожденных
- 41. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙК 5-6
- 42. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙСилу мышцу
- 43. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙМышечный тонус
- 44. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙВозбудимость мышц
- 45. СЕМИОТИКА ПОРАЖЕНИЯ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙПороки
- 46. Мышечная атрофия — обратимое или необратимое нарушение
- 47. Причинами мышечной атрофии у детей могут быть
- 48. Следует иметь в виду и возможность развития
- 49. Мышечная гипертония у здоровых новорожденных является физиологическим
- 50. Миатония - врожденная резко выраженная общая гипотония
- 51. БЛАГОДАРЮ ЗА ВНИМАНИЕ !!!® Лузин А.В., 2006
- 52. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Анатомо-физиологические особенности костно-мышечной системы у детей. Семиотика поражений и заболеваний
костно-мышечной системы.
Слайд 2Костная система - ЭМБРИОГЕНЕЗ
Закладка и формирование костной ткани начинается с
5-ой недели гестации из мезодермы, когда из недифференцированных мезенхимальных клеток
образуются остеобласты.Первичную основу скелета составляет хрящевая ткань, которая после рождения постепенно заменяется костной тканью.
В процессе образования костной ткани выделяют два альтернативные пути остеогенеза:
1. Дермальный (соединительнотканный): кости черепа, кости лица, кости нижней челюсти.
2. Хондральный (хрящевой) – все остальные кости.
Слайд 3Костная система - ЭМБРИОГЕНЕЗ
В процессе остеогенеза выделяют 3 стадии:
1. Формирование
белкового матрикса – эта стадия наиболее интенсивного анаболического процесса, во
время которого образуется белковая основа костной ткани. Регулируется гормонами (тироксин, СТГ, инсулин, паратгоромон), обеспечивается достаточным количеством белка и витаминов А,С и группы В.2. Формирование центров крисстализации гидроксиаппатита с дальнейшей минерализацией остеоида. На этой стадии большое значение имеет достаточное и сбаласированное обеспечение организма микроэлементами(фтор, марганец, цинк, медь) и витамином Д,
Обе стадии регулируются также мышечным тонусом и движениями.
Слайд 4Костная система - ЭМБРИОГЕНЕЗ
В процессе остеогенеза выделяют 3 стадии:
3. Перемоделирование
постоянного самообновления кости, которое регулируется паращитовидными железами и зависит от
обеспечения витамином Д.Нормальное течение 3 стадии обеспечивается соответствующим уровнем кальция в крови.
Слайд 5Диафизы трубчатых костей к моменту рождения ребёнка представлены костной тканью,
тогда как преобладающее большинство эпифизов, все губчатые кости кистей и
части стопы состоят из хрящевой ткани.Последовательность появления точек окостенения после рождения достаточно определенная, и, вместе с развитием зубов, характеризует уровень биологического развития и называется
КОСТНЫМ ВОЗРАСТОМ
Слайд 6АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Костно-суставная система у детей имеет
ряд особенностей, обусловленных незрелостью этой системы, ее развитием и совершенствованием.
Кости грудных детей содержат относительно больше воды и меньше минеральных веществ, чем костная ткань более старших детей и взрослых.Этим объясняется податливость, некоторая эластичность костей у маленьких детей, что обусловливает их меньшую ломкость и в то же время способность легко деформироваться под влиянием длительных механических воздействий.
Слайд 7АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Развитие скелета у детей характеризуется
постепенным изменением пропорций тела: чем ребенок младше, тем размеры головы
у него относительно туловища больше. С возрастом это соотношение приближается к пропорции тела взрослого человека.У новорожденного и детей первых месяцев жизни позвоночник лишен физиологических искривлений, типичных для более старших детей и взрослых.
Суставы у детей раннего возраста отличаются некоторой избыточной подвижностью из-за слабости связочного аппарата и мышц.
Слайд 8АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Процесс костеобразования в грудном возрасте
может легко нарушаться (при рахите и других обменных расстройствах, синдроме
нарушенного пищеварения и всасывания), что проявляется остановкой роста костей, признаками остеомаляции, остеоидной гиперплазии, переломов костей, остеопороза и др. Этим объясняется вторичное поражение костно-суставной системы у детей, часто в связи с каким-либо тяжелым соматическим заболеванием.Слайд 9АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Первичное поражение костной системы и
суставов можно обнаружить уже при рождении ребенка как проявление наследственного
заболевания, эмбриопатии или фетопатии. Они часто сочетаются с пороками развития нервной системы и внутренних органов, аномалиями обмена веществ.Слайд 10СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Жалобы и анамнестические данные
Боль в
костях и суставах часто сопутствует поражениям опорно-двигательного аппарата ребенка. Учитывается
локализация боли (в костях, суставах, в близлежащих тканях),
ее характер и интенсивность (острая, тупая, ноющая, приступообразная, постоянная и т. д.),
факторы, способствующие ее усилению или появлению (ходьба, бег, другие физические нагрузки, положение тела, изменение погоды и т. д.).
в какое время суток боль особенно интенсивна (днем, ночью).
какие факторы ослабляют или снимают боль (тепло, покой, лекарственные средства и пр.).
Слайд 11СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Жалобы и анамнестические данные
При оценке
жалоб на боль в суставах необходимо учитывать следующее:
а) артральгии,
возникающие при воспалении суставов, характеризуются спонтанностью, наибольшей выраженностью по утрам и во второй половине ночи, ослаблением к вечеру; б) боль при дегенеративно-дистрофических поражениях суставов — тупая, ноющая, усиливается при статических и механических нагрузках;
в) артральгии, возникающие при ходьбе по неровной поверхности, по лестнице, а также при длительном стоянии, типичны для поражения субхондральной пластинки и хряща;
г) боль при определенных движениях характерна для бурситов, тендовагинитов, периартритов;
Слайд 12СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Жалобы и анамнестические данные
При оценке
жалоб на боль в суставах необходимо учитывать следующее:
д) сифилитический
артрит сопровождается «ночной» болью; е) ревматические и другие аллергические боли в суставах исчезают после приема препаратов пиразолонового ряда и салицилатов;
ж) у детей-невропатов артральгии отличаются кратковременностью, но значительной выраженностью (боль жгучая, режущая, мигрирующая);
з) при ущемлении «суставной мышцы» возникает острая, рецидивирующая боль (каждый приступ соответствует блокаде сустава);
и) боль в суставах, обусловленная хроническими очагами инфекции, после устранения последних обычно проходит.
Слайд 13СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Боль в костях является следствием
поражения самой костной ткани и надкостницы (при переломах, оститах, периоститах,
остеопорозе и т. д.) либо выраженных сосудистых нарушений в костях. Переломы сопровождаются очень интенсивной болью, усиливающейся при активных и пассивных движениях.У больных остеопорозом и остеонекрозом истончаются и повреждаются костные трабекулы, поэтому при длительной ходьбе или продолжительном стоянии возникает боль в костях.
При нарушении (истощении) функции костного мозга и кровообращения кости (например, при лейкозах) возникает ноющая, тупая боль, которая может усиливаться при резких толчках, кашле, чихании.
Анализируя жалобы больного и анамнез его болезни, врач выясняет время начала заболевания, связь его возникновения с наследственныни влияниями, очагами инфекции, общими соматическими, эндокринными, нервными и инфекционными заболеваниями, с травмами и другими воздействиями.
Слайд 14СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Осмотр и пальпация
При осмотре обращают
внимание на соответствие роста ребенка его возрасту, пропорции тела, в
частности на соотношение размеров головы и всего тела, головы и длины конечностей, туловища и конечностей, лицевой и мозговой частей черепа. Если у взрослого голова составляет 1/8 длины тела, то у 12-летнего ребенка – 1/7, у 6-летнего - 1/6, у 2-летнего – 1/5, у новорожденного - 1/4.При обследовании головы определяют окружность ее, а при необходимости линейные размеры черепа. В норме различают три формы черепа (в зависимости от соотношения поперечного и продольного диаметров): узкий (долихоцефалия), средний (мезокрания) и широкий (брахикрания).
Окружность головы при рождении в норме равна 34-35 см, к концу года достигает 45-46 см, к 6 годам – 50-51 см (у девочек окружность головы несколько больше, чем у мальчиков).
У новорожденных (особенно недоношенных) лицевая часть черепа по отношению к мозговой развита значительно меньше, чем у взрослых.
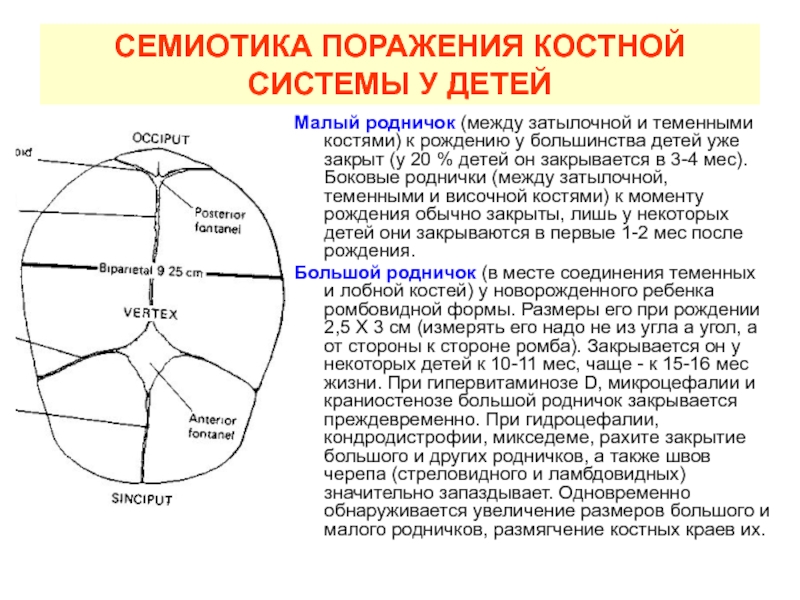
Слайд 15СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Малый родничок (между затылочной и
теменными костями) к рождению у большинства детей уже закрыт (у
20 % детей он закрывается в 3-4 мес). Боковые роднички (между затылочной, теменными и височной костями) к моменту рождения обычно закрыты, лишь у некоторых детей они закрываются в первые 1-2 мес после рождения.Большой родничок (в месте соединения теменных и лобной костей) у новорожденного ребенка ромбовидной формы. Размеры его при рождении 2,5 X 3 см (измерять его надо не из угла а угол, а от стороны к стороне ромба). Закрывается он у некоторых детей к 10-11 мес, чаще - к 15-16 мес жизни. При гипервитаминозе D, микроцефалии и краниостенозе большой родничок закрывается преждевременно. При гидроцефалии, кондродистрофии, микседеме, рахите закрытие большого и других родничков, а также швов черепа (стреловидного и ламбдовидных) значительно запаздывает. Одновременно обнаруживается увеличение размеров большого и малого родничков, размягчение костных краев их.
Слайд 16СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
У новорожденного ребенка зубов обычно
нет. Они прорезываются попарно с 6 мес: на 6-7-м месяце
появляются 2 нижних средних резца, на 8-9-м - 2 верхних средних резца, на 9-10-м - еще 2 верхних боковых резца, на 11-12-м - 2 нижних боковых резца. К концу первого года жизни у ребенка должно быть 8 молочных зубов.К двум годам у ребенка должно быть 20 молочных зубов. Чтобы определить число молочных зубов, которое должен иметь ребенок в возрасте 6-24 мес, можно воспользоваться простым расчетом: из числа месяцев жизни вычесть 4 (например, в 14 мес ребенок должен иметь 14 - 4 = 10 зубов).
С 5-6 лет начинают прорезываться постоянные зубы в такой последовательности: в 5-6 лет - первые постоянные большие коренные зубы (моляры); в 6-7 лет - средние резцы; в 7 лет - боковые резцы, в 9 лет - первые малые коренные зубы (премоляры); в 9-10 лет - клыки; в 10 лет - вторые малые коренные зубы; в 11-12 лет - вторые постоянные большие коренные зубы; в 18-25 лет - третьи постоянные большие коренные зубы (зубы «мудрости»).
Слайд 17СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
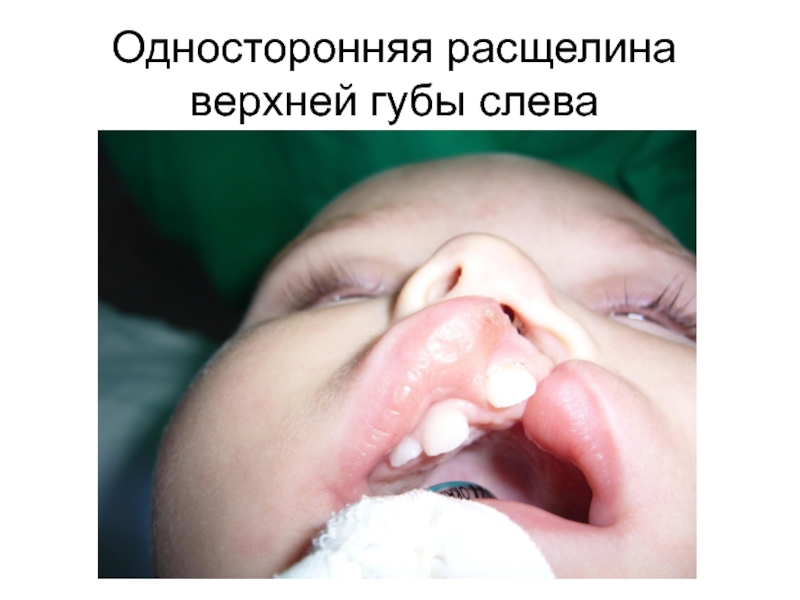
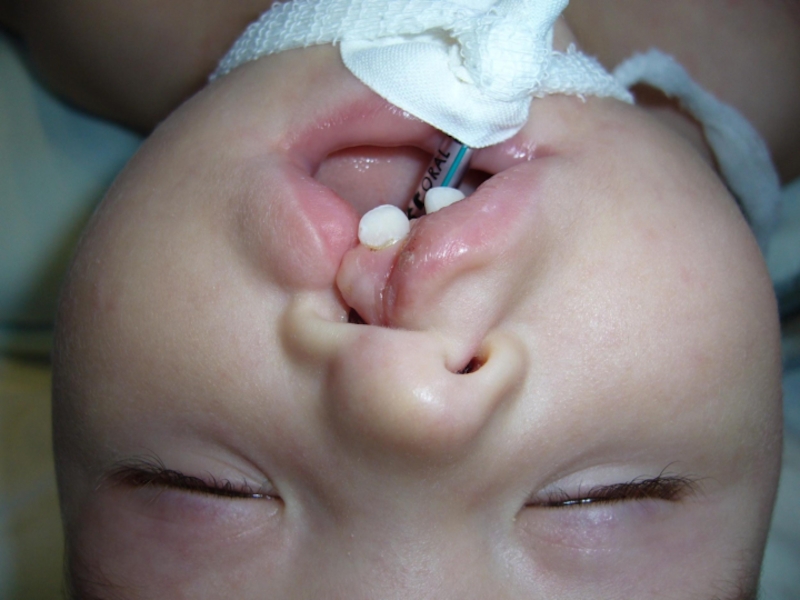
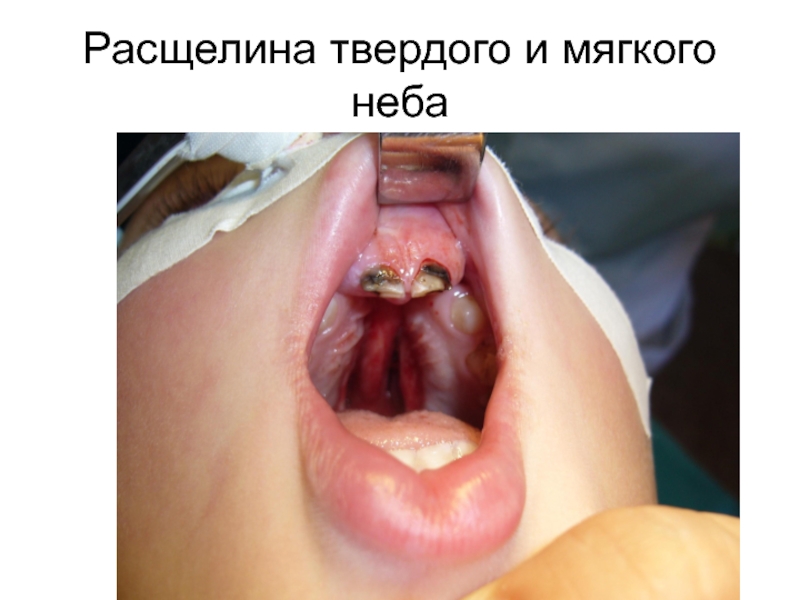
Существуют различные врожденные аномалии развития
костного остова головы: резкая асимметрия лица, микрогнатия (недоразвитие нижней челюсти),
макрогнатия (чрезмерное развитие нижней челюсти), высокое «готическое» нёбо, расщепление верхней челюсти, диспластический рост зубов, нарушение прикуса, расширенная и уплощенная переносица, гипертелоризм (увеличение размеров между глазницами), брахиоцефалия (уплощение черепа в переднезаднем направлении), скафоцефалия' (уплощение черепа в латеральном направлении), микроцефалия, макроцефалия, отсутствие участков костной ткани и образование мозговых грыж и др.К приобретенной патологии черепа относятся: переломы свода и основания черепа, периостит, остеомиелит, сифилис костей, опухоли и др. В случае родовой травмы возможно смещение костей черепа с деформацией головы.
Слайд 22СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
У детей различают три формы
грудной клетки: плоскую, цилиндрическую и коническую. Форма грудной клетки определяется
во время ее осмотра в профиль и анфас с учетом направления ребер, величины надчревного угла н передней условной линии грудной клетки.Ребра, грудина, ключицы у детей раннего возраста из-за незаконченного процесса окостенения мягкие, податливые, особенно при рахите. Именно поэтому форма грудной клетки в этом возрасте под влиянием механических воздействий легко нарушается.
Так, при врожденном пороке сердца из-за усиленной работы последнего возникает сердечный торб, т. е. видимое выпячивание части грудной клетки в области сердца.
Слайд 23СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
При остром течении рахита возможны
различные деформации грудной клетки. При тугом пеленании ребенка наблюдается сдавление
ее с боков, выступание грудины вперед (килеобразная, или «куриная» грудь). Вследствие гипотонии мышц живота в; сочетании с метеоризмом возникает поперечная борозда Филатова-Гаррисона, т. е. западение грудной клетки в местах прикрепления диафрагмы (по окружности). Воронкообразная деформация грудной клетки («грудь сапожника») возможна при тяжелом течении острого рахита, врожденном стридоре. Чаще она является следствием аномалии развития грудины.Слайд 24СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Асимметрия грудной клетки наблюдается при
рахите (если ребенок больше лежит на одном боку), хронической пневмонии,
аномалиях развитая дыхательной системы, плеврите, пневмотораксе, ателектазах легкого и других заболеваниях.Бочкообразная форма грудной клетки наблюдается при эмфиземе легких, бронхиальной астме.
Длительное течение рахита нередко ведет к возникновению «реберных четок» - своеобразных утолщений на ребрах вблизи грудины вследствие разрастания остеоидной ткани. Четки легко обнаружить при ощупывании. Если они резко выражены, их можно заметить и при обычном осмотре (особенно у истощенных больных).
Слайд 26СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Позвоночник на первом месяце жизни
не имеет физиологических изгибов. Они появляются по мере возрастания статических
нагрузок на организм развивающегося ребенка:а) на 2-3-м месяце жизни, когда ребенок начинает держать голову, образуется первый шейный изгиб кпереди (шейный лордоз);
б) на 6-7-м месяце, когда малыш начинает сидеть, формируется выпуклость кзади (грудной кифоз);
в) на 8-12-м месяце, с появлением возможности стоять и ходить, у ребенка возникает физиологический изгиб поясничного отдела позвоночника кпереди (поясничный лордоз).
Слайд 27СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
В зависимости от изгибов позвоночника
различают несколько форм спины: а) нормальную (при умеренно выраженных физиологических
изгибах позвоночника); б) плоскую (функционально неполноценную из-за резкого снижения ее рессорной функции) - естественные изгибы отсутствуют или выражены очень слабо; в) плосковогнутую - грудной кифоз отсутствует, поясничный лордоз хорошо (иногда чрезмерно) выражен; г) круглую - грудной кифоз выражен избыточно и частично распространяется на поясничный отдел позвоночника, шейный и поясничный лордозы сглажены; д) кругловогнутую (седлообразную) — грудной кифоз и поясничный лордоз увеличены.У ребенка с круглой и кругловогнутой спиной грудная клетка впалая, живот выпячен, голова наклонена вперед, плечи опущены, лопатки крылообразно отстают. Такая поза отрицательно сказывается на функции внутренних органов, затрудняет нормальное дыхание и кровообращение.
Слайд 28СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
В норме боковых искривлений позвоночника
нет, они появляются при врожденных аномалиях его, а также при
различных заболеваниях после рождения (рахит, малая хорея, туберкулез, травма), в результате длительного пребывания ребенка в неправильной позе во время чтения, письма, рисования, физической работы, отдыха в кровати, при неправильном ношении портфеля и одежды.Боковые искривления позвоночника называются сколиозами, сочетание сколиоза с кифозом - кифосколиозы могут быть правосторонними, левосторонними, S-образными. Боковые искривления возможны в верхней, средней и нижней части позвоночника.
При сколиозах наблюдается асимметрия грудной клетки, неравномерное расположение плеч и лопаток, различный уровень стояния сосков.
Слайд 31СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Конечности ребенка необходимо исследовать в
положении лежа и стоя: оценивают их форму, соотношение длины конечностей
между собой, а также к общей длине тела, пальпаторно обследуют кости, доступные для ощупывания.При многих врожденных и наследственных заболеваниях (синдромах Баквина—Айгера, Бартенверфера, Мартена— Олбрайта, Моркио, Пайла, Парро, Фанкони-Альбертини и др.) наблюдается укорочение в сочетании с искривлением конечностей.
К аномалиям развития конечностей относятся: многопалость, брахидактилия, чрезмерно длинные пальцы, синдактилия, полное отсутствие конечностей, кистей, пальцев рук и ног.
Слайд 32СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
При рахите могут наблюдаться искривления
ног в форме буквы или «X», «браслеты» (локальное увеличение
дистальных отделов конечностей), «нити жемчуга» (утолщения на фалангах пальцев). Рахит способствует возникновению плоскостопия.При синдроме Паннера (в связи с асептическим эпифизарным некрозом головки плечевой кости) возможно укорочение одной руки, а при синдроме Пертеса (асептическом субхондральном некрозе головки бедра) — укорочение одной ноги. В некоторых случаях измеряют длину конечностей, а также их окружность (на симметричных уровнях).
На почве рахита и врожденных остеопатий может быть искривление голеней во фронтальной или сагиттальной плоскостях.
Слайд 34СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
При параличе мышц возможны различные
деформации стопы:
а) плоская стопа (pes planus);
б) деформация стопы,
при которой стопа и голень образуют угол, открытый кнаружи, а стопа находится в положении пронации (pes valgus); в) деформация стопы с углом открытым кнутри, при которой стопа находится в положении супинация (реs varus);
r) деформация стопы, при которой последняя находится в положении постоянного подошвенного сгибания при невозможности тыльного сгибания (pes equinus);
д) деформация стопы, при которой последняя находится все время в положении тыльного сгибания при невозможности подошвенного сгибания (pes cakaneus).
Слайд 35СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Для определения формы стопы ребенок
становится коленями на стул лицом к спинке стула, со свободно
свисающими стопами.Для выявления плоскостопия применяется плантография: на поверхности темного линолеума делаются отпечатки подошв стоп, смазанных мелом (для получения стойких отпечатков применяется специальная методика). Различают три степени плоскостопия.
Плоскостопие нарушает рессорную функцию стопы и затрудняет возможность длительной ходьбы, ограничивает быстроту движений.
Слайд 36СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Суставы исследуют в состоянии покоя
(лежа, сидя, стоя), при переходе из одного состояния в другое,
во время ходьбы. Оценивается положение больного (вынужденное, пассивное или активное). В положении лежа на спине суставы начинают осматривать при разогнутых ногах (если это позволяет состояние больного).Определяют изменения контуров, формы и объема суставов, отклонения нормальной оси (девиация), ненормальное положение конечностей, оценивают окраску кожи, покрывающей суставы, наличие атрофических, рубцовых, узелковых, свищевых, отечных и других изменений в области сустава.
Больной сустав тщательно сопоставляется со здоровым. Если поражены оба симметричных сустава, сравнивается степень поражения одного по отношению к другому, оценивается также тяжесть болезни каждого сустава в отдельности.
Слайд 37СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Изменяется и кожа над суставами:
при остром артрите или обострении его она гиперемирована, лоснится, напряжена,
при хронических артритах и артрозах—сухая, атрофичиая, иногда шелушится.Суставы, пораженные туберкулезным или сифилитическим процессом, похожи на «белую опухоль», так как кожа над ними бледная, растянутая. Для хронических артритов характерна атрофия близлежащих мышц. Признаком воспаления периартикулярных тканей является утолщение кожной складки в области пораженного сустава (симптом Александрова). При поражении коленного сустава отмечается атрофия чегырехглавой мышцы бедра, определяемая визуально, а также путем . измерения окружности бедра сантиметровой лентой.
Слайд 38СЕМИОТИКА ПОРАЖЕНИЯ КОСТНОЙ СИСТЕМЫ У ДЕТЕЙ
Важное значение имеет исследование суставов
во всех возможных активных в пассивных движениях (сгибания, разгибания, отведения.
приведения, ротации). Подвижность больного сустава изучается в сопоставлении со здоровым.Ценные сведения о подвижности сустава дает изучение его пассивных движений во всех направлениях с измерением угла сгибания и разгибания конечности (гониометрии) при помощи угломера.
При контрактурах, анкилозах, а также спастических парезах и параличах, болевых ощущениях подвижность суставов ограничивается. Чрезмерная подвижность в суставах наблюдается у детей при гипотонии мышц, повреждении капсульно-связочного аппарата.
При ВРОЖДЕННОМ ВЫВИХЕ БЕДРА исследуется степень разведения ног, согнутых в коленных суставах, в положении ребенка на спине Признаки врожденного вывиха бедра: ограничение угла отведения; асимметрия кожных складок на бедре, симптом соскальзывания, напряжение приводящих мышц бедра, болезненность в момент отведения ноги, укорочение одной из конечностей
Слайд 39А - ограничение угла отведения;
В - укорочение одной из конечностей;
С-
асимметрия кожных складок на бедре
Слайд 40АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
У новорожденных мышцы развиты слабо,
сохраняют флексорное положение из-за недостаточной функции пирамидных и экстрапирамидных путей.
В грудном возрасте ребенок начинает держать голову, сидеть, стоять, ползать, ходить, активно реагировать на игрушки и участвовать в доступных для него двигательных играх. Все это благотворно влияет на формирование мышц, развитие их функции. Наоборот, гиподинамия обусловливает гипотрофию и даже атрофию мышц, ослабление их тонуса и силы.Слайд 41АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
К 5-6 годам жизни все
мышцы у ребенка развиты уже достаточно хорошо, а в дальнейшем,
особенно в подростковом возрасте, отмечается быстрое развитие мышечного аппарата, что можно обнаружить даже при обычном осмотре тела. В зависимости от массы мышц туловища и конечностей в период расслабления и во время напряжения различают три степени развития мышц (слабое, среднее, хорошее).Слайд 42АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Силу мышцу детей раннего возраста
определяют ориентировочно по степени усилия, которое необходимо для противодействия какому-либо
движению ребенка.У детей школьного возраста сила мышц кисти оценивается при помощи ручного динамометра. Измерение производят 3 раза (с небольшими паузами), регистрируют максимальный результат.
Силу мышц у детей дошкольного и школьного возраста можно определить приблизительно и при помощи таких приёмов:
а) по силе рукопожатия;
б) по возможности поднимать груз посильной тяжести;
в) по способности к сопротивлению, которое больной может оказать врачу при сгибании и разгибании конечностей.
Слайд 43АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Мышечный тонус — это некоторое
остаточное постоянное напряжение скелетной мускулатуры, поддерживаемое импульсацией из мозжечка, красного
ядра, бледного и полосатого тела, а также из коры головного мозга.Изменения тонуса мышц могут проявляться как гипотонией, так и гипертонией. На практике мышечный тонус определяется на основании субъективных ощущений, получаемых врачом при пассивном сгибании и разгибании верхних и нижних конечностей (оценивается степень возникающего при этом сопротивления). Кроме того, тонус мышц определяется с помощью ощупывания, оценки их плотности.
Слайд 44АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Возбудимость мышц исследуется при помощи
механических и электрических воздействий. Механическая мышечная возбудимость у новорожденных несколько
повышена, что проявляется многими двигательными рефлекторными реакциями в ответ на механические раздражители. Электровозбудимость мышц ребенка оценивается методам хронаксиметрии (абсолютные и средние величины хронаксии у детей выше, чем у взрослых).Спонтанная мышечная активность может быть зарегистрирована при помощи актографов и электромиографов. Патологические изменения морфологии и функции мышечной системы разнообразны по своему происхождению и клиническим проявлениям.
Слайд 45СЕМИОТИКА ПОРАЖЕНИЯ
МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Пороки развития мышц чаще проявляются
в недоразвитии грудино-ключично-сосцевидной мышцы, приводящей к кривошее. Нередко наблюдается аномалия
развития диафрагмы с образованием диафрагмальной грыжи.Недоразвитие или отсутствие большой грудной, или дельтовидной, мышцы обусловливают деформацию плеча, нарушают его функцию.
Однако в некоторых случаях такой порок может остаться незамеченным
Слайд 46Мышечная атрофия — обратимое или необратимое нарушение трофики мышц с
явлениями истончения и перерождения мышечных волокон, значительным уменьшением массы мышц,
ослаблением или утратой их сократительной способности. Мышечная атрофия может быть врожденной и приобретенной, первичной и вторичной. Так, атрофия мышц является одним из основных симптомов многих наследственно-дегенеративных заболеваний нервно-мышечной системы ребенка (амиотрофии Верднига-Гофмана, Арана-Дюшена, Шарко-Мари-Тута, миопатии Дюшена, Эрба-Рота и др.).Атрофия мышц в раннем детском возрасте возникает при гипотрофии II—III степени из-за метаболических нарушений в мышцах, расстройств трофической функции нервной системы, гипокинезии.
СЕМИОТИКА ПОРАЖЕНИЯ
МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Слайд 47Причинами мышечной атрофии у детей могут быть длительная неподвижность ребенка
при соматических заболеваниях, иммобилизация конечности, после перелома, гиподинамия в послеоперационный
период, хронически протекающие инфекции {туберкулез, дизентерия, энтероколиты и др.), обусловливающие нарушения метаболизма в мышечной ткани. Атрофии подвергаются вначале белые, а затем красные волокна, в них уменьшается количество саркоплазмы.В детском возрасте мышечная атрофия может возникнуть после длительного применения некоторых медикаментозных препаратов. Так, стероидные миопатии появляются после долгого употребления препаратов, содержащих фтор - дексаметазона, триамцинолона и др. Стероидные мышечные атрофии обратимы: после отмены препарата они постепенно исчезают.
СЕМИОТИКА ПОРАЖЕНИЯ
МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Слайд 48Следует иметь в виду и возможность развития локальной атрофии мышц
при паразитарных заболеваниях (токсоплазмозе, трихинеллезе, цистицеркозе, эхинококкозе). Мышечная гипотония у
новорожденных чаще наблюдается при травматическом параличе плечевого сплетения. Возможна и общая гипотония на почве врожденной миатонии. У грудных детей общая гипотония наблюдается при рахите.В возрасте после 5-6 лет мышечная гипотония является постоянным сопутствующим признаком малой хореи, проявлением опухоли мозжечка. В любом возрасте тяжелая гипокалиемия неизменно ведет к общему ослаблению мышечного тонуса (при сочетании рвоты с поносом, кишечном токсикозе, назначении диуретических средств и сердечных гликозидов и т. д.). Аналогичная картина наблюдается при поражении гипофиза, надпочечников и щитовидной железы.
Выраженная гипотония отмечается при врожденной прогрессирующей мышечной дистрофии, а также при вялых (периферических) параличах.
СЕМИОТИКА ПОРАЖЕНИЯ
МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Слайд 49Мышечная гипертония у здоровых новорожденных является физиологическим состоянием. У детей
раннего возраста и старше гипертония мышц, спастический паралич, клонус возникают
при родовой травме с внутричерепным кровоизлиянием. Рефлекторная мышечная гипертония наблюдается при столбняке.Миотония - своеобразное состояние мышц, при котором резко затруднено расслабление мышц после сильного их сокращения (нарушение расслабления мышц объясняют изменением проницаемости клеточных мембран). При слабых сокращениях мышц миотонической контрактуры не наблюдается. Врожденная миотония называется болезнью Томсена.
СЕМИОТИКА ПОРАЖЕНИЯ
МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ
Слайд 50Миатония - врожденная резко выраженная общая гипотония или полная атония
скелетных мышц (болезнь Оппенгейма). При этом заболевании выраженная гипотония мышц
сочетается с признаками чрезмерных движений в суставах (гиперэкстензии). Характерна поза «лягушки»: бедра широко отведены в стороны, стопы развернуты кнаружи.Миастения - нервно-мышечное заболевание с явлениями мышечной слабости и повышенной утомляемости, относящееся к аутоиммунным нарушениям, протекающих с блоком нервно-мышечной передачи (у 70 % больных обнаруживают гиперплазию или опухоль тимуса). Заболевание начинается в детстве или в возрасте 20—30 лет.
СЕМИОТИКА ПОРАЖЕНИЯ
МЫШЕЧНОЙ СИСТЕМЫ У ДЕТЕЙ