Слайд 1АНТИБИОТИКОТЕРАПИЯ У ДЕТЕЙ
Овсянников Д. Ю.
РУДН
Слайд 27 вопросов, на которые надо ответить, назначая ребенку антимикробную терапию
Есть
ли показания для назначения антибиотиков: у пациента имеет место бактериальная
или вирусная инфекция?
Каковы микробиологические показания для антибиотикотерапии: какие антимикробные препараты действуют на предполагаемый возбудитель?
Какую стратегию стартовой терапии выбрать – эмпирическую или деэскалационную?
Какой антибиотик предпочесть с учетом наиболее вероятного возбудителя, условий возникновения заболевания, возраста пациента, анамнеза, клинических, лабораторных данных, антибиотикорезистентности?
Какой должен быть путь введения антимикробного препарата?
Какова продолжительность курса антимикробной терапии?
Как оценить эффективность терапии и когда ее прекратить?
Слайд 31. Абсолютные показания к антибиотикотерапии
Бактериальные инфекции у новорожденных
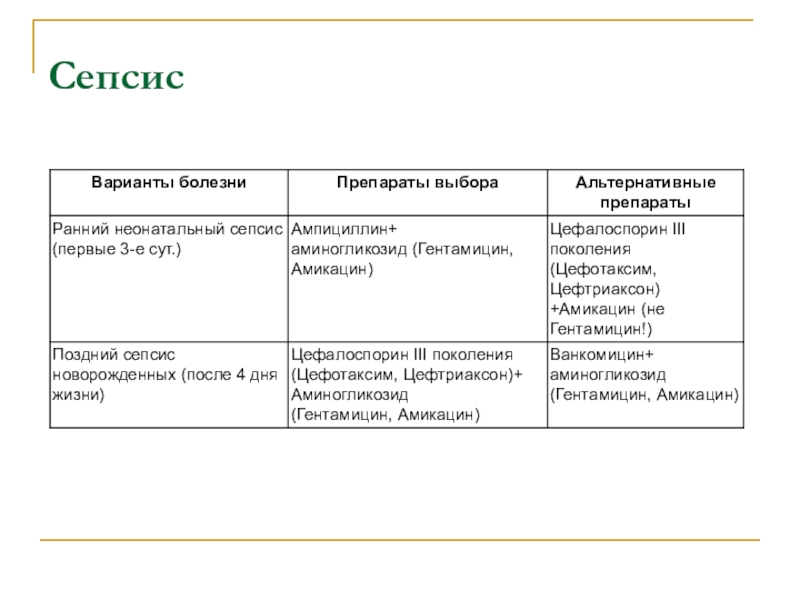
Сепсис
Пневмония
Эпиглоттит
Менингит
Пиелонефрит
ОРЗ ?
ОКИ ?
Слайд 4Показания к назначению антибиотиков у детей
в возрасте старше 1
мес.
при острых респираторных заболеваниях
Слайд 51. Антибиотики назначаются при наличии прямых (абсолютных) клинических показаний:
в
случаях предположительного или установленного диагноза пневмонии;
при бронхитах при наличии утяжеляющих
его течение (модифицирующих) факторов заболевания (возраст до 3 месяцев, сопутствующие иммунодефицит, врожденный порок сердца, бронхолегочная дисплазия, гипотрофия II-III степени, недоношенность, тяжелое перинатальное поражение нервной системы), в случаях предполагаемой или установленной микоплазменной или хламидофильной этиологии респираторной инфекции, нисходящего трахеобронхита (бактериального ларингита), обострения первичного или вторичного (у больных с хроническими заболеваниями легких) хронического бронхита;
Слайд 61. Антибиотики назначаются при наличии прямых (абсолютных) клинических показаний:
в
случаях предположительного или установленного диагноза эпиглоттита;
при ларингитах с признаками
бактериальной инфекции (слизисто-гнойный, гнойный характер мокроты, обнаружение гнойных и фибринозно-гнойных наложений на слизистой оболочке при ларингоскопии, явления стеноза гортани III-IV cтепени, затяжное течение заболевания или его рецидивирование, нисходящий трахеобронхит);
при остром тонзиллите предполагаемой стрептококковой этиологии (при оценке 3-5 баллов по шкале МакАйзека, при оценке 2 балла по усмотрению врача, таблица)
при остром среднем отите у детей до 6 мес. жизни;
при гнойном лимфадените, остром гнойном среднем отите, гнойном синусите, паратонзиллярном абсцессе, инфекции мочевыводящих путей и развитии других бактериальных осложнений ОРЗ.
Слайд 7Шкала МакАйзека при тонзиллите
При оценке по шкале МакАйзека 1 балл
проводится симптоматическая терапия, антибиотикотерапия не проводится.
При отсутствии условий для
микробиологического исследования антбиотикотерапия назначается при оценке от 3 до 5 баллов, при оценке 2 балла – по усмотрению врача.
Слайд 82. Антибиотики назначаются при наличии прямых (абсолютных) лабораторных признаков бактериальной
инфекции:
● при лейкоцитозе более 15*10 9 /л,
● при
абсолютном числе нейтрофилов более 10*109/л,
● при числе палочкоядерных нейтрофилов более 1,5*10 9 /л,
● при сдвиге лейкоцитарной формулы влево 8-10%,
● при отношении числа палочкоядерных нейтрофилов к общему числу нейтрофилов более 0,2,
● при уровне С-реактивного белка свыше 70 мг/л (6 ед)
Прокальцитонина (ПКТ) > 2 нг/мл, пресепсина выше 365 ед
Слайд 9Лейкоциты - нормативы
1 нед – 12,2 (5-21)
1 мес – 10,8
(5-19,5)
6 мес – 11,9 (6-17,5)
1 год - 11,4 (6-17,5)
НИИ ДГ, 1999
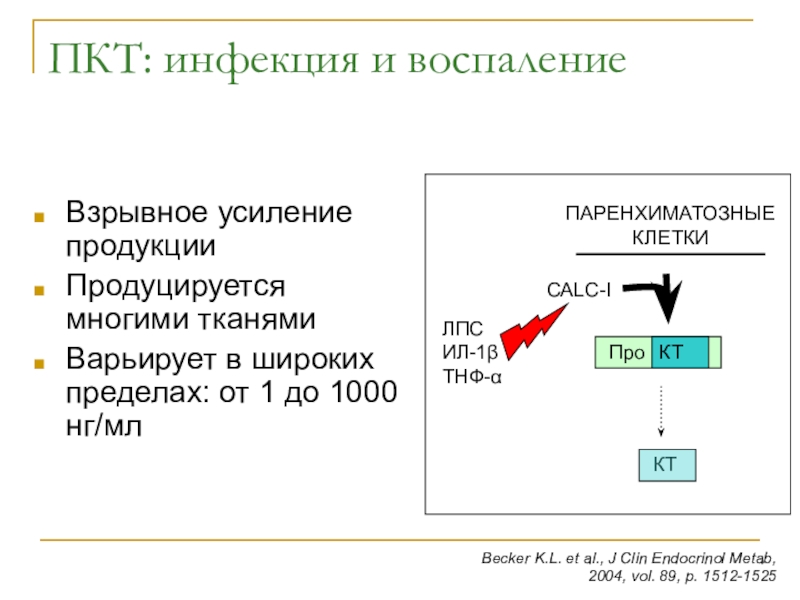
Слайд 10ПКТ: инфекция и воспаление
Взрывное усиление продукции
Продуцируется многими тканями
Варьирует в широких
пределах: от 1 до 1000 нг/мл
Becker K.L. et al., J
Clin Endocrinol Metab, 2004, vol. 89, p. 1512-1525
КТ
ПАРЕНХИМАТОЗНЫЕ КЛЕТКИ
КТ
Про
CALC-I
ЛПС ИЛ-1 ТНФ-
Слайд 11Когда ПКТ может быть повышен независимо от инфекции?
Первые дни после:
обширной
травмы
большого хирургического вмешательства
терапии с помощью ОКТЗ – АТ и других
лекарств, вызывающих высвобождение провоспалительных цитокинов,
рождения (1–2 день жизни)
2. Пациенты с:
Длительным и тяжелым кардиогенным шоком
Тяжелыми и продолжительными нарушениями микроциркуляции
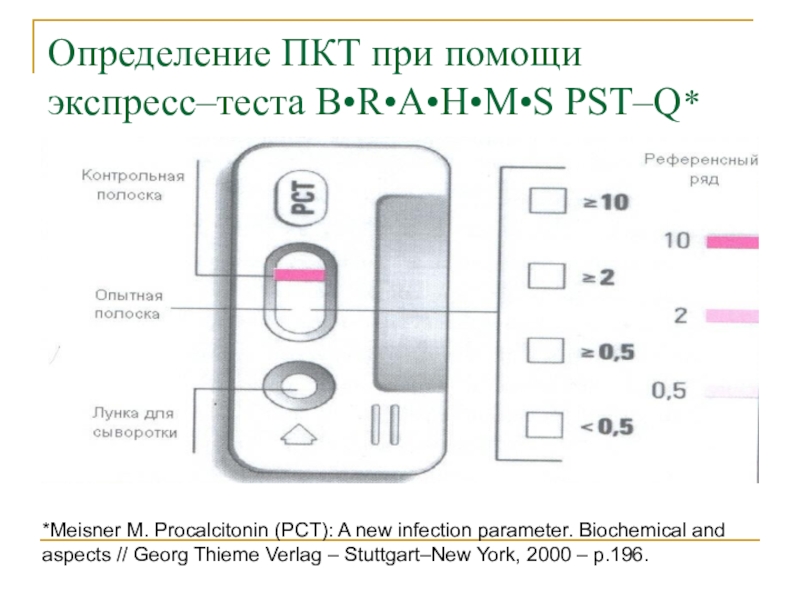
Слайд 12Определение ПКТ при помощи экспресс–теста B•R•A•H•M•S PST–Q*
*Meisner M. Procalcitonin (PCT):
A new infection parameter. Biochemical and aspects // Georg Thieme
Verlag – Stuttgart–New York, 2000 – p.196.
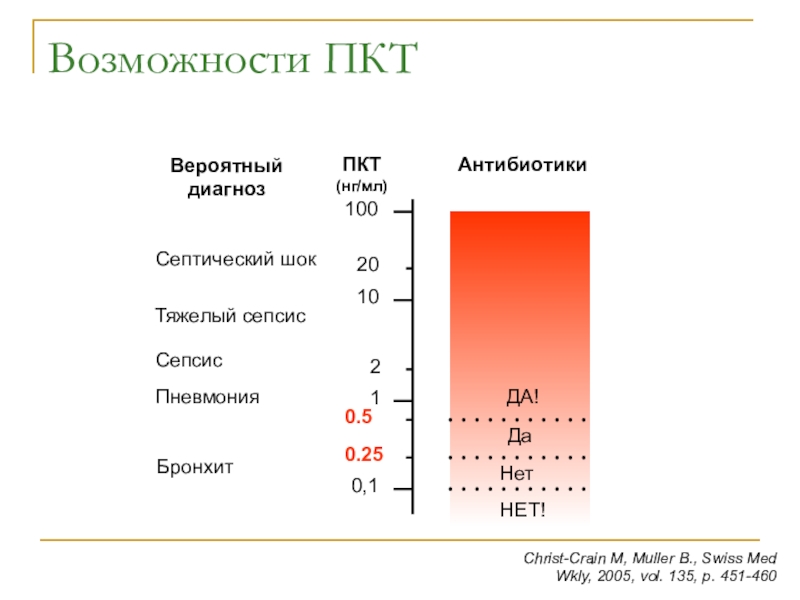
Слайд 13Возможности ПКТ
0,1
1
10
100
0.25
0.5
ПКТ (нг/мл)
Антибиотики
Нет
НЕТ!
Да
ДА!
Christ-Crain M, Muller B., Swiss Med Wkly, 2005,
vol. 135, p. 451-460
Вероятный диагноз
Бронхит
Пневмония
Сепсис
2
Тяжелый сепсис
Септический шок
20
Слайд 143. Антибиотики могут быть назначены при наличии косвенных признаков бактериальной
этиологии (респираторной) инфекции:
● при фебрильной лихорадке более трех дней;
● при симптоме «второй волны» лихорадки с повторным подъемом температуры после кратковременной (1-2 дня) нормализации;
● при появлении гнойных налетов и гнойного, слизисто-гнойного отделяемого любой локализации;
● при сохранении выраженной интоксикации при нормальной температуре тела на фоне применения антипиретиков;
● при затяжном характере респираторной инфекции (более 2-3 недель) с упорным непродуктивным кашлем при отсутствии гипертермии и выраженной интоксикации, т. е. при предполагаемой микоплазменной, хламидийной этиологии ОРЗ.
Слайд 15Симптомы интоксикации / ребенок выглядит «токсичным»
Снижение активности
Раздражительность, капризность
Вялость, сонливость
Невозможность контакта
с ребенком
Отсутствие глазного контакта
Ребенок отказывается от еды и питья
Приглушение сердечных
тонов
Нарушение микроциркуляции, цианоз
** Можно использовать Йельскую шкалу (Yale Observation Scale): <10 б. риск ТБИ 2,7% и >16 б. риск ТБИ 92%
Слайд 16Йельская шкала наблюдений
Характер плача
Реакция н априсутствие родителей
Состояние бодрствования
Цвет кожных покровов
Степень
гидратации
Степень общительности
1 балл – норма
3 балла – умеренное расстройство
5 баллов
– тяжелое расстройство или сильно выраженный признак
Слайд 17Рочестерские критерии низкого риска ТБИ у детей первых 3 мес
Возникновение
лихорадки на фоне полного здоровья
Нетяжелое общее состояние
Отсутствие явных инфекционных очагов
Лейкоциты
5-15 тыс/мкл
Палочкоядерные нейтрофилы менее 1500/мкл
В осадке мочи менее 10 лейкоцитов в поле зрения
При диарее менее 5 лейкоцитов в поле зрения в кале
Слайд 18Показания к назначению антибиотиков у детей
в возрасте старше 1
мес.
с острыми кишечными инфекциями (ОКИ)
Слайд 191. При тяжелых инвазивных ОКИ (колиты, энтероколиты, гастроэнтероколиты сальмонеллезной, кампилобактериозной,
иерсиниозной, эшерихиозной и неустановленной этиологии), генерализованных (тифоподобная, септическая) формах заболевания
независимо от этиологии и возраста;
2. При среднетяжелых инвазивных ОКИ у детей до 2 лет и больных с модифицирующими факторами риска тяжелого течения заболевания;
3. При легких инвазивных ОКИ у детей до года и больных с модифицирующими факторами риска тяжелого течения заболевания;
4. При энтеропатогенном эшерихиозе, шигиллезе, геморрагическом колите, холере, брюшном тифе (независимо от возраста и тяжести болезни);
5. При ОКИ, вызванных условно-патогенными микроорганизмами , у детей с модифицирующими факторами риска заболевания.
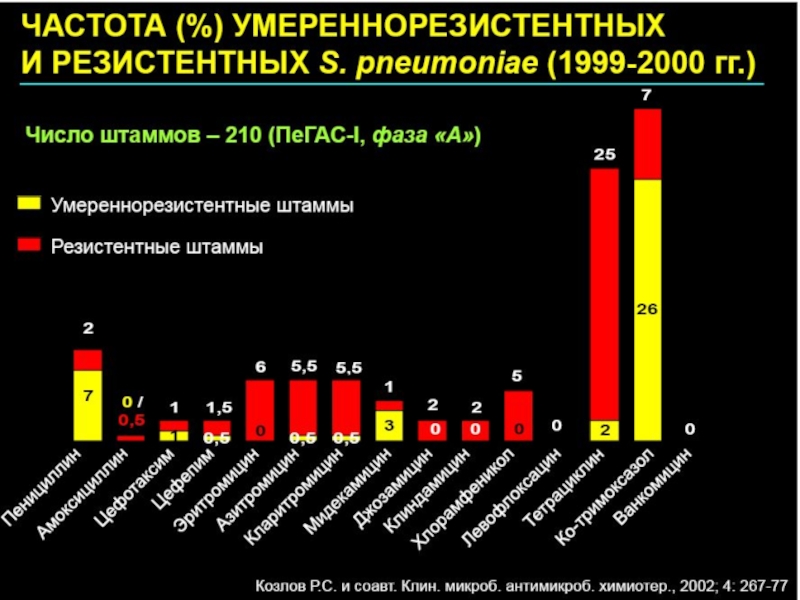
Слайд 202. МИКРОБИОЛОГИЧЕСКИЕ ПОКАЗАНИЯ ДЛЯ АНТИБИОТИКОТЕРАПИИ
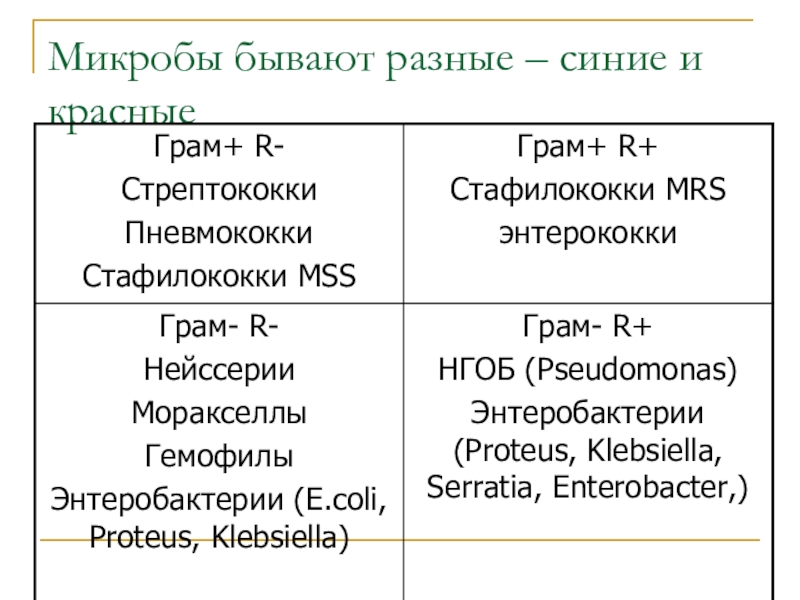
Слайд 21Микробы бывают разные – синие и красные
Слайд 22Cтрептококки, пневмококки
Бензилпенициллин
Ампицилиин
Макролиды
ЦС1
Слайд 24Стафилококки MSS
Оксациллин
ЦС1
Макролиды
ЦС2,3 ±
Ко-амоксициллин ±
Ципрофлоксацин ±
Слайд 25Стафилококки MRS
Ванкомицин
Линезолид
Ципрофлоксацин ±
Слайд 26Энтерококки
Ампициллин (faecalis)
Ванкомицин, ко-амоксициллин (faecium)
Слайд 27Гемофильная палочка
Ампициллин ±
Азитромицин
Кларитромицин
ЦС2,3
Ко-амоксициллин
Слайд 28Энтеробактерии R-
Ампициллин ±
ЦС2,3
Ко-амоксициллин
Гентамицин
ципрофлоксацин
Слайд 29Энтеробактерии R+
Ко-амоксициллин ±
Цефтазидим ±
ЦС 4
Карбапенемы
Амикацин
ципрофлоксацин
Слайд 30НГОБ
Цефтазидим
ЦС 4
Карбапенемы
Амикацин
ципрофлоксацин
Слайд 31Stenotrophomonas maltophilia, Pneumocysta jurovici
Ко-тримаксозол
Слайд 32Макролиды, действующие на внутриклеточные патогены
терапия
Слайд 353. Деэскалационная терапия госпитальных инфекций
Антибиотики назначаются незамедлительно.
Избегать применения препаратов, эффективность
которых в отношении наиболее частых возбудителей госпитальных инфекций является сомнительной;
Назначение
АБ широкого спектра с бактерицидным механизмом действия, активных в отношении всех вероятных госпитальных возбудителей – грам(+) и грам(-);
Начинать лечение нужно с максимально возможных доз. Вводить АБ парентерально;
Последующий переход на целенаправленную терапию против конкретного возбудителя с учетом результатов микробиологического исследования и клинической оценки эффективности лечения.
Переход к целенаправленной терапии не исключает использование тех же антибиотиков, что и при стартовом лечении. При этом возможно снижение дозы, замена комбинаций препаратов, переход на монотерапию;
Необходимо проводить мониторинг побочных эффектов, непосредственных (нефро-, гепатотоксического, развитие дисбактериоза кишечника, аллергических реакций) и отдаленных (оценка ото-, нейро-, иммунотоксического действия, влияние на миелопоэз, мегакариоцитопоэз) осложнений от применения АБ.
Слайд 364. ЭМПИРИЧЕСКАЯ АНТИБИОТИКОТЕРАПИЯ
У ДЕТЕЙ
Слайд 37ЭМПИРИЧЕСКАЯ АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
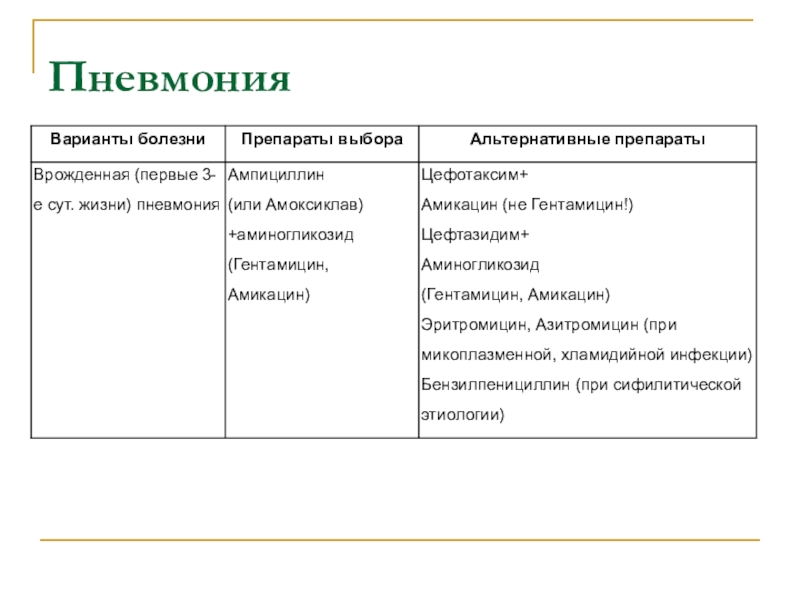
ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ У НОВОРОЖДЕННЫХ ДЕТЕЙ
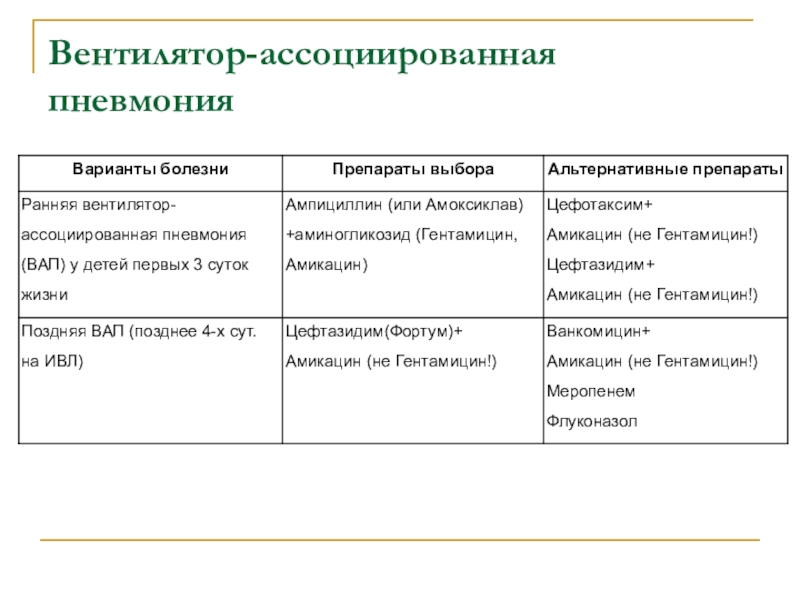
Слайд 39Вентилятор-ассоциированная пневмония
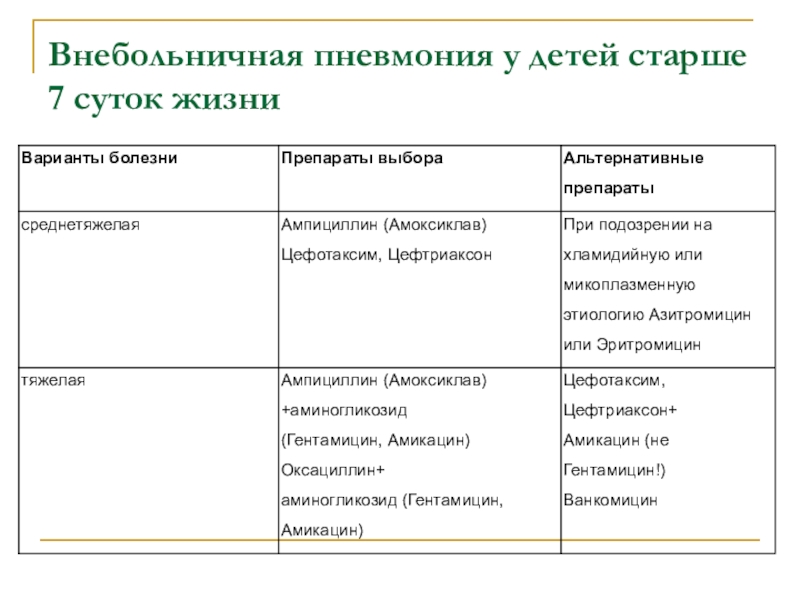
Слайд 40Внебольничная пневмония у детей старше 7 суток жизни
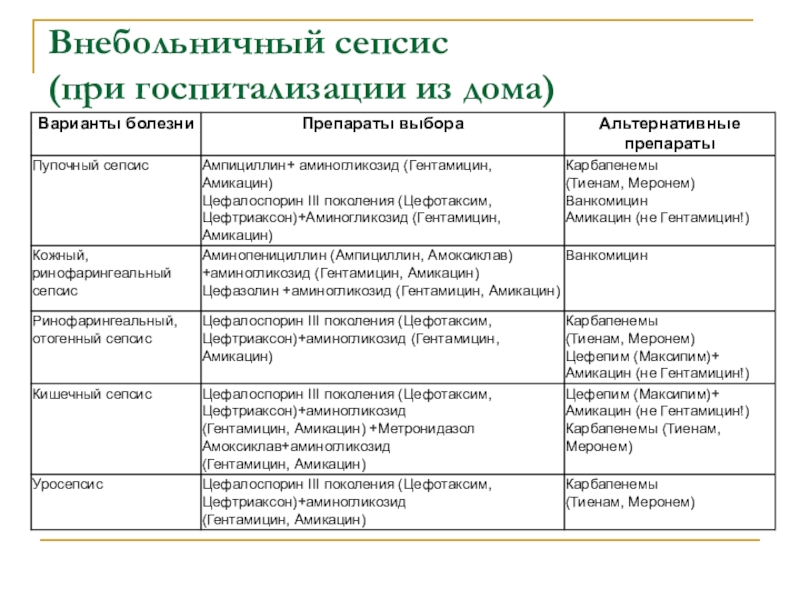
Слайд 42Внебольничный сепсис
(при госпитализации из дома)
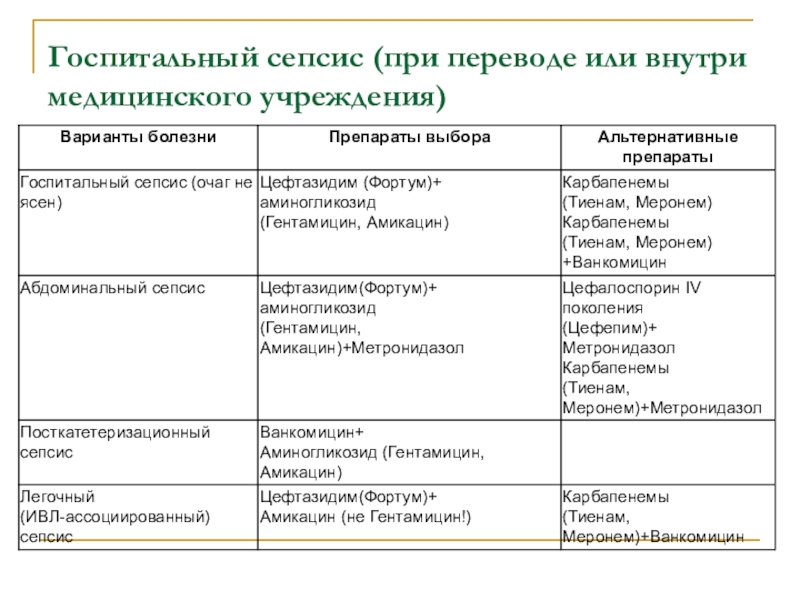
Слайд 43Госпитальный сепсис (при переводе или внутри медицинского учреждения)
Слайд 45Эмпирическая антибактериальная терапия
острых респираторных инфенкций у детей
в возрасте старше 1
мес.
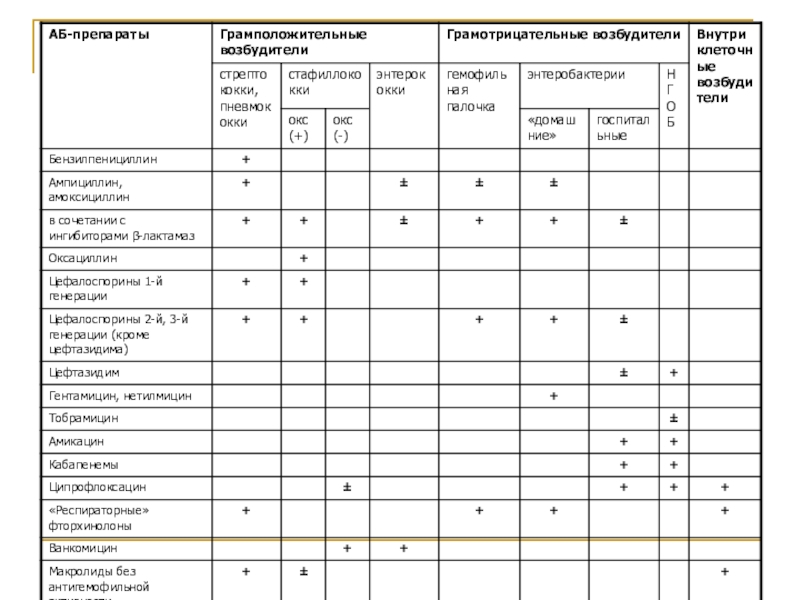
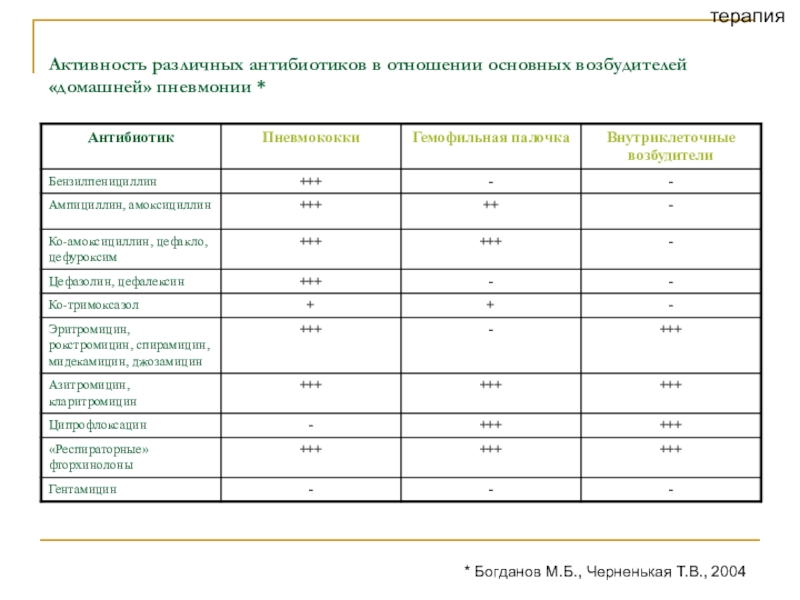
Слайд 46Активность различных антибиотиков в отношении основных возбудителей «домашней» пневмонии *
*
Богданов М.Б., Черненькая Т.В., 2004
терапия
Слайд 47В зависимости от клинической ситуации при развитии у ребенка внебольничных
бактериальных отита, синусита, тонзиллита, ларингита, эпиглоттита, бронхита, пневмонии антибиотикотерапия проводится
по одной из следующих схем:
1. Предпочтительная терапия при впервые возникшем эпизоде инфекции, отсутствии в анамнезе указаний на применение аминопенициллинов: Ампициллин (Амоксициллин) (препарат выбора у детей первых 6 мес.), Цефазолин.
2. Если при сборе анамнеза оказывается, что ребенок раньше принимал пенициллины (Феноксиметиллпенициллин, Амоксициллин), цефалоспорины II поколения, макролиды, возраст ребенка до 6 мес. и у него имеется тяжелая форма инфекции, препаратами выбора являются Амоксициллин/клавулонат, цефалоспорины III поколения (Цефотаксим, Цефтриаксон)
3. При аллергии на -лактамные антибиотики (пенициллины, цефалоспорины) и клинико-анамнестических, эпидемиологических и лабораторных данных о наличии атипичной (микоплазма, хламидии) этиологии ОРЗ, назначаются макролиды (Эритромицин, Азитромицин).
4. Эпиглоттит является показанием для назначения Цефтриаксона.
5. Выбор стартового препарата при внебольничной пневмонии у детей проводится в зависимости от возраста, клинической и рентгенологической картины заболевания, наличия осложнений (таблица, см. след. слайд).

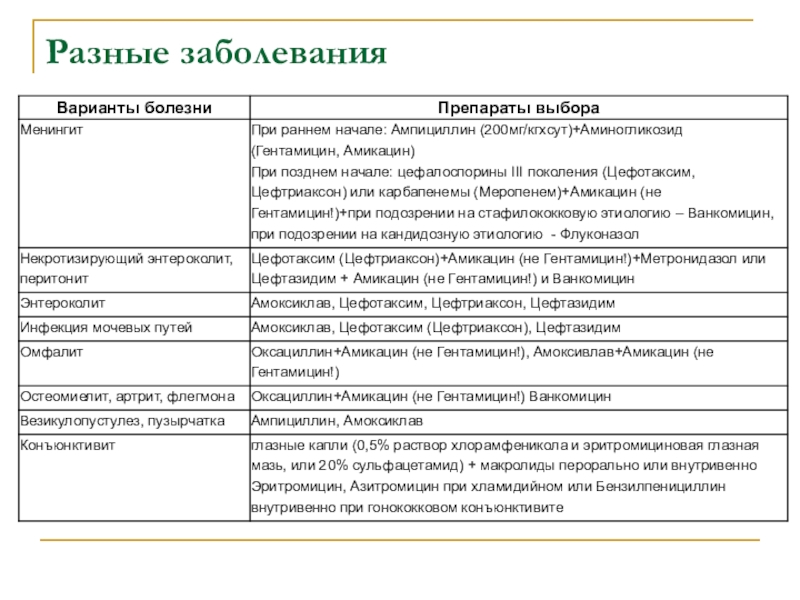
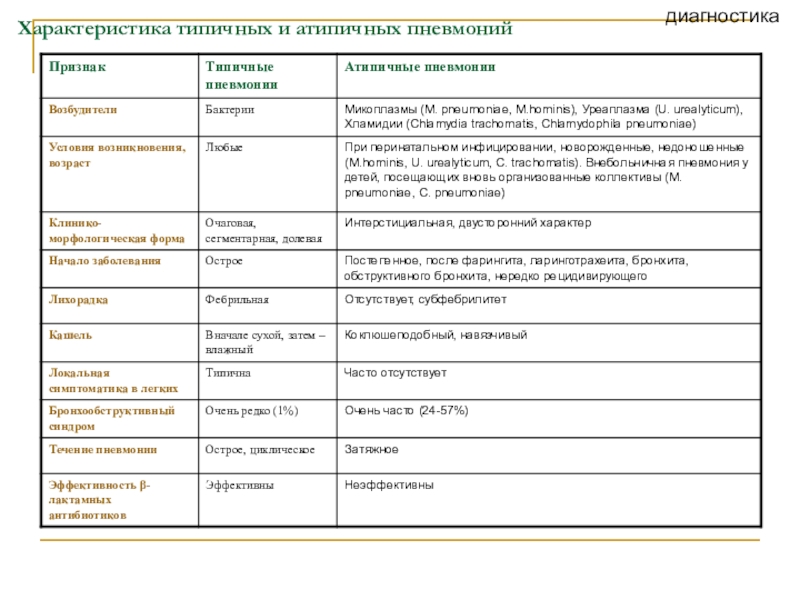
Слайд 48Характеристика типичных и атипичных пневмоний
диагностика
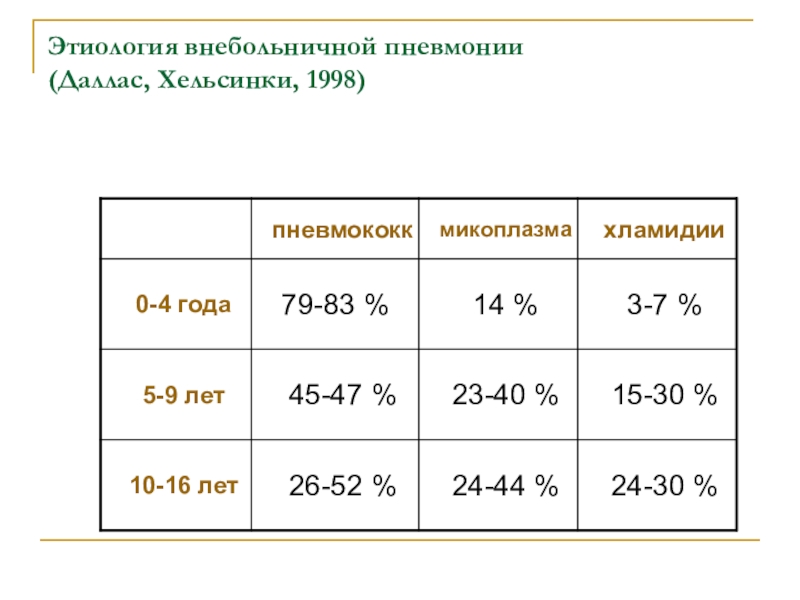
Слайд 49Этиология внебольничной пневмонии
(Даллас, Хельсинки, 1998)
Слайд 50Лихорадка при микоплазменной пневмонии
До 38 – 22%
38,3-38,9 – 30%
39,4-40
– 44%
Выше 40,6 – 4%
Copps S., 1968
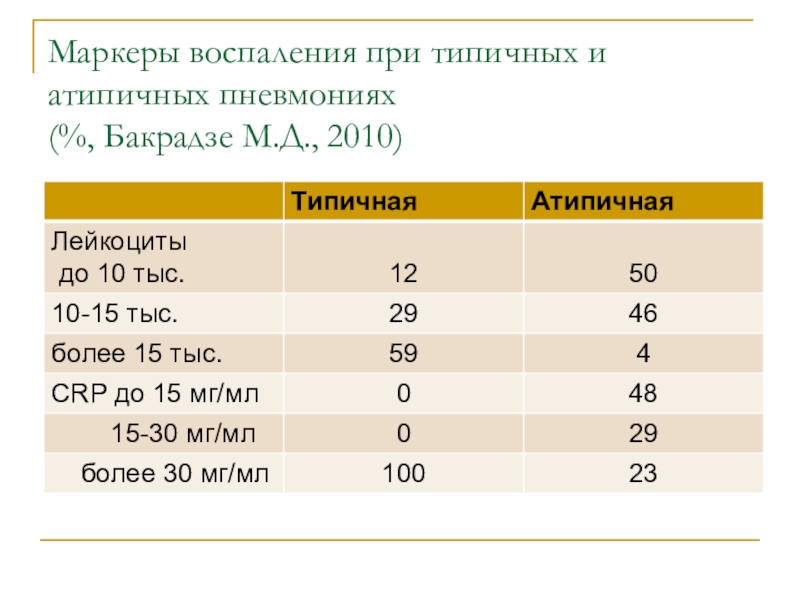
Слайд 51Маркеры воспаления при типичных и атипичных пневмониях
(%, Бакрадзе М.Д.,
2010)
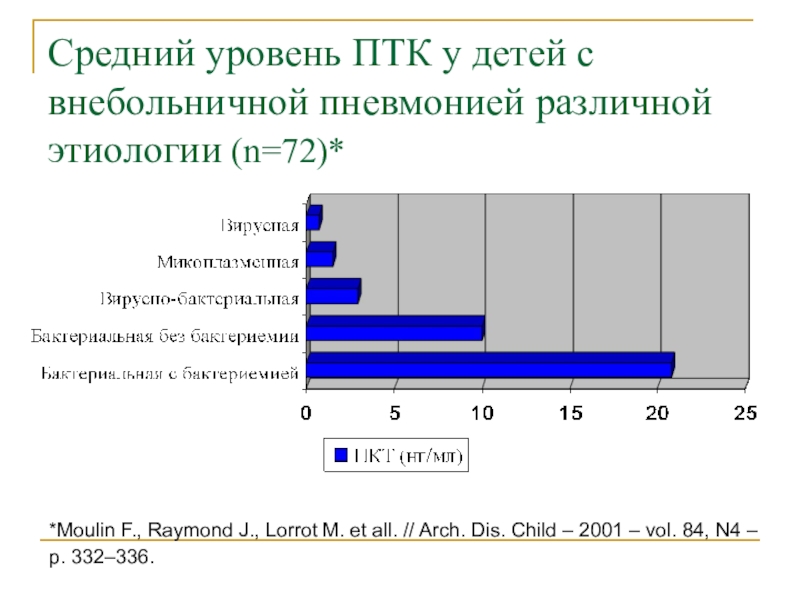
Слайд 52Средний уровень ПТК у детей с внебольничной пневмонией различной этиологии
(n=72)*
*Moulin F., Raymond J., Lorrot M. et all. // Arch.
Dis. Child – 2001 – vol. 84, N4 – p. 332–336.
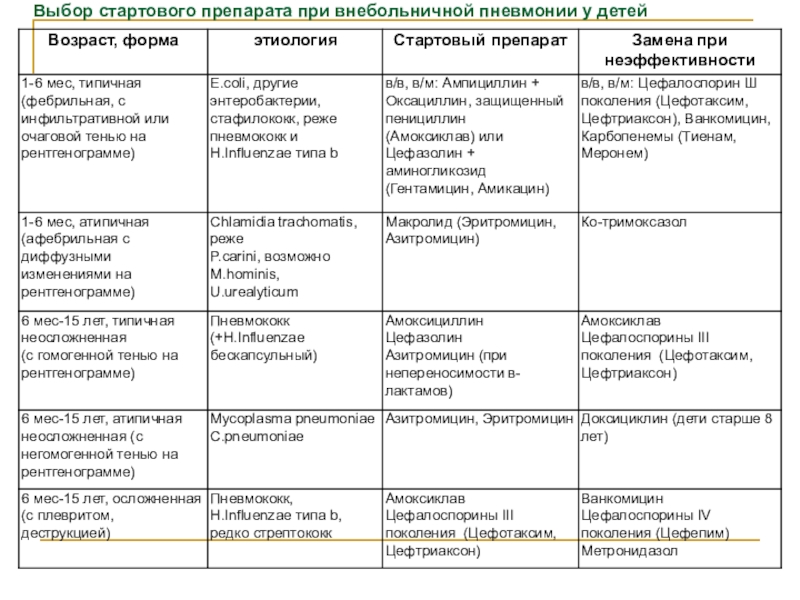
Слайд 53Выбор стартового препарата при внебольничной пневмонии у детей
Слайд 54Причины неэффективности стартовой терапии бактериальных ОРЗ у детей
и выбор
препаратов II ряда [АРА, 2005]
Слайд 55Эмпирическая антибактериальная терапия пиелонефрита у детей в возрасте старше 1
мес.
*«Ступенчатая» терапия – переход с пеарентерального пути введения (в
течение 5-7 дней) на пероральный (7-14 дней)
Продолжительность антибиотикотерапии при инфекциях мочевыводящих путей:
- 7 дней - при остром цистите,
- не менее 10-14 дней – при остром пиелонефрите.
Слайд 56Эмпирическая антибактериальная терапия острых кишечных инфекций у детей в возрасте
старше 1 мес.
Препараты для эмпирической антибиотикотерапии ОКИ у детей подразделяются
на 3 группы.
Препараты I ряда (стартовые): производные нитрофурана – фуразолидон и нифуроксазид (эрцефурил, энтерофурил); триметоприм/сульфаметоксазол (бисептол) (детям старше 2 мес.); аминогликозиды внутрь (Гентамицин).
Препараты II ряда (назначаются при неэффективности препаратов I ряда, при среднетяжелых и тяжелых формах болезни, госпитализации больного в поздние сроки заболевания): макмирор, аминогликозиды II поколения (Амикацин) внутрь, а при генерализации инфекции – парентерально; макролиды II поколения (Азитромицин).
Препараты III ряда (препараты начальной терапии при тяжелых и генерализованных формах ОКИ, у детей раннего возраста с модифицирующими факторами риска, в других случаях их назначают при неэффективности препаратов II ряда, а также при сочетании ОКИ с другими бактериальными инфекциями): цефалоспорины III и IV поколения, фторхинолоны, карбапенемы (меропенем).
Слайд 575. Пути введения
Парентеральный
Пероральный
Ступенчатая (используется один и тот же антибиотик: пенициллин,
цефалоспорины 1-3 поколения, азитромицин, фторхинолоны, метронидазол, эритромицин)
Слайд 58Ступенчатая антибиотикотерапия
Пероральная терапия
Эффективна
Желательна
Доступна по стоимости
Нельзя применять при:
Тяжелом состоянии
Сепсисе
Менингите
ИДС
Парентеральная терапия
Создает высокие
концентрации
Парентеральные препараты с учетом затрат на шприцы, капельницы, растворы дороже
Время
медсестер
Слайд 59Ступенчатая антибиотикотерапия
Преимущества:
В течение первых 2-4 дней все преимущества парентеральной терапии
В
последующие дни – преимущества пероральной терапии
Эффективность лечения соответствует курсу парентеральной
терапии
Стоимость лечения на 40% ниже перентеральной терапии
Недостатки:
В первые дни недостатки парентеральной терапии
В последующие дни недостатки пероральной терапии
Слайд 606. Длительность антибиотикотерапии у новорожденных детей
1. При сепсисе – не
менее 3 недель (может достигать 4-8 недель);
2. При пневмонии:
– 14
дней (при микоплазменной, хламидофильной этиологии),
- 14-21 день (при осложненной и у новорожденных),
- 5 дней (при лечении Ацитромицином),
3. При инфекциях мочевыводящих путей:
- 7 дней - при остром цистите,
- не менее 10-14 дней – при остром пиелонефрите.
4. При менингите не менее 10 дней.
Слайд 61Длительность антибиотикотерапии
при респираторных инфекциях
у детей в возрасте старше
1 мес.
1. При пневмонии:
– 7-10 дней (при быстром
наступлении эффекта),
- 14 дней (при микоплазменной, хламидофильной этиологии),
- 14-21 день (при осложненной пневмонии),
- 5 дней (при лечении Ацитромицином),
2. При стрептококковом тонзиллите – 10 дней (при лечении Азитромицином – 5 дней).
3. При остром среднем отите:
- 10 дней – у детей в возрасте до 5 лет и при тяжелом течении;
5-7 дней – у детей в возрасте старше 5 лет с легким, среднетяжелым течением заболевания.
КРИТЕРИИ ОТМЕНЫ ОМЕНЫ АНТИБИОТИКОВ ПРИ ПНЕВМОНИИ:
- регресс клинических проявлений заболевания,
- стойко нормальная температура тела в течение 2 суток.
Слайд 631. При сепсисе
санация первичного очага и отсутствие новых метастатических
очагов;
купирование признаков полиорганной недостаточности и синдрома системной воспалительной реакции
- ликвидация лихорадки более 37,5оС
или прогрессирующей гипотермии ниже 36,2оС; дыхательной недостаточности без пневмонии, РДС новорожденных или аспирации; ликвидация нарушений гемодинамики и гипотензии; ликвидация изменений в гемограмме (см. следующий слайд)
стойкая прибавка массы тела у детей первых месяцев жизни;
нормализация формулы периферической крови и числа тромбоцитов,
отрицательные результаты микробиологического исследования крови.
Слайд 64Изменения состава периферической крови, характерные для воспалительной реакции у новорожденных
[Володин Н. Н., 2007]
*- абсолютное число нейтрофилов определяется по формуле:
общее число лейкоцитов х % нейтрофилов
Слайд 652. При пневмонии:
- регресс клинических проявлений заболевания,
стойко нормальная температура тела
в течение 2 суток.
3. При менингите:
- исчезновение симптомов интоксикации,
-
стойкая нормализация температуры тела не менее 7 дней,
- нормальная гемограмма,
санация ликвора (количество клеток не более 30кл/мкл, при этом 2/3 клеток должны быть представлены лимфоцитами).
Сохранение отдельных лабораторных и/или рентгенологических симптомов заболевания не является основанием для продолжения антибиотикотерапии.
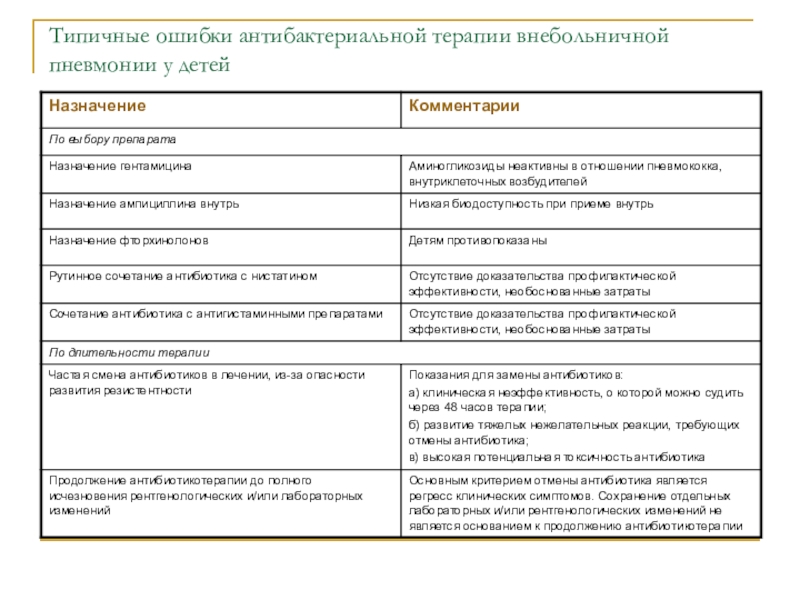
Слайд 66Типичные ошибки антибактериальной терапии внебольничной пневмонии у детей


































![АНТИБИОТИКОТЕРАПИЯ У ДЕТЕЙ Причины неэффективности стартовой терапии бактериальных ОРЗ у детей и выбор препаратов II ряда [АРА, 2005] Причины неэффективности стартовой терапии бактериальных ОРЗ у детей и выбор препаратов II ряда [АРА, 2005]](/img/thumbs/3eab1756ab36912e8ce147cdf623bddf-800x.jpg)









![АНТИБИОТИКОТЕРАПИЯ У ДЕТЕЙ Изменения состава периферической крови, характерные для воспалительной реакции у новорожденных [Володин Изменения состава периферической крови, характерные для воспалительной реакции у новорожденных [Володин Н. Н., 2007]*- абсолютное число нейтрофилов](/img/thumbs/b3dfc385c87d1fe2addad0fb164ac93c-800x.jpg)