Слайд 1 АО «Медицинский Университет Астана»
Кафедра: интернатуры внутренних
болезней
СРС
«Апластическая анемия. Этиология,
патогенез, клинико-диагностические и дифференциально-диагностические критерии. Лечение.»
Выполнила: Цепелева Т.
Группа: 785 ВБ
Проверила: Рахимбекова Г.А.
Астана 2018г
Слайд 2Введение
1. Этиология
2. Патогенез
3. Клиника
4. Диагностика
5. Лечение
Список литературы
Содержание
Слайд 3 Апластическая анемия характеризуется глубоким угнетением костномозгового кроветворения и панцитопенией,
обусловливающей основные проявления заболевания.
Апластическая анемия — редкое заболевание (2-5
случаев на 1млн. человек). Наиболее часто встречается у лиц старше 60 лет, однако наблюдаются случаи заболевания в более молодом и детском возрасте.
Идиопатическая апластическая анемия (без выясненных и возможных причин развития панцитопении) встречается обычно в 50 % всех случаев заболевания.
Введение
Слайд 4По этиологическому фактору выделяют:
*Идиопатическая АА
*Приобретенные формы, которые возникают после воздействия:
химических и физических агентов
лекарственных препаратов
токсинов определенных вирусов
ионизирующей
радиации
идиопатические формы
*Наследственные формы:
анемия Фанкони
наследственный дискератоз
синдром Даймонда-Блекфана
наследственный дефицит гормонов поджелудочной железы
1. Этиология
Слайд 5Патогенез апластической анемии отличается большим разнообразием, но включает следующие основные
механизмы:
внутренний дефект стволовых клеток
повреждение стромального микроокружения
дефект или
дефицит ростовых факторов
иммунную супрессию костного мозга.
2. Патогенез
Слайд 6Бензол и его производные быстро абсорбируются при ингаляции и более
медленно проникают в организм через кожу. Чаще всего промышленные отравления
наблюдаются при производстве резины, каучука, искусственной и натуральной кожи, лаков, красок.
Патогенез: ингибирование синтеза РНК и ДНК костномозговых клеток, развитие хромосомных нарушений.
Классическая картина тяжелого миелотоксического действия бензола и его производных складывается из лейкопении, тромбоцитопении и тяжелой анемии. Клинические проявления отравления бензолом могут появляться через несколько недель и даже лет после контакта с ним.
Костный мозг: бывает чаще гиперклеточным, даже тогда, когда в крови наблюдается арегенераторная картина. При наличии экстрамедуллярного гемопоэза часто наблюдается спленомегалия, а в периферической крови картина анемии.
АПЛАСТИЧЕСКАЯ АНЕМИЯ, ВЫЗВАННАЯ ВОЗДЕЙСТВИЕМ ХИМИЧЕСКИХ ФАКТОРОВ
Слайд 7Патогенез:
согласно правилу Бергонье-Трибондо, особой радиочувствительностью обладают активно делящиеся клеточные
популяции организма. Наиболее чувствительными к воздействию ионизирующего излучения являются клетки
предшественника эритро-и лимфоцитоза. Через 6-7 часов после облучения в костномозговой дозе (при общем или субтотальном облучении) в КМ наблюдается резкое снижение содержания молодых и незрелых форм различных ростков кроветворения, в первую очередь, эритроидного (эритробластов, пронормоцитов), миелоидного (миелобластов и промиелоцитов) и лимфоидного. Облучение в дозе, превышающей 4 Гр, может вызвать тяжелую, иногда фатальную апластическую анемию. Использование для диагностики радиоактивных препаратов (диоксид тория, входящий в состав торотраста) у некоторых больных приводит к развитию апластической анемии, лейкемии или первичного рака печени и легких.
Острое отравление радием сопровождается более тяжелыми изменениями в крови. У выживших после острого радиоактивного воздействия наблюдается высокая частота возникновения апластической анемии, лейкемий и других злокачественных новообразований.
При продолжительном внутреннем воздействии радиоактивных препаратов (промышленные аварии) отмечается поражение глоточной области, развивается тяжелая макроцитарная анемия с наличием мегалобластических изменений в клетках крови, лейкопения и лимфоцитоз.
ИОНИЗИРУЮЩАЯ РАДИАЦИЯ

Слайд 8 Существует большой перечень лекарств, которые могут вызывать развитие апластической
анемии (левомицетин, фенобутазон, препараты золота, мепазин, сульфаниламиды, квинокрин, аспирин, тетрациклин,
пенициллин). Обратимая костномозговая супрессия с поражением эритропоэза наблюдается у 50 % больных, получающих левомицетин в больших дозах, механизм действия которого состоит в поражении синтеза митохондриальных протеинов, митохондриальных структур эритроидных и миелоидных предшественников в обычных клинических дозах (10-16 мг/мл). Механизм лекарственной токсичности связан с индивидуальной чувствительностью или гиперчувствительностью.
Особенности клиники: нормо-или слегка макроцитарная анемия, повышение уровня сывороточного железа, ретикулоцитопения.
Костный мозг: вакуолизация ядер и цитоплазмы эритробластов.
ЛЕКАРСТВЕННО-ИНДУЦИРОВАННАЯ АПЛАСТИЧЕСКАЯ АНЕМИЯ
Слайд 9 У большинства больных начальные симптомы заболевания проявляются анемией. Возникновение
инфекций и геморрагий зависит от степени гранулоцитопении и тромбоцитопении.
При
прогрессирующем течении заболевания лихорадка и симптомы, связанные с панцитопенией, вызывают усиление анорексии. При медленном течении заболевания преобладают жалобы на прогрессирующую слабость и утомляемость до появления симптомов тромбоцитопении, когда возникают кровотечения из носа, слизистых рта, желудочно-кишечного тракта, меноррагии.
При идиопатической форме апластической анемии проявления заболевания обычно манифестируют фебрильными эпизодами, обусловленными различными инфекциями.
При вторичных формах симптомы могут развиваться в течение нескольких недель и даже месяцев после воздействия провоцирующего агента.
3. Клиника
Слайд 10Анамнез:
При сборе анамнеза необходимо обращать внимание на наследственность, прием
препаратов, которые могут оказывать миелосупрессивный эффект или приводить к
развитию гаптенового агарнулоцитоза, перенесенные инфекции. Инфекции, как правило, бактериальные, включают сепсис, пневмонию, инфекции мочевых путей. Инвазивные грибковые инфекции являются частой причиной смерти, особенно у пациентов с длительной и тяжелой нейтропенией.
При физикальном обследовании
обращает на себя внимание выраженная бледность кожных покровов. Изъязвления на слизистой рта, носоглотки появляются, как правило, позже. Физикальное обследование не обнаруживает специфических симптомов, за исключением признаков анемии, кровотечений и инфекций.
Слайд 13ОАК: панцитопения в сочетании с уменьшением абсолютного количества ретикулоцитов, относительный
лимфоцитоз. Анемия имеет нормохромный, нормоцитарный характер. Патологические клетки крови (бласты,
атипичные лимфоциты) при АА в периферической крови отсутствуют.
ОАМ: при выраженном геморрагическом синдроме может наблюдаться гематурии.
Биохимические анализы крови: проводят для исключения цитолиза, почечной недостаточности, гемолиза, мониторинга концентрации ЦсА и мониторинга побочных эффектов терапии.
4. Диагностика
Слайд 14Серологические тесты часто могут быть негативны.
Тестирование сыворотки крови на
маркеры ВГВ важно для выявления постгепатитной АА, которая может начинаться
через 2-3 месяца после острого эпизода гепатита.
Необходимо также проводить исследование на антитела к ВГА, ВГС, антитела к вирусу Эпштейна-Барр, цитомегаловирусу. Вирус иммунодефицита человека не является причиной АА, но может приводить к изолированным цитопениям.
Слайд 15Исследование уровня витамина В12 и фолиевой кислоты позволяет исключить мегалобластную
анемию, которая может проявляться выраженной панцитопенией. Если дефицит витамина В12
или фолиевой кислоты подтвержден, то до установления диагноза АА необходимо проведение соответствующей терапии.
Повышенный уровень ферритина и сывороточного железа позволяет диагностировать вторичный гемосидероз. Перегрузка железом является важным фактором плохого прогноза при АА, в том числе у пациентов после трансплантации костного мозга.
Слайд 16Тесты для детекции ПНГ-клона (пароксизмальная ночная гемоглобинурия): У 60% пациентов
с АА выявляются GPI-A-дефицитные эритроциты и гранулоциты. «Золотым» стандартом диагностики
ПНГ является проточная цитометрия.
Исследование костного мозга: гистологическое исследование костного мозга (биоптат не менее 2х см) в сочетании с цитологическим и цитогенетическим исследованием являются необходимыми для установления диагноза АА и исключения других диагностических альтернатив (миелодиспластический синдром, острый лейкоз и другие заболевания с панцитопенией). При классическом типе приобретенной апластической анемии наблюдается гипоклеточность КМ, но у некоторых больных, особенно при отравлении бензолом, при воздействии ионизирующего излучения КМ может быть гиперклеточным.
Скрининг врожденных заболеваний: Лимфоциты периферической крови должны быть исследованы на спонтанную и диэпоксибутан или митомицин индуцированную ломкость хромосом для идентификации или исключения анемии Фанкони. Это исследование в обязательном порядке проводится всем кандидатам на трансплантацию костного мозга.

Слайд 17Инструментальные исследования:
Проводятся для исключения синдромосходных заболеваний и диагностики осложнений.
Рентгенография
грудной клетки проводится для исключения инфекционных осложнений.
Ультразвуковое исследование органов
брюшной полости позволяет исключить спленомегалию и внутрибрюшную лимфоаденопатию, что необходимо для дифференциальной диагностики с гемобластозами, которые могут приводить к панцитопении. У молодых пациентов выявление дисплазии почек важно для дифференциальной диагностики с анемией Фанкони.
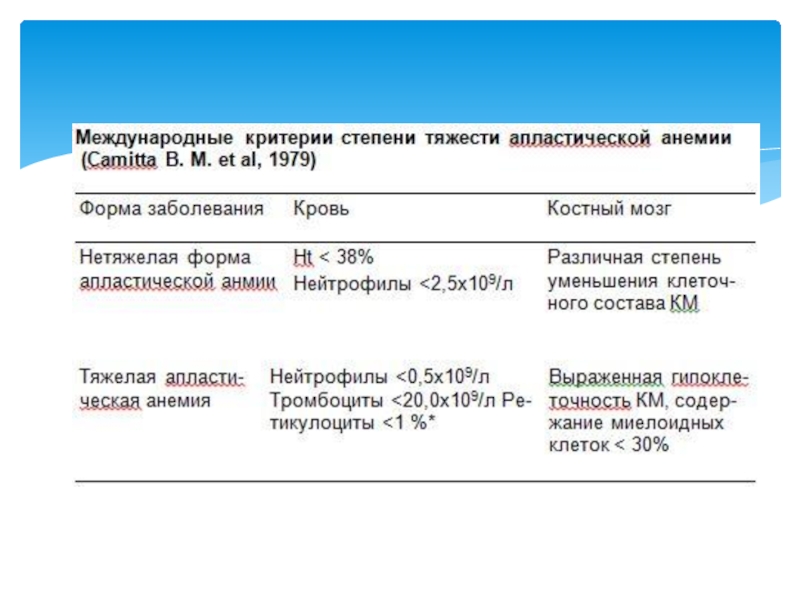
Слайд 18Диагностические критерии:
Гипоцеллюлярный костный мозг по данным гистологического исследования при отсутствии
фиброза и инфильтрации в сочетании с не менее двумя критериями
из следующих:
снижение гемоглобина менее 100 г/л
снижение уровня тромбоцитов менее 50х10/9/л
снижение абсолютного количества нейтрофилов менее 1,5х10/9/л
Диагноз устанавливается на основании результатов исследования периферической крови (панцитопения, лимфоцитоз), костномозгового пунктата и трепаната, выявляющих аплазию КМ с преобладанием жировых клеток в трепанате.
Слайд 19Дифференциальная диагностика проводится с:
Гипопластическим миелодиспластическим синдромом. В отличие от
апластической анемии при МДС во всех клеточных линиях выявляют морфологические,
метаболические и функциональные нарушения: явления анизо-, пойкилоцитоза эритроцитов, макроцитоз, мишеневидность клеток, наличие патологических включений в эритроцитах. Важным отличительным признаком МДС является псевдопельгеровская аномалия нейтрофилов, моноцитоз, абсолютная лимфопения.
Пароксизмальной ночной гемоглобинурией, однако для гемоглобинурии, в отличие от апластической анемии, характерны гиперкоагуляционный синдром, тромбоз и эмболия сосудов различных органов, гемосидеринурия, билирубинемия, нормальная клеточность КМ, гиперплазия эритроидного ростка, положительные специфические тесты (Хема, сахарозная проба).
ДИАГНОЗ И ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Слайд 20 Гипоплазией при острой лимфобластной лейкемии. Диагностические сомнения исчезают в
пользу острой лейкемии (ОЛ), при обнаружении в трепанате характерных для
ОЛ морфологических изменений (диффузной или крупноочаговой бластной инфильтрации при угнетении нормального гемопоэза). Для «малопроцентной» лейкемии при гистологическом исследовании КМ чаще всего обнаруживают гиперплазию кроветворной ткани в отдельных костномозговых полостях и мелкоочаговые скопления бластных элементов.
Волосатоклеточной лейкемией. Обнаружение в мазках крови и КМ «волосатых» клеток, имеющих характерные иммунофенотипические (высокий уровень СD11а, СD22, СD25b, СD103) и цитохимические (яркая диффузная реакция на кислую фосфатазу, которая не подавляется тартратом натрия) признаки разрешают диагностические сомнения в пользу волосатоклеточной лейкемии
Мегалобластной анемией. В12-фолиево-дефицитная анемия всегда носит гиперхромный характер с гиперклеточностью КМ и мегалобластозом.
Слайд 21Немедикаментозное лечение:
Режим: Общеохранительный.
Диета: Нейтропеническим пациентам не рекомендуется соблюдать определенную
диету.
5. Лечение
Слайд 22Показания для экстренной госпитализации:
впервые выявленная АА;
фебрильная
нейтропения;
геморрагический синдром.
Показания для плановой госпитализации:
проведение терапии
АТГ
спленэктомия;
аллогенная трансплантация гемопоэтических стволовых клеток;
контрольное обследование и коррекция лечения.
Слайд 23Медикаментозное лечение:
У пациентов с тяжелой и сверхтяжелой апластической анемией молодого
возраста (моложе 40 лет) при отсутствии подходящего родственного донора рекомендуется
проведение комбинированной иммуносупрессивной терапии c использованием АТГ (антитимоцитарный глобулин) и ЦСА(циклоспорин А). «Золотым» стандартом иммуносупрессивной терапии у пациентов с тяжелой и сверхтяжелой АА является лошадиный АТГ* в дозе 40 мг/кг/сут в течение четырех дней в сочетании с ЦСА со стартовой дозы 10 мг/кг/сут в два приема в течение не менее 6 месяцев под контролем концентрации препарата в крови (целевой уровень 200-400 нг/мл).
Слайд 24 Лошадиный АТГ вводится в условиях стационара, желательно одноместной
палаты внутривенно капельно на 1200-1600 мл раствора хлорида натрия 0,9%
в течение 12 часов пять последовательных дней. В течение первых 21-28 дней курса больной находится в асептических условиях одноместной палаты. Перед началом курса устанавливается подключичный или яремный катетер. Возможно также использование центрального венозного катетера с периферическим введением (PICCline). Пункция центральной вены осуществляется под контролем количества тромбоцитов периферической крови и после трансфузии тромбоконцентрата (не менее 2-х лечебных доз аферезного тромбоконцентрата).
Премедикация перед введением АТГ: преднизолон (или метилпреднизолон) 250 мг на 200 мл физ. р-ра в/в 1 раз в сутки, Хлоропирамин 2,0 мл на 200 мл физ. р-ра в/в 1 раза в сутки.
Слайд 25 Перед первым введением АЛГ (антилимфоцитарный глобулин) проверяется индивидуальная
чувствительность больного к белку с помощью двукратной внутрикожной пробы с
противостолбнячной сывороткой или разведением препарата.
За 2 дня до начала терапии АЛГ или АТГ:
• флуконазол - 400 мг один раз в сутки внутрь или внутривенно в течение 21 дня;
• ципрофлоксацин - по 500 мг два раза в сутки внутрь в течение 21 дня;
• ко-тримоксазол 480 мг3 дня в течение 21 дня;
• ацикловир по 200 мг 3 раза в сутки в течение 21 дня;
• преднизолон 30 мг в сутки внутрь или в/в (отменяют в первый день введения АТГ);
• кальций 1000 мг в сутки внутрь в течение 28 дней.
Слайд 26 С 1-го дня после введения АЛГ/АТГ возобновляют пероральный прием
преднизолона в дозе 30 мг/сут. С 14-го дня курса (9-й
день после завершения введения АЛТ/АТГ) при отсутствии или исчезновении клиники сывороточной болезни начинают постепенное снижение суточной дозы преднизолона до полной отмены к 21 дню. Во время инфузии или сразу же после ее завершения возможно развитие анафилактической реакции, сопровождающейся понижением артериального давления, нарушением дыхания, температурной реакцией и крапивницей. В случае появления данных симптомов, необходимо назначить прием глюкокортикостероидов или скорректировать приводящуюся в данный момент стероидную терапию. Побочные реакции, как правило, наблюдаются после первой инъекции и ослабевают на протяжении курса лечения. Развитие острой анафилактической реакции является строгим противопоказанием к дальнейшему введению препарата.
Слайд 27Через 14-21 день от начала курса АТГ (после купирования симптомов
сывороточной болезни) начинается терапия циклоспорином. Стартовая суточная доза препарата 10
мг/кг (может быть снижена в зависимости от результатов пробы Реберга). Коррекция суточной дозы проводится с учетом индивидуальной переносимости препарата и содержания его в сыворотке крови. Целевой уровень препарата от 200 до 400 нг/мл.
Слайд 28Аллогенная трансплантация гемопоэтических стволовых клеток
Аллогенная трансплантация костного мозга является
первой линией терапии у впервые выявленных пациентов молодого возраста (до
40-50 лет) с тяжелой и сверхтяжелой АА при наличии HLA-совместимых родных братьев и сестер и второй линией при АА при отсутствии ответа на комбинированную иммуносупрессивную терапию (АТГ+ЦсА) в течение 3-6 месяцев.
Слайд 29Эритроцитарная масса/взвесь
Уровень гемоглобина не нужно повышать, пока обычные резервы
и компенсационные механизмы достаточны для удовлетворения потребностей тканей в кислороде.
Существует только одно показание для трансфузий эритроцитсодержащих сред при хронических анемиях – симптомная анемия (проявляющаяся тахикардией, одышкой, стенокардией, синкопе, denovo депрессией или элевацией ST);
Уровень гемоглобина менее 30 г/л является абсолютным показанием для трансфузии эритроцитов.
При отсутствии декомпенсированных заболеваний сердечно-сосудистой системы и легких показаниями для профилактической трансфузии эритроцитов при хронических анемиях могут быть уровни гемоглобина:
Возраст (лет) Триггерный уровень Hb (г/л)
<25 35-45
25-50 40-50
50-70 55
>70 60
Гемокомпонентная терапия:
Слайд 30Концентрат тромбоцитов
При снижении уровня тромбоцитов менее 10х10/9/л проводится
трансфузия аферезных тромбоцитов вирусинактивированных, желательно облученных, с целью поддержания их
уровня не ниже 30-50 х 10/9/л в особенности в первые 10 дней курса.
При наличии высокого риска геморрагических осложнений (возраст старше 60 лет, повышение уровня креатинина более 140 мкмоль/л) необходимо поддерживать уровень тромбоцитов более 20 х10/9/л.
Свежезамороженная плазма
Трансфузии СЗП проводятся у пациентов с кровотечением или перед проведением инвазивных вмешательств;
Пациенты с МНО ≥2.0 (при нейрохирургических вмешательствах ≥1.5) рассматриваются как кандидаты для трансфузии СЗП при планировании инвазивных процедур.
Слайд 31Хелаторная терапия
Трансфузии эритроцитной массы больным апластической анемией должны
осуществляться при динамическом контроле за показателями обмена железа. Перегрузка железом
в результате множественных гемотрансфузий является показанием к проведению хелаторной терапии с использованием Дефероксамина* или Деферазирокса . Рекомендуемая начальная доза деферазирокса 20 мг/кг/сут внутрь для пациентов, получающих 2-4 единицы эритроцитсодержащих компонентов в месяц может быть снижена до 10 мг/кг/сут при меньшей зависимости от трансфузий и увеличена до 30мг/кг/сут при хорошей переносимости. Включение в программу лечения больных рефрактерной апластической анемией Дефероксамина* или Деферазирокса может быть рекомендована при повышении ферритинасывортки более 1000 нг/мл. Лечение проводят под контролем уровня сывороточного ферритина.
Слайд 32 Гемопоэтические ростовые факторы могут использоваться для коррекции нейтропении. Временное
повышение количества нейтрофилов отмечается при терапии ГМ-КСФ и Г-КСФ у
некоторых пациентов. Интерлейкин-3 способствует временному увеличению абсолютного числа нейтрофилов.
Слайд 33Индикаторы эффективности лечения
Слайд 34* Полная клинико-гематологическая ремиссия
* Отсутствие клинической симптоматики заболевания, полное купирование
проявлений геморрагического диатеза • Содержание Hb более 110 г/л
* Содержание
гранулоцитов более 2,0х109/л
* Количество тромбоцитов более 100,0х109/л
* Ht>0,35
* Отсутствие риска возникновения инфекционных осложнений
* Частичная клинико-гематологическая ремиссия
* Отсутствие клинических симптомов заболевания и проявлений геморрагического синдрома
* Улучшение показателей всех трех клеточных линий
КРИТЕРИИ ОЦЕНКИ РЕЗУЛЬТАТОВ ЛЕЧЕНИЯ БОЛЬНЫХ АПЛАСТИЧЕСКОЙ АНЕМИЕЙ (К. М. Абдулкадыров, С. С. Бессмельцев, 1995)
Слайд 35* Содержание гранулоцитов более 0,5х109/л
* Отсутствие инфекционных осложнений
* Отсутствие зависимости
от трансфузионной терапии компонентами крови
* Минимальное улучшение
* Показатели периферической крови
позволяют проводить лечение больных амбулаторно
* Отсутствие выраженных геморрагических проявлений
* Число тромбоцитов более 20,0х109/л е Содержание гранулоцитов выше 0,5х109/л
* Сохраняется потребность в гемокомпонентной терапии
* Отсутствие эффекта
* Прогрессирование клинико-гематологической симптоматики, нарастание геморрагических проявлений, возникновение инфекционных осложнений
Слайд 361. Гусева С. А. , В. П. Вознюк, А. Г.
Дубкова, Анемии: принципы диагностики и лечения, 1999г.
2. Протокол № 6
от «9» июля 2015 года Идиопатическая апластическая анемия у взрослых МЗ РК
3. Радченко В.Г., основы клинической гематологии, 2003г.
4. Воробьев А.И., Руководство по гематологии, 2005г.
5. Волкова С.А. Основы клинической гематологии: учебное пособие, 2013г.
Список литературы