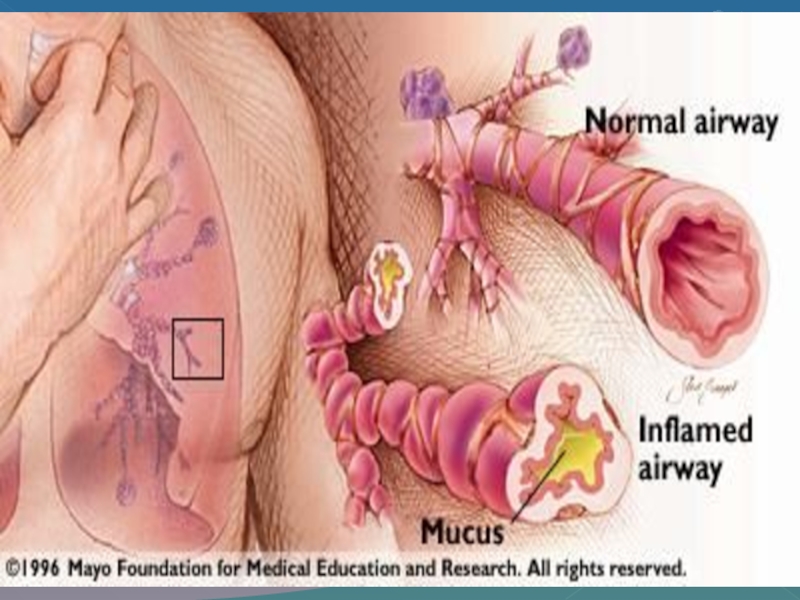
Слайд 2Хроническое воспалительное заболевание дыхательных путей, в котором участвуют многие клетки
и клеточные элементы.
Хроническое воспаление ассоциируется с гиперреактивностью бронхов, приводящей
к повторяющимся эпизодам свистящих хрипов, одышки, заложенности в груди, кашля преимущественно по ночам или ранним утром.
Эти эпизоды обычно связаны с распространенной, но вариабельной бронхиальной обструкцией, которая обратима спонтанно или под действием лечения.
Определение бронхиальной астмы
(GINA – 2009-2011)
Слайд 3Потенциальные
факторы риска для БА
Внутренние факторы:
Генетическая предрасположен-ность
Атопия
Гиперреактивность дыхательных путей
Пол
Рассовая/этническая принадлежность
Внешние
факторы:
Домашние аллергены
Внешние аллергены
Профессиональные (сенсибилизаторы)
Курение
Воздушные поллютанты
Респираторные инфекции
Паразитарные инфекции
Социально-экономический статус
Число членов семьи
Диета
и лекарства
Ожирение
Слайд 5Диагностика БА:
ключевые положения
Гиподиагностика БА является повсеместной!!!
Диагноз БА часто может быть
поставлен только на основании данных анамнеза и осмотра.
Оценка функции
легких и, особенно, обратимости обструкции, значительно повышает достоверность диагноза
Оценка аллергического статуса может помочь в выявлении и устранении факторов риска.
Слайд 6КЛИНИЧЕСКАЯ ДИАГНОСТИКА
Анамнез и оценка
Физикальное обследование
Оценка функции легких (пикфлоуметрия)
Оценка аллергического
статуса для идентификации факторов риска
Слайд 7Вопросы, позволяющие заподозрить БА
Приступы свистящих хрипов?
Мучительный кашель по ночам?
Свистящие хрипы
или кашель после физической нагрузки?
Свистящие хрипы, кашель при воздействии аллергенов,
поллютантов?
«Спускается ли в грудь» или продолжается более 10 дней простуда?
Наступает ли облегчение в результате антиастматического лечения?
Слайд 8Пикфлоуметрия
Наиболее достоверно измерение утренней ПСВ
Позволяет оценить:
выраженность обструкции
обратимость обструкции
вариабельность бронхиальной проходимости в динамике
тяжесть течения заболевания
эффективность терапии
Является чувствительным методом раннего выявления обострений астмы
Слайд 9Классификация по тяжести
(до начала лечения)
Ступени
1. Очень легкое интер-миттирующее
течение
2. Легкое персистирующее течение
3. Среднетяжелое течение
4. Тяжелое течение
Короткие
обострения
Ночные симптомы < 2 в месяц
Симптомы реже 1 раза в неделю
Симптомы от 1 до 6 раз в неделю
Обострения нарушают физическую активность и сон
Ночные симптомы > 2 в месяц
Ежедневные симптомы
Обострения нарушают физическую активность и сон
Ночные симптомы > 1 раза в неделю
Прием -агонистов ежедневно
Постоянные симптомы
Частые обострения
Частые ночные симптомы
Ограничение физической активности
ПСВ > 80% д., суточный разброс < 20%.
ПСВ > 80% д., суточный разброс 20-30%.
ПСВ 60-80% д., суточный разброс >30%.
ПСВ <60% д., суточный разброс >30%.
Слайд 10Примеры формулировки диагноза
Бронхиальная астма, средней степени тяжести, обострение легкой степени
тяжести. ДН II ст.
Бронхиальная астма, легкой степени тяжести, обострение средней
степени тяжести, ДН I ст.
Бронхиальная астма, тяжелой степени тяжести, аспириновая триада, ремиссия. ДН 0 ст.
Слайд 11При формулировке диагноза
Выделение клинического варианта течения (инфекционный, атопический, смешанный) не
принципиально
Важно определить степень тяжести
Объем терапии не определяется типом варианта течения,
а зависит от тяжести
Слайд 12GINA 2002-2009
«..все, что сопровождается свистящими хрипами, является бронхиальной астмой, пока
не будет доказано обратное..».
ПРАВИЛО АСТМЫ
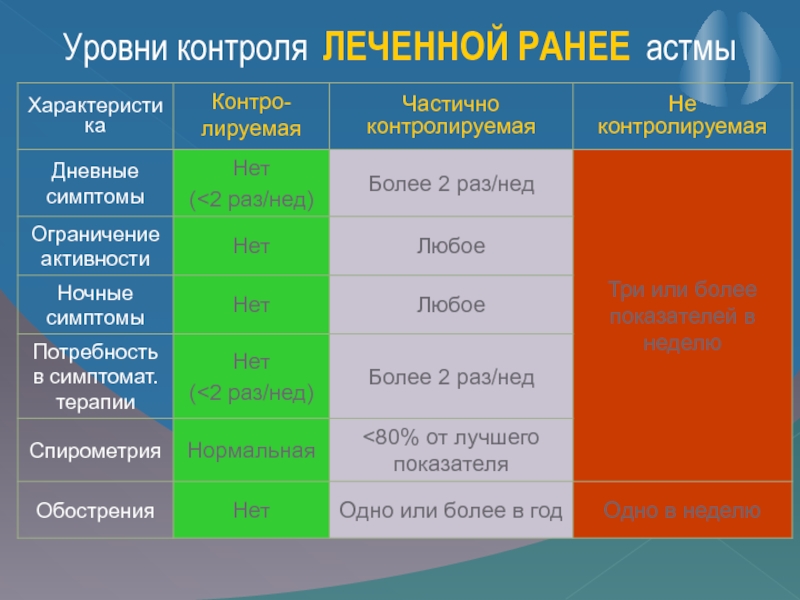
Слайд 13Уровни контроля ЛЕЧЕННОЙ РАНЕЕ астмы
Слайд 14Примеры формулировки диагноза
Бронхиальная астма, средней степени тяжести, контролируемое течение.
ДН 0 ст.
Бронхиальная астма, тяжелой степени тяжести,
неконтролируемое течение. ДН I ст.
Слайд 15Препараты для лечения бронхиальной астмы
Контролирующие
Ингаляционные и системные ГКС
Ингаляционные ГКС
с ДДБ
Антагонисты LT рецепторов
Анти-IgE
Симптоматические
Ингаляционные короткодействующие β2-агонисты
Ингаляционные М-холинолитики
Короткодействующий теофиллин
Короткодействующие β2-агонисты
(per os, в/в)
Слайд 16ПУТИ ВВЕДЕНИЯ ПРЕПАРАТОВ ПРИ БРОНХИАЛЬНОЙ АСТМЕ
Ингаляционный
Пероральный (таблетки)
Парентеральный (внутримышечные, внутривенные)
Слайд 17Ингаляционные глюкокортикостероиды:
Флютиканоза пропионат (фликсотид)
Беклометазон (беклазон-эко)
Будесонид (пульмикорт)
Циклесонид (альвеско)
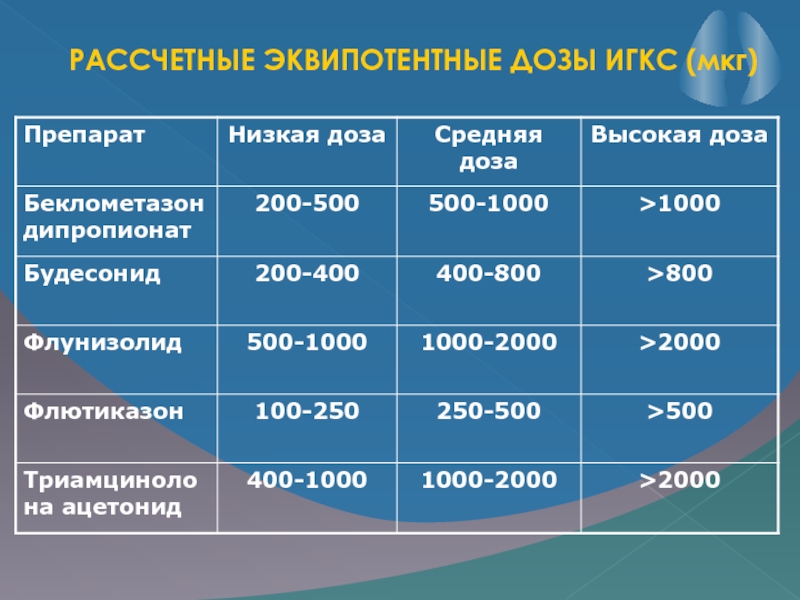
Слайд 18РАССЧЕТНЫЕ ЭКВИПОТЕНТНЫЕ ДОЗЫ ИГКС (мкг)
Слайд 19Комбинированные ингаляционные препараты: ИГКС+ДДБА
Более эффективны.
Удобны для применения.
Менее дорогостоящи, чем каждый
препарат в отдельности
Серетид
(флютиказон+сальметерол)
Симбикорт
(будесонид+формотерол)
Слайд 20Группы бронхолитиков при БА
бета 2-агонисты
холинолитики
теофиллины
комбинация
Слайд 21Бета-2 агонисты (симпатомиметики)
Короткого действия:
Сальбутамол: вентолин, саламол ЭКО, Фенотерол:
беротек
Длительного действия:
Сальметерол: серевент,
Формотерол: оксис
Комбинированные:
Беродуал (фенотерол+ипратропиум бромид)
Слайд 22Метилксантины (теофиллины)
Короткого действия:
Эуфиллин
Длительного действия (12 час):
Теотард,
тэопек, эуфилонг
Слайд 23МУКОЛИТИКИ:
Амброксол (амбробене, лазолван, амбросан)
Бизолвон (бромгексин)
Карбоцистеин (флюдитек, мукосол, бронкатар)
Слайд 24СРЕДСТВА НЕОТЛОЖНОЙ ПОМОЩИ
Быстродействующие ингаляционные бронхолитики (сальбутамол, беродуал)
Системные гормоны (таблетки, инъекции)
Теофиллин
короткого действия (эуфиллин)
Слайд 25Обострение бронхиальной астмы: определение
Эпизоды прогрессивного нарастания экспираторной одышки, кашля, появления
свистящих хрипов или различные сочетания этих симптомов.
Прогрессивное нарастание бронхиальной обструкции:
изменение ОФВ1 или ПСВ; увеличение вариабельности ПСВ при суточном мониторировании.
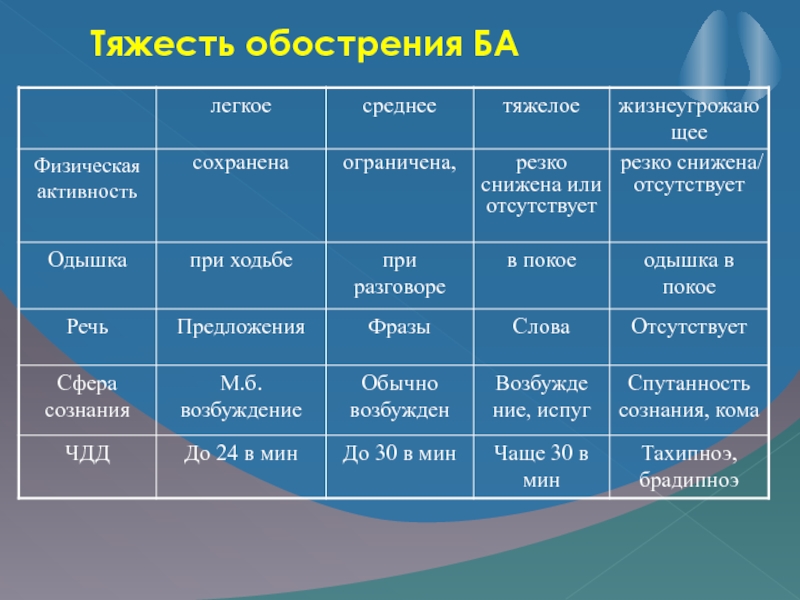
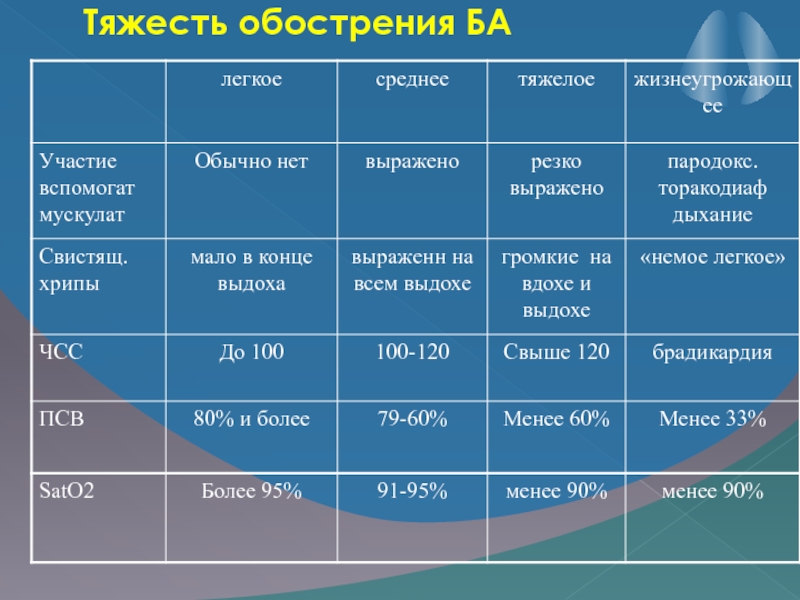
Слайд 26Оценка тяжести обострения БА:
Проводится по клиническим признакам
По функциональным дыхательным
пробам (пикфлоуметрия)
По выраженности дыхательной недостаточности (сатурация кислорода).
Слайд 27По тяжести выделяют:
легкие,
среднетяжелые
тяжелые
жизнеугрожающие обострения астмы.
Слайд 30Важно:
тяжесть обострения не является синонимом тяжести течения БА, хотя между
ними существует определенная связь.
Так, легкой форме БА, как правило,
свойственны легкие обострения заболевания.
При среднетяжелой и тяжелой БА могут наблюдаться легкие, среднетяжелые и тяжелые обострения.
Слайд 31Последовательность действий врача (скорой помощи, поликлиники, приемного покоя):
Постановка диагноза;
Определение степени тяжести обострения БА;
Выбор места лечения пациента
Выбор препарата,
его дозы и формы введения;
Оценка эффекта лечения и определение дальнейшей тактики ведения больного.
Слайд 32Основой лечения обострений является:
Многократное назначение быстро действующего ингаляционного β2- агониста
Раннее
назначение системных ГКС
Ингаляция кислорода
Мониторирование реакции на лечение, включая повторные измерения
функции легких
Слайд 33Лечение:
Беродуал- 2мл через небулайзер, разведенный физ. раствором.
Эуфиллин 2,4%-10 мл
в/в болюсно, медленно.
Дексаметазон 4-8 мг в/в, разведенный физ. раствором
Слайд 34ЛЕЧЕНИЕ ОБОСТРЕНИЙ БА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Слайд 35ЛЕЧЕНИЕ ОБОСТРЕНИЙ БА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Слайд 36При обострении астмы легкой степени рекомендуется:
Продолжать ингаляции бета 2-агонистов каждые
3-4 часа в течение 1-2 суток.
Назначение или изменение противовоспалительного лечения:
ИГКС в средних или высоких дозах (если пациент не получал их ранее)
Увеличение дозы ИГКС в 2 раза (если больной уже принимал их ранее) или перевод на комбинированную терапию в сочетании с ДДБА
Пациент должен находиться под амбулаторным наблюдением пульмонолога или терапевта для контроля за эффективностью терапии
Слайд 37Среднетяжелое обострение БА: этап "амбулаторная помощь - скорая помощь»
На фоне
начатой терапии ПСВ 79-51% от должного или индивидуально лучшего значения
после ингаляции бета 2-агониста короткого действия через спейсер или небулайзер
Продолжить ингаляции бета 2-агонистов трижды в течение часа.
ИГКС (будесонид) через небулайзер 2000 мкг/сут
Системные стероиды (30-60 мг однократно) при необходимости.
При положительной динамике через час (ПСВ более 80% от должного или индивидуально лучшего значения) больной может быть оставлен дома.
Слайд 38Тяжелое обострение БА на этапах "амбулаторная помощь - скорая помощь
- стационар"
Если в течение еще одного часа эффект от проводимой
терапии неполный или отсутствует,
Или исходно тяжелое обострение (ПСВ менее 50-60% от должного, ЧДД более 25 в мин., ЧСС более 110 в мин., одышка при разговоре - невозможность произнести фразу, предложение на одном выдохе) или жизнеугрожающее обострение (ПСВ менее 33% от должного, "немое легкое", цианоз, слабые респираторные усилия, брадикардия или гипотензия, спутанность сознания или кома) - больной должен немедленно быть госпитализирован в пульмонологию или ОАРИТ.
Слайд 39Показания для госпитализации больных с бронхиальной астмой:
Обострение средней тяжести при
отсутствии эффекта от лечения в течение часа.
Тяжелое и жизнеугрожающее обострения.
Отсутствие
условий для оказания квалифицированной помощи и наблюдения за больным на амбулаторном этапе.
Больные, входящие в группу риска смерти от астмы;
Пациенты, длительно использовавшие или недавно прекратившие прием системных ГКС;
Несколько раз госпитализировавшиеся в отделение интенсивной терапии в течение года;
Не придерживающиеся плана лечения астмы;
Имеющие в анамнезе психические заболевания.
Слайд 40Критерии эффективности проводимого лечения:
уменьшение одышки и количества сухих хрипов
в легких и увеличение ПСВ (ОФВ1) на 60 л/мин -
хороший эффект;
незначительное уменьшение одышки при сохранении сухих хрипов в легких и отсутствии динамики ПСВ - неполный эффект;
сохранение или нарастании одышки и ухудшение ПСВ – эффект плохой.
Слайд 41ПРЕИМУЩЕСТВА НЕБУЛАЙЗЕРНОЙ ТЕРАПИИ
возможность ингаляции высоких доз лекарств
небольшая фракция препарата, откладывающаяся
в ротоглотке
простота техники ингаляции, особенно для детей, пожилых, тяжелых больных
отсутствие
необходимости координации вдоха и ингаляции
быстрое, значительное улучшение состояния
возможность включения в контур подачи кислорода и искусственной вентиляции легких
Слайд 42Препараты для небулайзерной терапии
Бронхолитики (вентолин, беродуал)
Муколитики (амбробене)
Кортикостероиды (пульмикорт)
Слайд 43 Таблетированные глюкокортикоиды не желательно использовать в первом триместре
беременности.
Из системных глюкокортикоидов рекомендуется использовать преднизолон (только 10% препарата
проникает через плаценту и эффект на плод минимальный).
Дексаметазон, наоборот, хорошо проникает через плаценту.
Слайд 44Бронхолитики во время беременности
Предпочтительны короткодействующие симпатомиметики
Пролонгированный теофиллин разрешен со 2
триместра беременности (можно 1 раз в день)
Отмена бронхолитиков длительного действия
за 2-3 недели до родов
Слайд 45Астматический статус.
Астматический статус (Status astmaticus) — тяжёлое угрожающее жизни осложнение бронхиальной
астмы, возникающее обычно в результате длительного некупирующегося приступа. Характеризуется отёком
бронхиол, накоплением в них густой мокроты, что ведет к нарастанию удушья и гипоксии.
Слайд 46В клинической картине астматического статуса различают 3 стадии:
I Стадия (начальная):
Больной принимает вынужденное положение с фиксацией плечевого пояса. Сознание не
нарушено, но может появляться сильный страх, возбуждение. Губы синюшные. Частота дыхания 26—40 в мин, выдох затруднен, мокрота не отходит. При прослушивании легких дыхание проводится во все отделы, но слышно множество сухих хрипов. Тоны сердца приглушены, тахикардия, артериальная гипертензия.
II Стадия (декомпенсации): Больной неадекватен, обессилен, не может есть, пить, заснуть. Цианоз кожи и видимых слизистых, набухают шейные вены. Частота дыхания становится более 40 в минуту, хрипы слышны на расстоянии. При выслушивании легких выявляются участки "немого легкого" (характерный признак II стадии).
Слайд 47III Стадия (гиперкапническая ацидотическая кома). Больной в крайне тяжелом состоянии,
без сознания, возможны судороги. Разлитой цианоз, зрачки расширены, слабо реагируют на
свет, частота дыхания более 60 в минуту, при прослушивании - картина "немого легкого" (дыхательные шумы не прослушиваются). ЧСС более 140 в минуту, АД резко снижено
Слайд 48ПРИЧИНЫ АСТМАТИЧЕСКОГО СТАТУСА:
Причинами, приводящими к развитию астматического статуса у больных
бронхиальной астмой могут быть:
* Обострение хронических или развитие
острых бактериальных и вирусных воспалительных заболеваний бронхолёгочной системы;
* Синдром отмены при лечении глюкокортикоидами;
* Избыточный приём симпатомиметиков (воздействуют на β2-адренорецепторы, что способствует обструкции бронхов).
Слайд 49ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА:
При развитии астматического статуса показана экстренная госпитализация по
«скорой помощи». Статус в палатах интенсивной терапии и реанимации.
Общие направления
лечения вне зависимости от стадии:
1. Устранение гиповолемии
2. Купирование отека слизистой бронхиол
3. Стимуляция β-адренорецепторов
4. Восстановление проходимости бронхов
Слайд 501.Оксигенотерапия: с целью купирования гипоксии подается увлажненный кислород в количестве
1 литр на 10 килограмм массы больного.
2.Эуфиллин 2,4 % раствор
внутривенно капельно в дозе 4 — 6 мг/кг массы тела.
3. Кортикостероиды:Вводятся внутривенно капельно или струйно каждые 3 — 4 часа. Средняя доза преднизолона 200—400 мг.