Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Брюшной Тиф
Содержание
- 1. Брюшной Тиф
- 2. Брюшной тифБрюшной тиф (typhoidfever - англ., Abdominaltyphus-
- 3. ЭтиологияВозбудитель брюшного тифа (S. typhi) относится к
- 4. Антигенная структураАнтигенная структура S. typhi характеризуется наличием
- 5. Возбудитель БТВозбудители брюшного тифа по чувствительности к
- 6. БТ. Аитов К.А., 2007S. TyphiS. typhi умеренно
- 7. ЭпидемиологияБрюшной тиф относится к кишечным антропонозам. Единственным
- 8. Механизм передачиМеханизм передачи возбудителей фекально-оральный, т.е. заражение
- 9. ЗаражениеОпасность пищевых заражений состоит в том, что
- 10. РаспространенностьЗаболевание встречается во всех климатических зонах и
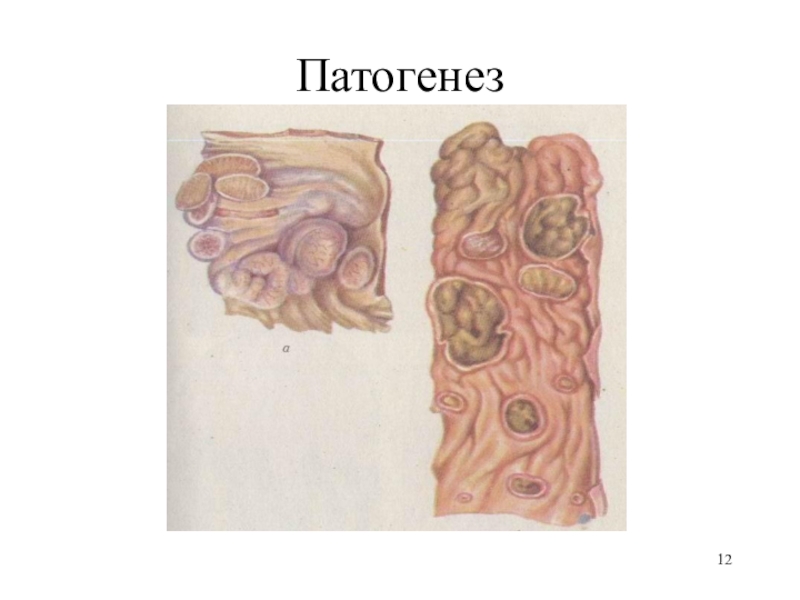
- 11. ПатогенезРазработанная еще в 1924-1934 гг. Ш. Ашаром
- 12. Патогенез
- 13. ПатогенезПриведенная схема условна, поскольку экспериментально доказано, что,
- 14. ПатогенезДля возникновения заболевания необходимо попадание в желудочно-кишечный
- 15. ПатогенезВнедрение возбудителя происходит в тонкой кишке, из
- 16. ПатогенезВ результате бактерицидного действия крови часть микробов
- 17. ПатогенезКлинически это характеризуется инфекционно-токсической энцефалопатией, которая проявляется
- 18. ПатогенезЭндотоксин действует также на симпатические нервные окончания
- 19. ПатогенезПоражение эндотоксином миокарда вызывает его дистрофические изменения,
- 20. ПатогенезРазвивается вначале относительная, а затем абсолютная гиповолемия
- 21. ПатогенезТечение и прогноз инфекционно-токсического шока во многом
- 22. ПатогенезСледовательно, в патогенезе брюшного тифа ведущую роль
- 23. ПатогенезНаиболее интенсивно бактерии выводятся через печень, где
- 24. ПатогенезЦиклическое течение брюшного тифа может проявляться пятью
- 25. ИммунитетЗащитные реакции организма при брюшном тифе развиваются
- 26. ИммунитетФормирование клеточного иммунитета индуцируется антигенами сальмонелл тифа
- 27. ИммунитетПостинфекционный иммунитет при брюшном тифе является строго
- 28. БТ. Аитов К.А., 2007Инкубационный периодИнкубационный период длится
- 29. Периоды болезниВ течении болезни выделяют следующие периоды:
- 30. ДиагнозДиагноз брюшного тифа, особенно в начальный период,
- 31. ДиагнозЕсли присоединяются характерные симптомы брюшного тифа (увеличение печени, селезенки, розеолы), клиническая диагностика облегчается.
- 32. БТ. Аитов К.А., 2007ДиагнозБольшие диагностические трудности может
- 33. БТ. Аитов К.А., 2007Лабораторная диагностикаИз лабораторных методов
- 34. Лабораторная диагностикаПрименение иммунофлуо-ресцентного метода после подращивания культуры
- 35. Лабораторная диагностикаВследствие того, что интенсивность бактериемии в
- 36. Лабораторная диагностикаДля диагностики и контроля за выздоровлением
- 37. Серологические методыСерологические методы подтверждения брюшного тифа имеют
- 38. Другие методыВ последние годы предложены новые высокочувствительные
- 39. Диф.диагностикаБрюшной тиф необходимо дифференцировать от: ОРВИ, пневмоний,
- 40. ЛечениеГоспитализация больных со всеми формами брюшного тифа,
- 41. РЕЖИМРежим в остром периоде болезни и до
- 42. ПитаниеПитание больных предусматривает резкое ограничение механических и
- 43. Этиотропная терапияЭтиотропная терапия занимает ведущее место в
- 44. Патогенетическая терапияПатогенетическая терапия больных брюшным тифом должна
- 45. БТ. Аитов К.А., 2007В случаях тяжелого теченияВ
- 46. Профилактика рецидивовДля профилактики рецидивов наиболее эффективным оказалось
- 47. Вакцинные препаратыВакцинные препараты вводят под кожу, внутрикожно
- 48. Профилактика и мероприятия в очагеСанитарный надзор за
- 49. ДиспансеризацияПосле выписки из стационара переболевшие подлежат диспансерному
- 50. Специфическая профилактикаСпецифическая профилактика в нашей стране проводится
- 51. ВакцинацияВ плановом порядке прививают работников инфекционных больниц
- 52. ВакцинацияПо эпидемическим показаниям прививки проводят и другим
- 53. Мероприятия в очагеМероприятия в очаге сводятся к
- 54. Мероприятия в очагеДети, обучающиеся в общеобразовательных школах
- 55. Мероприятия в очагеДети, посещающие дошкольные детские учреждения,
- 56. БЛАГОДАРЮЗА ВНИМАНИЕ!
- 57. Скачать презентанцию
Брюшной тифБрюшной тиф (typhoidfever - англ., Abdominaltyphus- нем., abdominale fievre - фр.) - острая инфекционная болезнь, обусловленная сальмонеллой (Salmonella typhi), характеризуется лихорадкой, симптомами общей интоксикации, бактериемией, увеличением печени и селезенки, а
Слайды и текст этой презентации
Слайд 3Этиология
Возбудитель брюшного тифа (S. typhi) относится к семейству Enterobacteriaceae, роду
Salmonella, виду Salmonella enterica, подвиду enterica, серовар typhi и морфологически
не отличается от других сальмонелл.Это грамотрицательная подвижная палочка с перитрихиально расположенными жгутиками, спор и капсул не образует, хорошо растет на обычных питательных средах.
Слайд 4Антигенная структура
Антигенная структура S. typhi характеризуется наличием соматического О и
Vi — комплекса и жгутикового Н-антигена. В зависимости от количества
и расположения Vi-антигена различают 3 варианта культур: 1) V-форма содержит Vi-антиген, покрывающий О-комплекс. Колонии таких культур непрозрачны и не агглютинируются О-сывороткой; 2) W-форма не содержит Vi-антигена, колонии прозрачны, культура хорошо агглютинируется О-сывороткой; 3) VW-форма имеет гнездное расположение Vi-антигена и агглютинируется О- и Vi-сыворотками.Слайд 5Возбудитель БТ
Возбудители брюшного тифа по чувствительности к типовым бактериофагам подразделяются
на 78 стабильных фаговаров.
Фаготипирование представляет удобную метку для установления
эпидемиологической связи между заболеваниями и выявлением источника инфекции.Брюшнотифозные бактерии способны к L-трансформации, что, возможно, является результатом эволюционного приспособления возбудителя к выживанию в условиях иммунного организма.
Слайд 6БТ. Аитов К.А., 2007
S. Typhi
S. typhi умеренно устойчивы во внешней
среде — в почве, воде могут сохраняться до 1-5 мес,
в испражнениях — до 25 дней, на белье — до 2 нед, на пищевых продуктах — от нескольких дней до недель, особенно продолжительно — в молоке, мясном фарше, овощных салатах, где при температуре выше 18°С они способны размножаться.При нагревании быстро погибают. Дезинфицирующие средства (лизол, хлорамин, фенол, сулема) в обычных концентрациях убивают возбудителя в течение нескольких минут.
Слайд 7Эпидемиология
Брюшной тиф относится к кишечным антропонозам. Единственным источником и резервуаром
инфекции является человек.
Источником инфекции чаще всего являются хронические бактерионосители
возбудителя брюшного тифа, которые, оставаясь практически здоровыми, выделяют сальмонеллы в течение продолжительного времени (годы и даже десятки лет). Представляют также опасность лица с легкими и атипичными формами болезни, так как они не всегда своевременно изолируются, посещают общественные места, продолжают выполнять служебные обязанности, в том числе на объектах питания и водоснабжения.
Слайд 8Механизм передачи
Механизм передачи возбудителей фекально-оральный, т.е. заражение людей происходит при
употреблении инфицированной воды или пищи.
Контактно-бытовой путь передачи S. typhi наблюдается
редко, преимущественно среди детей. Водные вспышки возникают при загрязнении водоисточников сточными водами, технической неисправности водопроводной, канализационной систем и сооружений, а также вследствие нарушения режима очистки воды.
Слайд 9Заражение
Опасность пищевых заражений состоит в том, что в некоторых продуктах
(молоко, холодные мясные закуски) сальмонеллы брюшного тифа могут сохраняться и
даже размножаться.Риск возникновения заболевания в этих случаях увеличивается вследствие большой инфицирующей дозы возбудителя.
Слайд 10Распространенность
Заболевание встречается во всех климатических зонах и частях света.
Однако в
большей степени оно распространено в странах с жарким климатом и
низким уровнем санитарно-коммунального обустройства населения.Слайд 11Патогенез
Разработанная еще в 1924-1934 гг. Ш. Ашаром и В. Лаверне
фазовая теория патогенеза брюшного тифа сохранилась в целом до настоящего
времени. На ее основе выделяют следующие звенья патогенеза:внедрение возбудителя в организм,
развитие лимфаденита,
бактериемию,
интоксикацию,
паренхиматозную диффузию,
выделение возбудителя из организма,
формирование иммунитета и восстановление гомеостаза.
Слайд 13Патогенез
Приведенная схема условна, поскольку экспериментально доказано, что, например, проникновение возбудителей
в кровь происходит уже в пределах первых двух фаз.
Следовательно, правильнее
говорить о взаимообусловленных и часто совпадающих по времени звеньях патогенеза брюшного тифа.
Слайд 14Патогенез
Для возникновения заболевания необходимо попадание в желудочно-кишечный тракт определенной инфицирующей
дозы микробов-возбудителей.
В исследованиях на добровольцах американские авторы [Ноrnick R.
В.] установили, что она составляет от 10 млн до 1 млрд микробных клеток. Слайд 15Патогенез
Внедрение возбудителя происходит в тонкой кишке, из просвета которой сальмонеллы
проникают в солитарные фолликулы и пейеровы бляшки, вызывая лимфангит.
Затем
микробы попадают в мезентериальные лимфатические узлы, где они размножаются, и, прорвав лимфатический барьер, через грудной проток попадают в кровь. Возникает бактериемия, которая совпадает с первыми клиническими признаками брюшного тифа.
Слайд 16Патогенез
В результате бактерицидного действия крови часть микробов гибнет с выделением
эндотоксина.
Такой же процесс происходит и в лимфатических узлах.
Циркулирующий
в крови эндотоксин вызывает интоксикацию организма различной интенсивности.Эндотоксин оказывает выраженное нейротропное действие с токсическим поражением нервных центров и развитием в них процессов торможения. Слайд 17Патогенез
Клинически это характеризуется инфекционно-токсической энцефалопатией, которая проявляется в своеобразной заторможенности
больных, затуманенности сознания.
При тяжелом течении болезни она наиболее выражена
и получила название тифозного состояния (status typhosus). Слайд 18Патогенез
Эндотоксин действует также на симпатические нервные окончания чревного нерва (в
месте выделения) и на вегетативные ганглии, что приводит к трофическим
и сосудистым нарушениям в слизистой оболочке и лимфатических образованиях тонкой кишки.В результате возникают кишечные язвы, появляются метеоризм, иногда понос.
Слайд 19Патогенез
Поражение эндотоксином миокарда вызывает его дистрофические изменения, а в более
тяжелых случаях - токсический миокардит.
При тяжелом течении болезни может
развиться инфекционно-токсический шок. При этом происходит нарушение тонуса периферических сосудов (артериол и сфинктеров посткапиллярных венул).
Возникает депонирование крови в периферическом русле, выход ее жидкой части в экстравазальное пространство.
Слайд 20Патогенез
Развивается вначале относительная, а затем абсолютная гиповолемия с уменьшением венозного
притока к сердцу.
Нарастают гипоксия, метаболический ацидоз, нарушения водно-электролитного баланса.
Слайд 21Патогенез
Течение и прогноз инфекционно-токсического шока во многом определяются сердечно-сосудистой недостаточностью,
поражением почек («шоковая почка»), легких («шоковое легкое») и печени.
Слайд 22Патогенез
Следовательно, в патогенезе брюшного тифа ведущую роль играет интоксикация эндотоксином.
Однако большое значение имеет и сам возбудитель. Сальмонеллы тифа разносятся
током крови по всему организму и фиксируются в различных органах («паренхиматозная диффузия микробами»), где они захватываются элементами мононуклеарно-фагоцитарной системы (МФС). В зависимости от функционального состояния МФС микробы в органах либо погибают, либо обусловливают различные очаговые поражения (менингиты, остеомиелиты, пиелиты, пневмонии, абсцессы).
Слайд 23Патогенез
Наиболее интенсивно бактерии выводятся через печень, где основная масса их
погибает, а остальные выделяются с желчью в просвет кишечника. Часть
их выводится с испражнениями во внешнюю среду, а часть снова внедряется в лимфоидные образования тонкой кишки.Слайд 24Патогенез
Циклическое течение брюшного тифа может проявляться пятью периодами патогенетических изменений
в тонкой кишке, иногда поражается и толстая кишка.
Первый период
(1-я неделя болезни) характеризуется значительным набуханием групповых лимфатических фолликулов; Второй (2-я неделя) сопровождается некрозом этих образований.
Во время третьего периода происходит отторжение некротических масс и формирование язв.
Четвертый (3—4-я недели) называют периодом чистых язв.
В пятом периоде (5—6-я недели) происходит заживление язв.
Слайд 25Иммунитет
Защитные реакции организма при брюшном тифе развиваются с начала возникновения
инфекционного процесса.
Уже на 4—5-й день болезни в крови можно
обнаружить специфические антитела, относящиеся к IgM. Ко 2-3-й неделе заболевания специфический иммуногенез достигает наивысшего развития (преобладают О-антитела IgM).
В это же время появляются IgG-антитела, титр которых в последующем нарастает, а антител IgM — снижается.
Слайд 26Иммунитет
Формирование клеточного иммунитета индуцируется антигенами сальмонелл тифа в меньшей степени,
нежели гуморального, что является следствием глубокого дефицита общего пула Т-клеток
и Т-хелперов, а также умеренного снижения Т-супрессоров.Слайд 27Иммунитет
Постинфекционный иммунитет при брюшном тифе является строго специфичным и может
длительно сохраняться (15—20 лет).
Однако в настоящее время имеются наблюдения
повторных заболеваний брюшным тифом через сравнительно короткие промежутки времени (1,5—2 года), что чаще всего связывают с нарушением иммуногенеза в результате антибиотикотерапии.
Слайд 28БТ. Аитов К.А., 2007
Инкубационный период
Инкубационный период длится чаще всего 9-14
дней (минимальный — 7 дней, максимальный - 25 дней), что
зависит от количества попавших в организм микробов.При инфицировании больных большой дозой возбудителя (при пищевых вспышках) инкубационный период, как правило, короткий, а заболевание протекает более тяжело, чем при водном пути заражения.
Слайд 29Периоды болезни
В течении болезни выделяют следующие периоды:
1) начальный;
2)
разгар болезни;
3) угасание основных клинических проявлений;
4) выздоровление.
Слайд 30Диагноз
Диагноз брюшного тифа, особенно в начальный период, представляет существенные затруднения.
Заподозрить брюшной тиф в начале болезни можно на основании эпидемиологических
предпосылок, наличия лихорадки и интоксикации без выраженных органных поражений.Однако такие явления, как головная боль, недомогание, слабость, повышенная утомляемость, нарушение сна, лихорадка, бледность кожи, диффузный бронхит, относительная брадикардия, изменения языка, вздутие живота, положительный симптом Падалки, урчание и болезненность в правой подвздошной области дают возможность поставить клинический диагноз достаточно рано.
Слайд 31Диагноз
Если присоединяются характерные симптомы брюшного тифа (увеличение печени, селезенки, розеолы),
клиническая диагностика облегчается.
Слайд 32БТ. Аитов К.А., 2007
Диагноз
Большие диагностические трудности может создать преждевременное (до
выяснения диагноза) назначение левомицетина, так как это приводит к снятию
интоксикации, понижению температуры тела, исчезновению микробов из крови, подавлению иммунных реакций.Поэтому в дальнейшем не только клинически, но и лабораторно бывает трудно подтвердить диагноз брюшного тифа.
Слайд 33БТ. Аитов К.А., 2007
Лабораторная диагностика
Из лабораторных методов особое значение имеет
бактериологическое исследование крови. поскольку дает положительные результаты уже в первые
дни болезни.Кровь засевают на питательные среды, содержащие желчь - желчный бульон или среду Рапопорт, а при их отсутствии - на стерильную дистиллированную воду (метод Клодницкого) или стерильную водопроводную воду (метод Самсонова).
Слайд 34Лабораторная диагностика
Применение иммунофлуо-ресцентного метода после подращивания культуры в течение 10-12
ч позволяет получить предварительный результат, который должен быть обязательно подтвержден
классическим методом гемокультуры.Слайд 35Лабораторная диагностика
Вследствие того, что интенсивность бактериемии в течение заболевания меняется,
при выполнении посевов крови рекомендуют засевать на 1-й неделе болезни
10 мл крови, на 2-й- 15, на 3-й и позднее - 20 мл.Количество питательной среды должно в 10 раз превышать объем крови.
Слайд 36Лабораторная диагностика
Для диагностики и контроля за выздоровлением проводят бактериологические исследования
испражнения и мочи, а за 7-10 дней до выписки -
посев дуоденального содержимого (порции В и С).Для выделения возбудителя можно проводить посев материала из розеол, костного мозга.
Однако эти методы не имеют существенного преимущества перед методом гемокультуры, а технически они сложнее.
Слайд 37Серологические методы
Серологические методы подтверждения брюшного тифа имеют меньшее значение для
диагностики, чем бактериологический метод, поскольку результаты, полученные с помощью реакций
Видаля и РИГА, носят ретроспективный характер.Обязательным является постановка этих реакций в динамике (диагностический титр 1:200 и выше).
Кроме этого, РИГА с цистеином используется для разграничения хронического и транзиторного бактерионосительства.
Слайд 38Другие методы
В последние годы предложены новые высокочувствительные и специфичные иммунологические
методы выявления антител и антигенов брюшнотифозных микробов: иммуноферментный анализ (ИФА),
реакция встречного иммуноэлектрофореза (ВИЭФ), радиоиммунный анализ (РИА), реакция коагглютинации (РКА), реакция О-агрегатгемагглютинации (О-АГА).Чувствительность этих методов составляет 90—95%, что позволяет использовать их для ранней диагностики.
Слайд 39Диф.диагностика
Брюшной тиф необходимо дифференцировать от:
ОРВИ,
пневмоний,
малярии,
лептоспироза,
Ку-лихорадки,
бруцеллеза и других заболеваний, протекающих с повышенной температурой тела.
Слайд 40Лечение
Госпитализация больных со всеми формами брюшного тифа, паратифов А и
В обязательна с клинических и эпидемиологических позиций.
Лечение должно быть
комплексным и включать в себя режим, диету, этиотропные и патогенетические средства, физиотерапевтические процедуры, ЛФК.
Слайд 41РЕЖИМ
Режим в остром периоде болезни и до 10-го дня нормальной
температуры тела - постельный, а при осложнениях - строгий постельный.
Необходимы покой, соблюдение гигиены полости рта и кожи, профилактика образования трещин на языке, развития стоматита и пролежней.
Необходимо предупредить больного, чтобы он не производил резких движений, не поднимал тяжестей, не натуживался во время дефекации.
Слайд 42Питание
Питание больных предусматривает резкое ограничение механических и химических раздражителей слизистой
оболочки желудочно-кишечного тракта, исключение продуктов и блюд, усиливающих процессы брожения
и гниения в кишечнике.При неосложненных формах заболевания назначают стол №2, который за 5-7 дней до выписки заменяется на диету №15.
Обязательным является прием комплекса витаминов (аскорбиновая кислота - до 900 мг/сут, витамины В и 62 по 9 мг, РР — 60 мг, Р - 300 мг/сут).
Слайд 43Этиотропная терапия
Этиотропная терапия занимает ведущее место в лечебном комплексе и
назначается всем больным брюшным тифом, паратифами А и В.
Применение
конкретного антибиотика (химиопрепарата) целесообразно при чувствительности к нему не менее 80% циркулирующих в данной местности штаммов возбудителей брюшного тифа. Курс этиотропной терапии должен продолжаться до 10-го дня нормальной температуры тела вне зависимости от тяжести течения и быстроты клинического выздоровления больного.
Слайд 44Патогенетическая терапия
Патогенетическая терапия больных брюшным тифом должна способствовать дезинтоксикации, коррекции
гомеостаза, повышению резистентности организма и стимуляции репаративных процессов, профилактике и
лечению осложнений.Важное значение имеют борьба с гипоксией, коррекция водно-электролитного баланса и кислотно-основного состояния.
Слайд 45БТ. Аитов К.А., 2007
В случаях тяжелого течения
В случаях тяжелого течения
заболевания лечение больных должно проводиться в отделениях (блоках, палатах) интенсивной
терапии, где осуществляется интенсивное наблюдение с коррекцией показателей гомеостаза.Общее количество инфузионных средств определяется суточным балансом жидкости с учетом ее потерь путем перспирации.
Коллоидные растворы применяют после введения кристаллоидных растворов в соотношении не выше 1:3.
При нарастании интоксикации показано назначение преднизолона (45-60 мг/сут) перорально коротким курсом (5-7 дней), проведение курса оксигенобаротерапии (0,8-1,0 ата в течение 60 мин ежедневно по 1-2 сеанса; на курс 5-8 сеансов).
Слайд 46Профилактика рецидивов
Для профилактики рецидивов наиболее эффективным оказалось сочетание антибиотикотерапии с
последующим применением вакцины (брюшно-тифозная моновакцина, брюшнотифозно-паратифозная В дивакцина, очищенный Vi-антиген
брюшнотифозных бактерий).Слайд 47Вакцинные препараты
Вакцинные препараты вводят под кожу, внутрикожно или путем электрофореза,
одновременно осуществляют общее ультрафиолетовое облучение.
При использовании вакцины частота рецидивов
уменьшается в 3—4 раза, а формирование хронического бактерионосительства в 2 раза.
Слайд 48Профилактика и мероприятия в очаге
Санитарный надзор за водоснабжением, пищевыми предприятиями,
продажей продуктов питания и сетью общественного питания.
Контроль за очисткой,
канализацией и обезвреживанием нечистот, борьба с мухами.
Слайд 49Диспансеризация
После выписки из стационара переболевшие подлежат диспансерному наблюдению; по истечении
3 мес проводят бактериологическое исследование кала, мочи и желчи.
При
отрицательных результатах наблюдение прекращают. Реконвалесценты из числа работников пищевых и приравненных к ним предприятий находятся под наблюдением на протяжении всей трудовой деятельности.
Слайд 50Специфическая профилактика
Специфическая профилактика в нашей стране проводится химической сорбированной брюшно-тифозной
вакциной (для иммунизации взрослых) и спиртовой, обогащенной Vi-антигеном, брюшно-тифозной вакциной
(для иммунизации детей).Слайд 51Вакцинация
В плановом порядке прививают работников инфекционных больниц и отделений (для
лечения кишечных инфекций); бактериологических лабораторий; лиц, занятых сбором, транспортировкой и
утилизацией пищевых отходов, работников по обслуживанию канализационных сетей и сооружений; лиц, проживающих во временных неблагоустроенных общежитиях, до окончания коммунального благоустройства.Слайд 52Вакцинация
По эпидемическим показаниям прививки проводят и другим группам населения, вплоть
до массовой иммунизации.
За последние годы для профилактики брюшного тифа
в США разработана пероральная вакцина.
Слайд 53Мероприятия в очаге
Мероприятия в очаге сводятся к организации заключительной дезинфекции.
За лицами, соприкасавшимися с больным, устанавливают медицинское наблюдение с ежедневной
термометрией в течение 21 дня.Проводят однократное бактериологическое исследование кала и мочи у всех контактных, а у лиц, ранее перенесших брюшной тиф, и также у страдающих хроническими заболеваниями печени и желчевыводящих путей, кроме того, исследование желчи и крови в РПГА с цистеином.
Слайд 54Мероприятия в очаге
Дети, обучающиеся в общеобразовательных школах и школах-интернатах, в
случаях бактерионосительства допускаются в эти учреждения, однако их не привлекают
к участию в работе, связанной с приготовлением, транспортировкой и раздачей пищевых продуктов и воды.Слайд 55Мероприятия в очаге
Дети, посещающие дошкольные детские учреждения, при выявлении бактерионосительства
в них не допускаются и направляются в стационар для обследования
и лечения.Если бактерионосительство сохраняется, то решение о допуске ребенка в детское учреждение принимают в зависимости от конкретных условий.