Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диагностика болезней системы кровообращения
Содержание
- 1. Диагностика болезней системы кровообращения
- 2. Жалобы Боли в грудной клеткеОдышка, удушьеКашельКровохарканьеОтеки Боли
- 3. Боли в грудной клеткеЛокализация?Характер?Иррадиация?С чем связаны?Продолжительность?Чем купируются?
- 4. Болевой синдром при ИБС
- 5. Болевой синдром при другой патологии сердцаБоли в
- 6. Боли в области сердца м.б. при:Поражении плевры,заболеваниях
- 7. Синдром левожелудочковой сердечной недостаточностиИнспираторная одышкаКашель (сухой или
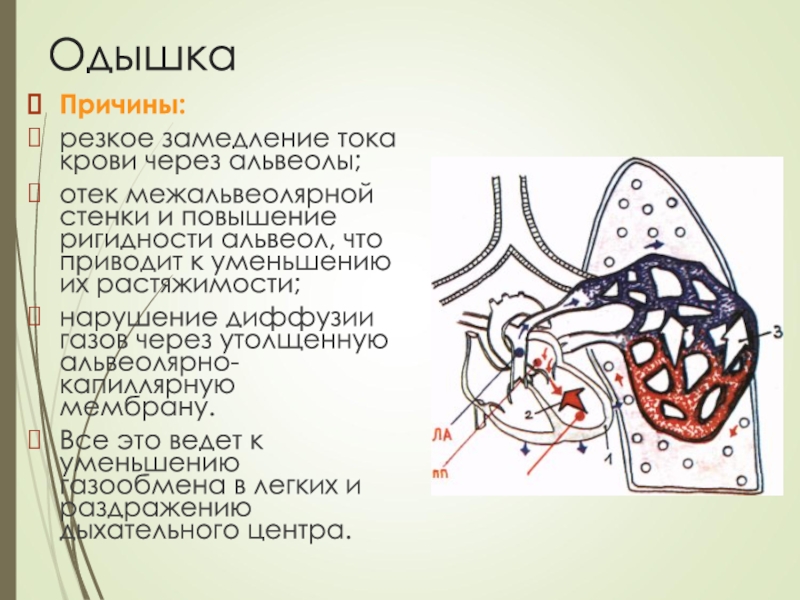
- 8. Одышка Причины:резкое замедление тока крови через альвеолы;отек
- 9. Кашель Возникает вследствие длительного застоя крови в
- 10. Удушье Связано с внезапно наступающей острой левожелудочковой
- 11. Причины синдрома левожелудочковой СНАортальные пороки сердцаМитральная недостаточностьАртериальная гипертензияКоронарная недостаточность
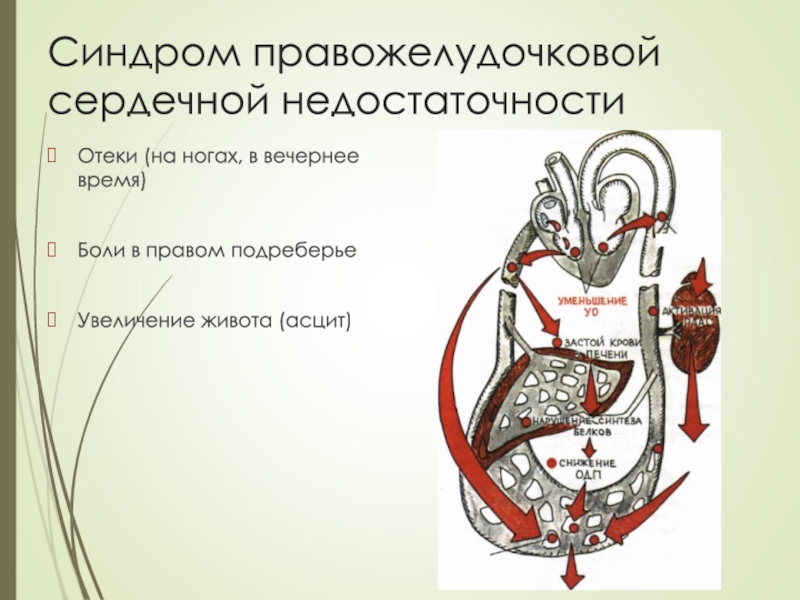
- 12. Синдром правожелудочковой сердечной недостаточностиОтеки (на ногах, в вечернее время)Боли в правом подреберьеУвеличение живота (асцит)
- 13. Синдром правожелудочковой сердечной недостаточности ПРИЧИНЫ:Митральные пороки сердцаНедостаточность трехстворчатого клапанаНекоторые врожденные пороки сердцаЭмфизема легких, пневмосклероз
- 14. Синдром нарушения ритмаСердцебиениеПеребои в работе сердцаЧувство замирания, остановки сердцаКратковременные потери сознания ПРИЧИНЫ:МиокардитыИБСПороки сердца
- 15. Синдром повышения АДГоловная боль (преимущественно в затылочной
- 16. Интоксикационный синдромПовышение температуры тела (от субфебрильной до высокой)ПотливостьОзноб ПРИЧИНЫ:МиокардитЭндокардитРевматизм
- 17. Суставной синдромБоли, отечность, гиперемия суставовПоражение крупных суставов«Летучесть» болевого синдрома«Ревматизм лижет суставы, но кусает сердце»
- 18. ANAMNESIS MORBIВремя появления симптомовСвязь с ФН, охлаждением, инфекциейДинамика развития симптомовРезультаты проводимых исследований
- 19. ANAMNESIS VITAEПеренесенные инфекции (ангина, скарлатина, рожа, сифилис)Особенности
- 20. Осмотр Общий осмотрОсмотр области сердцаОсмотр сосудов
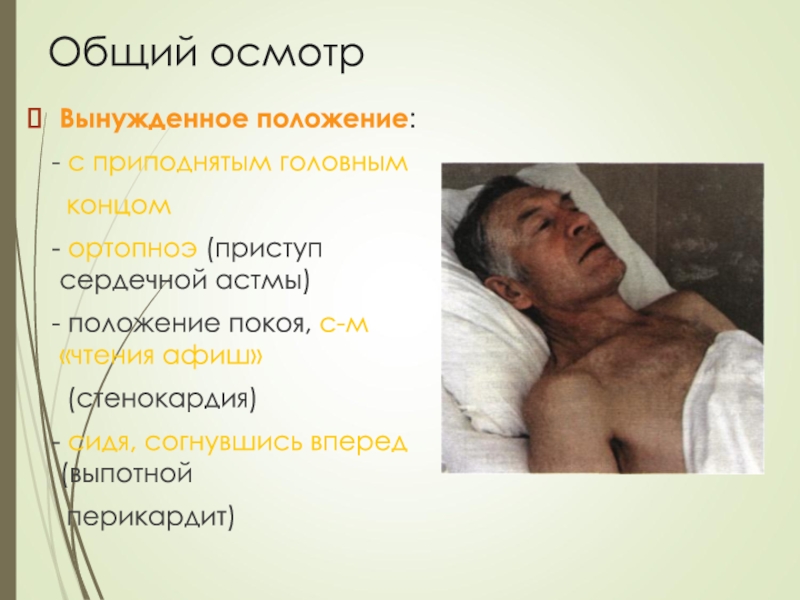
- 21. Общий осмотрВынужденное положение: - с приподнятым
- 22. Общий осмотрОкраска кожных покровов - цианоз
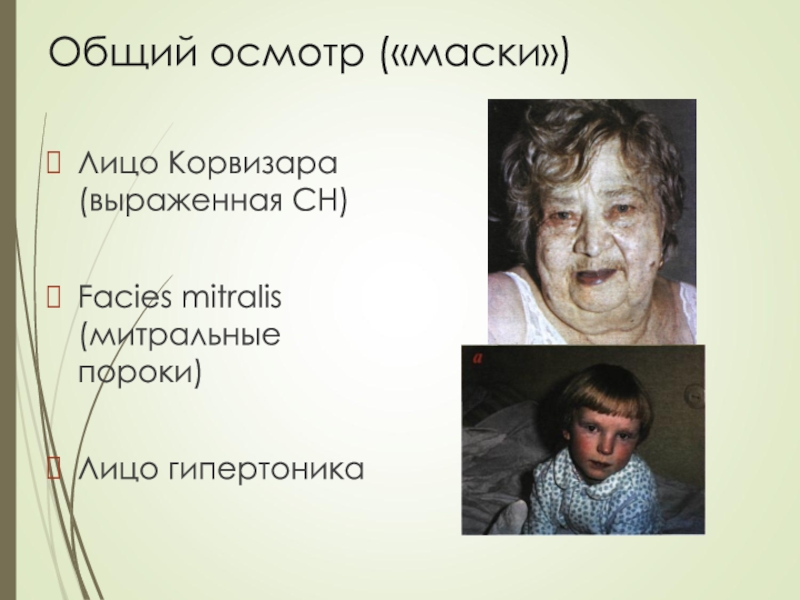
- 23. Общий осмотр («маски»)Лицо Корвизара (выраженная СН)Facies mitralis (митральные пороки)Лицо гипертоника
- 24. Нарушение холестеринового обменаКсантоматоз – отложение холестерина в кожеКсантомыКсантелазмы
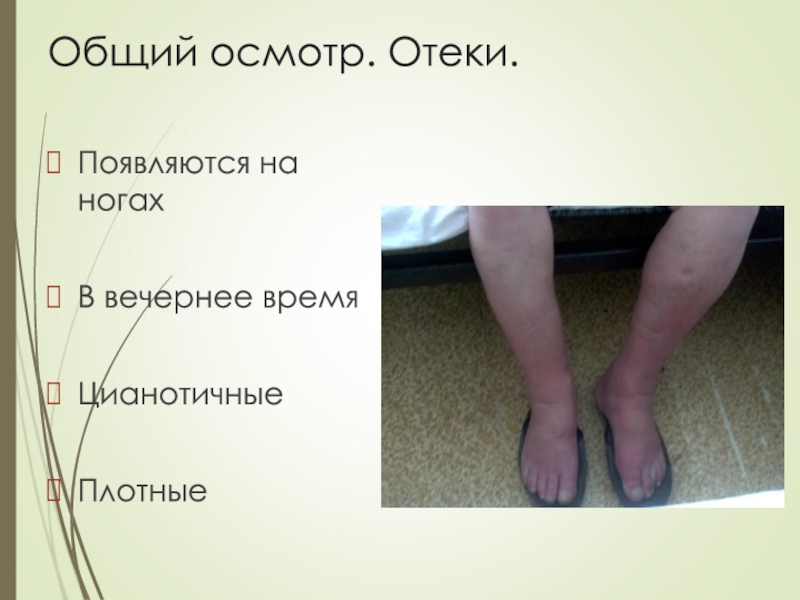
- 25. Общий осмотр. Отеки.Появляются на ногахВ вечернее времяЦианотичные Плотные
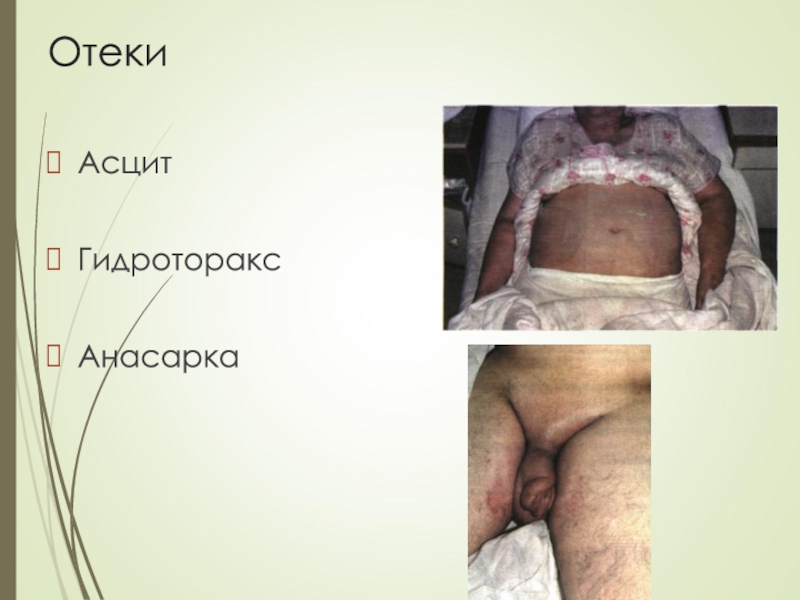
- 26. Отеки АсцитГидротораксАнасарка
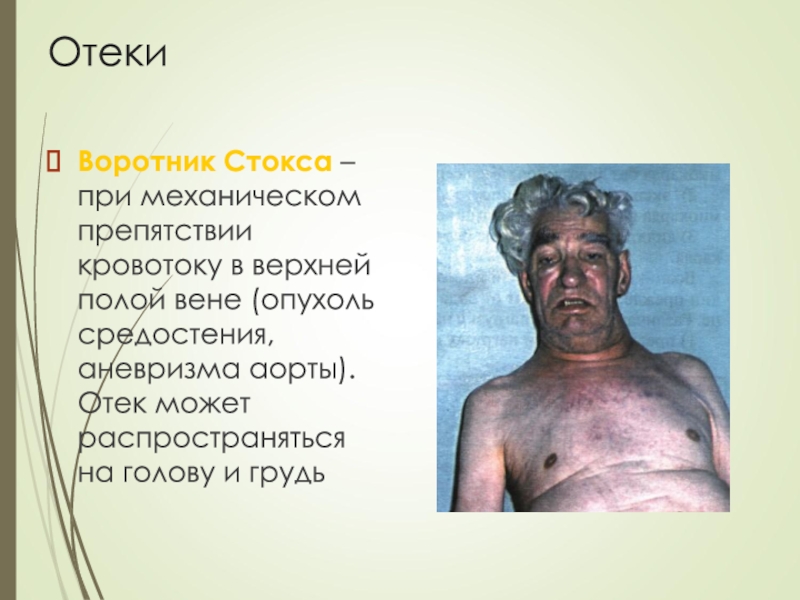
- 27. Отеки Воротник Стокса – при механическом препятствии
- 28. Осмотр области сердцаСердечный горбВерхушечный толчокЭпигастральная пульсация (при
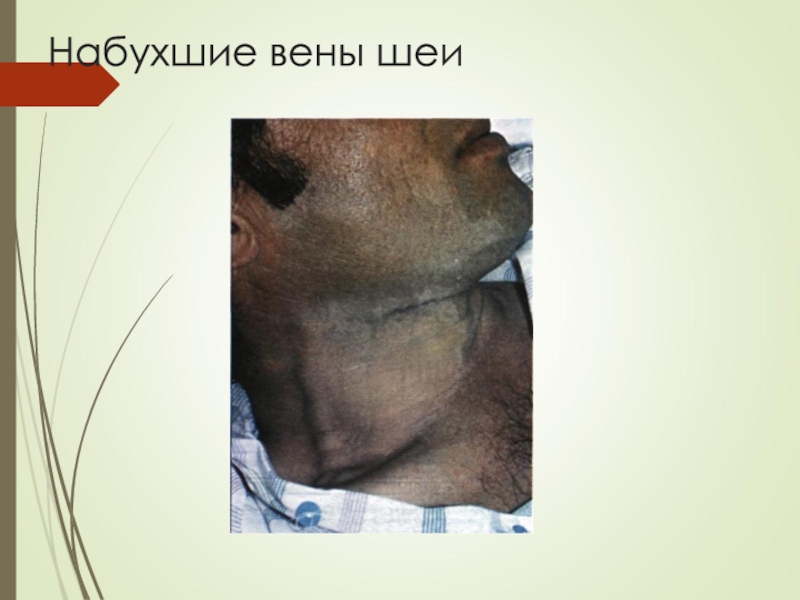
- 29. Осмотр сосудовРезко выступающие и извитые артерии, особенно
- 30. Набухшие вены шеи
- 31. Пальпация Верхушечный толчокСердечный толчокФеномен «кошачьего мурлыканья»
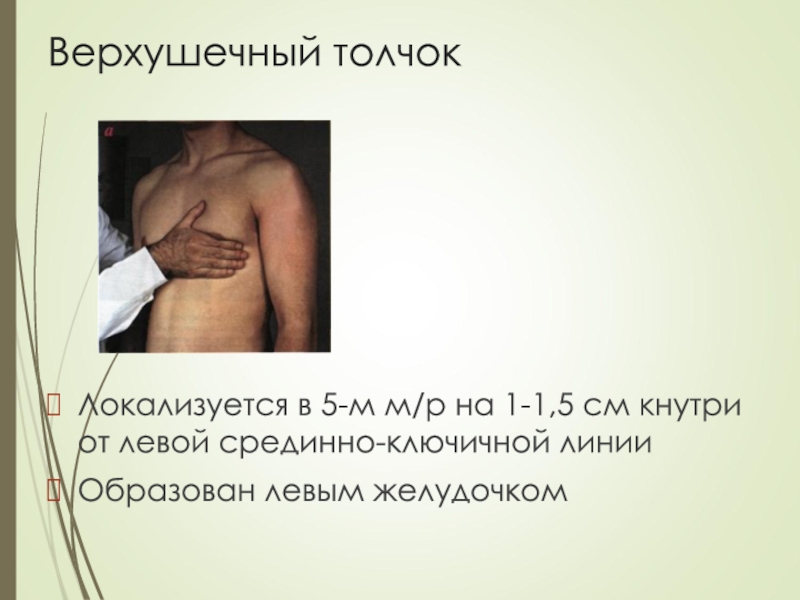
- 32. Верхушечный толчокЛокализуется в 5-м м/р на 1-1,5 см кнутри от левой срединно-ключичной линииОбразован левым желудочком
- 33. Смещение верхушечного толчкаСмещение влево - в
- 34. Смещение верхушечного толчкаСмещение вправо: - в
- 35. Характеристика верхушечного толчкаШирина (площадь грудной клетки, которая
- 36. Характеристика верхушечного толчкаВысота – амплитуда колебаний грудной
- 37. При гипертрофии левого желудочка верхушечный толчок усиленный, высокий, резистентный
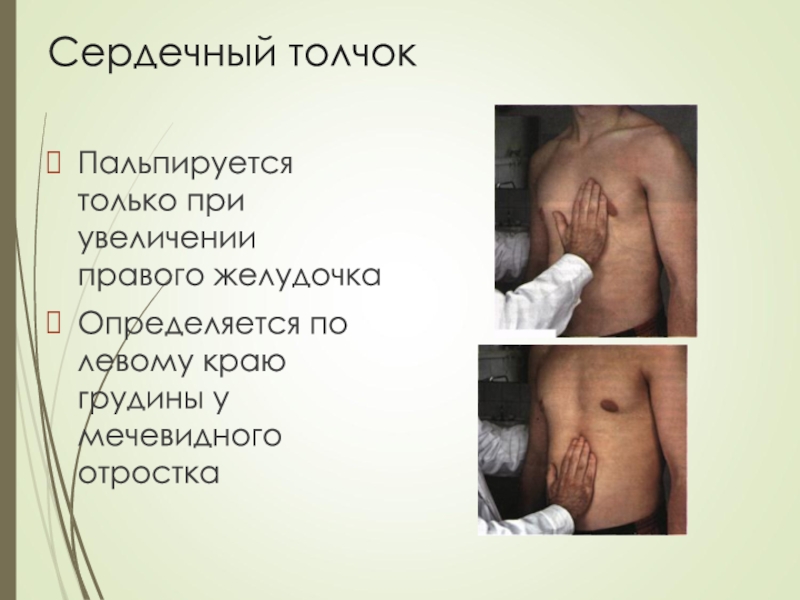
- 38. Сердечный толчокПальпируется только при увеличении правого желудочкаОпределяется по левому краю грудины у мечевидного отростка
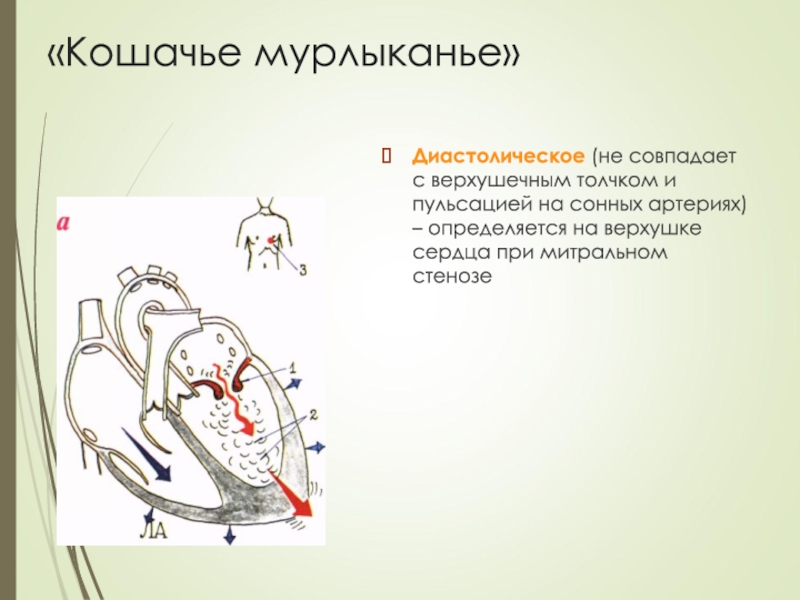
- 39. «Кошачье мурлыканье»Диастолическое (не совпадает с верхушечным толчком
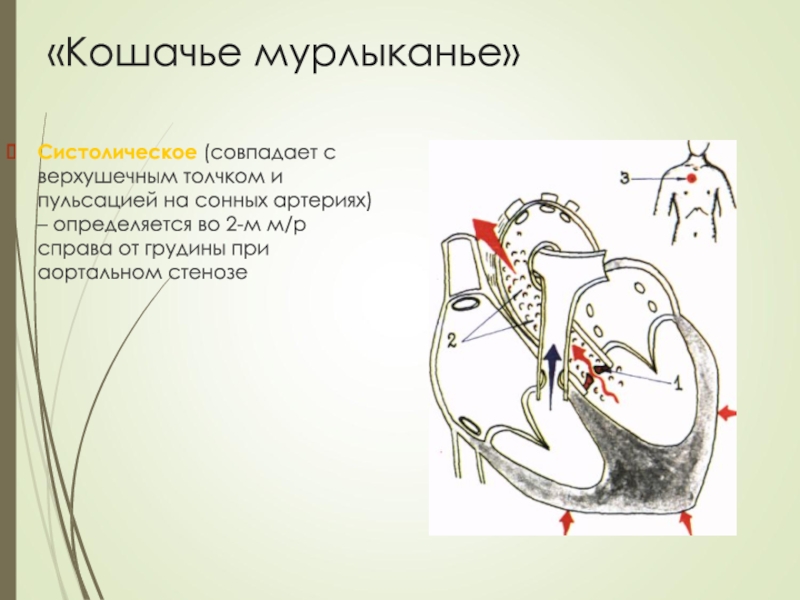
- 40. «Кошачье мурлыканье»Систолическое (совпадает с верхушечным толчком и
- 41. Холтеровское мониторирование
- 42. Холтеровское мониторирование Холтеровское мониторирование - это метод
- 43. Холтеровское мониторирование
- 44. Холтеровское мониторирование Специальная программа обеспечивает выявление и
- 45. Показания к холтеровскому мониторированиюВозможные сердечные симптомыУчащенное сердцебиениеОбморокиЗагрудинные
- 46. Проведение исследованияПеред началом обследования целесообразно познакомиться с
- 47. Проведение исследованияВ дневнике отмечаются основные действия, эмоциональные
- 48. Проведение исследованияНельзя пользоваться электробритвой, принимать водные процедуры
- 49. Анализ результатов холтеровского мониторирования Основным
- 50. Кратковременный отказ синусового узла или выраженная синусовая
- 51. Время восстановления функции синусового узла
- 52. Синдромы предвозбуждения желудочков (включая синдром WPW) ЭКГ-критерии
- 53. Нарушение ритма у пациентов с синдромом предвозбуждения
- 54. Синдром WPW, мерцательная тахиаритмия
- 55. ТАХИАРИТМИИ
- 56. Желудочковая экстрасистолия Желудочковая экстрасистола —
- 57. Желудочковая экстрасистолияЖелудочковая экстрасистолия является наиболее распространенным нарушением
- 58. Градация желудочковых экстрасистол по Лауну — ВольфуI
- 59. Желудочковая экстрасистолия Аллоритмия — правильное
- 60. Желудочковая экстрасистолия Пароксизмальная желудочковая тахикардия ЭКГ при трепетании (а) и фибрилляции (б) желудочков
- 61. Желудочковая экстрасистолия Пример парной желудочковой экстрасистолы
- 62. Прогностическое значение желудочковых экстрасистолУ больных без органических
- 63. Прогностическое значение желудочковых экстрасистол График
- 64. Ритм сердца здорового человекаЧто является нормой ?
- 65. Ритм сердца здорового человекаАнализ результатов холтеровского мониторирования
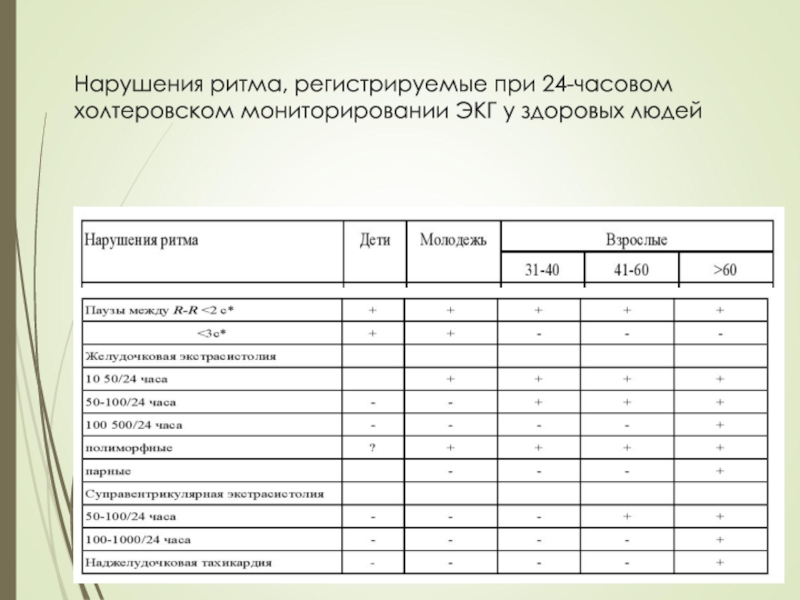
- 66. Нарушения ритма, регистрируемые при 24-часовом холтеровском мониторировании ЭКГ у здоровых людей
- 67. Нарушения ритма, регистрируемые при 24-часовом холтеровском мониторировании ЭКГ у здоровых людей
- 68. Диагностика ишемической болезни сердцаКак оценить диагностическое значение тестов ?
- 69. Как оценить диагностическое значение тестов ?Холтеровское исследование
- 70. Холтеровское исследование как самостоятельный тест ? Положительный
- 71. Холтеровское мониторирование как первый этап последовательной диагностики
- 72. Как оценить диагностическое значение тестов ?В заключительной
- 73. Критерии оценки сегмента ST Клиническая интерпретация
- 74. Факторы, влияющие на морфологию сегмента ST, регистрирующегося
- 75. Факторы, влияющие на морфологию сегмента ST, регистрирующегося
- 76. Факторы, влияющие на морфологию сегмента ST, регистрирующегося
- 77. Факторы, влияющие на морфологию сегмента ST, регистрирующегося
- 78. Критерии оценки сегмента ST Для проведения
- 79. Критерии оценки сегмента ST Оценка
- 80. Варианты изменения сегмента STИзменение сегмента ST при
- 81. Стенокардия ПринцметалаИзменения недостаточности кровоснабжения, появляющиеся чаще всего
- 82. Слайд 82
- 83. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Жалобы
Боли в грудной клетке
Одышка, удушье
Кашель
Кровохарканье
Отеки
Боли в правом подреберье
Увеличение
живота
Слайд 3Боли в грудной клетке
Локализация?
Характер?
Иррадиация?
С чем связаны?
Продолжительность?
Чем купируются?
Слайд 5Болевой синдром при другой патологии сердца
Боли в области сердца, без
четкой связи с ФН, колющего, ноющего характера, различной продолжительности (НЦД,
кардионевроз, миокардит)Очень интенсивные с иррадиацией в позвоночник, по ходу аорты (расслаивающая аневризма аорты)
За грудиной, простреливающего характера, усиливающаяся при перемене положения тела, в течение нескольких дней (перикардит)
За рукояткой грудины, постоянного характера, не зависящие от движения, волнения (аортит)
Слайд 6Боли в области сердца м.б. при:
Поражении плевры,
заболеваниях м/р мышц,
заболеваниях
м/р нервов,
холецистите,
язвенной болезни,
раке желудка,
диафрагмальной грыже
Слайд 7Синдром левожелудочковой сердечной недостаточности
Инспираторная одышка
Кашель (сухой или с выделением большого
кол-ва мокроты розового цвета)
Кровохарканье (миртальные пороки, ТЭЛА)
Удушье (сердечная астма)
Слайд 8Одышка
Причины:
резкое замедление тока крови через альвеолы;
отек межальвеолярной стенки и
повышение
ригидности альвеол, что приводит к уменьшению их растяжимости;
нарушение диффузии газов
через утолщенную
альвеолярно-капиллярную мембрану.Все это ведет к уменьшению газообмена в легких и раздражению дыхательного центра.
Слайд 9Кашель
Возникает вследствие длительного застоя крови в легких, набухания
слизистой бронхов и раздражения соответствующих кашлевых рецепторов.
Для кардиальной одышки и
кашля чрезвычайно характерно усиление (или их появление) в горизонтальном положении больного, при котором усиливается приток крови к правому сердцу, что способствует еще большему переполнению малого круга кровообращения кровью.Слайд 10Удушье
Связано с внезапно наступающей острой левожелудочковой СН, ведущей к
интерстициальному или альвеолярному отеку легких.
Для интерстициального отека легких (сердечная
астма) характерны
приступообразно наступающее удушье, положение ортопноэ, увеличение или появление в задненижних отделах легких влажных незвонких мелкопузырчатых хрипов.Для альвеолярного отека легких, сопровождающегося пропотеванием плазмы в просвет альвеол, а затем попаданием ее в бронхи и трахею, характерны внезапно наступающее удушье, клокочущее дыхание, пенистая розовая мокрота, крупнопузырчатые влажные хрипы над всей поверхностью легких.
Слайд 11Причины синдрома левожелудочковой СН
Аортальные пороки сердца
Митральная недостаточность
Артериальная гипертензия
Коронарная недостаточность
Слайд 12Синдром правожелудочковой сердечной недостаточности
Отеки (на ногах, в вечернее время)
Боли в
правом подреберье
Увеличение живота (асцит)
Слайд 13Синдром правожелудочковой сердечной недостаточности
ПРИЧИНЫ:
Митральные пороки сердца
Недостаточность трехстворчатого
клапана
Некоторые врожденные пороки сердца
Эмфизема легких, пневмосклероз
Слайд 14Синдром нарушения ритма
Сердцебиение
Перебои в работе сердца
Чувство замирания, остановки сердца
Кратковременные потери
сознания
ПРИЧИНЫ:
Миокардиты
ИБС
Пороки сердца
Слайд 15Синдром повышения АД
Головная боль (преимущественно в затылочной области)
Головокружение
Мелькание «мушек» перед
глазами
Носовые кровотечения
Тошнота, рвота
ПРИЧИНЫ:
Гипертоническая болезнь
Симптоматические артериальные гипертонии
Слайд 16Интоксикационный синдром
Повышение температуры тела (от субфебрильной до высокой)
Потливость
Озноб
ПРИЧИНЫ:
Миокардит
Эндокардит
Ревматизм
Слайд 17Суставной синдром
Боли, отечность, гиперемия суставов
Поражение крупных суставов
«Летучесть» болевого синдрома
«Ревматизм лижет
суставы, но кусает сердце»
Слайд 18ANAMNESIS MORBI
Время появления симптомов
Связь с ФН, охлаждением, инфекцией
Динамика развития симптомов
Результаты
проводимых исследований
Слайд 19ANAMNESIS VITAE
Перенесенные инфекции (ангина, скарлатина, рожа, сифилис)
Особенности питания
Образ жизни (гиподинамия)
Профессиональные
вредности (стрессовые факторы)
Вредные привычки
Отягощенная наследственность
Применение оральных контрацептивов
Слайд 21Общий осмотр
Вынужденное положение:
- с приподнятым головным
концом
- ортопноэ (приступ сердечной астмы)
- положение
покоя, с-м «чтения афиш»(стенокардия)
- сидя, согнувшись вперед (выпотной
перикардит)
Слайд 22Общий осмотр
Окраска кожных покровов
- цианоз (центральный, акроцианоз)
- бледность (аортальные пороки)
- желтушность кожи и склер
(кардиальный фиброз печени)- «кофе с молоком» (инфекционный
септический эндокардит)
Слайд 23Общий осмотр («маски»)
Лицо Корвизара (выраженная СН)
Facies mitralis (митральные пороки)
Лицо гипертоника
Слайд 24Нарушение холестеринового обмена
Ксантоматоз – отложение холестерина в коже
Ксантомы
Ксантелазмы
Слайд 27Отеки
Воротник Стокса – при механическом препятствии кровотоку в верхней
полой вене (опухоль средостения, аневризма аорты). Отек может распространяться на
голову и грудьСлайд 28Осмотр области сердца
Сердечный горб
Верхушечный толчок
Эпигастральная пульсация (при гипертрофии правого желудочка)
Пульсация
во 2-м м/р справа (аневризма восходящей части и дуги аорты)
Пульсация
во 2-м м/р слева при расширении легочного ствола (митральный стеноз)Пульсация в 3-4 м/р слева от грудины (аневризма сердца)
Слайд 29Осмотр сосудов
Резко выступающие и извитые артерии, особенно височные (ГБ, атеросклероз)
«Пляска
каротид», с-м Мюссе (недостаточность аортального клапана)
Набухание вен шеи (признак застоя
в большом круге кровообращения и повышения ЦВДПоложительный венный пульс (недостаточность трехстворчатого клапана)
Капиллярный пульс Квинке (недостаточность аортального клапана)
Слайд 32Верхушечный толчок
Локализуется в 5-м м/р на 1-1,5 см кнутри от
левой срединно-ключичной линии
Образован левым желудочком
Слайд 33Смещение верхушечного толчка
Смещение влево
- в положении на левом
боку (на 3-4 см)
- при увеличении ЛЖ (до
переднейподмышечной линии)
- при расширении ПЖ
- при наличии выпота или воздуха в
правой плевральной полости
- при наличии плевроперикардиальных спаек
слева
Слайд 34Смещение верхушечного толчка
Смещение вправо:
- в положении на правом
боку (на 1-1,5
см)
- при наличии
плевроперикардиальныхспаек справа
Исчезает :
- при левостороннем экссудативном
плеврите
- при скоплении жидкости в полости
перикарда
Отрицательный (слипчивый перикардит)
Слайд 35Характеристика верхушечного толчка
Ширина (площадь грудной клетки, которая поднимается под ударом
верхушки сердца
- нормальный (2 см)
- разлитой
( при дилатации ЛЖ, тонкойгрудной стенке, смещении сердца
кпереди опухолью средостения
- ограниченный (ожирение, эмфизема
легких, низкое стояние диафрагмы)
Слайд 36Характеристика верхушечного толчка
Высота – амплитуда колебаний грудной стенки в области
верхушки сердца
- высокий (ФН, ГЛЖ, лихорадка,
волнение, тиреотоксикоз)- низкий
Сила – давление, которое оказывает верхушка сердца на пальцы
- усиленный (ГЛЖ)
Резистентность – дает представление о плотности сердечной мышцы.
Слайд 38Сердечный толчок
Пальпируется только при увеличении правого желудочка
Определяется по левому краю
грудины у мечевидного отростка
Слайд 39«Кошачье мурлыканье»
Диастолическое (не совпадает с верхушечным толчком и пульсацией на
сонных артериях) – определяется на верхушке сердца при митральном стенозе
Слайд 40«Кошачье мурлыканье»
Систолическое (совпадает с верхушечным толчком и пульсацией на сонных
артериях) – определяется во 2-м м/р справа от грудины при
аортальном стенозеСлайд 42Холтеровское мониторирование
Холтеровское мониторирование - это метод функциональной диагностики, с
помощью которого осуществляется суточная запись электрокардиограммы (ЭКГ) и АД
Запись ЭКГ
проводится непрерывно в течение 24 часовДля этого используется носимый портативный регистратор (холтер), который производит круглосуточную запись электрокардиограммы и передачу информации о работе сердца и артериального давления за сутки в компьютер
Слайд 44Холтеровское мониторирование
Специальная программа обеспечивает выявление и анализ всех видов
нарушения сердечного ритма, болевых и безболевых приступов ишемии миокарда
Этот метод
позволяет не только точно поставить диагноз, но и существенно повысить эффективность лечения сердечно-сосудистых заболеваний (гипертония, инфаркт, атеросклероз, миокардиты).Слайд 45Показания к холтеровскому мониторированию
Возможные сердечные симптомы
Учащенное сердцебиение
Обмороки
Загрудинные боли
Транзиторные явления, связанные
с центральной нервной системой Больные с высоким риском
Заболевания проводящей
системыСиндром слабости синусового узла
Синдром удлиненного интервала Q—Т
Синдром Вольфа—Паркинсона—Уайта
Ишемическая болезнь сердца
Инфаркт миокарда
Кардиомиопатия
Коллапс митрального клапана
Реанимация после внезапной смерти
Нарушения работы водителя ритма
Оценка эффективности антиаритмических препаратов
Слайд 46Проведение исследования
Перед началом обследования целесообразно познакомиться с предъявленными жалобами и
анамнезом заболевания. Эти данные будут полезны при анализе полученных результатов
и решении некоторых лечебно-методических вопросов.Накануне исследования, по возможности, отменяются принимаемые лекарства, особенно такие, как бета-блокаторы, сердечные гликозиды, нитропрепараты пролонгированного действия, препараты калия, которые могут изменять ЧСС или форму комплекса PQRST и приводить к искажению результатов исследования.
Стационарным больным следует рекомендовать приблизить свой режим к тому, которого они придерживаются вне больницы.
В случае, когда некоторые нарушения или неприятные ощущения возникают только в какой-либо определенной ситуации, полезно попросить больного смоделировать такую ситуацию.
Больному следует подробно объяснить как вести дневник мониторного наблюдения, который необходим для последующего сопоставления результатов анализа с физической активностью и ощущениями пациента.
Слайд 47Проведение исследования
В дневнике отмечаются основные действия, эмоциональные и физические
нагрузки, отдых, сон, прием пищи, лекарств, а также условия,
предшествовавшие появлению болей или неприятных ощущений, с указанием, если это возможно, времени всех событий с точностью до минуты. Болевые ощущения должны описываться подробно с указанием их характера, выраженности, локализации, времени появления и исчезновения или продолжительности. Обязательно отмечается прием лекарств,применяемых для снятия боли, с указанием дозы (количества таблеток).
В дневнике также отмечается точное время начала исследования (нажатие кнопки при запуске монитора). В необходимых случаях инструкции записываются на бумаге и выдаются пациенту на руки. При возникновении болевых или неприятных ощущений, сильной одышки, резких изменениях ритма, и т.п. испытуемый должен нажать на кнопку , отметив в памяти регистратора время данного события. Нажатие на кнопку сопровождается кратковременным звуковым и световым сигналом.
Во время обследования пациенту не рекомендуется находиться вблизи мощных линий электропередач, трансформаторных будок, работающей бытовой и медицинской электрической аппаратуры, питающейся от сети.
Слайд 48Проведение исследования
Нельзя пользоваться электробритвой, принимать водные процедуры (ванна, душ), подвергаться
длительным, тяжелым физическим нагрузкам, т.к. повышенное потоотделение может привести к
отклеиванию электродов.Во время обследования лучше надевать хлопчатобумажное нижнее белье и стараться не носить одежду из электризующихся синтетических и шелковых тканей.
Не выключать регистратор в ходе мониторирования и не вынимать флэш-карту из регистратора, в противном случае сохранятся только данные, накопленные до момента включения питания.
Не подвергать прибор ударам, воздействию вибраций, высоких и низких температур, не эксплуатировать рядом с агрессивными средами (кислотами).
Слайд 49Анализ результатов холтеровского мониторирования
Основным показанием для выполнения
холтеровского исследования является выявление нарушений ритма сердца с их классификацией.
Проведение этого исследования имеет существенное значение для:электрокардиографической верификации клинических симптомов нарушений ритма сердца;
выявления бессимптомных нарушений ритма в клинических ситуациях, при которых наблюдаются аритмии, например, перенесенный инфаркт миокарда, нестабильная QT
стенокардия, кардиомиопатия, врожденное или приобретенное удлинение интервала ;
выявления прогностические опасных аритмий, угрожающих внезапной смертью;
оценки эффективности антиаритмического лечения.
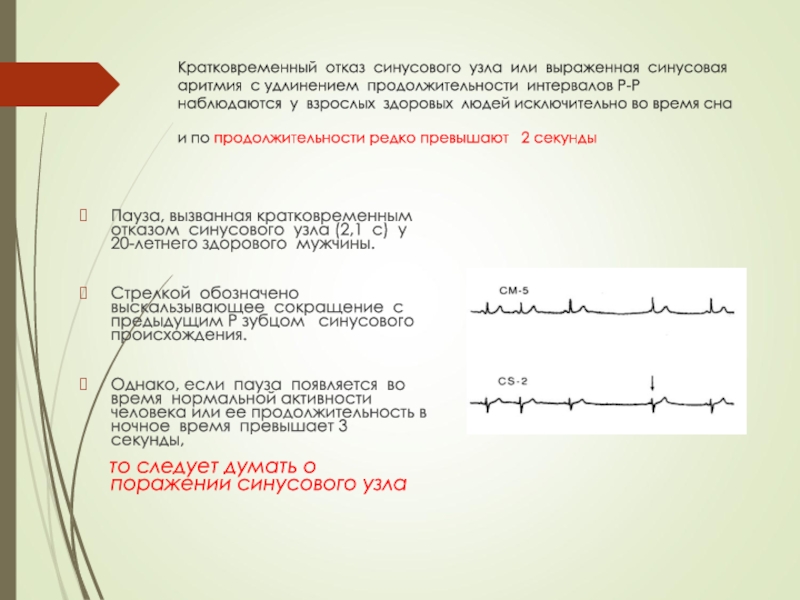
Слайд 50Кратковременный отказ синусового узла или выраженная синусовая аритмия с удлинением
продолжительности интервалов Р-Р наблюдаются у взрослых здоровых людей исключительно во
время сна и по продолжительности редко превышают 2 секундыПауза, вызванная кратковременным отказом синусового узла (2,1 с) у 20-летнего здорового мужчины.
Стрелкой обозначено выскальзывающее сокращение с предыдущим Р зубцом синусового происхождения.
Однако, если пауза появляется во время нормальной активности человека или ее продолжительность в ночное время превышает 3 секунды,
то следует думать о поражении синусового узла
Слайд 51Время восстановления функции синусового узла
Удлинение ВВФСУ более
3 секунд указывает на нарушение деятельности
синусового
узла, которое может быть вызвано угнетением функции автоматизма или нарушением синоаурикулярной проводимости. Удлинение (7, б с) времени восстановления функции синусового узла после прекращения пароксизма мерцания предсердий у пациента с синдромом тахи-бради. Обращает на себя внимание удлинение также второго (2,5 с) и третьего (1,7 с) циклов синусового ритма.
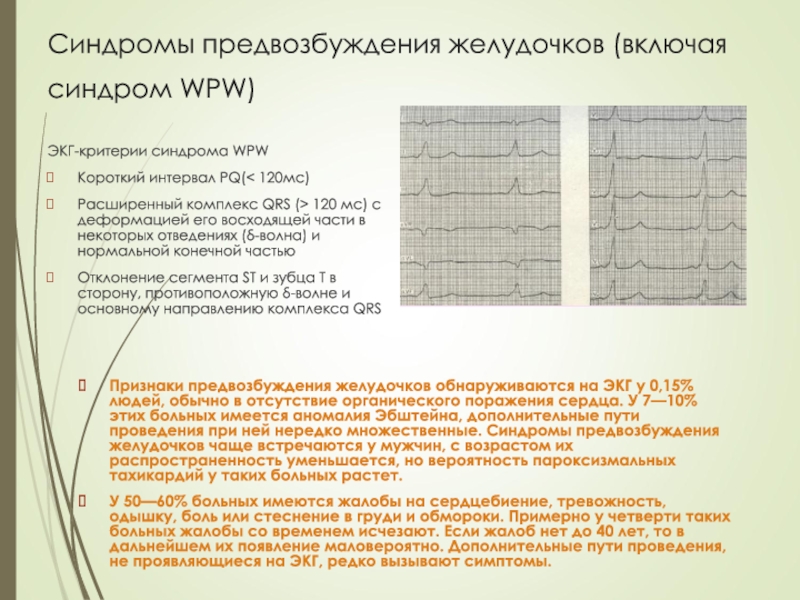
Слайд 52Синдромы предвозбуждения желудочков (включая синдром WPW)
ЭКГ-критерии синдрома WPW
Короткий интервал
PQ(< 120мс)
Расширенный комплекс QRS (> 120 мс) с деформацией его
восходящей части в некоторых отведениях (δ-волна) и нормальной конечной частьюОтклонение сегмента ST и зубца Т в сторону, противоположную δ-волне и основному направлению комплекса QRS
Признаки предвозбуждения желудочков обнаруживаются на ЭКГ у 0,15% людей, обычно в отсутствие органического поражения сердца. У 7—10% этих больных имеется аномалия Эбштейна, дополнительные пути проведения при ней нередко множественные. Синдромы предвозбуждения желудочков чаще встречаются у мужчин, с возрастом их распространенность уменьшается, но вероятность пароксизмальных тахикардий у таких больных растет.
У 50—60% больных имеются жалобы на сердцебиение, тревожность, одышку, боль или стеснение в груди и обмороки. Примерно у четверти таких больных жалобы со временем исчезают. Если жалоб нет до 40 лет, то в дальнейшем их появление маловероятно. Дополнительные пути проведения, не проявляющиеся на ЭКГ, редко вызывают симптомы.
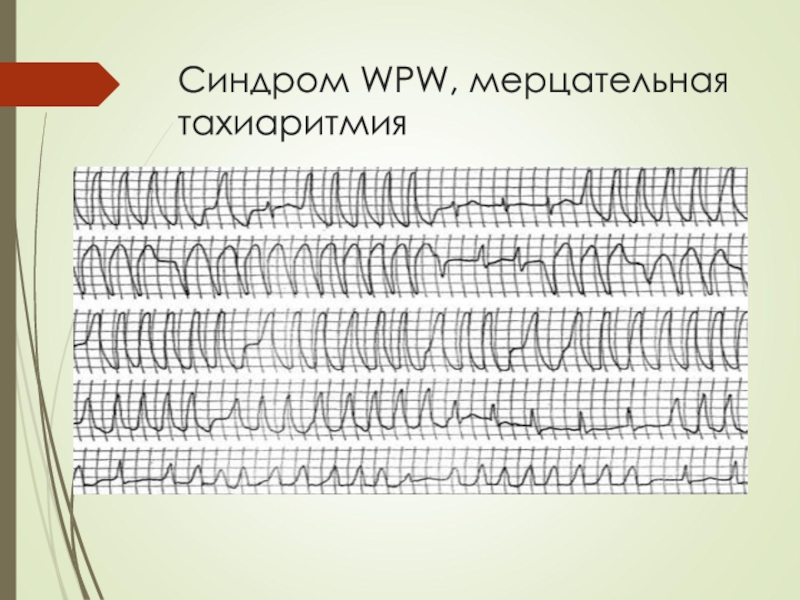
Слайд 53Нарушение ритма у пациентов с синдромом предвозбуждения желудочков
Реципрокные атриовентрикулярные тахикардии: ортодромная, антидромная
Антидромная
тахикардия опаснее ортодромной: она хуже переносится и чаще трансформируется в фибрилляцию желудочков. Фибрилляция предсердий – это самая опасная аритмия при синдроме WPW, способная перерождаться в фибрилляцию желудочков. Появление пароксизмов фибрилляции предсердий у больного с синдромом WPW означает неблагоприятный поворот в течении заболевания. Время появления фибрилляции предсердий может быть различным: она может быть первым приступом тахикардии у больного с синдромом WPW, возникать у пациентов с длительным анамнезом реципрокных тахикардий, или развиваться в ходе приступа реципрокной тахикардии.
Благодаря короткому рефрактерному периоду и высокой скорости проведения по добавочному пути, число сокращений сердца может достигать 250-300 и более в 1 минуту. В связи с этим, ФП при синдроме WPW часто сопровождается нарушением гемодинамики, что клинически проявляется гипотензией и синкопе.
Нарушение гемодинамики во время пароксизма ФП вызывает симпатическую активацию, что дополнительно увеличивает частоту проведения по добавочному пути. Слишком высокая ЧСС может стать причиной трансформации фибрилляции предсердий в фибрилляцию желудочков.
Слайд 56Желудочковая экстрасистолия
Желудочковая экстрасистола — это преждевременное возбуждение
и сокращение желудочков, вызываемое импульсом, который образуется в клетках проводящей
системы сердца дистальнее бифуркации пучка Гиса или в волокнах сократительного миокарда желудочков.Слайд 57Желудочковая экстрасистолия
Желудочковая экстрасистолия является наиболее распространенным нарушением сердечного ритма.
Ее частота
зависит от метода диагностики и контингента обследуемых. При регистрации ЭКГ
в 12 отведениях в покое желудочковые экстрасистолы определяются примерно у 5 % здоровых лиц молодого возраста, тогда как при холтеровском мониторировании ЭКГ в течение 24 ч их частота составляет 50 %.Распространенность желудочковых экстрасистол значительно возрастает при наличии органических заболеваний сердца, особенно сопровождающихся поражением миокарда желудочков.
Независимо от наличия или отсутствия патологии сердечнососудистой системы частота этого нарушения ритма увеличивается с возрастом.
Отмечена также связь возникновения желудочковых экстрасистол со временем суток. Так, в утренние часы они наблюдаются чаще, а ночью, во время сна, — реже.
Результаты многократного проведения холтеровского монито-рирования ЭКГ показали значительную вариабельность количества желудочковых экстрасистол за 1 ч и за 1 сутки, что значительно затрудняет оценку их прогностического значения и эффективности лечения.
Слайд 58Градация желудочковых экстрасистол по Лауну — Вольфу
I — до 30
экстрасистол за любой час мониторирования
II — свыше 30 экстрасистол за
любой час мониторированияIII — полиморфные экстрасистолы
IVa — парные экстрасистолы
IVb — групповые экстраситолы, триплеты и более, короткие пробежки желудочковой тахикардии
V —ранние желудочковые экстрасистолы типа R на T
Слайд 59Желудочковая экстрасистолия
Аллоритмия — правильное чередование ЭС и
нормальных (например синусовых) комплексов P-QRST (бигеминия, тригеминия, квадригеминия и т. п.)
Вставочная (интерполированная) экстрасистола — ЭС, которая как бы вставлена между двумя обычными желудочковыми комплексами QRS без какой бы то ни было компенсаторной паузы (рис. 3.60).
Слайд 60Желудочковая экстрасистолия
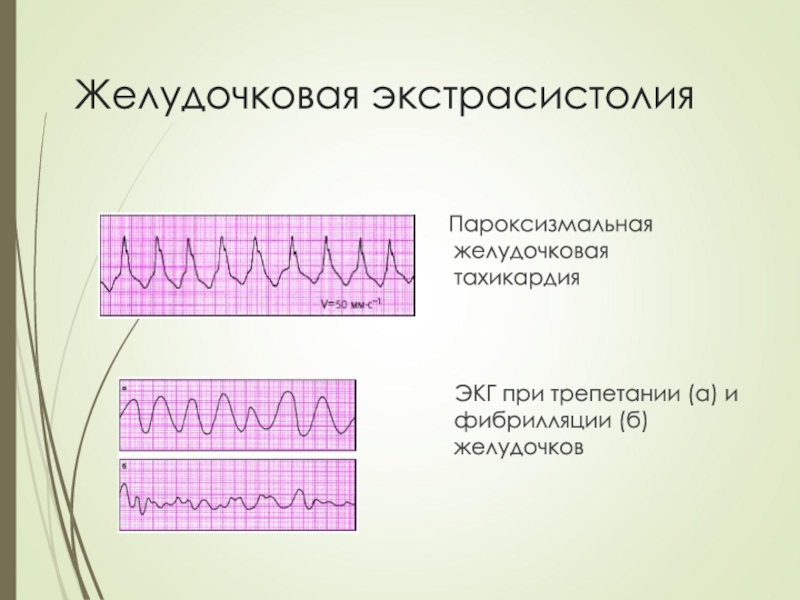
Пароксизмальная желудочковая тахикардия
ЭКГ
при трепетании (а) и фибрилляции (б) желудочков
Слайд 61Желудочковая экстрасистолия
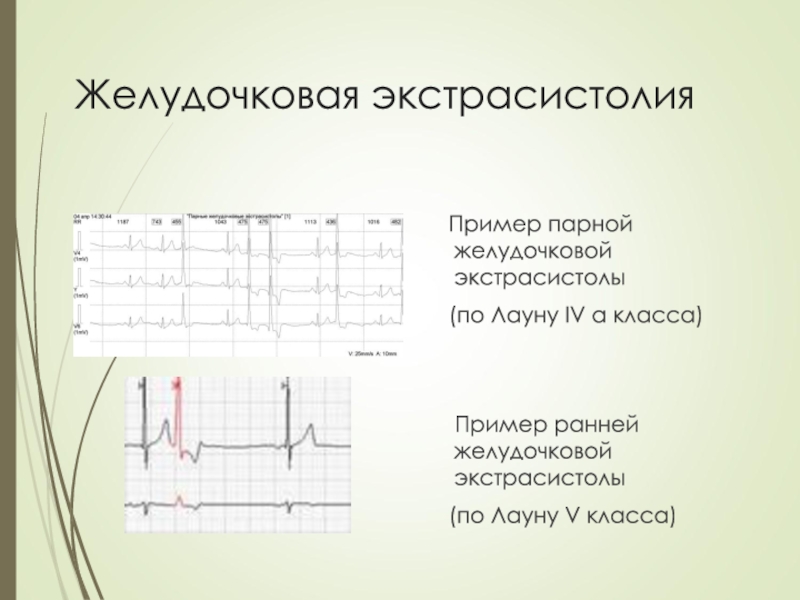
Пример парной желудочковой экстрасистолы
(по Лауну
IV а класса)
Пример ранней желудочковой экстрасистолы
(по Лауну V класса)Слайд 62Прогностическое значение желудочковых экстрасистол
У больных без органических заболеваний сердца желудочковые
экстрасистолы высоких градаций не влияют па частоту появления внезапных коронных
смертей.У пациентов с желудочковой экстрасистолией высоких градаций с заболеваниями сердца прогноз определяется прежде всего нозологической формой и степенью выраженности заболевания.
Оценка зависимости между наличием желудочковой аритмии и риском внезапной коронарной смерти у пациентов с заболеванием сердца затруднена, поскольку в каждом конкретном случае больший или меньший процент обследуемых пациентов получает антиаритмические или мочегонные препараты.
В этой ситуации частота наступления внезапной смерти зависит не только от характера аритмии, но и от антиаритмического эффекта проводимого лечения или его проаритмогенного влияния.
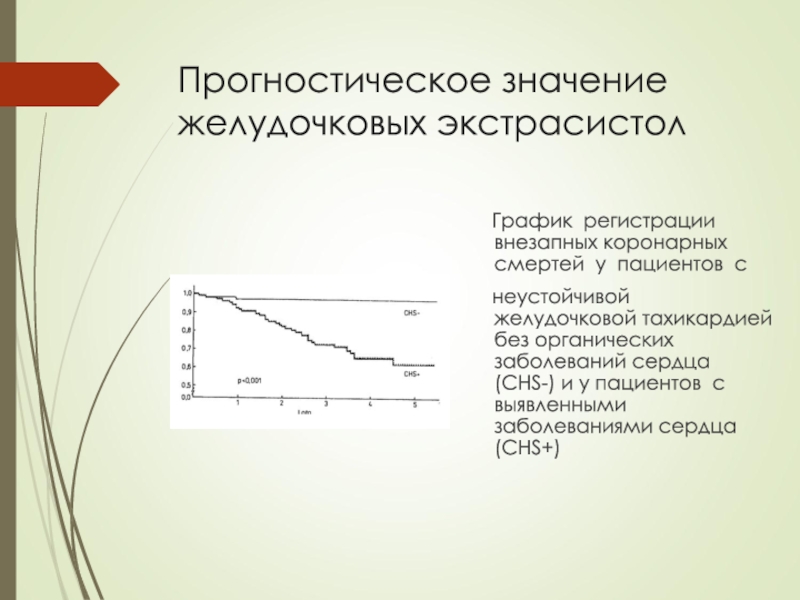
Слайд 63Прогностическое значение желудочковых экстрасистол
График регистрации внезапных коронарных
смертей у пациентов с
неустойчивой желудочковой тахикардией без
органических заболеваний сердца (CНS-) и у пациентов с выявленными заболеваниями сердца (CHS+)Слайд 65Ритм сердца здорового человека
Анализ результатов холтеровского мониторирования у здоровых людей
позволяет сделать вывод, что классические границы частоты ритма (60-90 (100)
уд/мин) обязательны только при проведении исследования в статических условиях, т.е. в состоянии лежа или сидя, но не во сне.Однако, если в ситуации "спокойного бодрствования" существует тенденция уменьшения нижней границы нормального синусовото ритма до 50 уд/мин, то нормой следует признать частоту 50-60 уд/мин, а дневной ритм меньше 50 уд/мин трактовать как патологический.
Данные, представленные в предыдущих разделах, позволяют говорить о том, что не являются (или не всегда являются) патологическими такие нарушения ритма как: АВ-блокады I ст. и II ст. типа Самойлова-Венкебаха, суправентрикулярные и одиночные желудочковые экстрасистолы, даже полиморфные.
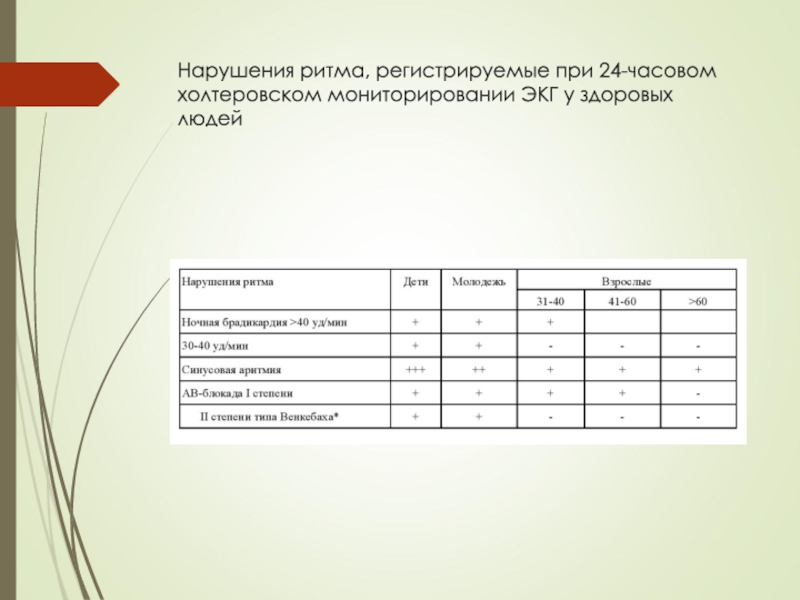
Слайд 66Нарушения ритма, регистрируемые при 24-часовом
холтеровском мониторировании ЭКГ у здоровых людей
Слайд 67Нарушения ритма, регистрируемые при 24-часовом
холтеровском мониторировании ЭКГ у здоровых людей
Слайд 69Как оценить диагностическое значение тестов ?
Холтеровское исследование как самостоятельный тест
?
Холтеровское мониторирование как первый этап последовательной диагностики ?
Слайд 70Холтеровское исследование как самостоятельный тест ?
Положительный результат холтеровского исследования указывает
на незначительную (25,7 %) вероятность болезни у женщин и значительно
большую (58,5 %) у мужчин.Отрицательный результат холтеровского исследования указывает незначительную вероятность ишемической болезни сердца у женщин. У мужчин однако отрицательный результат не имеет диагностического
значения.
Вывод: холтеровское мониторирование как самостоятельный метод диагностически значим только при исключении ишемической болезни сердца, и то только у женщин.
Слайд 71Холтеровское мониторирование как первый этап последовательной диагностики ?
Следует однако помнить, что холтеровское мониторирование можно считать
значимым этапом в последовательной диагностике ИБС, если выполняются 3 условия:холтеровское мониторирование как самостоятельный тест не представляет возможность выявления вероятности заболевания в диапазоне значений, признанных за диагностически значимые меньше 15% или и больше 85%
выполнение холтеровского мониторирования на 1-ом этапе последовательной диагностики является основой для более точного диагностического заключения (распознавания или исключения заболевания) на 2-ом этапе, в данном случае изотопного
исследования;
то же самое изотопное исследование, выполненное при исключении 1-го этапа не дает возможности распознать или исключить заболевание (если дает возможность, то "первый отсев", выполняемый с помощью холтеровского мониторирования, является лишним).
Слайд 72Как оценить диагностическое значение тестов ?
В заключительной части, касающейся использования
холтеровского мониторирования для оценки ишемии миокарда, необходимо признать, эксперты согласны,
что выполнение холтеровского исследования в диагностических целях безусловно целесообразно у больных с жалобами, характерными для стенокардии типа Принцметала.Дискуссионным является вопрос о проведении холтеровского мониторирования вместо нагрузочной пробы у пациентов с жалобами на боли в грудной клетке, которым эти пробы показаны, но они не могут ее выполнить (заболевания респираторной системы, скелетно-мышечной системы, суставов и т.д.). Результаты такого исследования имеют диагностическое значение тогда, когда значительное снижение сегмента ST будет зарегистрировано во время жалоб больного.
Слайд 73Критерии оценки сегмента ST
Клиническая интерпретация изменений сегмента, зарегистрированных
в течение суток, должна проводится с учетом определенных критериев. Проводится
анализ следующих параметров:величина депрессии
тип смещения ST
продолжительность изменения сегмента ST
Слайд 74Факторы, влияющие на морфологию сегмента ST,
регистрирующегося во время холтеровского мониторирования
Технические причины
подготовка кожи исследуемого;
особенности передающей системы от электрода до
регистратора;характеристика сигналов;
диапазон переносимых частот;
показатель отношения амплитуды сигналов к шумам;
стабильность изоэлектрической линии
Слайд 75Факторы, влияющие на морфологию сегмента ST,
регистрирующегося во время холтеровского мониторирования
Недостаточность кровоснабжения миокарда
заболевания коронарных артерий;
заболевания мелких сосудов;
синдром X;
стенокардия типа
Принцметала.Слайд 76Факторы, влияющие на морфологию сегмента ST,
регистрирующегося во время холтеровского мониторирования
Вероятная
недостаточность кровоснабжения миокарда
гипертрофия левого желудочка / повышенное артериальное давление;
увеличение внутрижелудочкового
давления / пороки сердца,кардиомиопатия;
синдром пролапса митрального клапана;
внезапная высокая нагрузка
Слайд 77Факторы, влияющие на морфологию сегмента ST,
регистрирующегося во время холтеровского мониторирования
Другие
причины
нарушение деятельности вегетативной нервной системы;
электролитные нарушения;
нарушение проводимости, синдром ранней (преждевременной)
реполяризации,лекарственные препараты (сердечные гликозиды, производные фенотиазина, трициклические
антидепрессанты, цитостатики),
прием пищи
Слайд 78Критерии оценки сегмента ST
Для проведения холтеровского анализа были
приняты выраженные формулой 1х1х1 следующие критерии значимого смещения сегмента ST
депрессия
> 1 мм (на расстоянии 60 мс от точки);смещение по горизонтальному или косо нисходящему типу;
время продолжительности изменений - >1 минуты;
минимальное время нормализации изменений сегмента ST, позволяющее признать эпизод законченным - > 1 мин.
В настоящее время методы оценки продолжительности эпизода точно не определены, поэтому используются 2 варианта:
время, измеряемое от момента появления изменения сегмента ST до его нормализации, т.е. возвращение к изолинии;
время, измеряемое от момента смещения сегмента ST на 1 мм ниже исходного уровня до момента его возвращения на уровень смещения меньший, чем на 1 мм.
Слайд 79Критерии оценки сегмента ST
Оценка недостаточности кровоснабжения миокарда
у пациентов с ИБС
большинство эпизодов бессимптомные, время их продолжительности бывает
достаточно большим (более 10 с);для них характерна суточная изменяемость (пик между 6:00 и 10:00);
регистрируются на фоне обычной жизнедеятельности;
появляются при частоте ритма меньшей, чем та, которая провоцирует ишемию миокарда во время нагрузочной пробы;
имеют прогностическое значение.
Изменения сегмента ST и частота ритма
Эпизоды ишемии миокарда появляются во время различной жизненной активности.
Большинство эпизодов появляется во время умеренной активности. Бывают, однако, эпизоды ишемии во время незначительной физической активности, например, во время автомобильной езды, еды, психоэмоциональных стрессов, а также во время отдыха или сна.
Появление большинства эпизодов ишемии миокарда связано с разного рода степенью увеличения потребности сердечной мышцы в кислороде В части случаев различную роль играет нарушение коронарного кровотока. В результате частота ритма,
предшествующая появлению ишемии миокарда, достаточно различна, как и различно время продолжительности изменения частоты ритма до появления недостаточности кровоснабжения сердечной мышцы (от нескольких секунд до десятков минут).
Слайд 80Варианты изменения сегмента ST
Изменение сегмента ST при давящих болях
Бессимптомные и
симптоматические изменения сегмента ST
Бессимптомные изменения сегмента ST
Немая недостаточность кровоснабжения у
"бессимптомных" пациентовНемая недостаточность кровоснабжения у больных после ИМ
Немая недостаточность кровоснабжения при стабильной ИБС
ИБС
Бессимптомная недостаточность кровоснабжения миокарда при нестабильной
Немая недостаточность кровоснабжения у больных сахарным диабетом
Анализ сегмента ST при нарушениях ритма
Стенокардия Принцметала
Слайд 81Стенокардия Принцметала
Изменения недостаточности кровоснабжения, появляющиеся чаще всего внезапно, в ранние
утренние часы (03.00-06.00), короткой продолжительностью (до нескольких минут), часто сопровождаются
болью и/или желудочковыми нарушениями сердечного ритма, но не сопровождаются синусовой брадикардией. Эти изменения сохраняются после пробуждения больного, исчезают после приема нитратов или препаратов, блокирующих кальциевые каналы.Физиологические изменения нарастают медленно, иногда в течение нескольких часов, и не имеют связи с болью и желудочковыми нарушениями сердечного ритма, сопутствующая им брадикардия исчезает самостоятельно во время пробуждения больного.
Во время приступов стенокардии типа Принцметала приблизительно у 40% исследуемых регистрируются желудочковые нарушения сердечного ритма. Они существуют в 2-х вариантах:
в фазе нарастания или на пике коронарной недостаточности ("аритмия с нарушением перфузии");
в фазе исчезновения недостаточности кровоснабжения миокарда ("реперфузионная аритмия").