Слайд 1Диагностика Лейкоза.
МДК 01.01.12 Пропедевтика в педиатрии
Слайд 2ГЕМОБЛАСТОЗЫ - опухоли, которые развиваются с кроветворных клеток.
ЛЕЙКОЗЫ - опухоли,
которые возникают с кроветворных клеток костного мозга, распространяясь поражают не
только органы кроветворения, но и другие органы и системы.
ГЕМАТОСАРКОМЫ (внемедулярные опухоли) - опухоли, которые возникают с кроветворных клеток лимфоидной ткани, а со временем поражают и кроветворную систему (костный мозг).
Слайд 3Лейкозы:
Острый лейкоз - патологическим субстратом являются бластные клетки (клетки І-ІV
ряда) - 85-95 %.
Хронический лейкоз - патологическим субстратом являются
зрелые или созревающие клетки - до 5%.
Слайд 4Основные причины возникновения лейкозов:
І. Экзогенные:
1. Вирусы - ретровирусы, вирус герпеса, Эпштейн-Барра, паповавирусы;
2. Химические вещества - бензол, индол, полициклические углеводы, жирные кислоты,
пестициды;
3. Лекарственные вещества - нестероидные противоспалительные, левомицетин, цитостатики, витамин К;
4. Ионизирующее и электромагнитное излучение.
Слайд 5Причины лейкоза:
ІІ. Эндогенные:
1. Продукты нарушения обмена веществ - обмена триптофана,
тирозина, желчные кислоты, половые гормоны;
2. Врожденные иммунодефициты - с-м
Луи-Бара, Брутона, Вискотта-Олдрича, анемия Фанкони;
3. Хромосомные мутации - транслокация (обмен участками негомогенных хромосом), делеция (потеря участка хромосомы), дупликация, инверсия.
Слайд 6СХЕМА ПАТОГЕНЕЗА ЛЕЙКОЗОВ:
Экзо-, эндогенные фактор
↓
мутация гемопоэтической клетки
↓
моноклональная опухоль (доброкачественная)
↓
поликлональная
(злокачественная) опухоль
↓
накопление патологических клеток
↓
торможение физиологического гемопоэза
↓
угнетение иммунитета
↓
прогрессия опухолевого роста
Слайд 7КЛАССИФИКАЦИЯ ОСТРЫХ ЛЕЙКОЗОВ:
по клинико-гематологической картине:
Острый лейкоз
Хронический лейкоз
по
цитохимическим свойствам бластных клеток (ВОЗ, 1979):
Острый лимфобластный
Острый нелимфобластный лейкоз
Слайд 8ІІ. Острый нелимфобластный лейкоз (ОЛЛ):
1. Миелобластный
2. Промиелоцитарный
3. Миеломоноцитарный
4. Монобластный
5. Эритромиелоз
6.
Не дифференцированный
Слайд 9Периоды острого лейкоза:
I.Начальный
II. Период разгара заболевания
III. Период ремиссии
IV.
Период обострения (рецидив)
V. Терминальный период
Слайд 10Начальный период:
-вялость, снижение аппетита, быстрая утомляемость, головные боли, иногда боли
в костях и суставах, в животе,
-нарастающая бледность кожных покровов с
развитием анемии,
-повышение температуры тела до высоких цифр (неправильный тип температурной кривой),
-длительность данного периода составляет 1,5-2 месяца,
-диагноз лейкоза устанавливается только у 15 % детей.
Слайд 11Период разгара:
1) интоксикационный (повышение температуры тела, общая слабость,
головная боль, снижение аппетита),
2) пролиферативный (увеличение периферических лимфатических узлов,
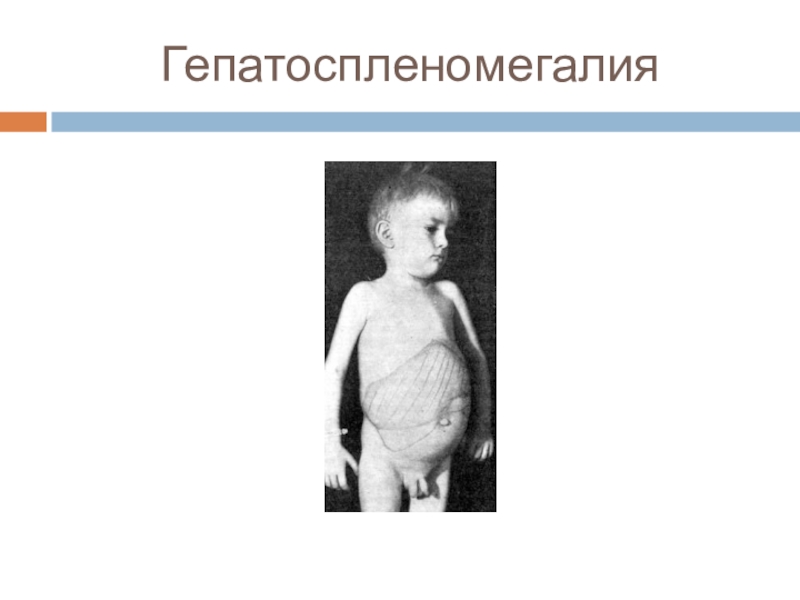
наиболее часто передне- и заднешейные, подчелюстные, реже – подмышечные, паховые от 0,5-1 до 6-8 см, образуют конгломераты – плотные, безболезненные), иногда увеличены лимфатические узлы средостения), гепатоспленомегалия, симптом Микулича – симметрическое опухание слезных и слюнных желез, вследствие пролиферации в них лимфатической ткани.
Слайд 12Генерализованное увеличение лимфатических узлов:
Слайд 14Период разгара (продолжение):
3) анемический (бледность кожных покровов, слизистых оболочек, ослабление
тонов сердца, систолический шум, вялость, слабость, головная боль),
4) геморрагический (кровоизлияния
на коже, слизистых оболочках, носовые кровотечения, кровотечения из желудочно-кишечного тракта в виде мелены),
5) осалгический (летучие боли в суставах ),
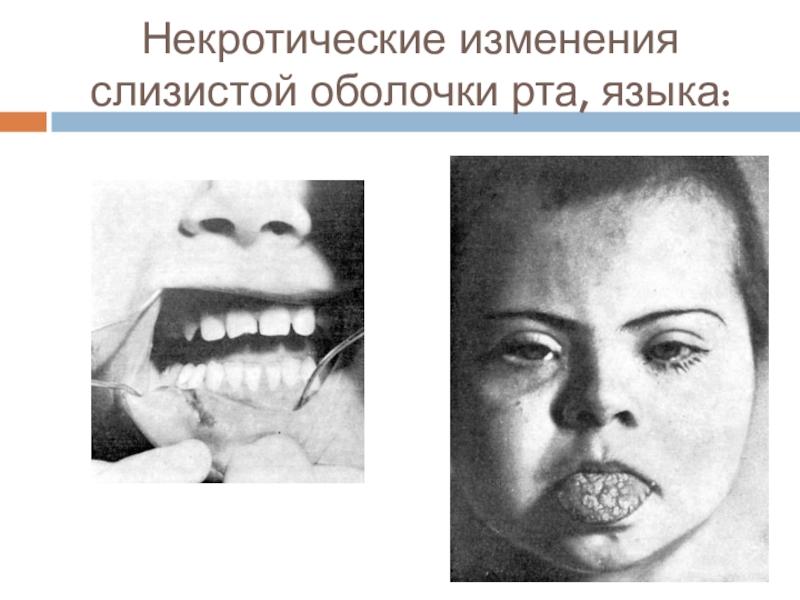
6) некротические поражения кожи, слизистых оболочек.
Слайд 15Некротические изменения слизистой оболочки рта, языка:
Слайд 16Нейролейкоз:
Метастазирование бластных клеток в ЦНС.
1) контактный путь – из
костей черепа и позвоночника на твердую мозговую оболочку, черепные и
спинно-мозговые нервы,
2) диапедезный – из переполненных сосудов мягкой оболочки в ликвор и в вещество мозга по околососудистым пространствам.
Слайд 17Формы нейролейкоза:
менингиальная (мозговые оболочки)
энцефалитическая (вещество мозга)
менингоэнцефалическая
поражение периферических
стволов
Слайд 18Диагностика лейкоза:
СМЖ - цитоз (бластные клетки), увеличение белка, +
р-ция Панди;
Кровь - анемия, тромбоцитопения (меньше 150х109/л), лейкопения-лейкоцитоз, ускоренная СОЭ
(40-60 мм/час).
Специфический признак - “лейкемический провал”
Костный мозг (миелограмма) - преобладания бластных клеток с резким угнетением нейтрофильного, эритроцитарного, тромбоцитарного ростков.
Слайд 19Ремисия лейкоза:
1) отсутствие клинических признаков - 1
мес.;
2) миелограмма: не более 5% бластных клеток, не более 30%
лимфоцитов;
3) восстановление соотношения эритроцитарного и гранулоцитарного ростков (1:3);
4) нормализация периферической крови:
- Нв не < 120 г/л,
- лейкоциты - не < 4х109/л,
- тромбоциты - > 100 тыс.,
- отсутствие бластов.
Слайд 20Рецидив лейкоза:
Рецидив - восстановление клинических, гематологических признаков лейкоза.
Виды:
-
ранний - до 6 мес. после поддерживающей терапии
* очень ранний
- до 18 мес. от начала заболевания
* поздний - после 6 мес. после поддерживающей терапии
Проявляется:
- медуллярными (костно-мозговые нарушения);
- экстрамедуллярными очагами (в почках, миокарде, печени, селезенке, нейролейкоз). У мальчиков - орхиты, эпидидимиты.
У девочек - поражение яичников.
Слайд 21Диагностика лейкоза:
1. Общий анализ крови + тромбоциты
+ СОЭ
2. Rо-графия ОГК, костей
3. УЗИ органов брюшной полости
4.
Биохимический анализ крови (глюкоза, белок, креатинин, мочевина, АЛТ, АСТ, ЩФ, К, Na)
5. Вирусологическое исследование (НВsАg, ВПГ,ЦМВ)
6. Люмбальная пункция - цитоз+белок, цитология, посев на стерильность, сахар
7. Стернальная пункция - иммунофенотипическое, цитохимическое, миелограмма, цитогенетическое исследование.