Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
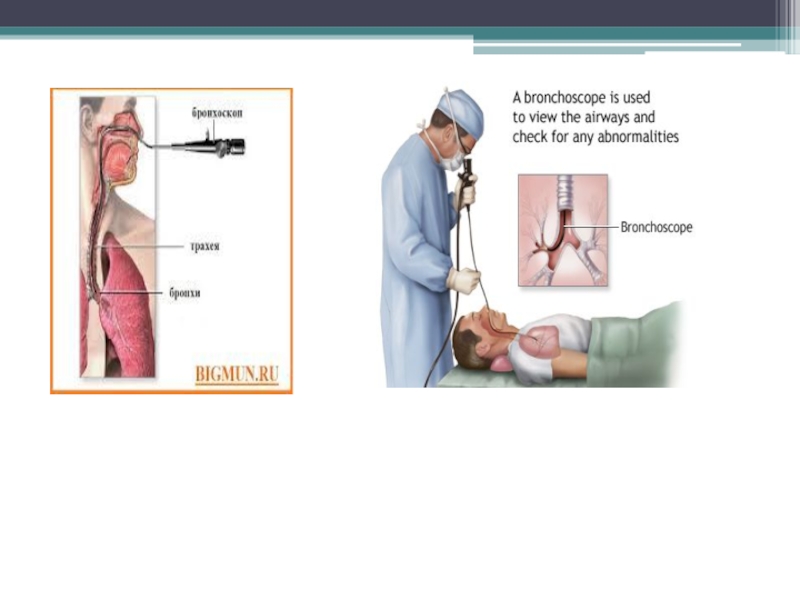
Эндоскопия
Содержание
- 1. Эндоскопия
- 2. БРОНХОСКОПИЯ Бронхоскопия (от греч. βρόγχος — дыхательное
- 3. Слайд 3
- 4. Показания к бронхоскопии:I. Показания к бронхоскопии, базирующиеся
- 5. II. Показания, базирующиеся на рентгенологических симптомах:Наличие признаков
- 6. Показания к лечебной бронхоскопии:Необходимость устранения обструкции бронхов
- 7. Показания к срочной бронхоскопии: Массивное легочное кровотечение.
- 8. Противопоказания к бронхоскопии:Абсолютные:непереносимость препаратов, применяемых для местной
- 9. Относительные:острое респираторное заболевание верхних дыхательных путей;
- 10. Положение больного при бронхоскопии
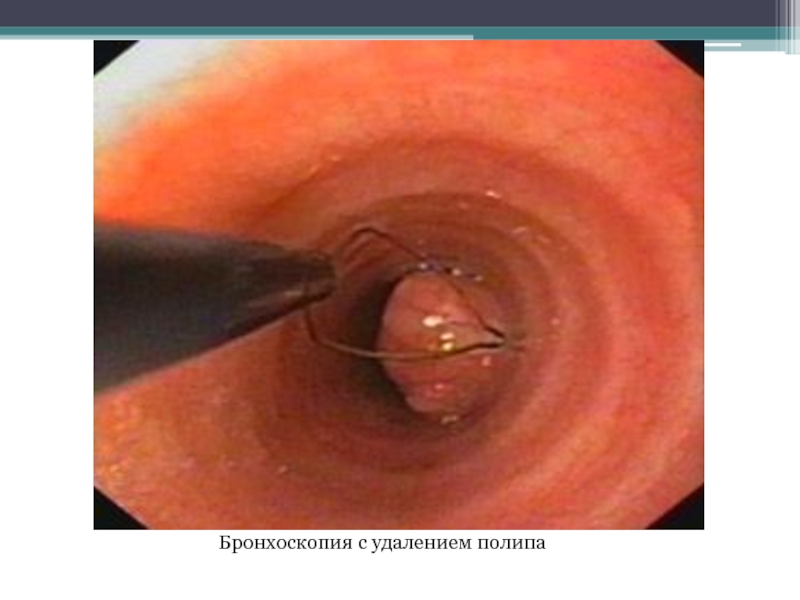
- 11. Бронхоскопия с удалением полипа
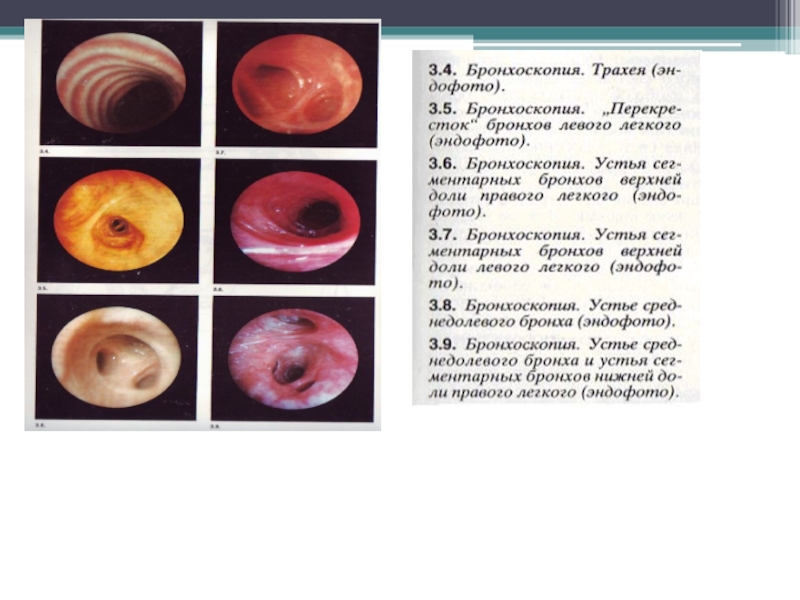
- 12. Правый главный бронх. Выраженный отек слизистой оболочки, суживающий устье верхнедолевого бронха
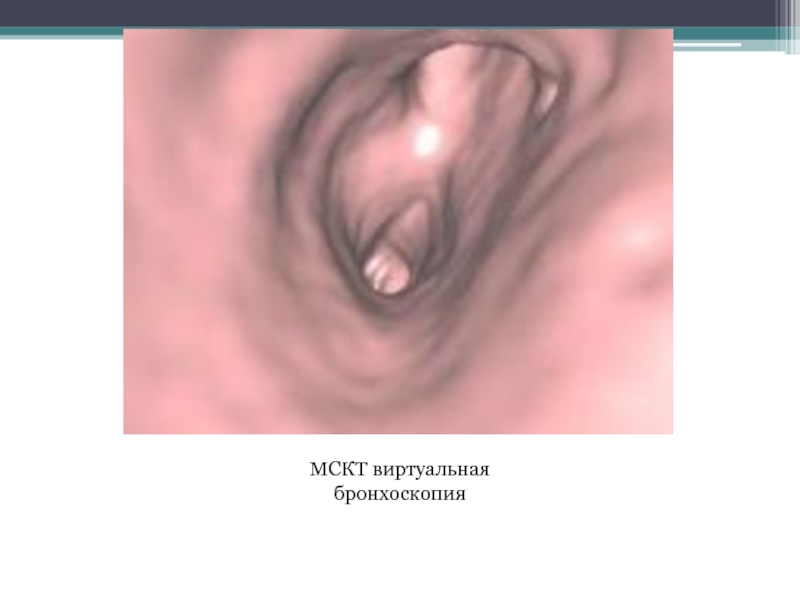
- 13. МСКТ виртуальная бронхоскопия
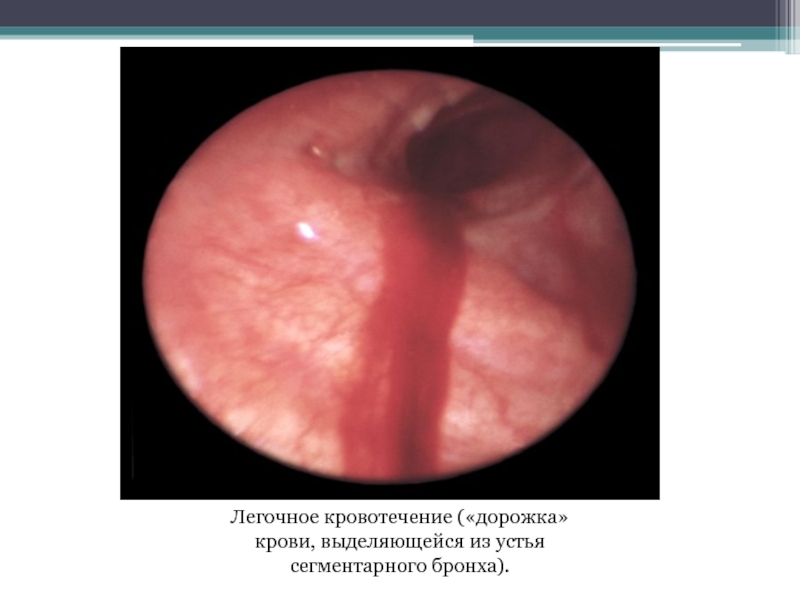
- 14. Легочное кровотечение («дорожка» крови, выделяющейся из устья сегментарного бронха).
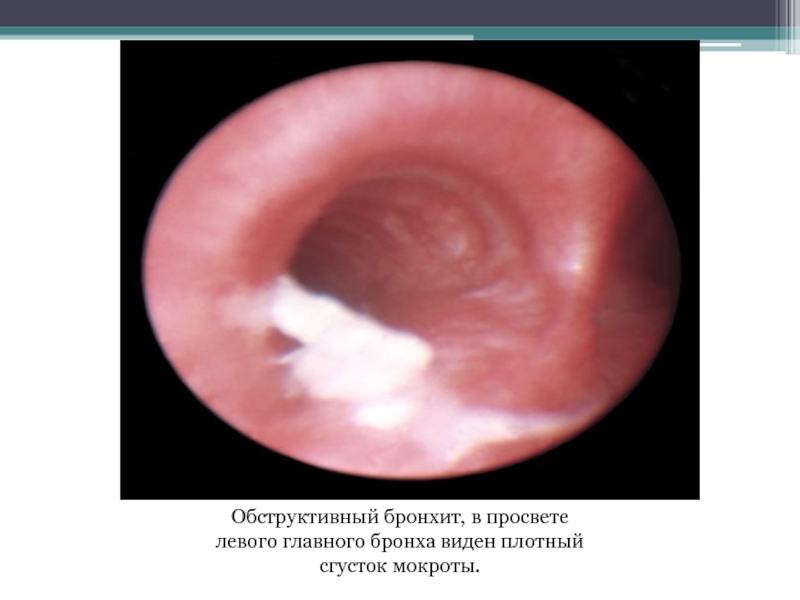
- 15. Обструктивный бронхит, в просвете левого главного бронха виден плотный сгусток мокроты.
- 16. Подготовка больного, премедикация и обезболивание:
- 17. Методика Больного интубируют
- 18. Слайд 18
- 19. Слайд 19
- 20. Осложнения:Осложнения могут быть связаны с :Наркозом, при
- 21. Осложнения связанные с самой процедурой бронхоскопии: кровотечения
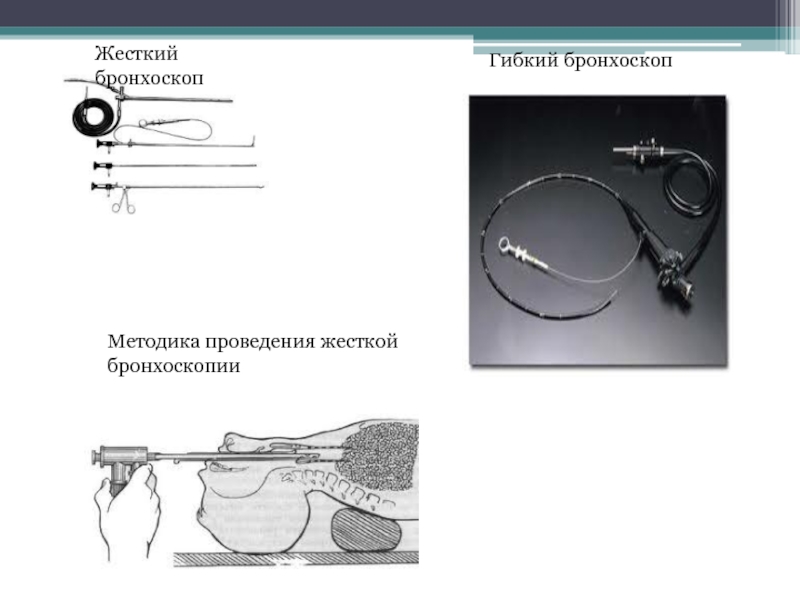
- 22. Жесткий бронхоскопГибкий бронхоскопМетодика проведения жесткой бронхоскопии
- 23. ТоракоскопияТоракоскопия — визуальное исследование поверхности легких и
- 24. Показания к торакоскопии: Диагностическая торакоскопия:1. Экссудативный
- 25. Оперативная торакоскопия: 1. Буллезная болезнь, осложненная
- 26. Противопоказания к торакоскопии: огнестрельные ранения высокоэнергетическими
- 27. Троакар, размер 11 мм и троакар, размер 6 мм
- 28. Общие положения: Положение больного: должно быть
- 29. Анестезиологическое пособие:общее обезболивание с искусственной вентиляцией легкихвозможно проведение диагностических операций под местным обезболиванием
- 30. Наложение пневмотораксаСуществует несколько способов создания пневмоторакса и
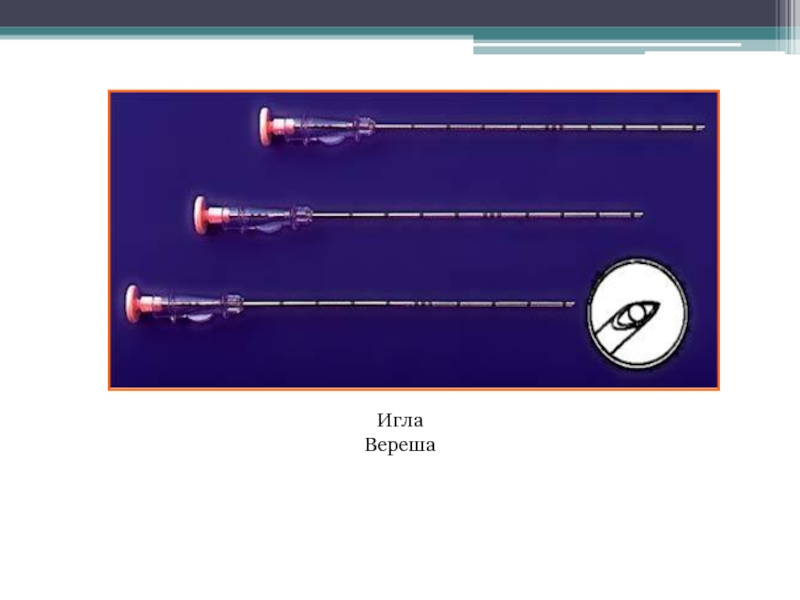
- 31. Игла Вереша
- 32. 2. Пункцию и инсуфляцию газа не
- 33. Слайд 33
- 34. Оперативная техника: Торакоскопию проводят ригидным торакоскопом с
- 35. Послеоперационный период:Активность больных восстанавливается после пробуждения. На
- 36. Осложнения:Осложнения разделяют на две группы: связанные с
- 37. Осложнения первой группы:дыхательная и сердечно-сосудистая недостаточность послеоперационное кровотечениераневая инфекциянеполный пневмостаз
- 38. Осложнения второй группы:ранение диафрагмы, перикарда, лёгкого и
- 39. МедиастиноскопияМедиастиноскопия — прямое визуальное исследование области грудной клетки между двумя легкими (средостения) через специальный инструмент (медиастиноскоп).
- 40. АппаратураМедиастиноскопия – хирургическая операция, для проведения которой
- 41. Свет проводится с помощью стекловолоконного световода. Кроме
- 42. Показания: Медиастиноскопия предназначена для биопсии паратрахеальных и
- 43. Диагностики поражения лимфатических узлов средостения и легочной
- 44. Противопоказания: Увеличение щитовидной железы IV-V степени;Выраженный синдром
- 45. Подготовка больного, премедикация и анестезия:Медиастиноскопию выполняют под
- 46. Методика: Применяют: классическую медиастиноскопию по Карленсу; Расширенная медиастиноскопия;Медиастиноплевроскопия.
- 47. Медиастиноскопия по Карленсу:Положение больного на спине с
- 48. Затем в раневой канал вводят указательный палец
- 49. Осматривают паратрахеальные области, зону бифуркации трахеи и
- 50. Расширенная медиастиноскопия:Вследствие измененной длинны и формы клинка
- 51. Слева от промежуточного бронходоступа биопсии бифуркационные лимфатические
- 52. В сформированный канал продвигают медиастиноскоп для осмотра
- 53. Медиастиноплевроскопия:1. Установив клинок медиастиноскопа справа от средней
- 54. Осложнения: При медиастиноскопии осложнения наблюдаются крайне редко.
- 55. Артроскопия:Артроскопия – это оперативное вмешательство на суставе,
- 56. Показания к артроскопии:Общие показания:Неясная клиника при повреждении
- 57. Специальные показания:Повреждение менисков - артроскопия даёт возможность
- 58. Повреждения и заболевание жирового тела - хроническая
- 59. Противопоказания к артроскопии:Невозможность проведения наркозаОстрые и хронические
- 60. Перечень артроскопических операций:Артроскопия коленного суставаДиагностическая санационная артроскопияРезекция
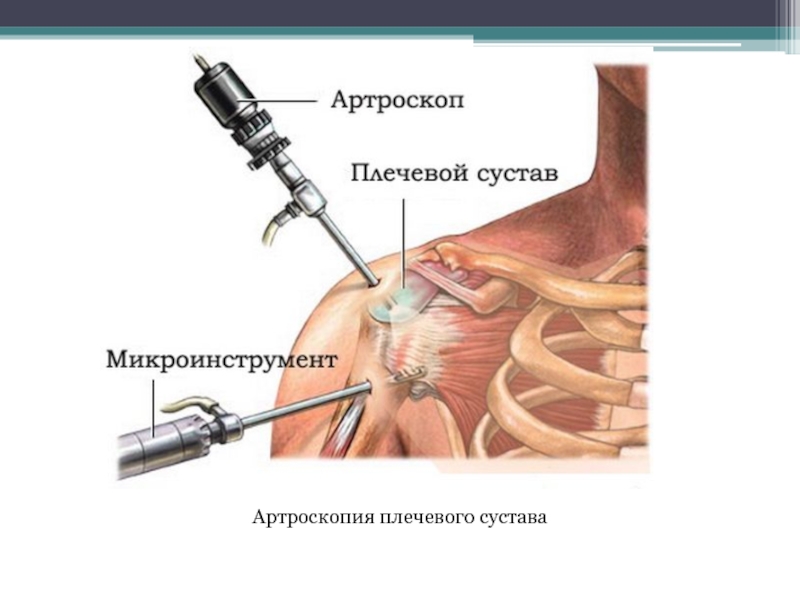
- 61. Артроскопия плечевого сустава
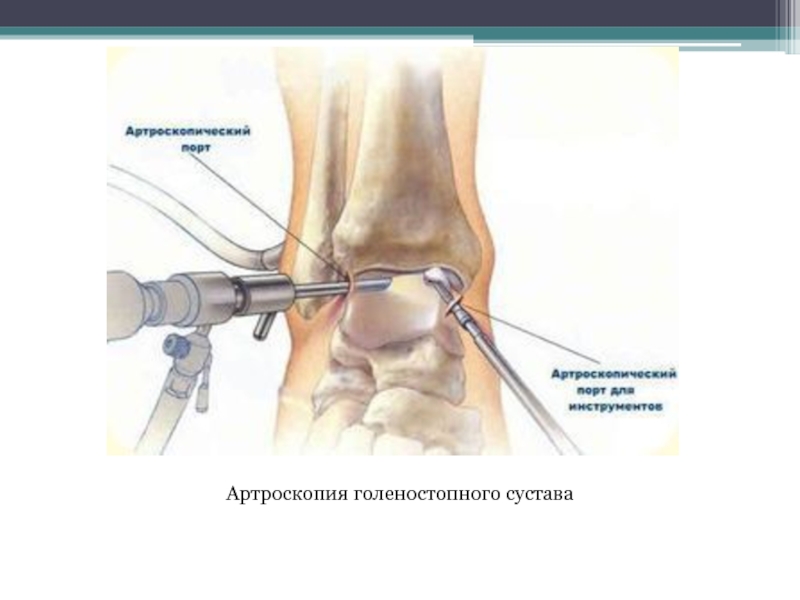
- 62. Артроскопия голеностопного сустава
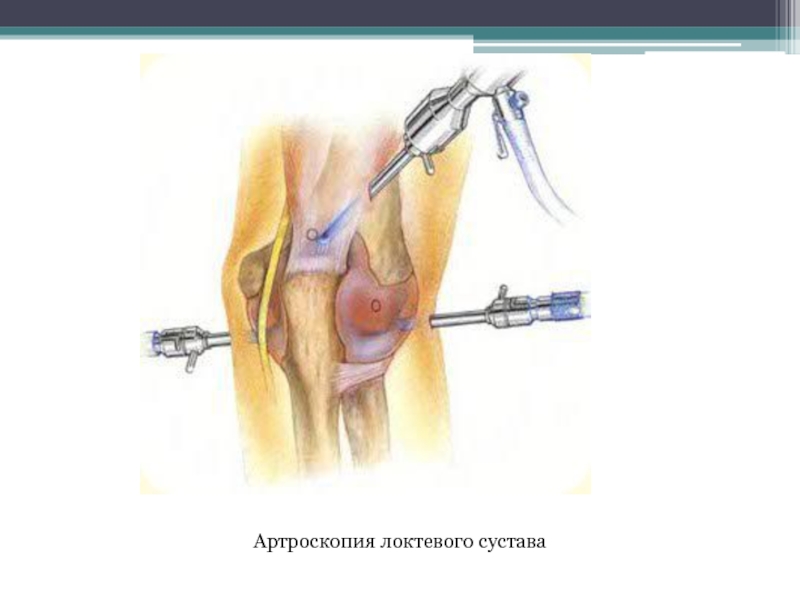
- 63. Артроскопия локтевого сустава
- 64. Артроскопия тазобедренного сустава
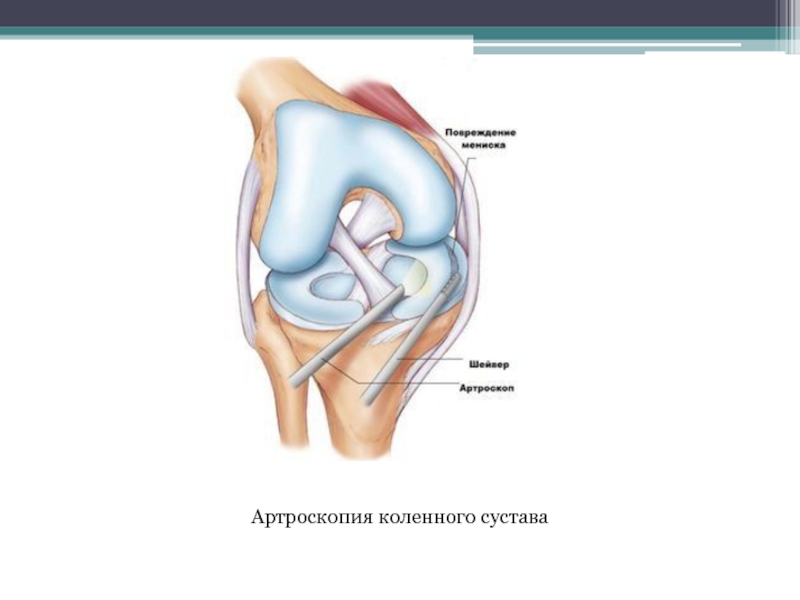
- 65. Артроскопия коленного сустава
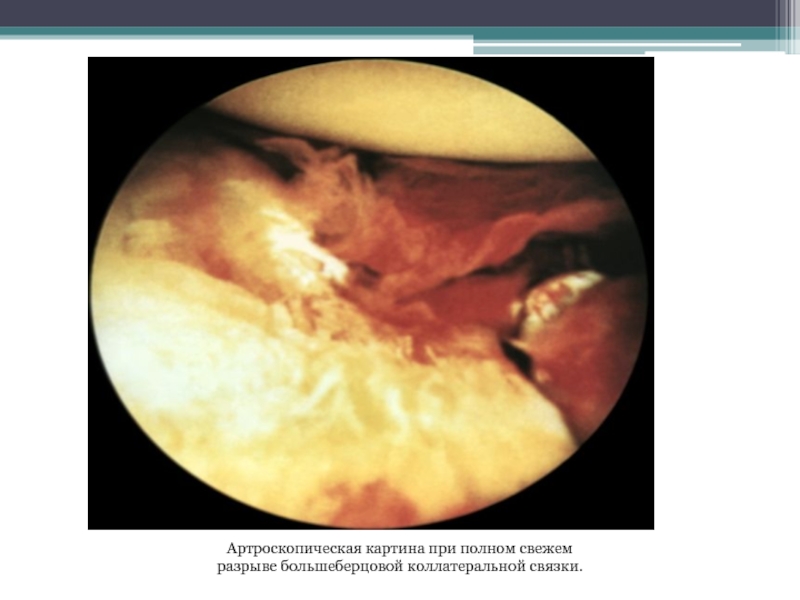
- 66. Артроскопическая картина при полном свежем разрыве большеберцовой коллатеральной связки.
- 67. Ангиоскопия:Ангиоскопия – метод исследования кровеносных сосудов, заключающийся
- 68. Показания и противопоказания к ангиоскопии:Показания: Любые нарушения кровоснабжения органов и тканей.Противопоказания:Непроходимость сосудовТяжёлые состояния больного
- 69. Тяжелые осложнения ангиоскопии:ТромбозЭмболия сосудовОстановка сердцаИшемия мозгаАнурия
- 70. Вентрикулоскопия Вентрикулоскопия (вентрикуло- + греч. skopeō рассматривать)
- 71. Показания к вентрикулоскопии:Окклюзионная гидроцефалия Арезорбтивная гидроцефалия Кистозные
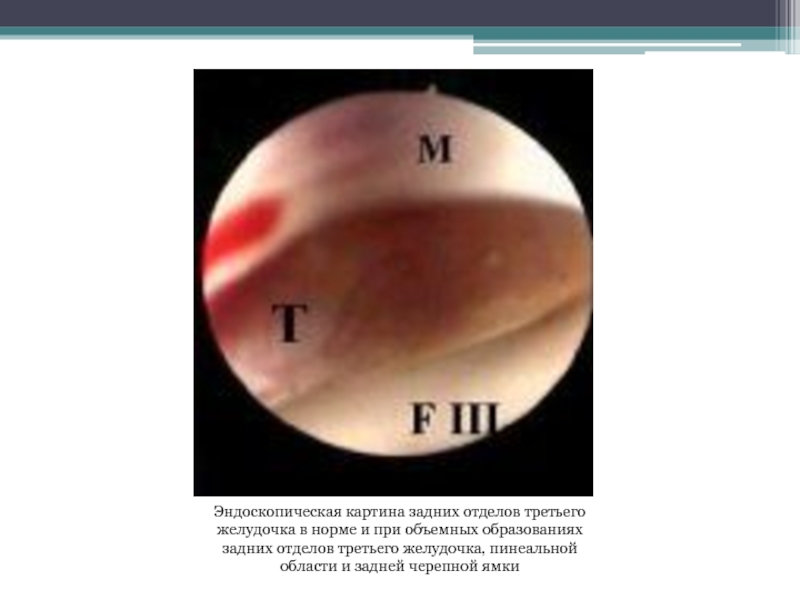
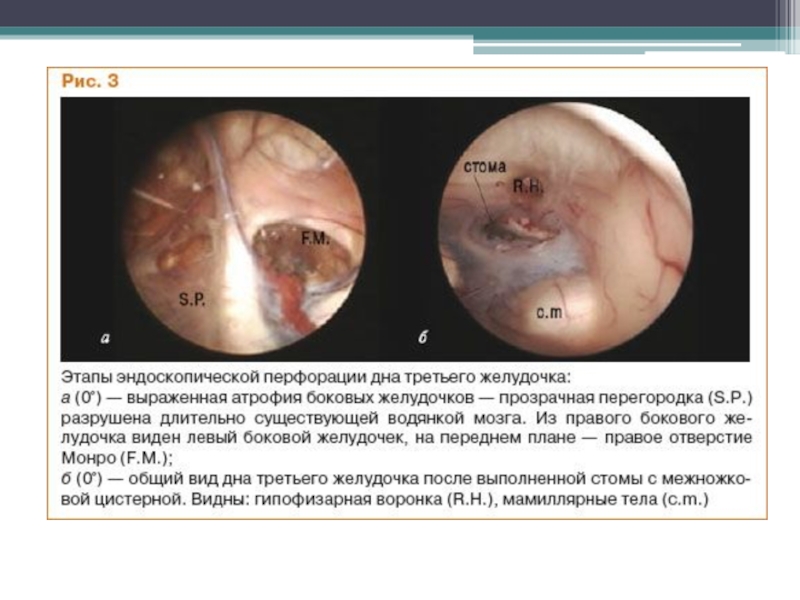
- 72. Эндоскопическая картина задних отделов третьего желудочка в
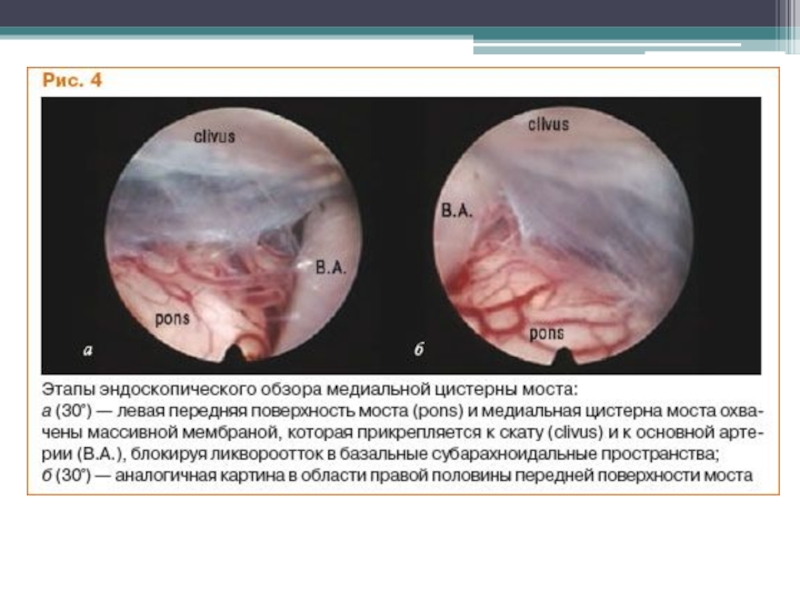
- 73. Слайд 73
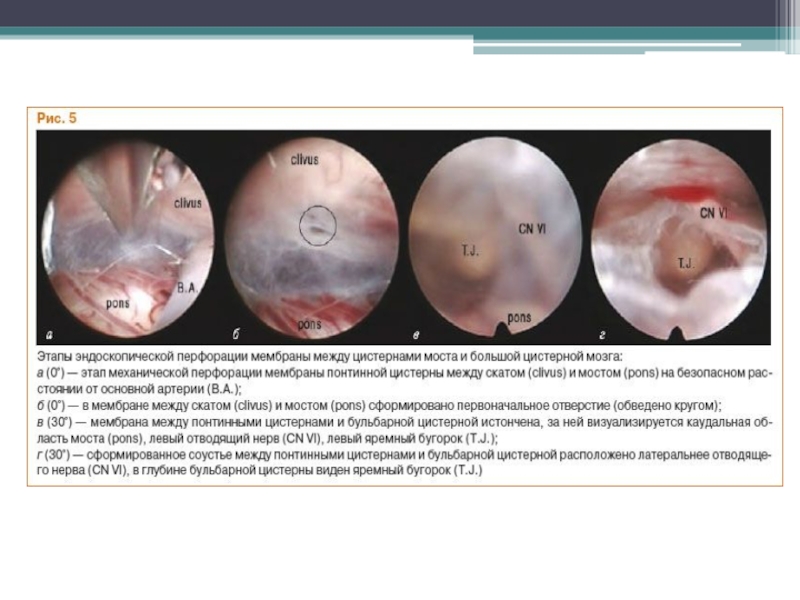
- 74. Слайд 74
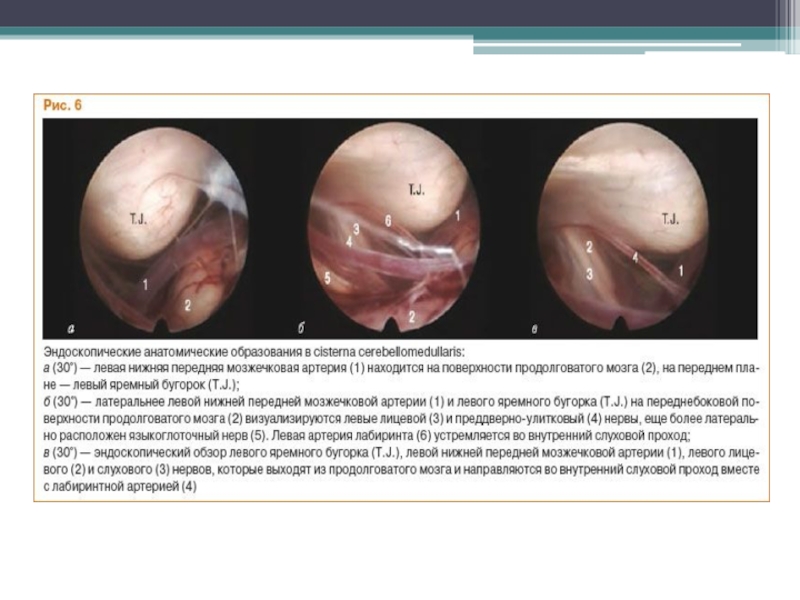
- 75. Слайд 75
- 76. Слайд 76
- 77. Спасибо за внимание!
- 78. Скачать презентанцию
Слайды и текст этой презентации
Слайд 4Показания к бронхоскопии:
I. Показания к бронхоскопии, базирующиеся на клинических симптомах:
Во
всех случаях, когда врач вынужден констатировать затяжной хронический воспалительный процесс
в легких. В этой ситуации он всегда вторичный, а заболевание, вызвавшее воспаление, локализуется, как правило, в бронхах.Немотивированный кашель (длительный кашель как единственный симптом болезни).
Неадекватный симптоматический кашель (сильный длительный кашель, который нельзя объяснить характером диагностированного патологического процесса).
Одышка, не адекватная объему поражения.
Кровохарканье и легочное кровотечение.
Резкие изменения количества мокроты за короткий промежуток времени (возможно препятствие в бронхах).
Бациллярность и олигобациллярность при отсутствии явно выраженного туберкулезного поражения легких (возможен туберкулез бронхов, бронхонодулярные свищи).
Необходимость бактериологического, цитогистологического исследования патологического материала из бронхов.
Слайд 5
II. Показания, базирующиеся на рентгенологических симптомах:
Наличие признаков нарушения бронхиальной проходимости:
уменьшение легкого или его части в объеме; наличие гиповентиляции; ателектазы;
вздутие легкого или его частей.Затяжная и хроническая пневмония (затяжное или хроническое воспаление чаще всего возникает на фоне другого заболевания).
Наличие теней невыясненной этиологии в прикорневых, средних отделах, а также в корне легкого и в средостении.
Быстрое изменение размеров внутрилегочной полости (при кавернозном туберкулезе или абсцессах).
Диссеминированные заболевания легких.
Туберкулез легких.
Плеврит неясной этиологии.
III. Бронхоскопия необходима во всех случаях перед хирургическим лечением.
Слайд 6Показания к лечебной бронхоскопии:
Необходимость устранения обструкции бронхов слизью, гноем, кровью,
инородными телами.
Остановка легочного кровотечения тампонадой долевого бронха.
Лечение гнойных
бронхитов. Удаление гноя из внутрилегочных полостей.
Лечение бронхоплевральных и бронхонодулярных свищей.
Лечение поствоспалительных стенозов трахеи бронхов.
Слайд 7Показания к срочной бронхоскопии:
Массивное легочное кровотечение.
Крупное инородное тело,
баллотирующее в трахее или бронхах.
Послеоперационный ателектаз и гиповентиляция легких.
Аспирация желудочного содержимого.
Астматический статус с обтурацией бронхов вязкой слизью.
Травма грудной клетки с повреждением трахеи и бронхов.
Термохимические повреждения дыхательных путей.
Слайд 8
Противопоказания к бронхоскопии:
Абсолютные:
непереносимость препаратов, применяемых для местной анестезии;
инфаркт миокарда,
перенесенный менее 6 мес. назад;
острый инсульт;
нарушение сердечного ритма
(выше III степени); гипертоническая болезнь с повышением диастолического давления более 100 мм рт. ст.;
легочно-сердечная и сердечно-сосудистая недостаточность III степени;
бронхиальная астма в фазе обострения, когда межприступный период составляет менее 3-х недель;
стеноз гортани и (или) трахеи II-III степени;
нервно-психические заболевания (эпилепсия, состояние после черепно-мозговой травмы, шизофрения);
болевой синдром в брюшной полости;
крайне тяжелое состояние больного, когда уточнение диагноза уже не может повлиять на лечебную тактику.
Слайд 9
Относительные:
острое респираторное заболевание верхних дыхательных путей;
ишемическая болезнь
сердца;
тяжелый сахарный диабет;
беременность (вторая половина);
хронический алкоголизм;
увеличение
щитовидной железы III степени; период менструального цикла.
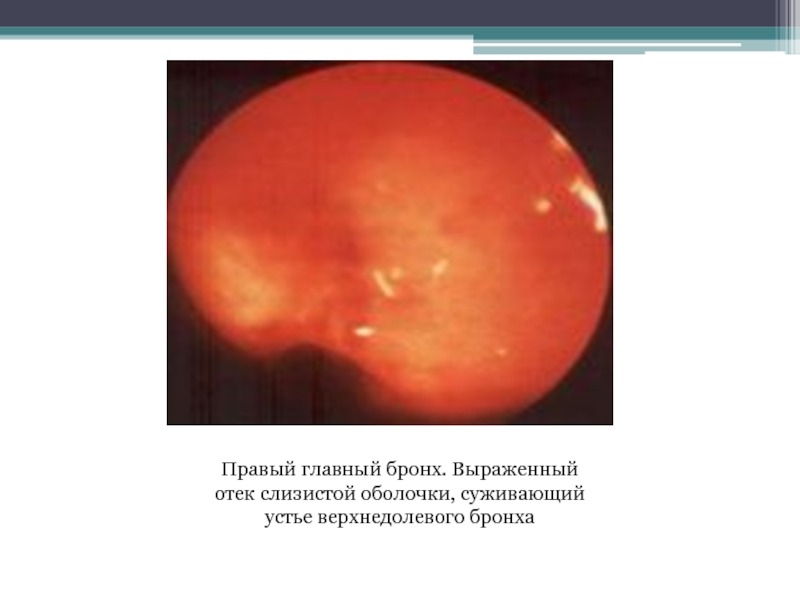
Слайд 12
Правый главный бронх. Выраженный отек слизистой оболочки, суживающий устье верхнедолевого
бронха
Слайд 16
Подготовка больного, премедикация и обезболивание:
Эндоскопическое
исследование выполняется натощак, чтобы избежать случайного заброса остатков пищи или
жидкости в дыхательные пути при рвотных движениях или кашле, поэтому последний прием пищи должен быть не позже 21 часа накануне исследования. В день исследования нельзя есть и не пить до процедуры.Для премедикации применяют холинолитические средства (атропин) и седативные препараты (седуксен, оксазепам и др.), которые назначают в первую очередь больным с неустойчивой нервной системой.
Для выполнения бронхоскопии необходимо применять наркоз, который у взрослых осуществляется преимущественно препаратами барбитурового ряда. Для кратковременной манипуляции можно использовать небарбитуровые анестетики (эпонтол, сомбровин). Обязательным условием безопасности интубации является тотальная миоплегия, которой добиваются применением деполяризующих миорелаксантов.
Для профилактики болей, возникающих в результате фибрилляции мышечных волокон перед их релаксацией, предварительно вводят небольшую дозу антидеполяризующего миорелаксанта (3-4 мг тубокурарина). Вентиляцию легких осуществляют через тубус бронхоскопа с помощью дыхательного мешка или инжекционного устройства.
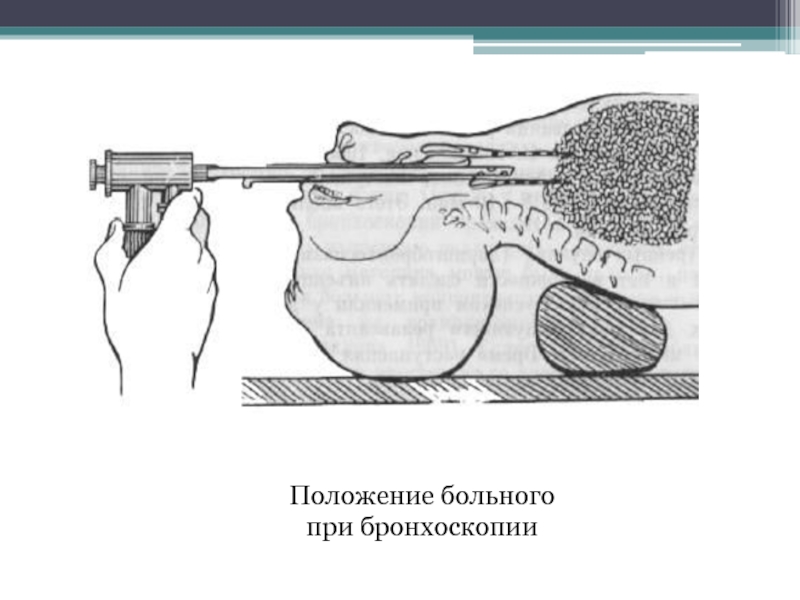
Слайд 17Методика
Больного интубируют в «улучшенном»
положении Джексона, держа бронхоскоп правой рукой, а пальцами левой открывая
больному рот и защищая зубы верхней челюсти. Тубус дыхательного бронхоскопа позволяет проводить интубацию трахеи у взрослых без применения ларингоскопа. Интубацию облегчают стандартные анатомические ориентиры – язычок мягкого неба, надгортанник, голосовые складки.
Непременным условием атравматичного введения бронхоскопа в трахею является его строгая ориентация по средней линии полости и проведение через голосовую щель в положении на боку, при котором конец инструмента раздвигает голосовые складки, не травмируя их. Осмотр начинается с трахеи, затем постепенно бронхоскоп вводят в бронхи, при этом для осмотра правого или левого бронха голову следует отклонять в противоположную сторону. Далее производят осмотр долевых, сегментарных и субсегментарых бронхов при необходимости.
Слайд 20Осложнения:
Осложнения могут быть связаны с :
Наркозом, при этом наблюдают нарушения
сердечного ритма, продленное апноэ, артериальная гипотония, аллергические реакции на препараты,
используемые для общей анестезии, ларингоспазм и бронхоспазм в связи с недостаточным обезболиванием, явления гипоксии различной степени;Инжекционной вентиляцией, которая может явиться причиной развития пневмоторакса и эмфиземы средостения у отдельных больных;
Осложнения связанные с местной анестезией: головокружение, тошнота и тахикардия, рвота и гипотония, обморок, психомоторное возбуждение, возникшее в результате токсического действия препаратов. При недостаточной анестезии голосовых складок, а так же слизистой оболочки трахеи и бронхов во время проведения в дыхательных пути бронхоскопа может развиться ларинго- и бронхоспазм;
Слайд 21
Осложнения связанные с самой процедурой бронхоскопии: кровотечения после биопсии, повреждение
стенки бронха и легочной ткани с развитием пневмоторакса или медиастинальной
эмфиземы, бронхоспазм, пневмония, аллергические реакции на вводимые в бронхи лекарственные препараты.Слайд 23Торакоскопия
Торакоскопия — визуальное исследование поверхности легких и плевральной полости через
специальный инструмент (торакоскоп). Торакоскоп также используют для удаления жидкости из
плевральной полости (плеврального выпота).Слайд 24Показания к торакоскопии:
Диагностическая торакоскопия:
1. Экссудативный плеврит неясной
этиологии
2. Интерстициальные заболевания легких
3. Рак лёгкого
4. Медиастинальные лимфоаденопатии
5. Злокачественные опухоли
средостения6. Перикардиты
Слайд 25Оперативная торакоскопия:
1. Буллезная болезнь, осложненная спонтанным пневмотораксом
2. Эмпиема плевры
3.
Бронхоэктатическая болезнь
4. Периферические доброкачественные опухоли легких
5. Солидарные легочные метастазы
6. Периферический
рак легкого Т1N07. Доброкачественные опухоли средостения
8. Операции на вегетативной нервной системе
9. Травмы и ранения грудной клетки
10. Доброкачественные заболевания пищевода
11. Эхинококкоз лёгкого
12. Рак молочной железы (парастернальная лимфоаденэктомия)
Слайд 26 Противопоказания к торакоскопии:
огнестрельные ранения высокоэнергетическими и специальными ранящими
снарядами
обширные раны грудной клетки с открытым пневмотораксом и массивным повреждением
мягких тканей.Слайд 28Общие положения:
Положение больного:
должно быть физиологичным и
в то же время не ограничивать действий хирурга при выполнении
вмешательстваболее щадящая укладка больного - полубоковое положение на высоком клинообразном валике- здоровое лёгкое подвергается меньшему сдавлению, а пространство на стороне операции достаточно для проведения торакоскопии.
Иногда возникает необходимость в наклоне операционного стола в ту или иную сторону, поэтому больной должен быть надежно фиксирован
Слайд 29Анестезиологическое пособие:
общее обезболивание с искусственной вентиляцией легких
возможно проведение диагностических операций
под местным обезболиванием
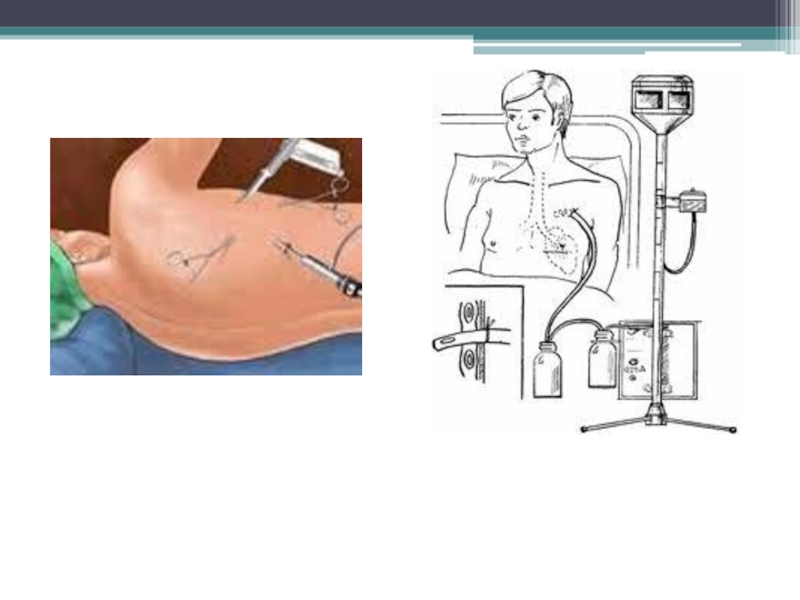
Слайд 30Наложение пневмоторакса
Существует несколько способов создания пневмоторакса и введения торакопортов:
1. Плевральную
полость пунктируют иглой Вереша в 5-7 межреберье по среднеаксиллярной линии.
Убедившись в правильном положении иглы (засасывание воздуха в просвет канюли), инсуффлируют 200-300 см3 газа. Затем в плевральную полость в месте пункции вводят торакопорт для торакоскопа.Слайд 32
2. Пункцию и инсуфляцию газа не производят, а сразу,
после небольшого (1 см) разреза кожи, торакопортом проникают в плевральнкую
полость.3. Производят разрез кожи, тупо разводят межреберные мышцы, в плевральную полость проникают пальцем и, убедившись в отсутствии спаечного процесса или облитерации плевральной полости, вводят торакопорт.
4. Выполняют миниторакотомию в 4 или 5 межреберье по переднеаксилярной линии протяженностью 3-4 см. Через созданное отверстие вводят инструменты (в том числе и общехирургические), а в конце операции через него же удаляют препарат.
Слайд 34Оперативная техника:
Торакоскопию проводят ригидным торакоскопом с 0° или 30°
оптикой.
Последовательно осматривают лёгкое, висцеральную и париетальную плевру, диафрагму, органы средостения.
Обращают внимание на наличие выпота, высыпаний на плевре, патологических образований в средостении.После окончания операции легкое под контролем зрения раздувают. Плевральную полость дренируют одной или двумя трубками, которые устанавливают в точках расположения верхнего и нижнего торакопортов.
Слайд 35Послеоперационный период:
Активность больных восстанавливается после пробуждения.
На первые сутки после
операции проводят контрольную рентгенографию плевральной полости.
По показаниям вводят ненаркотические
аналгетики. Дренажи обычно извлекают на 2-3 сутки после операции. Показанием к их удалению служат восстановление пневмостаза и прекращение экссудации (менее 100 мл в сутки).
Слайд 36Осложнения:
Осложнения разделяют на две группы:
связанные с техникой выполнения операции
- аналогичные тем, что возникают в "открытой" хирургии
специфичные только для
торакоскопииСлайд 37Осложнения первой группы:
дыхательная и сердечно-сосудистая недостаточность
послеоперационное кровотечение
раневая инфекция
неполный пневмостаз
Слайд 38Осложнения второй группы:
ранение диафрагмы, перикарда, лёгкого и межрёберных сосудов при
введении торакопортов
неконтролируемое кровотечение
смещение средостения, связанное с напряженным пневмотораксом
межреберная невралгия
имплантация опухолевых
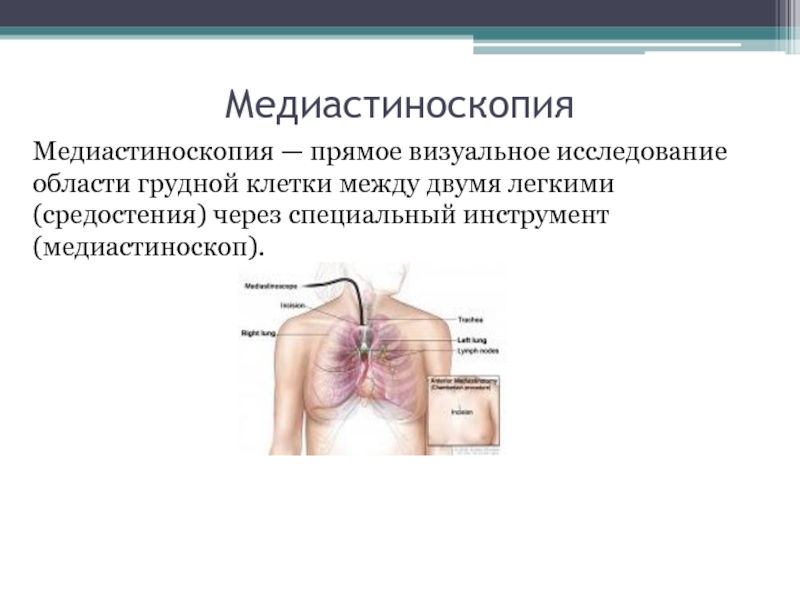
клеток в точках введения торакопортов Слайд 39Медиастиноскопия
Медиастиноскопия — прямое визуальное исследование области грудной клетки между двумя
легкими (средостения) через специальный инструмент (медиастиноскоп).
Слайд 40Аппаратура
Медиастиноскопия – хирургическая операция, для проведения которой необходим набор хирургического
инструментария (скальпель, кровоостанавливающие зажимы, пинцеты, тупферы, крючки и т.д.).
В связи с опасностью развития кровотечения требуется достаточное количество салфеток и тампонов в виде длинной ленты из гемостатической марли. Осмотр органов переднего средостения производят с помощью медиастиноскопа. Слайд 41Свет проводится с помощью стекловолоконного световода. Кроме того, имеется вмонтированный
аспиратор, позволяющий удалять из раны кровь, не закрывая поля зрения.
Для расширенной медиастиноскопии используют медиастиноскоп с длинным клинком (до 250 мм) в форме усеченного конуса. В связи с возможностью ранения крупных сосудов во время медиастиноскопии следует быть готовым к выполнению срочной торакотомии или медиастинотомии.Слайд 42Показания:
Медиастиноскопия предназначена для биопсии паратрахеальных и бифуркационных лимфатических узлов
средостения, а при расширенном варианте – и для биопсии бронхопульмональных
лимфатических узлов и легочной ткани с целью:Верификации причин внутригрудных аденопатий
Выявления метастазов рака легкого в этих же лимфатических узлах для уточнения стадии рака легкого
Слайд 43
Диагностики поражения лимфатических узлов средостения и легочной ткани при диссеминированных
легочных процессах.
Можно производить удаления паратрахеальных кист, кистоподобных образований, небольших тимом.
Показанием
к расширенной медиастиноскопии служит также рак верхней и средней, а иногда нижней трети пищевода.Слайд 44Противопоказания:
Увеличение щитовидной железы IV-V степени;
Выраженный синдром верхней полой вены
из-за опасности развития массивного венозного кровотечения из расширенных вен.
Слайд 45Подготовка больного, премедикация и анестезия:
Медиастиноскопию выполняют под общим обезболиванием с
использованием невзрывоопасного наркотика, позволяющего применять диатермокоагуляцию.
Подготовка больных
и премедикация не отличается от таковых при внутригрудных хирургических операциях.Слайд 46Методика:
Применяют:
классическую медиастиноскопию по Карленсу;
Расширенная медиастиноскопия;
Медиастиноплевроскопия.
Слайд 47Медиастиноскопия по Карленсу:
Положение больного на спине с валиком под плечами.
Непосредственно над яремной вырезкой (первый анатомический ориентир) в нижней трети
шеи в поперечном направлении производят кожный разрез. Платизму вместе с грудино-подъязычными мышцами тупо раздвигают по белой линии шеи, лишь изредка применяя режущие инструменты. После обязательного рассечения претрахеальной фасции обнажают трахею (второй анатомический ориентир).Слайд 48
Затем в раневой канал вводят указательный палец так, чтобы тыльной
стороной он скользил по передней поверхности трахеи, а биение крупных
сосудов ощущалось ладонной поверхностью ногтевой фаланги. Касательными движениями пальца расслаивают паратрахеальную клетчатку и одновременно с пальпацией окружающих тканей создают ход для введения медиастиноскопа.Его клинок продвигают вдоль трахеи, ориентируясь на ее хорошо видимые кольца. Исчезновение из поля зрения трахеальных колец при правильном направлении медиастиноскопа свидетельствует о том, что он достиг бифуркации трахеи. (третий анатомический ориентир).
Слайд 49Осматривают паратрахеальные области, зону бифуркации трахеи и начальные области главных
бронхов. При этом особая осторожность требуется при выполнении манипуляций слева
из-за интимного прилежания возвратного нерва к левому главному бронху. Обнаруженные лимфатические узлы удаляют целиком и обязательно из разных регионов. Экспирацию узлов производят как справа, так и слева, что особенно важно для диагностики контралатерального метастазирования рака легкого. По окончании медиастиноскопии рану зашивают наглухо.Слайд 50Расширенная медиастиноскопия:
Вследствие измененной длинны и формы клинка медиастиноскопа оказалось возможным,
используя специальные приемы, исследовать не только центральное средостение, но и
корни обоих легких. Для осмотра правого легкого медиастиноскоп устанавливают на передней поверхности правого главного бронха, диссектором отслаивают заднюю полуокружность междолевого ствола легочной артерии от передней части промежуточного бронха и в образованный канал продвигают клинок бронхоскопа.Слайд 51Слева от промежуточного бронходоступа биопсии бифуркационные лимфатические узлы, а справа
– бронхопульмональные, залегающие под верхнедолевым бронхом.
Для осмотра корня левого
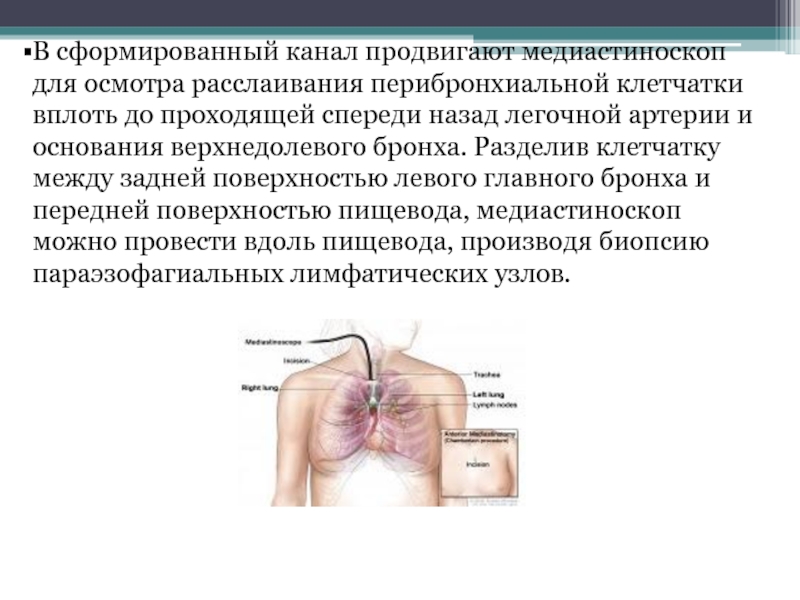
легкого клинок медиастиноскопа устанавливают на передней полуокружности левого главного бронха, диссектором расслаивают перибронхиальную клетчатку и спереди от бронха отделяют заднюю полуокружность левой легочной артерии, справа – перикард, слева – внутреннюю окружность нисходящей аорты. Слайд 52В сформированный канал продвигают медиастиноскоп для осмотра расслаивания перибронхиальной клетчатки
вплоть до проходящей спереди назад легочной артерии и основания верхнедолевого
бронха. Разделив клетчатку между задней поверхностью левого главного бронха и передней поверхностью пищевода, медиастиноскоп можно провести вдоль пищевода, производя биопсию параэзофагиальных лимфатических узлов.Слайд 53Медиастиноплевроскопия:
1. Установив клинок медиастиноскопа справа от средней трети трахеи и
разделив диссектором клетчатку вплоть до обнажения медиастинальной плевры, ее перфорируют,
проникая при отсутствии сращений в плевральную полость. Становится возможной биопсия легочной ткани и лимфатических узлов корня легкого.2. Острыми кусачками откусывают легочную ткань, а для гемостаза и аэростата коагулируют раневую поверхность.
3.Через канал медиастиноскопа в плевральную полость вводят дренаж, который извлекают после наложения швов на поверхностные ткани раневого канала и раздувания анестезиологом легкого.
4. Для плевроскопии слева клинок медиастиноскопа из зоны средней трети трахеи проводят между общей сонной и подключичной артериями, предварительно сформировав канал в рыхлой клетчатке средостения. Осмотру и биопсии доступны верхняя доля и VI сегмент.
Слайд 54Осложнения:
При медиастиноскопии осложнения наблюдаются крайне редко.
Самыми основными являются:
Повреждение
возвратного нерва
Кровотечение из легочной артерии
Повреждение перикарда
Ранение плевры, что приводит к
пневмотораксуНагноение раны, медиастинит
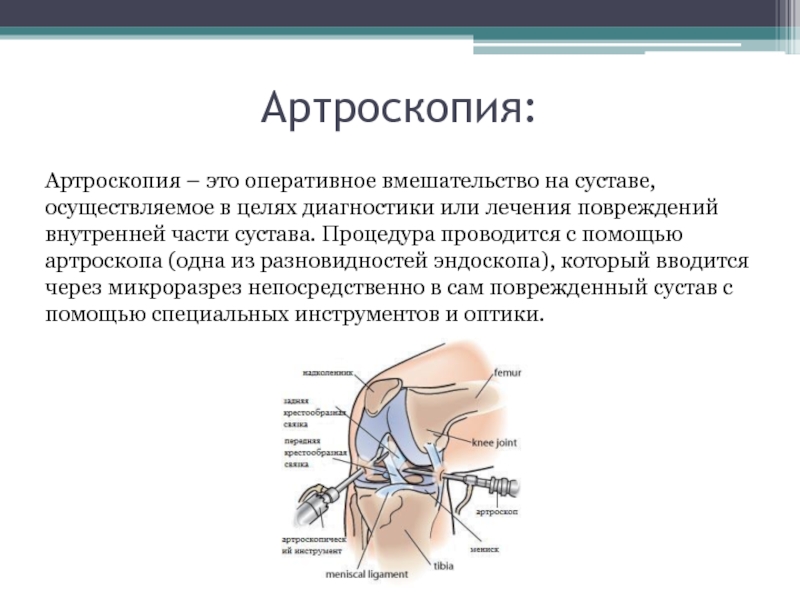
Слайд 55Артроскопия:
Артроскопия – это оперативное вмешательство на суставе, осуществляемое в целях
диагностики или лечения повреждений внутренней части сустава. Процедура проводится с
помощью артроскопа (одна из разновидностей эндоскопа), который вводится через микроразрез непосредственно в сам поврежденный сустав с помощью специальных инструментов и оптики.Слайд 56Показания к артроскопии:
Общие показания:
Неясная клиника при повреждении или заболевании сустава,
которая не может в достаточной степени быть уточнена с помощью
клинических и параклинических способов исследования, в том числе артрографии.Неясные жалобы после ранее выполненных оперативных вмешательств
Объективная оценка и контроль эффективности ряда оперативных вмешательств.
Слайд 57Специальные показания:
Повреждение менисков - артроскопия даёт возможность точно установить локализацию
повреждения, его характер и определить необходимость хирургического вмешательства. При этом
деформирующий артроз развивается значительно реже и медленнее прогрессирует.Повреждение связок - неоднократно при артроскопии обнаруживается повреждение крестообразных связок при "стабильном колене", и наоборот-целостность связок при передней или задней нестабильности коленного сустава. Артроскопия даёт возможность выбрать оптимальную тактику оперативного вмешательства.
Повреждение и заболевания синовиальной оболочки - часто сопровождаются повреждением большеберцовой коллатеральной связки. В этом случае артроскопия позволяет определить объём вне- или внутрисуставного хирургического вмешательства
Повреждение и заболевание суставного хряща - 20-25% всех повреждений коленного сустава. Они часто становятся причиной развития деформирующего артроза.
Повреждение и заболевание суставного хряща чаще локализуется в надколенно - бедренном отделе коленного сустава - области, где диагностика наиболее трудна. Артроскопия играет решающую роль в диагностике и выборе. лечения при ранней стадии асептического некроза мыщелков бедра.
Слайд 58Повреждения и заболевание жирового тела - хроническая гиперплазия жирового тела
(болезнь Hoffa) чаще наблюдается у спортсменов с большими нагрузками на
коленный сустав, в последнее время часто наблюдается у молодых женщин, из - за гормональных нарушений.Деформирующий артроз - артроскопия даёт чёткие представления об изменённом суставе, при этом в основном поражается медиальный мыщелок кости. Оперативным путём удаляются патологически изменённые внутрисуставные ткани с последующим созданием оптимальных условий для предупреждения прогрессирования заболевания.
Ревматоидный артрит - неравномерность изменений различных зон сустава и неоднородность поражений в зависимости от его фазы.
Сужение щели сустава, изъеденность суставных поверхностей, ворсинчатое разрастание синовиальной оболочки. При помощи специального приспособления вводимого через троакар проводится нивелирование пораженных поверхностей и удаление синовиальной оболочки.
Слайд 59Противопоказания к артроскопии:
Невозможность проведения наркоза
Острые и хронические инфекционные заболевания, а
также ранее перенесённые инфекционные заболевания сустава. Во время обострения ревматоидного
артрита."Фиброзный" анкилоз, контрактура сустава, спаечный процесс. Артроскопия коленного сустава возможна при наличии в нём сгибательных движений с амплитудой минимум 60°.
Слайд 60Перечень артроскопических операций:
Артроскопия коленного сустава
Диагностическая санационная артроскопия
Резекция медиального и латерального
менисков
Резекция кисты менисков
Шов медиального и латерального менисков
Удаление свободных хондромных тел
Пластика
передней крестообразной связкиПластика задней крестообразной связки
Аутохондропластика
Операции при привычном вывихе надколенника (латеральный релиз и медиальная капсулография, операция по Ямамото)
Слайд 67Ангиоскопия:
Ангиоскопия – метод исследования кровеносных сосудов, заключающийся в осмотре внутренней
поверхности сосудистой стенки с помощью специального эндоскопа.
Внутренняя поверхность вскрытых подключичной и подмышечной вен и их притоков: стрелками указаны клапаны.Слайд 68Показания и противопоказания к ангиоскопии:
Показания:
Любые нарушения кровоснабжения органов и
тканей.
Противопоказания:
Непроходимость сосудов
Тяжёлые состояния больного
Слайд 70Вентрикулоскопия
Вентрикулоскопия (вентрикуло- + греч. skopeō рассматривать) — метод исследования
желудочков головного мозга (боковых и третьего) путем осмотра их полости
с помощью вентрикулоскопа.Слайд 71Показания к вентрикулоскопии:
Окклюзионная гидроцефалия
Арезорбтивная гидроцефалия
Кистозные новообразования III желудочка
низкой плотности (внутрижелудочковые опухоли, паразитарные и коллоидные кисты).
Кистозные новообразования боковых
желудочков низкой плотности (внутрижелудочковые опухоли, паразитарные и коллоидные кисты).Внутрижелудочковые кровоизлияния с окклюзией ликворопроводящих путей.
Гнойный вентрикулит с окклюзией ликворопроводящих путей.
Противопоказания к вентрикулоскопии:
тяжёлое общее состояние больного
обострение хронических заболеваний