Слайд 1Главная
Иркутский Государственный Медицинский Университет
Кафедра Общей хирургии с курсом урологии
КРИТИЧЕСКИЕ НАРУШЕНИЯ
РЕГИОНАРНОГО КРОВООБРАЩЕНИЯ.
ОМЕРТВЕНИЕ ТКАНЕЙ
Мультимедийное учебное пособие
для внеаудиторной работы студентов медицинских
вузов
Под общей редакцией профессора Белобородова В.А.
Коллектив авторов
Иркутск, 2010
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Слайд 2Коллектив авторов
Редактор серии:
Заведующий кафедрой Общей хирургии с курсом урологии, доктор
медицинских наук, профессор Белобородов Владимир Анатольевич
Составители:
Заведующий кафедрой Общей хирургии с
курсом урологии, доктор медицинских наук, профессор Белобородов Владимир Анатольевич
Ассистент кафедры Общей хирургии с курсом
урологии, кандидат медицинских наук
Цмайло Виктор Марьянович
Слайд 3Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Введение
Более 300 заболеваний и синдромов, основой
которых является пролонгированное во времени нарушение регионарного кровообращения, осложняются образованием
трофических язв нижних конечностей вплоть до полной гибели тканей-некроза.
Врожденные и приобретенные заболевания сосудов, последствия травм, инфекций, общие заболевания и другие факторы широко распространены, их нередко очень сложно систематизировать ввиду огромного числа состояний, приводящих к развитию язвенного дефекта.
С.И. Спасокукоцкий писал в начале прошлого века «Язвы голени представляют истинный крест хирургов по своему громадному упорству и трудности излечения».
Однако и по сей день эта проблема не потеряла своей актуальности.
Слайд 4Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Терминология
Пролежень (decubitus- декубитальная язва) –
хроническая язва мягких тканей, возникающая у больных с нарушением чувствительности
вследствие сдавления, трения или смещения кожи либо в результате сочетания этих факторов
Язва (ulcus) – дефект кожи или слизистой оболочки, для которого характерно хроническое течение без склонности к спонтанному заживлению либо периодическое рецидивирование
Некроз (от греч. nekros – мертвый) – местная гибель клеток, тканей или органов, развивающаяся в живом организме. В отдельных случаях это естественный процесс, однако чаще всего некроз тканей является следствием воздействия на них внешних факторов или как исход различных патологических процессов
Слайд 5Внешние факторы
механические (размозжение, раздробление, раздавливание)
физико-химические (высокие
и низкие температуры, химические вещества)
радиационные излучения
токсические
вещества (токсины бактерий)
Патологические процессы
Главной причиной гибели клеток в этом случае является нарушение
питание тканей, связанное с нарушением в них кровообращения
нарушение работы сердца
патологическими изменениями в кровеносных сосудах ( спазм,
облитерация просвета, тормбоз, сдавление извне)
нарушение химизма крови
назад
Слайд 6Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Эпидемиология
Пролежни возникают от 2,7
до 29% госпитализированных больных, достигая 40-60% у пациентов, перенёсших позвоночно-спинномозговую
травму.
В медико-профилактических учреждениях Англии пролежни образуются у 15-20% пациентов. Организация качественного ухода, которым занимаются специально обученные сиделки, позволяет снизить частоту этого осложнения до 8%.
При развитии пролежневых язв увеличивается продолжительность госпитализации, появляется потребность в дополнительных перевязочных и лекарственных средствах, инструментарии, оборудовании, в ряде случаев хирургическое лечение.
Помимо экономических затрат это тяжелые физические и моральные страдания, испытываемые пациентом, возникновение инфекционных осложнений и неизменно высокая летальность от 21 до 88%
Далее
Назад
Слайд 7Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Эпидемиология
Далее
Среди многочисленных гнойно-некротических заболеваний
нижних конечностей трофические язвы занимают особое положение ввиду их широкого
распространения и сложности лечения.
В странах Европы и Северной Америки только венозными язвами нижних конечностей страдают 0,8-1,5% населения, а в возрасте старше 65 лет частота достигает 3,6%. Затраты, связанные с лечением язв, составляют 1-2% бюджета здравоохранения этих государств. Упорное, длительное течение заболевания, развитие осложнений часто приводит к утрате трудоспособности. Инвалидность устанавливают у 10-67% больных с язвами нижних конечностей.
О формировании язвы следует говорить в том случае, если кожный дефект не заживает в течение шести недель и более. Язвы более чем в 95% случаев расположены на нижних конечностях. Их появление на верхних конечностях, туловище и голове возникает значительно реже и обычно не связано с каким-либо сосудистым заболеванием.
Слайд 8Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Этиология и патогенез
Наиболее
часто пролежни встречают у длительно обездвиженных
больных, после перенесенной травмы,
с онкологической и неврологической
патологией, у лиц пожилого возраста с тяжелыми терапевтической
патологией, а также у больных, длительно находящихся на лечении в
ПИТиР. Факторы риска развития пролежней могут быть обратимыми и
необратимыми, внутренними и внешними.
Язвы, образующиеся в результате пролежней, - это участки некроза тканей, возникающие у ослабленных лиц в результате компрессии собственным телом мягких тканей, непосредственно прилегающих к костным выступам. Продолжительное воздействие непрерывного давления приводит к ишемии тканей. Экспериментально и клинически установлено, что давление в 70 мм рт ст., оказываемое на ткани в течение двух часов и более, приводит к необратимым изменениям в тканях. Вместе с тем при периодическом действии давления даже большей силы поражение тканей бывает минимальным.
Совокупное действие сил давления, смещения и трения, а также повышенная влажность вызывают нарушения кровотока с развитием необратимой ишемии тканей и последующим некрозом. Прежде всего патологические изменения развиваются в мышцах, как наиболее чувствительной ткани к ишемии, и только затем распространяются к коже. Присоединение инфекции усугубляет тяжесть ишемии и способствует прогрессированию некроза
Далее

Слайд 9Факторы риска развития пролежней
истощение
ограниченная подвижность
анемия
пониженное питание
недостаточное употребление аскорбиновой кислоты
обезвоживание
гипотензия
недержание мочи и кала
неврологические расстройства
нарушения перифирического кровообращения
истонченная кожа
беспокойство
спутанное сознание и кома
плохой гигиеничекий уход
складки на постельном и нательном белье
поручни кровати
травмы позвоночника, костей таза и органов брюшной полости
применение цитостатиков и глюкокортикоидных гормонов
неправильная техника перемещения пациента в кровати
хирургическое вмешательство продолжительностью более 2 часов
назад
Внутренние обратимые
Внешние обратимые
Слайд 10Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Классификация
по динамике местных изменений пролежневой
язвы
по размерам
по механизму возникновения
по локализации
Слайд 11По динамике местных изменений
I степень (stage 1) – эритема,
не распространяющаяся на здоровые
участки кожи; повреждение
предшествующее язвообразованию
II
степень (stage 2) – частичное уменьшение толщины кожи, связанное с повреждением эпидермиса или дермы; поверхностная язва в виде ссадины, пузыря или неглубокого кратера
III степень (stage 3) – полная потеря толщины кожи вследствие повреждения или некроза тканей, располагающихся под ней , но не глубже фасции
IV степень (stage 4) – полная потеря толщины кожи с некрозом или разрушением мышц, костей и других опорных структур (сухожилия, связки, капсула сустава)
назад
Слайд 12По размерам
свищевая форма – небольшой дефект кожи со значительной
глубже расположенной полостью; часто сопровождается остеомиелитом подлежащей кости
небольшой пролежень
– диаметр менее 5 см
средний пролежень – диаметр от 5 до 10 см
большой пролежень – диаметр от 10 до 15 см
гигантский пролежень – диаметр более 15 см
назад
Слайд 13По механизму возникновения
экзогенные – развиваются в результате длительного и
интенсивного воздействия внешних механических фактров, приводящих к ишемии и некрозу
тканей ( например, пролежень в результате сдавления тканей гипсовой повязкой или пролежень у больного, находящегося длительно в неподвижном положении)
эндогенные – развиваются из-за нарушения
жизнедеятельности организма, сопровождающегося
нейротрофическими изменениями тканей в результате заболеваний и повреждений центральной и периферической нервной системы ( например, у больных со спинальной травмой и инсультом)
смешанные – развиваются у больных, ослабленных и истощенных тяжелой болезнью, алиментарной кахексией.
назад
Слайд 14По локализации
наружные – развиваются в области кожных покровов
внутренние
– возникают на различных участках слизистых оболочек, подвергающихся длительной компрессии
инородными телами (дренажи, катетеры, протезы и стенты)
и эндогенными образованиями ( конкремент жёлчного пузыря).
Внутренние пролежни могут приводить к прободению стенки органа с развитием внутреннего свища, перитонита, флегмоны и других осложнений.
назад
Слайд 15Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Клиника и диагностика
локализация – Частота выявления
местоположения пролежневых язв зависит от специализации клиники. В многопрофильных стационарах
у подавляющего большинства больных пролежни образуются в области крестца, далее в области большого вертела, пяток и седалищных бугров. В более редких случаях декубитальная язва возникает в области лопаток, боковых поверхностей грудной клетки, костных выступов позвоночника, разгибательных поверхностях коленных суставов и на затылке. Множественные пролежни возникают в 20-25% случаев.
ранняя стадия – бледность,
цианоз, отечность кожи, в эпицентре
появляется гиперимия. Жалобы на
онемение и умеренную болезненность
поздняя стадия - отслойка
эпидермиса с образованием пузырей,
далее возникает некроз кожи и
глубжележащих тканей
Клинически пролежни протекают по типу сухого или влажного
некроза ( декубитальная гангрена) без или с развитием осложнений
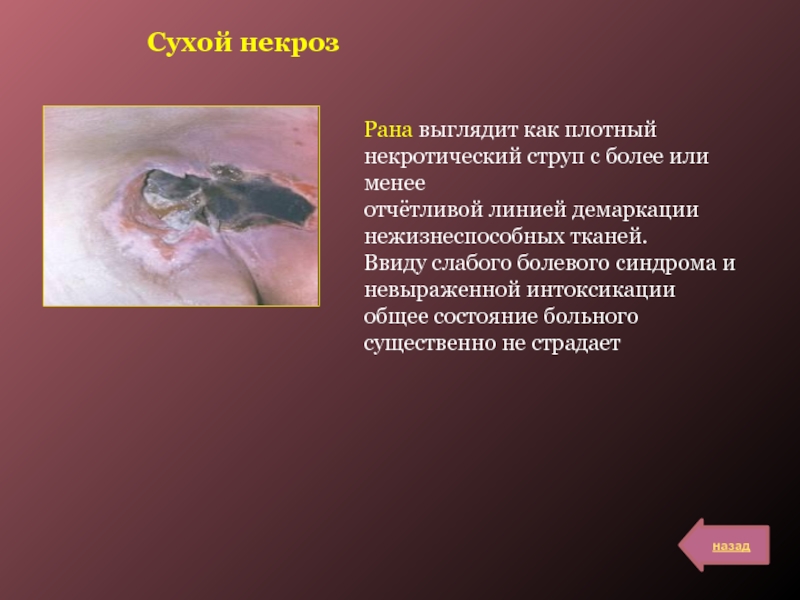
Слайд 16Сухой некроз
Рана выглядит как плотный некротический струп с более или
менее
отчётливой линией демаркации нежизнеспособных тканей.
Ввиду слабого болевого синдрома и невыраженной
интоксикации общее состояние больного существенно не страдает
назад
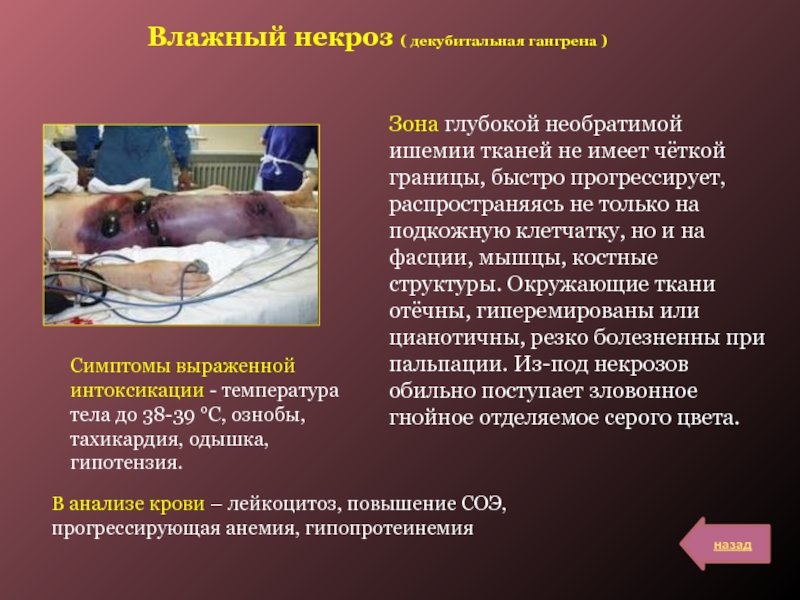
Слайд 17Влажный некроз ( декубитальная гангрена )
Зона глубокой необратимой ишемии тканей
не имеет чёткой границы, быстро прогрессирует, распространяясь не только на
подкожную клетчатку, но и на фасции, мышцы, костные структуры. Окружающие ткани отёчны, гиперемированы или цианотичны, резко болезненны при пальпации. Из-под некрозов обильно поступает зловонное гнойное отделяемое серого цвета.
Симптомы выраженной интоксикации - температура тела до 38-39 °С, ознобы, тахикардия, одышка, гипотензия.
В анализе крови – лейкоцитоз, повышение СОЭ, прогрессирующая анемия, гипопротеинемия
назад
Слайд 18Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Клиника и диагностика
Осложнения пролежней утяжеляют состояние
больных,
ухудшают прогноз заболевания, в большинстве своём представляя реальную угрозу для
жизни пациента. К ним относят:
контактный остеомиелит подлежащией кости
гнойный артрит и тендит
аррозивное кровотечение
малигнизацию
флегмону
сепсис
Слайд 19Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Принципы профилактики и лечения
В основе профилактики
развития пролежней лежит адекватное лечение основного заболевания и местных нейротрофических
расстройств. Предотвращение пролежней целиком зависит от квалифицированного лечения и тщательного ухода за больными. Общие подходы к профилактике пролежней сводятся к следующему:
постоянной оценке риска развития пролежней
своевременному началу выполнения всего комплекса профилактических мероприятий
адекватной технике выполнения простых медицинских услуг по уходу
Слайд 20Шкала оценки степени риска развития пролежней (J. Waterlow, 1991)
нет
риска – 1-9 баллов;
есть риск – 10-14 баллов;
высокая степень риска
- 15-19 баллов;
очень высокая степень
риска – более 20 баллов
назад
Слайд 21Многочисленные многоцентровые клинические исследования, основанные на принципах доказательной медицины, выявили
основные мероприятия и процедуры, связанные с уходом за пациентом, реально
позволяющие уменьшить давление на костные ткани и снизить риск развития пролежней.
Профилактические мероприятия и особенности ухода за пациентом регламентированы Приказом Минздрава Россиии от 17.04.2002 № 123 («Протокол ведения больных. Пролежни»). Их должен выполнять сестринский персонал после специального обучения под контролем врача.
Далее
Слайд 22 Размещение пациента на функциональной кровати (поручни, устройство для приподнимания
изголовья, высота кровати на уровне середины бёдер персонала);
Выбор противопролежневого
матраца зависти от степени риска развития пролежней и массы тела пациента;
Постельное белье - хлопчатобумажное. Одеяло – легкое;
Под уязвимые участки необходимо подкладывать валики и подушки из поролона;
Изменение положение тела следует осуществлять каждые 2 часа, в том числе и в ночное время, по графику: положение Фовлера, Симса (на боку), на животе;
Перемещение пациента осуществлять бережно, исключая трение и сдвиг тканей, используя подкладную простыню, с осмотром участков риска;
Массаж всего тела, в том числе в зоне риска ( в радиусе не менее 5 см от костного выступа), проводить с нанесением на кожу увлажняющего питательного крема;
Мытье кожи производить без трения и кускового мыла, использовать жидкое мыло, тщательно высушивать кожу после мытья промокающими движениями;
Использовать специальные пеленки и подгузники, уменьшающие чрезмерную влажность.
Основные мероприятия, позволяющие снизить риск развития пролежней
Далее

Слайд 23 Максимально расширять активность пациента: обучить его самопомощи для уменьшения
давления на точки опоры. Поощрять его изменять положение;
При чрезмерном
увлажнении кожи – подсушивать, используя присыпки без талька, при сухости – увлажнять кремом;
Постоянно поддерживать комфортное состояние постели: стряхивать крошки, расправлять складки;
Обучить пациента дыхательным упражнениям и поощрять его выполнять их каждые 2 часа;
Диета должна содержать не менее 120 г белка и 500-1000 мг аскорбиновой кислоты в сутки. Суточный рацион должен быть достаточно калорийным для поддержания идеальной массы тела пациента;
Научить родственников и других лиц правильно ухаживать за пациентом;
Основные мероприятия, позволяющие снизить риск развития пролежней
Адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска более чем в 80% случаев
Далее
Слайд 24Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Принципы профилактики и лечения
При выборе стратегии
лечения следует четко формулировать цели и решаемые задачи.
На этапе
первичной реакции целью служит защита кожных покровов;
На этапе некроза – сокращение продолжительности этого этапа путём удаления некротических тканей, поддерживающих воспаление и интоксикацию;
На этапе образования грануляций – создание условий, способствующих более быстрому развитию грануляций;
На этапе эпителизации – ускорение дифференцировки молодой соединительной ткани и продукции эпителия
Показанием к назначению антибактериальной терапии служат пролежни любой стадии, сопровождающиеся ССВР и развитием гнойно-септических осложнений.
Для местного лечения применяют весь арсенал перевязочных средств, с учетом стадии и течения раневого процесса.
В комплексном лечении широко использую полноценное энтеральное и парентеральное питание.
Слайд 25Основные принципы лечения на разных стадиях развития пролежневых язв
Далее
Слайд 26Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Принципы профилактики и лечения
Хирургическое лечение определяется
стадией и размерами пролежня, наличием гнойно-септических осложнений
В случае развития
влажного некроза хирургическую обработку проводят по неотложным показаниям, что позволяет предупредить распространение гнилостной деструкции, снизить уровень интоксикации, добиться отграничения некроза;
В остальных случаях некрэктомии должно предшествовать проведение противовоспалительной терапии, которая позволяет добиться демаркации некроза и купировать воспаление в окружающих тканях;
Методы дополнительной обработки пролежневых язв, находящихся в I фазе раневого процесса ( ультразвуковая кавитация, лазерная абляция некрозов, применение пульсирующей струи антисептиков и вакуум-аспирация)
На современном этапе медицины приоритетом в лечении пролежневых язв должны стать хирургические методы с привлечением пластических способов закрытия
Слайд 27Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Принципы профилактики и лечения
Показания к кожно-пластическим
вмешательствам:
обширные размеры пролежневой язвы, не позволяющие ожидать её спонтанного
заживления;
отсутствие положительной динамики (сокращение размеров на 30%) в заживление пролежневой язвы при проведении адекватной консервативной терапии в течении 6 мес и более;
необходимость срочного проведения оперативных вмешательств, требующих санации очагов инфекции
необходимость восполнения кожного дефекта васкуляризованными тканями для профилактики развития рецидива пролежня (применимо для спинальных и других малоподвижных пациентов)
Слайд 28Кожно-пластические вмешательства возможны при следующих условиях
стабильное общее состояние больного;
стойкий переход раневого процесса во II фазу;
возможность закрытия
пролежневой язвы без чрезмерного натяжения тканей;
возможность проведения адекватного послеоперационного лечения и ухода за больным;
Слайд 29Р.М. Линдер в 1990 г. сформулировал основные принципы хирургического лечения
пролежней
отсутствие признаков инфекции и воспаления в области пролежня и
окружающих тканях;
во время хирургического вмешательства больного укладывают таким образом, чтобы при ушивании раны обеспечить наибольшее натяжение тканей;
все инфицированные, загрязнённые и рубцовые ткани в области пролежня следует удалить;
в случае остеомиелита или необходимости уменьшения подлежащих костных выступов производят остеотомию;
линия кожного разреза или формирования шва не должна проходить над костным выступом;
образовавшийся после иссечения дефект заполняют хорошо васкуляризованной тканью, например кожно-фасциальным или кожно-мышечным лоскутом;
для профилактики образования серомы рану дренируют закрытой вакуумной системой;
после операции больного укладывают в положении, исключающим давление на область раны;
после операции назначают направленную антибактериальную терапию;
Далее
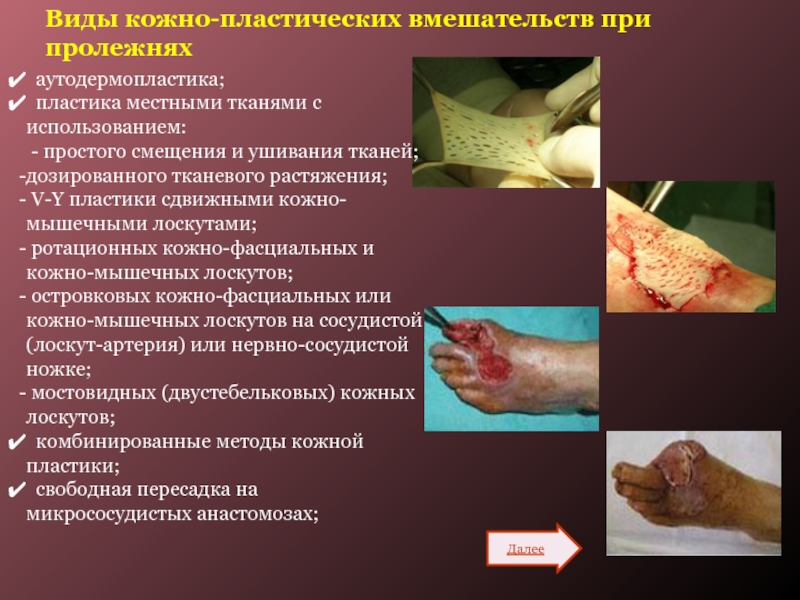
Слайд 30Виды кожно-пластических вмешательств при пролежнях
аутодермопластика;
пластика местными тканями с
использованием:
- простого смещения и ушивания тканей;
дозированного тканевого растяжения;
V-Y
пластики сдвижными кожно-мышечными лоскутами;
ротационных кожно-фасциальных и кожно-мышечных лоскутов;
островковых кожно-фасциальных или кожно-мышечных лоскутов на сосудистой (лоскут-артерия) или нервно-сосудистой ножке;
мостовидных (двустебельковых) кожных лоскутов;
комбинированные методы кожной пластики;
свободная пересадка на микрососудистых анастомозах;
Далее
Слайд 31Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Прогноз
Прогноз и исходы лечения пролежней связаны
с основным заболеванием, на фоне которого развилась декубитальная язва.
У реанимационных
больных, находящихся на ИВЛ, формирование язв адекватно отражает неблагоприятное течение основного заболевания с прогрессированием полиорганной дисфункции и служит плохим прогностическим признаком.
Прогноз закрытия язвы при наружных экзогенных пролежнях благоприятный, так как после устранения компрессии тканей и соответствующей терапии можно добиться излечения.
Прогноз при эндогенных и смешанных пролежнях обычно серьёзный. Развитие инвазивной инфекции уменьшает шансы на благоприятный исход.
Слайд 32Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Особенности этиопатогенеза отдельных видов трофических язв
венозные трофические язвы– результат длительного, осложненного течения хронической венозной недостаточности
на фоне варикозной или постромбофлебитической болезни, сопровождаются распространенным липодерматосклерозом с частыми рецидивами дерматита, экземы, целлюлита
смешанные трофические язвы– результат влияния нескольких этиологических факторов. Наиболее часто встречают варианты, сочетающие в себе патологию артерий и вен, артерий и диабетической нейропатии, патологии вен и тяжёлой недостаточности кровообращения
гипертензионно-ишемические язвы (язвы Мартореля)– у больных с тяжёлыми формами артериальной гипертензии в результате гиалиноза мелких артериальных стволов в коже нижних конечностей ( нарушения микроциркуляции крови, повышение проницаемости сосудистой мембраны, локальный микротромбоз, некроз и язва)
Слайд 33Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Особенности этиопатогенеза отдельных видов трофических язв
артериальные язвы– в основе критическая ишемия, которую определяют как артериальную
недостаточность конечности, вследствие окклюзирующего поражения сосудов на финальных стадиях своего развития ( в 90% случаев на фоне облитерирующего атеросклероза сосудов нижних конечностей и только в 10% на фоне облитерирующего тробангиита)
диабетические язвы (синдром диабетической стопы) – патологическое состояние стоп больного сахарным диабетом, которе возниакет на фоне поражения периферических нервов, сосудов, кожи, костей и суставов и проявляется острыми и хроническими язвами, гнойно-некротическиеми и гангренозно-ишемическими процессами
нейротрофические язвы– возникают у больных с нейропатической формой синдрома диабетической стопы, травмами ЦНС и периферических нервов, и сенсорной периферической нейропатией
Слайд 34Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Особенности этиопатогенеза отдельных видов трофических язв
пиогенные язвы– длительно не заживающие кожные дефекты, возникшие после перенесённой
осложнённой рожи, карбункула, абсцесса и флегмоны
трофические язвы при остеомиелите - вариант посттравматических язв, глубокий дефект кожи и мягких тканей, этиологически связанный с очагом гнойной деструкции кости
язвы на фоне злокачественных новообразований– возникают в результате распада и изъязвления опухолей кожи (меланома, базально-клеточный рак), злокачественных опухолей мягких тканей и костей (аденокарциномы молочной железы, фибросаркомы, рабдомисаркомы, остеосаркомы и др.), метастазов различных опухолей в кожу и подкожные лимфатические узлы
Слайд 35Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Классификация
В зависимости от глубины деструкции тканей
I степень – поверхностная язва (эрозия) в пределах дермы
II степень
– язва, достигающая подкожной клетчатки
III степень – язва, проникающая до фасции или распространяющаяся на субфасциальные структуры (мышцы, сухожилия, связки, кости), пенетрирующая в полость суставной сумки, сустава или внутренние органы
В зависимости от размеров различают язвы
малые, площадью до 5 см²
средние – от 5 до 20 см²
большие – от 20 до 50 см²
обширные (гигантские) – свыше 50 см²
Слайд 36Принципы лечения трофических язв
Далее
Слайд 37Функции компрессионной повязки при язвенном поражении кожи
Далее
защищать рану от загрязнения
её микрофлорой;
подавлять размножение микроорганизмов в зоне поражения;
поддерживать основание язвы во
влажном состоянии, предупреждая её высыхание;
оказывать умеренное абсорбирующее действие, удалять избыток раневого отделяемого, которое в противном случае приводит к мацерации кожи;
обеспечивать оптимальный газообмен раны;
удаляться безболезненно, не травмируя ткани
Слайд 38Алгоритм местной терапии трофических язв
Далее
Слайд 39Показания к хирургической обработке гнойно-некротического очага при трофической язве
Далее
наличие обширных
глубоких некрозов тканей, сохраняющихся в ране несмотря на адекватную антибактериальную
и местную терапию;
развитие острых гнойных осложнений, требующих срочного хирургического вмешательства (некротического целлюлита, фасциита, тендовагинита, гнойного артрита);
необходимость удаления локальных некротических тканей, обычно резистентных к местной терапии (при некротическом тендините, фасциите, контактном остеомиелите);
наличие обширного язвенного дефекта, требующего адекватного обезболивания и санации;
Противопоказанием служит ишемия тканей, которую наблюдают у больных с артериальными и смешанными язвами на фоне хронических облитерирующих заболеваний артерий нижних конечностей, сахарного диабета, у больных с застойной сердечной недостаточностью
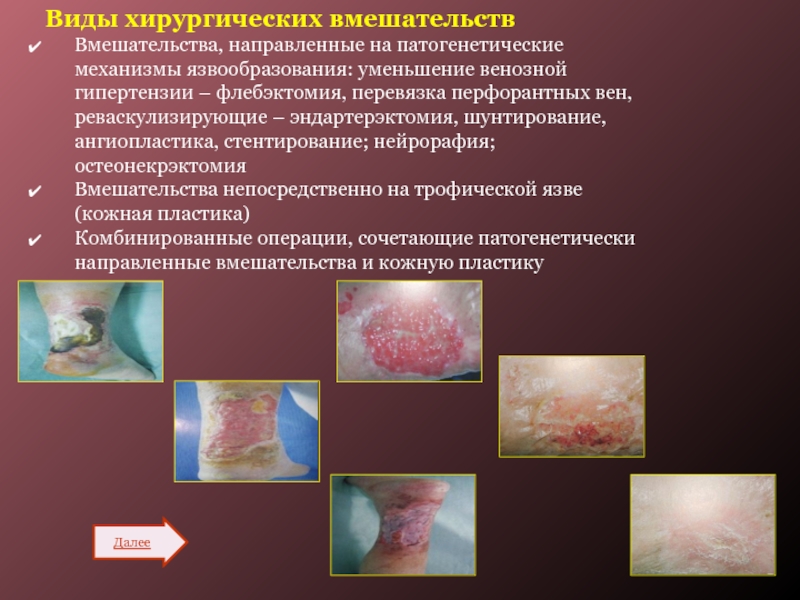
Слайд 40Виды хирургических вмешательств
Далее
Вмешательства, направленные на патогенетические механизмы язвообразования: уменьшение венозной
гипертензии – флебэктомия, перевязка перфорантных вен, реваскулизирующие – эндартерэктомия, шунтирование,
ангиопластика, стентирование; нейрорафия; остеонекрэктомия
Вмешательства непосредственно на трофической язве (кожная пластика)
Комбинированные операции, сочетающие патогенетически направленные вмешательства и кожную пластику
Слайд 41Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Этиопатогенез
Некроз (от греч. Νεκρός — мёртвый)
— это патологический процесс, выражающийся в местной гибели ткани в
живом организме в результате какого-либо экзо- или эндогенного её повреждения
Основные причины:
высокие и низкие температуры
химические вещества
лучистая и электрическая энергия
механическая травма
Некроз проявляется в набухании, денатурации и коагуляции цитоплазматических белков, разрушении клеточных органелл и, наконец, всей клетки. Наиболее частыми причинами некротического повреждения ткани являются: прекращение кровоснабжения и воздействие патогенными продуктами бактерий или вирусов
Слайд 42Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Этиопатогенез
Первичный некроз — гибель тканей и
органов в результате факторов внешнего воздействия
Вторичный некроз — обусловлен чаще
всего расстройствами местного кровообращенния вследствие тромбоза, эмболии, облитерации сосуда
Слайд 43Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Этиопатогенез
Гангрена— одна из форм некроза, обусловленная
первичным нарушением кровообращения с развитием омертвения тканей или всего органа
Внешние
факторы:
обширные раздавливания, размозжения тканей
повреждения сосудов
сдавление органа
длительное нахождение жгута
Внутренние факторы:
заворот кишки со сдавлением сосудов
тромбозы и эмболии сосудов
облитерирующий атеросклероз
облитерирующий эндартериит
острая и хроническая артериальная непроходимость
Слайд 44Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Далее
Классификация
по этиологии
клинико-морфологическая
по механизму возникновения
Слайд 45Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Классификация
Травматический (первичный и вторичный)
Токсигенный
Трофоневротический
Ишемический
Аллергический
назад
Слайд 46Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Классификация
Коагуляционный некроз (сухой)
Колликвационный некроз (влажный)
Казеозный некроз
Секвестр
Гангрена
Инфаркт
Пролежни
назад
Слайд 47Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
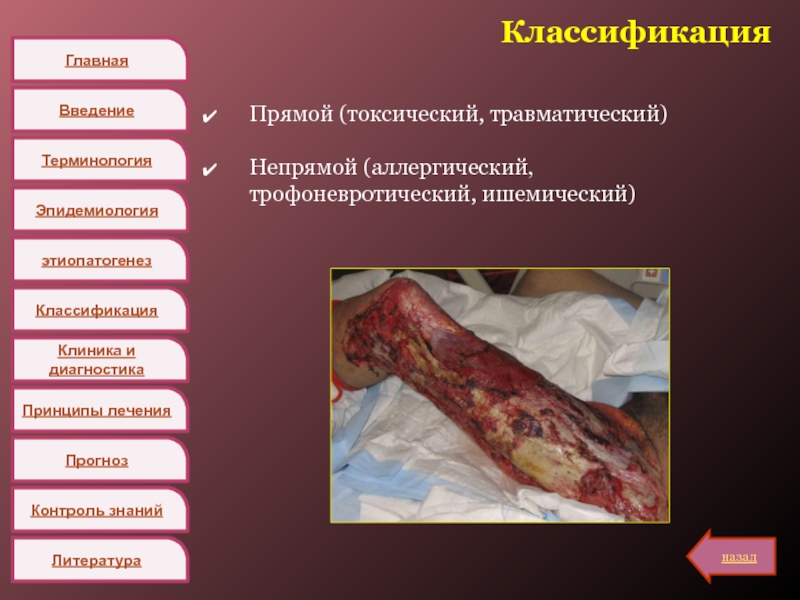
Классификация
Прямой (токсический, травматический)
Непрямой (аллергический, трофоневротический, ишемический)
назад
Слайд 48Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Клинические варианты
Далее
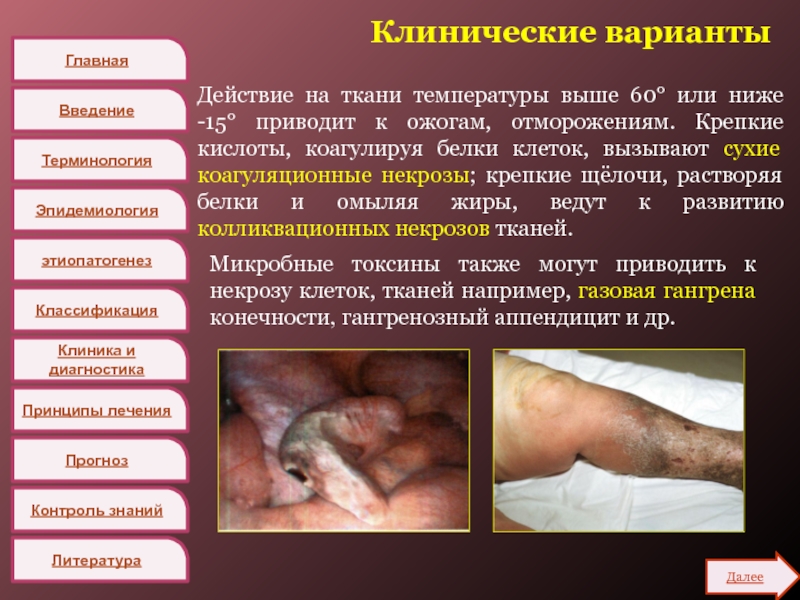
Действие на ткани температуры выше
60° или ниже -15° приводит к ожогам, отморожениям. Крепкие кислоты,
коагулируя белки клеток, вызывают сухие коагуляционные некрозы; крепкие щёлочи, растворяя белки и омыляя жиры, ведут к развитию колликвационных некрозов тканей.
Микробные токсины также могут приводить к некрозу клеток, тканей например, газовая гангрена конечности, гангренозный аппендицит и др.
Слайд 49Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Клинические варианты
Далее
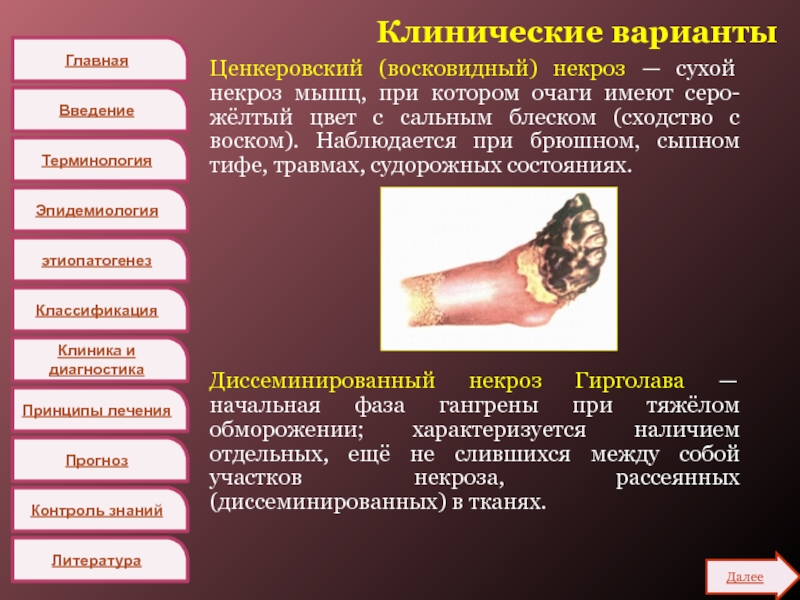
Ценкеровский (восковидный) некроз — сухой
некроз мышц, при котором очаги имеют серо-жёлтый цвет с сальным
блеском (сходство с воском). Наблюдается при брюшном, сыпном тифе, травмах, судорожных состояниях.
Диссеминированный некроз Гирголава — начальная фаза гангрены при тяжёлом обморожении; характеризуется наличием отдельных, ещё не слившихся между собой участков некроза, рассеянных (диссеминированных) в тканях.
Слайд 50Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Клинические варианты
Далее
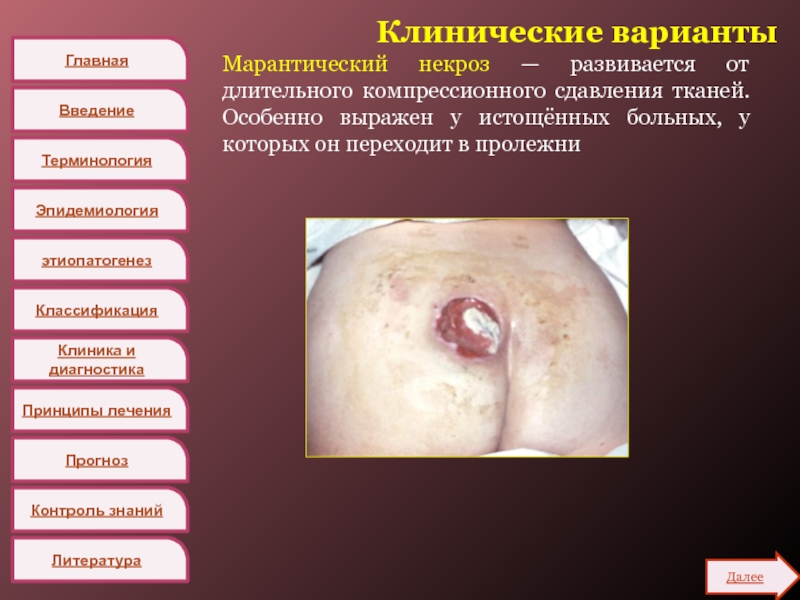
Марантический некроз — развивается от
длительного компрессионного сдавления тканей. Особенно выражен у истощённых больных, у
которых он переходит в пролежни
Слайд 51Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Клинические варианты
Далее
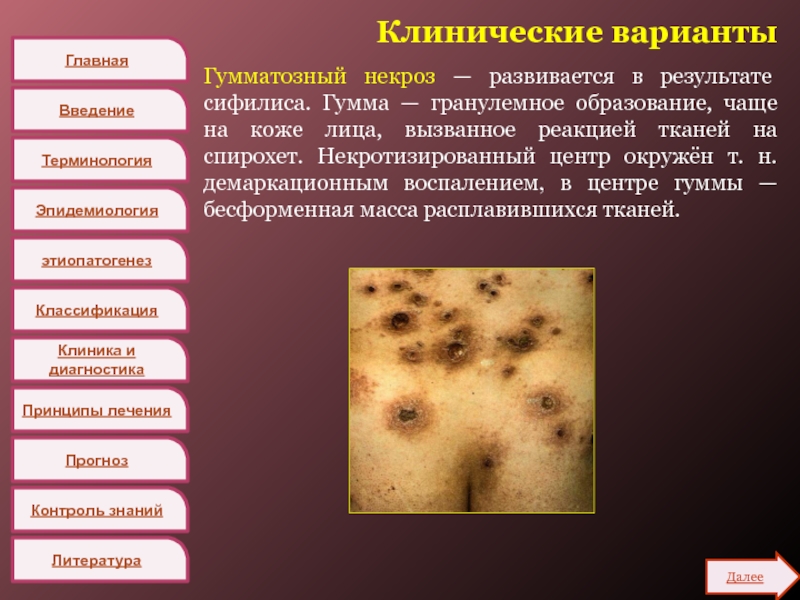
Гумматозный некроз — развивается в
результате сифилиса. Гумма — гранулемное образование, чаще на коже лица,
вызванное реакцией тканей на спирохет. Некротизированный центр окружён т. н. демаркационным воспалением, в центре гуммы — бесформенная масса расплавившихся тканей.
Слайд 52Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Принципы лечения
Далее
Лечение некрозов проводится местное и
общее, при этом существует принципиальное отличие в лечении сухих и
влажных некрозов
МЕСТНОЕ ЛЕЧЕНИЕ СУХИХ НЕКРОЗОВ
I этап:
предупреждение развития инфекции и высушивание тканей:
обработка кожи вокруг некроза антисептиками;
подсушивание зоны некроза 5 % раствором
перманганата калия или спиртовым раствором бриллиантового зеленого.
II этап:
иссечение нежизнеспособных тканей – некрэктомия, которая проводится через 2-3 недели (когда образуется демаркационная линия) в зоне жизнеспособных тканей
Слайд 53Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Принципы лечения
Далее
ОБЩЕЕ ЛЕЧЕНИЕ СУХИХ НЕКРОЗОВ
Включает в
себя лечение основного заболевания, т. е. причины некроза, что позволяет
ограничить объем мертвых тканей. Поэтому по возможности проводится оперативное восстановление кровообращения и консервативная терапия, направления на улучшение кровоснабжения. Для предупреждения инфекционных осложнений назначается антибактериальная терапия.
ВЛАЖНЫЕ НЕКРОЗЫ
Отличительная особенность влажного некроза - развитие инфекции и тяжелая общая интоксикация, поэтому лечение должно быть радикальным и энергичным.
На ранних стадиях лечения предпринимаются попытки перевести влажный некроз в сухой. Если это не удается, проводят радикальную некрэктомию - удаление части конечности в пределах здоровых тканей.
Слайд 54Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Принципы лечения
Далее
МЕСТНОЕ ЛЕЧЕНИЕ ВЛАЖНЫХ НЕКРОЗОВ
промывание раны
3 % раствором перекиси водорода;
вскрытие затеков, карманов, использование разных методов
дренирования;
наложение повязок с растворами антисептиков (хлоргексидин, фурацилин, борная кислота);
обязательная лечебная иммобилизация (гипсовые лонгеты).
ОБЩЕЕ ЛЕЧЕНИЕ ВЛАЖНЫХ НЕКРОЗОВ
антибактериальная терапия (введение антибиотиков внутривенно, внутриартериально)
дезинтоксикационная терапия
сосудистая терапия
Слайд 55Принципы лечения
Далее
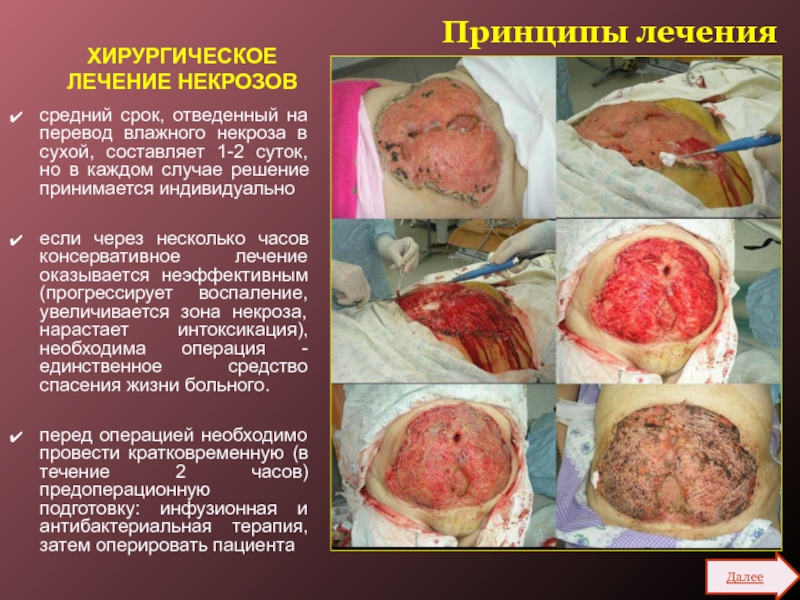
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕКРОЗОВ
средний срок, отведенный на перевод влажного некроза
в сухой, составляет 1-2 суток, но в каждом случае решение
принимается индивидуально
если через несколько часов консервативное лечение оказывается неэффективным (прогрессирует воспаление, увеличивается зона некроза, нарастает интоксикация), необходима операция - единственное средство спасения жизни больного.
перед операцией необходимо провести кратковременную (в течение 2 часов) предоперационную подготовку: инфузионная и антибактериальная терапия, затем оперировать пациента
Слайд 56Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Терминология
Далее
Термин «свищ» (фистула) в словарях определяют как
различной длины ненормальный трубчатый ход (канал) в тканях. В «Словаре русского языка» С.И. Ожегова медицинское понятие «свищ» определено как «Канал, образовавшийся или искусственно образованный в тканях организма (выходящий на поверхность тела или соединяющий полые органы между собой). Это можно считать классическим определением сформированного (трубчатого) свища.
Как подчеркивает в своей монографии, посвященной свищам, А.В. Мельников (1947), свищ кишечника – это:
1) Отверстие в стенке кишки
2) Впаянное в соседние ткани и органы
3) Имеющее различной длины и ширины канал
4) Который открывается на коже или в трубчатый орган или заканчивается слепо в тканях
Кроме такого вида кишечных свищей в отдельную группу были выделены «несформированные» свищи, которые в процессе формирования способны стать трубчатыми.
Слайд 57Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Терминология
Далее
При губовидном свище слизистая оболочка кишки по
всей окружности сращена с кожей, наподобие слизистой губ или анального канала.
К наиболее часто наблюдаемым губовидным свищам относится искусственно создаваемый противоестественный задний проход (колостома), являющийся не свищом в первоначальном классическом понимании этого термина, а соустьем.
Вместе с тем в обиход прочно вошли и стали как бы узаконенными и терминологические искажения противоположного характера. Так, «гастростомой», «подвесной энтеростомой» стали именовать формируемые на резиновой трубке желудочный и кишечный свищи, имеющие трубчатый ход в мягких тканях и не являющиеся соустьем – стомой.
Трубчатые свищи тонкой и ободочной кишки в большинстве случаев способны заживать самостоятельно. Губовидный свищ может быть устранен только хирургическим путем.
Слайд 58Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Классификация
Далее
I. По локализации: 1) желудок; 2)двенадцатиперстная кишка;
3) тощая кишка; 4) подвздошная кишка; 5) слепая кишка; 6) восходящая кишка; 7) нисходящая кишка; 8) поперечная ободочная кишка; 9) сигмовидная кишка; 10) прямая кишка.
II. По морфологии: 1) губовидные; 2) трубчатые.
III. По степени сформированности.
а. Несформированные свищи: 1) свищ на ободочной петле, открывающийся в гнойную рану; 2) свищ, открывающийся в гнойную полость; 3) свищ, открыающийся в гранулирующую рану; 4) свищ, слизистая оболочка которого частично срослась с кожей.
б. Сформированные свищи.
IV. По функции: 1) полные свищи; 2) неполные свищи.
V. Смешанные свищи (и тонкой и толстой кишки).
Наружные свищи желудочно-кишечного тракта (врожденные и приобретенные)
Слайд 59Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Классификация
Далее
VI. Одиночные и множественные свищи (на одной
петле, на разных петлях одного отдела кишечника).
VII. По осложнениям:
1. Местные осложнения: а) абсцессы, б) флегмоны, в) гнойные затеки, г) дерматит, д) выпадение слизистой, е) энтерит, колит, ж) кровотечение из свища.
2. Общие осложнения: а) нарушения водного, солевого, белкового обменов; б) почеченая недостаточность; в) истощение.
VIII. По характеру «шпоры» («шпора» отмечается только при губовидных свищах): 1) «шпора» мягкая, не выстоит в свищевое отверстие; 2) шпора мягкая, выстоит в свищевое отверстие; 3) «шпора» ригидная, выстоит в свищевое отверстие.
IX. Фон, на котором развивается и протекает свищ: 1) перитонит; 2) остаточные гнойники брюшной полости; 3) частичная кишечная непроходимость; 4) эвентрация.
Наружные свищи желудочно-кишечного тракта (врожденные и приобретенные)
Слайд 60Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Клиника и диагностика
Далее
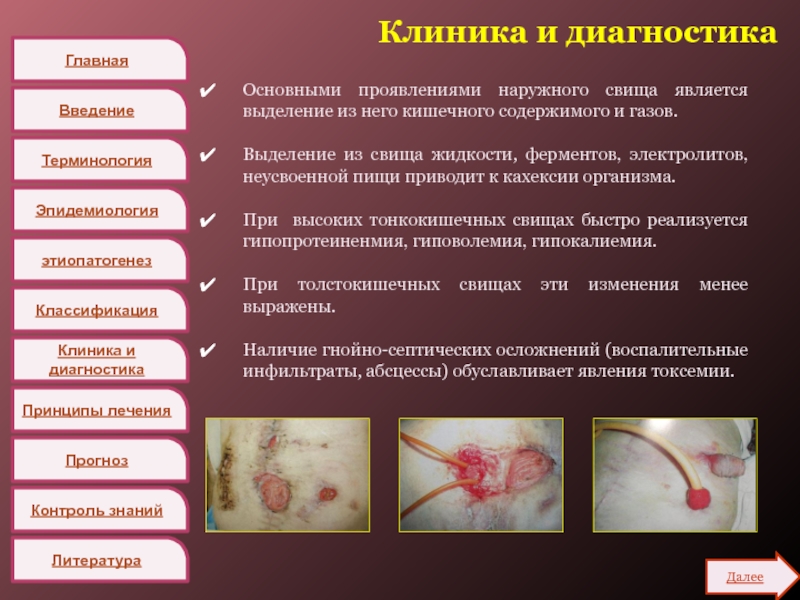
Основными проявлениями наружного свища
является выделение из него кишечного содержимого и газов.
Выделение из свища
жидкости, ферментов, электролитов, неусвоенной пищи приводит к кахексии организма.
При высоких тонкокишечных свищах быстро реализуется гипопротеиненмия, гиповолемия, гипокалиемия.
При толстокишечных свищах эти изменения менее выражены.
Наличие гнойно-септических осложнений (воспалительные инфильтраты, абсцессы) обуславливает явления токсемии.
Слайд 61Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Клиника и диагностика
Далее
Клинические признаки
Рентгенологические (положение свищевого
хода и орган, с которым свищ сообщается)
Эндоскопические (гастроскопия, дуоденоскопия, интестиноскопия,
колоноскопия позволяют установить локализацию свищевого хода, оценить выраженность воспалительного процесса в кишечной стенке, диагностировать опухоли)
Лабораторные
Слайд 62Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Принципы лечения
Далее
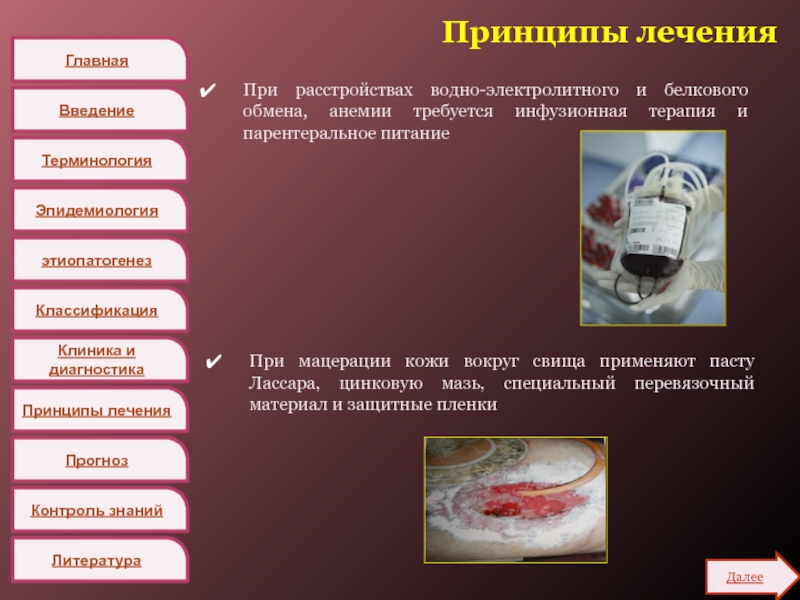
При расстройствах водно-электролитного и белкового
обмена, анемии требуется инфузионная терапия и парентеральное питание
При мацерации кожи
вокруг свища применяют пасту Лассара, цинковую мазь, специальный перевязочный материал и защитные пленки
Слайд 63Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Принципы лечения
Далее
Для уменьшения количества отделяемого из
кишки применяют различные обтураторы и специальный пищевой режим
Слайд 64Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Принципы лечения
Далее
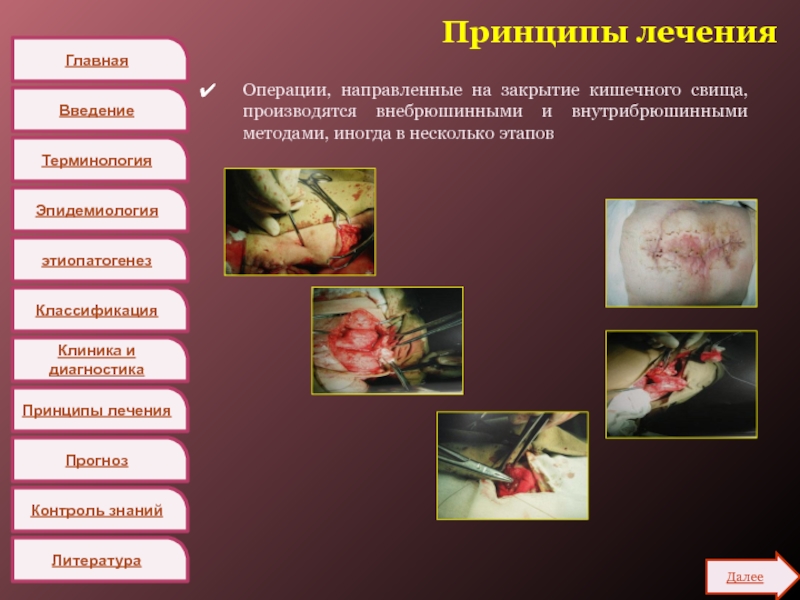
Операции, направленные на закрытие кишечного
свища, производятся внебрюшинными и внутрибрюшинными методами, иногда в несколько этапов
Слайд 65Главная
Введение
Терминология
Эпидемиология
этиопатогенез
Классификация
Клиника и диагностика
Принципы лечения
Контроль знаний
Литература
Прогноз
Литература
Основная литература
Гостищев В.К. Общая хирургия: учебник
для студентов мед. вузов (3-е издание).- М., изд-во «ГЭОТАР-Медиа», 2002.
– 608 с., ил.
Петров С.В. Общая хирургия: учебник (2-е издание).- СПб, 2005. – 768 с., ил. – (Серия «Национальная медицинская библиотека»)
Уход за хирургическими больными: Учебное пособие для аудиторной работы студентов к практическому занятию по уходу за хирургическими больными / В.А. Агеенко, В.А. Белобородов, Е.А. Кельчевская, И.Ю. Олейников; под ред. Проф. В.А. Белобородова. – Иркутск: Тип. Иркутского гос. мед. ун=-та, 2011. – 52 с.
Дополнительная литература
Клиническая хирургия: национальное руководство: в 3 т. / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-Медиа, 2008. – Т.I.-864 с.
Каншин Н.Н. Несформированные кишечные свищи и гнойный перитонит (хирургическое лечение) – М.: Профиль, 2007 – 160 с.