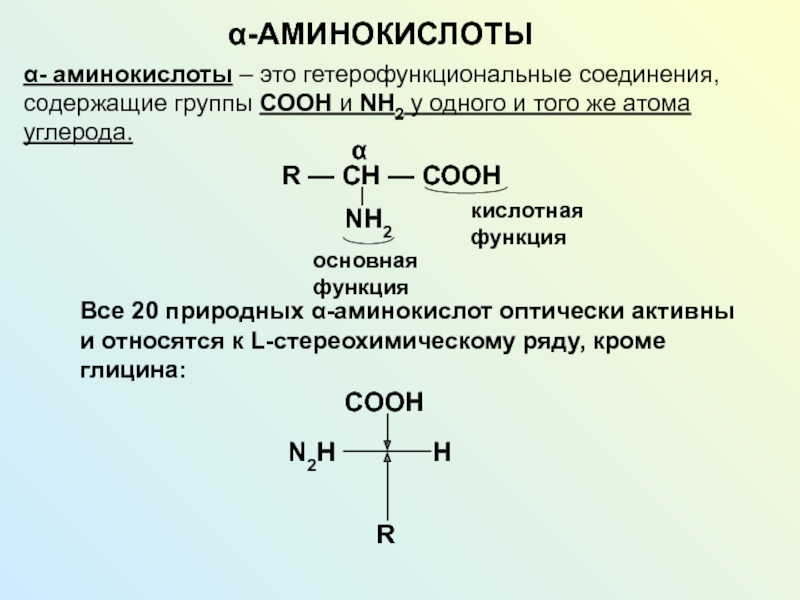
Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Иерсиниозная инфекция
Содержание
- 1. Иерсиниозная инфекция
- 2. Термин иерсиниозная инфекция объединяет 2 нозологические формы: 1. Экстраинтестинальный иерсиниоз (псевдотуберкулез); 2. Кишечный иерсиниоз.
- 3. Псевдотуберкулез (ЭИ) – острое инфекционное заболевание, сопровождающееся лихорадкой, скарлатиноподобной сыпью, поражением различных органов и систем.
- 4. Слайд 4
- 5. Слайд 5
- 6. Слайд 6
- 7. Слайд 7
- 8. Слайд 8
- 9. Максимальная симптоматика 3-4-й дни: - нарастает
- 10. Время появления экзантемы: 1-2, 3-4 день от
- 11. Фон кожи: гиперемированный, неизмененный. Порядок высыпания:
- 12. На высоте заболевания: - артралгии; -
- 13. Изменения органов пищеварения: - тошнота; - может
- 14. Изменения ССС: - относительная брадикардия, реже тахикардия,
- 15. В анализе крови: лейкоцитоз, нейтрофилез со сдвигом влево, моноцитоз, эозинофилия, ускоренная СОЭ.
- 16. Классификация псевдотуберкулеза
- 17. По тяжести: 1. Легкая форма. 2. Среднетяжелая
- 18. По течению: А. По длительности: 1. Острое
- 19. Слайд 19
- 20. Слайд 20
- 21. При отсутствии эффекта – цефалоспорины III поколения:
- 22. Кишечный иерсиниоз
- 23. Кишечный иерсиниоз – острое инфекционное заболевание с симптомами интоксикации, преимущественным поражением ЖКТ, печени, суставов.
- 24. Этиология:
- 25. Слайд 25
- 26. Слайд 26
- 27. Слайд 27
- 28. Диагностика: РА 1:40 – диагностический титр; РПГА – 1:100, 1:200
- 29. Скачать презентанцию
Термин иерсиниозная инфекция объединяет 2 нозологические формы: 1. Экстраинтестинальный иерсиниоз (псевдотуберкулез); 2. Кишечный иерсиниоз.
Слайды и текст этой презентации
Слайд 2Термин иерсиниозная инфекция объединяет 2 нозологические формы: 1. Экстраинтестинальный иерсиниоз (псевдотуберкулез); 2.
Кишечный иерсиниоз.
Слайд 3Псевдотуберкулез (ЭИ) – острое инфекционное заболевание, сопровождающееся лихорадкой, скарлатиноподобной сыпью,
поражением различных органов и систем.
Слайд 4 Этиология: -
Гр(-) палочка; Отличия от других возбудителей: - способность роста при низких
tº (1-4ºС); - оптимальная tº роста – 22-28ºС; - 8 серологических вариантов по поверхностному антигену, чаще 1 и 3; - активное размножение в кипяченой, водопроводной, морской воде; - содержит эндотоксин; - обладает высокими инвазивными свойствами.Слайд 5 Эпидемиология: - зооноз; -
источник инфекции: дикие и домашние животные; - основной резервуар: мышевидные грызуны
(допускается, что резервуаром может быть почва); - возбудитель длительно сохраняется в пищевых продуктах (вода – 2-3 мес., хлеб, масло – 5 мес., сахар – 3 нед.); - болеют дети и взрослые.Слайд 6
Патогенез: - I фаза – заражение; - энтеральная фаза – внедрение
в энтероциты; - фаза регионарной инфекции - брыжеечные л/у; - фаза бактериемии (массивное поступление возбудителя в кровь) и токсинемии. Определенное значение имеет аллергический компонент.Слайд 7 Иммунитет: -
продолжительность иммунитета точно не установлена;
- накопление специфических антител происходит медленно.
Слайд 8
Клиника: Инкубационный период: от 3 до 18 дней. Клиника полиморфна. 1.
синдром интоксикации (мышечные, суставные боли, тошнота, рвота, боль в животе, может быть жидкий стул, увеличение печени и селезенки); 2. изменения в зеве; 3. внешний вид: одутловатость, гиперемия лица, шеи, гиперемия конъюнктив, инъекция сосудов склер; 4. язык с 3-4 дня «малиновый».Слайд 9Максимальная симптоматика 3-4-й дни: - нарастает интоксикация, - поражение внутренних органов, - изменение
кожных покровов.
Слайд 10Время появления экзантемы: 1-2, 3-4 день от начала заболевания. Локализация: низ
живота, подмышечные области, боковые поверхности туловища. Характер сыпи: мелко-точечная, пятнисто-папулезная,
эритема в области крупных суставов. Цвет: бледно-розовый, ярко-красный симптом «капюшона» отграниченная симптом «перчаток» розово-синюшная симптом «носков» окраска