Слайд 1Инфекциялық мононулеоз, иерсиниоз, псевдотуберкулез
Орындаушы: Қайнарқызы Д
ЖТД- 615
Қабылдаған : Сагитова
С.С
Қ.А.Ясауи атындағы Халықаралық
Қазақ – Түрік университеті
Медицина факультеті
«Инфекциялық аурулар »
кафедрасы
Шымкент 2019-2020 оқу жылы
Слайд 2Жоспар
Кіріспе ..........................................................................5
Негізгі бөлім
Терминология...........................................................................6
1.1.Өзектілік...............................................................................9
1.2.Классификациясы..............................................................10
1.3.Этиологиясы.......................................................................11
1.4.Патогенезі...........................................................................13
1.5.Клиникасы...........................................................................16
2. Емі.............................................................................................25
Қорытынды...............................................................................30
Пайдаланылған әдебиеттер тізімі............................................31
Слайд 3Кіріспе
Син.: Филатов ауруы, Пфейффер ауруы, бездік қызба, моноцитарлы баспа
Анықтамасы. Жұқпалы
мононуклеоз – қоздырғышы көбінесе аэрогенді механизммен берілетін, клиникасында қызбамен, интоксикациямен,
баспамен, лимфаденопатиямен, гепатоспленомегалиямен және қанда атипті мононуклеарлардың пайда болуымен сипатталатын жедел антропонозды вирусты жұқпалы ауру.
Слайд 4Өзектілігі
Жұқпалы мононуклеозбен аурушаңдық кең таралған. Көбінесе жасөспірімдер ауырады. Клиникалық көрінісі
полиморфты болғандықтан көптеген жұқпалы және жұқпалы емес аурулармен салыстырмалы диагностика
жүргізу қажет. Аса маңыздылығы – бұл ауру ЖИТС-ассоциирленген комплексті аурулар тобына жататындығы.
Слайд 5Этиология
Аурудың қоздырғышы- EBV – герпес топтарының вирусына қатысты және өзінің
морфологиясы бойынша қарапайым герпестің вирустарынан айырмашылығы жоқ. Вирустың репликациясы приматтардың
В-лимфоциттерінде өтеді. Сыртқы ортада тұрақтылығы төмен, құрғатқанда, жоғары температура әсерінен тез жойылады. Құрамында ДНҚ бар.
Слайд 6Эпидемиологиясы
Инфекция көздері – науқас адамдар, соның ішінде аурудың манифесттік, көмескі
түрімен ауыратындар және тасымалдаушылар. Берілу механизмі – аэрогенді, жұғу жолы
- ауа-тамшылы, бірақ жиі сілекей арқылы да (мәселен, сүйісу кезінде) беріледі, қан құю кезінде де инфекция берілуі мүмкін. Вирус сыртқы ортаға 18 сағаттың ішінде бөлінеді. 50% -ға жуық ересек адамдар бұл ауруды жасөспірім шақта бастан кешеді. Қыздардың арасында жұқпалы мононуклеоздың ең жоғары жиілігі 14-16 жаста байқалған, ал ер балаларда-16-18 жас аралығында. 40 жастан жоғары адамдар өте сирек ауырады. Бұл ауру жаппай таралған, әсіресе дамушы елдерде. Инфекция көп жағдайда көмескі түрде өтеді. Аурудың жоғары деңгейі жылдың суық мезгілінде көп тіркеледі.
Слайд 7Патогенезі
Вирус жұтқыншақтың шырышты қабықтары арқылы еніп, гематогенді және лимфогенді жолдармен
таралады, көмекей бездеріне, лимфа түйіндеріне, көк бауырға және басқа мүшелерге
өтіп, олардың гиперпластикалық процестерін қоздырады.
Мононуклеоздың патоморфологиясы лимфа түйіндерінің, көк бауырдың, бауырдың, жілік майының биоптаттарын тексеру негізінде зерттелген. Патологоанатомиялық тексеру барысында лимфа түйіндерінің, көк бауыр мен бауырдың ұлғайғаны және жұтқыншақтың ісіну өзгерісі айқындалған. Инфекциялық үрдістің бәсеңдеуінен соң, вирусты бөлек В-лимфоциттерден және мұрын - жұтқыншақтың эпителий клеткаларынан табуға болады. Зақымданған клеткалардың жартысы жойылып, вирустар жаңа клеткаларды залалдай бастайды. Клеткалық және гуморальды иммунитет бұзылады. Бұл суперинфекциялар екіншілік инфекцияның құрылуына мүмкіндік береді.
Жұқпалы мононуклеоз кезінде иммунитет тұрақты, реинфекция тек антидене титрінің жоғарылауына ғана әкеледі. Инфекция нышансыз және жасырын түрінде кең таралған, себебі вирусқа қарсы антиденелер ересек адамдардың 50-80% - да табылған.
Слайд 8Клиникалық көрініс:
Жасырын кезеңнің ұзақтығы - 4-15 күн (жиірек 1 аптаға
жуық). Ауру жедел басталады. Аурудың 2-4-ші күндері қызба мен ағзаның
улануы ең жоғарғы деңгейге жетеді. Алғашқы күндері әлсіздік, бас ауыруы, бұлшықет пен буынның сырқырап ауыруы, ал кейінірек - тамақ пен жұтқыншақтың ауыруы пайда болады. Дене қызуы –38-40С. Қызбаның ұзақтығы –1-3 апта. Тонзиллит аурудың бірінші күні немесе кештеу, қызба мен аурудың басқа да белгілерімен (5-7-ші күндері) бірге көрінеді. Көмекей безінің зақымдануы 90% науқастардан байқалған. Аурудың алғашқы күндерінде науқаста тамақтың ауыруы мен жыбырлауы білінеді. Алғашқыда катаральды баспа жиі бір жақты болса, ал тым кеш мерзімде фолликулярлы, лакунарлы, сирегірек жаралы және күл ауруындағы фибринозды жабынды сияқты баспа білінуі мүмкін.
Лимфаденопатия барлық науқастарда байқалған. Жақтың бұрышындағы, құлақ арты, мойын, желке лимфа түйіндері жиі зақымға ұшырайды. Полиаденопатия - тұрақты симптом. Перифериялық лимфа түйіндерінің көлемі 0,5-2,0 см-ге дейін жетеді.. 10-15 күннен кейін лимфа түйіндерінің көлемі қысқара бастайды, алайда олар 2-3 айдай уақытта аздап үлкейген түрде қалуы мүмкін.

Слайд 9 25% науқастарда экзантема болады. Бөртпенің пайда болуы мен ерекшелігі
кең көлемде өзгереді. Ол аурудың 3-5-ші күндері көрініп, макулопапулезді (қызылша
тәрізді), ұсақ дақты, розеолезды, папулезды, петехиальды сипатта болады. Бөртпе 1-3 күн болып, ізсіз жоғалады. Жаңа бөртпелер болмайды. Гепатоспленомегалия аурудың 3-5-ші күні пайда болып, 3-4 апта бойына сақталады.
Жүйке жүйелерінің зақымдануы сирек кездеседі. Менингит, сирек жағдайда-менингоэнцефалит, энцефаломиелит, полирадикулоневрит тәрізді асқынулары болуы мүмкін. Ауру 7-10 күннен 4-6 аптаға дейін созылады, алайда ұзаққа созылатын ағымының болуы ықтимал (3 айға дейін), созылмалы түрі 1-2 жылға дейін жетеді.
Перифериялық қанда лейкоцитоз (9-25х109/л) білінген. Бір ядролы элементтердің саны (лимфоциттер, моноциттер, атипті мононуклеарлар), 1-ші аптаның соңында 80-90% -ға жетеді. Мононуклеар реакциясы 3-6 ай және тіпті бірнеше жыл сақталады.
Жұқпалы мононуклеоздың клиникалық түрінің дара жіктелуі жоқ.. Кейбір авторлар 20-ға дейінгі әртүрлі түрді бөлген. Ауру типті және атипті болып өтуі мүмкін. Клиникалық көрінісінің ауырлығына байланысты жеңіл, орташа, ауыр түрлерін ажыратады.

Слайд 10Асқынуы
Жұқпалы мононуклеоз кезінде аурудың асқынуы жиі болмайды, бірақ өте
ауыр болуы мүмкін. Гематологиялық асқынуларға аутоиммунды гемолитикалық анемия, тромбоцитопения, гранулоцитопения
жатады. Мононуклеоздан қайтыс болудың бірден бір себебі - көкбауырдың жарылуы. Әртүрлі неврологиялық асқыну: энцефалит, бас сүйек жүйелерінің салдануы, соның ішінде Белла салдануы, менингоэнцефалит, Гийен-Барр синдромы, полиневрит, көлденең миелит, психоз. Гепатиттің, сондай-ақ кардиологиялық асқынулар (перикардит, миокардит) дамуы мүмкін. Гемолитикалық анемияның ұзақтығы-1-2 ай. Мононуклеоз кезіндегі өлім себептерінің бірі - энцефалит, тыныс алу жолдарының обструкциясы, көкбауырдың жарылуы екені белгілі.
Слайд 11Диагностика
Аурудың диагностикасы клиникалық симптомдарға (қызба, лимфаденопатия, бауыр мен көкбауырдың
ұлғаюы, перифериялық қанның өзгерісі) негізденген. Гематологиялық зерттеу маңызды орын алады.
Лимфоциттер санының көбеюі және атипті мононуклеардың пайда болуы тән (барлық лейкоциттерден 10% жоғары).
Диагностика мақсатында полимеразды тізбекті реакция, Пауль-Буннель реакциясы, Гоффа-Бауэр реакциясы қолданылады. Вирустың бөлінуі күрделі.
Жұқпалы мононуклеозды баспадан, күл ауруының әр түрлерінен, цитомегаловирусты инфекциядан, АИВ-инфекциясының алғашқы клиникалық сатыларынан, листериоздың баспалы түрлерінен, вирусты гепатиттерден, қызылшадан, қан ауруларынан салыстыру жүргізу керек.
Атипті мононуклеарлар 1-ші күні білінеді. 3-ші аптаның соңында олардың мөлшері азая бастайды, лимфоцитоз бірнеше ай сақталады.
Слайд 12Емі
Науқастарды клиникалық көрсеткіші бойынша ауруханаға жатқызады. Гепатиттің белгілері бар
кезде ғана арнайы №5-ші диета талап етіледі.
Аурудың жеңіл түрлерінде дәрумендер мен симптоматикалық терапиямен шектеуге де болады.
Кортикостероидтарды гемолитикалық анемия мен неврологиялық асқынулар кезінде тағайындау керек. Ауыр ағымды ағзаның улануында және дене қызуының көтерілуінде преднизолон белгіленген (30-40 мг үлкендерге, ал балаларға 0,5- 1,0 мг/кг тәулігіне, 3-5 күн ішінде, емдеу курсы 7-10 күнге созылады).Антибиотиктерді өкпе қабынуы тәрізді асқынуында тағайындайды. Көкбауыр жарылғанда тез арада хирургиялық ем керек. Созылмалы мононуклеозда симптоматикалық және патогенетикалық терапия жүргізіледі.
Слайд 13ПСЕВДОТУБЕРКУЛЕЗ
Анықтамасы. Iersinia pseudotuberculosis қоздыратын, зооноздар тобына жататын, полиморфты клиникалық
көріністерімен: жалпы улану, қызба, бөртпе, лимфаденопатия, гепатомегалия, артрит, асқорыту, тыныс
алу, жүйке және басқа жүйелерін зақымдау мен сипатталатын жұқпалы ауру.
Слайд 14Этиологиясы. Аурудың қоздырғышы - Iersinia pseudotuberculosis – грам «теріс» таяқша,
Enterobactericea тұқымдастығына, Iersinia тобына жатады. 0- және Н- антигендері бар.
О – антиген бойынша 8 сероварлары бар. Олардың ішінде адамға патогенді 01, 03, 02, 04 және 05 сероварлары.
Иерсиниялардың ерекше қасиеттері:
сыртқы орта мен қоректік ортаны көп талғамайды. Тіпті топырақпен суда да өсе алады, демек протрофқа жатады;
температуралық режимі де кең -2С - 43С дейін өсе алады. Тоңазытқыш пен қамбаларда өте жақсы өсіп көбейе алады. Оның психрофилді қасиеті : 2-12 С өсіп-өніп бере алатындығы;
қоздырғыштың құрамында эндо- экзотоксиндердің болуы уланудың барлық белгілері мен салдарын тудырады.
Слайд 15Эпидемиологиясы.
Псевдотуберкулез – жедел ішек инфекциясы және зооноз.
Ауру қоздырғыштары
табиғатта кең тараған. Аурудың көзі сүтқоректі жануарлар, құстар мен қосмекенділер,
балық, бұынаяқты жануарлар. Бірақ негізгі аурудың көзі және резервуары – кеміргіштер, тышқандар. Олар кең таралған, псевдотубекулезге жоғары сезімтал және қоршаған орта объектілерін, суды, топырақты, тағамдарды, көк өністерді заладап, аурудың басқа жануарлар арасында тарауына әсер етеді. Екінші резервуары – топырақ. Топырақта иерсиния қоздырғыштарының жиі табылатыны жануарлар инфицирленген нәжісімен, зәрімен залалдауға және де иерсиниялардың сапрофиттік қасиеттерінің болуына байланысты. Иерсиниоздың өте бір таңғажайып эпидемиолиялық ерекшілігі бар – иерсиниялардың екі бөлек табиғи ортаға өмір сүруге бейімделгені: сыртқы ортада сапрофиттік өмірге, жылы қанды жануарлар организмінде – паразиттік.
Берілу механизмі – фекалді- оралді. Берілу жолдары – алиментарлы, контактілі, аэрогенді, трансмиссивті (сирек кездеседі). Негізігі берілу жолы – алиментарлы. Берілу факторлары: көкөністер, сүт, су, ет тағамдары.
Қабылдаушы макроорганизм. Ауруға барлық жастағы адамдар шалдығады, бірақ балалардың тез ауыратыны ерекше аңғарылады.
Ауру салқын кезеңдерде көбінесе тарайды, спорадикалық, эпидемиялық көлемде таралуы мүмкін.

Слайд 19Бірден дене қызуы көтеріледі, науқас тоңады, басы аурады, әлсізденіп тәбеті
қашады, бүкіл денесі, бұлшық еттері, буындары, бел аймағы аурады. Біраз
адамның іші аурып, өтіді, құсу пайда болады. Енді біреулерінің жұтынғанда тамағы ауырады. Науқастың түрі осы ауруға тән өзгереді: беті, мойыны, көзі қызарады, ісінкі тартады. Бірақ мұрын-ерін үшбұрыштығы керісінше соғын тартып бозарады. Ұшық шығуы, тамағының ісіп не қызаруы жиі кездеседі, таңдайында бөртпелер пайда болады – энантема. Аурудың көпшілігінде тұмау-сузектің барлық белгілері көрініс береді: мұрын бітеді, жөтеледі, тамағы аурады. Демек айтылған белгілер бір жағынан гриппке, екінші жағынан скарлатинаға, ұқсас болып келеді. Ауру басталғаннан кейін 1-4 күн ішінде денеге бөртпе шығады әртүрлі көлемде: дақ, нүкте тәрізді ұсақ, біреуде қызылшадағы, біреуде қызамықтағы бөртпелерге ұқсайды. Бөртпелер табиғи қартпалар аймағында, аяқ-қолдың бастарында, буын тұстарында қоюланады, бөртпеге симметриялық орналуы тән, бетте сиректеу кездеседі. Бөртпе тез пайда болып, тез жойылып кетуі мүмкін, науқас жатқанда білінбейді, ал тұрғанда анық көрінеді. 2-3 аптадан кейін бөртпе шыққан жерлердегі дененің терісі түлейді. Аурудың жалпы улану белгілерінің және ошақтық белгілерінің дамуы жоғарғы деңгейіне жетеді. Аурудың аур түрінде сепсистің барлық белгілерін анықтауға болады.
Шеткі қанда: нормоцитоз, лейкопения анықталады, лейкоцитоз сирек кездеседі.
Балаларда ауру продромсыз өте тез басталады; скарлатина тәрізді бөртпе ерте және жиі кездеседі; тыныс жолдары жиі зақымданады, жедел респираторлы инфекцияға өте ұксас өтеді; ас қорыту жолдарының қабыну процестері ересектерге қарағанда жие кездеседі; лимфа жуйесі көбірек өзгереді, неше түрлі лимфадениттермен қатар гепатит, аппендицит жиі кездеседі.

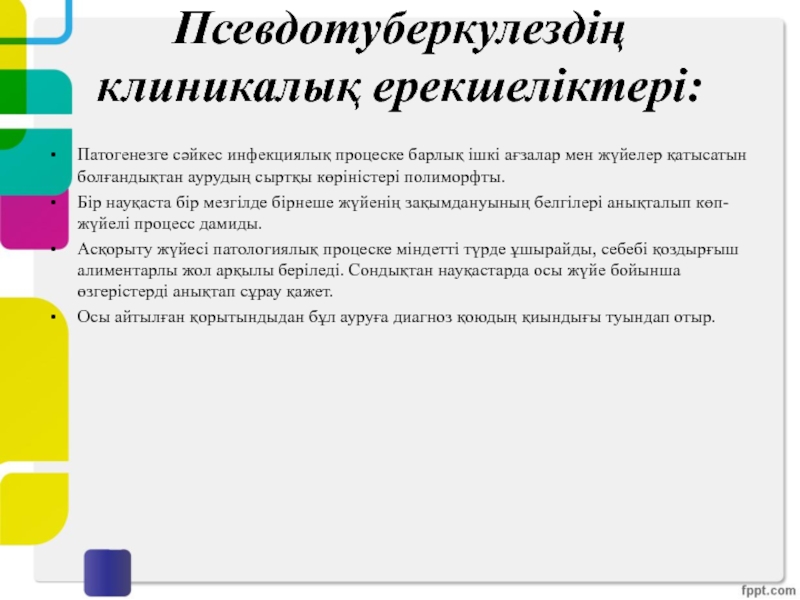
Слайд 20Псевдотуберкулездің клиникалық ерекшеліктері:
Патогенезге сәйкес инфекциялық процеске барлық ішкі ағзалар мен
жүйелер қатысатын болғандықтан аурудың сыртқы көріністері полиморфты.
Бір науқаста бір мезгілде
бірнеше жүйенің зақымдануының белгілері анықталып көп-жүйелі процесс дамиды.
Асқорыту жүйесі патологиялық процеске міндетті түрде ұшырайды, себебі қоздырғыш алиментарлы жол арқылы беріледі. Сондықтан науқастарда осы жүйе бойынша өзгерістерді анықтап сұрау қажет.
Осы айтылған қорытындыдан бұл ауруға диагноз қоюдың қиындығы туындап отыр.
Слайд 21Диагностикасы.
Псевдотуберкулез диагнозын анықтау стандарты №13 кестеде келтірілген.
Лабораториялық әдістер:
Бактериологиялық әдіс.
Көмей мен жұтқыншақ жағындысын, қанды, зәрді, нәжісті қоректі орталарға себіп
термостат арқылы емес, тоңазытқыш арқылы өсіреді. Осымен қатар операциядан кесіліп алынған материалдар, көк өністер, су қолданылады. Бірақ қоздырғыш өте жай өседі (10 күн).
Серологиялық реакциялар – тікелей емес агглютинация реакциясы, гемагглютинация, бактериальды лизис, имуноферменттік анализ қолданылуда.
Жаңадан енгізілген арнайы антиген байланыстырушы лимфоциттер анықтау әдісі иммунды диагностикаға жатады.
Слайд 22Емі
Этитропты ем: антибиотиктердің ішінде левомицетин, фторхинолондар, цефалоспориндер температура қалпына келгеннен
соң тағы да 5 – 10 күн беріледі. Аурудың ауыр
түрінде цефалоспориндермен бірже фторхинолондарды тағайындау қажет. Патогенетикалық ем: дезинтоксикация кезінде, кристаллоидты ертінділер, менигеальды синдром болса – дегидратация қатар жүргізіледі, аллергиямен күресу, геморрагиялық өзгерістерге жол бермеу, қан тамырларының қабырғасын жарақаттанудан қорғау, гепатит болса гепатитті емдеу. Оң жақ илеоцекальды бұрыштағы өзгерістедің көбі терминалді илеит, мезаденит, тифлит, аппендицит операция жолымен емдеуді қажет етеді.
Слайд 23ІШЕК ИЕРСИНИОЗЫ
Анықтамасы. Ішек иерсиниозы - Iersinia enterocolitica қоздыратын, асқазан-ішек жолдарын
зақымдап, токсикалық-аллергиялық белгілері мен өтетін жедел жұқпалы ауру.
Слайд 24Этиологиясы
Аурудың қоздырғышы - Iersinia enterocolitica – грам « теріс» таяқша
Enterobactericea тұқымдастығына жатады. О- және Н- антигені бар, О –
антиген бойынша 50 сероварлары бар, 5 биотипі бар. Олардың ішінде адамға патогенді 01,05,08,09 сероварлары. 09 серовар бруцелламен ортақ антигені бар, сондықтан Райт реакциясы «оң» нәтижелі болуы мүмкін. Иерсиниоз қоздырғышы тек эндотоксин бөледі. Тоңазытқыш температурасында 4-8 С көп уақыт сақталып және жеміс, көкөністер мен басқа тағамдарда көбеюге қабілеті бар. Қайнатқанда иерсиниялар бірден өледі.
Слайд 25Патогенезі
Псевдотуберкулезге біраз ұксас. Ерекшілігі: ішекті көбірек зақымдап, терминальды илеит,
жаралы, некрозды энтерит, энтероколит, мезентериальды лимфаденит дамиды. Қоздырғыш ішектің төмінгі
бөлімдері арқылы еніп, оның аймақтық – мезентериалді лимфа түйіндерінде ұялап, солардың зақымдануы арқылы әрі қарай септикалық инфекция қалыптасуына жағдай жасалады. Аурудың өте жие кездесетін терминалді илеит, гастроэнтерит, энтероколит мезентериалді лимфаденит, аппендицит болып келгендіктен, ол “ішек иерсиниозы” деген ат алған. Бірақ ішек жағынан кездесетін белгілерден басқа да артрит, түйінді эритема, конъюнктивит, лимфаденит, гепатит, нефрит, уретрит, т.б. синдромдар көрініп, ол псевдотуберкулезге ұқсастығын көрсетеді.
Ішек иерсиниозы кезінде көбіне гастроэнтероколит түрі, аппендицит түрі, септикалық түрі, субклиникалық түрі жие қалыптасады.
Ауруды емдеу, аурудың алдын алу шаралары псевдотуберкулезге ұксас.
Слайд 26Пайдаланылған әдебиеттер
http://ppt-online.org/23973
http://xn--80ahc0abogjs.com/akusherstvo-ginekologiya/patogenez10090.html
http://bigslide.ru/medicina/7750-asfiksiya.html