Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ИСТОРИЯ РАЗВИТИЯ АКУШЕРСТВА
Содержание
- 1. ИСТОРИЯ РАЗВИТИЯ АКУШЕРСТВА
- 2. Акушерство и гинекология - две отрасли единой
- 3. Акушерство - (от франц. accoucher -помогать в
- 4. 40-35 тыс. лет назад первыми носителями медицинских
- 5. В папирусе из Кахуна (около 2 тыс.
- 6. В Месопотамии появилась классификация медицинских специальностей: различали
- 7. Культура Древней Греции оставила исключительный след в
- 8. Деметрий из Апалеи (III в. до н.э.)
- 9. Хирург Абу-ль-Касим (936-1013) стал первым и единственным
- 10. Фаллопий Г. (1523-1562) – анатом, хирург и
- 11. В XVIII в. Завершилась монополия на родовспоможение
- 12. В XIX в. Полностью сформировалась модель акушерских
- 13. ВЫДАЮЩИЕСЯ АКУШЕРЫ-ГИНЕКОЛОГИН.М. МАКСИМОВИЧ-АМБОДИКМ.С. МАЛИНОВСКИЙВ.В СТРОГАНОВИ.Ф. ЖОРДАНИАЛ.С. ПЕРСИАНИНОВК.Н. ЖМАКИНВ.И. БОДЯЖИНАН.М. Максимович-АмбодикВ.В.СтрогановК.Н.ЖмакинЛ.С.Персианинов
- 14. Слайд 14
- 15. Акушерство XX в. С повсеместным внедрением антисептики,
- 16. СТРУКТУРА И ОРГАНИЗАЦИЯ АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКОЙ СЛУЖБЫ В РБ
- 17. Охрана здоровья женщины, матери и ребенка предусматривает
- 18. развитие специализированной медицинской помощи: консультаций «Брак и
- 19. Основные учреждения здравоохранения, оказывающие акушерско-гинекологическую помощь родильный
- 20. Стационар - лечебное учреждение для круглосуточного пребывания
- 21. Основные функции и задачи акушерского стационара (АС)
- 22. Организация работы в АС строится по единому
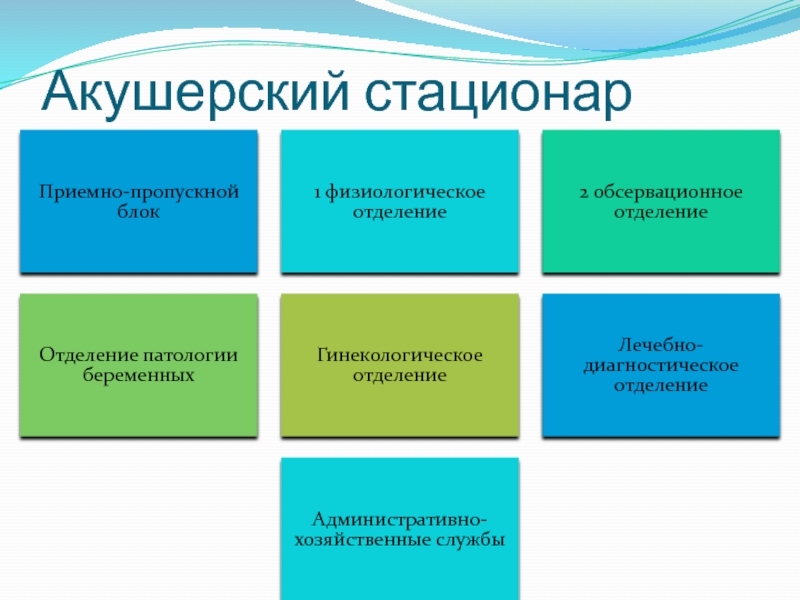
- 23. Типовые учреждения по оказанию акушерско-гинекологической помощи:
- 24. Акушерский стационар
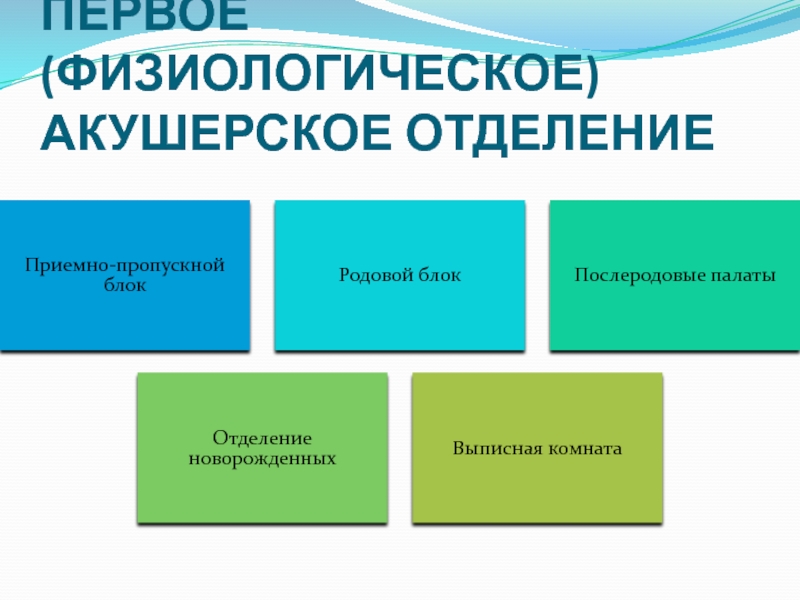
- 25. ПЕРВОЕ (ФИЗИОЛОГИЧЕСКОЕ) АКУШЕРСКОЕ ОТДЕЛЕНИЕ
- 26. Приемно-пропускной блок
- 27. ПРИЕМНО-ПРОПУСКНОЙ БЛОКВ фильтре осматривают кожные покровы и
- 28. В 1 физиологическое отделение направляют беременных или
- 29. Родовой блок
- 30. Палата интенсивной терапии предназначена для беременных, рожениц
- 31. ПОСЛЕРОДОВОЕ ОТДЕЛЕНИЕ
- 32. ОТДЕЛЕНИЕ НОВОРОЖДЕННЫХ
- 33. II АКУШЕРСКОЕ (ОБСЕРВАЦИОННОЕ) ОТДЕЛЕНИЕПредставляет собой самостоятельный родильный
- 34. Во II отделение госпитализируют беременных, рожениц и
- 35. В обсервационном отделении находятся дети, родившиеся в
- 36. ОТДЕЛЕНИЕ ПАТОЛОГИИ БЕРЕМЕННЫХВ
- 37. ОТДЕЛЕНИЕ ПАТОЛОГИИ БЕРЕМЕННЫХВ
- 38. Качественные показатели работы акушерского стационара:1)снижение детской смертности2)снижение
- 39. Принципы работы акушерского стационара:Соблюдение санитарно-эпидемического режимаБесплатностьОбщедоступностьСоблюдение масочного
- 40. Санитарно-гигиенический и противо-эпидемический режимы в акушерском
- 41. ВБИ в акушерском стационареВнутрибольничная инфекция в родовом
- 42. Источником инфекции в родильном доме могут быть:-беременные,
- 43. Распространение инфекции идет двумя путями:Воздушно-капельнымКонтактным
- 44. Наиболее часто передача возбудителей реализуется по цепочке:Персонал новорожденный мать
- 45. Основные требования санитарно-противоэпидемического режима в АС:Своевременное выявление
- 46. Влажная уборка, проветривание и облучение бактерицидными лампами
- 47. Женская консультация - организация здравоохранения, обеспечивающая амбулаторную
- 48. ЗАДАЧИ ЖЕНСКОЙ КОНСУЛЬТАЦИИвыполнение оптимальных лечебно-диагностических технологий на
- 49. консультирование и оказание услуг по планированию семьи;организация
- 50. проведение мероприятий в области информирования и повышения
- 51. СТРУКТУРА ЖЕНСКОЙ КОНСУЛЬТАЦИИрегистратура кабинеты заведующего, старшей акушеркиврачебные
- 52. ПОКАЗАТЕЛИ ОЦЕНКИ РАБОТЫ ЖЕНСКОЙ КОНСУЛЬТАЦИИ ПО ОБСЛУЖИВАНИЮ
- 53. перинатальная смертность;процент срочных родов;процент преждевременных родов (частота
- 54. Скачать презентанцию
Акушерство и гинекология - две отрасли единой науки, касающиеся научных и практических основ здоровья женщины, матери и будущего ребёнка. Наряду с хирургией и терапией они относятся к специальностям, составляющим основу клинической
Слайды и текст этой презентации
Слайд 2Акушерство и гинекология - две отрасли единой науки, касающиеся научных
и практических основ здоровья женщины, матери и будущего ребёнка.
с хирургией и терапией они относятся к специальностям, составляющим основу клинической медицины.Слайд 3Акушерство - (от франц. accoucher -помогать в родах, принимать роды)-изучает
физиологию и патологию процессов ,связанных с зачатием, беременностью ,родами и
послеродовым периодом. А также разрабатывает методы родовспоможения, профилактики и лечения осложнений беременности и родов.Слайд 440-35 тыс. лет назад первыми носителями медицинских знания, первыми «профессионалами»
народной медицины были женщины в общине. В поздний период родового
общества рациональные медицинские знания всё теснее переплетаются, а нередко и подменяются религиозно-магическими ритуалами и заклинаниями, жертвоприношениями, выделением богов.Слайд 5В папирусе из Кахуна (около 2 тыс. лет до н.э.)
обобщены знания древних египтян в области акушерства и гинекологии: признаки
маточных кровотечений, способы их лечения, симптомы воспалительных гинекологических заболеваний, болезни молочных желез, умели пользоваться противозачаточными средствами и распознавать ранние сроки беременности.Из этого же источника известно, что роды на дому принимали акушерки.
Многие считают, что египтяне знали кесарево сечение.
Слайд 6В Месопотамии появилась классификация медицинских специальностей: различали «медицину ножа» (т.е.
хирургию), «травную медицину» (т.е. внутренние болезни), в клинописях, в частности
в кодексе Хаммурапи, упоминались врачи, «помогающие при родах».В каноне «Авесты» - главном источнике представлений о медицине древнего Ирана – медицина определена как искусство сохранять тело в здоровом состоянии.
Слайд 7Культура Древней Греции оставила исключительный след в истории человечества и
внесла много открытий в систему знания о человеке и его
болезнях.Первоначально обучение медицине было организовано в храмах Асклепия, акушерскому искусству обучали в храмах Артемиды, а затем (VI-Vвв. До н.э.) возникли первые светские медицинские школы, в том числе самые известные из них – Книдская и Косская.
Представители Книдской школы признаны как создатели гинекологии. Они проводили влагалищные исследования, умели оценивать состояния шейки матки, используя для этого зонд, в случае необходимости расширяли цервикальный канал, вправляли матку при её выпадении, вводили в полость матки лекарственные средства.
Слайд 8Деметрий из Апалеи (III в. до н.э.) – первым описал
головное предлежание плода как физиологическое.
В Древнем Риме вопросы родовспоможения впервые
стали решаться на государственном уровне. Был издан закон, предписывающий для спасения жизни младенца производить кесарево сечение у всех умерших во время беременности женщин.Соран из Эфесса признанный основоположник акушерства и педиатрии. Он написал 15 книг, главная из которых полностью посвящена повивальному ремеслу и вплоть до средних веков была руководством для практикующих акушеров.
Слайд 9Хирург Абу-ль-Касим (936-1013) стал первым и единственным арабским врачом, который
подробно описал клиническую картину внематочной беременности.
Ибн-Зохр (1092-1162) первым опубликовал рецепты
противозачаточных средств.Амбруаз Паре (1510-1590) возобновил в практике поворот на ножку плода и кесарево сечение при смерти роженицы.
Траутманн в 1610 г. Произвёл первую операцию кесарева сечения на живой роженице.
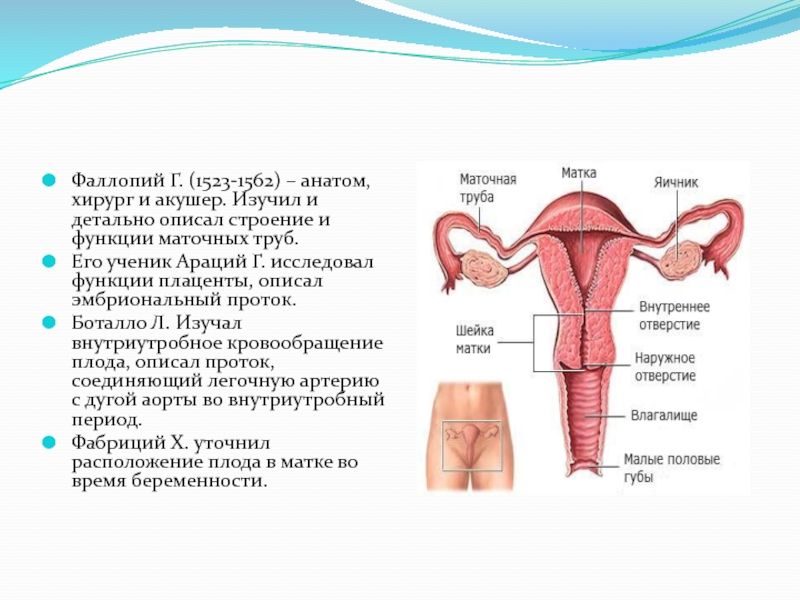
Слайд 10Фаллопий Г. (1523-1562) – анатом, хирург и акушер. Изучил и
детально описал строение и функции маточных труб.
Его ученик Араций Г.
исследовал функции плаценты, описал эмбриональный проток.Боталло Л. Изучал внутриутробное кровообращение плода, описал проток, соединяющий легочную артерию с дугой аорты во внутриутробный период.
Фабриций Х. уточнил расположение плода в матке во время беременности.
Слайд 11В XVIII в. Завершилась монополия на родовспоможение повивальных бабок, наряду
с ними помощь в родах стали оказывать дипломированные врачи-акушеры мужчины.
Девентер
Х. (1651-1724) разработал учение о костном тазе, подробно описал равномерносуженный и плоский таз.Морисо Ф. предложил свой метод выведения головки во время родов при тазовом предлежании плода.
Жан Луи Боделок (1747-1810) существенно продвинул учение об акушерском тазе. Предложенная методика измерения женского таза используется и в наши дни.
Слайд 12В XIX в. Полностью сформировалась модель акушерских щипцов.
1852 г.
– в Англии возникло первое акушерско-гинекологическое общество.
Внедрение в практику наркоза,
асептики и антисептики способствовало оперативной активности акушеров.В конце XIX в. Пинар А. детализировал и систематизировал приёмы наружного исследования беременной; внедрено выслушивание сердцебиения плода.
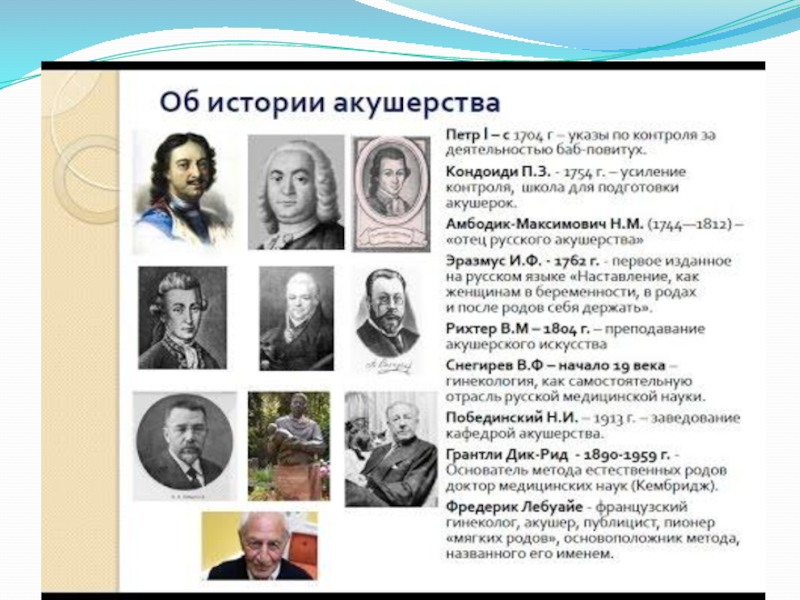
Слайд 13ВЫДАЮЩИЕСЯ АКУШЕРЫ-ГИНЕКОЛОГИ
Н.М. МАКСИМОВИЧ-АМБОДИК
М.С. МАЛИНОВСКИЙ
В.В СТРОГАНОВ
И.Ф. ЖОРДАНИА
Л.С. ПЕРСИАНИНОВ
К.Н. ЖМАКИН
В.И. БОДЯЖИНА
Н.М. Максимович-Амбодик
В.В.Строганов
К.Н.Жмакин
Л.С.Персианинов
Слайд 15Акушерство XX в. С повсеместным внедрением антисептики, асептики и обезболивания,
а также с применением гемотрансфузии, широкого спектра антибиотиков совершенно преобразилось.
Пересмотрены
показания к некоторым акушерским операциям; значительно снизилась материнская смертность, связанная с кровотечениями в родах, ГСО в период беременности, родов и послеродового периода.Слайд 17Охрана здоровья женщины, матери и ребенка предусматривает следующие изменения
объединение
акушерской и гинекологической служб с общей медицинской службой; диспансеризация и
оздоровление населения в подростковом возрасте, перед вступлением в брак и созданием семьи; ориентация акушерства на перинатальную охрану плода; совершенствование деятельности центров и кабинетов пренатальной диагностики; улучшение общей медицинской и специализированной помощи беременным женщинам;создание и дальнейшее совершенствование акушерско-педиатрическо-терапевтических комплексов с целью подготовки женщин к материнству, преемственного и непрерывного оказания помощи беременным, родильницам и новорожденным, своевременного выявления и лечения экстрагенитальных заболеваний до и во время беременности, проведения прегравидарной подготовки женщин группы резерва родов;
совершенствование системы этапного оказания родовспомогательной помощи;
активная профилактика и своевременное лечение гинекологических заболеваний;
Слайд 18развитие специализированной медицинской помощи: консультаций «Брак и семья», медико-генетических центров,
акушерских стационаров и отделений для лечения и родоразрешения женщин с
эндокринной и сердечно-сосудистой патологией, почечными заболеваниями и др.;активизация деятельности по планированию семьи и формированию здорового образа жизни;
широкое внедрение немедикаментозных методов терапии и профилактики женских болезней, осложнений беременности и родов; использование природных и преформированных физиотерапевтических факторов;
автоматизация, компьютеризация и обеспечение современной техникой.
Слайд 19Основные учреждения здравоохранения, оказывающие акушерско-гинекологическую помощь
родильный дом общего профиля
или специализированный по определенному виду патологии беременных (сердечно-сосудистым и эндокринным
заболеваниям, туберкулезу, невынашиванию беременности и др.);женская консультация, которая может быть структурным подразделением родильного дома, поликлиники или амбулатории;
акушерские и гинекологические отделения городских, областных, районных, участковых и других больниц.
Слайд 20Стационар -
лечебное учреждение для круглосуточного пребывания пациентов, непрерывного наблюдения
за ними и оказания им необходимой и достаточной помощи.
Слайд 21Основные функции и задачи акушерского стационара (АС)
оказание квалифицированной стационарной
медицинской помощи женщинам в период беременности, в родах, в послеродовом
периоде, при гинекологических заболеваниях; оказание квалифицированной медицинской помощи и уход за новорожденными в период их пребывания в родильном доме.Слайд 22Организация работы в АС строится по единому принципу в соответствии
с действующими положениями родильного дома (отделения), приказами, распоряжениями, методическими рекомендациями.
Слайд 27ПРИЕМНО-ПРОПУСКНОЙ БЛОК
В фильтре осматривают кожные покровы и видимые слизистые оболочки,
измеряют температуру тела и проводят сбор анамнеза.
Санпропускник предназначен для санитарной
обработки пациенток.Слайд 28В 1 физиологическое отделение направляют беременных или рожениц без признаков
инфекционных заболеваний, не имеющих контакта с инфекцией, наблюдавшихся и обследованных
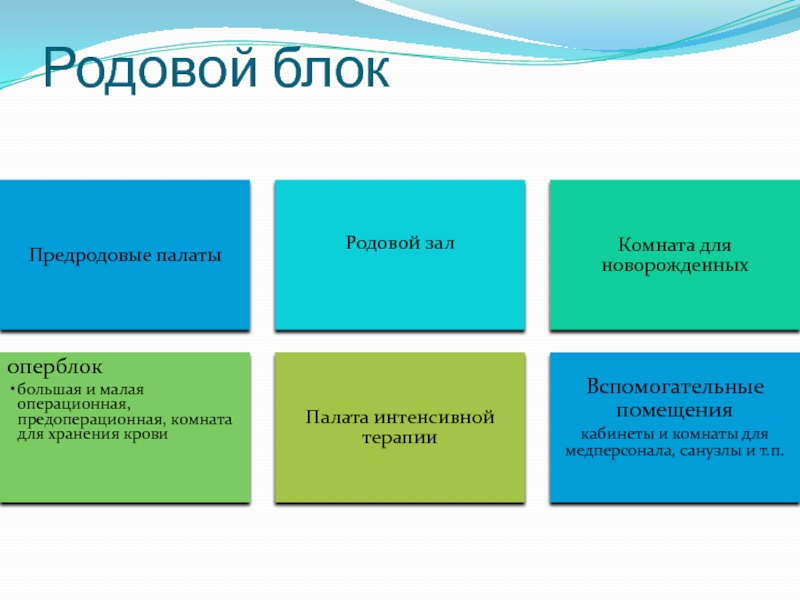
в женской консультации.Слайд 30Палата интенсивной терапии
предназначена для беременных, рожениц и родильниц с
тяжелыми формами гестоза и экстрагенитальными заболеваниями.
Палата должна быть оснащена
необходимыми инструментами, медикаментами и аппаратурой для оказания неотложной помощи.Слайд 33II АКУШЕРСКОЕ (ОБСЕРВАЦИОННОЕ) ОТДЕЛЕНИЕ
Представляет собой самостоятельный родильный дом в миниатюре,
т. е. имеет полный набор всех необходимых помещений и оборудования.
Слайд 34Во II отделение госпитализируют беременных, рожениц и родильниц, которые могут
быть источником инфекции для окружающих (лихорадка неясной этиологии, ОРВИ, мертвый
плод, безводный промежуток свыше 12 часов, родившие вне родильного дома).Также в отделение переводят заболевших беременных из отделения патологии и родильниц из физиологического послеродового отделения при осложненном течении послеродового периода (эндометрит, нагноение швов промежности, швов после кесарева сечения и т. п.).
Слайд 35В обсервационном отделении находятся дети, родившиеся в этом отделении, дети,
матери которых переведены из первого акушерского отделения, дети, переведенные из
родильного блока с врожденным везикулопустулезом, уродствами, "отказные" дети, дети, родившиеся вне родильного дома.Слайд 36
ОТДЕЛЕНИЕ ПАТОЛОГИИ БЕРЕМЕННЫХ
В отделение патологии подлежат госпитализации беременные с экстрагенитальными
заболеваниями (сердечно-сосудистой системы, почек, печени, эндокринной системы и др.) и
с акушерской патологией (гестозами, невынашиванием беременности, фетоплацентарной недостаточности (ФПН), неправильными положениями плода, сужением таза и др.).Слайд 37
ОТДЕЛЕНИЕ ПАТОЛОГИИ БЕРЕМЕННЫХ
В отделении работают врачи акушеры, терапевт, окулист.
В
отделении, обычно, есть кабинет функциональной диагностики, оснащенный кардиомонитором, аппаратом УЗИ,
смотровой кабинет, процедурный кабинет.При улучшении состояния здоровья беременных выписывают домой.
С началом родовой деятельности рожениц переводят в I акушерское отделение
Слайд 38Качественные показатели работы акушерского стационара:
1)снижение детской смертности
2)снижение материнской смертности
3)снижение инфекционных
заболеваний
4)снижение травматизма в родах
5)повышение процента обезболивания в родах
6)снижение заболеваемости детей
и матерейСлайд 39Принципы работы акушерского стационара:
Соблюдение санитарно-эпидемического режима
Бесплатность
Общедоступность
Соблюдение масочного режима
Преемственность между родильным
домом и женской консультацией
Поточность заполнения палат
Генеральная уборка
Дезинфекция
Своевременное оформление санитарных медицинских
книжекСлайд 40Санитарно-гигиенический и противо-эпидемический режимы
в акушерском стационаре.
Предупреждение инфекционных заболеваний матери
и новорожденного является важнейшей задачей в работе акушерского стационара.
Слайд 41ВБИ в акушерском стационаре
Внутрибольничная инфекция в родовом стационаре вызывается внутрибольничными
микроорганизмами, циркулирующими в ЛПУ и обладающими устойчивостью к дез. средствам
и антибиотикам.Наиболее часто вызывают госпитальную инфекцию следующие микроорганизмы: протей, кишечная палочка, энтерококки, синегнойная палочка, золотистый стафилококк, а также ассоциации бактерий.
Слайд 42Источником инфекции в родильном доме могут быть:
-беременные, роженицы или родильницы,
как бактерионосители, так и больные с проявлениями инфекции и с
гнойничковыми заболеваниями кожи: фурункулы, маститы, эндометриты и т.д.-бактерионосители из числа мед. персонала ( с локализацией возбудителя на слизистых оболочках носа и зева).
-новорожденные (с первых суток происходит заселение микрофлорой в т.ч. и патогенной кожных покровов и слизистых оболочек носа, рта, дых. путей, жкт и т.д.). В результате возбудитель передается от одного новорожденного к другому, а затем происходит вспышка инфекции и заражение матерей.
Слайд 45Основные требования санитарно-противоэпидемического режима в АС:
Своевременное выявление и изоляция рожениц,
родильниц и новорожденных с гнойно-септическими заболеваниями
Своевременное обнаружение очагов инфекции и
их санацияПрименение высокоэффективных методов обеззараживания рук мед. персонала и кожи операционного поля
Пастеризация грудного молока
Организация централизованной стерилизации белья, перевязочного материала и инструментов
Использование методов и средств дезинфекции для обработки постельных принадлежностей, обуви и т.д.
Слайд 46Влажная уборка, проветривание и облучение бактерицидными лампами во всех помещениях
АС проводится не реже 2-х раз в день. В предродовых,
родильных и послеродовых палатах- 3 раза в день. В отделение новорожденных 5-6 раз в день.Слайд 47Женская консультация -
организация здравоохранения, обеспечивающая амбулаторную акушерско-гинекологическую помощь с
использованием современных медицинских технологий, услуги по планированию семьи и охране
репродуктивного здоровья.Слайд 48ЗАДАЧИ ЖЕНСКОЙ КОНСУЛЬТАЦИИ
выполнение оптимальных лечебно-диагностических технологий на амбулаторно-поликлиническом этапе;
выявление женщин
группы резерва родов и проведение преконцептивной подготовки.
проведение динамического наблюдения беременных
женщин в целях предупреждения осложнений беременности, родов и послеродового периода;выполнение комплекса лечебно-профилактических мероприятий с использованием современных медицинских технологий, в том числе в условиях дневного стационара, у гинекологических больных;
проведение вторичной профилактики злокачественных новообразований репродуктивной системы;
Слайд 49консультирование и оказание услуг по планированию семьи;
организация и проведение профилактических
осмотров женского населения, начиная с подросткового возраста, с целью раннего
выявления патологии репродуктивной системы;обеспечение преемственности в обследовании и лечении беременных, родильниц и гинекологических больных между женской консультацией и другими лечебно-профилактическими учреждениями;
проведение экспертизы временной нетрудоспособности по беременности и родам, в связи с гинекологическими заболеваниями, определение необходимости и сроков временного или постоянного перевода работника по состоянию здоровья на другую работу, направление в установленном порядке на медико-социальную экспертную комиссию женщин с признаками стойкой утраты трудоспособности;
проведение медико-реабилитационных мероприятий;
Слайд 50проведение мероприятий в области информирования и повышения санитарной культуры населения
по различным аспектам здорового образа жизни;
обеспечение женщин медико-социальной и правовой
защитой в соответствии с действующим законодательством по охране материнства и детства, в рамках компетенции женской консультации;выполнение санитарно-гигиенических и противоэпидемических мероприятий для обеспечения безопасности медицинского персонала и пациентов, предотвращения распространения инфекций;
внедрение в практику работы современных диагностических и лечебных технологий, новых организационных форм работы, средств профилактики и реабилитации больных;
проведение мероприятий по повышению квалификации медицинского персонала
Слайд 51СТРУКТУРА ЖЕНСКОЙ КОНСУЛЬТАЦИИ
регистратура
кабинеты заведующего, старшей акушерки
врачебные акушерско-гинекологические кабинеты
кабинет
патологии шейки матки
процедурный кабинет
кабинет для занятий школы беременных
ординаторская
кабинеты смежных специалистов
Слайд 52ПОКАЗАТЕЛИ ОЦЕНКИ РАБОТЫ ЖЕНСКОЙ КОНСУЛЬТАЦИИ ПО ОБСЛУЖИВАНИЮ БЕРЕМЕННЫХ
своевременность поступления беременных
под наблюдение женской консультации (при правильной организации работы женской консультации
70-90% беременных должны поступать под наблюдение со сроком до 12 недель беременности, а в сроки после 28 недель, не взятых на учет не должно быть);процент женщин, осмотренных терапевтом в срок до 12 недель беременности;
частота гестозов беременных (встречаются у 10-15% женщин);
частота экстрагенитальной патологии (имеет место более чем у 70% беременных);
материнская смертность;
Слайд 53перинатальная смертность;
процент срочных родов;
процент преждевременных родов (частота преждевременных родов составляет
5-10% от общего количества родов);
процент запоздалых родов (перенашивание беременности наблюдается
в 1-2% общего количества родов);процент оперативного родоразрешения;
частота абортов на 100 родившихся живыми и мертвыми (не должна превышать 80