Слайд 1
Кафедра офтальмологии
ГБОУ ВПО ОрГМА Минздрава РФ
Методы исследования в офтальмологии
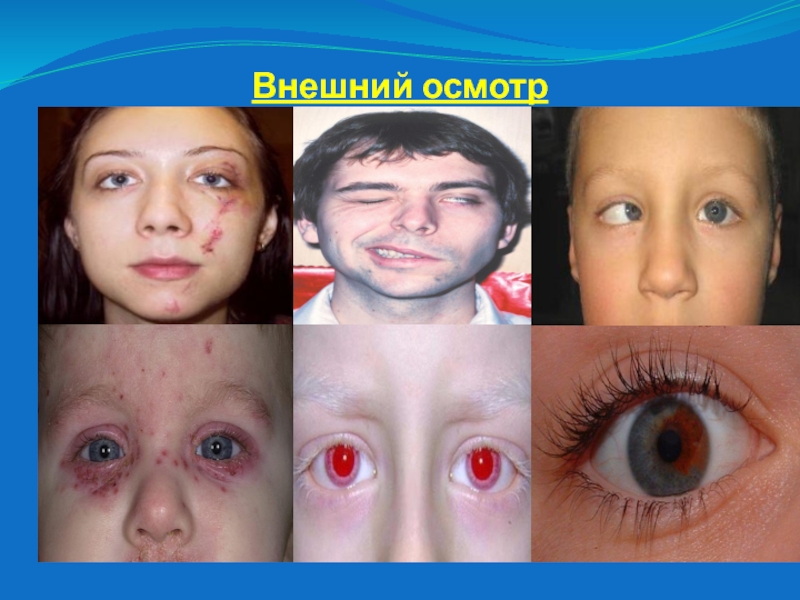
Слайд 2Схема офтальмологического обследования
1. Внешний осмотр. Сбор анамнеза.
2. Осмотр конъюнктивы нижнего
и верхнего века, сводов.
3. Исследование слезных органов.
4. Определение чувствительности
и целостности роговицы.
5. Определение остроты зрения.
6. Метод бокового (фокального)освещения.
7. Метод проходящего света.
8. Прямая и непрямая офтальмоскопия.
9. Биомикроскопия.
10. Исследование офтальмотонуса (ВГД).
11. Исследование периферического зрения.
Слайд 4
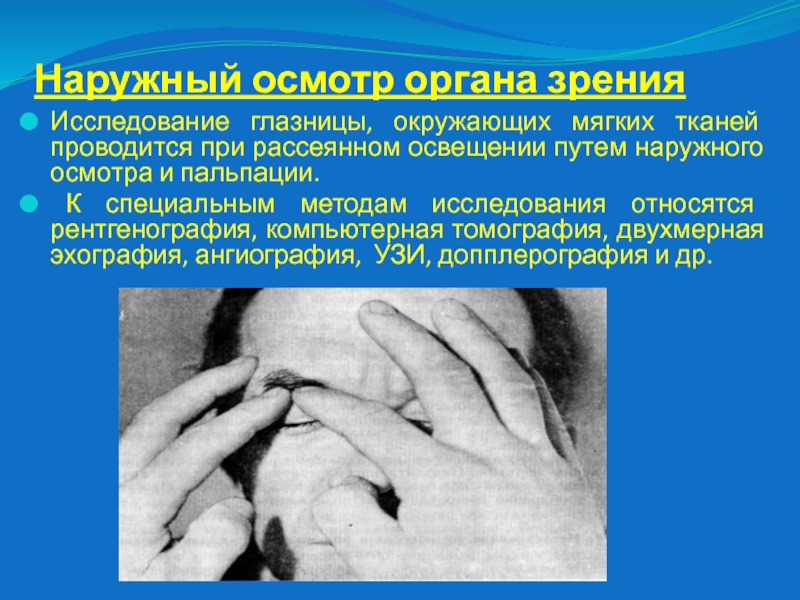
Наружный осмотр органа зрения
Исследование глазницы, окружающих мягких тканей
проводится при рассеянном освещении путем наружного осмотра и пальпации.
К
специальным методам исследования относятся рентгенография, компьютерная томография, двухмерная эхография, ангиография, УЗИ, допплерография и др.
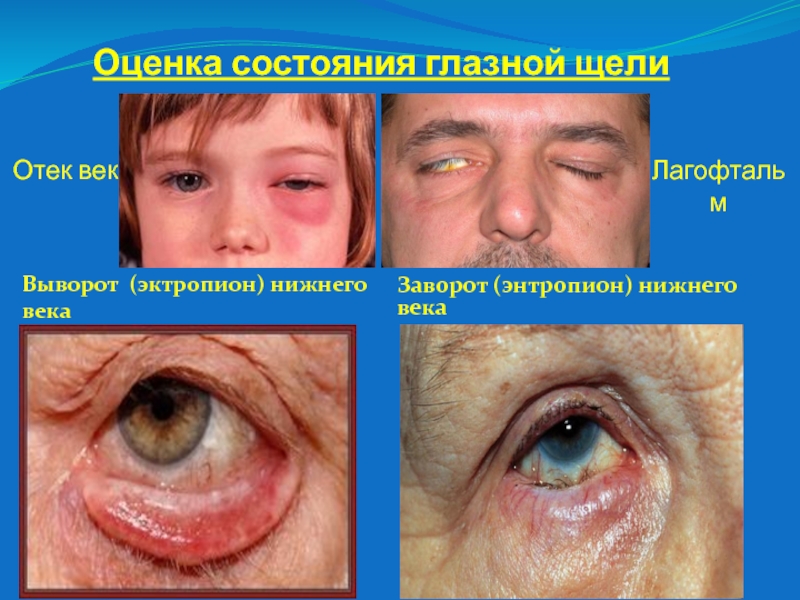
Слайд 5Оценка состояния глазной щели
Выворот (эктропион) нижнего века
Заворот (энтропион) нижнего века
Отек
век
Лагофтальм
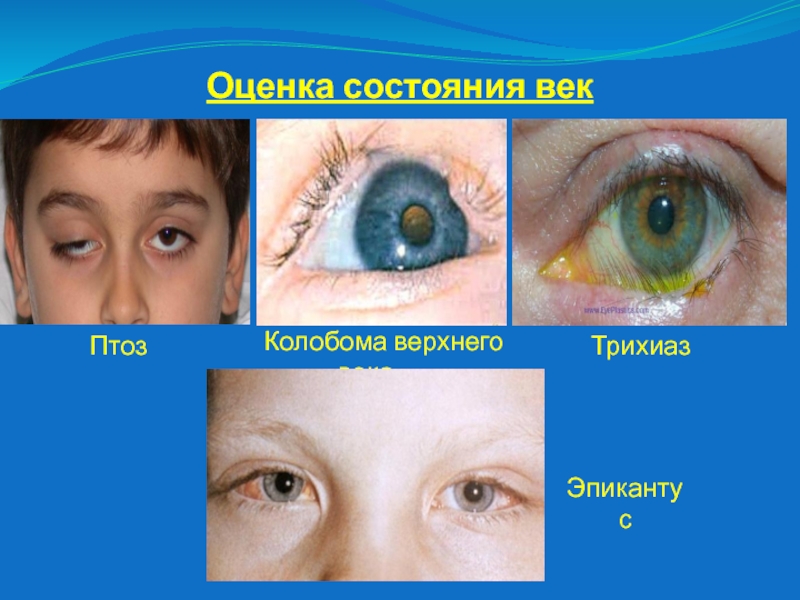
Слайд 6Оценка состояния век
Трихиаз
Колобома верхнего века
Птоз
Эпикантус
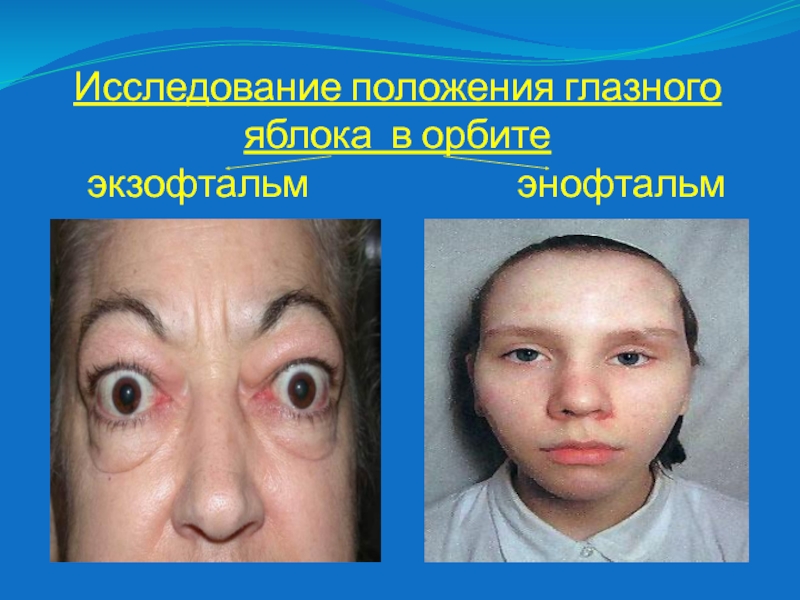
Слайд 7Исследование положения глазного яблока в орбите
экзофтальм
энофтальм
Слайд 8Экзофтальмометрия
Экзофтальмометрия (от греч. exophthalmos — пучеглазый и metreo — измеряю) -
оценка степени выстояния (западения) глазного яблока из орбиты. Исследование проводят
в светлой комнате с помощью зеркального экзофтальмометра Гертеля, состоящего из двух четырехугольников, укрепленных на салазках; правый из них подвижен по горизонтали, левый — неподвижен. В каждом четырехугольнике установлены две перекрещивающиеся зеркальные пластины, поставленные под углом 45° к зрительной оси глаза, и миллиметровая шкала. На нижнем зеркале каждого четырехугольника отражается вершина роговой оболочки, а на верхнем — миллиметровая шкала линейки, по которой можно отсчитать расстояние от вершины роговицы до края глазницы. По разнице выстояния роговицы обоих глаз определяют степень экзофтальма в миллиметрах.
В норме выстояние глазного яблока из глазницы составляет 14-19 мм, а асимметрия в положении парных глаз не должна превышать 1-2 мм.
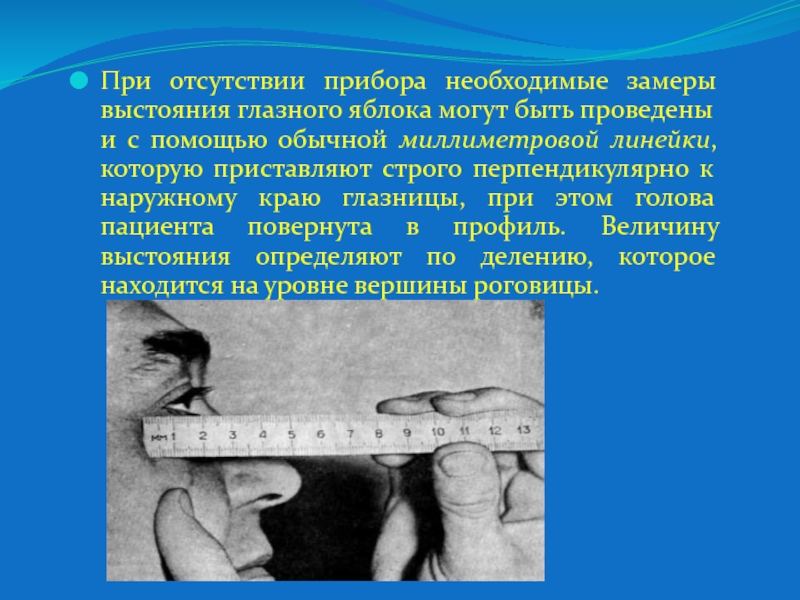
Слайд 9При отсутствии прибора необходимые замеры выстояния глазного яблока могут быть
проведены и с помощью обычной миллиметровой линейки, которую приставляют строго
перпендикулярно к наружному краю глазницы, при этом голова пациента повернута в профиль. Величину выстояния определяют по делению, которое находится на уровне вершины роговицы.
Слайд 10Определение подвижности глазного яблока
Изменение подвижности глазного яблока может служить косвенным
признаком патологического процесса в орбите (опухоль, киста, гематома, травматическая деформация).
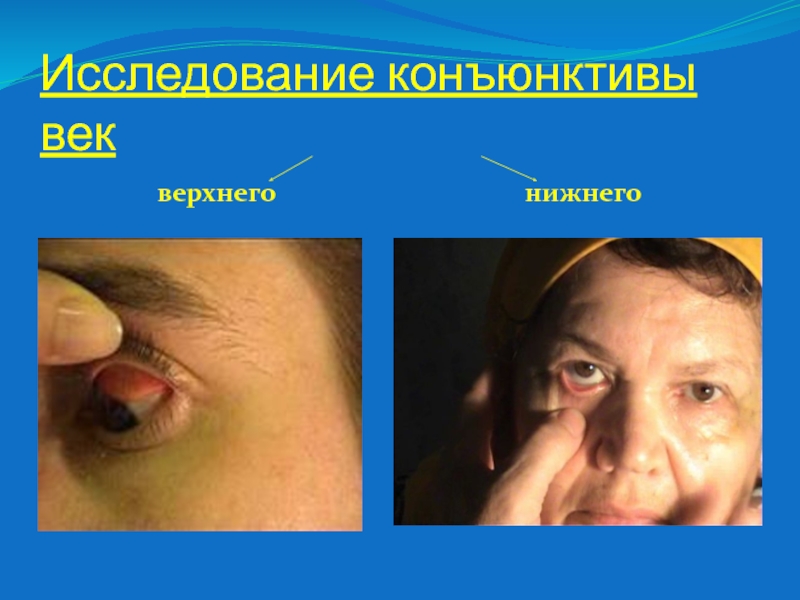
Слайд 11Исследование конъюнктивы век
верхнего
нижнего
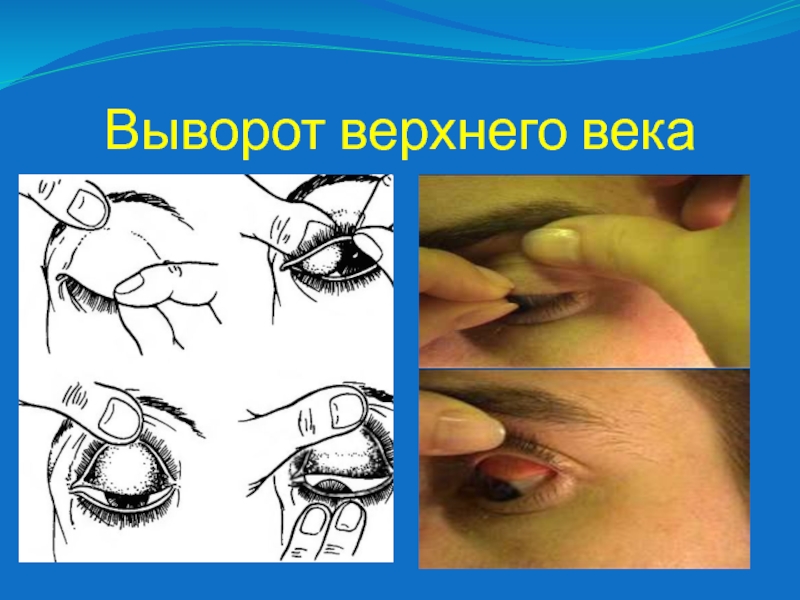
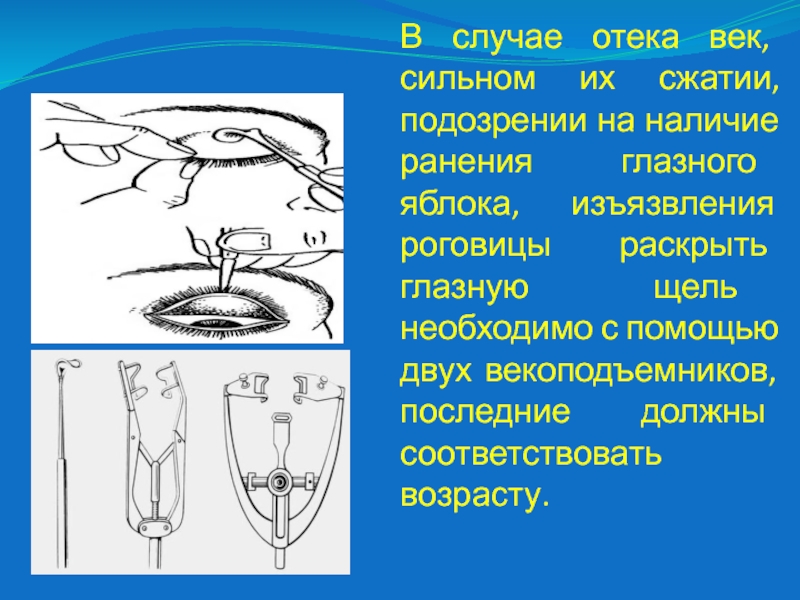
Слайд 13В случае отека век, сильном их сжатии, подозрении на наличие
ранения глазного яблока, изъязвления роговицы раскрыть глазную щель необходимо с
помощью двух векоподъемников, последние должны соответствовать возрасту.
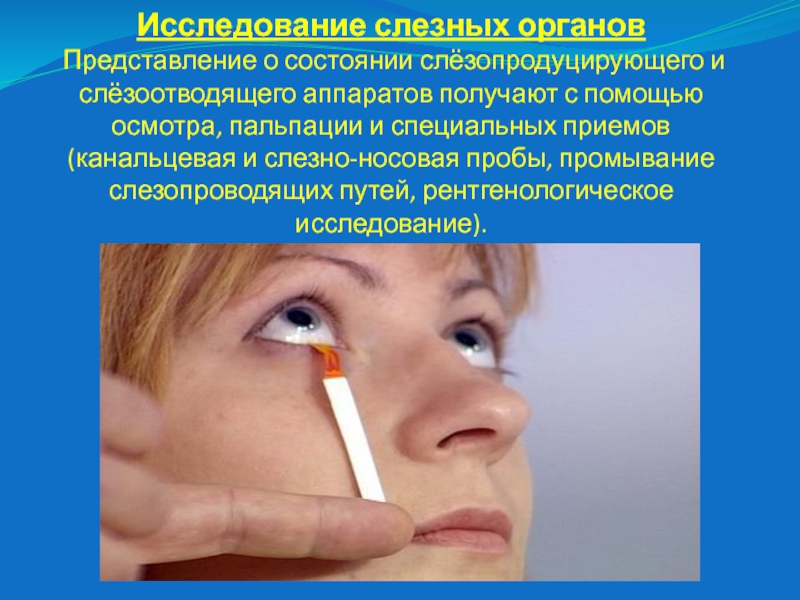
Слайд 14Исследование слезных органов
Представление о состоянии слёзопродуцирующего и слёзоотводящего аппаратов
получают с помощью осмотра, пальпации и специальных приемов (канальцевая и
слезно-носовая пробы, промывание слезопроводящих путей, рентгенологическое исследование).
Слайд 15Слезные органы
Слезные железы (основная и дополнительные – Краузе и Вольфринга)
Слезные
пути (слезные точки, слезные канальцы, слезный мешок, носослезный проток)
-
Количественная оценка слезопродукции (проба Ширмера)
- Количественная оценка прочности прероговичной слезной пленки (проба Норда)
- Оценка функции слезоотведения с помощью так называемых цветных проб
- Оценка состояния анатомических структур слезных путей с помощью зондирования и промывания слезных путей.
Слайд 16Тест Ширмера
Определить слезопродукцию позволяет тест Ширмера. За нижнее
веко пациента закладывают специальную бумажную полоску, после чего определяют, насколько
она пропиталась слезой. Полоска Ширмера представляет собой 2-3-х сантиметровую бумажную субстанцию. Пациент с этой полоской сидит около 5 минут. После чего она извлекается. В норме, при нормальной слезопродукции степень ее намокания должна быть 15 мм.
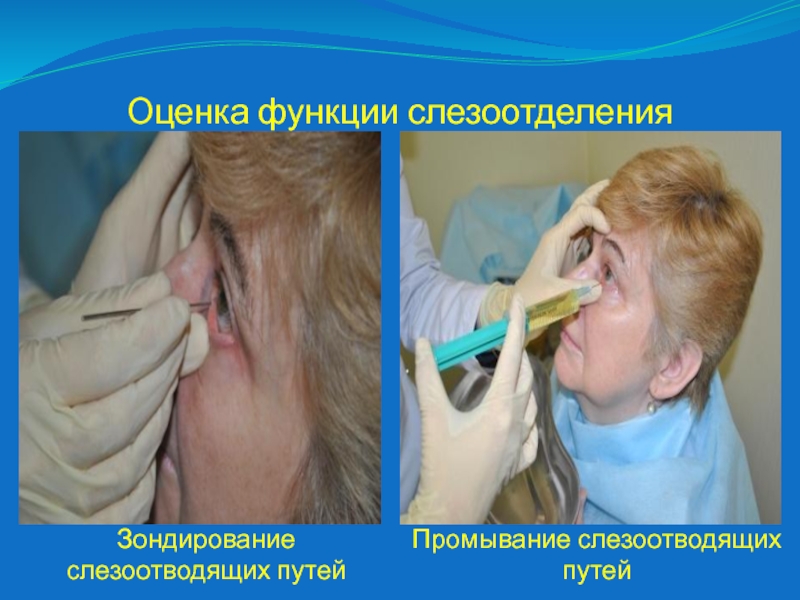
Слайд 17Оценка функции слезоотделения
Промывание слезоотводящих путей
Зондирование слезоотводящих путей
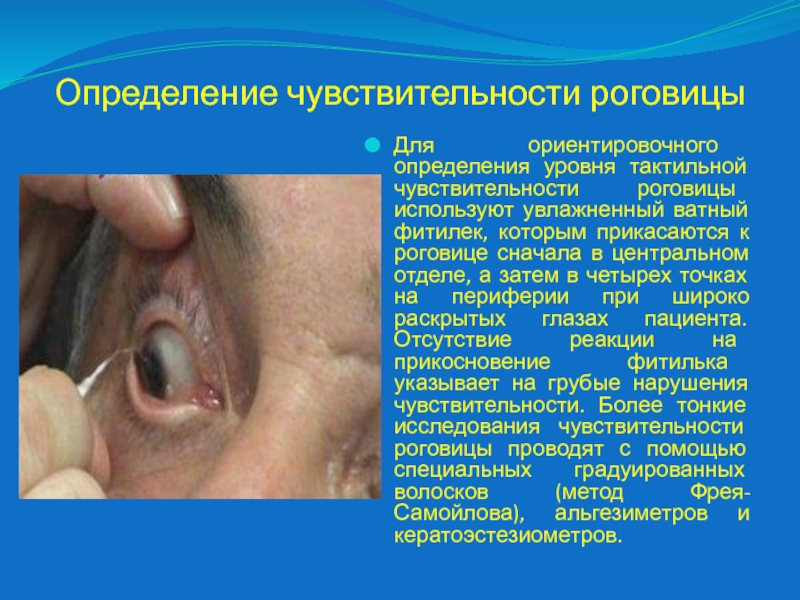
Слайд 18Определение чувствительности роговицы
Для ориентировочного определения уровня тактильной чувствительности роговицы используют
увлажненный ватный фитилек, которым прикасаются к роговице сначала в центральном
отделе, а затем в четырех точках на периферии при широко раскрытых глазах пациента. Отсутствие реакции на прикосновение фитилька указывает на грубые нарушения чувствительности. Более тонкие исследования чувствительности роговицы проводят с помощью специальных градуированных волосков (метод Фрея-Самойлова), альгезиметров и кератоэстезиометров.
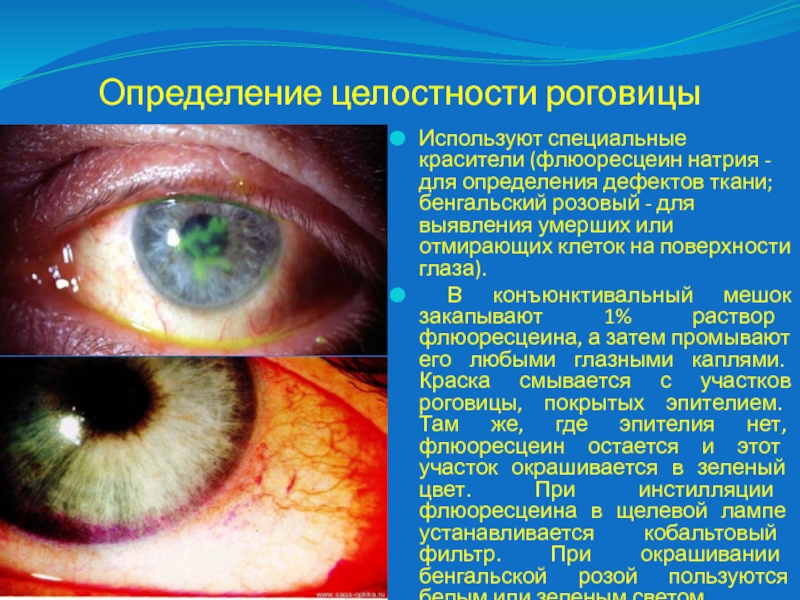
Слайд 19Определение целостности роговицы
Используют специальные красители (флюоресцеин натрия - для определения
дефектов ткани; бенгальский розовый - для выявления умерших или отмирающих
клеток на поверхности глаза).
В конъюнктивальный мешок закапывают 1% раствор флюоресцеина, а затем промывают его любыми глазными каплями. Краска смывается с участков роговицы, покрытых эпителием. Там же, где эпителия нет, флюоресцеин остается и этот участок окрашивается в зеленый цвет. При инстилляции флюоресцеина в щелевой лампе устанавливается кобальтовый фильтр. При окрашивании бенгальской розой пользуются белым или зеленым светом.
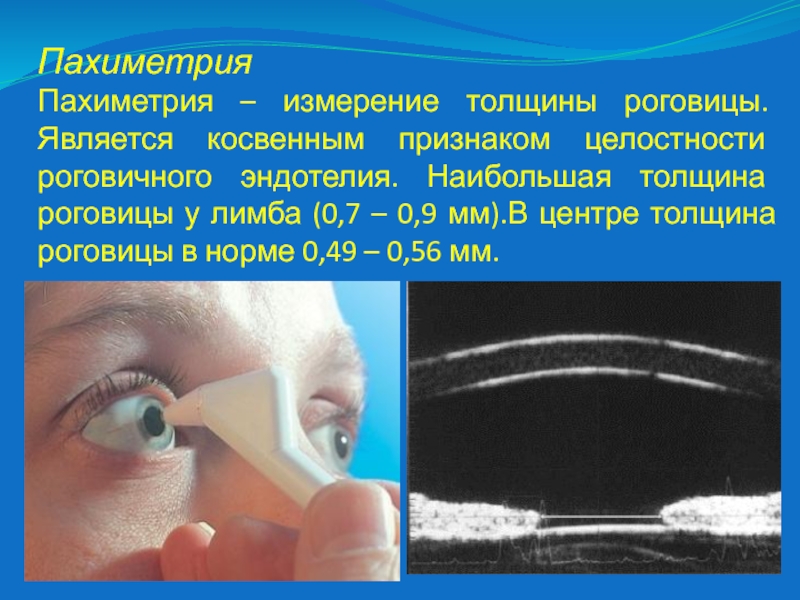
Слайд 20Пахиметрия
Пахиметрия – измерение толщины роговицы. Является косвенным признаком целостности
роговичного эндотелия. Наибольшая толщина роговицы у лимба (0,7 – 0,9
мм).В центре толщина роговицы в норме 0,49 – 0,56 мм.
Слайд 21
Методика определения остроты зрения
Центральное или форменное зрение осуществляется наиболее высокодифференцированной
областью сетчатки - центральной ямкой желтого пятна, где сосредоточены колбочки.
Центральное зрение измеряется остротой зрения.
Под остротой зрения понимается способность глаза различать раздельно две точки в пространстве, находящиеся на определенном расстоянии от глаза.
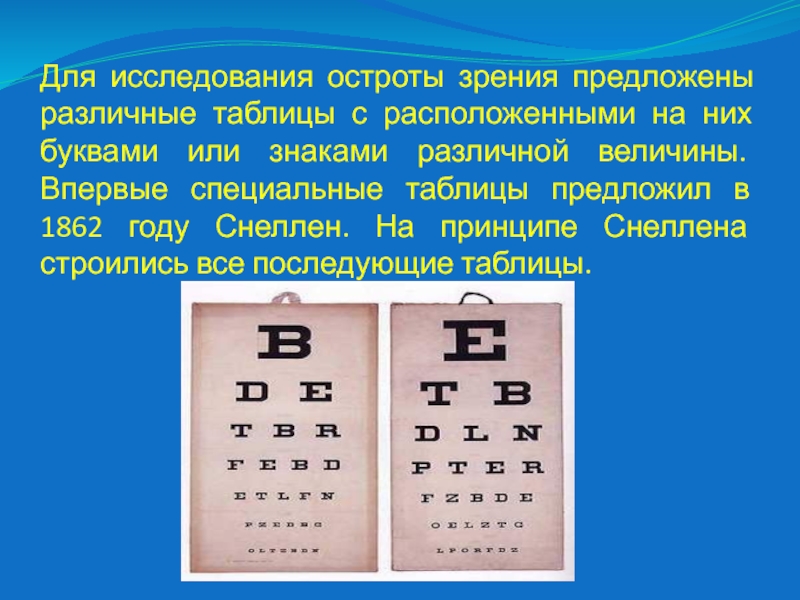
Слайд 22Для исследования остроты зрения предложены различные таблицы с расположенными на
них буквами или знаками различной величины. Впервые специальные таблицы предложил
в 1862 году Снеллен. На принципе Снеллена строились все последующие таблицы.
Слайд 23Для диагностики остроты зрения существуют различные методы исследования
В нашей стране
наиболее распространенным методом является определение остроты зрения по таблице Головина
– Сивцева, помещенной в аппарат Рота. В таблице изображены оптотипы: буквы и кольца Ландольта различной величины. Всего в таблице 12 строк.
Слайд 24Знаки для определения остроты зрения у детей:
а — по
Россано;
б — по Аллену;
в — по Хеллбрюгге;
г
— по Финку;
д — по Риба;
е — по Орловой;
ж — по Розенблюму с соавторами.
Слайд 25Определение остроты зрения — один из основных методов исследования состояния
органа зрения.
Исследование остроты зрения проводят попеременно: вначале для правого
(OD), потом для левого (OS) глаза. Глаз, который не принимает участие в исследовании, закрывают щитком. Символы таблицы предъявляют в течение 2-3 с и просят обследуемого назвать их. Остроту зрения определяют символы минимального размера, которые распознаёт обследуемый. При чтении первых 7 строчек погрешностей быть не может; начиная с 8-й строчки, одной ошибкой в строчке пренебрегают (острота зрения указана в любом ряду справа от оптотипов).
Слайд 26Набор стекол для определения рефракции
Слайд 27Проектор знаков
Задача проектора знаков – проецирование знаков для проверки остроты
зрения у детей и взрослых, цветного и бинокулярного зрения. Он
позволяет определить остроту зрения для дали, астигматизм и направление главных меридианов астигматического глаза, состояние бинокулярного зрения и другие отклонения.
Слайд 28Фороптор
Фороптер (фороптор) - прибор, используемый врачами-офтальмологами и оптометристами для измерения
аномалий рефракции глаза при подборе рецепта на очки или контактные
линзы. Внутри корпуса прибора находятся линзы с разной оптической силой, переключение которых и позволяет провести диагностику сферической ошибки, астигматизма и его оси для каждого глаза пациента.
Слайд 29Скиаскопия - (от греч. skia — тень и skopeo —
смотрю, наблюдаю), объективный метод определения рефракции глаза. Основан на эффекте равномерного
свечения зрачка при освещении глаза пучком света, отражённым от зеркала; при поворотах зеркала на фоне освещенного зрачка появляется движущаяся тень, положение которой в зрачке зависит, в частности, от рефракции исследуемого глаза. Применяется в офтальмологии для определения типа рефракции, степени близорукости, астигматизма и т. п.
Слайд 30Авторефкератометрия
Авторефкератометрия — компьютерная диагностика зрения, способная в течение нескольких минут провести
объективное исследование взрослого или ребенка и выявить даже минимальные нарушения
рефракции (близорукость, дальнозоркость, астигматизм).
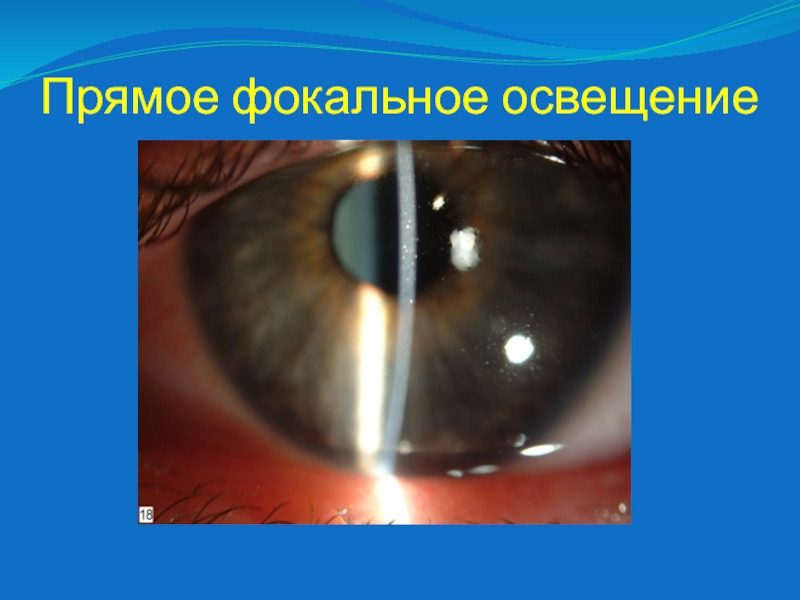
Слайд 31Метод бокового освещения
Метод бокового освещения (син. метод фокального освещения) -
метод визуального исследования переднего отрезка глаза, при котором его освещают
пучком света, сфокусированным линзой в 20,0 дптр и направленным сбоку и несколько спереди.
Слайд 32Метод проходящего света
Проходящим светом исследуют прозрачные среды глаза: роговицу, влагу
передней камеры, хрусталик, стекловидное тело. Исследование проводят в темной комнате.
Источник света находится слева и сзади от больного на уровне его глаз. Врач, сидящий напротив больного, держит в правой руке офтальмоскоп, приставляет его к своему правому глазу и зеркальцем направляет пучок света в глаз обследуемого, у которого лучше предварительно расширить зрачок. Пучок света, пройдя через прозрачные среды глаза, отразится от глазного дна. Часть отраженных лучей через отверстие офтальмоскопа попадает в глаз врача; зрачок больного при этом "загорается" красным светом. Свечение зрачка основано на законе сопряженных фокусов. Красный цвет обусловливают сосудистая оболочка, наполненная кровью, и пигментный слой сетчатки.
Слайд 33
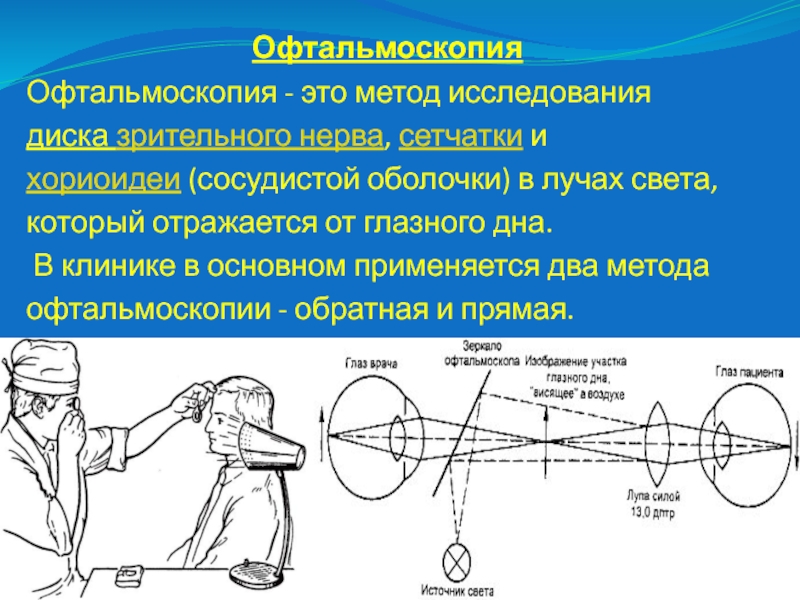
Офтальмоскопия
Офтальмоскопия - это метод исследования
диска зрительного нерва, сетчатки и
хориоидеи (сосудистой оболочки) в лучах
света,
который отражается от глазного дна.
В клинике в основном применяется
два метода
офтальмоскопии - обратная и прямая.
Слайд 34Офтальмоскопия в обратном виде
Врач садится на расстоянии 40–50 см от
больного, берет в правую руку офтальмоскопическое зеркало, в левую —
лупу (13,0 D) получает равномерное свечение зрачка , ставит лупу перед глазом больного, упираясь пальцем в его лоб, и постепенно отодвигает лупу от глаза на расстоянии 7–8 см .При этом отверстие зеркала, центр лупы и зрачок исследуемого глаза должны находиться на одной прямой линии. Аккомодируя теперь к фронтальной плоскости, расположенной в 5–8 см от лупы, между ней и своим глазом исследующий увидит висящее в воздухе действительное обратное и увеличенное изображение глазного дна.
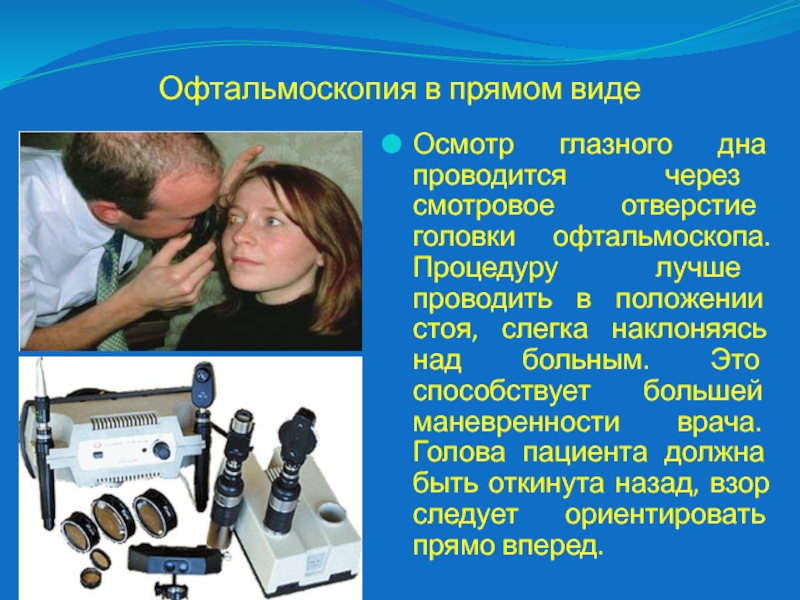
Слайд 35Офтальмоскопия в прямом виде
Осмотр глазного дна проводится через смотровое отверстие
головки офтальмоскопа. Процедуру лучше проводить в положении стоя, слегка наклоняясь
над больным. Это способствует большей маневренности врача. Голова пациента должна быть откинута назад, взор следует ориентировать прямо вперед.
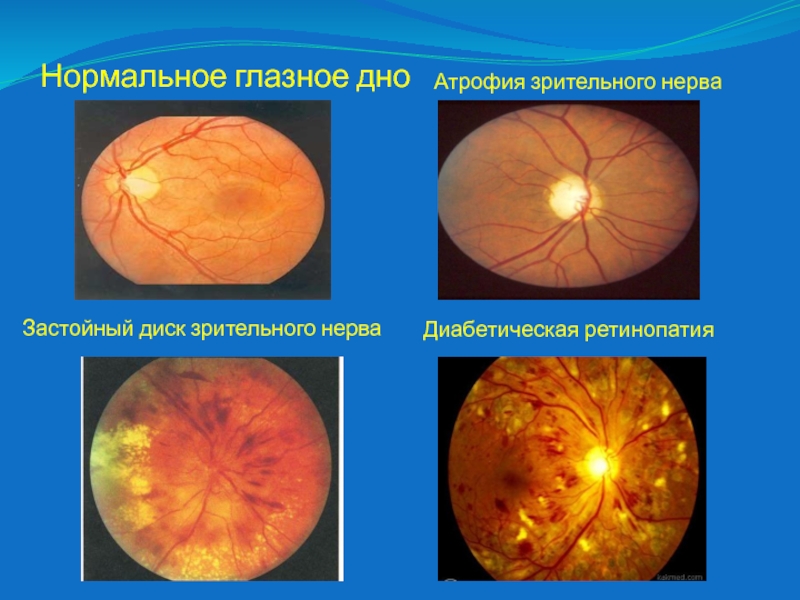
Слайд 36Нормальное глазное дно
Застойный диск зрительного нерва
Атрофия зрительного нерва
Диабетическая ретинопатия
Слайд 37Компьютерный электроретинограф
Позволяет проводить объективное обследование зрения, детально анализировать функциональную активность
сетчатки; тип, степень поражения зрительного пути, выявлять врожденную патологию глаз.
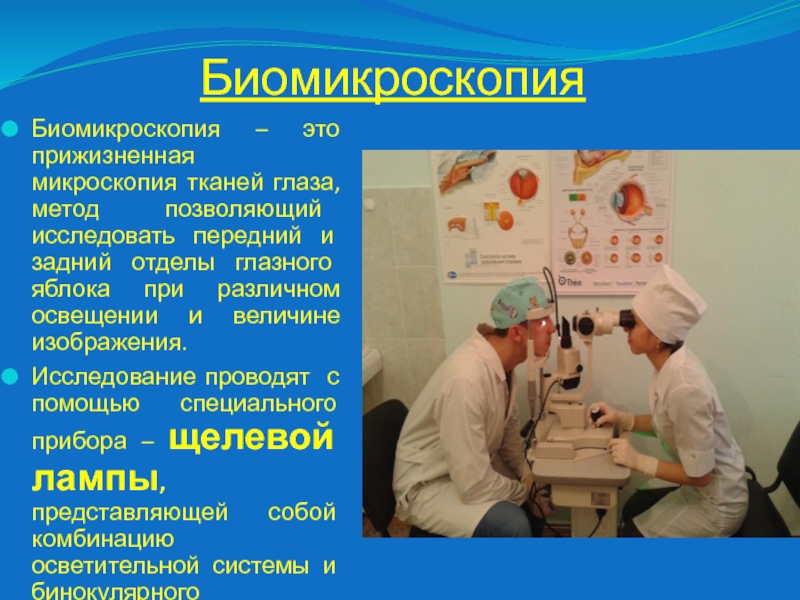
Слайд 38Биомикроскопия
Биомикроскопия – это прижизненная микроскопия тканей глаза, метод позволяющий исследовать
передний и задний отделы глазного яблока при различном освещении и
величине изображения.
Исследование проводят с помощью специального прибора – щелевой лампы, представляющей собой комбинацию осветительной системы и бинокулярного микроскопа.
Слайд 39Физические основы получения «оптических срезов».
Феномен Тиндаля основан на рассеяние
света при прохождении светового пучка через оптически неоднородную среду.
Слайд 40Виды освещения и методы биомикроскопии
- Прямое освещение
-
Диффузное
- Фокальное
- Переменное
- Проходящий свет прямой и
непрямой
- Исследование в «скользящем луче»
- Метод зеркального поля
- Непрямое освещение
- Люминесцентное
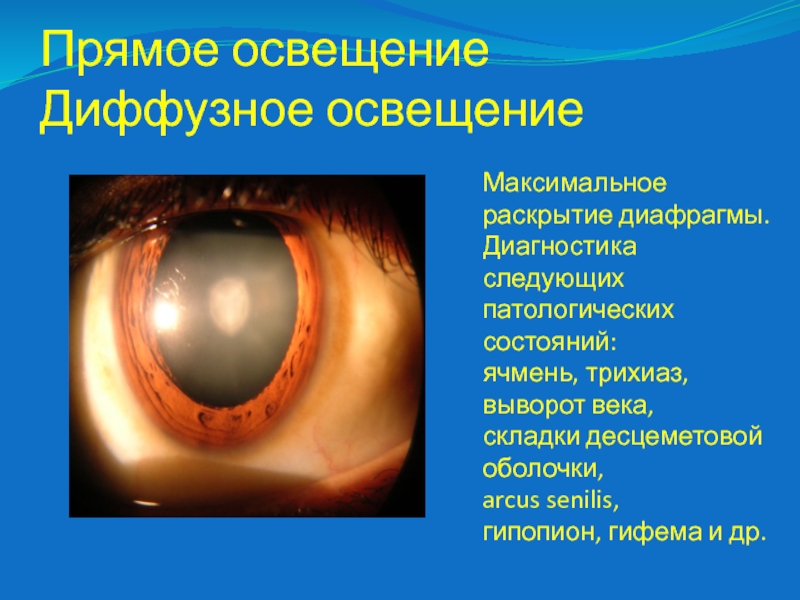
Слайд 41Прямое освещение
Диффузное освещение
Максимальное раскрытие диафрагмы.
Диагностика следующих патологических состояний:
ячмень,
трихиаз,
выворот века,
складки десцеметовой оболочки,
arcus senilis,
гипопион, гифема и
др.
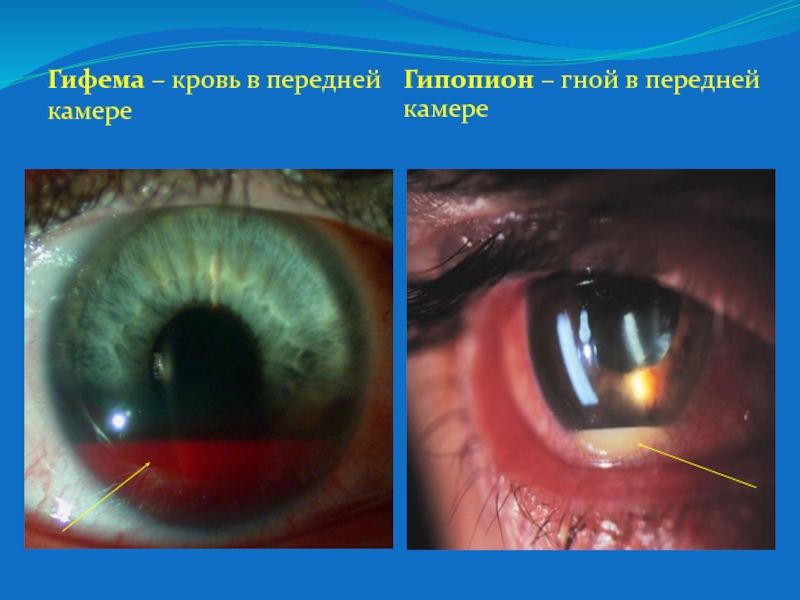
Слайд 42Гифема – кровь в передней камере
Гипопион – гной в передней
камере
Слайд 44Гониоскопия
Гониоскопия - метод исследования угла передней камеры, скрытого за полупрозрачной
частью роговицы (лимбом), который выполняют с помощью гониоскопа и щелевой
лампы.
Слайд 45Четырехзеркальная линза Ван - Бойниненга
Виды гониолинз
Трехзеркальная линза Гольдмана
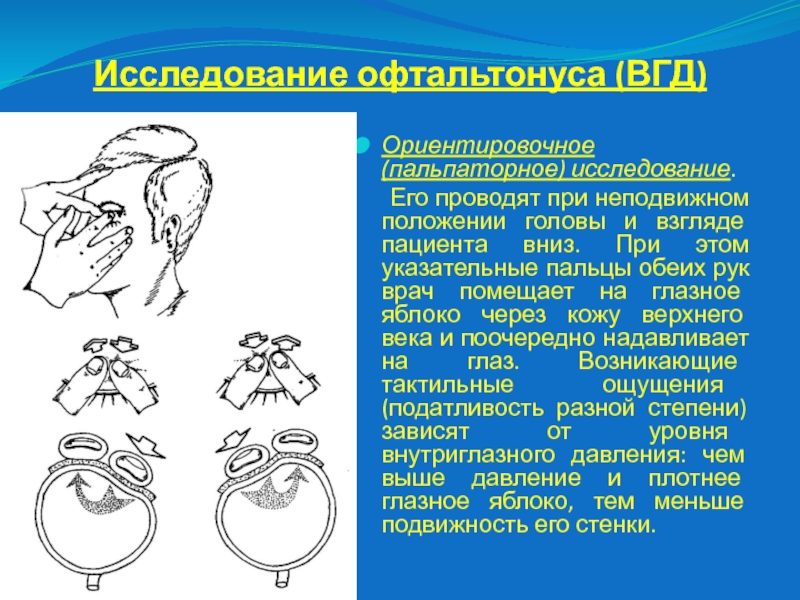
Слайд 46Исследование офтальтонуса (ВГД)
Ориентировочное (пальпаторное) исследование.
Его проводят при
неподвижном положении головы и взгляде пациента вниз. При этом указательные
пальцы обеих рук врач помещает на глазное яблоко через кожу верхнего века и поочередно надавливает на глаз. Возникающие тактильные ощущения (податливость разной степени) зависят от уровня внутриглазного давления: чем выше давление и плотнее глазное яблоко, тем меньше подвижность его стенки.
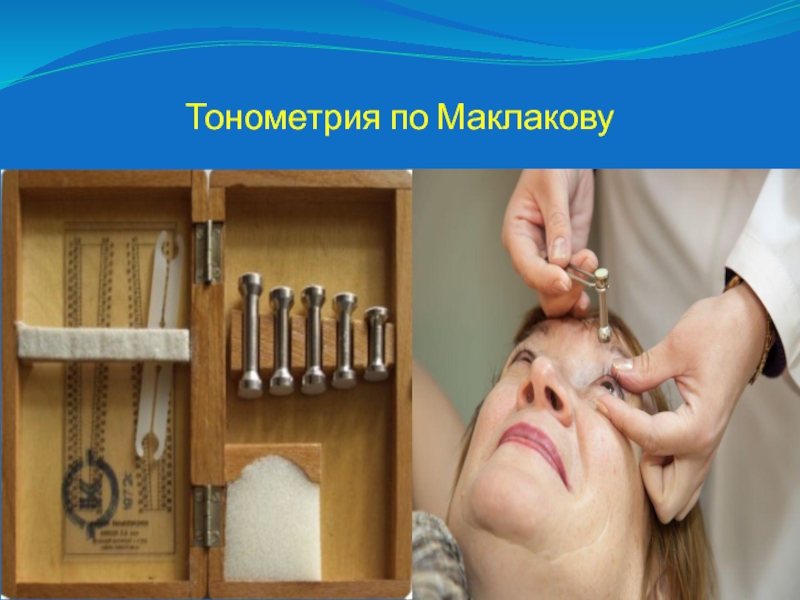
Слайд 47Аппланационная тонометрия
В нашей стране данное исследование выполняют по методике, предложенной
А. Н. Маклаковым (1884), которая заключается в установке на поверхности
роговицы пациента (после ее капельной анестезии) стандартного грузика массой 10 г. Грузик имеет вид полого металлического цилиндра высотой 4 см, основание которого расширено и снабжено площадками из молочно-белого фарфора диаметром 1 см. Перед измерением ВГД эти площадки покрывают специальной краской (смесь колларгола и глицерина), а затем с помощью специальной держалки грузик опускают на роговицу широко раскрытого пальцами врача глаза пациента, лежащего на кушетке.
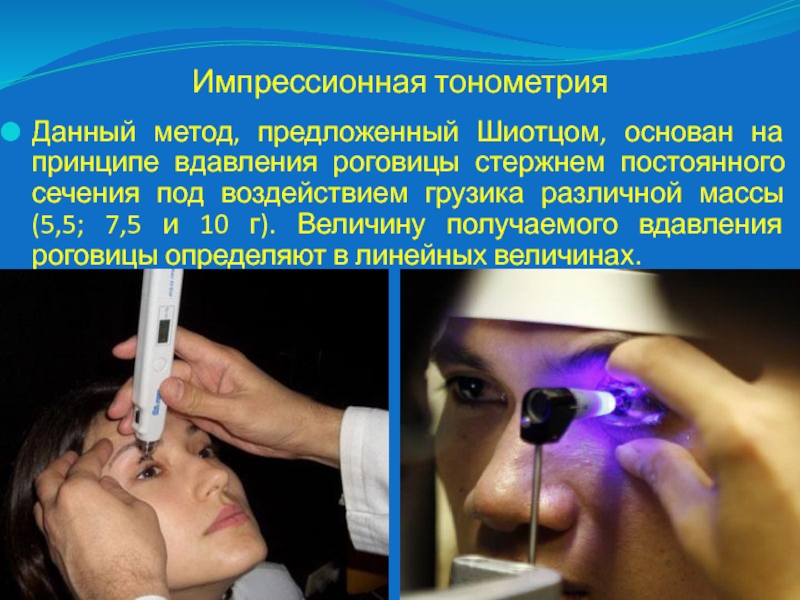
Слайд 49Импрессионная тонометрия
Данный метод, предложенный Шиотцом, основан на принципе вдавления роговицы
стержнем постоянного сечения под воздействием грузика различной массы (5,5; 7,5
и 10 г). Величину получаемого вдавления роговицы определяют в линейных величинах.
Слайд 50Бесконтактная тонометрия
Бесконтактная тонометрия осуществляется с использованием специального аппарата, на подставке
которого пациент фиксирует свою голову. При этом он должен как
можно шире раскрыть глаза и фиксировать взгляд в определенную точку аппарата. Аппарат подает на поверхность глаза струю воздуха, под действием которой происходит прогибание роговицы. Прибор измеряет степень и скорость изменения формы глазной поверхности, обрабатывает полученные данные и выдает результат — цифру внутриглазного давления. В отличие от контактной тонометрии данный метод не требует соприкосновения с роговицей и не имеет ограничений в применении.
Слайд 51Поле зрения - пространство, одновременно воспринимаемое глазом при неподвижном взоре
и фиксированном положении головы.
Наиболее простым прибором для исследования поля
зрения является периметр Ферстера, представляющий собой дугу черного цвета (на подставке), которую можно смещать в различных меридианах.
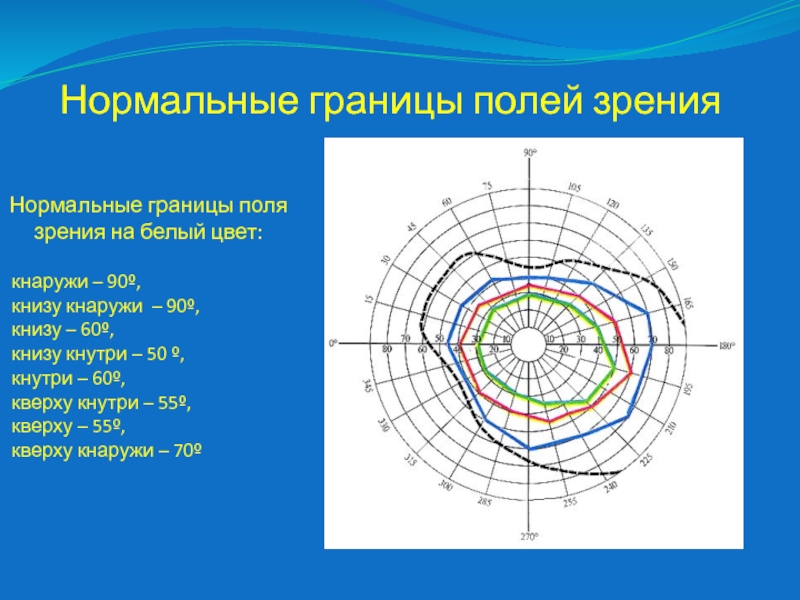
Слайд 52Нормальные границы полей зрения
Нормальные границы поля зрения на белый цвет:
кнаружи – 90º,
книзу кнаружи – 90º,
книзу
– 60º,
книзу кнутри – 50 º,
кнутри – 60º,
кверху кнутри – 55º,
кверху – 55º,
кверху кнаружи – 70º
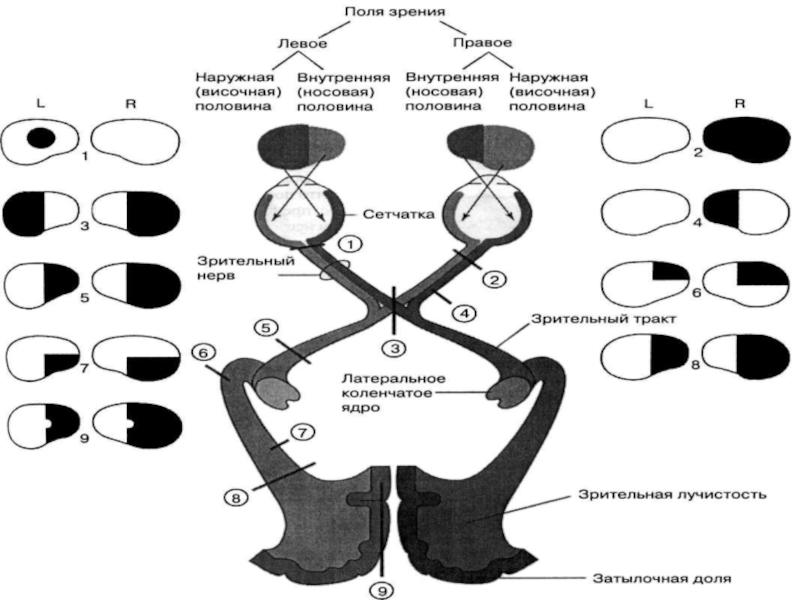
Слайд 53Возможные нарушения периферического зрения
Скотома - (от греч. skotos — «темнота») — слепой участок в поле
зрения, не связанный с его периферическими границами
Концентрическое сужение полей
зрения
Слайд 55Анализатор поля зрения
Анализаторы поля зрения предназначены для определения границ поля
зрения и дефектов внутри него.
Современные автоматические периметры в офтальмологии расширяют
диагностические возможности при различных видах патологии за счет уникального программного обеспечения, наличия автоматического слежения за фиксацией и положением глаза пациента, возможности изменения параметров теста, быстроты и точности измерения.
Слайд 56
ДИАФАНОСКОПИЯ. Исследование глаза путем просвечивания его
тканей. Используют при диагностике истинных и ложных (отслойка сетчатки, соединительнотканные
образования и т. д.) внутриглазных опухолей, пристеночно расположенных инородных тел и некоторых других патологических изменений. В основном применяют два вида просвечивания: через склеру и через роговицу.
Исследование проводят в затемненном помещении с помощью диафаноскопа.
Транссклеральное просвечивание проводят следующим образом. После расширения зрачка и поверхностной анестезии исследуемого глаза наконечник лампы приставляют к склере и передвигают параллельно экватору глазного яблока, постепенно удаляясь от лимба роговицы. Свет от диафаноскопа проходит через оболочки глаза и вызывает свечение зрачка красным светом. Если на пути лучей света окажется участок, плохо пропускающий свет, например плотная ткань опухоли, то наступит частичное или полное затемнение зрачка.