Слайд 1Климактерический период
Выполнила студентка 517 группы лечебного факультета
Веселкова А.В.
Слайд 2Климактерический период
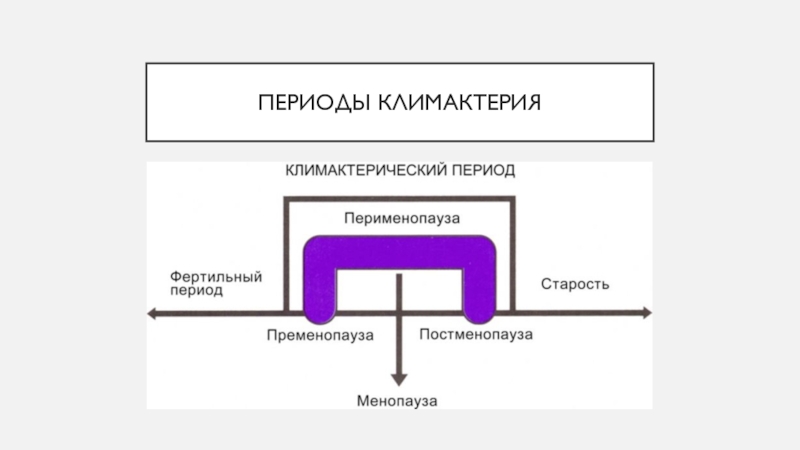
Климактерий (климактерический период) — физиологический период жизни женщины, продолжающийся
от 40 до 65–70 лет, в течение которого на фоне
возрастных изменений организма доминируют инволюционные процессы в репродуктивной системе.
Является переходным моментом от репродуктивного возраста с регулярными овуляторными циклами к состоянию после прекращения менструаций и старости.
Слайд 4Типы менструальных циклов в период менопаузального перехода
Регулярные;
Чередование регулярных циклов с
задержками менструаций от нескольких дней-недель до нескольких месяцев;
Наличие олигоменореи;
Чередование олигоменореи
с дисфункциональными маточными кровотечениями.
Слайд 5
климактерический синдром
Климактерический (менопаузальный) синдром – это наличие симптомов в климактерическом
периоде, характеризующимися вазомоторными, эмоционально-вегетативными или обменными нарушениями.
Слайд 6Классификация климактерических расстройств
Ранние климактерические синдромы:
Вазомоторные («приливы», головные боли, гипотония или
гипертензия и др.);
Психосоматические (раздражительность, сонливость, депрессия, снижение памяти).
Средневременные:
Генитоуринарная атрофия (зуд,
жжение, сухость, дизурия);
Сексуальные нарушения (диспареуния).
Поздние симптомы:
Постменопаузальный метаболический синдром с увеличением риска ССЗ;
Повышение риска деменции (болезнь Альцгеймера);
Остеопороз с повышением риска остеопоротических переломов, остеоартрит, саркопения.
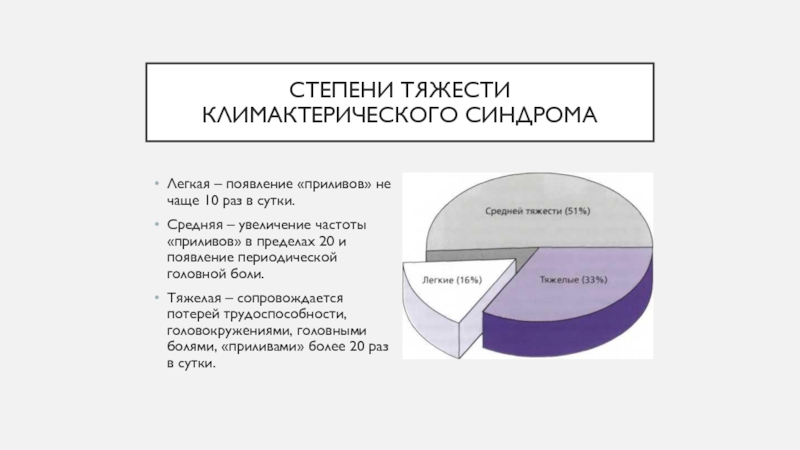
Слайд 7Степени тяжести климактерического синдрома
Легкая – появление «приливов» не чаще 10
раз в сутки.
Средняя – увеличение частоты «приливов» в пределах 20
и появление периодической головной боли.
Тяжелая – сопровождается потерей трудоспособности, головокружениями, головными болями, «приливами» более 20 раз в сутки.
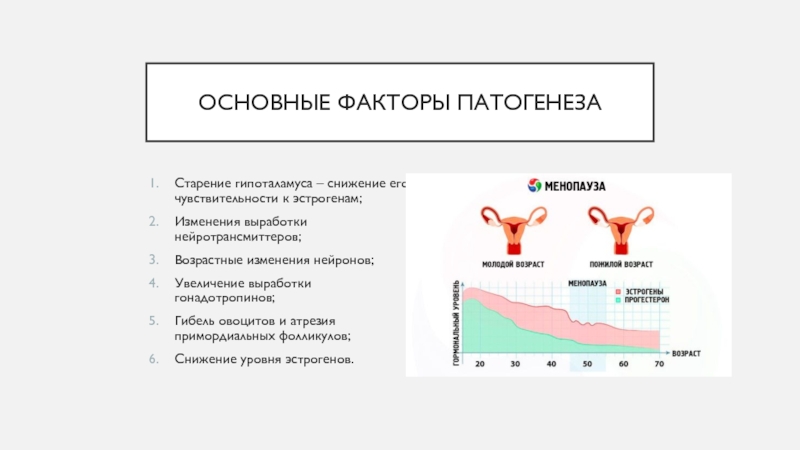
Слайд 8Основные факторы патогенеза
Старение гипоталамуса – снижение его чувствительности к эстрогенам;
Изменения
выработки нейротрансмиттеров;
Возрастные изменения нейронов;
Увеличение выработки гонадотропинов;
Гибель овоцитов и атрезия примордиальных
фолликулов;
Снижение уровня эстрогенов.
Слайд 9Влияние гипоэстрогении на органы-мишени
Уменьшение массы матки;
Сморщивание яичников, процессы гиалиноза и
склероза в них;
Уменьшение в размере молочных желез;
Атрофические изменения в тканях
мочевого пузыря, уретры, мышцах тазового дна;
Изменение обмена веществ.
Слайд 10Менопаузальный метаболический синдром
Слайд 11Диагностика
Жалобы, анамнез;
Физикальное исследование;
Лабораторные и инструментальные исследования;
Дифференциальная диагностика.
Слайд 12Физикальное исследование
Антропометрия;
ИМТ, АД;
Кожные покровы;
Гинекологическое исследование;
Пальпация молочных желез.
Слайд 13Лабораторно-инструментальные исследования
Определение уровня ФСГ на 3-й день спонтанной менструации —
повышение концентрации ФСГ более 30 мМЕ/мл в двух измерениях с
интервалом не менее месяца свидетельствует о связи вазомоторных симптомов с угасанием овариальной функции;
Определение уровня ЛГ одновременно с ФСГ — концентрация ЛГ в плазме крови у женщин в перименопаузе обычно превышает 20 мМЕ/мл, но всегда оказывается ниже, чем уровень ФСГ;
Определение уровня пролактина и ТТГ позволяет провести дифференциальную диагностику с другими причинами приливов.
Слайд 14Дифференциальная диагностика
Тириоидная патология;
Патология надпочечников;
Опухоли яичников, поджелудочной и молочной желез;
Гиперпролактинемия;
Опухоль гипофиза,
продуцирующая гонадотропины.
Слайд 15Лечение
Общая стратегия поддержания здоровья женщин в пери- и постменопаузе, наряду
с обязательным соблюдением здорового образа жизни, включает МГТ.
Цель МГТ —
частично восполнить дефицит половых гормонов, используя такие минимально-оптимальные дозы гормональных препаратов, которые способны реально улучшить общее состояние больных, качество их жизни, обеспечить профилактику поздних обменных нарушений и не сопровождаются побочными эффектами.
Слайд 16Показания к назначению мгт
Наличие вазомоторных и психовегетативных климактерических расстройств, обусловленных
дефицитом эстрогенов.
Генитоуринарные расстройства.
Профилактика остеопороза и переломов у женщин группы риска.
Преждевременная,
ранняя и искусственная менопауза.
В настоящее время рекомендуется придерживаться так называемой временной гипотезы: начинать МГТ в возрасте моложе 60 лет, при длительности постменопаузы менее 10 лет.
Слайд 17Основные принципы мгт
Определение показаний, противопоказаний, факторов риска и индивидуальная оценка
соотношения пользы и риска перед назначением терапии.
Использование аналогов натуральных эстрогенов
(эстрадиол, эстриол, конъюгированные эстрогены).
Использование минимальных эффективных доз эстрогенов, уменьшение доз в постменопаузе.
Применение комбинации эстрогенов и прогестагенов у женщин с интактной маткой.
Индивидуальный подбор гормонального препарата и режима ег овведения в зависимости от исходного статуса женщины и профиля персонального риска.
Ежегодный клинический, маммологический и цитологический контроль.
Эффективная продолжительность МГТ: 2–3 года для купирования вазомоторных и психовегетативных симптомов; 5–7 лет и более для профилактики остеопороза и снижения риска сердечно-сосудистых заболеваний; учитывая повышение риска РМЖ при длительном приеме МГТ, при продолжении ее применения более 5 лет следует ежегодно оценивать соотношение пользы и риска.
Слайд 18Режимы мГТ
Эстрогенная терапия (монотерапия эстрогенами) назначается женщинам без матки.
Перорально: эстрадиол
2 мг/сут.
Трансдермальные формы:
накожный пластырь (Климара) используют 1 раз в
неделю;
накожный гель с эстрадиолом по 0,5 и 1,0 мг для ежедневного нанесения на кожу живота или ягодиц и гель, содержащий эстрадиол в дозе 1,5 мг для ежедневного применения (Дивигель);
накожный гель, содержащий эстрадиол 1,5 мг для ежедневного применения, во флаконах и тубах (Эстрогель).
Слайд 19Режимы мгт
Комбинированная терапия эстрогенами и прогестагенами (дидрогестерон, микронизированный прогестерон) для
женщин с интактной маткой в режимах, соответствующих приему комбинированных двухфазных
или монофазных лекарственных препаратов.
эстрадиол накожно (Эстрогель, Дивигель) или перорально (Прогинова) + микронизированный прогестерон (Утрожестан).
Слайд 20Режимы мгт
Двухфазные препараты МГТ назначаются преимущественно в перименопаузе:
эстрадиол 1
мг + дидрогестерон 10 мг (Фемостон 1);
эстрадиол 2 мг+
дидрогестерон 10 мг (Фемостон 2);
эстрадиол 2 мг+ ципротерон 1 мг (Климен);
эстрадиол 2 мг+ ЛНГ 0,15 мг;
эстрадиол 2 мг+ медроксипрогестерон 10мг (Дивина).
Слайд 21Режимы мгт
Монофазные препараты МГТ назначаются в постменопаузе:
эстрадиол 1 мг+
дидрогестерон 5 мг (Фемостон конти);
эстрадиол 0,5 мг+ дидрогестерон 2,5мг
(Фемостонмини);
эстрадиол 1 мг+дроспиренон 2 мг (Анжелик);
эстрадиол 0,5 мг+дроспиренон 0,25 мг (Анжелик«Микро»).
Слайд 22Режимы мгт
Другие стероидные препараты для женщин в постменопаузе: тиболон по
2,5 мг/сут в непрерывном режиме.
Препараты для локальной терапии урогенитальных расстройств:
эстриол по 0,5 и 1,0м г (крем и шарики) для вагинального применения.
Слайд 23Противопоказания к назначению мгт
РМЖ: диагностированный, подозреваемый или перенесенный ранее.
Эстрогензависимые злокачественные
опухоли половых органов: диагностированные или подозреваемые (анамнестические данные о злокачественных
эстрогензависимых опухолях при условии установленной излеченности не являются основанием для отказа от МГТ).
Кровотечения из половых путей неясного генеза: до установления диагноза.
Диагностированная гиперплазия эндометрия до завершения лечения.
Венозная тромбоэмболия: тромбоз глубоких вен(ТГВ),ТЭЛА.
Артериальная тромбоэмболия и состояния, связанные с ее высоким риском: ишемическая болезнь сердца, острый инфаркт миокарда, инсульт, в том числе в анамнезе.
Неконтролируемая артериальная гипертензия.
Заболевания печени: острые состояния, связанные с цитолизом (повышение уровня трансаминаз), аденома, рак печени.
Непереносимость компонентов препарата.
Кожная порфирия.
























![Презентация: Автоматизация звуков [ Р ] и [ Р `]](/img/thumbs/d3d2b24134364e9aad500c74e382b141-800x.jpg)