Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КОД МКБ – 150.0/150.1/150.9 2016 Общество специалистов по сердечной
Содержание
- 1. КОД МКБ – 150.0/150.1/150.9 2016 Общество специалистов по сердечной
- 2. Слайд 2
- 3. ХСН – это патофизиологический синдром, при котором
- 4. Эпидемиология ХСН в РоссииВ РФ распространенность в
- 5. Этиологические факторы сердечной недостаточностиАГ (95,5 %), ИБС (69,7 %),
- 6. Гендерные различия в причинах декомпенсации Для мужчин:
- 7. Симптомы и клинические признаки ХСНновые дополнения 2016
- 8. Шкала оценки клинического состояния больного ХСН (ШОКС) (в модификации Мареева В. Ю.)
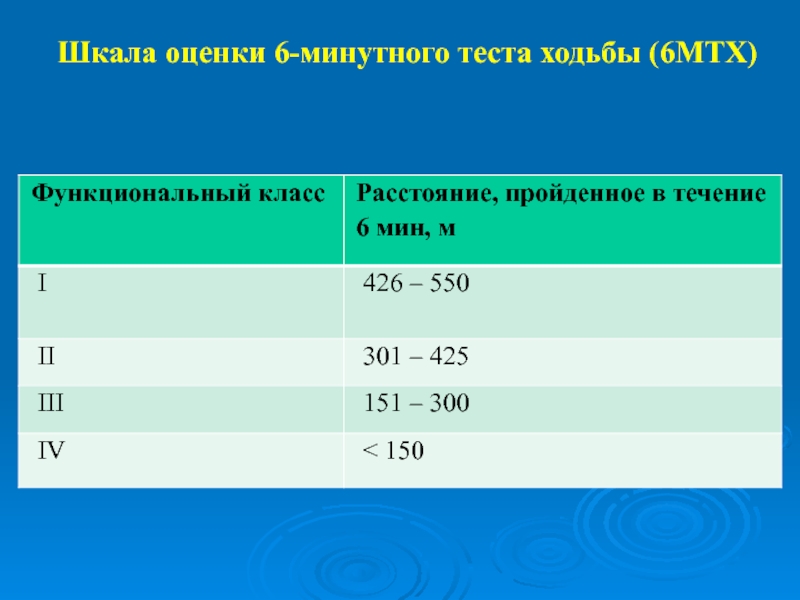
- 9. Шкала оценки 6-минутного теста ходьбы (6МТХ)
- 10. Пациент с подозрением на СНa (не остро
- 11. НУП: границы для исключения СНграницы НУП :определение
- 12. Классификация ХСНСтадия СН отображает этап клинической эволюции
- 13. Классификация ХСН Клинические стадии СН: I, IIА, IIБ, III
- 14. Новая классификация СН
- 15. Варианты сердечной недостаточности (по фракции выброса
- 16. Классификация ХСН по ФК (NYHA, 1984)ФК
- 17. Примеры формулировки диагнозаИБС. Стенокардия напряжения, ФК III,
- 18. Пути достижения цели при лечении
- 19. Фармакологическое лечение ХСН со сниженной ФВ ЛЖ
- 20. Доказавшие способность к снижению смертности и заболеваемости именно
- 21. ИАПФ показаны всем (100%) больным ХСН: при
- 22. Слайд 22
- 23. Ингибиторы АПФ показаны всем пациентам с ФВ
- 24. Ингибиторы АПФ показаны всем пациентам с ФВ
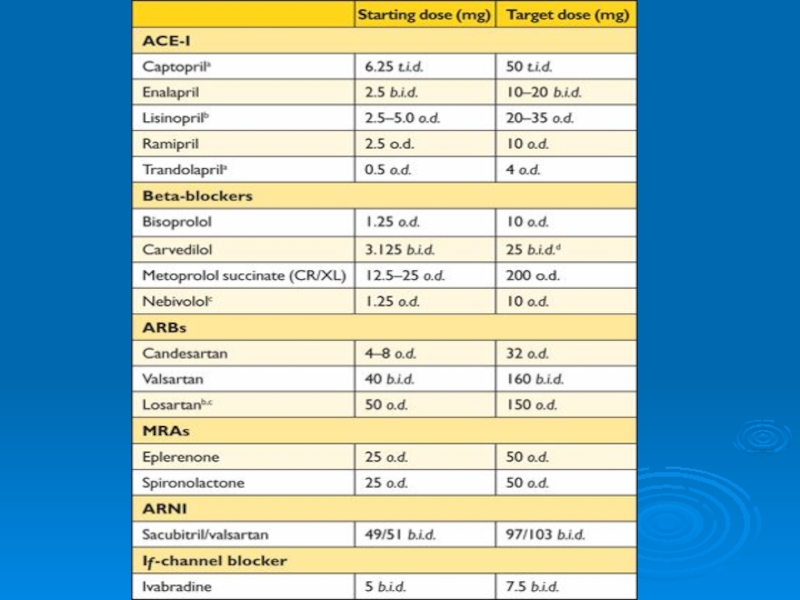
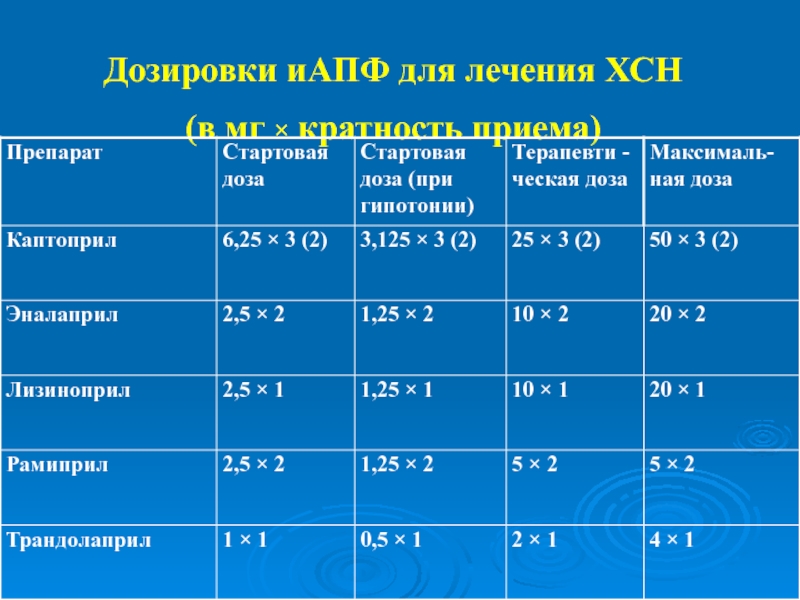
- 25. Дозировки иАПФ для лечения ХСН (в мг × кратность приема)
- 26. Дозировки иАПФ для лечения ХСН (в мг × кратность приема)
- 27. Антагонисты рецепторов 1 типа ангиотензина II (АРА) Применяются у больных ХСН I–IV ФК c ФВ ЛЖ
- 28. Дозировки АРА, рекомендуемых для профилактики и лечения ХСН
- 29. Правила назначения и контроль лечения ингибиторами АПФ
- 30. β-адреноблокаторы (БАБ)БАБ применяются у всех больных ХСН II–IV ФК и ФВ ЛЖ
- 31. Доказательства эффективности бета-блокаторов при ХСН0БисопрололПлацебоДниp
- 32. Выживаемость в конце монотерапии исследование CIBIS III 808590951000123456% выживаемостимесяцевБисопролор - первыйЭналаприл-первыйDOI: 10.1161/CIRCULATIONAHA.105.582320Снижение риска на 28%
- 33. Противопоказания для назначения β-БЛОКАТОРОВбронхиальная астма и тяжелая степень ХОБЛ, симптомная брадикардия (
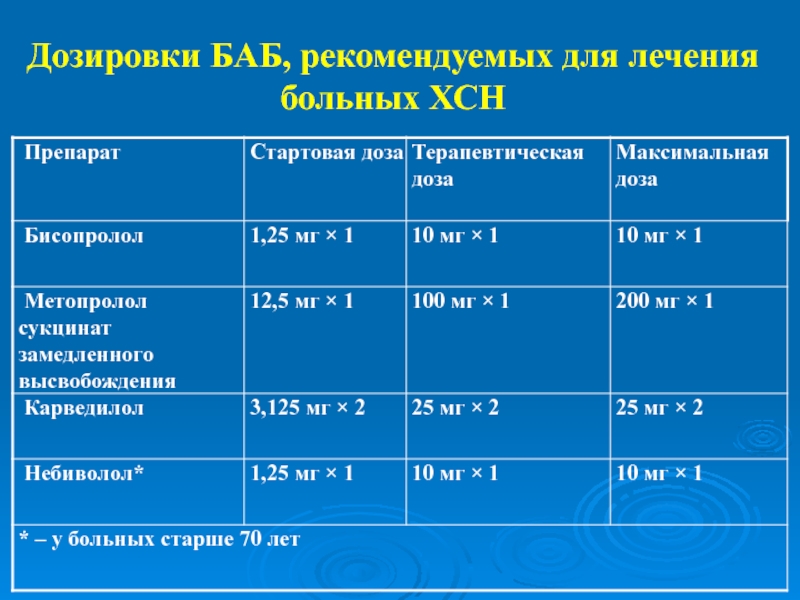
- 34. Дозировки БАБ, рекомендуемых для лечения больных ХСН
- 35. Возможные проблемы, связанные с титрованием β - блокаторов
- 36. Q1: 42–68 уд/минQ2: 69–78 уд/мин Q3: 79–87
- 37. Антагонисты минералокортикоидных рецепторов (АМКР)АМКР в дозах 25–50 мг/сут применяются у всех больных ХСН II–IV ФК и ФВ ЛЖ
- 38. Антагонисты минералокортикоидных рецепторов
- 39. Антагонисты рецепторов неприлизина (АРНИ)АРНИ рекомендуются больным с ХСН II-III ФК с ФВ ЛЖ
- 40. LCZ696 первый в классе ингибиторов неприлизина и
- 41. PARADIGM-HF: дизайн исследованияРандомизацияn=8442В добавление к стандартной терапии
- 42. NYHA I–IV, ФВЛЖ ≤35%, стандартная терапияИсследование SOLVD-T
- 43. PARADIGM-HF: критерии включения*Критерий снижения ФВЛЖ был снижен
- 44. PARADIGM-HF: наиболее крупное исследование у пациентов СН
- 45. PARADIGM-HF: пациенты получали качественное лечение на момент
- 46. Первичная конечная точка: Сердечно-сосудистая смерть и первая госпитализация по поводу СНОШ = 0.80 (95% ДИ: 0.73–0.87)p
- 47. Компоненты первичной конечной точки: Сердечно-сосудистая смертьОШ = 0.80 (95% ДИ: 0.71–0.89)p
- 48. PARADIGM-HF: смерть по всем причинамОШ = 0.84 (95% ДИ: 0.76–0.93)p
- 49. Меньшая частота отмены терапии в связи с
- 50. Терапия АРНИ ассоциировалась с более частым снижением
- 51. Снижение госпитализаций по поводу СН в группе
- 52. Совместная блокада РААС и неприлизина. Позиции 2016 г ESC Guidelines, 2016
- 53. Сакубитрил/валсартан: Юперио, варианты дозировок50 мг (валсартан-сакубитрил:
- 54. Режим инициации терапии препаратом сакубитрил/валсартан | Business
- 55. Особенности назначения АРНИ у пациентов с нарушением
- 56. Особенности назначения АРНИ у пациентов с нарушением
- 57. Диуретики Диуретики применяются у всех больных ХСН II–IV ФК с ФВ ЛЖ
- 58. Диуретики Комбинируются петлевые диуретики торасемид или фуросемид
- 59. Диуретики Для поддержания оптимального кислотно-основного состояния, сохранение
- 60. Рекомендации УОК по ведению пациентов с ХСН Дозы диуретиков
- 61. При недостаточном диуретическом эффекте:Инфузия допамина (5 мкг / кг / мин)
- 62. Алгоритм назначения диуретиков (в
- 63. Ивабрадин При недостижении ЧСС
- 64. 0612182430Месяцы403020100Первичная составная конечная точка: смерть от ССЗ
- 65. Дигоксин Дигоксин назначается пациентам с ХСН с ФВ ЛЖ
- 66. Омега-3 полиненасыщенные жирные кислоты (Омега-3
- 67. Оральные антикоагулянты (ОАКГ)
- 68. Гепаринан или НМГ
- 69. Медикаментное лечение Гидралазином и изосорбидом динитратапациентов с симптомной систолической СНEuropean Heart Journal (2012) 33, 1787–1847www.escardio.org/guidelines
- 70. Антиаритмические средстваI класс – противопоказанβ-блокаторы+амиодарон – при
- 71. Лечение желудочковых нарушений ритма у пациентов с ХСН. Позиции 2016 г
- 72. Изменение в показаниях к проведению кардиоресинхронизирующей терапии
- 73. Рекомендации по имплантации КВД у пациентов с СН
- 74. Рекомендации по сердечной ресинхронизирующей терапии у больных с СН
- 75. Рекомендации по начальному лечению больных СН и ФП с высокой ЧЖС в острой или хронической ситуации
- 76. Рекомендации по контролю ритма у пациентов с
- 77. Новые рекомендации по реваскуляризации миокарда у пациентов с ХСН и дисфункцией ЛЖEuropean Heart Journal (2012) 33, 1787–1847www.escardio.org/guidelines
- 78. Имплантация УМП ЛЖМост к трансплантации(англ. bridge to transplantion-BtT)European Heart Journal (2012) 33, 1787–1847www.escardio.org/guidelines
- 79. Индикации УМП ЛЖ целевая терапия (англ. destination therapy)European Heart Journal (2012) 33, 1787–1847www.escardio.org/guidelines
- 80. Бивентрикулярная (ресинхронизирующая) электростимуляция (MUSTIC, 2001; MIRACLE, 2001;
- 81. НОВОЕ В ЛЕЧЕНИИ ESC 2016:при ФВ ЛЖ≤35%
- 82. Слайд 82
- 83. Рекомендации по профилактике развития СН и улучшению прогноза до появления симптомов
- 84. Рекомендации по профилактике развития СН и улучшению прогноза до появления симптомов (2)
- 85. Автор идеи Ulrich Laufs
- 86. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3ХСН – это патофизиологический синдром, при котором происходит нарушение способности
сердца к наполнению или опорожнению, сопровождающееся дисбалансом нейрогуморальных систем (РААС,
симпато-адреналовой системы, системы натрийуретических пептидов, кинин-калликреиновая системы), с развитием вазоконстрикции и задержкой жидкости, что приводит к дальнейшему нарушению функции сердца (ремоделированию) и других органов мишеней (пролиферации), а также к несоответствию между обеспечением органов и тканей организма кровью и кислородом с их метаболическими потребностями.Определение сердечной недостаточности
Слайд 4Эпидемиология ХСН в России
В РФ распространенность в популяции ХСН I–IV
ФК составила
7 - 10 % случаев
Доля пациентов с
ХСН I–IV ФК увеличилась с 4,9% (1998 год) до
8,8% (2014 год) Доля пациентов с тяжелой (III–IV ФК) ХСНвозросла с 1,2% до 4,1%
Средний возраст больных ХСН увеличился с 64,0±11,9 лет (1998 год) до 69,9±12,2 лет (2014 год)
Сердечную недостаточность имеют примерно 1–2% взрослой популяции развитых стран.
Соотношение числа женщин, имеющих ХСН, к числу мужчин составляет, примерно, 3:1
Слайд 5Этиологические факторы сердечной недостаточности
АГ (95,5 %), ИБС (69,7 %), перенесенный инфаркт миокарда
или ОКС (15,3%),
Сахарный диабет (15,9%)
Комбинация ИБС и
АГ более ½ больных ХСНПороки сердца, как причины декомпенсации - у 4,3 % больных, миокардит у 3,6 % пациентов,
ХОБЛ – 13 % случаев,
Постоянная и пароксизмальная ФП (12,8%),
ФП утяжеляет течение ХСН в 10,3 % случаев Перенесенное ОНМК– 10,3 % случаев
Слайд 6Гендерные различия в причинах декомпенсации
Для мужчин:
наличие ИБС,
перенесенный
ОИМ,
перенесенный ОНМК
Среди женщин;
АГ,
СД,
пороки сердца,
перенесенный миокардит
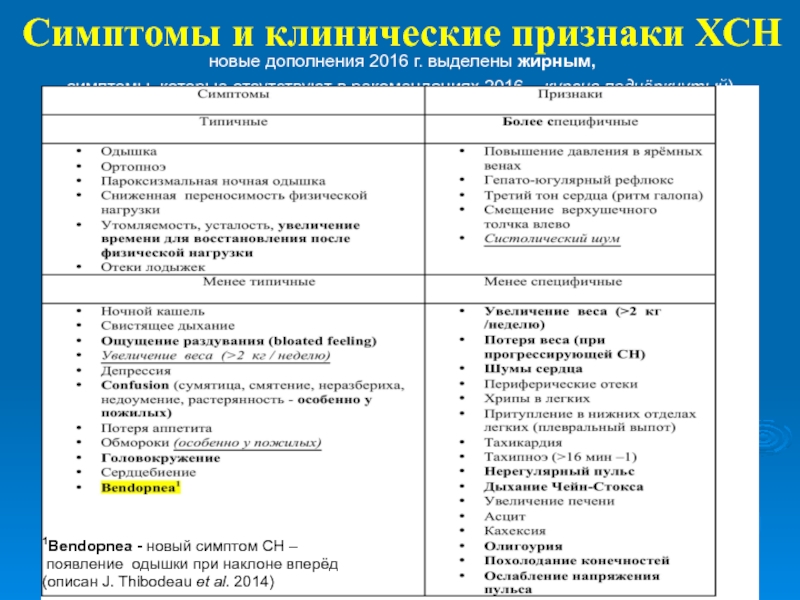
Слайд 7Симптомы и клинические признаки ХСН
новые дополнения 2016 г. выделены жирным,
cимптомы,
которые отсутствуют в рекомендациях 2016 – курсив подчёркнутый)
1Bendopnea - новый
симптом СН –появление одышки при наклоне вперёд
(описан J. Thibodeau et al. 2014)
Слайд 10Пациент с подозрением на СНa (не остро возникшая)
ОЦЕНКА ВОЗМОЖНОГО НАЛИЧИЯ
СН: - В ПЕРВУЮ ОЧЕРЕДЬ
Анамнез:
ИБС (ИМ, реваскуляризация) АГ
Наличие кардиотоксичности препаратов/облучения
Приём
диуретиковОртопное/пароксизмальная ночная одышка - симптомы
Физикальный осмотр:
Хрипы
Двусторонние отёки лодыжек Шумы сердца
Расширение ярёмных вен
Смещение и расширение верхушечного толчка
ЭКГ
Любое отклонение от нормы
Всё отсутствует
СН маловероятна: поиск другого диагноза
Натрийуретические пептиды
BNP≥35 pg/ml; NT-proBNP ≥125 pg/ml
ЭХОКАРДИОГРАФИЯ
Если диагноз СН подтверждён (на основании всех доступных данных): определить этиологию и начать лечение
Нормальнаяb,c
Нет
Оценка НУП не выполняется
рутинно в клинической практике
Наличие ≥ 1
Да
а – типичные симптомы СН
b – нормальные функция и
объёмы Жи П
c – предположить другие
причины повышения НУП
Алгоритм диагностики
СН
Слайд 11НУП: границы для исключения СН
границы НУП :
определение НУП именно для
исключения СН, а не для подтверждения!
NT-proBNP ≥ 125 pg/ml BNP≥
35 pg/mlСлайд 12Классификация ХСН
Стадия СН отображает этап клинической эволюции синдрома
ФК – динамическая
характеристика, изменяется под действием лечения
1.Стадия СН: I, II-A, II-B, III
2.
Вариант СН3. Функциональный класс СН (NYНA, 1984)
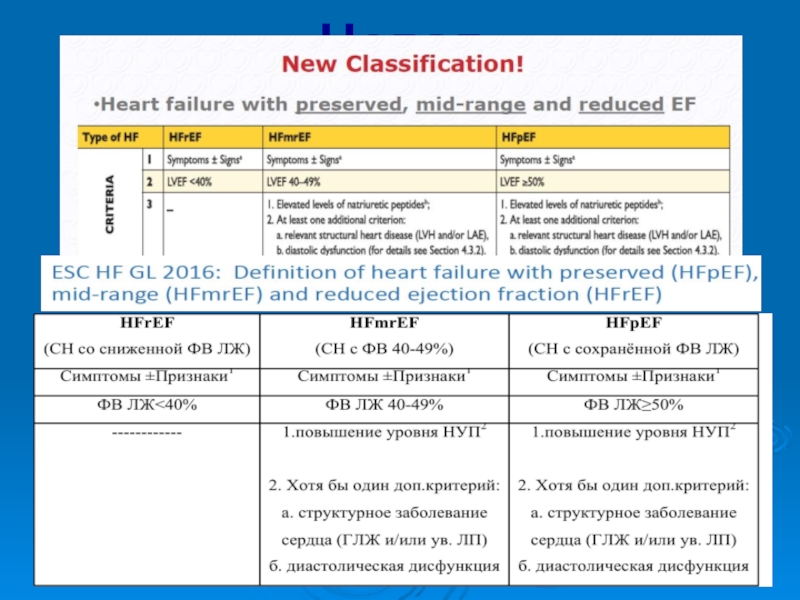
Слайд 15Варианты сердечной недостаточности
(по фракции выброса ЛЖ)
ХСН с низкой
ФВ (менее 40%) (СНнФВ)
ХСН с промежуточной ФВ (от 40%
до 49%) (СНпФВ)ХСН с сохраненной ФВ (50% и более) (СНсФВ)
Слайд 16Классификация ХСН по ФК
(NYHA, 1984)
ФК I – Ограничения физической
активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением
одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил;ФК II – Незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением;
ФК III – Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов;
ФК IV – Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической активности.
Слайд 17Примеры формулировки диагноза
ИБС. Стенокардия напряжения, ФК III, постинфарктный кардиосклероз, ХСН
со сниженной ФВ (32%), стадия IIА, ФК III.
Гипертоническая болезнь, стадия
2, степень II, риск 4. ХСН с сохраненной ФВ (58%), стадия I, ФК II.Слайд 18
Пути достижения цели при лечении декомпенсации
диета,
режим физической активности,
психологическая реабилитация, организация врачебного контроля, школ для больных ХСН,
медикаментозная
терапия, электрофизиологические методы терапии,
хирургические, механические методы лечения.
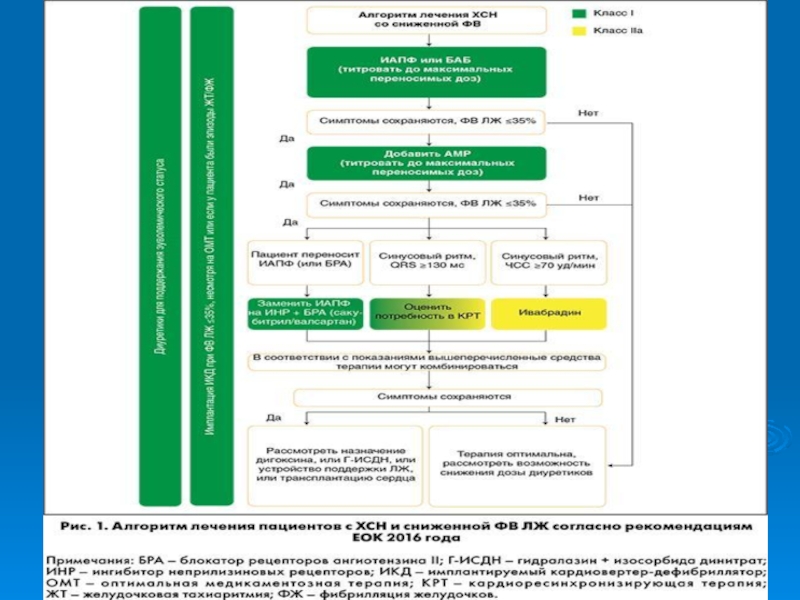
Слайд 19Фармакологическое лечение ХСН со сниженной ФВ ЛЖ (ESC 2016)
Другие препараты
с меньшей пользой от их применения у пациентов с симптомами
СНПрепараты, рекомендованные у всех пациентов при наличии симптомов СН
Ингибиторы АПФ
-АБ
АМКР
Диуретики
ARNI
АРА
Ивабрадин
Комбинация гидралазина и
изосорбида-динитрат
Другие препараты, рекомендованные в определённых клинических ситуация при наличии симптомовх СН
Дигоксин и другие дигиталисные гликозиды
Омега 3 полиненасыщенные жирные кислоты
-АБ - -адреноблокаторы
АРА -Антагонисты рецепторов к Ангиотензину II
БМКК - Блокаторы медленных кальциевых каналов
АМКР – антагонисты минералкортикоидных рецепторов
Препараты не рекомендованные (не доказанная польза) у больных с симптомами СН
Статины
Оральные Антикоагулянты и антитромбоцитарная терапия
Ингибиторы ренина
Препараты не рекомендованные (полагают, что причиняют вред) у больных с симптомами СН
БМКК
Препараты, которые могут навредить больным с симптомами СН
Глитазоны
Дилтиазем или верапамил
НПВС
Добавление АРА к комбинации ИАПФ/АМКР
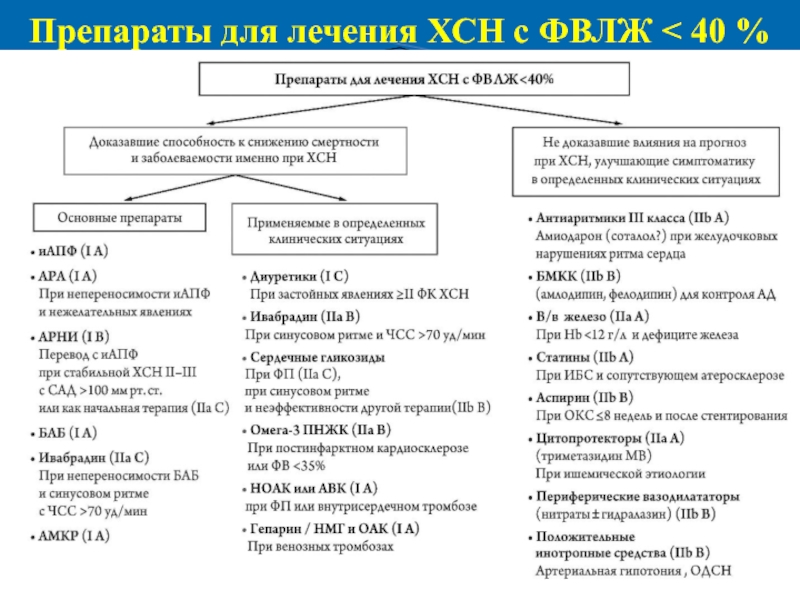
Слайд 20Доказавшие способность к снижению смертности
и заболеваемости именно при ХСН
Применяемыеу всех
больных
ИАПФ (I A)
При непереносимостии НЯ
АРА (IIa А)
БАБ (I A)
При непереносимости
и
СР>70 Ивабрадин (IIа С)АМКР (IA)
Применяемыев определенных
клинических ситуациях
Диуретики (I С)
При застойных явлениях > II ФК ХСН
Ивабрадин (IIa B)
При СР и ЧСС > 70
Сердечные гликозиды
при мерцательной аритмии (I С),
при синусовом ритме (IIa B)
3Ω ПНЖК (II а B)
при ПИК или ФВ <35%
Оральные Антикоагулянты (I A)
при МА или внутрисердечномтромбозе
Гепарин или НМГ (IIa A)
При венозных тромбозах
Не влияющиена прогноз при ХСН
улучшающие симптоматику в определенных
клинических ситуациях
Антиаритмики II b A
кордарон (соталол?) при ЖНРС
БМКК IIb B
Для контроля АД
В/в железо IIa B
При Hb < 12 г/л
Статины (при ИБС) IIb а
Аспирин II b B
OКС < 8 недель
Цитопротекторы IIа B
(триметазидин)
При ишемической этиологии
ПВД (нитраты+гидралазин)
IIb B
(+) инотропные средства Iib В Гипотония, ОДСН
Препараты для лечения ХСН c ФВЛЖ < 40 %
Слайд 21ИАПФ показаны всем (100%) больным ХСН: при любой этиологии и
при любой стадии процесса.
ИАПФ эффективны даже при начальных стадиях
ХСН и при бессимптомной дисфункции ЛЖ, а также при ХСН с сохраненной систолической функцией сердца.Не назначение ИАПФ больным ХСН
не может считаться оправданным и
ведет к сознательному повышению
риска смерти больных
“…ингибиторы АПФ - краеугольный камень
лечения сердечной недостаточности...”
E.Braunwald, 1991
Слайд 23Ингибиторы АПФ показаны всем пациентам с ФВ ЛЖ < 40%
независимо от клинических проявлений СН (I-IV ФК по NYHA)
Применяются у
всех больных ХСН I–IV ФК и с ФВ ЛЖ <40 % для снижения риска смерти, повторных госпитализаций и улучшения клинического состоянияОтказ от назначения иАПФ больным с низкой и промежуточной ФВ ЛЖ не может считаться оправданным при уровне САД >85 мм рт.ст. и ведёт к повышению риска смерти больных с ХСН (Iа, А)
Ингибиторы АПФ пока не доказали своей способности улучшать прогноз пациентов с СНпФВ
В связи с улучшением функционального статуса пациентов и уменьшением риска вынужденных госпитализаций иАПФ показаны всем пациентам с СНпФВ (IIa, В)
Слайд 24Ингибиторы АПФ показаны всем пациентам с ФВ ЛЖ < 40%
независимо от клинических проявлений СН (I-IV ФК по NYHA)
Противопоказания к
назначению ингибиторов АПФ:беременность и лактация
билатеральный стеноз почечных артерий
ангионевротический отек или другие аллергические проявления на ИАПФ
уровень К+ в плазме > 5,0 ммоль/л
Относительные противопоказания:
креатинин плазмы > 220 мкмоль/л и/или
СКФ < 30 мл/мин
критический аортальный стеноз
Слайд 27Антагонисты рецепторов 1 типа ангиотензина II (АРА)
Применяются у больных ХСН
I–IV ФК c ФВ ЛЖ
госпитализаций по поводу ХСН при непереносимости иАПФ (IIa, A).АРА не доказали способности улучшать прогноз больных с СНсФВ и с СНпФВ.
Применение АРА кандесартана у больных с СНсФВ и с СНпФВ может снизить частоту госпитализаций (IIb,В), а при непереносимости иАПФ у таких больных кандесартан может быть препаратом выбора (IIa, В).
Слайд 29Правила назначения и контроль лечения ингибиторами АПФ и БРА
Отменить активную
диуретическую терапию или снизить дозу диуретика, ч-з 24 ч
Отменить или
снизить дозу препаратов с системным вазодилатирующим действием (нитратов)Не начинать лечение при САД<90 мм рт.ст., К плазмы > 5,0 ммоль/л, креатинина > 220 мкмоль/л, при приеме калийзберигающих диуретиков, НПВП
После приема начальной и каждой последующей (на этапах титрования) дозы ИАПФ оставаться в постели 2-3 часа
СКФ < 60мл/мин – дозу уменьшить вдвое, < 30 мл/мин на 75%
При увеличении креатинина до 50%, но не > 226 мкМ/л – доза прежняя, 226 – 310 мкМ/л – дозу уменьшить в 2 раза, > 310 мкМ/л – ингибитор АПФ отменить
К+ ≥ 6,0мМ/л – отменить ИАПФ, АМК, К+ > 5,5 < 6,0 – дозу ИАПФ / 2, отменить АМК, далее при К+ > 5,5 мМ/л – отменить ИАПФ
Слайд 30β-адреноблокаторы (БАБ)
БАБ применяются у всех больных ХСН II–IV ФК и ФВ ЛЖ
БАБ могут быть назначены больным СНпФВ и СНсФВ с целью уменьшения ЧСС и выраженности ГЛЖ.
α-β-адреноблокатор карведилол, помимо снижения ЧСС, оказывает положительное влияние на показатели релаксации ЛЖ у пациентов с СНсФВ (IIb, С).
Дополнительный анализ исследования SENIORS продемонстрировал способность небиволола снижать риск госпитализаций и смерти больных с СНпФВ (IIa, C).
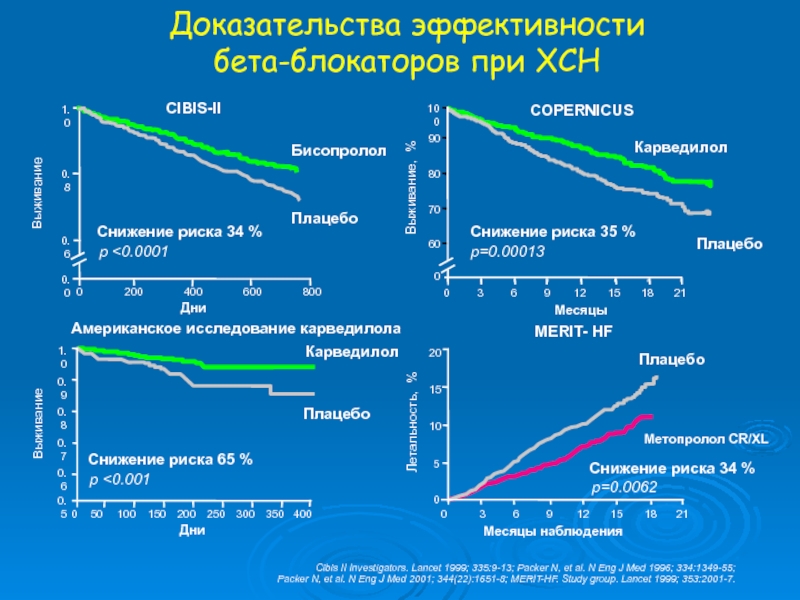
Слайд 31Доказательства эффективности
бета-блокаторов при ХСН
0
Бисопролол
Плацебо
Дни
p
0
3
6
9
12
15
18
21
Месяцы
0
100
90
80
60
70
Снижение риска 35 %
p=0.00013
Карведилол
Плацебо
Месяцы наблюдения
Летальность, %
Карведилол
Плацебо
Выживание
0
50
100
150
200
250
300
350
400
Снижение риска 65 %
p
<0.001Американское исследование карведилола
Дни
1.0
0.9
0.8
0.7
0.6
0.5
0
3
6
9
12
15
18
21
20
15
10
5
0
Плацебо
Метопролол CR/XL
p=0.0062
Снижение риска 34 %
COPERNICUS
MERIT- HF
Cibis II Investigators. Lancet 1999; 335:9-13; Packer N, et al. N Eng J Med 1996; 334:1349-55;
Packer N, et al. N Eng J Med 2001; 344(22):1651-8; MERIT-HF. Study group. Lancet 1999; 353:2001-7.
Слайд 32Выживаемость в конце монотерапии
исследование CIBIS III
80
85
90
95
100
0
1
2
3
4
5
6
% выживаемости
месяцев
Бисопролор -
первый
Эналаприл-первый
DOI: 10.1161/CIRCULATIONAHA.105.582320
Снижение риска
на 28%
Слайд 33Противопоказания для назначения β-БЛОКАТОРОВ
бронхиальная астма и тяжелая степень ХОБЛ,
симптомная
брадикардия (
более степениатеросклеротическое поражение артерий нижних конечностей
Слайд 36Q1: 42–68 уд/мин
Q2: 69–78 уд/мин
Q3: 79–87 уд/мин
Q4: >88 уд/мин
Вероятность
выживания
Время (дни)
1,0
0,8
0,6
0,4
0,2
200
400
600
800
1000
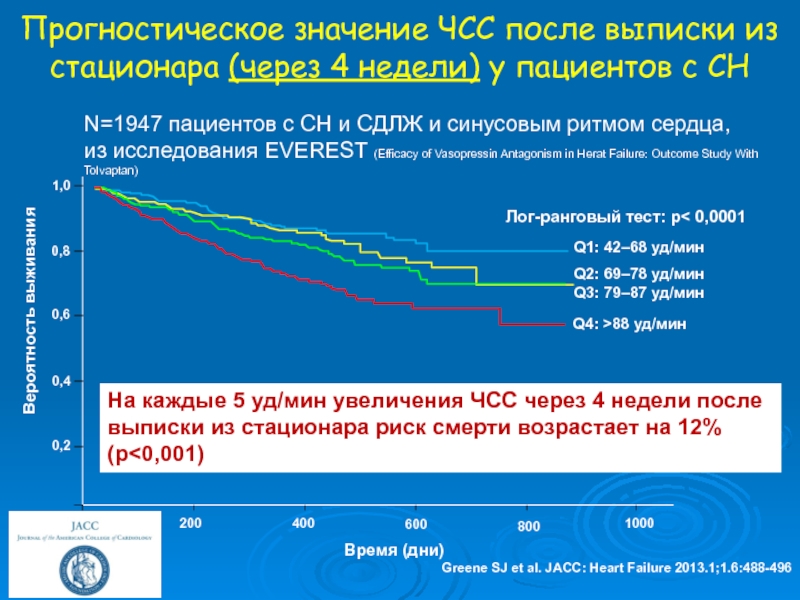
Greene SJ et al. JACC: Heart Failure 2013.1;1.6:488-496
Прогностическое
значение ЧСС после выписки из стационара (через 4 недели) у пациентов с СНN=1947 пациентов с СН и СДЛЖ и синусовым ритмом сердца,
из исследования EVEREST (Efficacy of Vasopressin Antagonism in Herat Failure: Outcome Study With Tolvaptan)
Лог-ранговый тест: р< 0,0001
На каждые 5 уд/мин увеличения ЧСС через 4 недели после
выписки из стационара риск смерти возрастает на 12% (p<0,001)
Слайд 37Антагонисты минералокортикоидных рецепторов (АМКР)
АМКР в дозах 25–50 мг/сут применяются у
всех больных ХСН II–IV ФК и ФВ ЛЖ
повторных госпитализаций и улучшения клинического состояния вместе с иАПФ (АРА) и БАБ (I, A).Антагонисты МКР могут быть назначены пациентам с СНсФВ и с СНпФВ для снижения числа госпитализаций по поводу ХСН (IIa, B).
Слайд 39Антагонисты рецепторов неприлизина (АРНИ)
АРНИ рекомендуются больным с ХСН II-III ФК
с ФВ ЛЖ
или удвоения дозы пероральных диуретиков и с САД 100 мм рт. ст.), при переносимости иАПФ (или АРА).Перевод данной категории больных на АРНИ (в дозе 100 мг х 2 раза в день не ранее, чем через 36 часов после последней дозы иАПФ (АРА), с последующей титрацией дозы до оптимальной 200 мг х 2 раза в день) производится для дополнительного снижения риска смерти и последующих госпитализаций в связи с ухудшением течения ХСН (I, В).
Можно рассмотреть применение АРНИ у больных с ХСН II-III ФК с ФВ ЛЖ <35% стабильного течения в качестве стартовой терапии (вместо иАПФ) для снижения риска смерти и госпитализаций в связи с ухудшением течения ХСН (IIa, C).
Слайд 40LCZ696 первый в классе ингибиторов неприлизина и ангиотензиновых рецепторов (АРНИ)
PARADIGM-HF:
Prospective comparison of ARNI with ACEI to Determine Impact on
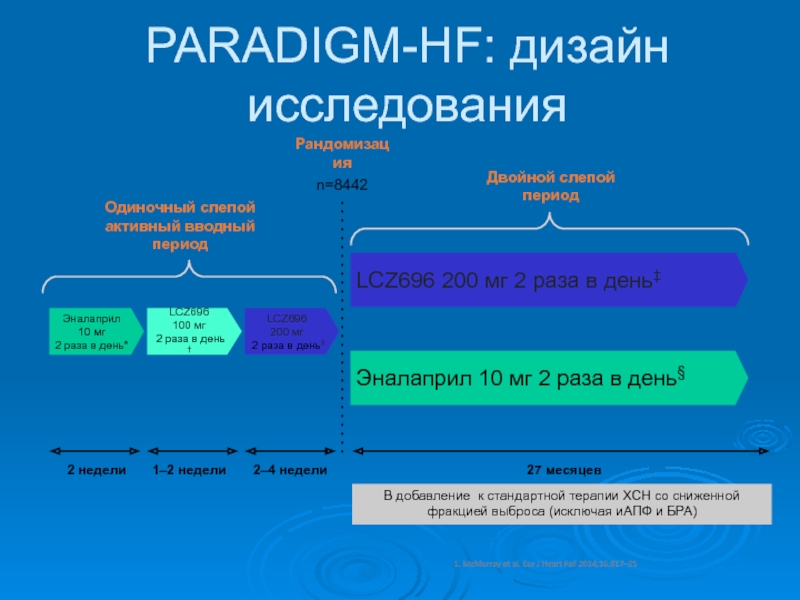
Global Mortality and morbidity in Heart FailureСлайд 41PARADIGM-HF: дизайн исследования
Рандомизация
n=8442
В добавление к стандартной терапии ХСН со сниженной
фракцией выброса (исключая иАПФ и БРА)
27 месяцев
LCZ696
200 мг
2 раза в день‡LCZ696
100 мг
2 раза в день †
Эналаприл
10 мг
2 раза в день*
Эналаприл 10 мг 2 раза в день§
LCZ696 200 мг 2 раза в день‡
1. McMurray et al. Eur J Heart Fail 2014;16:817–25
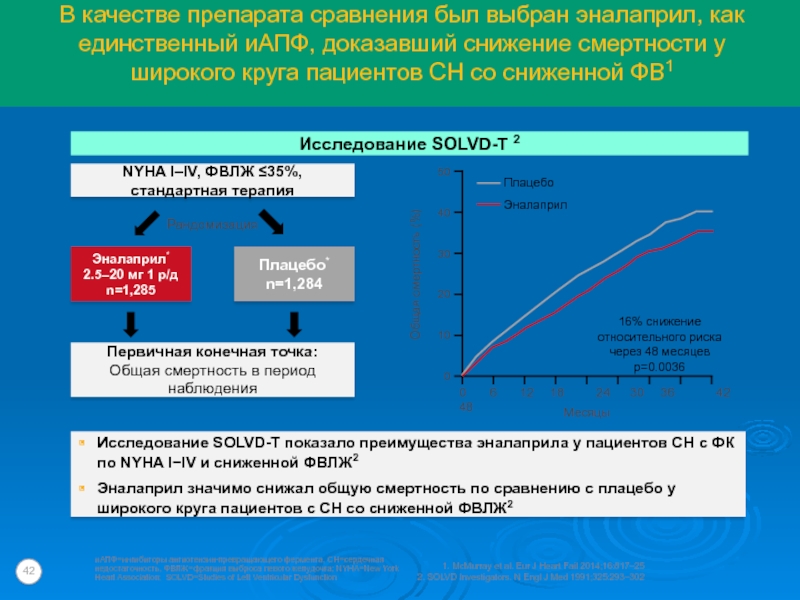
Слайд 42NYHA I–IV, ФВЛЖ ≤35%, стандартная терапия
Исследование SOLVD-T показало преимущества эналаприла
у пациентов СН с ФК по NYHA IIV и сниженной
ФВЛЖ2Эналаприл значимо снижал общую смертность по сравнению с плацебо у широкого круга пациентов с СН со сниженной ФВЛЖ2
Эналаприл*
2.5–20 мг 1 р/д
n=1,285
Плацебо*
n=1,284
Первичная конечная точка:
Общая смертность в период наблюдения
Рандомизация
Исследование SOLVD-T 2
В качестве препарата сравнения был выбран эналаприл, как единственный иАПФ, доказавший снижение смертности у широкого круга пациентов СН со сниженной ФВ1
иАПФ=ингибиторы ангиотензин-превращающего фермента, СН=сердечная недостаточность, ФВЛЖ=фракция выброса левого желудочка; NYHA=New York Heart Association; SOLVD=Studies of Left Ventricular Dysfunction
1. McMurray et al. Eur J Heart Fail 2014;16:817–25
2. SOLVD Investigators. N Engl J Med 1991;325:293–302
Слайд 43PARADIGM-HF: критерии включения
*Критерий снижения ФВЛЖ был снижен ≤35% в поправке
к протоколу; ‡Доза, эквивалентная дозе эналаприла ≥10 мг.сутки. иАПФ=ингибиторы ангиотензин-превращающего
фермента; БРА=блокаторы рецепторов ангиотензина; BNP= натрийуретический пептид типа B; ФК=функциональный класс; СН=сердечная недостаточность;ФВЛЖ=фракция выброса левого желудочка; NT-proBNP=N-терминальный отрезок пронайтрийуретического пептида типа В; NYHA=New York Heart Association; PARADIGM-HF=Prospective comparison of ARNI with ACEI to Determine Impact on Global Mortality and morbidity in Heart FailureMcMurray et al. Eur J Heart Fail. 2013;15:1062–73
Хроническая СН ФК по NYHA II–IV с ФВЛЖ≤40%*
Уровень BNP (или NT-proBNP) :
≥150 (или ≥600 пг/мл), или
≥100 (или ≥400 пг/мл) и госпитализация по поводу СН со сниженной ФВ ЛЖ
в течение последних 12 месяцев
≥4 недели стабильного лечения иАПФ или БРА‡,и β-блокаторами
Назначение антагонистов альдостерона должно быть рассмотрено для всех пациентов (если назначены, терапия в стабильной дозе ≥4 недель)
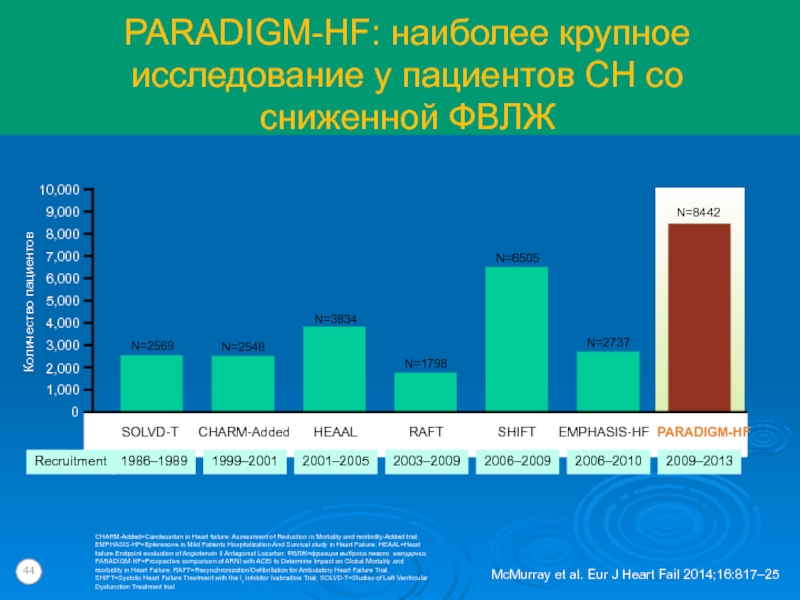
Слайд 44PARADIGM-HF: наиболее крупное исследование у пациентов СН со сниженной ФВЛЖ
CHARM-Added=Candesartan
in Heart failure: Assessment of Reduction in Mortality and morbidity-Added
trial; EMPHASIS-HF=Eplerenone in Mild Patients Hospitalization And Survival study in Heart Failure; HEAAL=Heart failure Endpoint evaluation of Angiotensin II Antagonist Losartan; ФВЛЖ=фракция выброса левого желудочка; PARADIGM-HF=Prospective comparison of ARNI with ACEI to Determine Impact on Global Mortality and morbidity in Heart Failure; RAFT=Resynchronization/Defibrillation for Ambulatory Heart Failure Trial; SHIFT=Systolic Heart Failure Treatment with the If Inhibitor Ivabradine Trial; SOLVD-T=Studies of Left Ventricular Dysfunction Treatment trialMcMurray et al. Eur J Heart Fail 2014;16:817–25
0
1,000
3,000
4,000
2,000
5,000
6,000
8,000
9,000
10,000
7,000
Количество пациентов
N=2569
N=3834
N=1798
N=2548
N=6505
N=2737
N=8442
RAFT
HEAAL
CHARM-Added
SOLVD-T
PARADIGM-HF
EMPHASIS-HF
SHIFT
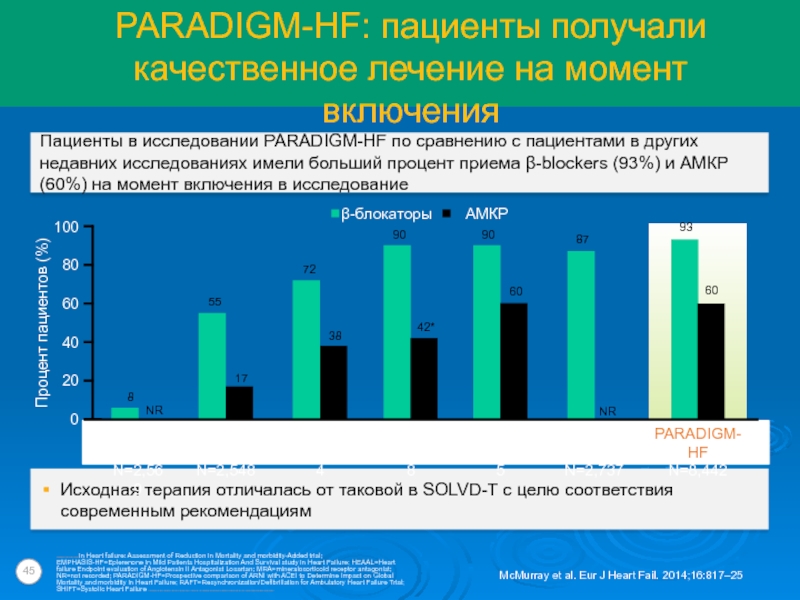
Слайд 45PARADIGM-HF: пациенты получали качественное лечение на момент включения
CHARM-Added=Candesartan in Heart
failure: Assessment of Reduction in Mortality and morbidity-Added trial; EMPHASIS-HF=Eplerenone
in Mild Patients Hospitalization And Survival study in Heart Failure; HEAAL=Heart failure Endpoint evaluation of Angiotensin II Antagonist Losartan; MRA=mineralocorticoid receptor antagonist; NR=not recorded; PARADIGM-HF=Prospective comparison of ARNI with ACEI to Determine Impact on Global Mortality and morbidity in Heart Failure; RAFT=Resynchronization/Defibrillation for Ambulatory Heart Failure Trial; SHIFT=Systolic Heart Failure Treatment with the If Inhibitor Ivabradine Trial; SOLVD-T=Studies of Left Ventricular Dysfunction Treatment trial АМКР=антагонисты минералокортикоидных рецепторовMcMurray et al. Eur J Heart Fail. 2014;16:817–25
Пациенты в исследовании PARADIGM-HF по сравнению с пациентами в других недавних исследованиях имели больший процент приема β-blockers (93%) и АМКР (60%) на момент включения в исследование
0
40
20
60
80
100
Процент пациентов (%)
93
60
NR
8
55
17
72
38
90
42*
90
87
NR
60
Исходная терапия отличалась от таковой в SOLVD-T с целю соответствия современным рекомендациям
HEAAL
N=3,834
CHARM-Added
N=2,548
SOLVD-T
N=2,569
PARADIGM-HF
N=8,442
EMPHASIS-HF
N=2,737
SHIFT
N=6,505
RAFT
N=1,798
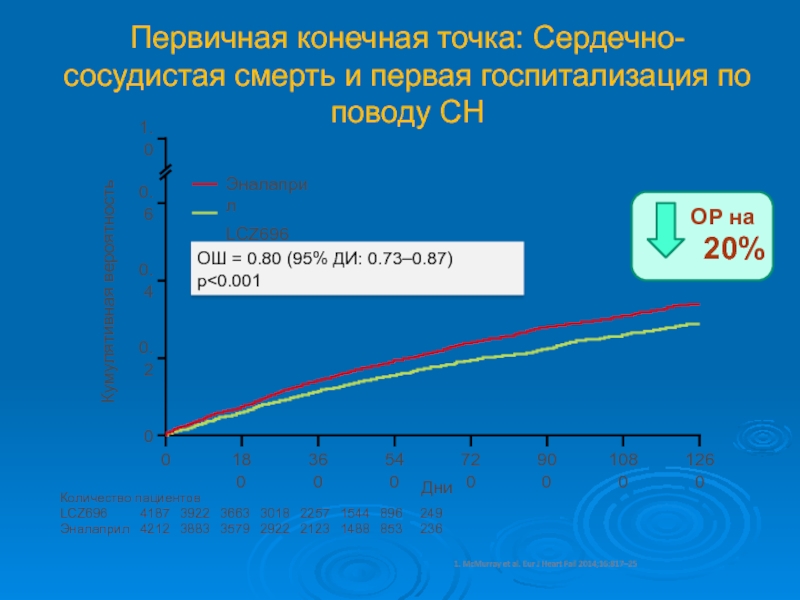
Слайд 46Первичная конечная точка: Сердечно-сосудистая смерть и первая госпитализация по поводу
СН
ОШ = 0.80 (95% ДИ: 0.73–0.87)
p
et al. Eur J Heart Fail 2014;16:817–25
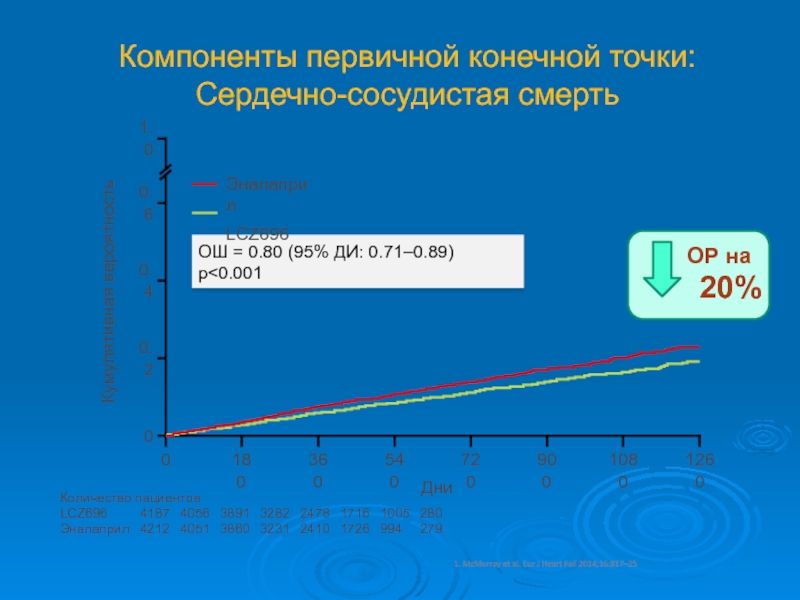
Слайд 47Компоненты первичной конечной точки:
Сердечно-сосудистая смерть
ОШ = 0.80 (95% ДИ: 0.71–0.89)
p
пациентов
LCZ696 4187 4056 3891 3282 2478 1716 1005 280
Эналаприл 4212 4051 3860 3231 2410 1726 994 279
Эналаприл
LCZ696
Кумулятивная вероятность
1. McMurray et al. Eur J Heart Fail 2014;16:817–25
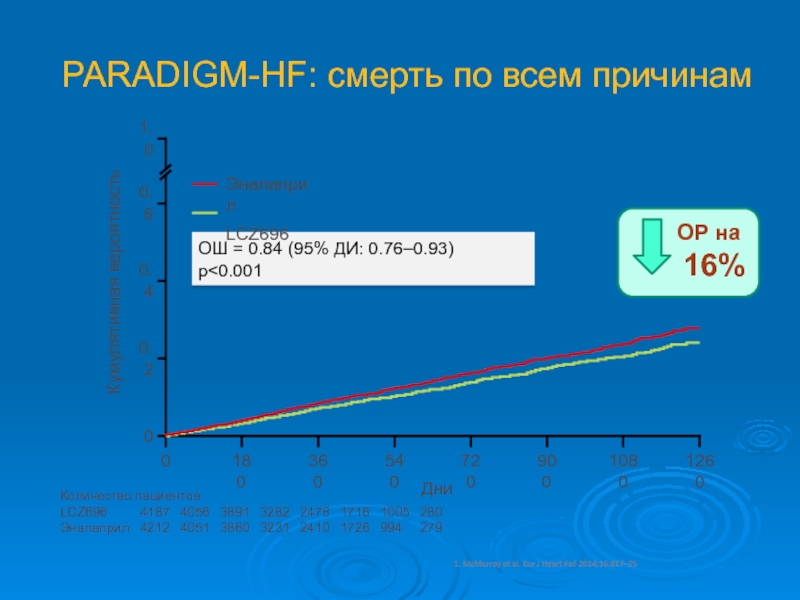
Слайд 48PARADIGM-HF: смерть по всем причинам
ОШ = 0.84 (95% ДИ: 0.76–0.93)
p
пациентов
LCZ696 4187 4056 3891 3282 2478 1716 1005 280
Эналаприл 4212 4051 3860 3231 2410 1726 994 279
Эналаприл
LCZ696
Кумулятивная вероятность
1. McMurray et al. Eur J Heart Fail 2014;16:817–25
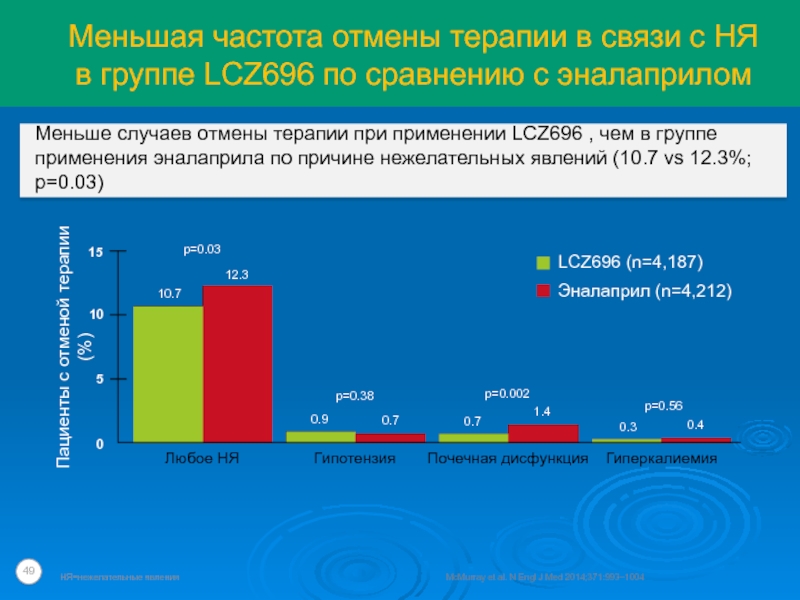
Слайд 49Меньшая частота отмены терапии в связи с НЯ в группе
LCZ696 по сравнению с эналаприлом
НЯ=нежелательные явления
McMurray et al. N Engl
J Med 2014;371:993–1004Меньше случаев отмены терапии при применении LCZ696 , чем в группе применения эналаприла по причине нежелательных явлений (10.7 vs 12.3%; p=0.03)
Гипотензия
Почечная дисфункция
Гиперкалиемия
Любое НЯ
LCZ696 (n=4,187)
Эналаприл (n=4,212)
0
5
10
15
p=0.03
p=0.38
p=0.002
p=0.56
0.7
0.9
1.4
0.7
0.4
0.3
12.3
10.7
Пациенты с отменой терапии (%)
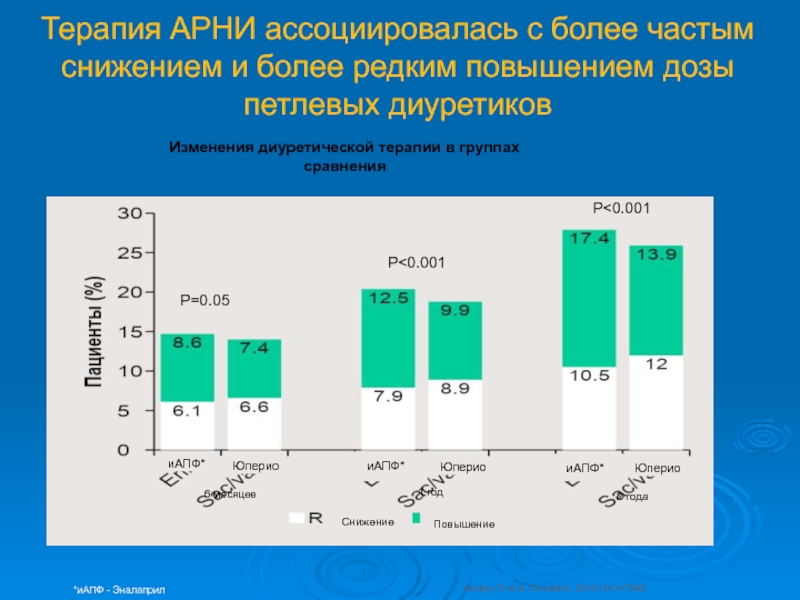
Слайд 50Терапия АРНИ ассоциировалась с более частым снижением и более редким
повышением дозы петлевых диуретиков
Vardeny O et al. Circulation. 2016;134:A17948
Изменения диуретической
терапии в группах сравненияСнижение
Повышение
иАПФ*
Юперио
иАПФ*
иАПФ*
Юперио
Юперио
*иАПФ - Эналаприл
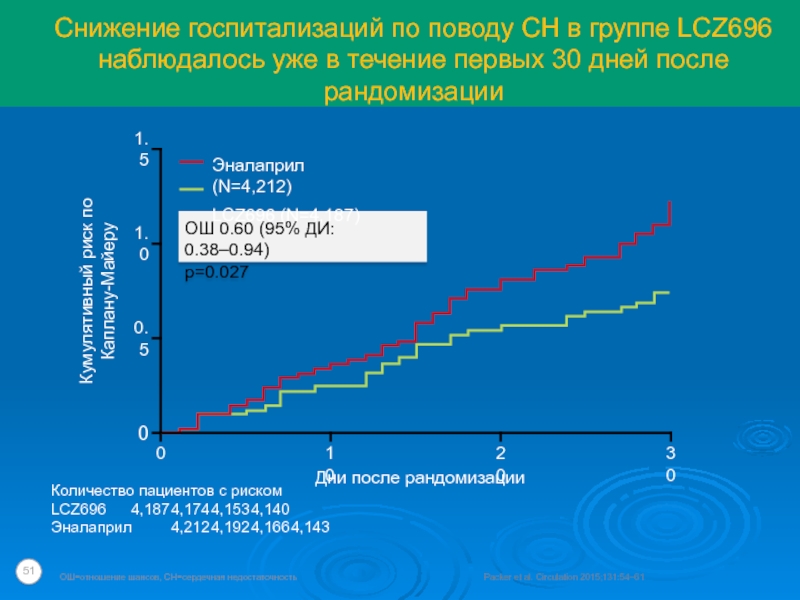
Слайд 51Снижение госпитализаций по поводу СН в группе LCZ696 наблюдалось уже в
течение первых 30 дней после рандомизации
Packer et al. Circulation 2015;131:54–61
ОШ=отношение
шансов, СН=сердечная недостаточностьСлайд 53Сакубитрил/валсартан:
Юперио, варианты дозировок
50 мг (валсартан-сакубитрил: 25,7 мг + 24,3
мг)
100 мг (валсартан-сакубитрил: 51,4 мг + 48,6 мг)
200 мг (валсартан-сакубитрил:
102,8 мг + 97,2 мг)Источник: Инструкция по применению лекарственного препарата для медицинского применения ЮПЕРИО
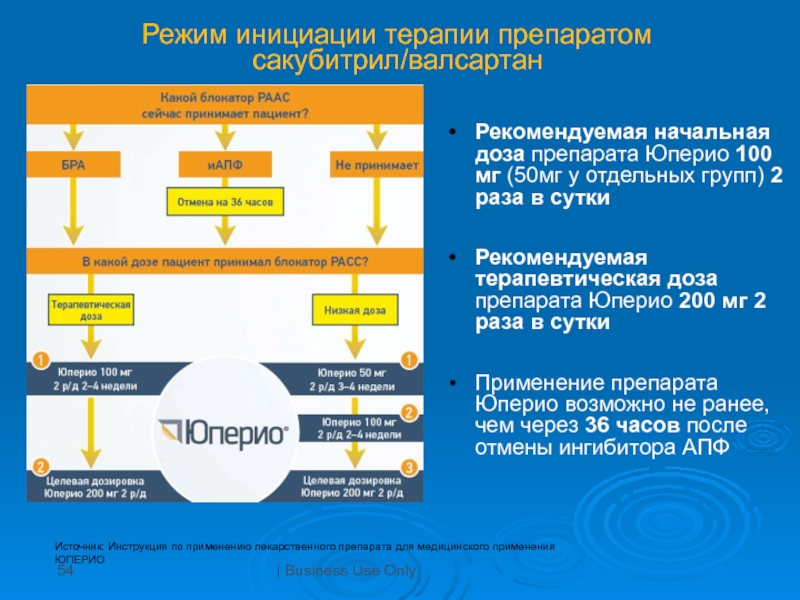
Слайд 54Режим инициации терапии препаратом сакубитрил/валсартан
| Business Use Only
Источник: Инструкция
по применению лекарственного препарата для медицинского применения ЮПЕРИО
Рекомендуемая начальная доза
препарата Юперио 100 мг (50мг у отдельных групп) 2 раза в суткиРекомендуемая терапевтическая доза препарата Юперио 200 мг 2 раза в сутки
Применение препарата Юперио возможно не ранее, чем через 36 часов после отмены ингибитора АПФ
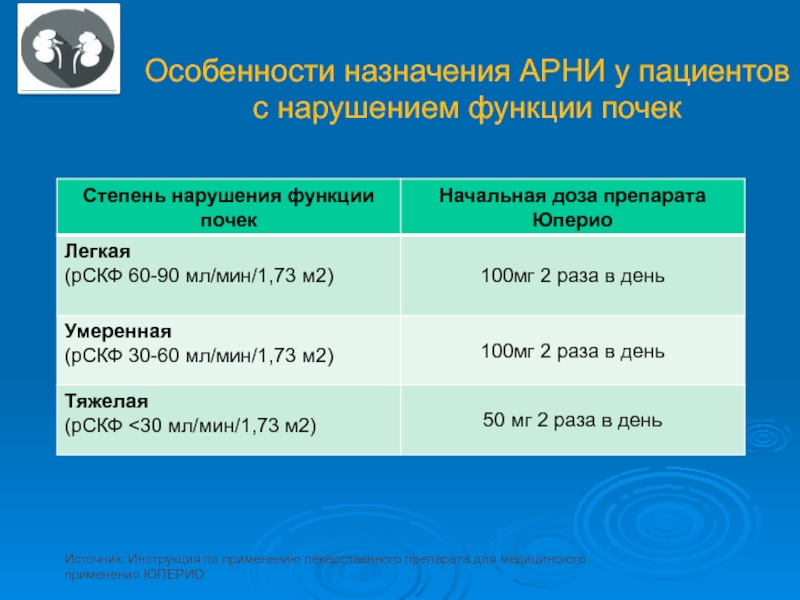
Слайд 55Особенности назначения АРНИ у пациентов с нарушением функции почек
Источник: Инструкция
по применению лекарственного препарата для медицинского применения ЮПЕРИО
Слайд 56Особенности назначения АРНИ у пациентов с нарушением функции печени
Источник: Инструкция
по применению лекарственного препарата для медицинского применения ЮПЕРИО
Слайд 57Диуретики
Диуретики применяются у всех больных ХСН II–IV ФК с ФВ ЛЖ
и признаками застоя для улучшения клинической симптоматики и снижения риска
повторных госпитализаций (I,C).Могут быть назначены в случае задержки жидкости в организме у пациентов с СНсФВ/СНпФВ, но их следует использовать с осторожностью, чтобы не вызвать чрезмерное снижение преднагрузки на ЛЖ и падение сердечного выброса (IIb, С);
Дегитратационная терапия в активной фазе (при наличии застойных явлений) проводится с превышением выделенной мочи над выпитой жидкостью не более 1–1,5 литра в сутки во избежание электролитных, гормональных, аритмических и тромботических осложнений.
Слайд 58Диуретики
Комбинируются петлевые диуретики торасемид или фуросемид с диуретической дозой АМКР
(100-300 мг/сут).
Торасемид имеет преимущества над фуросемидом по силе действия,
степени всасываемости (удобство приёма внутрь), длительности действия (лучше переносимость, при меньшей частоте мочеиспусканий), положительному влиянию на нейрогормоны (меньше электролитных нарушений, уменьшение прогрессирования фиброза миокарда и улучшение диастолического наполнения сердца) и достоверно снижает риск повторных госпитализаций в связи с обострением ХСН. (IIa, B).После достижения эуволемии диуретики назначаются ежедневно в минимальных дозах, позволяющих поддерживать сбалансированный диурез (торасемид или фуросемид).
Слайд 59Диуретики
Для поддержания оптимального кислотно-основного состояния, сохранение чувствительности к петлевым диуретикам
и нормализации почечного кровотока, раз в 2 недели рекомендуются 4–5
дневные курсы ИКАГ ацетозоламида (0,75 мг/сут). (I, С).При тяжёлых, полостных и рефрактерных отёках возможна дополнительная механическая эвакуация жидкости из полостей (пара- плевро- или перикардиоцентез). (IIb, C).
При неэффективности других способов дегидратации возможно применение ультрафильтрации (IIb, B)
Слайд 61При недостаточном диуретическом эффекте:
Инфузия допамина (5 мкг / кг / мин) позволяла в 4
раза снизить дозу фуросемида при сохранении диуреза и сохранении функции
почекПрименение диуретиков с альбумином или плазмой, при гипопротеинемии и у пациентов с нормальным уровнем белка плазмы.
При выраженной гипотонии – комбинация с положительными инотропными средствами (левосимендан, добутамин, допамин) и с глюкокортикоидами (только на период критической гипотонии).
При САД более 125 мм рт. ст. комбинация с вазодилататорами (нитроглицерин, нитропруссид натрия), из которых наиболее перспективно применение серелаксина (Реасанз, ф-ма Новартис с 2013)
Сочетания диуретиков
Механические способы удаления жидкости (плевральная, перикардиальная пункции, парацентез) лишь по витальным показаниям.
Слайд 62
Алгоритм назначения диуретиков
(в зависимости от тяжести ХСН) :
II ФК (с
признаками застоя) – петлевые диуретики (торасемид) + спиронолактон 100–150 мг (2
препарата)II ФК (без застоя) – торасемида (2,5 мг) (1 препарат)
III ФК (декомпенсация) – петлевые диуретики (торасемид) + тиазидные + спиронолактон в дозах 100–300 мг / сут + ингибиторы карбоангидразы (ацетазоламид по 0,25 мг × 3 раза / сут в течение 4 – 5 дней один раз в 2 недели) (4 препарата)
III ФК (поддерживающее лечение) – петлевые диуретики (торасемид) ежедневно в дозах, достаточных для поддержания сбалансированного диуреза + АМКР (25–50 мг / сут) + ИКАГ (3 препарата)
IV ФК – петлевые диуретики (торасемид однократно или фуросемид дважды в сутки или в / в капельно высоких дозах) + тиазидные + АМКР + ИКАГ (ацетазоламид по 0,25 мг × 3 раза / сут в течение 4 – 5 дней один раз в 2 недели) + при необходимости механическое удаление жидкости (5 препаратов / воздействий).
Слайд 63
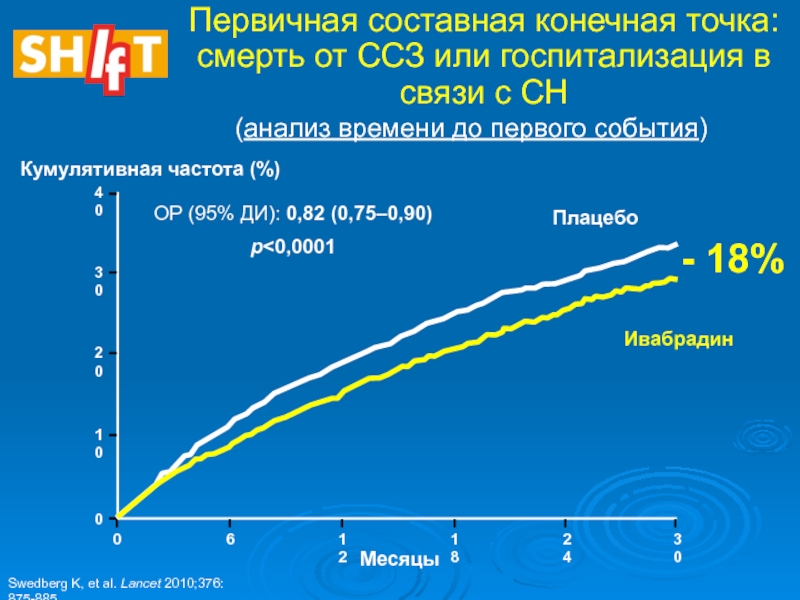
Ивабрадин
При недостижении ЧСС 70 уд/мин ивабрадин добавляется к основной
терапии (в том числе к БАБ) для снижения риска смерти
и повторных госпитализаций (класс рекомендаций IIa, уровень доказанности B).Слайд 640
6
12
18
24
30
Месяцы
40
30
20
10
0
Первичная составная конечная точка: смерть от ССЗ или госпитализация в
связи с СН
- 18%
Кумулятивная частота (%)
Плацебо
Ивабрадин
ОР (95% ДИ): 0,82
(0,75–0,90) p<0,0001
Swedberg K, et al. Lancet 2010;376: 875-885.
(анализ времени до первого события)
Слайд 65Дигоксин
Дигоксин назначается пациентам с ХСН с ФВ ЛЖ
ритмом при недостаточной эффективности основных средств лечения декомпенсации для уменьшения
риска повторных госпитализаций.Назначение дигоксина производится при контроле уровня препарата в крови как при синусовом ритме, так при ФП (оптимальные значения концентрации дигоксина в крови <0,9 нг/мл) при отсутствии противопоказаний (I, C)
При невозможности определения концентрации дигоксина, прием препарата может быть продолжен в малых дозах (0,25–0,125мкг) в случае, если нет данных о гликозидной интоксикации (при МТ <60 кг (особенно у женщин), в возрасте >75 лет и при СКФ <60 (мл/мин/1,73 м2) не более 0,125 мг) (I, C).
У больных, ранее не принимавших дигоксин, его назначение должно быть рассмотрено при тахисистолической форме ФП и при синусовом ритме в случае наличия нескольких эпизодов ОДСН в течение года, низкой ФВ ЛЖ ≤25%, дилатации ЛЖ и высокого ФК (III–IV) вне эпизода ОДСН.
Слайд 66
Омега-3 полиненасыщенные жирные кислоты (Омега-3 ПНЖК)
Назначение Омега-3 ПНЖК должно
быть рассмотрено у пациентов с ХСН II–IV ФК и ФВ ЛЖ
для снижения риска смерти, в т. ч. внезапной и повторных госпитализаций, в дополнение к основным средствам лечения ХСН (класс рекомендаций IIa, уровень доказанности B);Слайд 67
Оральные антикоагулянты (ОАКГ)
ОАКГ должны быть назначены больным ХСН II–IV ФК
для снижения риска смерти и госпитализаций при ФП (класс рекомендаций
I, уровень доказанности A) или внутрисердечном тромбозе (IIa, A).ОАКГ не должны применяться у всех больных ХСН I–IV ФК при синусовом ритме без признаков внутрисердечного тромба, так как не снижают риск тромбоэмболий при увеличении риска кровотечений .
Для больных с неклапанной ФП, которым показана антикоагулянтная терапия следует предпочесть назначение НОАК вместо АВК, учитывая большее снижение риска смерти и ТЭ осложнений при одновременном снижении риска кровотечений, прежде всего внутричерепных (IIa, B).
Применение НОАК противопоказано при наличии механических клапанов и митральном стенозе с наложениями на клапанах (III, B).
Вне зависимости от риска тромбоэмболий НОАК не должны применяться у пациентов с ФП и СКФ <30 мл / мин/1,73 м2 (III, A).
Слайд 68
Гепаринан или НМГ
Назначение гепарина или НМГ сроком минимум 7
дней должно быть рассмотрено у больных ХСН II–IV ФК с
ФВ ЛЖ <40% при наличии венозного тромбоза, ТЭЛА или декомпенсации, требующей соблюдения постельного режима (≥3 дней), для снижения риска тромбоэмболий, улучшения прогноза и снижения риска госпитализаций с последующим переводом на АВК (с контролем МНО) или ОАКГ.При наличии венозного тромбоза и ТЭЛА возможна альтернативная терапия ингибиторами Ха фактора вместо гепарина с переводом на АВК: апиксабан 10 мг х 2 раза в день в течении 7 дней с последующим переводом на 5 мг х 2 раза в день или ривароксабан 15 мг х 2 раза в день в течение 21 дня с переводом на 20 мг х 1 раз в день
Длительность антикоагулянтой терапии при первом эпизоде венозного тромбоза или ТЭЛА составляет до 3-х месяцев, а при повторных эпизодах должна быть более продолжительна, в этих случаях следует предпочесть НОАК, а при невозможности антикоагуляной терапии можно назначить аспирин.
Слайд 69 Медикаментное лечение
Гидралазином и изосорбидом динитрата
пациентов с симптомной систолической СН
European Heart
Journal (2012) 33, 1787–1847
www.escardio.org/guidelines
Слайд 70Антиаритмические средства
I класс – противопоказан
β-блокаторы+амиодарон – при потенциальноопасных желудочковых нарушениях
ритма
Амиодарон – восстановление и удержание синусового ритма
Нецелесообразность назначения всем пациентам
при ХСН амиодаронаПри брадисистолических нарушениях – имплантация ИВР
1.
2.
3.
4.
5.
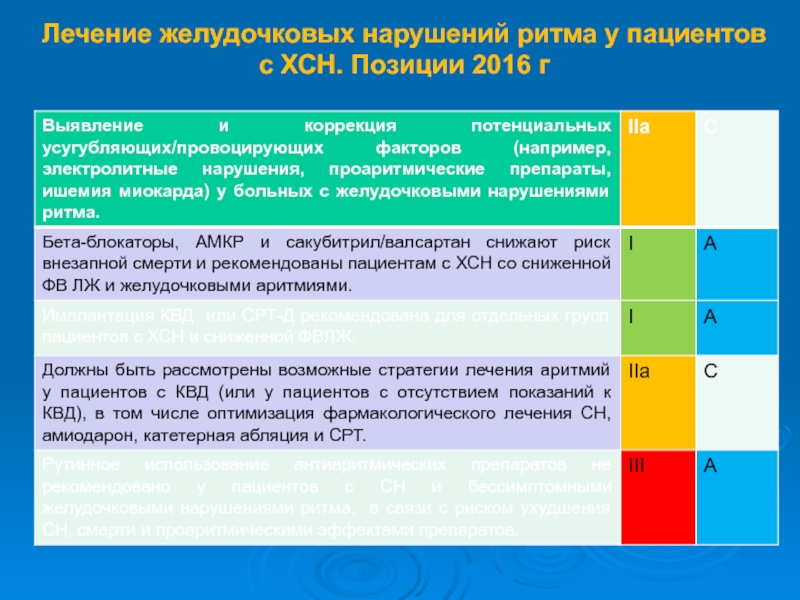
Слайд 72Изменение в показаниях к проведению кардиоресинхронизирующей терапии (КРТ)
v Пациенты с
симптомами СН
v ФВ ЛЖ≤35%
v Cинусовый ритм
v QRS≥130 мсек
v БЛНП
КРТ противопоказана
при QRS < 130 мсекСлайд 75Рекомендации по начальному лечению больных СН и ФП с высокой
ЧЖС в острой или хронической ситуации
Слайд 76Рекомендации по контролю ритма у пациентов с ФП, симптомной СН
(II–IV ФК по NYHA), систолической дисфункцией ЛЖ при отсутствии острой
декомпенсацииСлайд 77Новые рекомендации по реваскуляризации миокарда
у пациентов с ХСН и дисфункцией
ЛЖ
European Heart Journal (2012) 33, 1787–1847
www.escardio.org/guidelines
Слайд 78 Имплантация УМП ЛЖ
Мост к трансплантации
(англ. bridge to transplantion-BtT)
European Heart Journal
(2012) 33, 1787–1847
www.escardio.org/guidelines
Слайд 79Индикации УМП ЛЖ
целевая терапия
(англ. destination therapy)
European Heart Journal (2012) 33,
1787–1847
www.escardio.org/guidelines
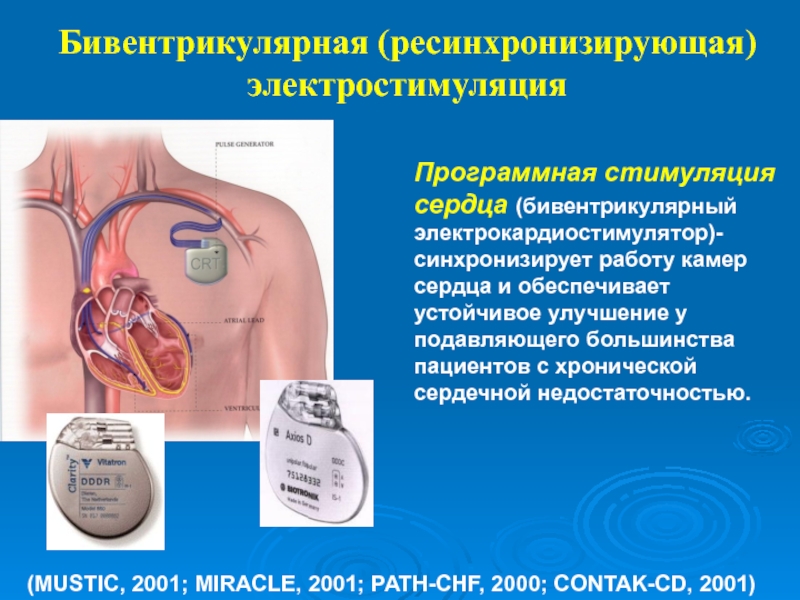
Слайд 80Бивентрикулярная (ресинхронизирующая) электростимуляция
(MUSTIC, 2001; MIRACLE, 2001; PATH-CHF, 2000; CONTAK-CD,
2001)
Программная стимуляция сердца (бивентрикулярный электрокардиостимулятор)- синхронизирует работу камер сердца и
обеспечивает устойчивое улучшение у подавляющего большинства пациентов с хронической сердечной недостаточностью. Слайд 81НОВОЕ В ЛЕЧЕНИИ ESC 2016:
при ФВ ЛЖ≤35% и сохранении симптомов
СН – заменить ИАПФ на Сакубитрил/Вальсартан у амбулаторных больных класс
I, уровень ВНовый терапевтический класс препаратов, действующий на систему нейтральной эндопептидазы и РААС , LCZ696 ингибитор рецепторов ангиотензина II и неприлизина (ARNI) PARADIGM-HF- влияние на выживаемость, снижал риск смерти и частоту госпитализаций
Применение эмпаглифлозина (SGLT2) у пациентов с сахарным диабетом 2 типа, снижает риск госпитализаций в связи с сердечной недостаточностью у пациентов из групп высокого риска
АРА II – только как альтернатива ИАПФ при их непереносимости
ИВАБРАДИН – ХСН со сниженной ФВЛЖ (35% и менее) и синусовым ритмом с ЧСС ≥ 70 (75) уд/мин и с наличием госпитализации по поводу СН в течение предшествующих 12 месяцев