Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Л. 23. Болезни пищевода, желудка и 12-перстной кишки
Содержание
- 1. Л. 23. Болезни пищевода, желудка и 12-перстной кишки
- 2. Болезни желудочно-кишечного тракта занимают третье
- 3. Классификация заболеваний верхних отделов пищеварительного трактаПолости рта,
- 4. Пищевод Врожденные аномалии – атрезии, свищи, стенозы.
- 5. Желудок Врожденные аномалии – пилорический стенозГастрит – острый, хронический Язвенная болезнь Опухоли Доброкачественные Здокачественные
- 6. ГЭРБ XX век – век язвенной болезни.XXI
- 7. Определение Гастроэзофагеальная рефлюксная болезнь – комплекс
- 8. ПричиныСнижение эффективности эзофагеального антирефлюксного механизма,особенно нижнего
- 9. Классификация Savari-MillerI ст. – катаральный эзофагит. Единичные
- 10. Катарральный эзофагитБазальноклеточная гиперплазия МПЭ. УдлиненныеСосочки (более 15% толщины эпителиаьного пласта)
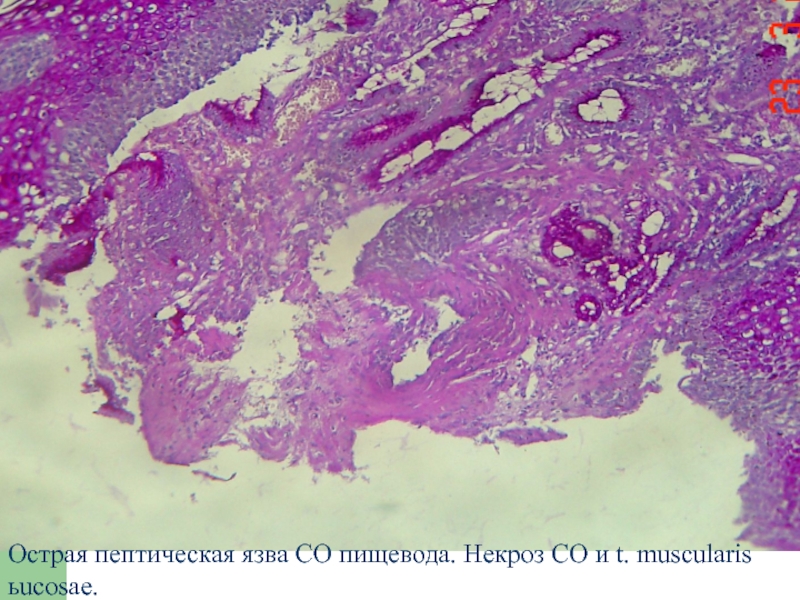
- 11. Острая пептическая язва СО пищевода. Некроз СО и t. muscularisьucosae.
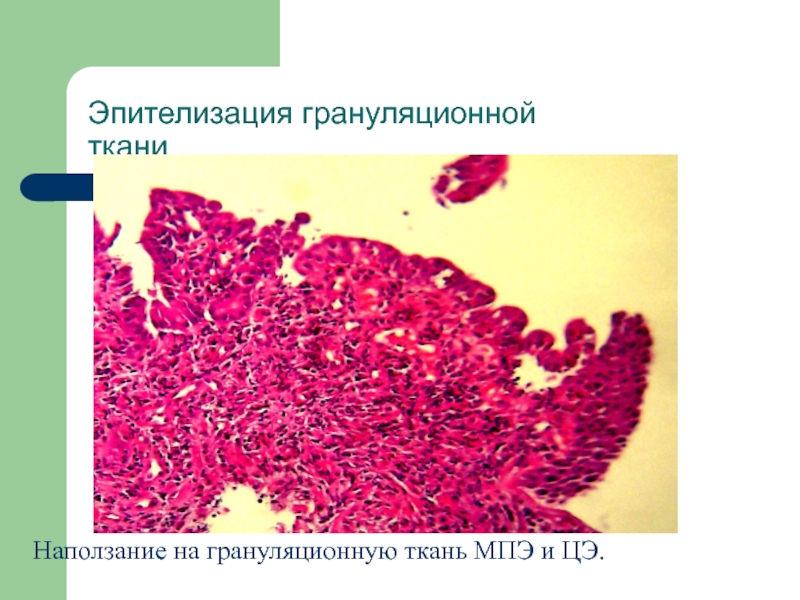
- 12. Эпителизация грануляционной тканиНаползание на грануляционную ткань МПЭ и ЦЭ.
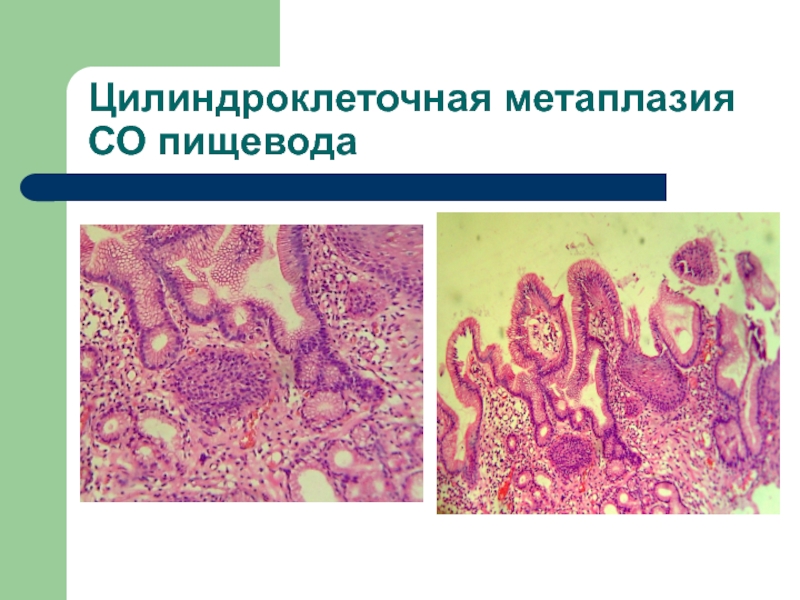
- 13. Цилиндроклеточная метаплазия СО пищевода
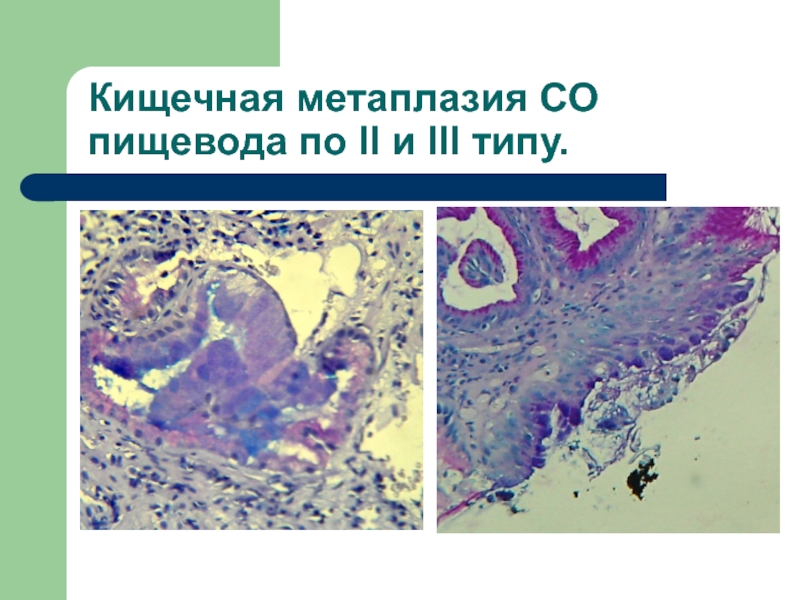
- 14. Кищечная метаплазия СО пищевода по II и III типу.
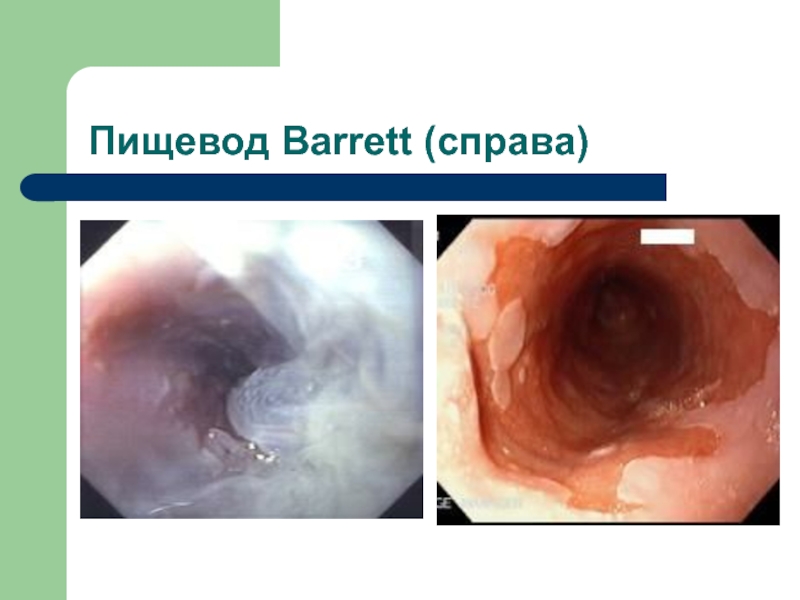
- 15. Пищевод Barrett (справа)
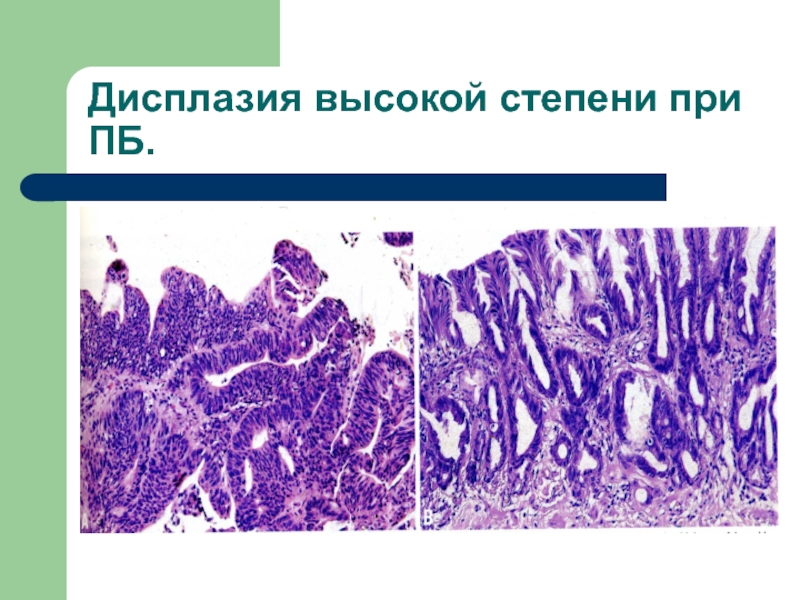
- 16. Дисплазия высокой степени при ПБ.
- 17. Аденокарцинома при ПБ.
- 18. Плоскоклеточный рак пищевода РаннийРанний рак пищевода –
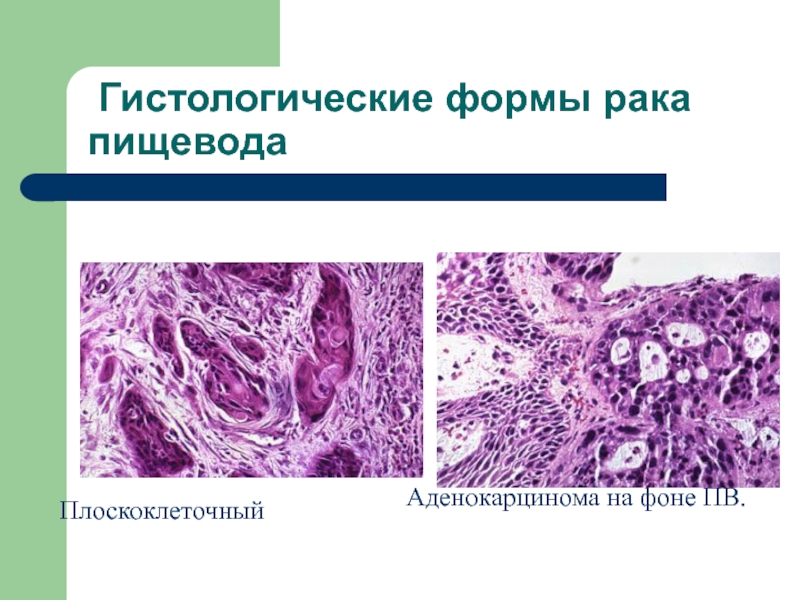
- 19. Гистологические формы рака пищеводаПлоскоклеточный Аденокарцинома на фоне ПВ.
- 20. Осложнения рака пищевода Дисфагия и обструкция, вначале
- 21. Желудок
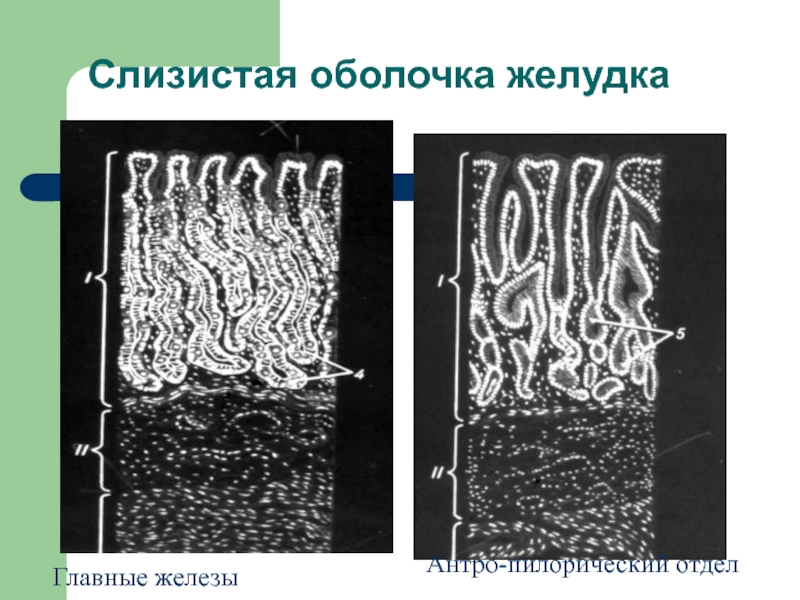
- 22. Слизистая оболочка желудка Главные железы Антро-пилорический отдел
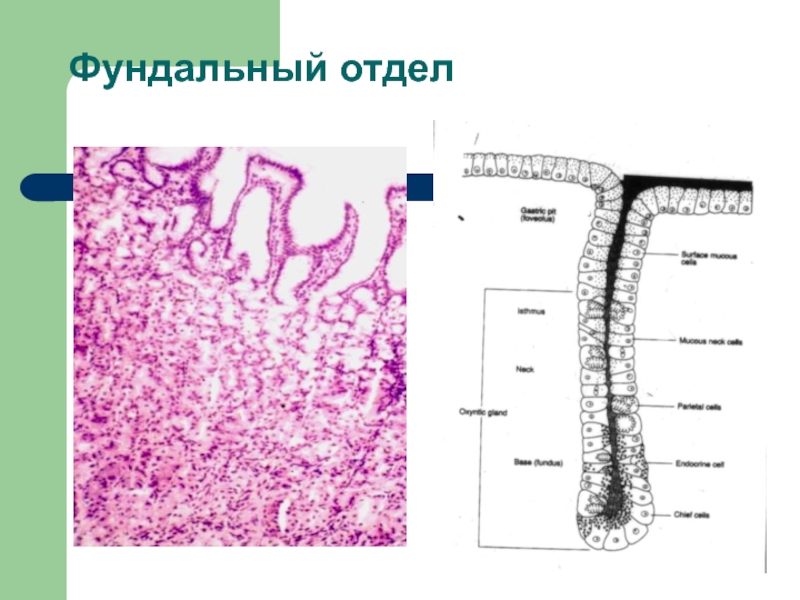
- 23. Фундальный отдел
- 24. Факторы агрессии Соляная кислота и пепсин Факторы
- 25. Клетки ДЭС слизистой оболочки желудкаECL – располагаются
- 26. Слайд 26
- 27. Специальные формы гастрита Лимфоцитарный Эозинофильный Гранулематозный Связанный с гастрэктомией Радиационный
- 28. Аутоиммунный гастритСоставляет 10% всех случаев ХГ.Является следствием
- 29. Клинически проявляются ахилией, нередко развивается пернициозная анемия.Часто
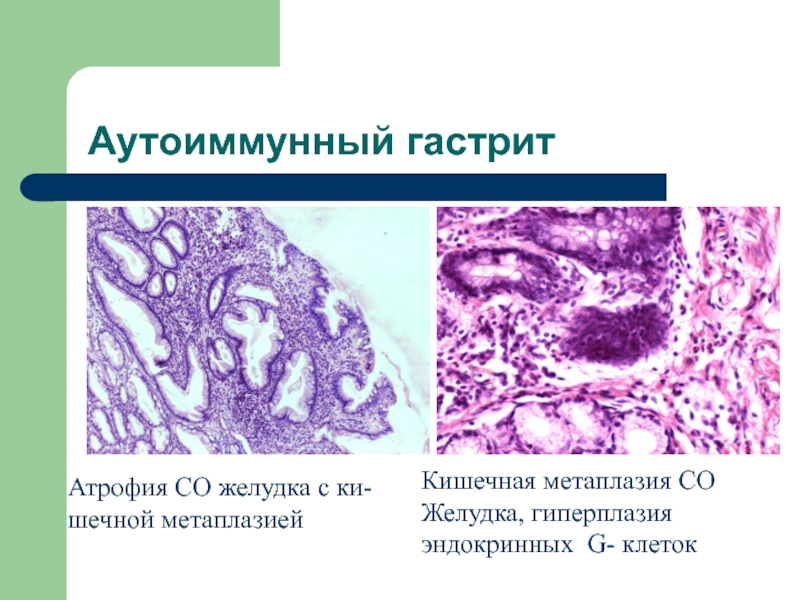
- 30. Аутоиммунный гастрит Атрофия СО желудка с ки-шечной метаплазией Кишечная метаплазия СО Желудка, гиперплазия эндокринных G- клеток
- 31. Слайд 31
- 32. При регенарации эпителия происходит структурная перестройка СО,
- 33. Формы взаимодействия Hel.
- 34. Hel. Pyl. на поверхности СО (э/микроскопия)
- 35. Hel. Pyl. на поверхности СО (э/микроскопия
- 36. Слайд 36
- 37. Hel. Pyl. Увеличивает продукцию провоспалительных цитокинов (IL-1,
- 38. Слайд 38
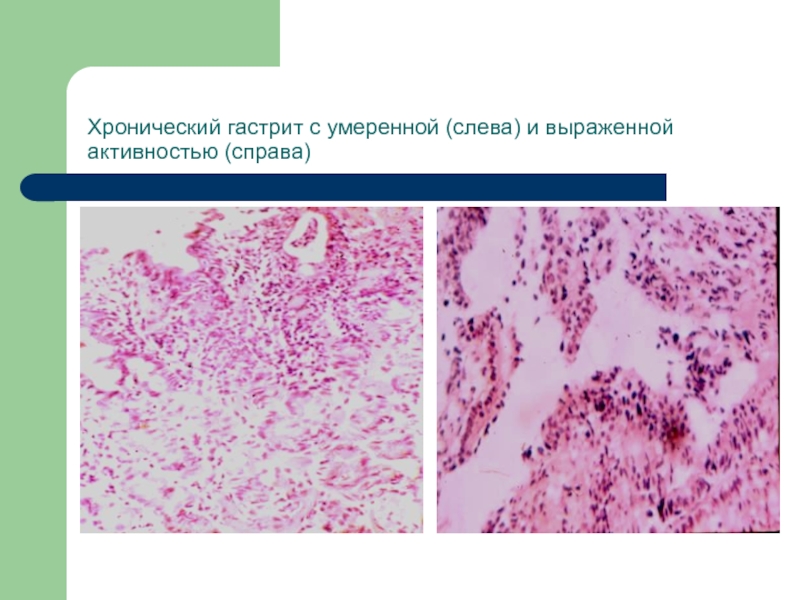
- 39. Хронический гастрит с умеренной (слева) и выраженной активностью (справа)
- 40. Структурная перестройка СО желудка. Псевдокишечная метаплазияПсевдокишечная метаплазияPAS-реакция Кишечная метаплазия. Бокаловидные клетки.
- 41. Хеликобактерный гастритПриводит к атрофии СО желудка и
- 42. Слайд 42
- 43. Слайд 43
- 44. Хроническая пептическая язва желудка Слои в
- 45. Острые пептические язвы При ожогах, стрессах, травме,сепсисешоке
- 46. ОСЛОЖНЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ·
- 47. ПЕРФОРАЦИИ · Встречаются у 5% больных· Составляют
- 48. ОБСТРУКЦИЯ (СТЕНОЗ) ОТ ОТЕКА ИЛИ РУБЦЕВАНИЯ ·
- 49. Полипы желудка – экзофитные образования до 2 см в дм.Гиперплазиогенный Аденоматозный (истинная опухоль – аденома)
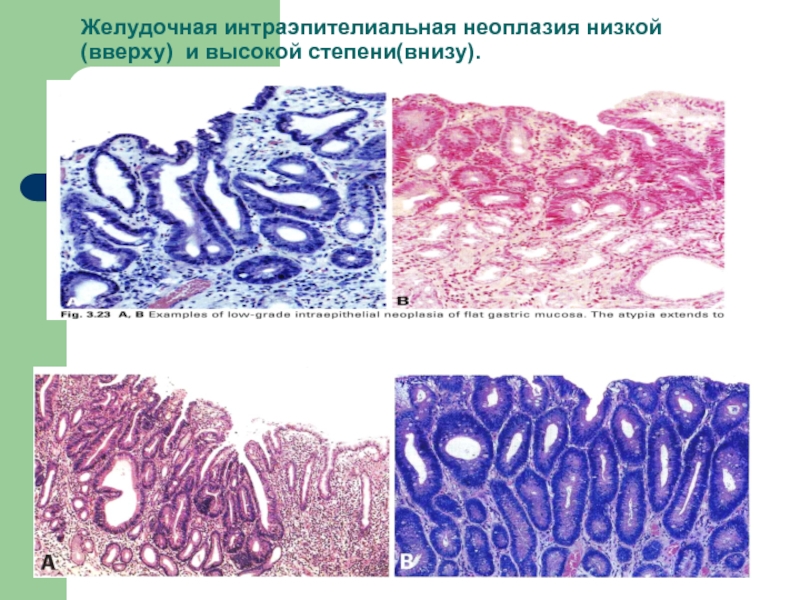
- 50. Желудочная интраэпителиальная неоплазия низкой (вверху) и высокой степени(внизу).
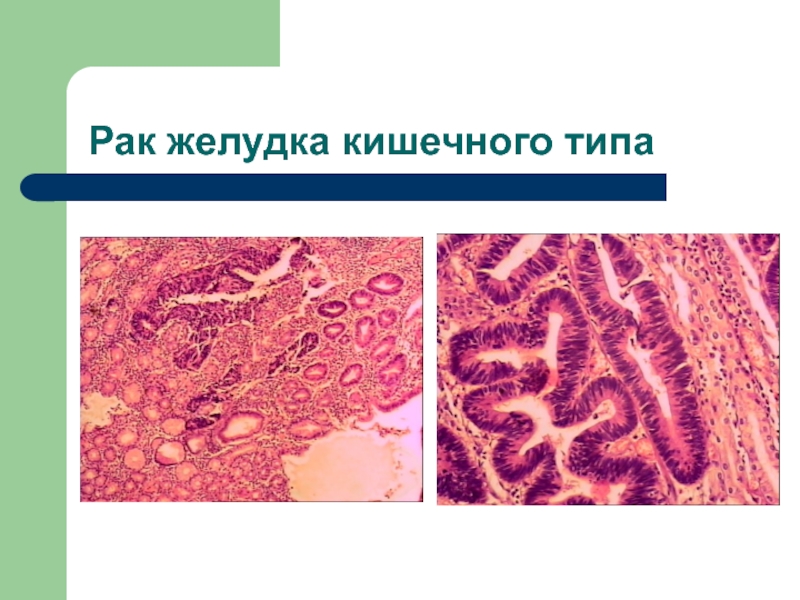
- 51. Рак желудка кишечного типа Возникает у мужчин
- 52. Рак желудка кишечного типа
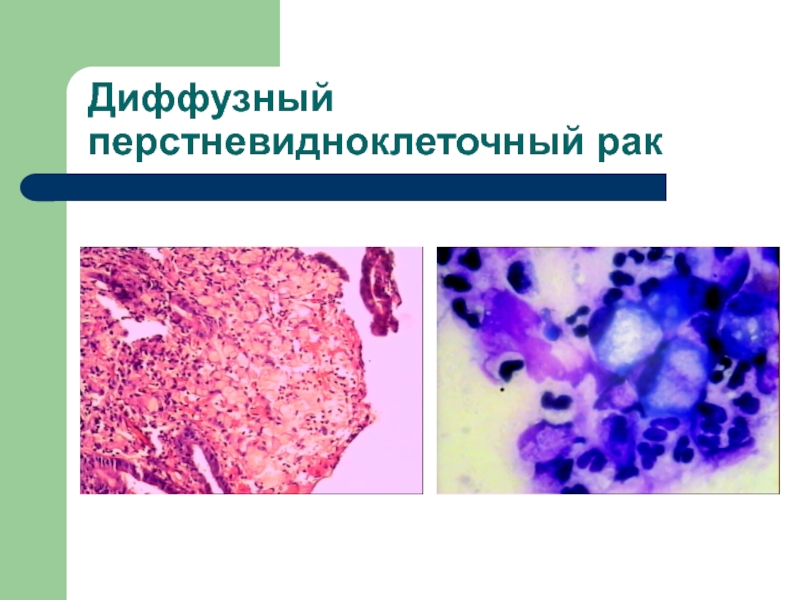
- 53. Диффузный рак Возникает в более молодом возрасте
- 54. Диффузный перстневидноклеточный рак
- 55. Метастазы РЖ Лимфатические узлыПо брюшинеВ печень, легкие
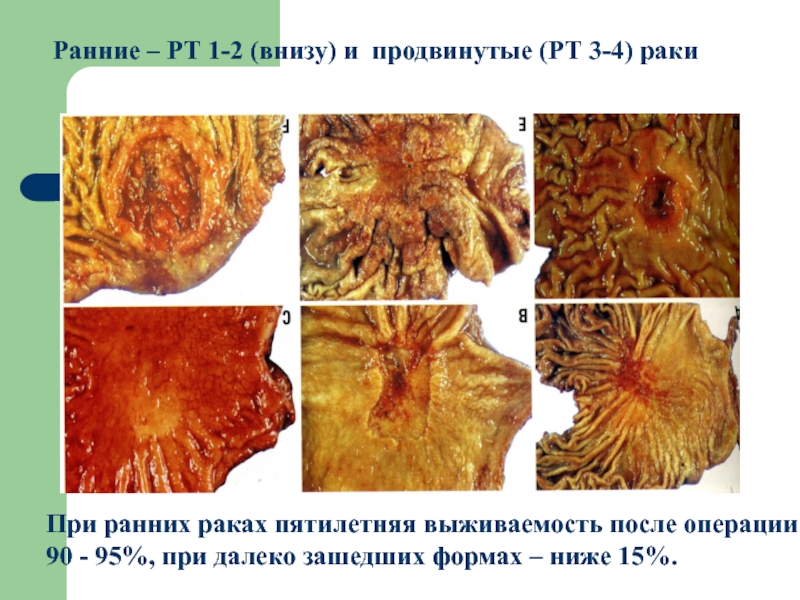
- 56. Ранние – РТ 1-2 (внизу) и продвинутые
- 57. Клинические признаки Боль в животе, потеря веса,
- 58. Благодарю за внимание!
- 59. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Болезни желудочно-кишечного тракта
занимают третье место в структуре
временной нетрудоспособности и смертности населения.
Хронический гастрит и
эзофагит являются наиболее часто встречающимся заболеваниями человека.
Язвенная болезнь желудка и 12-перстной кишки до сих пор составляет 2% причин смерти по данным патологоанатомических вскрытий.
Рак желудка – вторая по частоте злокачественная опухоль у людей, как причина смерти стоит на 2-3 месте после рака легкого и кишечника.
Слайд 3Классификация заболеваний верхних отделов пищеварительного тракта
Полости рта, зубов, периодонтальные болезни
Нослоглотки, глоточных миндалин (тонзиллит – ангина)
Слюнных желез (сиалоаденит, опухоли –
плеоморфные аденомы, раки)Слайд 4Пищевод
Врожденные аномалии – атрезии, свищи, стенозы.
Заболевания, связанные с
моторной дисфункцией – ахалазия, хиатальные грыжи, дивертикулы, разрывы
(синдром Маллори-
Вейса)Воспалительные (инфекционные – герпетические, кандидозные; и химические - действие алкоголя, химических веществ, горячей пищи, лекарственные поражения)
Рефлюкс или пептический эзофагит (GERD)
Пищевод Барретта – метаплазия многослойного плоского эпителия пищевода в цилиндрический эпителий - желудочный или кишечный.
Опухоли пищевода – наиболее часто рак (плоскоклеточный или аденокарцинома при пищеводе Барретта);
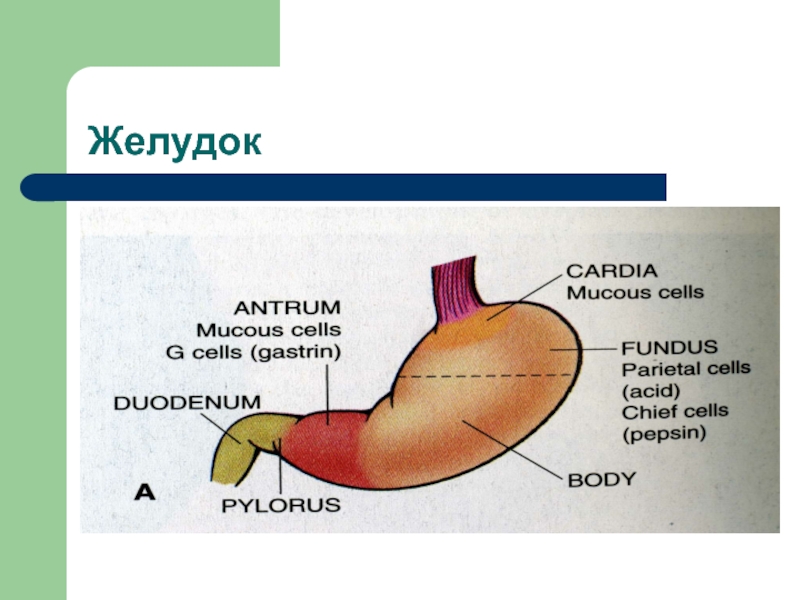
Слайд 5Желудок
Врожденные аномалии – пилорический
стеноз
Гастрит – острый, хронический
Язвенная
болезнь
Опухоли
Доброкачественные
Здокачественные
Слайд 6ГЭРБ
XX век – век язвенной болезни.
XXI век - век
гастроэзофагеальной болезни
(6-ая объединенная европейская неделя
гастроэнтерологии, Бермингем, 1997г.)
Это заболевание обнаруживается
у 3-4% всего населения, 6-12% лиц, подвергшихся эндоскопическому исследованию верхних
отделов желудочно-кишечного тракта.
Слайд 7Определение Гастроэзофагеальная рефлюксная болезнь – комплекс клинико-морфологических изменений, возникающий в результате
заброса содержимого желудка в нижний отдел пищевода.
Слайд 8Причины
Снижение эффективности эзофагеального антирефлюксного механизма,особенно нижнего
эзофагеального сфинктера
- депрессанты цнс,
гипотиреоидизм, беременность,системный склероз, действие
табака и алкоголя, ожирение. Хиатальные грыжи.
Неадекватный или замедленный эзофагеальный клиренс забрасываемого в пищевод желудочного содержимого.
Замедленное опорожнение желудка и увеличение объема желудка
Снижение репаративной способности СО пищевода в ответ на длительное воздействие желудочного сока.
Слайд 9Классификация Savari-Miller
I ст. – катаральный эзофагит. Единичные эрозии, захватывающие менее
10% поверхности СО дистального отдела пищевода
2 ст. – сливные
эрозии до 50% поверхности СО 3 ст. – циркулярно расположенные сливные эрозии, занимающие всю поверхность СО.
4 ст. – пептические язвы и стриктуры пищевода.
5 ст. – пищевод Барретта (Barrett)
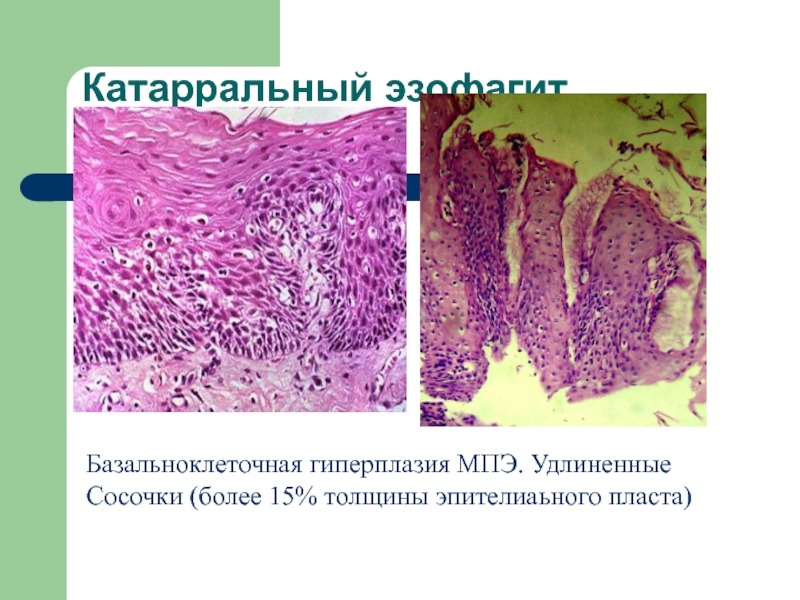
Слайд 10Катарральный эзофагит
Базальноклеточная гиперплазия МПЭ. Удлиненные
Сосочки (более 15% толщины эпителиаьного пласта)
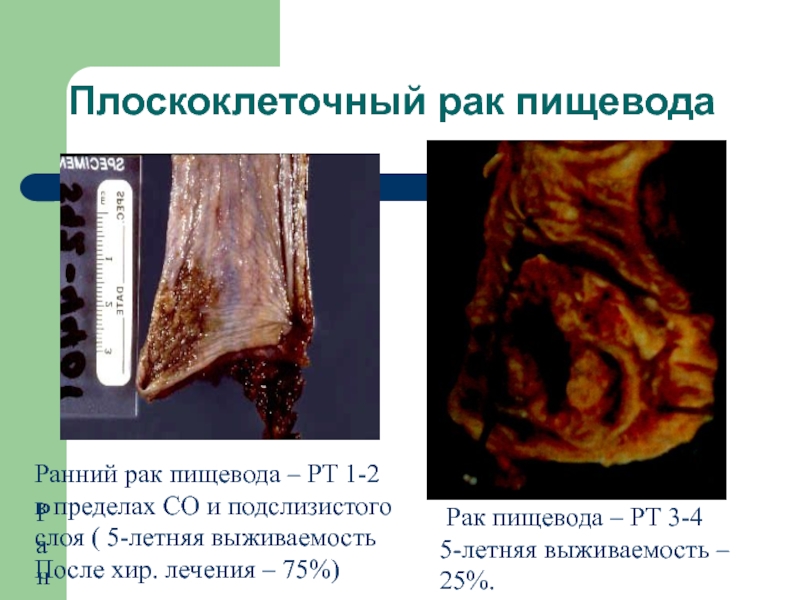
Слайд 18Плоскоклеточный рак пищевода
Ранний
Ранний рак пищевода – PT 1-2
в пределах
СО и подслизистого
слоя ( 5-летняя выживаемость
После хир. лечения – 75%)
Рак пищевода – PT 3-45-летняя выживаемость –
25%.
Слайд 20Осложнения рака пищевода
Дисфагия и обструкция, вначале для
твердой,
а затем для жидкой пищи.
Потеря веса и истощение.
Кровотечение и гангрена
пищевода (сепсис)Трахео-эзофагеальные и эзофаго-медиастинальные свищи
Медиастинит, плеврит, перикардит.
Слайд 24Факторы агрессии
Соляная кислота и пепсин
Факторы защиты
Секреция муцина
Секреция бикарбонатов
Эпителиальный барьер
Богатое кровоснабжение СО
Синтез простогландинов, которые усиливают продукцию муцинов и
бикарбонатов и уменьшают секрецию соляной кислоты, усиливают кровоток.Слайд 25Клетки ДЭС слизистой оболочки желудка
ECL – располагаются в фундальном отделе,
продуцируют гистамин,
EC – открытого и закрытого типа, располагаются в
фундальном и антральном отделе и в очагах кишечной метаплазии, продуцируют серотонин, субстанцию Р, лейэнкефалин и др. G - клетки антрального отдела, секретируют гастрин
D - клетки антрального отдела, секретируют соматостатин.
А - клетки антрального отдела, секретируют глюкагон.
Слайд 26
Классификация гастрита Гастрит – воспаление СО желудка
Острый гастрит
Лекарственный или вызванный другими желудочными раздражителями (с наличием эрозий)
Инфекционные (за исключением Неlicobacter pylori)
Хронический гастрит
Аутоиммунный,связанный с тяжелой атрофией желез (тип А)
Ассоциированный с Helicobacter pylori (тип В)
Рефлюкс – гастрит – химический (тип С)
Слайд 27Специальные формы гастрита
Лимфоцитарный
Эозинофильный
Гранулематозный
Связанный с гастрэктомией
Радиационный
Слайд 28Аутоиммунный гастрит
Составляет 10% всех случаев ХГ.
Является следствием наличия
аутоантител
к компонентам париетальных клеток – против кислот-продуцирующих энзимов, рецепторам гастрита,
внутреннему фактору.Характеризуется атрофией клеток главных желез, кишечной метаплазий СО, гиперплазией G-клеток, продуцирующих гастрин.
Слайд 29Клинически проявляются ахилией, нередко развивается пернициозная анемия.
Часто сочетается с другими
аутоиммунными
болезнями – лимфоматозным зобом Хашимото, болезнью Аддисона,
сахарным диабетом.Больные предрасположены к развитию рака желудка и эндокринных опухолей –карциноидов.
Слайд 30Аутоиммунный гастрит
Атрофия СО желудка с ки-
шечной метаплазией
Кишечная метаплазия
СО
Желудка, гиперплазия
эндокринных G- клеток
Слайд 31 Хронический гастрит
В (бактериальный) - хеликобактерный
Составляет до 90% всех случаев Г
В
некоторых регионах 80 – 100% населения инфицировано. Чаще всего поражается антральный отдел желудка, но может быть и пангастрит, и поражение 12-перстной кишки (в зонах желудочной метаплазии).
В острой фазе СО инфильтрируется полиморфноядерными лейкоцитами, часто с образованием эрозий.
Слайд 32При регенарации эпителия происходит
структурная перестройка СО,
псевдокишечная и кишечная
метаплазия покровного эпителия и желез,
постепенно нарастает атрофия СО.
Признаком
хронического Г. является лимфо- плазмоцитарная инфильтрация СО(поверхностных и глубоких отделов), нередко с формированием лимфоидных фолликулов.
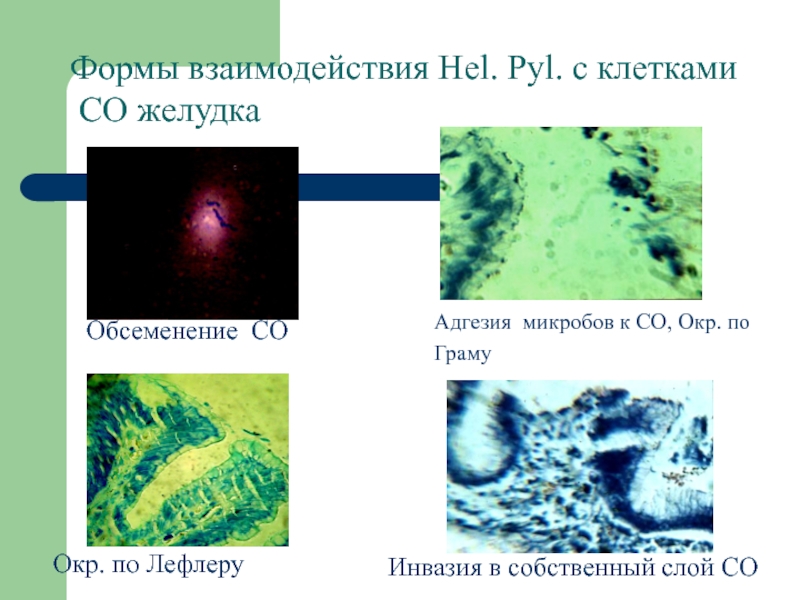
Слайд 33 Формы взаимодействия Hel. Pyl. с клетками
СО желудка
Обсеменение СО
Адгезия микробов к СО,
Окр. по Граму Окр. по Лефлеру
Инвазия в собственный слой СО
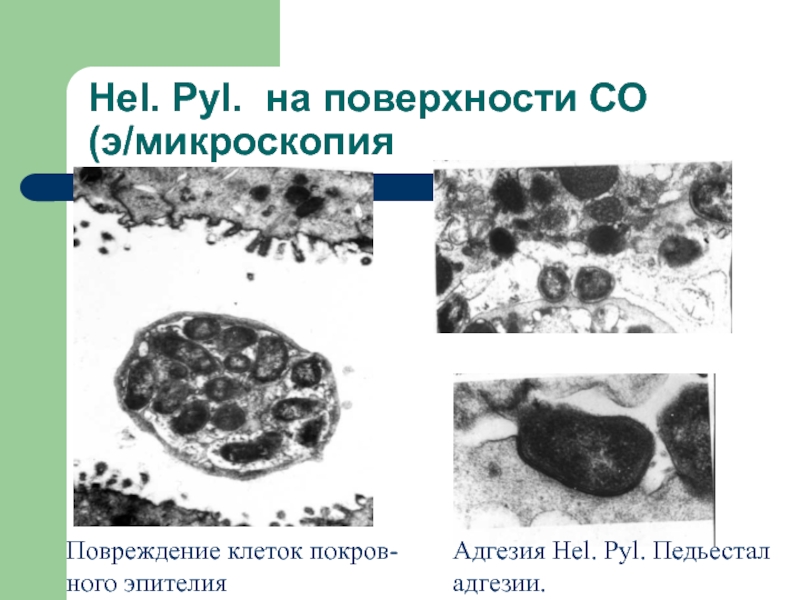
Слайд 35Hel. Pyl. на поверхности СО
(э/микроскопия
Повреждение клеток покров-
ного эпителия
Адгезия Hel. Pyl. Педьестал
адгезии.
Слайд 36
Свойства Hel. Pyl.
Выработка уреазы с образованием аммония и диоксида
углерода , вследствие чего снижается кислотность желудочного сока вокруг скоплений микроорганизмов.Экспрессия бактериальных адгезинов, благодаря чему микробы связываются с поверхностью клеток.
Экспрессия бактериальных токсинов – генетические подтипы Сag A и Vac A, вырабатывающие вакуолизирующий цитотоксини проникающие в геном клетки.
Экспрессия фосфолипаз и протеаз. .
Подвижность (наличие жгутиков)
Слайд 37Hel. Pyl.
Увеличивает продукцию провоспалительных цитокинов (IL-1, IL-6, NNF
IL-8) и стимулирует иммунный ответ, в результате чего стимулируются нейтрофилы,
которые повреждают эпителий и собственный слой слизистой оболочки.При хроническом течении иммунный ответ проявляется накоплением Т СD4 лимфоцитов,
В-лимфоцитов и плазмоцитов, формированием лимфоидных фолликулов и стимуляцией пролиферации лимфоидных клеток.
Слайд 38
Морфологическая характеристика
Хроническое воспаление – степень лимфоплазмоцитарной инфильтрации (+,
++, +++)Активность – степень инфильтрации нейтрофилами, наличие эрозий, формирование ямочных абсцессов (+,++, +++).
Наличие Hel. Pyl. (+, ++, +++) - обсеменение,
адгезия, инвазия)
Степень выраженности атрофии, кишечной метаплазии, лимфоидных фолликулов и пр.
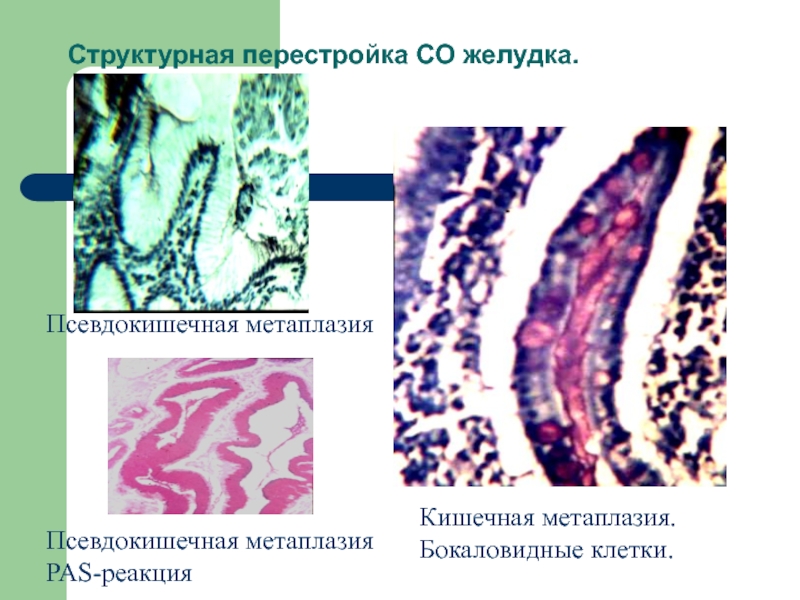
Слайд 40Структурная перестройка СО желудка.
Псевдокишечная метаплазия
Псевдокишечная метаплазия
PAS-реакция
Кишечная метаплазия.
Бокаловидные
клетки.
Слайд 41Хеликобактерный гастрит
Приводит к атрофии СО желудка и 12-перстной кишки
Является фоном
для развития пептической язвы желудка и 12-перстной кишки, рака желудка,
лимфомы желудка.Некоторые штаммы Н. Р. явяляются истинными канцерогенами (встраиваются в геном клеток).
Слайд 42
Язвенная болезнь
Язвой называют гистологически выявляемое разрушение слизистой оболочки,
которое через t. muscularis mucosae распространяется в подслизистый слой и глубже. Эрозия – повреждение СО до t. muscularis mucosae.
Слайд 43
Пептическая язва – язва, которая вызывается агрессивным действием желудочного сока.
Виды
– по течению –Острые, подострые, хроническиеПо локализации
Желудка
12-перстной кишки
Желудка и 12-перстной кишки
гастроэнтероанастомоза,
пищевода,
В участках желудочной гетеротопии
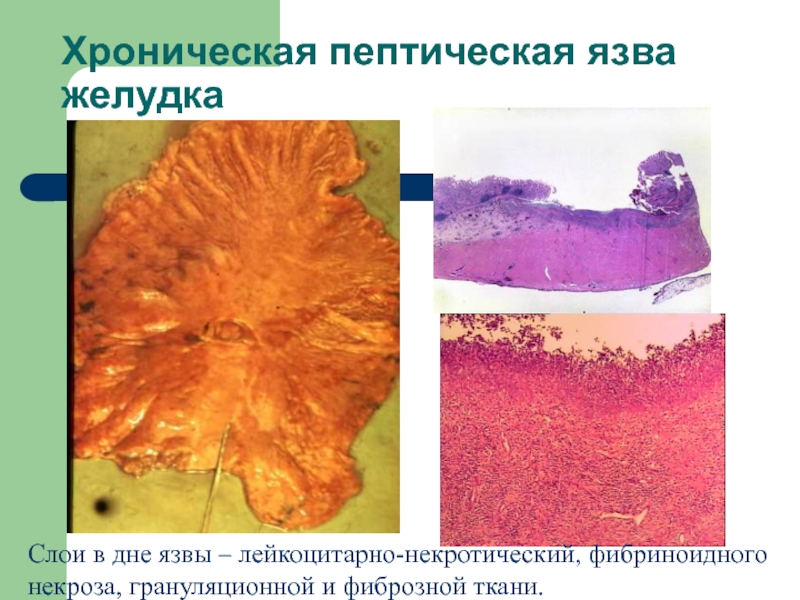
Слайд 44Хроническая пептическая язва
желудка
Слои в дне язвы – лейкоцитарно-некротический,
фибриноидного
некроза, грануляционной и фиброзной ткани.
Слайд 45Острые пептические язвы
При ожогах, стрессах, травме,сепсисе
шоке ( в 12-перстной кишке
- язва Curling’s),
При поражениях головного мозга (язва Cushing’s)
Лекарственные язвы
(аспириновые)Эндокринные (при синдроме Золлингера-Эллисона) вследствие гипергастринемии (гастринома поджелудочной железы, 12-перстной кишки, желудка, аденома паращитовидной железы, гипофиза, МЭН).
Слайд 46
ОСЛОЖНЕНИЯ
ЯЗВЕННОЙ БОЛЕЗНИ
· Встречаются у 15-20% больных
· Наиболее частое
осложнение
· Может быть опасным для жизни
· Составляет 25%
случаев смерти от язвенной болезни· Могут быть первым признаком язвы
КРОВОТЕЧЕНИЯ
Слайд 47ПЕРФОРАЦИИ
· Встречаются у 5% больных
· Составляют около 2/3 причин
смерти от язвенной болезни
· Редко, но могут быть первым
признаком заболевания Слайд 48ОБСТРУКЦИЯ (СТЕНОЗ) ОТ ОТЕКА ИЛИ РУБЦЕВАНИЯ
· Встречается у 2%
больных
· Чаще всего встречается при локализации язвы в пилорическом канале
·
Является причиной тяжелых некупирующихся болей· Редко может вести к тотальной обструкции и неукротимой рвоте
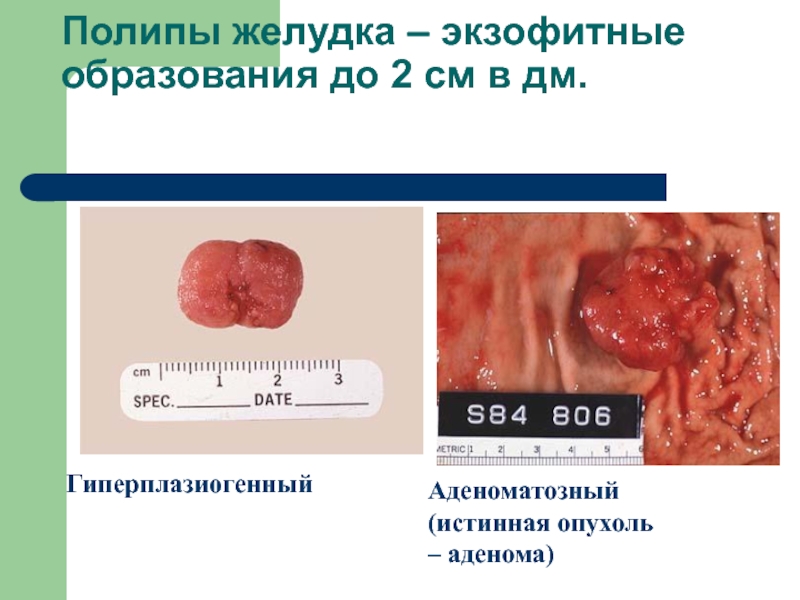
Слайд 49Полипы желудка – экзофитные образования до 2 см в дм.
Гиперплазиогенный
Аденоматозный
(истинная опухоль – аденома)
Слайд 51Рак желудка кишечного типа
Возникает у мужчин старше 55 лет
(М:Ж =2:1)
На фоне хеликобактерного гастрита, связан с факторами внешней среды
Возникает
на фоне кишечной метаплазииИмеет экзофитный рост, форму узла или блюдцеобразной язвы,
Микроскопическое строение аденокарциномы, сходной с раком толстой кишки
Более благоприятное течение.
Слайд 53Диффузный рак
Возникает в более молодом возрасте (49 лет) М:Ж
= 1:1
Может носить семейный характер
Не связан с факторами внешней
среды и кишечной метаплазией Инфильтративный рост (диффузный рак)
Низкодифференцированный рак, часто перстневидноклеточный (50% клеток)
Не поддается никаким методам лечения
Плохой прогноз.
Слайд 55Метастазы РЖ
Лимфатические узлы
По брюшине
В печень, легкие и др.
Вирховский
м-з – в левый надключичный узел
Крукенберговский рак – в яичники
Сестры Мэри Джозеф – в пупок
Слайд 56Ранние – РТ 1-2 (внизу) и продвинутые (РТ 3-4) раки
При ранних раках пятилетняя выживаемость после операции
90 - 95%, при
далеко зашедших формах – ниже 15%.Слайд 57Клинические признаки
Боль в животе, потеря веса, анорексия,
рвота,
черный кал, дисфагия, анемия, кровотечения.
Диагностика
Эндоскопическое исследование
Биопсия достаточного
по объемуматериала