Слайд 1Лечение заболеваний сердечно-сосудистой системы у детей
Врожденные пороки сердца. Ревматизм.
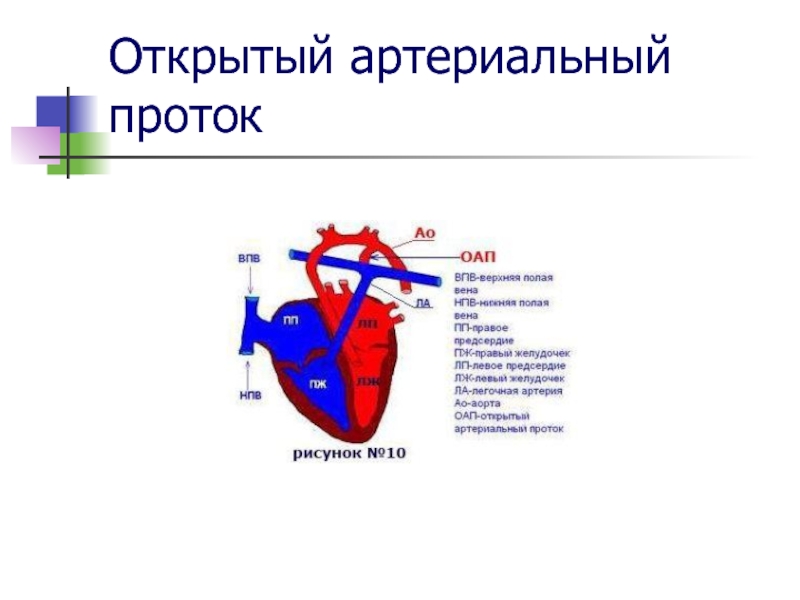
Слайд 2Открытый артериальный проток
Слайд 3Лечение открытого артериального протока
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ:
Назначается чаще детям до 1 года,в том
случае, если симптомы заболевания не выражены, нет сопутствующих пороков сердца, а также осложнений.
Во время лечения ребенку назначается специальная диета, а также ограничение употребления жидкостей (молока, воды, соков, чая и пр.).
Для улучшения работы легких и снижения застоя крови в сосудах легких может применяться методика, называемая положительным давлением в конце выдоха (ПДКВ). Для ее осуществления на лицо ребенку надевают специальную маску, подключенную к дыхательному аппарату.
Слайд 4 В лечении открытого артериального
протока применяются следующие препараты:
НПВС Индометацин или Ибупрофен (при отсутствии рисков)
способствуют закрытию ОАП. Наиболее оптимальным возраст: первые 10-14 дней после рождения.
Антибиотики назначают с целью профилактики таких осложнений, как бактериальный эндокардит и пневмония.
Если у ребенка есть симптомы сердечной недостаточности (учащенное сердцебиение, снижение АД, признаки отека легких), то могут быть назначены мочегонные средства, сердечные гликозиды ( Дигоксин и т.п.).
Слайд 5 КАТЕТЕРИЗАЦИЯ СЕРДЦА:
Если
медикаментозное лечение ОАП не дало результата, либо было невозможно из-за
противопоказаний, то ребенку старше года может быть назначена катетеризация сердца. Катетеризация сердца все чаще применяется в лечении ОАП в связи с высокой эффективностью и достаточно низким риском осложнений.
Эта манипуляция осуществляется с помощью длинного катетера, введенного в одну из крупных вен или артерий.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ОАП:
Операция по перевязыванию ОАП может быть произведена
в любом возрасте, даже у недоношенных новорожденных детей (если артериальный проток имеет большой диаметр и есть признаки сердечной недостаточности). У детей старше года операция производится в плановом порядке (лучше в первые 3 года жизни).
Как правило, сразу после закрытия ОАП симптомы заболевания исчезают. Ребенок может вести активный образ жизни наравне со сверстниками.
Чем старше возраст ребенка на момент обнаружения ОАП, тем выше риск остаточных изменений в легких даже после успешного закрытия протока.
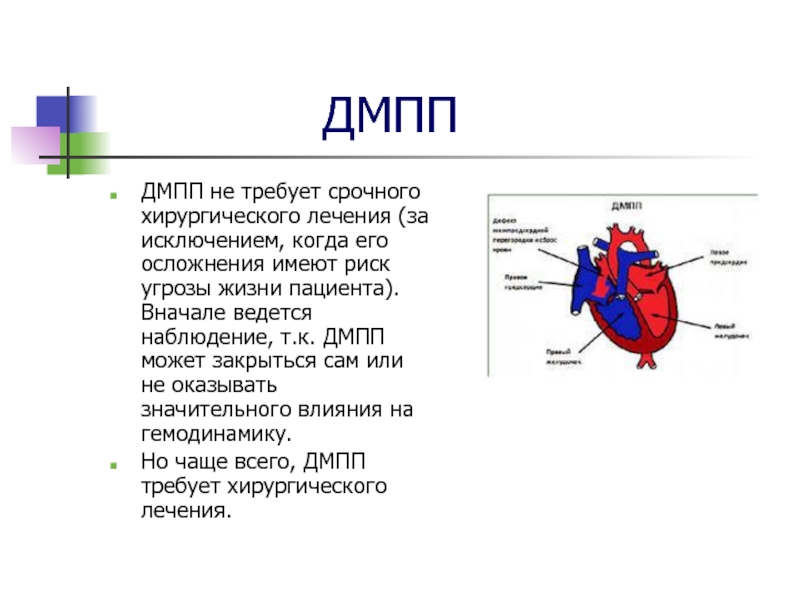
Слайд 7 ДМПП
ДМПП не требует
срочного хирургического лечения (за исключением, когда его осложнения имеют риск
угрозы жизни пациента). Вначале ведется наблюдение, т.к. ДМПП может закрыться сам или не оказывать значительного влияния на гемодинамику.
Но чаще всего, ДМПП требует хирургического лечения.
Слайд 8 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ДМПП:
Следует сразу отметить,
что ни один препарат не ведет к заращению ДМПП. Но
консервативное лечение может уменьшить проявление ДМПП, а также риск осложнений после операции :
Препараты, которые регулируют ритм сердца.
Среди них бета-блокаторы (индерал, анаприлин) и сердечные гликозиды (дигоксин).
Препараты, снижающие свертываемость крови. Антикоагулянты, которые снижая свертываемость крови, уменьшают риск возникновения такого осложнения ДМПП, как инсульт ( варфарин, аспирин).
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДМПП:
Многие кардиохирурги рекомендуют оперативное лечение ДМПП в детском возрасте. Оно заключается в закрытии дефекта с помощью наложения "заплатки", которая предотвращает попадание крови из левых отделов сердца в правые. Для этого может проводится один из методов вмешательства:
Катетеризация сердца.
Это малоинвазивный метод лечения, который заключается в том, что через бедренную вену под рентгеновским контролем вводится тонкий зонд, конец которого подводится к месту дефекта.
Далее устанавливается заплатка-сетка, которая закрывает дефект в перегородке. Через некоторое время эта сетка прорастает тканью, и дефект полностью закрывается. Такое вмешательство имеет ряд преимуществ - более короткий послеоперационный период и меньшая частота осложнений, малая травматичность.
Осложнения:
Повреждение кровеносного сосуда (редко)
Аллергическая реакция на рентгеноконтрастное вещество, которое
применяется во время катетеризации.
Инфекционные осложнения после введения катетера
Слайд 11Открытое хирургическое вмешательство при ДМПП.
Этот
тип оперативного лечения пороков сердца проводится под общей анестезией и
заключается в традиционном разрезе грудной клетки, подключении пациента к аппарату искусственного кровообращения.
При этом проводится разрез сердца и вшивается заплатка из синтетического материала. Недостатком этого метода является более длительный послеоперационный период и больший риск осложнений.
Слайд 13 Лечение ДМЖП:
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
ДМЖП:
Грудным детям с застойной сердечной недостаточностью вследствие перегруженности объема легких
может быть рекомендовано лечение диуретиками (Лазикс, Альдактон).
Также может быть назначен Дигоксин, который усиливает сокращаемость сердечной мышцы и таким образом улучшая ее функциональность.
Если у ребенка наблюдаются серьезные нарушения питания, то может понадобиться питание через желудочный зонд.
Слайд 14 ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДМЖП:
ДМЖП может быть закрыт либо
методом наложения «заплаты» путем катетеризации, либо методом ушивания во время
операции на открытом сердце.
Маленькие дефекты закрывают при помощи простых швов с использованием моноволокна. На большие отверстия накладываются заплаты из части перикарда, шелка или Дакрона.
Слайд 15Лечение стеноза устья легочной артерии
Единственным эффективный метод - операция (показана
при II и III стадии стеноза).
При клапанном стенозе выполняется рассечение сросшихся
комиссур или баллонная вальвулопластика.
При надклапанном стенозе легочной артерии реконструируется зона сужения с использованием протеза.
При подклапанном стенозе производится иссечение гипертрофированной мышечной ткани в области выходного тракта правого желудочка.
Осложнения операции: недостаточность клапана легочной артерии.
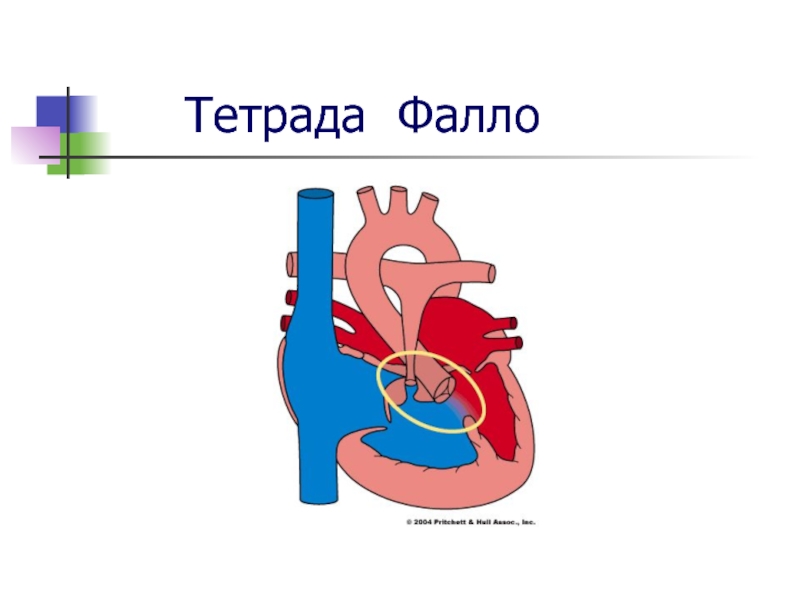
Слайд 17 Консервативное лечение данного порока неэффективно.
Существуют два подхода при хирургическом лечении патологии:
Радикальная коррекция – выполняется в
условиях ИК: пережимается аорта, вскрывается полость правого желудочка, под контролем зрения выполняются приемы по устранению стеноза легочного ствола. ДМЖП устраняют подшиванием П-образными швами заплаты.
Паллиативные операции - наложение анастомоза между легочной артерией и подключичной артерией.
Отдается предпочтение двухэтапному хирургическому лечению, так как процент летальности ниже и не превышает 5%. То есть на первом этапе детям до 3-х лет делаются паллиативные операции, облегчающие жизнь больных, так как увеличивается приток крови в малый круг кровообращения. Радикальные операции проводятся через 4-6 месяцев после первого этапа.
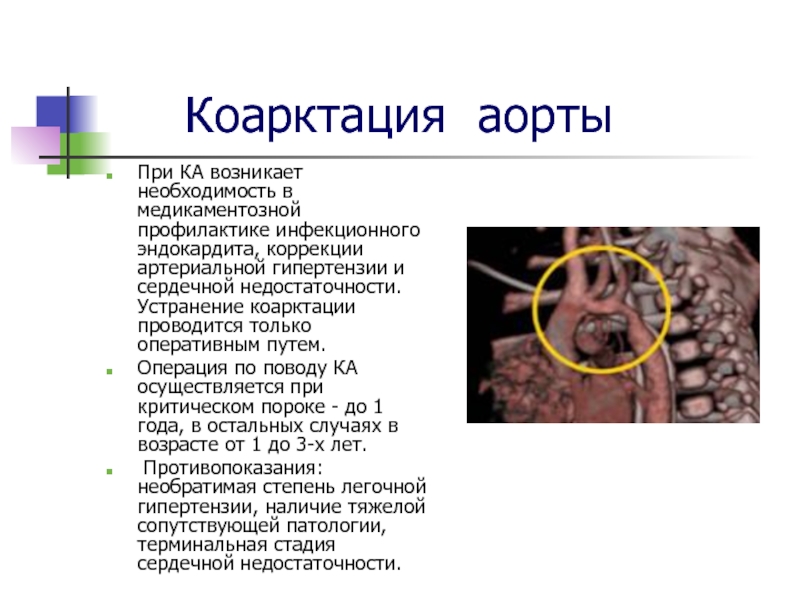
Слайд 18 Коарктация аорты
При КА возникает необходимость в медикаментозной
профилактике инфекционного эндокардита, коррекции артериальной гипертензии и сердечной недостаточности. Устранение
коарктации проводится только оперативным путем.
Операция по поводу КА осуществляется при критическом пороке - до 1 года, в остальных случаях в возрасте от 1 до 3-х лет.
Противопоказания: необратимая степень легочной гипертензии, наличие тяжелой сопутствующей патологии, терминальная стадия сердечной недостаточности.
Слайд 19 ТИПЫ ОТКРЫТЫХ ОПЕРАЦИЙ ПРИ КОАРКТАЦИИ АОРТЫ:
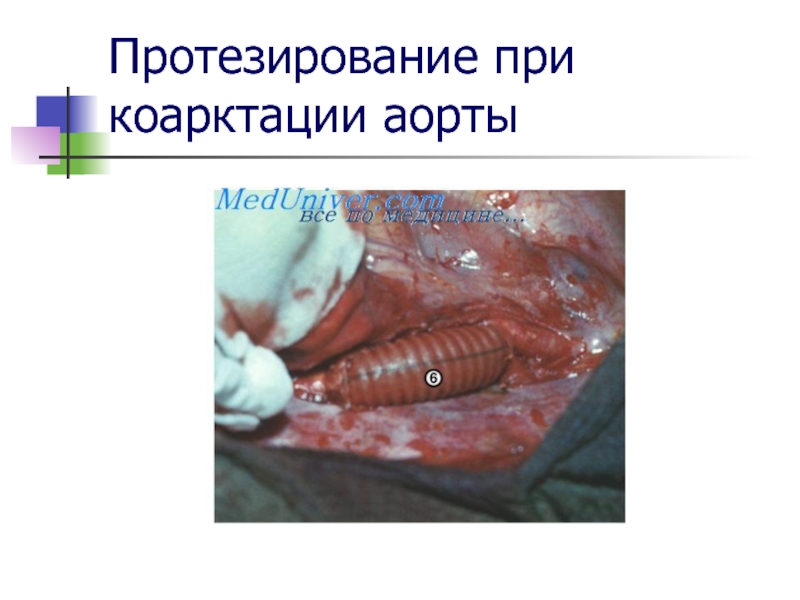
Резекция коарктации
аорты с протезированием: с замещением дефекта артериальным гомотрансплантатом или синтетическим
протезом.
Создание обходных анастомозов: обходное шунтирование с использованием левой подключичной артерии, селезеночной артерии или гофрированного сосудистого протеза.
При локальном или тандемном стенозе и отсутствии выраженного кальциноза и фиброза в области коарктации выполняется баллонная дилатация аорты.
Слайд 20Протезирование при коарктации аорты
Слайд 21 Лечение ревматизма
Соблюдать постельный режим на 2 – 3
недели и более. Диета №10 – ограничение поваренной соли, углеводов,
достаточное введение белков и витаминов.
ЭТИОПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ:
Антибактериальная терапия бензилпенициллина натриевой солью по 0,75-1 млн ЕД/сут в течение 2 недель, затем препараты пролонгированного действия (бициллин-5). При непереносимости пенициллинов замена цефалоспоринами, макролидами.
Глюкокортикоиды (преднизолон)-0,5-0,7 мг/кг/сутки.
НПВС (индометацин, вольтарен)- в течение 1-1,5 мес.
Иммунодепрессанты применяют редко.
Слайд 22СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ:
симптоматическая терапия сердечной недостаточности.
При показаниях назначают мочегонную
терапию.
Витаминотерапия. Препараты калия.
Лечение в стационаре
1,5 – 2 месяца, затем лечение в местном санатории 2 – 3 месяца, где проводится лечение хронических очагов инфекции и диспансерное наблюдение участкового педиатра и кардиоревматолога.
Слайд 23 Лечение малой хореи
На проявления малой хореи антиревматические препараты прямо
не влияют.
В этих случаях к проводимой терапии рекомендуется присоединить
люминал либо психотропные средства (аминазин или седуксен).
Особое значение имеет спокойная обстановка, доброжелательное отношение окружающих, внушение больному уверенности в полном выздоровлении.
Иногда требуется принять меры, предупреждающие самоповреждение пациента в результате насильственных движений.
Слайд 24Профилактика ревматизма и его рецидивов
1. Первичная профилактика
- закаливание с первых месяцев жизни;
- полноценное
питание с достаточным содержанием витаминов; - рациональные физкультура и спорт;
- борьба с инфекцией, вызванной стрептококком группы А (ангина, скарлатина), включающая назначение препаратов пенициллина в дозе 0,75-1,5 млн ЕД/сут в течение 10-14 дней. Рекомендуемый препарат - феноксиметилпенициллин (оспен).
Слайд 252. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни.
Всем детям, перенёсшим ревматизм, назначают:
- (бициллин5) в
дозе 1,5 млн ЕД 1 раз в 4 нед детям школьного возраста, ежемесячно в течение 5 лет.
- бициллин5 в дозе 0,75 млн ЕД 1 раз в 2 нед детям дошкольного возраста, ежемесячно в течение 5 лет.
Слайд 26 Прогноз при ревматизме
Прогноз в последние годы значительно улучшился благодаря
мерам первичной и вторичной профилактики.
Первичный ревмокардит приводит к формированию
пороков сердца только у 20-25% больных. Реже наблюдают случаи тяжёлого течения ревматизма.
Летальность снизилась до 0,4-0,1%.