Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
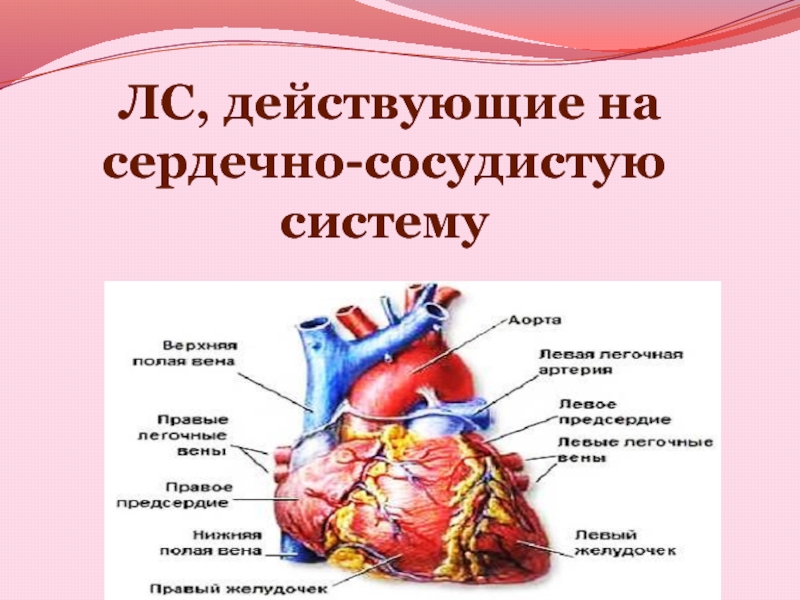
ЛС, действующие на сердечно-сосудистую систему
Содержание
- 1. ЛС, действующие на сердечно-сосудистую систему
- 2. I. Средства, применяемые при нарушениях деятельности сердцаа)
- 3. II. Средства, применяемые при патологических состояниях, сопровождающихся изменениями артериального давленияпри артериальной гипертензиипри гипотензивных состояниях
- 4. Слайд 4
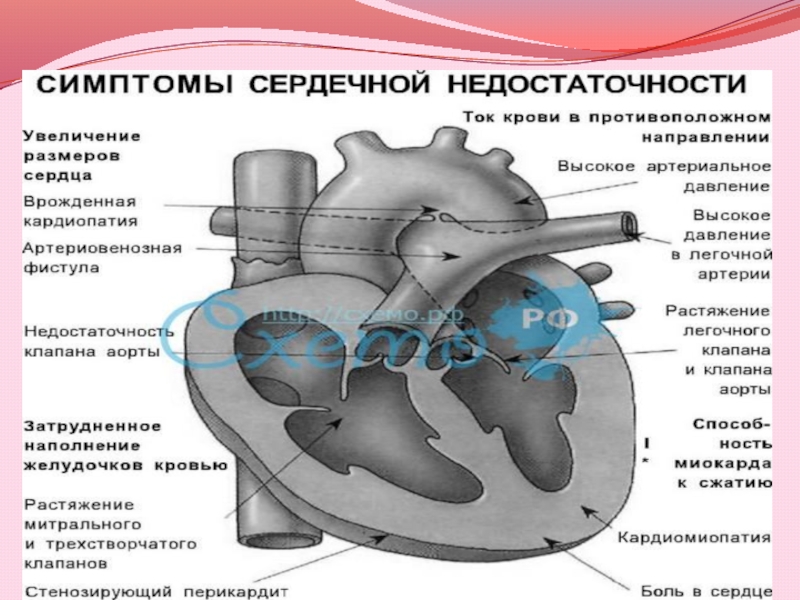
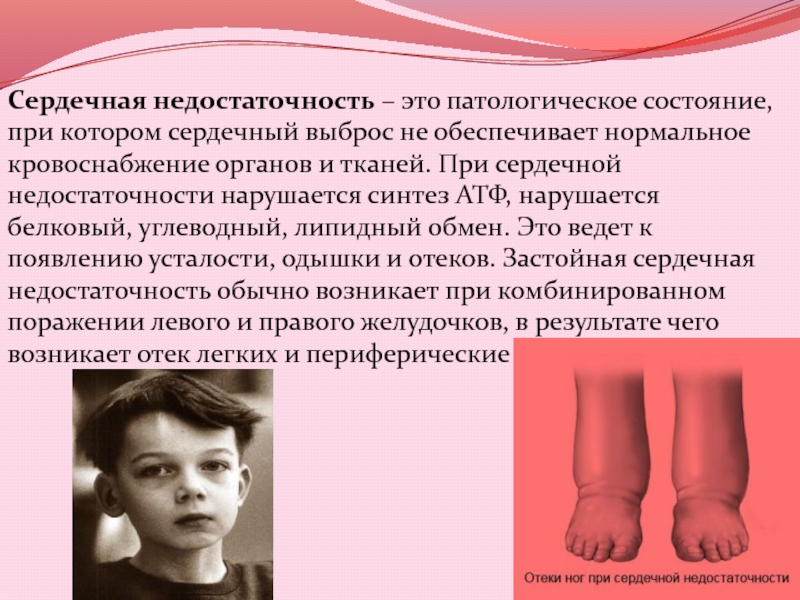
- 5. Сердечная недостаточность – это патологическое состояние, при
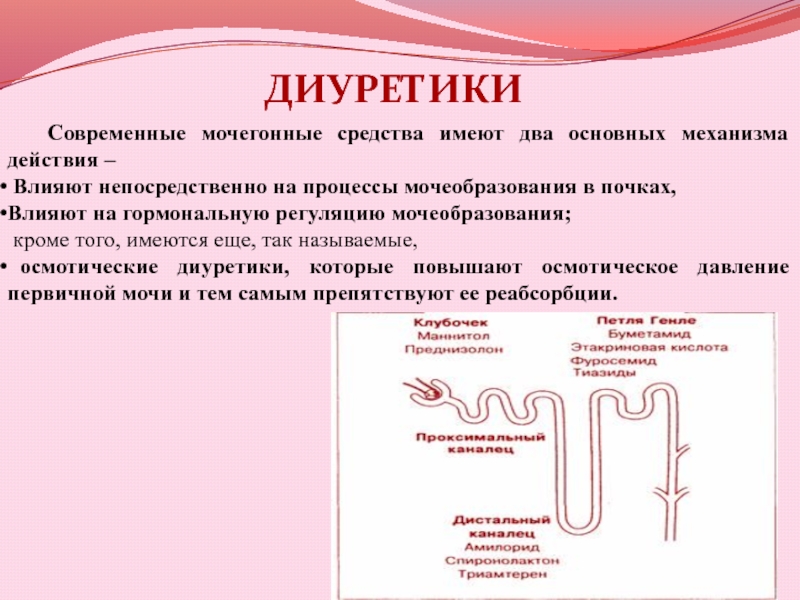
- 6. Диуретики - группа лекарственных препаратов, оказывающих стимулирующее
- 7. Современные мочегонные средства имеют два основных механизма
- 8. Диуретики
- 9. Сердечные гликозиды – вещества, состоящие из 2-х
- 10. Сердечные гликозиды:Повышают работоспособность миокарда, обеспечивая экономную и
- 11. Препараты сердечных гликозидов
- 12. Характерной особенностью сердечных гликозидов является их способность
- 13. Побочные эффекты сердечных гликозидов нарушения сердечного ритма,
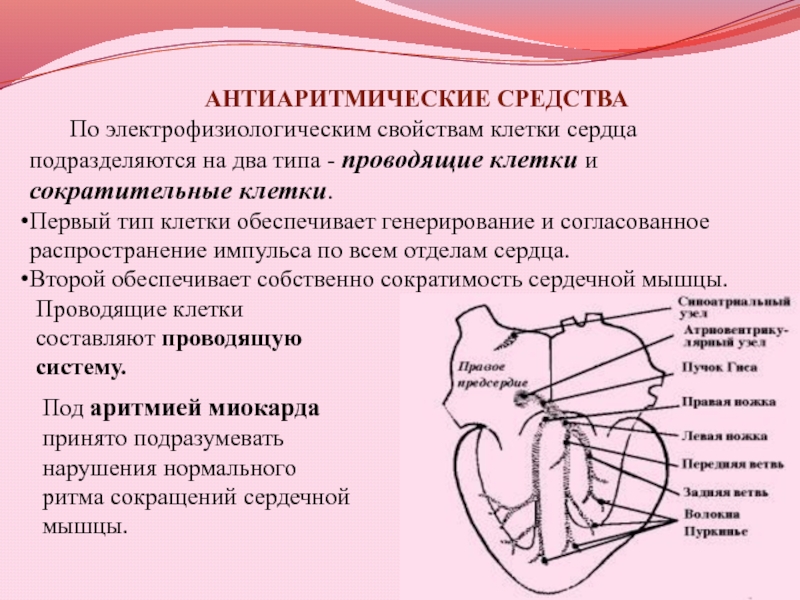
- 14. АНТИАРИТМИЧЕСКИЕ СРЕДСТВАПо электрофизиологическим свойствам клетки сердца подразделяются
- 15. Антиаритмические средстваКласс I - средства, блокирующие натриевые
- 16. Антиаритмические средства
- 17. Слайд 17
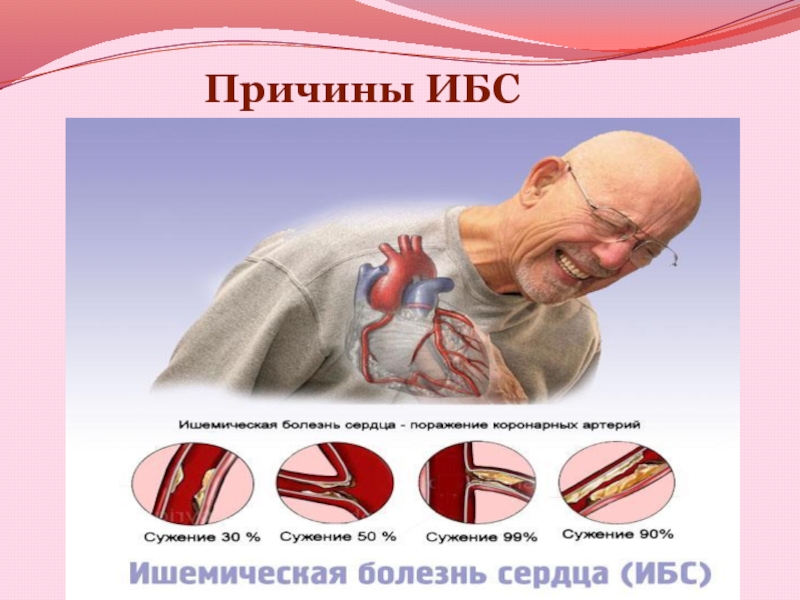
- 18. Причины ИБС
- 19. Основным патофизиологическим следствием нарушения коронарного кровообращения и
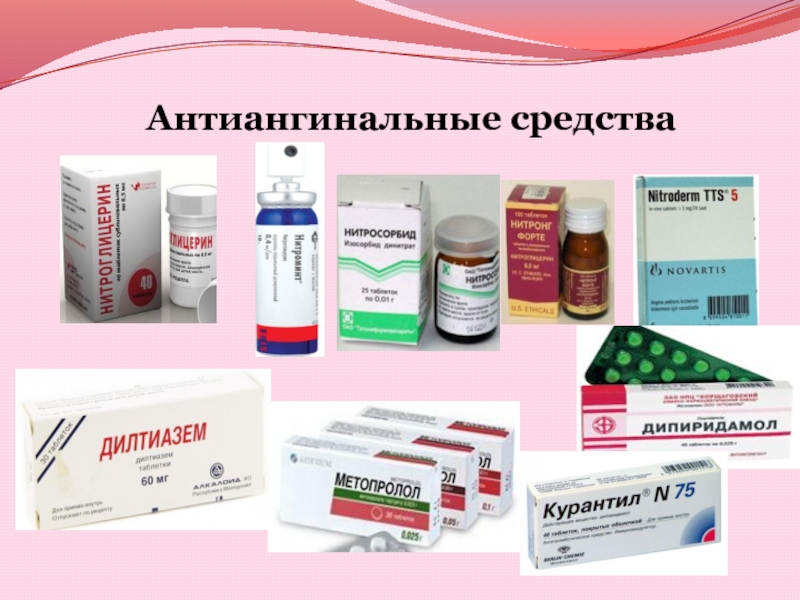
- 20. Классификация антиангинальных средств:I. Органические нитраты и нитритынитроглицеринпрепараты нитроглицерина
- 21. Антиангинальные средства
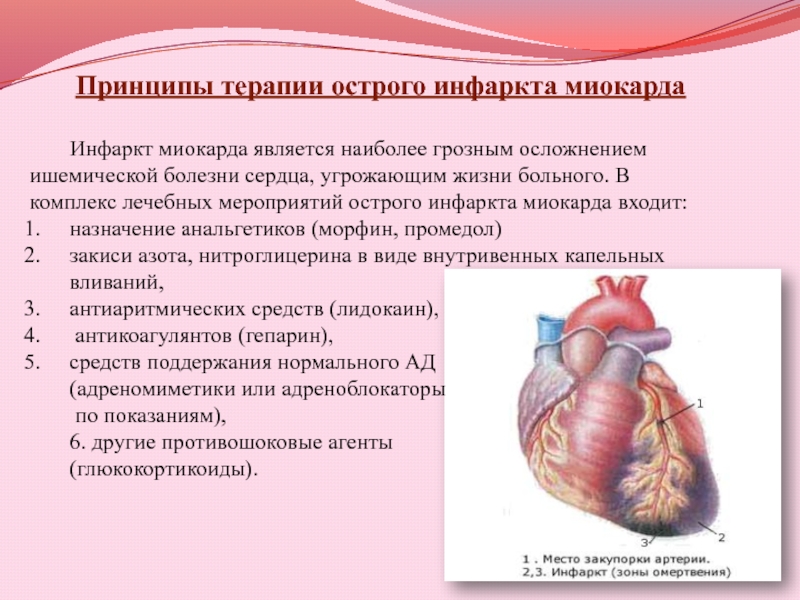
- 22. Принципы терапии острого инфаркта миокардаИнфаркт миокарда является
- 23. В создании и поддержании артериального давления (АД
- 24. Антигипертензивные средства1. диуретики, снижающие АД за счет
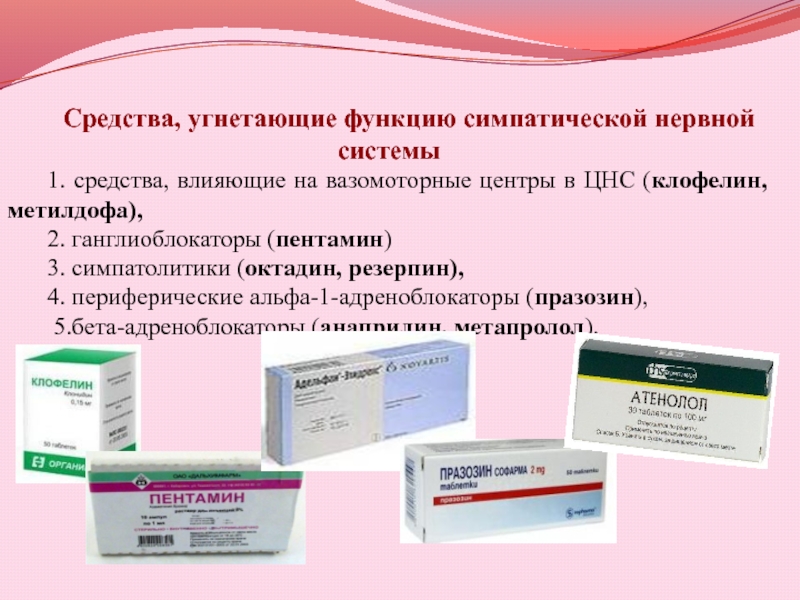
- 25. Средства, угнетающие функцию симпатической нервной системы1. средства,
- 26. 1. пероральные вазодилятаторы (гидралазин и миноксидил), использующиеся
- 27. Антагонисты действия ангиотензина-II:1. ингибиторы ангиотензинпревращающего фермента
- 28. Спасибо за внимание
- 29. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2I. Средства, применяемые при нарушениях деятельности сердца
а) при сердечной недостаточности
б)
при нарушениях ритма сердечных сокращений
Слайд 3
II. Средства, применяемые при патологических состояниях, сопровождающихся изменениями артериального давления
при
артериальной гипертензии
при гипотензивных состояниях
Слайд 5Сердечная недостаточность – это патологическое состояние, при котором сердечный выброс
не обеспечивает нормальное кровоснабжение органов и тканей. При сердечной недостаточности
нарушается синтез АТФ, нарушается белковый, углеводный, липидный обмен. Это ведет к появлению усталости, одышки и отеков. Застойная сердечная недостаточность обычно возникает при комбинированном поражении левого и правого желудочков, в результате чего возникает отек легких и периферические отеки.Слайд 6Диуретики - группа лекарственных препаратов, оказывающих стимулирующее влияние на выведение
мочи из организма. Процесс образования мочи происходит в почках. Физиологический
смысл этого процесса заключается в очищении крови от конечных продуктов метаболизма и ненужных организму веществ.Мочеобразование в организме регулируется вазопрессином, который является гормоном задней доли гипофиза, и минералокортикоидом альдостероном, который синтезируется в коре надпочечников. Оба этих гормона в конечном итоге уменьшают количество образующейся мочи и тем самым приводят к задержке жидкости в организме.
Слайд 7Современные мочегонные средства имеют два основных механизма действия –
Влияют непосредственно на процессы мочеобразования в почках,
Влияют на гормональную регуляцию
мочеобразования;кроме того, имеются еще, так называемые,
осмотические диуретики, которые повышают осмотическое давление первичной мочи и тем самым препятствуют ее реабсорбции.
Диуретики
Слайд 9Сердечные гликозиды – вещества, состоящие из 2-х частей: безазотистой (агликона)
и сахаристой (гликона). Обладают кардиотоническим и кардиотрофическим действием. Применяют для
лечения сердечной недостаточности.Слайд 10Сердечные гликозиды:
Повышают работоспособность миокарда, обеспечивая экономную и эффективную деятельность сердца.
Избирательно
действуют на сердце. Главный эффект – усиление систолы (кардиотоническое действие)
связанное с прямым влиянием на миокард.Увеличивают ударный и минутный объем сердца, в результате чего работа сердца повышается без увеличения потребности в кислороде.
Работа сердца повышается на фоне уменьшения ЧСС и удлинения диастолы. ( Это создает наиболее экономный режим работы сердца: сильная систола и длинная диастола способствуют восстановлению энергетических ресурсов в миокарде.)
Угнетают проведения возбуждения по проводящей системе сердца.
Слайд 12Характерной особенностью сердечных гликозидов является их способность к материальной кумуляции,
особенно сильная - у дигитоксина. Это учитывают при назначении сердечных
гликозидов при лечении хронической сердечной недостаточности. Курс лечения таких больных, как правило, состоит из насыщающей терапии, во время которой больному дают терапевтическую дозу препарата несколько раз в день, и поддерживающей терапии, когда бывает достаточно однократного в день введения препарата для поддержания терапевтических концентраций препарата в крови.Слайд 13Побочные эффекты сердечных гликозидов
нарушения сердечного ритма,
анорексия (отказ от
пищи), тошнота, рвота (в основном центрального происхождения),
нарушения цветного зрения,
светобоязнь.Диспепсические расстройства являются, как правило, первыми признаками токсического действия сердечных гликозидов. При отравлении сердечными гликозидами все вызываемые ими эффекты, описанные выше, проявляются с большей интенсивностью и сочетаются еще с возбуждением ЦНС по типу острого психоза. В тяжелых случаях смерть наступает от нарушения сердечной деятельности (полная атриовентрикулярная блокада, фибрилляция желудочков, трепетание предсердий).
При появлении признаков передозировки следует немедленно отменить назначение сердечных гликозидов и, кроме общепринятых мероприятий по удалению невсосавшегося и всосавшегося яда из желудочно-кишечного тракта, назначить антагонисты эффектов сердечных гликозидов - препараты калия, унитиол (донор сульфгидрильных групп), препараты связывающих кальций (цитрат натрия, ЭДТА, трилон Б), антиаритмические препараты (лидокаин, дифенин), атропин.
Слайд 14АНТИАРИТМИЧЕСКИЕ СРЕДСТВА
По электрофизиологическим свойствам клетки сердца подразделяются на два типа
- проводящие клетки и сократительные клетки.
Первый тип клетки обеспечивает
генерирование и согласованное распространение импульса по всем отделам сердца. Второй обеспечивает собственно сократимость сердечной мышцы.
Проводящие клетки
составляют проводящую
систему.
Под аритмией миокарда принято подразумевать нарушения нормального ритма сокращений сердечной мышцы.
Слайд 15Антиаритмические средства
Класс I - средства, блокирующие натриевые каналы (стабилизаторы клеточных
мембран). К препаратам этого класса относятся новокаинамид, лидокаин и др.
Действуют в основном на сократительные клетки миокарда, уменьшая их возбудимость. НО - могут угнетающе влиять и на проводящую систему сердца.Класс II угнетают симпатические влияния на сердце, представлены бета-адреноблокаторами (БАБ) (анаприлин, метапролол, талинолол). Известно, что стимуляция бета-1-адренорецепторов сердца приводит к повышению автоматизма синоатриального узла. Бета-адреноблокаторы устраняют это действие. Эти средства препятствуют аритмогенному действию адреналина на сердце, что особенно часто бывает при инфаркте миокарда.
Класс III блокатор калиевых каналов амиодарон (кордарон). Антиаритмическое действие его связано с удлинением эффективного рефрактерного периода. Особенностью препарата является большая длительность развития эффекта - обычно около недели. Особенно благоприятно использование препарата при ишемической болезни сердца, поскольку он уменьшает потребность миокарда в кислороде.
Класс IV блокаторы кальциевых каналов (верапамил, дилтиазем, нифедипин). Антиаритмическое действие этих препаратов связано преимущественно с их влиянием на синоатриальный и атриовентрикулярный узлы.
Слайд 19Основным патофизиологическим следствием нарушения коронарного кровообращения и непосредственной причиной развития
приступа стенокардии является несоответствие количества необходимого миокарду кислорода тому количеству
кислорода, которое поступает с кровью по коронарным артериям, что обычно бывает при повышенной потребности миокарда в кислороде. Факторами, повышающими потребность миокарда в кислороде, являются повышение силы и/или частоты сердечных сокращений, повышение артериального давления, что обычно сопровождает стресс или физическую нагрузку.Антиангинальные средства устраняют это несоответствие посредством двух основных механизмов действия:
-понижения потребности миокарда в кислороде вследствие снижения работы сердца за счет расширения периферических сосудов и/или прямого действия на миокард.
-повышения доставки кислорода вследствие интенсификации коронарного кровообращения за счет расширения коронарных сосудов.
Слайд 20Классификация антиангинальных средств:
I. Органические нитраты и нитриты
нитроглицерин
препараты нитроглицерина продленного действия (нитронг,
сустак)
изосорбида динитрат, изосорбида мононитрат, амилнитрит
II. Блокаторы кальциевых каналов
Нифедипин (блокирует Са-каналы гладких
мышц сосудов)Дилтиазем, верапамил (блокируют рецепторы Са-каналов проводящей системы сердца)
III. β1-адреноблокаторы
метопролол, атенолол (кардиоселективные)
IV. Коронарорасширяющие средства миотропного действия
дипиридамол, папаверин, но-шпа
Слайд 22Принципы терапии острого инфаркта миокарда
Инфаркт миокарда является наиболее грозным осложнением
ишемической болезни сердца, угрожающим жизни больного. В комплекс лечебных мероприятий
острого инфаркта миокарда входит:назначение анальгетиков (морфин, промедол)
закиси азота, нитроглицерина в виде внутривенных капельных вливаний,
антиаритмических средств (лидокаин),
антикоагулянтов (гепарин),
средств поддержания нормального АД
(адреномиметики или адреноблокаторы
по показаниям),
6. другие противошоковые агенты
(глюкокортикоиды).
Слайд 23В создании и поддержании артериального давления (АД ) участвуют четыре
основных звена:
1. сердце (ударный и минутный объемы)
2. артериолы и
капилляры (создают ОПСС (общее периферическое сопротивление сосудов))3. посткапиллярные венулы (емкостные сосуды, определяют емкость кровеносного русла)
4. почки (определяют объем циркулирующей крови (ОЦК).
Слайд 24Антигипертензивные средства
1. диуретики, снижающие АД за счет уменьшения количества натрия
в организме и снижения ОЦК, а также, возможно, некоторыми иными
механизмами.2. средства, снижающие симпатическую импульсацию на периферию, которые снижают АД за счет снижения ОПСС, угнетения работы сердца и увеличения емкости кровеносного русла (расширения венул);
3. вазодилятаторы, снижают артериальное давление за счет расслабления гладких мышц сосудов, таким образом, снижая ОПСС и в некоторой степени повышая емкость кровеносного русла;
4. средства, блокирующие синтез или эффекты ангиотензина, снижающие АД за счет уменьшения ОПСС и в некоторой степени объема циркулирующей крови.
Слайд 25Средства, угнетающие функцию симпатической нервной системы
1. средства, влияющие на вазомоторные
центры в ЦНС (клофелин, метилдофа),
2. ганглиоблокаторы (пентамин)
3. симпатолитики (октадин, резерпин),
4.
периферические альфа-1-адреноблокаторы (празозин),5.бета-адреноблокаторы (анаприлин, метапролол).
Слайд 261. пероральные вазодилятаторы (гидралазин и миноксидил), использующиеся для длительного амбулаторного
лечения гипертонической болезни,
2. парентеральные вазодилятаторы (нитропруссид натрия, диазоксид, магния сульфат),
использующиеся для снятия гипертонических кризов,3. а) блокаторы кальциевых каналов (верапамил, нифедипин), которые могут использоваться в обоих случаях,
б) папаверин и дибазол, которые чаще всего используются для купирования гипертонического криза, но в комбинации с другими средствами могут применяться и перорально для амбулаторного лечения больных.
Вазодилятаторы
Слайд 27 Антагонисты действия ангиотензина-II:
1. ингибиторы ангиотензинпревращающего фермента (АПФ), блокаторы ангиотензиновых
рецепторов. ( Эналаприл, каптоприл) Ингибиторы АПФ предупреждают образование ангиотензина II.
Угнетают разрушение брадикининов, которые вызывают вазодилятацию, а следовательно, снижение ОПСС. В результате, АД снижается. В отличие от вазодилятаторов, ингибиторы АПФ не вызывают рефлекторной компенсаторной стимуляции симпатической нервной системы и, соответственно, могут безопасно использоваться лицами, страдающими стенокардией.2. антагонисты рецепторов ангиотензина (АРА) (лозартан) устраняет все эффекты ангиотензина сосудосуживающее, альдостеронстимулирующее и симпатомиметическое.