Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Нейрогенные опухоли: современная диагностика и основы лечения
Содержание
- 1. Нейрогенные опухоли: современная диагностика и основы лечения
- 2. Международная классификация злокачественных опухолей у детей I
- 3. Нейрогенные опухолиСиноним: опухоли симпатической нервной системыСимпатическая нервная система:Симпатические ганглииХромафинные клетки мозгового слоя надпочечниковПараганглии
- 4. Структура заболеваемостиДети 0-14 лет
- 5. Эпидемиология7,8-8,4% от всех ЗН у детейСамая частая
- 6. Детский популяционный канцер-регистр Московской области, 2010Структура заболеваемости в зависимости от возраста
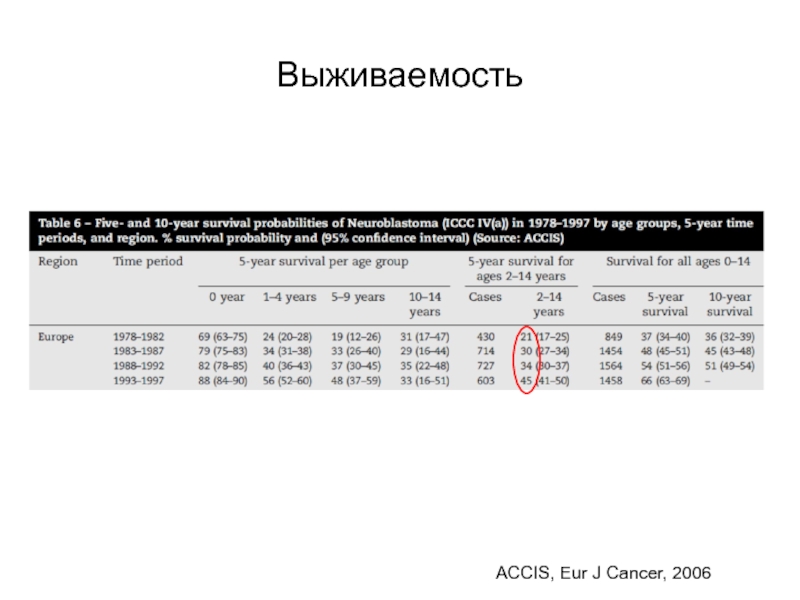
- 7. ВыживаемостьACCIS, Eur J Cancer, 2006
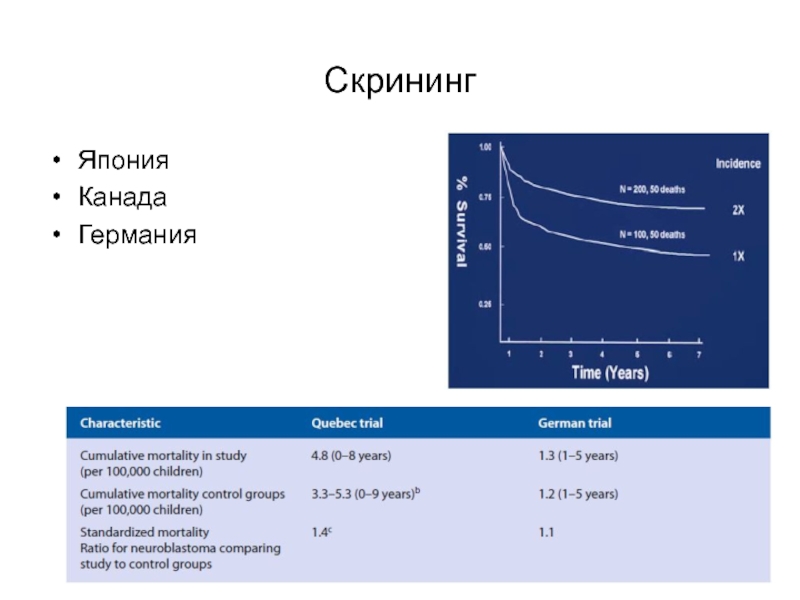
- 8. Скрининг ЯпонияКанадаГермания
- 9. Гистологические типы нейрогенных опухолей Нейробластома
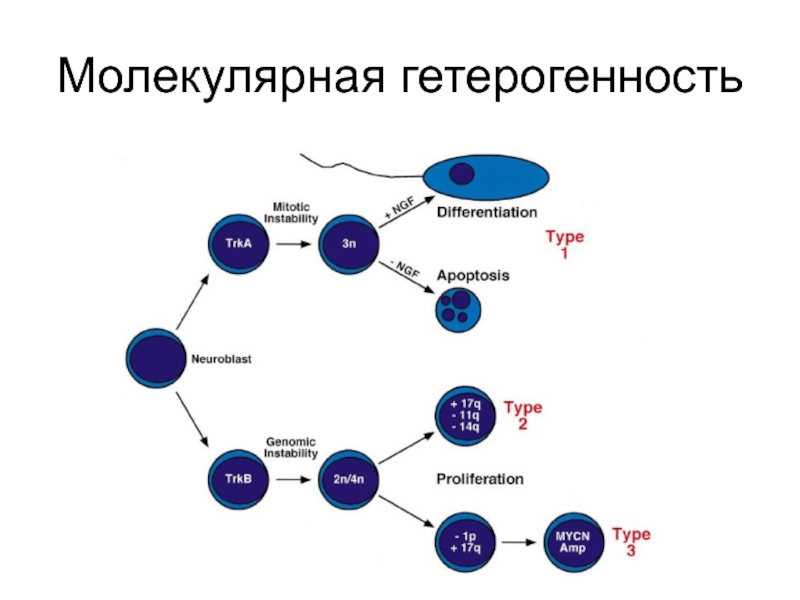
- 10. Варианты клинического теченияРегрессияСозреваниеПрогрессия
- 11. Клиническая картинаЗависит от Биологического типа опухолиЛокализации первичной опухолиНаличия/отсутствия отдаленных метастазов
- 12. Клиническая картинаБессимптомное течениеЛокализованные опухоли у детей первого
- 13. Клиническая картинаОбщие конституциональные симптомы:ВялостьСлабостьБледностьФебрильная лихорадка
- 14. Клиническая картина Область шеи:Пальпируемое объемное образование- Синдром Горнера:
- 15. Дифференциальный диагноз шейной лимфаденопатииЛимфаденопатияПаротитБрахиогенная киста (боковая киста
- 16. Клиническая картина Заднее средостениеДыхательные нарушенияДисфагия
- 17. Клинический случай 1В возрасте 1 месяца появление
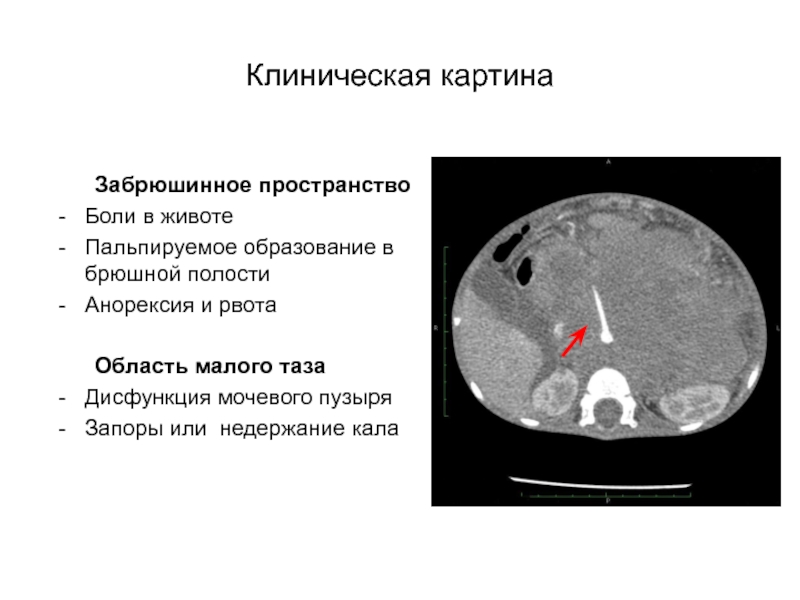
- 18. Клиническая картина Забрюшинное пространствоБоли в животеПальпируемое образование в
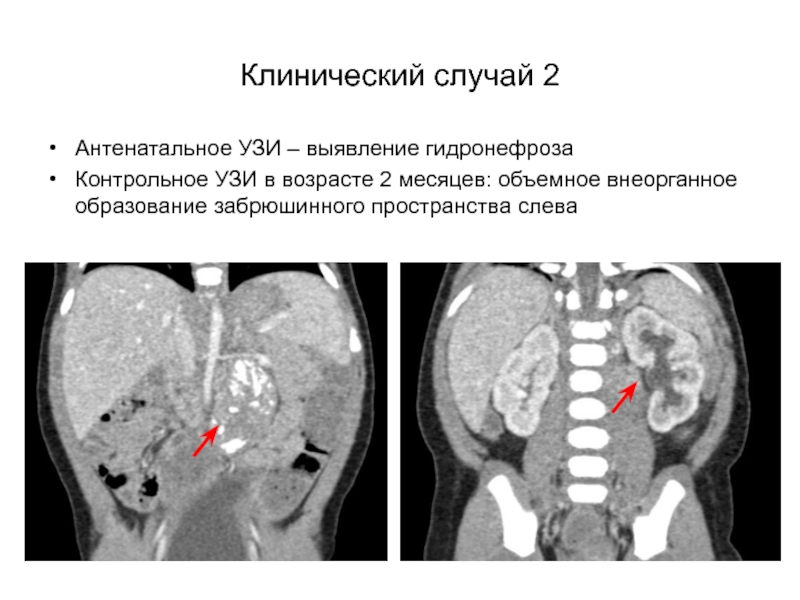
- 19. Клинический случай 2Антенатальное УЗИ – выявление гидронефрозаКонтрольное
- 20. Клиническая картинаПараспинальная локализацияИнтрафораминальное распространениеИнтраспинальное распространениеБессимптомноеСимптомы компрессии спинного мозгаБоли в бокуНарушения чувствительностиПарезы/параличиНарушение функции тазовых органов
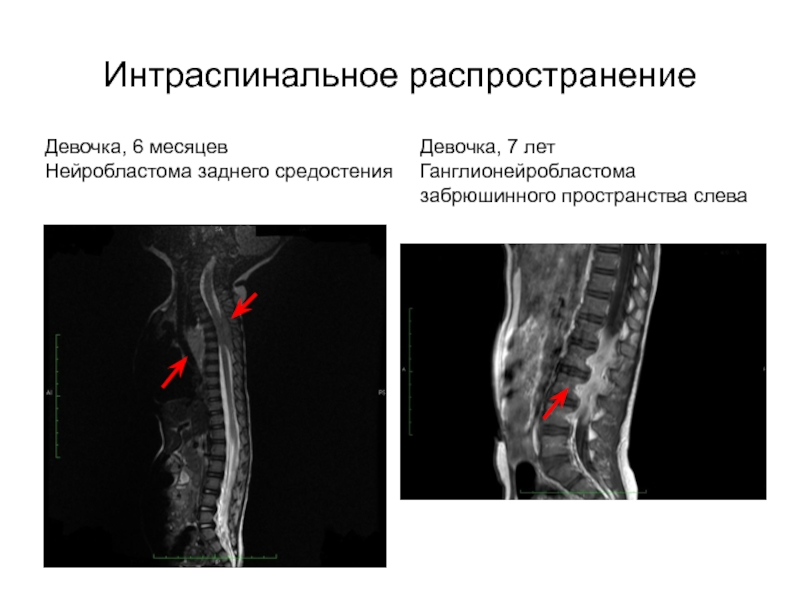
- 21. Интраспинальное распространениеДевочка, 6 месяцевНейробластома заднего средостенияДевочка, 7 летГанглионейробластома забрюшинного пространства слева
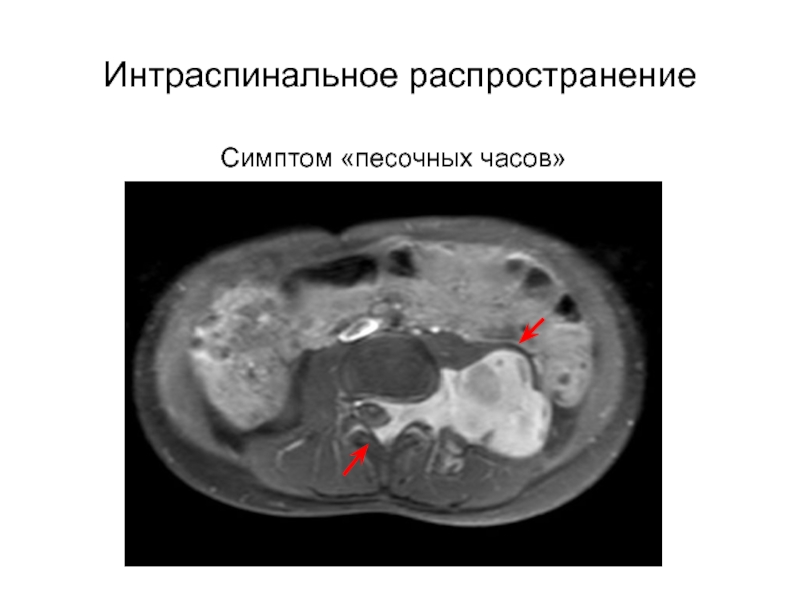
- 22. Интраспинальное распространениеСимптом «песочных часов»
- 23. Метастатическая нейробластома Характерные области метастазирования:Костный мозгКости, включая
- 24. Метастатическая нейробластома Инфильтрация костного мозгаАнемияТромбоцитопения Метастазы в отдаленные лимфатические
- 25. Метастатическая нейробластома Метастазы в костиБоли в костяхПальпируемая припухлость костиПропроз
- 26. Метастатическая нейробластомаМальчик 2 летЖалобы на боли в
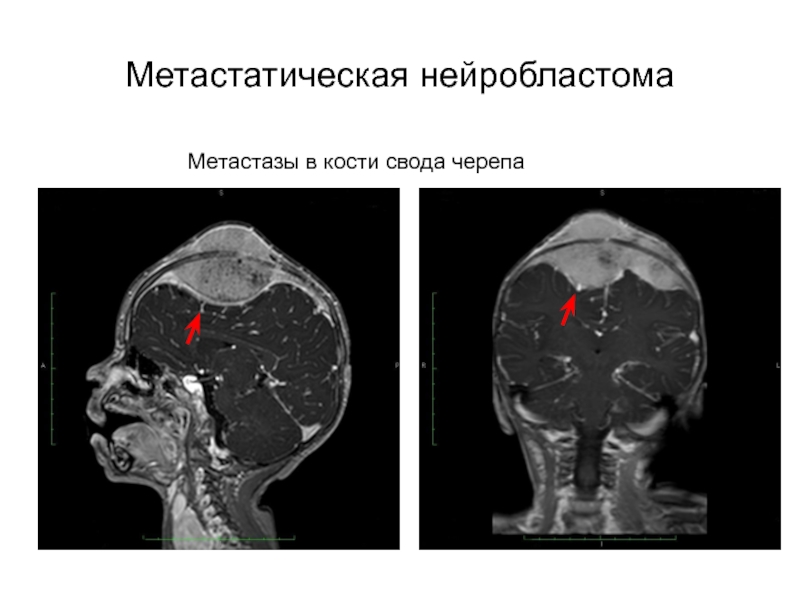
- 27. Метастатическая нейробластомаМетастазы в кости свода черепа
- 28. Слайд 28
- 29. Метастатическая нейробластомаМетастатическое поражение орбитыКостные метастазы:патологический перелом шейки правой бедренной кости
- 30. 25% пациентов в возрасте < 1 года4S
- 31. Слайд 31
- 32. Нейробластома, 4S стадияДевочка, 2 месяцаБилатеральное поражение надпочечников,
- 33. Нейробластома – болезнь «маска»Хроническая диареяСекреция ВИПСиндром опсоклонус-миоклонусСиндром
- 34. Синдром опсоклонус-миоклонусОпсоклонусподергивания глазных яблок в виде непроизвольных
- 35. Острая потеря зренияМальчик 2 лет 10 месяцевВ
- 36. Критерии постановки диагнозаГистологическое исследование ткани опухоли (+/-
- 37. ДиагностикаОпухолевые маркерыЛактатдегидрогеназаФерритинНейрон-специфическая енолазаКатехоламины и метаболиты катехоламиновДофамин, ванилилминдальная
- 38. Биохимический анализ кровиЛактатдегидрогеназаУчаствует в реакциях гликолиза (катализирует
- 39. ЛактатдегидрогеназаВысокие значения отражают быстрый оборот клеток и
- 40. Мочевая кислотаКонечный продукт обмена пуринов Гиперурикемия –
- 41. ОнкомаркерыСпецифические белки, которые продуцируются клетками злокачественных новообразованийОнкофетальные
- 42. Нейрон-специфическая энолазаЭнолазы – ферменты, участвующие в гликолизе3
- 43. Нейрон-специфическая энолазаПовышение НСЭ отмечается при следующих видах
- 44. Нейрон-специфическая энолазаРоль при нейробластоме:Диагностика нейробластомы: чувствительный, но
- 45. Дифференциальный диагнозВозможные причины повышения:Гемолиз (эритроциты содержат НСЭ)Гемолитическая анемияНейродегенеративные измененияТерапия ингибиторами протонной помпыПеченочная недостаточностьТерминальная фаза почечной недостаточности
- 46. Метаболизм катехоламиновТирозинДОФАДофаминНорадреналинАдреналинТирозингидроксилазаДОФА-декарбоксилазаДофамин-бета- гидроксилазаФенилэтаноламин-N-метилтрансферазаГомованилиновая кислота (HVA)Катехол-О-метилтрансферазаМоноаминоксидазаКатехол-О-метилтрансферазаМоноаминоксидазаВанилилминдаль-ная кислота (VMA)Pizzo
- 47. Метаболиты катехоламинов при диагностике нейрогенных опухолейДиагностическими считаются
- 48. Визуализация УЗИ область шеи, органы брюшной полости
- 49. ВизуализацияСцинтиграфия с метайодбензилгуанидином
- 50. Сцинтиграфия с метайодбензилгуанидином (123I-MIBG) Локализованная форма нейробластомыМетастатическая форма нейробластомы
- 51. Оценка поражения костного мозгаЗабор материала из 4
- 52. Правила приготовления препаратов костного мозгаAmbros P., Ambros
- 53. Верификация диагноза Получение субстрата опухоли является основой
- 54. Верификация диагнозаСветовая микроскопияИммуногистохимияИспользование специальных красителейЦитогенетикаМолекулярная генетика Обратная
- 55. Роль патологаУстановление диагнозаОпределение полноты резекции (радикальности операции)Послеоперационное стадирование
- 56. Маршрутизация операционного материалаМатериал на экспресс-гистологиюМатериал, фиксированный в
- 57. Гистологическое исследование2 макроскопически различных участка опухоли размерами
- 58. Дифференциальная диагностика мелкокруглоклеточных опухолей детского возрастаНейробластомаОпухоли семейства
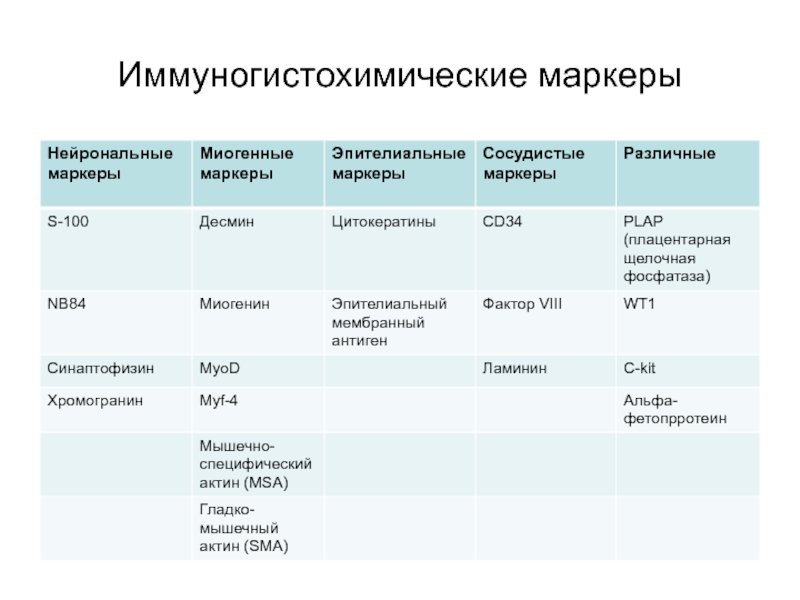
- 59. Иммуногистохимические маркеры
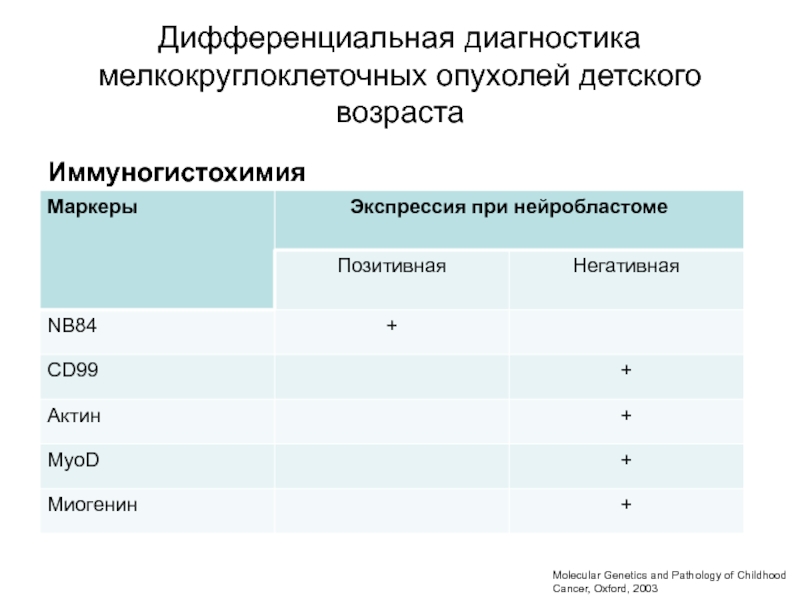
- 60. Дифференциальная диагностика мелкокруглоклеточных опухолей детского возрастаИммуногистохимияMolecular Genetics and Pathology of Childhood Cancer, Oxford, 2003
- 61. Варианты клинического теченияРегрессияСозреваниеПрогрессия Предикторы клинического течения заболевания!
- 62. Генетические маркерыАмплификация гена MYCNFISHSouthern BlotСтатус 1р (del1p,
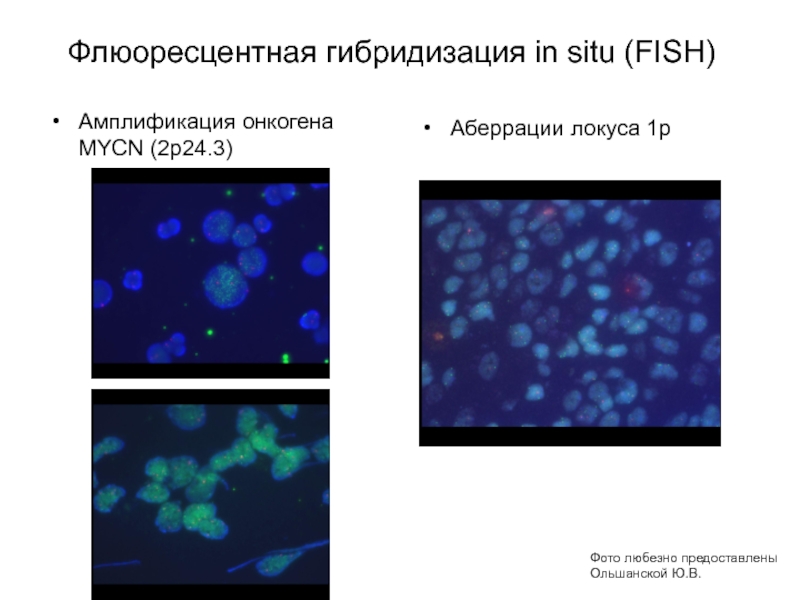
- 63. Флюоресцентная гибридизация in situ (FISH)Амплификация онкогена MYCN (2р24.3)Фото любезно предоставлены Ольшанской Ю.В.Аберрации локуса 1р
- 64. Молекулярная гетерогенность
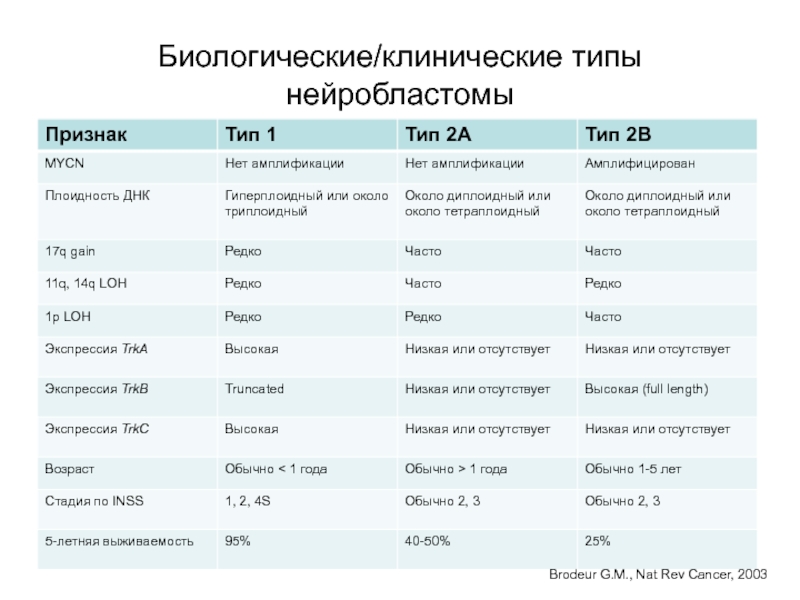
- 65. Биологические/клинические типы нейробластомыBrodeur G.M., Nat Rev Cancer, 2003
- 66. Прогностические факторыВозрастСтадияГистологический тип опухоли (International Neuroblastoma Pathology
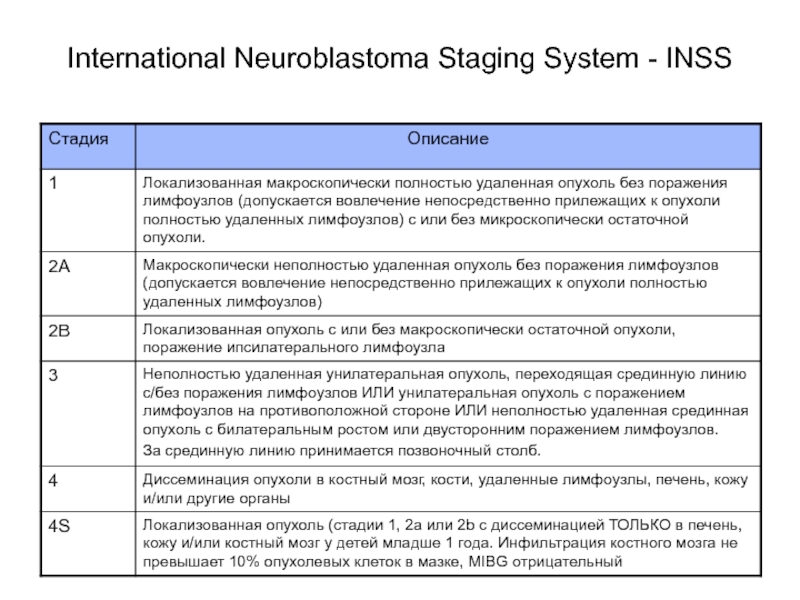
- 67. International Neuroblastoma Staging System - INSS
- 68. Терапевтические методыХирургическое лечениеЛучевая терапияХимиотерапияБиотерапияНаблюдение
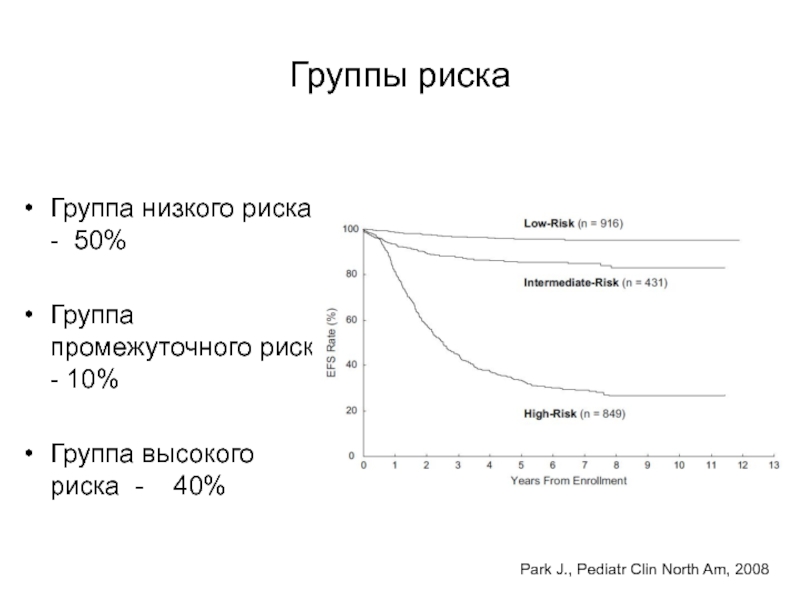
- 69. Группы рискаГруппа низкого риска -
- 70. Оптимизация терапия в зависимости от группы рискаГруппа
- 71. Группа низкого риска (наблюдения)СТАДИЯ 1
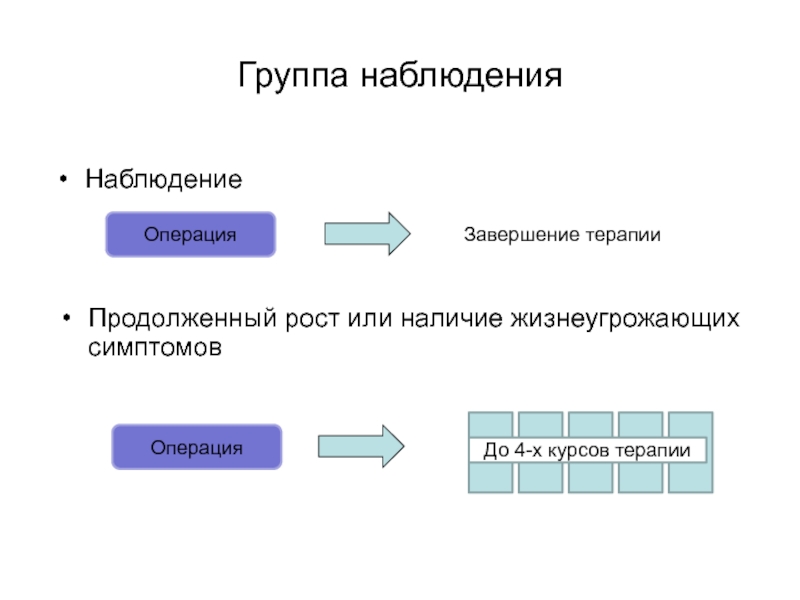
- 72. Группа наблюденияНаблюдениеОперацияДо 4-х курсов терапииОперацияПродолженный рост или наличие жизнеугрожающих симптомовЗавершение терапии
- 73. Жизнеугрожающие симптомы- Симптомы, которые
- 74. Пренатальная диагностика Нейробластома надпочечника58% от всех пренатально диагностированных
- 75. Дифференциальный диагноз супраренального образованияНейробластомаКровоизлияние в надпочечник
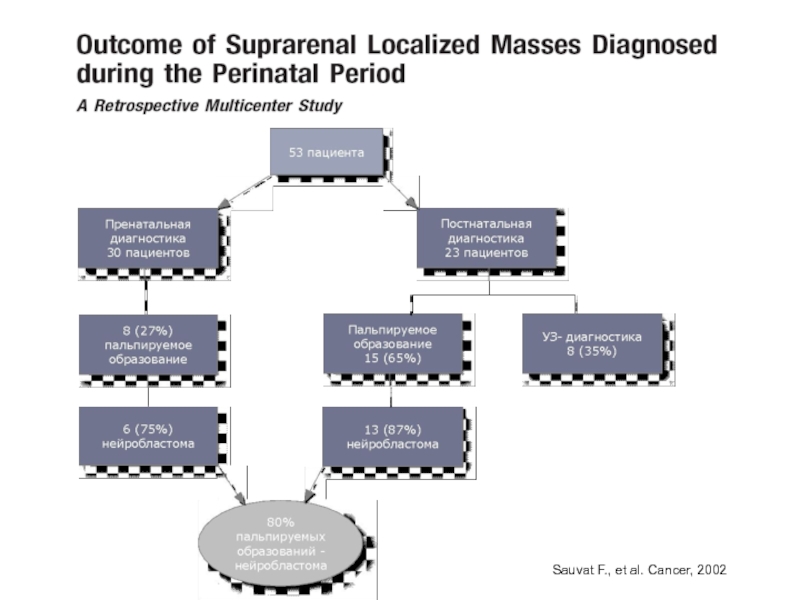
- 76. Sauvat F., et al. Cancer, 2002
- 77. NB2004 trial
- 78. Отказ от хирургического лечения Пилотное исследование COGОбразование надпочечника
- 79. Группа промежуточного рискаСТАДИЯ 2/3
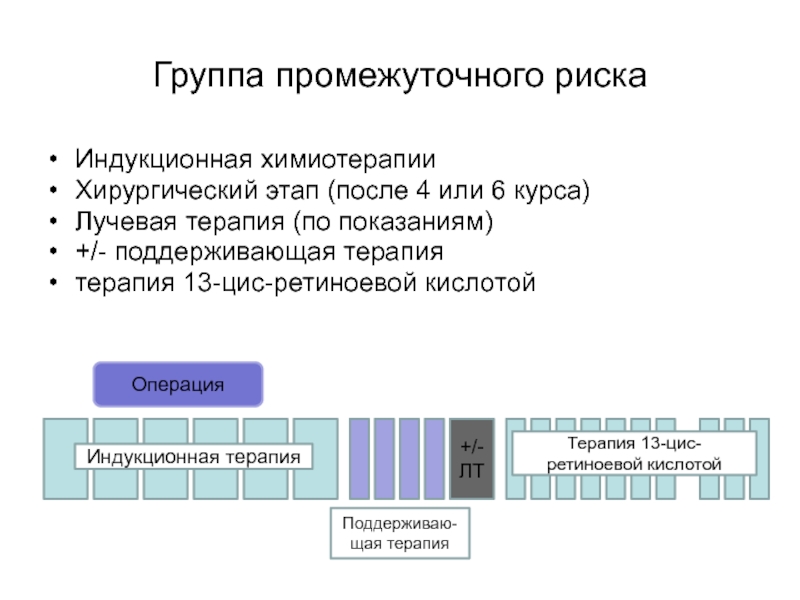
- 80. Группа промежуточного рискаИндукционная химиотерапииХирургический этап (после 4
- 81. Группа высокого риска
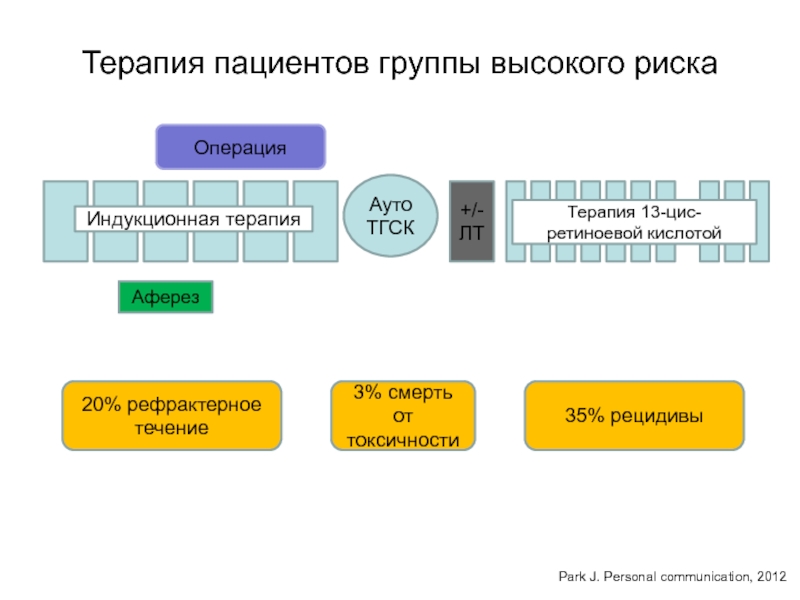
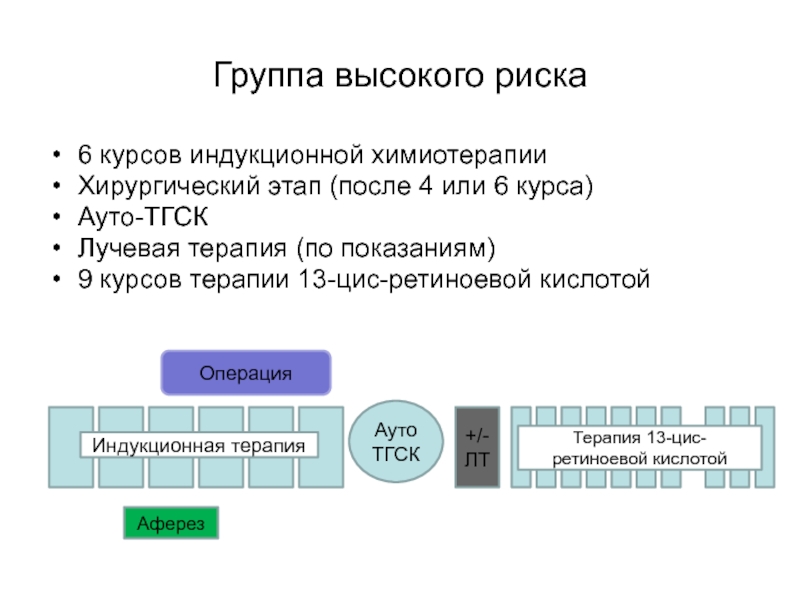
- 82. Терапия пациентов группы высокого рискаОперацияАферезАутоТГСК+/-ЛТИндукционная терапияТерапия 13-цис-ретиноевой
- 83. Группа высокого риска6 курсов индукционной химиотерапии Хирургический
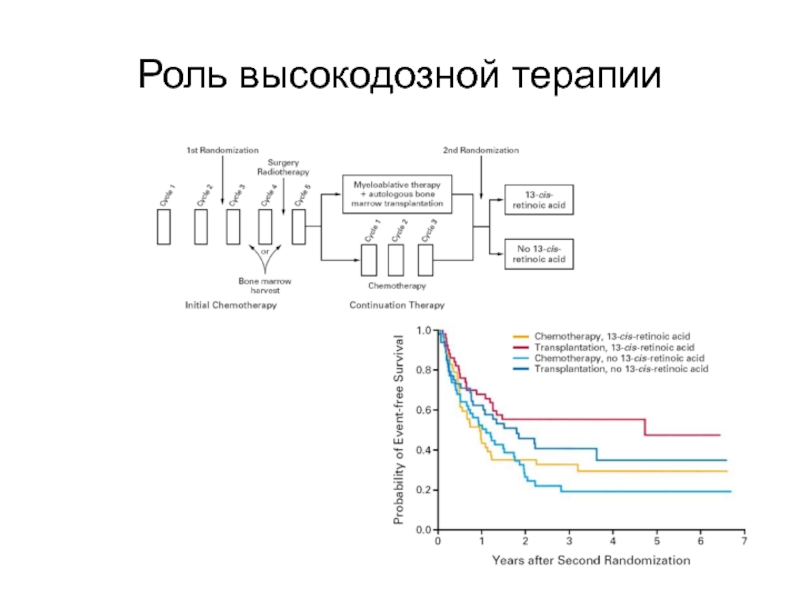
- 84. Роль высокодозной терапии
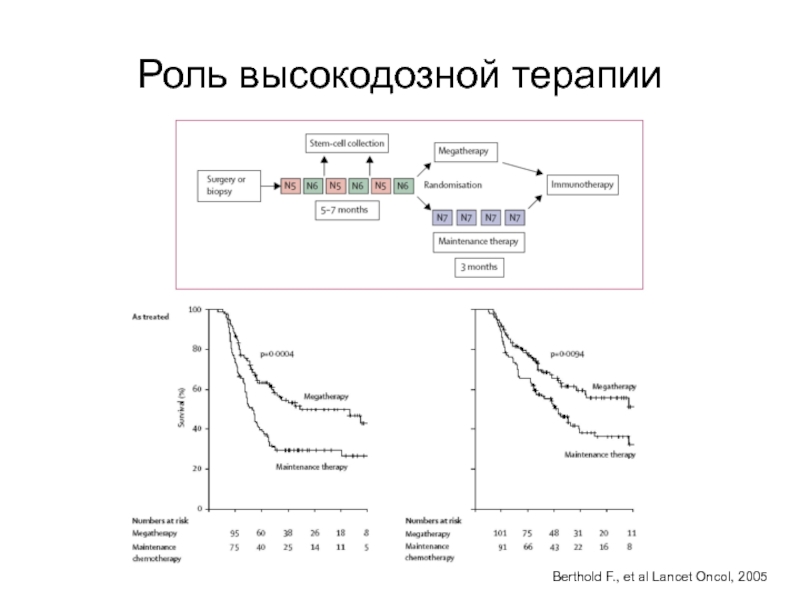
- 85. Роль высокодозной терапииBerthold F., et al Lancet Oncol, 2005
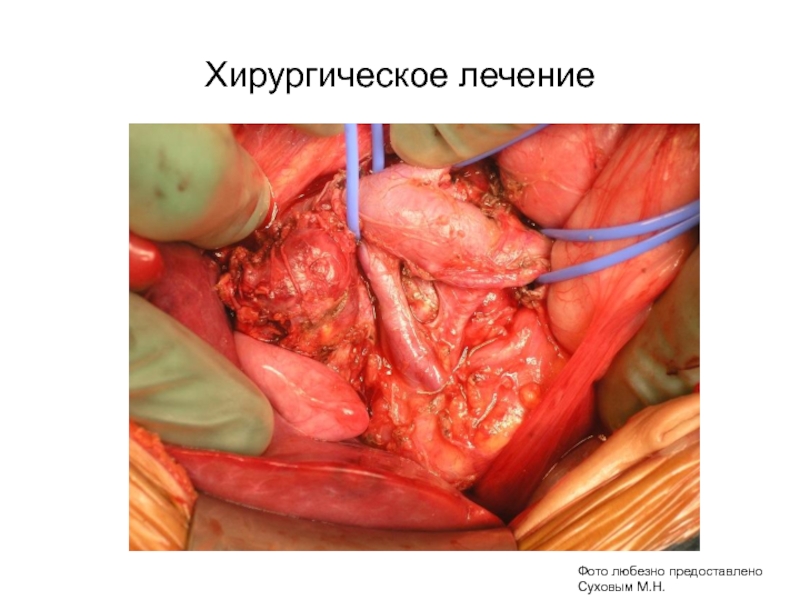
- 86. Хирургическое лечениеЦель – макроскопически полное удаление опухоли
- 87. Хирургическое лечениеФото любезно предоставленоСуховым М.Н.
- 88. Лучевая терапияПоказания:Пациенты группы промежуточного и высокого риска
- 89. Оптимизация терапии нейрогенных опухолей в России Ранняя диагностикаМультидисциплинарный подходМультицентровые исследованияОбучение медицинского персонала
- 90. Спасибо за внимание
- 91. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Нейрогенные опухоли: современная диагностика и основы лечения
Качанов Д.Ю., Варфоломеева С.Р.
Отдел
клинической онкологии,
иммунологии им. Дмитрия Рогачева, г. МоскваСлайд 2Международная классификация злокачественных опухолей у детей
I Лейкозы,
миелопролиферативные заболевания и МДС,
II Лимфомы и
ретикулоэндотелиальные опухоли,III Опухоли ЦНС
IV Опухоли симпатической нервной системы,
V Ретинобластома,
VI Опухоли почки,
VII Опухоли печени,
VIII Злокачественные опухоли костей,
IX Саркомы мягких тканей,
X Герминоклеточные, трофобластические и другие опухоли гонад (за исключением Xа - внутричерепные и внутриспинальные герминогенные опухоли),
XI Карциномы и другие злокачественные эпителиальные опухоли,
XII Другие и неспецифические злокачественные опухоли
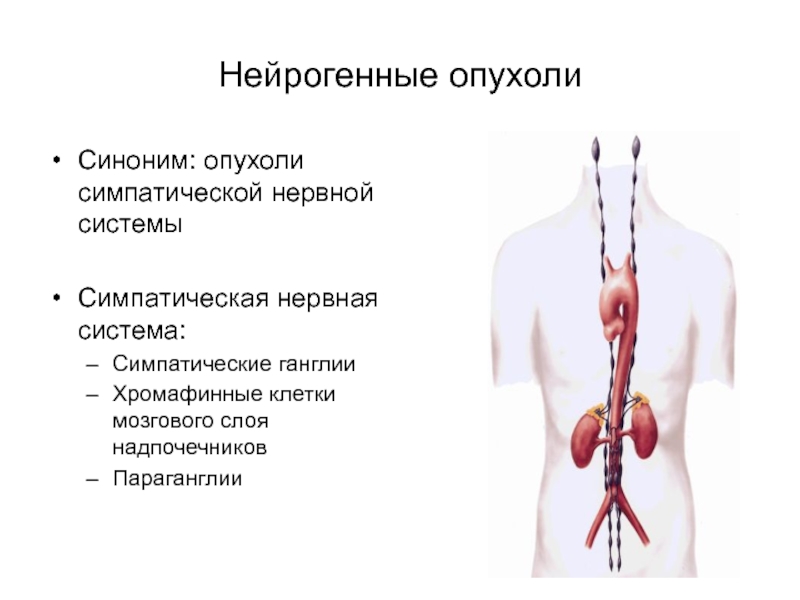
Слайд 3Нейрогенные опухоли
Синоним: опухоли симпатической нервной системы
Симпатическая нервная система:
Симпатические ганглии
Хромафинные клетки
мозгового слоя надпочечников
Параганглии
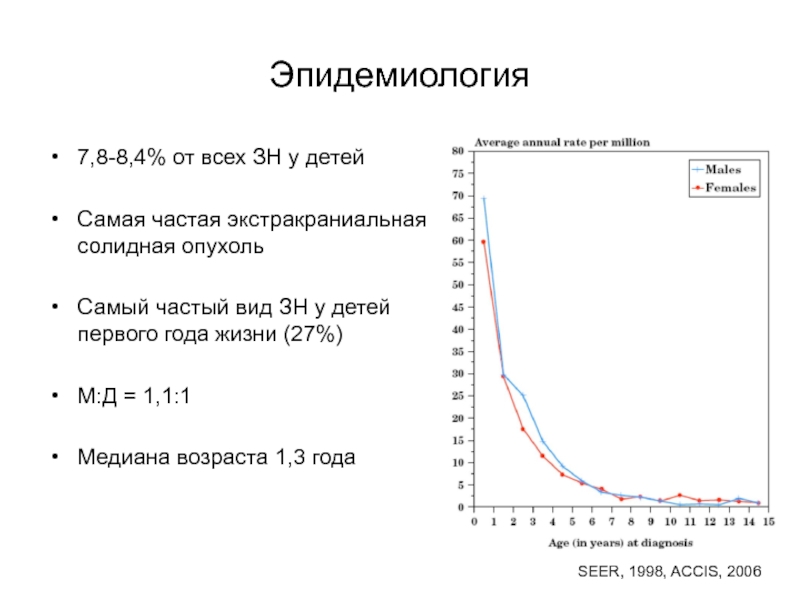
Слайд 5Эпидемиология
7,8-8,4% от всех ЗН у детей
Самая частая экстракраниальная солидная опухоль
Самый
частый вид ЗН у детей первого года жизни (27%)
М:Д =
1,1:1 Медиана возраста 1,3 года
SEER, 1998, ACCIS, 2006
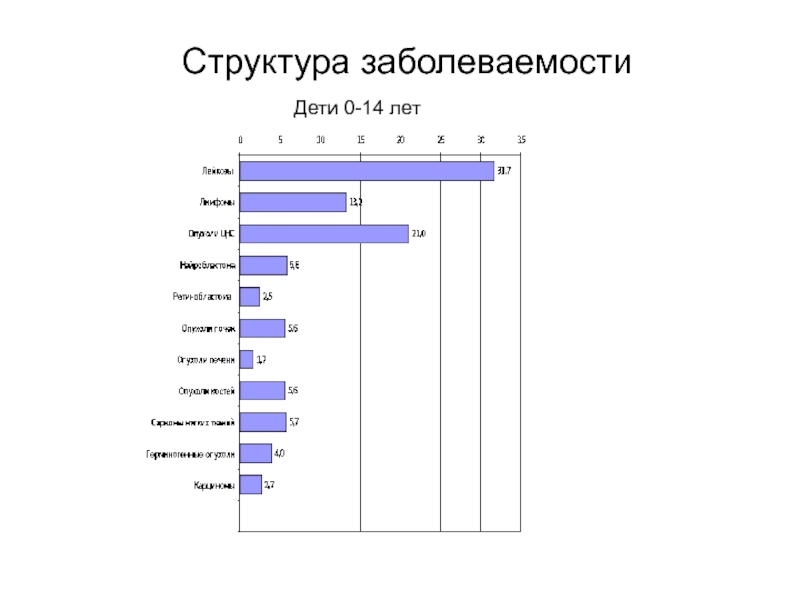
Слайд 6Детский популяционный канцер-регистр Московской области, 2010
Структура заболеваемости в зависимости
от
возраста
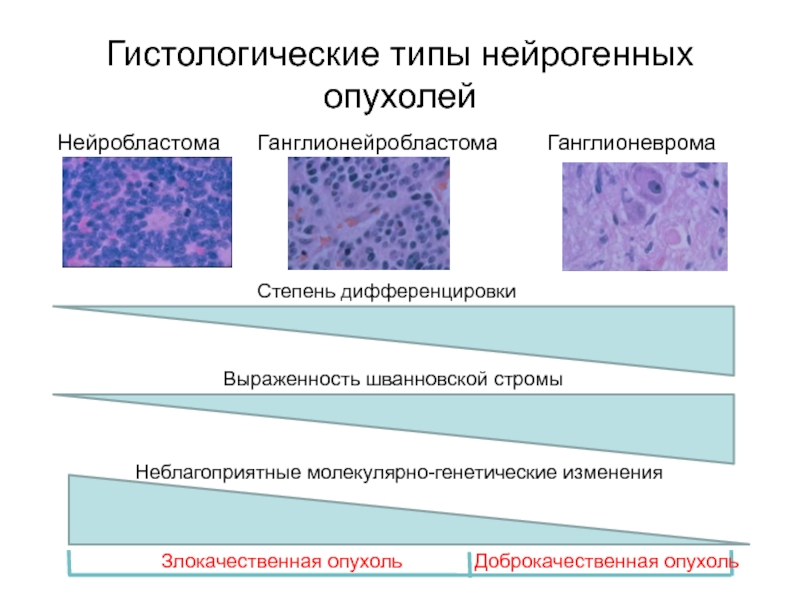
Слайд 9Гистологические типы нейрогенных опухолей
Нейробластома Ганглионейробластома
Ганглионеврома
Степень дифференцировки
Выраженность шванновской стромы
Доброкачественная опухоль
Злокачественная
опухольНеблагоприятные молекулярно-генетические изменения
Слайд 11Клиническая картина
Зависит от
Биологического типа опухоли
Локализации первичной опухоли
Наличия/отсутствия отдаленных
метастазов
Слайд 12Клиническая картина
Бессимптомное течение
Локализованные опухоли у детей первого года жизни
Локализованные опухоли
у детей старше 1 года
Доброкачественные опухоли (ганглионеврома), часто случайная
находка при обследованииОпухоли, приводящие к развитию симптомов
Местно-распространенные опухоли
Метастатические формы нейробластомы
Часто общие симптомы
Слайд 13Клиническая картина
Общие конституциональные симптомы:
Вялость
Слабость
Бледность
Фебрильная лихорадка
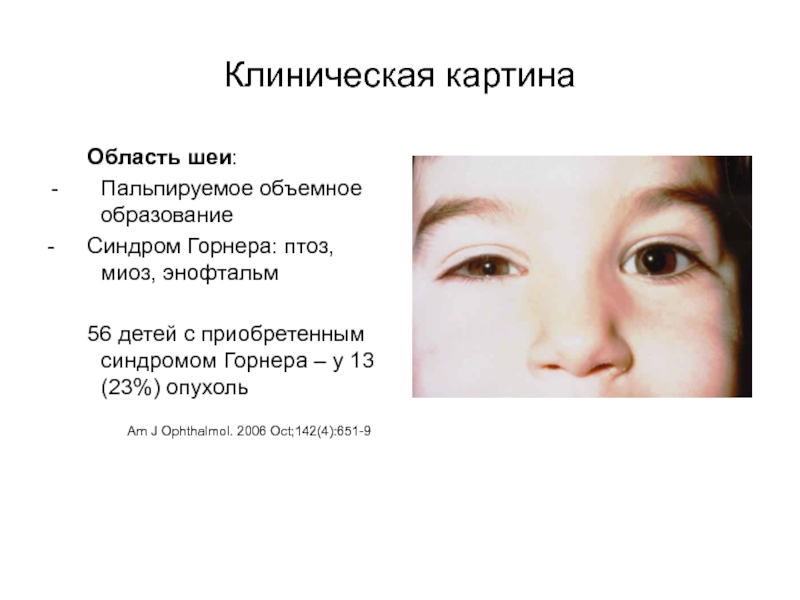
Слайд 14Клиническая картина
Область шеи:
Пальпируемое объемное образование
- Синдром Горнера: птоз, миоз, энофтальм
56
детей с приобретенным синдромом Горнера – у 13 (23%) опухоль
Am
J Ophthalmol. 2006 Oct;142(4):651-9 Слайд 15Дифференциальный диагноз шейной лимфаденопатии
Лимфаденопатия
Паротит
Брахиогенная киста (боковая киста шеи из остатков
жаберной щели)
Срединная киста шеи
Добавочные шейные ребра
Уплотнение грудино-ключично-сосцевидной мышцы (результат кровоизлияния
в мышцу в перинатальном периоде с последующими фиброзными изменениями)Кистозная гигрома
Гемангиома
Ларингоцеле
Дермоидная киста
Узловой зоб
Нейрофиброма
Слайд 17Клинический случай 1
В возрасте 1 месяца появление фебрилитета
Курс антибактериальной терапии
без эффекта
Госпитализация в связи с подозрением на пневмонию
Терапия в течение
1 недели без эффектаНарастание дыхательной недостаточности
ИВЛ в течение 2 недель до момента выполнения КТ
КТ: объемное образование заднего средостения
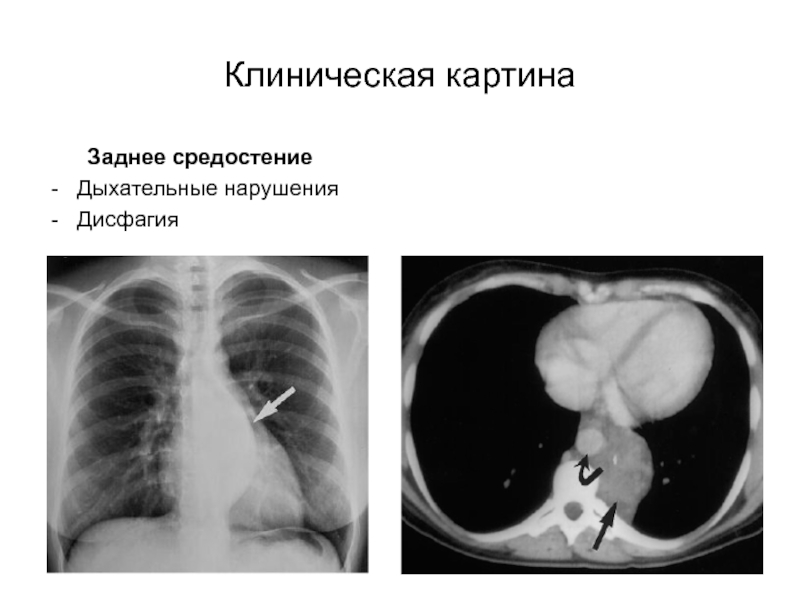
Слайд 18Клиническая картина
Забрюшинное пространство
Боли в животе
Пальпируемое образование в брюшной полости
Анорексия и
рвота
Область малого таза
Дисфункция мочевого пузыря
Запоры или недержание кала
Слайд 19Клинический случай 2
Антенатальное УЗИ – выявление гидронефроза
Контрольное УЗИ в возрасте
2 месяцев: объемное внеорганное образование забрюшинного пространства слева
Слайд 20Клиническая картина
Параспинальная локализация
Интрафораминальное распространение
Интраспинальное распространение
Бессимптомное
Симптомы компрессии спинного мозга
Боли в боку
Нарушения
чувствительности
Парезы/параличи
Нарушение функции тазовых
органов
Слайд 21Интраспинальное распространение
Девочка, 6 месяцев
Нейробластома заднего средостения
Девочка, 7 лет
Ганглионейробластома забрюшинного пространства
слева
Слайд 23Метастатическая нейробластома
Характерные области метастазирования:
Костный мозг
Кости, включая кости основания черепа
Орбита
Кожа (характерно
для детей первого года жизни)
Печень (характерно для детей первого года
жизни)Отдаленные лимфатические узлы
Легкие/плевра (редко, 5%)
ЦНС
Слайд 24Метастатическая нейробластома
Инфильтрация костного мозга
Анемия
Тромбоцитопения
Метастазы в отдаленные лимфатические узлы
например, надключичные лимфоузлы
слева при расположении опухоли в брюшной полости
Слайд 25Метастатическая нейробластома
Метастазы в кости
Боли в костях
Пальпируемая припухлость кости
Пропроз
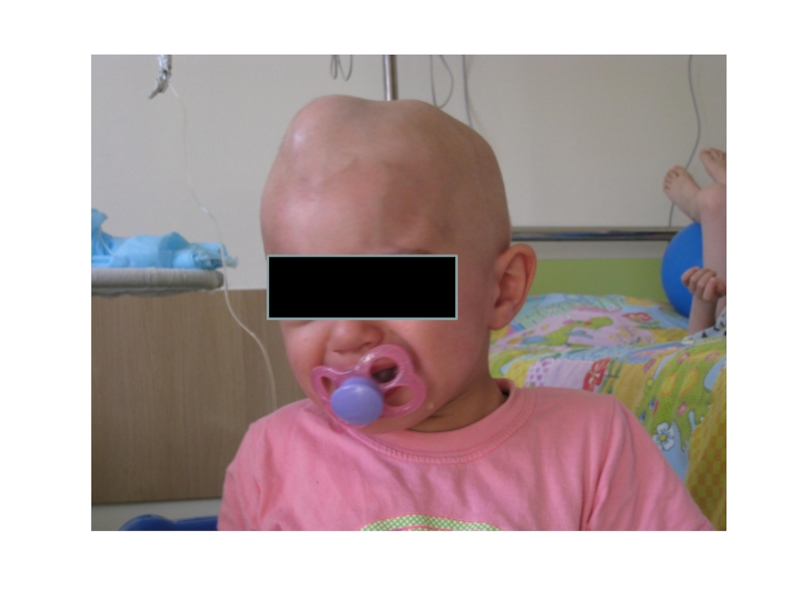
Слайд 26Метастатическая нейробластома
Мальчик 2 лет
Жалобы на боли в ногах, увеличение паховых
лимфоузлов
Операция: дренирование нагноившегося лимфоузла, гноя не получено
Появление образований на волосистой
части головы. Интерпретированы как гематомаРазвитие анемии, тромбоцитопении
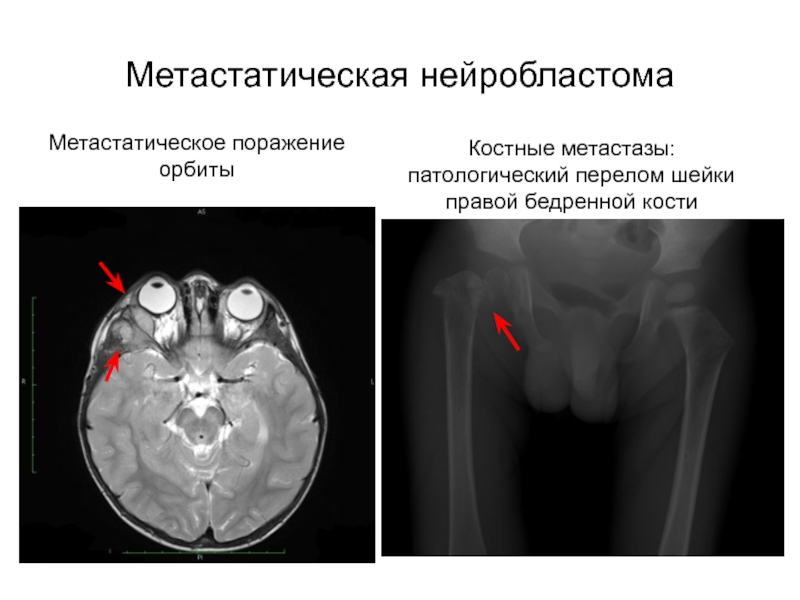
Слайд 29Метастатическая нейробластома
Метастатическое поражение
орбиты
Костные метастазы:
патологический перелом шейки правой бедренной кости
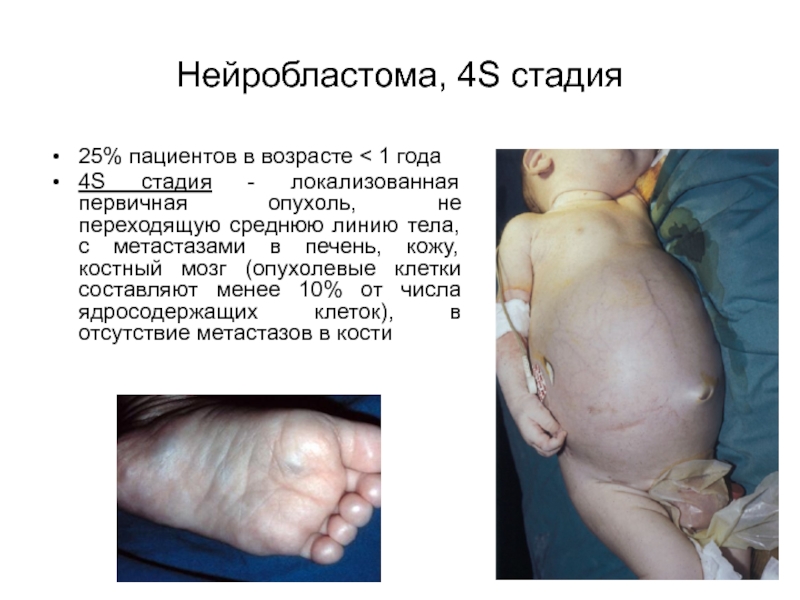
Слайд 3025% пациентов в возрасте < 1 года
4S стадия - локализованная
первичная опухоль, не переходящую среднюю линию тела, с метастазами в
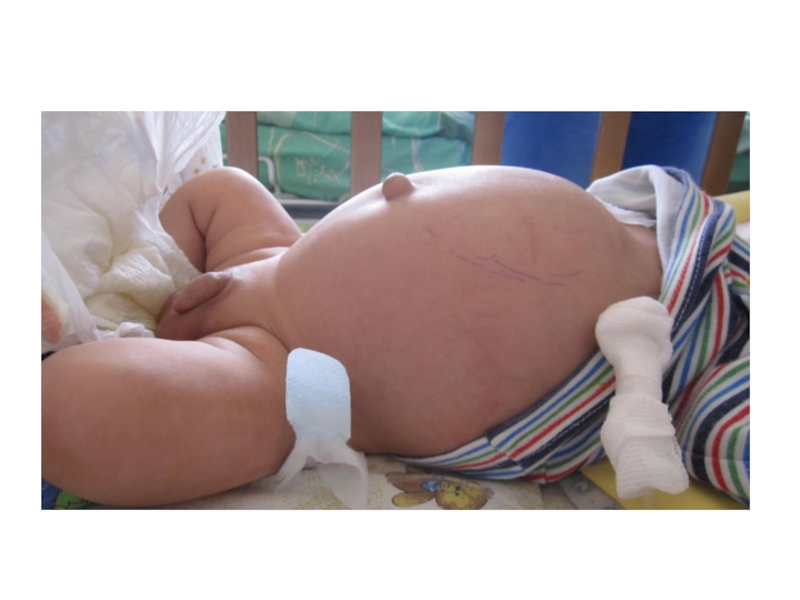
печень, кожу, костный мозг (опухолевые клетки составляют менее 10% от числа ядросодержащих клеток), в отсутствие метастазов в костиНейробластома, 4S стадия
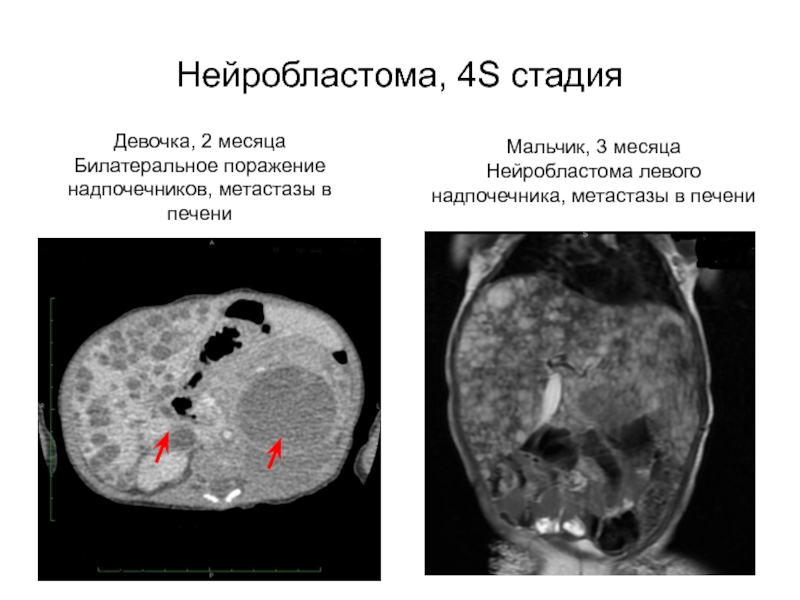
Слайд 32Нейробластома, 4S стадия
Девочка, 2 месяца
Билатеральное поражение надпочечников, метастазы в печени
Мальчик,
3 месяца
Нейробластома левого надпочечника, метастазы в печени
Слайд 33Нейробластома – болезнь «маска»
Хроническая диарея
Секреция ВИП
Синдром опсоклонус-миоклонус
Синдром Кушинга
Артериальная гипертензия
Артериальная гипертензия
Гиперемия
лица
Раздражительность
Потливость
Задержка физического развития
Гидроцефалия
Слепота
Подкожные узелки
Лейкемоидные реакции
Миастения
Необычные клинические проявления
Pizzo P.A. & Poplack
D.G. (eds), Principles and Practice of Pediatric Oncology, 2005Слайд 34Синдром опсоклонус-миоклонус
Опсоклонус
подергивания глазных яблок в виде непроизвольных неритмичных беспорядочных содружественных
(оба глаза вместе) движений, которые напоминают «порхающие» или «танцующие» глаза
усиливается
при фиксации взора, эмоциональных проявлениях, переходе из горизонтального в вертикальное положение. Миоклонии
короткие подергивания отдельных мышц. Миоклонии век - «трепетание» век. Возможны миоклонии бровей, периорбитальной мускулатуры, мышц туловища и конечностей
Атаксия
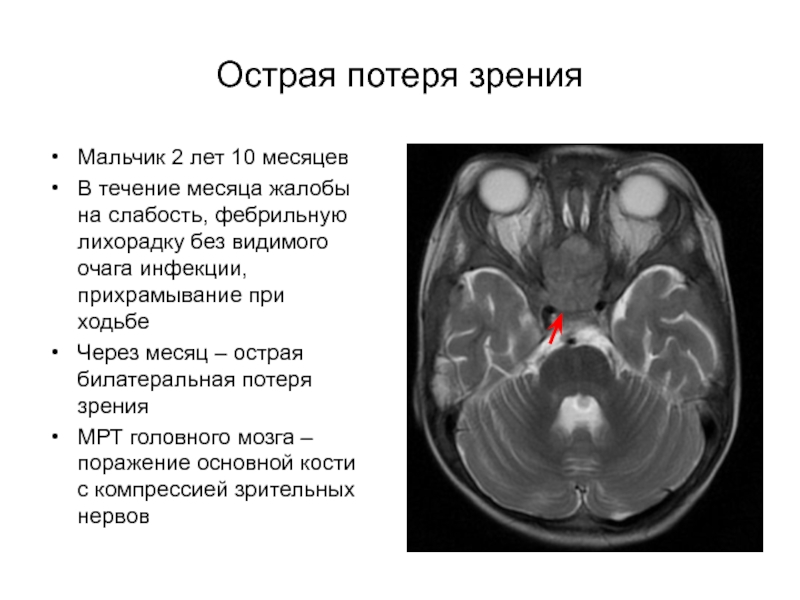
Слайд 35Острая потеря зрения
Мальчик 2 лет 10 месяцев
В течение месяца жалобы
на слабость, фебрильную лихорадку без видимого очага инфекции, прихрамывание при
ходьбеЧерез месяц – острая билатеральная потеря зрения
МРТ головного мозга – поражение основной кости с компрессией зрительных нервов
Слайд 36Критерии постановки диагноза
Гистологическое исследование ткани опухоли
(+/- иммуногистохимия и повышение
уровня катехоламинов и их метаболитов в моче и сыворотке крови)
Выявление
клеток нейробластомы в костном мозге, полученном при костномозговых пункциях и/или трепанобиопсии и повышение уровня катехоламинов и их метаболитов в моче и сыворотке кровиBrodeur GM, Pritchard J, Berthold F, et al. Revisions of the international criteria for neuroblastoma diagnosis, staging, and response to treatment. J Clin Oncol. 1993.
Monclair T, Brodeur GM, Ambros PF, et al. The International Neuroblastoma Risk Group (INRG) staging system: an INRG Task Force report. J Clin Oncol. 2009
Слайд 37Диагностика
Опухолевые маркеры
Лактатдегидрогеназа
Ферритин
Нейрон-специфическая енолаза
Катехоламины и метаболиты катехоламинов
Дофамин, ванилилминдальная кислота, гомованилиновая кислота
в моче и сыворотке крови
Высокоточная жидкостная хроматография
Слайд 38Биохимический анализ крови
Лактатдегидрогеназа
Участвует в реакциях гликолиза (катализирует превращение лактата в
пируват)
Содержится в клетках сердечной мышцы, скелетных мышцах, печени, почках, легких
Повышение
ЛДГ при повреждении тканейНарушения кровотока (ишемия)
Инсульт, инфаркт миокарда
Гемолитическая анемия
Инфекционный мононуклеоз
Заболевания печени (гепатит)
Повреждение мышц
Панкреатит
Злокачественные новообразования
Слайд 39Лактатдегидрогеназа
Высокие значения отражают быстрый оборот клеток и характерны для опухолей
с высоким пролиферативным потенциалом
Лимфомы, в частности лимфома Беркитта
Лейкозы, особенно при
массивной лимфоаденопатии, гепатоспленомегалии и гиперлейкоцитозеДиссеминированные солидные опухоли (метастатическая нейробластома, рабдомиосаркома, саркома Юинга)
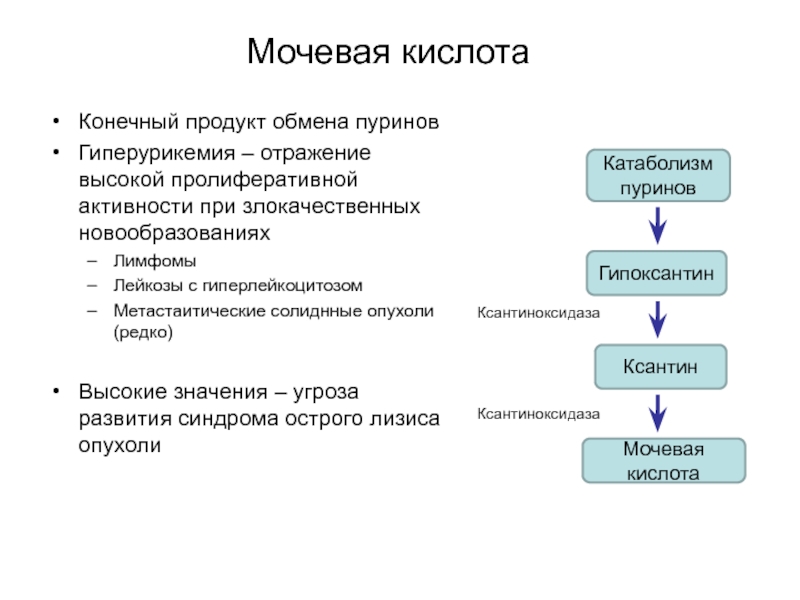
Слайд 40Мочевая кислота
Конечный продукт обмена пуринов
Гиперурикемия – отражение высокой пролиферативной
активности при злокачественных новообразованиях
Лимфомы
Лейкозы с гиперлейкоцитозом
Метастаитические солиднные опухоли (редко)
Высокие
значения – угроза развития синдрома острого лизиса опухолиКатаболизм пуринов
Гипоксантин
Ксантин
Мочевая кислота
Ксантиноксидаза
Ксантиноксидаза
Слайд 41Онкомаркеры
Специфические белки, которые продуцируются клетками злокачественных новообразований
Онкофетальные антигены, белки, экспрессирующиеся
у плода в процессе внутриутробного развития
Диагностика определенных видов злокачественных новообразований
Оценка
эффективности терапии (ответа на терапию)Выявление рецидива заболевания
Слайд 42Нейрон-специфическая энолаза
Энолазы – ферменты, участвующие в гликолизе
3 субъединицы: α, β,
γ
5 изоформ, из низ 3 гомодимера (ткане-специфические)
αα, ββ – расположены
в различных тканх и мышцах,γγ или Нейрон-специфическая энолаза, синоном энолаза 2
Период полураспада – 24 часа
Слайд 43Нейрон-специфическая энолаза
Повышение НСЭ отмечается при следующих видах опухолей:
Нейроэндокринные опухоли
Нейробластома,
Феохромоцитома,
Медуллярный рак щитовидной железы,
Карциноид
Описано повышение при саркоме Юинга, дисгерминоме,
нефробластоме (редко)Слайд 44Нейрон-специфическая энолаза
Роль при нейробластоме:
Диагностика нейробластомы: чувствительный, но не специфичный метод,
Высокие уровни коррелируют с распространенностью процесса и прогнозом
Оценка в динамике
позволяет мониторировать ответ на терапиюРаннее выявление рецидива заболевания в случае повторного повышения
Слайд 45Дифференциальный диагноз
Возможные причины повышения:
Гемолиз (эритроциты содержат НСЭ)
Гемолитическая анемия
Нейродегенеративные изменения
Терапия ингибиторами
протонной помпы
Печеночная недостаточность
Терминальная фаза почечной недостаточности
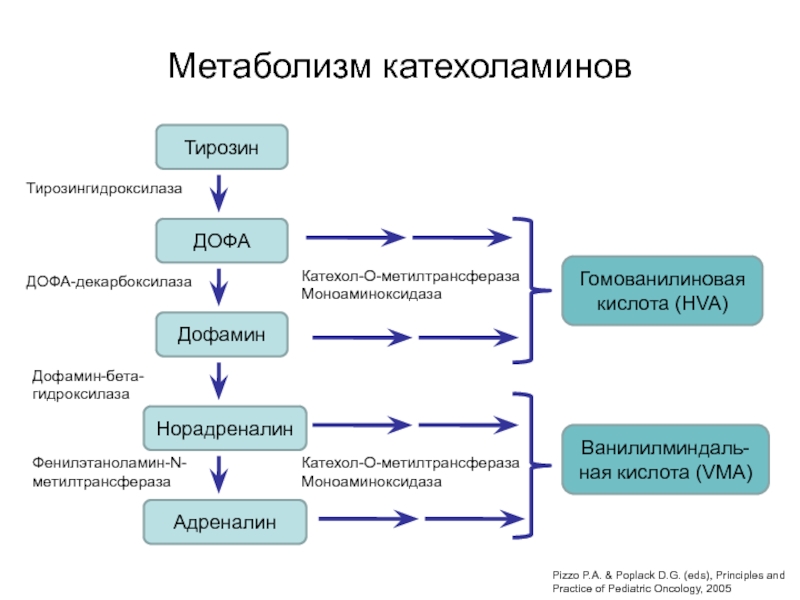
Слайд 46Метаболизм катехоламинов
Тирозин
ДОФА
Дофамин
Норадреналин
Адреналин
Тирозингидроксилаза
ДОФА-декарбоксилаза
Дофамин-бета-
гидроксилаза
Фенилэтаноламин-N-метилтрансфераза
Гомованилиновая кислота (HVA)
Катехол-О-метилтрансфераза
Моноаминоксидаза
Катехол-О-метилтрансфераза
Моноаминоксидаза
Ванилилминдаль-ная кислота (VMA)
Pizzo P.A. & Poplack
D.G. (eds), Principles and Practice of Pediatric Oncology, 2005
Слайд 47Метаболиты катехоламинов при диагностике нейрогенных опухолей
Диагностическими считаются гомованилиновая кислота (HVA),
ванилилминдальная кислота (VMA) и дофамин
Стандарт определения: высокоточная жидкостная хроматография
Использовались при
массовом скрининге нейробластомыПовышение отмечается в 90% случаев
Высокое значение соотношения HVA/VMA коррелирует с плохим прогнозом
Роль в диагностике рецидива ограничена (чувствительность 55%)
Слайд 48Визуализация
УЗИ
область шеи, органы брюшной полости и забрюшинное пространство,
печень, у детей первого года жизни – головной мозг
Рентгенография
органов
грудной клетки костей скелета (при подозрении на патологический перелом)
при единичном сомнительном очаге при проведении сцинтиграфии с 123I-MIBG
КТ/МРТ вовлеченной анатомической области
МРТ спинного мозга при паравертебральной локализации опухоли (исключение интрафораминального и итраспинального распространения)
МРТ головного мозга (4 стадия/ неврологическая симптоматика/поражение костей черепа при MIBG)
Слайд 49Визуализация
Сцинтиграфия с метайодбензилгуанидином (123I-MIBG)
Однофотонная
эмиссионная компьютерная томография (Single photon emission computer tomography – SPECT)
Остеосцинтиграфия
с 99mTcПациенты с 4 стадией и накоплением MIBG в костях скелета
Все больные с инициально негативными результатами сцинтиграфии с 123I-MIBG
Сцинтиграфия с 111In-октреотидом
Все больные с инициально негативными результатами сцинтиграфии с 123I-MIBG
Слайд 50
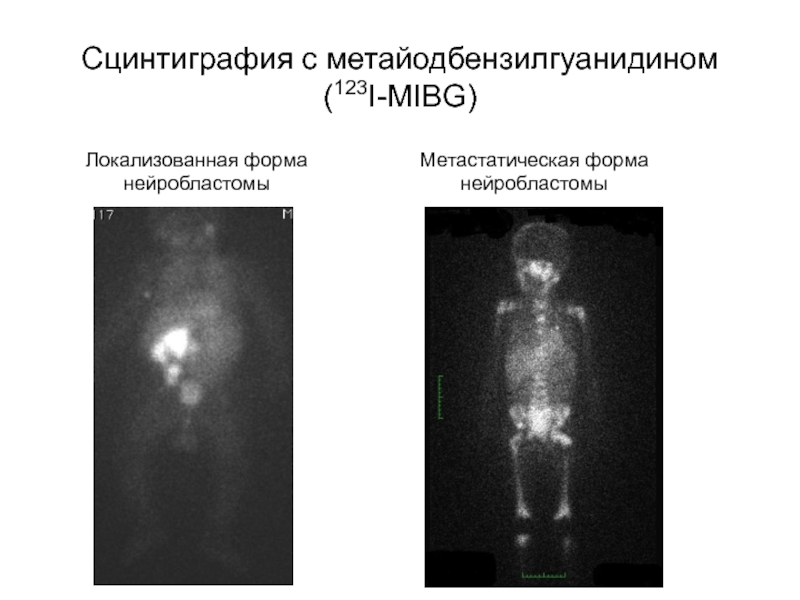
Сцинтиграфия с метайодбензилгуанидином (123I-MIBG)
Локализованная форма нейробластомы
Метастатическая форма нейробластомы
Слайд 51Оценка поражения костного мозга
Забор материала из 4 точек
Костномозговая пункция из
4-х точек
или
Костномозговая пункция 2 точки + трепанобиопсия 2 точки
Цитологическое/гистологическое исследование
Минимум
10 стекол на одну точкуРазличная толщина мазков
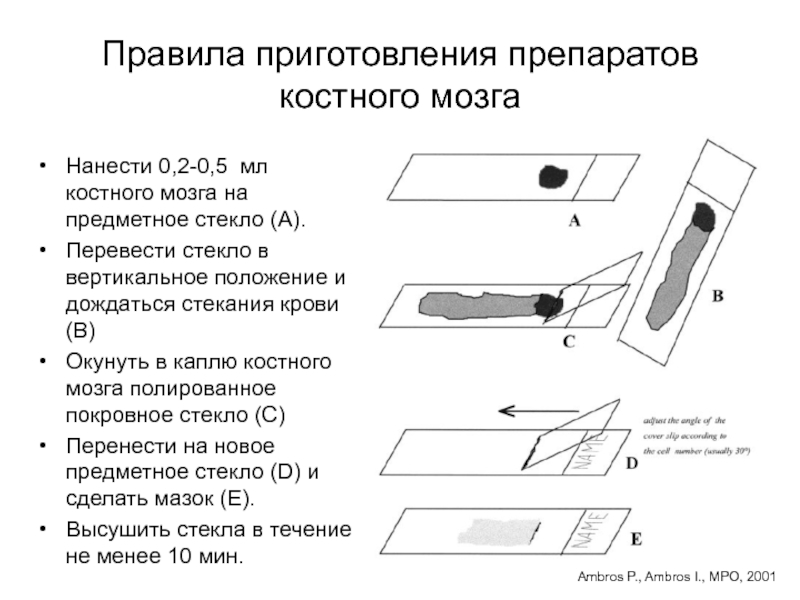
Слайд 52Правила приготовления препаратов костного мозга
Ambros P., Ambros I., MPO, 2001
Нанести
0,2-0,5 мл костного мозга на предметное стекло (A).
Перевести стекло в
вертикальное положение и дождаться стекания крови (B)Окунуть в каплю костного мозга полированное покровное стекло (С)
Перенести на новое предметное стекло (D) и сделать мазок (E).
Высушить стекла в течение не менее 10 мин.
Слайд 53Верификация диагноза
Получение субстрата опухоли является основой в детской онкологии!
Но
необходимо критически оценивать методы, использованные для постановки диагноза
Стандарт верификации диагноза
– гистологическое исследованиеАктивное взаимодействие патолога, хирурга и детского онколога
Слайд 54Верификация диагноза
Световая микроскопия
Иммуногистохимия
Использование специальных красителей
Цитогенетика
Молекулярная генетика
Обратная полимеразная цепная реакция
Флуоресцентная
гибридизация in situ
Сравнительная геномная гибридизация
Секвенирование ДНК
Электронная микроскопия
Слайд 55Роль патолога
Установление диагноза
Определение полноты резекции (радикальности операции)
Послеоперационное стадирование
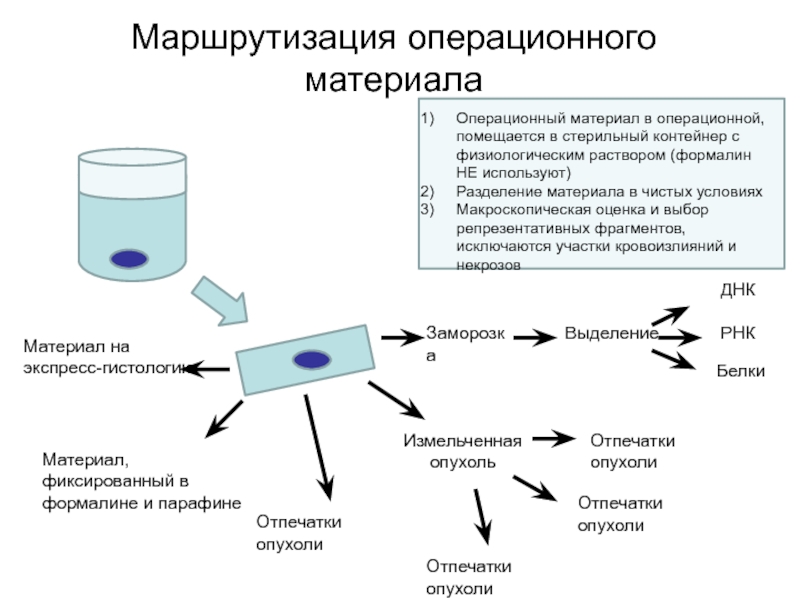
Слайд 56Маршрутизация операционного материала
Материал на экспресс-гистологию
Материал, фиксированный в формалине и парафине
Заморозка
Выделение
ДНК
РНК
Белки
Отпечатки опухоли
Отпечатки опухоли
Отпечатки опухоли
Отпечатки
опухолиИзмельченная опухоль
Операционный материал в операционной, помещается в стерильный контейнер с физиологическим раствором (формалин НЕ используют)
Разделение материала в чистых условиях
Макроскопическая оценка и выбор репрезентативных фрагментов, исключаются участки кровоизлияний и некрозов
Слайд 57Гистологическое исследование
2 макроскопически различных участка опухоли размерами 1х1х1 см
Каждый фрагмент
делится на 4 части
Фрагмент 1 – приготовление 10 отпечатков +
фиксация в формалине для гистологического исследованияФрагменты 2,3,4 –
заморозка
Слайд 58Дифференциальная диагностика мелкокруглоклеточных опухолей детского возраста
Нейробластома
Опухоли семейства саркомы Юинга
Рабдомиосаркома
Эмбриональная
Альвеолярная
Недифференцированная саркома
Лимфомы
Лимфома
Беркитта
Светлоклеточная саркома мягких тканей
Десмопластическая мелкокруглоклеточная опухоль
Мелкокруглоклеточный вариант остеосаркомы
Экстраренальная монофазная нефробластома
Экстраренальная
рабдоидная опухольPizzo P.A. & Poplack D.G. (eds), Principles and Practice of Pediatric Oncology, 2005
Слайд 60Дифференциальная диагностика мелкокруглоклеточных опухолей детского возраста
Иммуногистохимия
Molecular Genetics and Pathology of
Childhood Cancer, Oxford, 2003
Слайд 61Варианты клинического течения
Регрессия
Созревание
Прогрессия
Предикторы клинического течения заболевания!
Слайд 62Генетические маркеры
Амплификация гена MYCN
FISH
Southern Blot
Статус 1р (del1p, imb1p)
FISH
ПЦР
Использование 2-х различных
методик, предпочтительно в двух независимых лабораториях
Определение клеточности субстрата (ткань опухоли,
костный мозг)>60% для ПЦР и Southern Blot
Слайд 63 Флюоресцентная гибридизация in situ (FISH)
Амплификация онкогена MYCN (2р24.3)
Фото
любезно предоставлены Ольшанской Ю.В.
Аберрации локуса 1р
Слайд 66Прогностические факторы
Возраст
Стадия
Гистологический тип опухоли (International Neuroblastoma Pathology Classification)
Молекулярно-генетические маркеры
Статус гена
MYCN
Статус локуса 1р
Статус локуса 11q
Плоидность (ДНК индекс)
Слайд 69Группы риска
Группа низкого риска - 50%
Группа промежуточного риска
- 10%
Группа высокого риска - 40%
Park J., Pediatr Clin
North Am, 2008Слайд 70Оптимизация терапия в зависимости от группы риска
Группа низкого риска
Сохранение хороших
результатов лечения
Уменьшение интенсивности терапии
Уменьшения числа пациентов, требующих проведения химиотерапии
Выделение группы
пациентов, которым показано только наблюдениеУменьшение частоты отдаленных последствий терапии
Группа высокого риска
Улучшение результатов терапии
Воздействие на минимальную остаточную болезнь
Клинические и лабораторные предикторы плохого прогноза
Выделение группы «очень высокого» риска
Поиск мишеней для таргетной терапии
Слайд 71Группа низкого риска (наблюдения)
СТАДИЯ 1
Возраст 0-21 год,
отсутствие амплификации гена MYCNСТАДИЯ 2 Возраст 0-21 год,
отсутствие амплификации гена MYCN,
отсутствие аберраций 1р (del1p, imb1p)
СТАДИЯ 3 Возраст 0-2 года,
отсутствие амплификации гена MYCN,
отсутствие аберраций 1р (del1p, imb1p)
СТАДИЯ 4S Возраст < 1 года,
отсутствие амплификации гена MYCN
Слайд 72Группа наблюдения
Наблюдение
Операция
До 4-х курсов терапии
Операция
Продолженный рост или наличие жизнеугрожающих симптомов
Завершение
терапии
Слайд 73Жизнеугрожающие симптомы
- Симптомы, которые сохраняются после проведения
хирургического лечения
Ухудшение общего состояния
Затруднение кормления и снижение массы тела
Дыхательная
недостаточностьСердечно-сосудистая недостаточность (гипотензия/гипертензия)
Печеночная недостаточность
Почечная недостаточность
Симптомы компрессии спинного мозга, подтвержденные МРТ
Патологические изменения со стороны других систем
Слайд 74Пренатальная диагностика
Нейробластома надпочечника
58% от всех пренатально диагностированных образований надпочечника
Структура кистозная/солидная
Преимущественно
локализованная опухоль, могут быть метастазы в печень, подкожные узелки
Часто спонтанная
регрессияДифференциальный диагноз с кровоизлиянием в надпочечник, внутрибрюшной экстралобарной секвестрацией
Слайд 75Дифференциальный диагноз
супраренального образования
Нейробластома
Кровоизлияние в надпочечник (1,9 на 1000)
Поддиафрагмальная экстралобарная
легочная секвестрация
Кишечная дупликационная киста
Бронхогенная киста
Дисплазия почек
Мезобластическая нефрома
Кистозная форма нефробластомы
Слайд 78Отказ от хирургического лечения
Пилотное исследование COG
Образование надпочечника выявленное по УЗИ
Солидное
объемом < 16 см куб
Кистозно-солидное < 65 см куб (кистозный
компонент не менее 25%)Отсутствие данных за распространение вне надпочечника (КТ/МРТ, миелограмма, сцинтиграфия с MIBG)
Выявление опухоли надпочечника в возрасте < 6 месяцев
Слайд 79Группа промежуточного риска
СТАДИЯ 2/3 Возраст
0-21 год,
отсутствие амплификации гена MYCN, Аберрации 1р (del1p, imb1p)
СТАДИЯ 3 Возраст ≥2-21,
отсутствие амплификации гена MYCN,
СТАДИЯ 4 Возраст < 1 года,
отсутствие амплификации гена MYCN
Слайд 80Группа промежуточного риска
Индукционная химиотерапии
Хирургический этап (после 4 или 6 курса)
Лучевая
терапия (по показаниям)
+/- поддерживающая терапия
терапия 13-цис-ретиноевой кислотой
Операция
+/-
ЛТ
Индукционная терапия
Терапия 13-цис-ретиноевой кислотой
Поддерживаю-щая
терапияСлайд 81Группа высокого риска
СТАДИЯ 4
Возраст ≥ 1 – 21 годаИЛИ
Амплификации гена MYCN не зависимо от стадии заболевания и возраста (0-21 года)
Слайд 82Терапия пациентов группы высокого риска
Операция
Аферез
АутоТГСК
+/-
ЛТ
Индукционная терапия
Терапия 13-цис-ретиноевой кислотой
20% рефрактерное течение
3%
смерть от токсичности
35% рецидивы
Park J. Personal communication, 2012
Слайд 83Группа высокого риска
6 курсов индукционной химиотерапии
Хирургический этап (после 4
или 6 курса)
Ауто-ТГСК
Лучевая терапия (по показаниям)
9 курсов терапии 13-цис-ретиноевой кислотой
Операция
Аферез
АутоТГСК
+/-
ЛТ
Индукционная
терапияТерапия 13-цис-ретиноевой кислотой
Слайд 86Хирургическое лечение
Цель – макроскопически полное удаление опухоли
Инициальная операция
Инициальное полное
удаление опухоли только при возможности проведения резекции и низком риске
хирургических осложненийВо всех остальных ситуациях – биопсия
Second-look операция после 4 или 6 курсов терапии
Не требуется проведение микроскопически полного удаления опухоли
Допустима микроскопически и даже макроскопически остаточная опухоль
Операция планируется до лучевой терапии
Избегать нефрэктомии, травмирования крупных сосудов
Слайд 88Лучевая терапия
Показания:
Пациенты группы промежуточного и высокого риска с активной остаточной
опухолью после индукционной полихимиотерапии (6 курсов) и хирургического лечения
MIBG-позитивные опухоли
(инициально MIBG-позитивные опухоли)Октреотид-позитивные опухоли (инициально MIBG-негативные опухоли)
Контрастно-позитивные опухоли при поведении МРТ (инициально MIBG-негативные опухоли)
Объем облучения: остаточная опухоль + 1-2 см
Доза 36-40 Гр