Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА (ОРЛ)
Содержание
- 1. ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА (ОРЛ)
- 2. Острая ревматическая лихорадкаэто системное токсико-иммунологическое воспалительное заболевание
- 3. Этиология и патогенез ОРЛ Этиологическая роль β-гемолитического стрептококка
- 4. КлиникаЧерез 2-3 недели после перенесенной стрептококковой инфекции
- 5. МиокардитУхудшение общего состояния, расстройство сна, снижение аппетита,
- 6. ЭндокардитРевматический процесс в эндокарде почти всегда локализуется
- 7. ПерикардитПри фибринозном (сухом) перикардитепоявляются боли в области
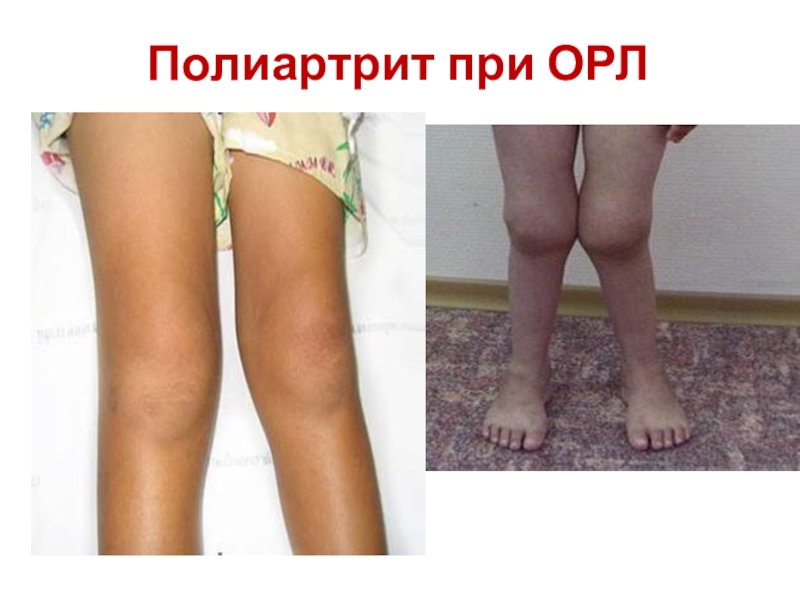
- 8. Ревматический полиартритЧаще поражаются средние суставы (коленные, голеностопные,
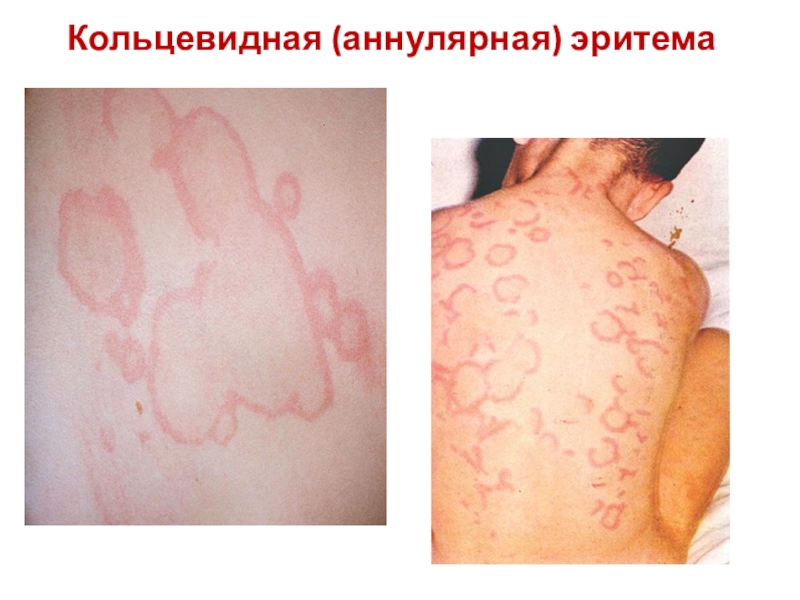
- 9. Аннулярная эритемаПроявляется в виде розовых кольцевидных элементов,
- 10. Ревматически узелкиВ настоящее время встречаются редко, могут
- 11. Полиартрит при ОРЛ
- 12. Полиартрит при ОРЛ
- 13. Кольцевидная (аннулярная) эритема
- 14. Подкожные ревматические узелки
- 15. Малая хорея Начало постепенное, эмоциональная неустойчивость(раздражительность, плаксивость),
- 16. Малая хорея Изменяется поведение ребенка, появляются гримасничанье,
- 17. Ревматическая хорея (малая хорея, хорея Сиденгама)
- 18. Фазы течения ОРЛ Активная - все проявления
- 19. Диагностические признаки активного ревматизма Критерии Киселя-Джонсона- Нестерова
- 20. Степени активности процесса III степень - симптомы
- 21. Течение активной фазы острое (до 2 мес.)
- 22. ДиагностикаОАК: лейкоцитоз со сдвигом формулы влево, повышенная
- 23. Постельный на 2-3 недели и более
- 24. Рациональное, полноценное, витаминизированное, легкоусвояемое, высококалорийное.Стол №10 (по
- 25. Медикаментозная терапия Направлена на подавление воспалительного процесса в
- 26. Учитывая стрептококковую этиологию острой ревматической лихорадки, назначается
- 27. Первичная профилактика направленана предупреждение возникновения ревматизма, вторичная - на предупреждение прогрессирования заболевания и возникновения рецидивов заболевания.Профилактика
- 28. Домашнее задание.Тульчинская В.Д. «Сестринский уход в педиатрии» стр. 94-100Конспект лекции
- 29. Скачать презентанцию
Острая ревматическая лихорадкаэто системное токсико-иммунологическое воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в связи с острой инфекцией β-гемолитического стрептококка группы А, у предрасположенных лиц, главным образом
Слайды и текст этой презентации
Слайд 2Острая ревматическая лихорадка
это системное токсико-иммунологическое воспалительное заболевание соединительной ткани с
Слайд 3 Этиология и патогенез ОРЛ
Этиологическая роль β-гемолитического стрептококка группы А (БГСГА)
в развитии острой ревматической лихорадки доказана.
Прослеживается четкая связь между
инфекцией верхних дыхательных путей, вызванных этим возбудителем, и последующим развитием острого ревматизма. БГСГА обладает множеством факторов вирулентности, выделяемых этим возбудителем.
«Орган - мишень» - соединительная ткань , поэтому клинические проявления заболевания полиморфны.
Слайд 4Клиника
Через 2-3 недели после перенесенной стрептококковой инфекции
Подъем температуры, симптомы
интоксикации, одышка, тахикардия,
бледность кожных покровов, глухость
сердечных тонов, что указывает на
развитие ревмокардита (поражение сердца).Слайд 5Миокардит
Ухудшение общего состояния, расстройство сна, снижение аппетита, повышенная утомляемость, головная
боль, неприятные ощущения и боли в области сердца, одышка, субфебрильная
температура, бледность. Снижение АД. Границы сердца расширены.Слайд 6Эндокардит
Ревматический процесс в эндокарде почти всегда локализуется в области клапанов.
Чаще поражается митральный, реже аортальный клапан.
Начинается обычно с повышения
температуры до 38-39°С, ухудшения состояния, появления бледности, потливости, болей в области сердца.Слайд 7Перикардит
При фибринозном (сухом) перикардите
появляются боли в области сердца, одышка,
выслушивается шум
трения перикарда.
Экссудативный - выраженная бледность, цианоз губ, набухание шейных вен,
нарастание одышки. Вынужденное положение сидя. Ps частый, слабого наполнения. АД снижено. Границы сердца расширены, тоны сердца глухие. Развивается ССН.Слайд 8Ревматический полиартрит
Чаще поражаются средние суставы (коленные, голеностопные, локтевые и лучезапястные).
Летучесть
болей, симметричность и множественность поражения суставов. Суставы опухают, резко болезненны,
кожа над ними гиперемирована, горячая на ощупь.Клинические проявления сохраняются в
течение 2-3 недель, а при лечении несколько дней. Деформаций суставов не остается.
Слайд 9Аннулярная эритема
Проявляется в виде розовых кольцевидных элементов, не возвышающихся над
поверхностью кожи и образующих кружевной рисунок. В течение дня может
несколько раз исчезать и вновь появляться.Слайд 10Ревматически узелки
В настоящее время встречаются редко, могут быть различной величины,
болезненны, плотные на ощупь, неподвижные, кожа над ними не изменена,
локализуются в области крупных суставов, исчезают медленно, следов не оставляют.Слайд 15Малая хорея
Начало постепенное, эмоциональная неустойчивость
(раздражительность, плаксивость), общая слабость,
двигательное беспокойство.
Типичная клиническая
картина хореи развивается через 2-3 недели после начала заболевания:
1)
гиперкинезы (непроизвольные порывистые движения различных мышечных групп, усиливающиесяпри эмоциях, воздействии внешних раздражителей и
исчезающие во сне );
2 ) гипотония мышц;
3) нарушения координации движений;
4 ) нарушения эмоциональной сферы.
Слайд 16Малая хорея
Изменяется поведение ребенка, появляются гримасничанье, неряшливость, меняется почерк.
Движения
неритмичные, разбросаны по всему телу, совершаются в быстром темпе. При
выраженныхгиперкинезах мышц гортани нарушается глотание и речь.
Умеренное поражение сердца, нормальная температура тела, незначительные изменения лабораторных показателей.
Длительность - 2-3 месяца (реже 6-12 месяцев).
Характерно появление рецидивов.
К 17- 18 годам почти всегда исчезает.
Слайд 18Фазы течения ОРЛ
Активная - все проявления текущего процесса по
данным клинического и лабораторно-инструментального обследования.
Неактивная - включает остаточные явления
(порок сердца, миокардиосклероз и др. ) при отсутствии показателей активности.Слайд 19Диагностические признаки активного ревматизма
Критерии Киселя-Джонсона- Нестерова
Основные:
кардит, полиартрит, хорея,
ревматические узелки, аннулярная эритема
Дополнительные:
лихорадка, артралгия, лабораторные изменения, изменения ЭКГ, эффективность
антиревматического леченияСлайд 20Степени активности процесса
III степень - симптомы ярко выражены, высокая
температура, на ЭКГ четкие признаки кардита, резко изменены лабораторные показатели.
II степень – умеренно выраженные клинические, лабораторные и другиепризнаки заболевания. Лихорадка может отсутствовать.
I степень - клинические, лабораторные
и инструментальные признаки ревматизма слабо выражены.
Слайд 21Течение активной фазы
острое (до 2 мес.)
подострое (до
3-4 мес.)
затяжное (до 5 мес.)
рецидивирующее (1 год и более)
латентное (клинически
бессимптомное)Слайд 22Диагностика
ОАК: лейкоцитоз со сдвигом формулы влево, повышенная СОЭ, возможна эозинофилия.
Б/х:
диспротеинемия, С-реактивный белок, повышенное содержание фибриногена, нарастание титров противострептококковых антител.
Слайд 23 Постельный на 2-3 недели и более в зависимости от
тяжести кардита и особенностей течения.
Полупостельный – после ликвидации признаков кардита.
Тренирующий.
Особенности режима при ревматизме
Слайд 24Рациональное, полноценное, витаминизированное, легкоусвояемое, высококалорийное.
Стол №10 (по Певзнеру) – ограничение
или уменьшение количества поваренной соли, приема жидкости, дополнительное назначение продуктов,
богатых калием (печеный картофель, изюм, курага, чернослив).Особенности питания при ревматизме
Слайд 25Медикаментозная терапия
Направлена на подавление воспалительного процесса в организме и ликвидацию
стрептококковой инфекции.
С противовоспалительной целью при ОРЛ используются:
глюкокортикостероиды (ГКС) и нестероидные
противовоспалительные препараты (НПВП). Характер, длительность, выбор средств противовоспалительной терапии зависят от состояния ребенка, степени активности и глубины иммунного воспаления.
Слайд 26
Учитывая стрептококковую этиологию острой ревматической лихорадки, назначается курс антибактериальной терапии
в течение 10-14 дней.
Чаще всего используются полусинтетические пенициллины (ампициллин,
ампиокс, карбенициллин, амоксициллин, аугментин). Затем больной переводится на лечение бициллином-5, который назначается 1 раз в месяц.