Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острый лимфолейкоз
Содержание
- 1. Острый лимфолейкоз
- 2. ОЛЛОЛЛ - самая распространенная опухоль кроветворной системы
- 3. ОЛЛОЛЛ - представляет собой гемобластоз, характеризующийся неконтролируемой
- 4. ОЛЛнедель до постановки диагноза. Первые симптомы неспецифические,
- 5. ОЛЛлейкозом обычно бывают более старшего возраста, у
- 6. ОЛЛОднако дебют заболевания может быть острым и
- 7. ОЛЛИногда единственной жалобой больного являются боли в
- 8. ОЛЛПетехиальные высыпания, синяки - петехиально-пятнистый тип кровоточивости, обусловленный тромбоцитопенией;повышение температуры тела;лимфаденопатия;гепатоспленомегалия;
- 9. ОЛЛБолезненность костей.Вовлечение кожи при ОЛЛ отмечается редко
- 10. ОЛЛслучаев; тромбоцитопения менее 50 х 10 9/л
- 11. ОЛЛГиперклеточный костный мозг, тотальная бластная метаплазия, угнетение
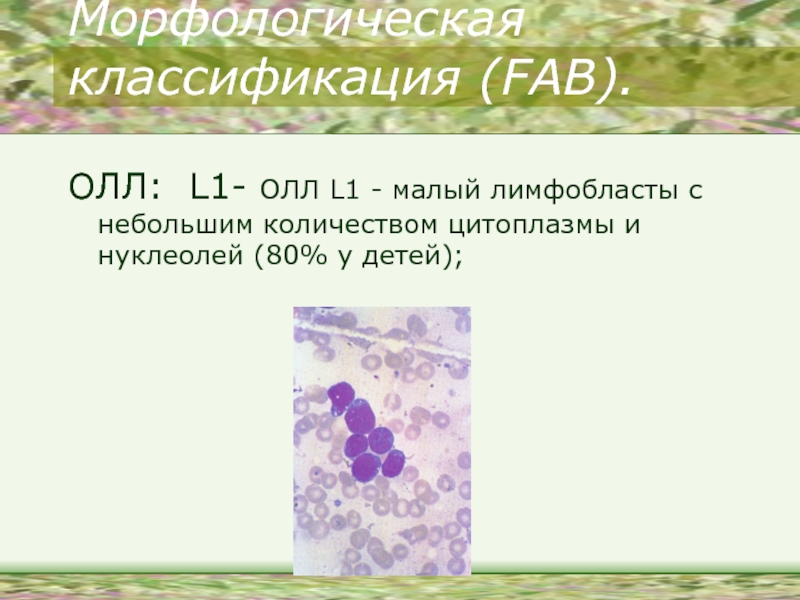
- 12. Морфологическая классификация (FAB). ОЛЛ: L1- ОЛЛ L1
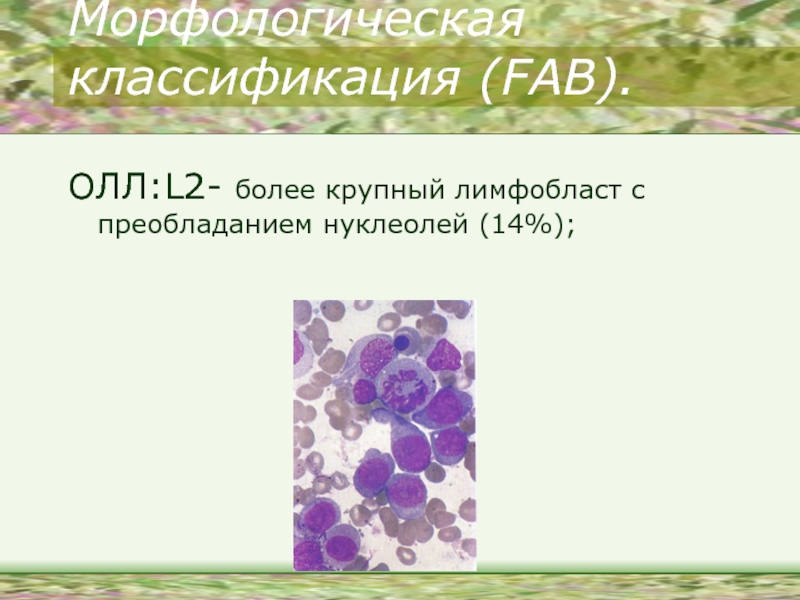
- 13. Морфологическая классификация (FAB). ОЛЛ:L2- более крупный лимфобласт с преобладанием нуклеолей (14%);
- 14. Морфологическая классификация (FAB). ОЛЛ:L3 - лимфобласты с базофильной цитоплазмой (1%).
- 15. ОЛЛЦитохимическая характеристика лимфобластов специфична. ШИК-реакция на полисахариды
- 16. ОЛЛлимфобласт от сильно недифференцированного миелобласта, отрицательна. В
- 17. ОЛЛопределяется увеличение средостения за счет вилочковой железы,
- 18. ОЛЛИммунологическая классификация ОЛЛ:ранний пре-В - 54%пре -
- 19. ОЛЛЦитогенетика:гиподиплоидный набор (менее 46 хромосом) - 7%;псевдодиплоидный
- 20. ОЛЛДифференциальная диагностика ОЛЛ:1. НХЛ с лейкемизацией (до
- 21. ОЛЛПрогностические факторы:1. Число лейкоцитов момент постановки диагноза.2.
- 22. ОЛЛтерапию, определенными хромосомными абберациями. У больных в
- 23. ОЛЛ4. Время достижения эффекта химиотерапии.5. Благоприятный прогноз
- 24. ОЛЛ7. Транслокация (9;22) выявляется у 5-10% детей
- 25. ОЛЛПоложения ПХТ ОЛЛ:1) терапия всегда плэтапная (индукция,
- 26. ОЛЛВсегда должна быть строго рассчитана на площадь
- 27. Скачать презентанцию
ОЛЛОЛЛ - самая распространенная опухоль кроветворной системы у детей и составляет 30% злокачественных опухолей детского возраста. Пик заболеваемости ОЛЛ приходится на возраст 3-4 года, затем частота его снижается. Второй подъем отмечается
Слайды и текст этой презентации
Слайд 3ОЛЛ
ОЛЛ - представляет собой гемобластоз, характеризующийся неконтролируемой пролиферацией злокачественных лимфоидных
клеток - предшественников незрелых лимфоцитов.
Клиническая симптоматика у детей достаточно
постоянна. Приблизительно у 2/3 из них она появляется менее чем за 6Слайд 4ОЛЛ
недель до постановки диагноза. Первые симптомы неспецифические, в анамнезе могут
быть указания на респираторные заболевания. При осмотре бледность, геморрагический синдром,
у 25% больных - лихорадочное состояние, лимфаденопатия, спленомегалия, гепатомегалия. Дети с Т-клеточнымСлайд 5ОЛЛ
лейкозом обычно бывают более старшего возраста, у них выявляют медиастинальные
массы в отличие от детей с пре-В клеточным лейкозом.
Слайд 6ОЛЛ
Однако дебют заболевания может быть острым и бурным. К наиболее
частым симптомам относят - слабость, сонливость, оссалгии и артралгии. Инфекционные
осложнения встречаются не часто, как правило при абсолютном количестве нейтрофилов 0,2 х 10 9/л.Слайд 7ОЛЛ
Иногда единственной жалобой больного являются боли в костях и позвоночнике
при отсутствии лимфаденопатии, органомегалии.
Клинический осмотр выявляет: бледность кожных покровов
(анемический синдром);Слайд 8ОЛЛ
Петехиальные высыпания, синяки - петехиально-пятнистый тип кровоточивости, обусловленный тромбоцитопенией;
повышение температуры
тела;
лимфаденопатия;
гепатоспленомегалия;
Слайд 9ОЛЛ
Болезненность костей.
Вовлечение кожи при ОЛЛ отмечается редко и, если диагностируется,
то ассоциируется с пре-В-иммунофеноти-пом.
В гемограмме: лейкоцитоз свыше 10 х 10
9/л отмечается в 60% случаев; гиперлейкоцитоз 100 х 10 9/л - в 10%Слайд 10ОЛЛ
случаев; тромбоцитопения менее 50 х 10 9/л - в 60%
случаев.
В большинстве случаев гиперлейкоцитоз свыше 50 х 10 9/л
сочетается с лимфаденопатией, гепатоспленомегалией и чаще всего с Т-иммунофенотипом. В костномозговой пункции определяется
Слайд 11ОЛЛ
Гиперклеточный костный мозг, тотальная бластная метаплазия, угнетение миелоидного и эритроидного
ростков кроветворения, снижение количества магакариоцитов или их отсутствие.
Слайд 12Морфологическая классификация (FAB).
ОЛЛ: L1- ОЛЛ L1 - малый лимфобласты с
небольшим количеством цитоплазмы и нуклеолей (80% у детей);
Слайд 13Морфологическая классификация (FAB).
ОЛЛ:L2- более крупный лимфобласт с преобладанием нуклеолей (14%);
Слайд 15ОЛЛ
Цитохимическая характеристика лимфобластов специфична. ШИК-реакция на полисахариды положительна, в 30-60%
клеток она выявляет крупные гранулы, располагающиеся венчиком по периферии цитоплазмы.
Реакция на миелопероксидазу и черный судан, которые позволяют отличитьСлайд 16ОЛЛ
лимфобласт от сильно недифференцированного миелобласта, отрицательна.
В биохимическом исследовании высокий
уровень ЛДГ, гиперурикемия, гиперфосфатемия, гиперкальциемия.
При рентгенологическом исследовании органов грудной клетки
к 5-10% больных Слайд 17ОЛЛ
определяется увеличение средостения за счет вилочковой железы, либо внутригрудных лимфатических
узлов.
При УЗИ - увеличение л\у абдоминальных, забрюшинных.
При выполнении ЛП
- у 3-5% больных в ликворе определяются бластные клетки. Слайд 18ОЛЛ
Иммунологическая классификация ОЛЛ:
ранний пре-В - 54%
пре - В - 25%
транзиторный
пре-В - 4%
В -клеточный зрелый - 2%
Т-клеточные - 15%
Слайд 19ОЛЛ
Цитогенетика:
гиподиплоидный набор (менее 46 хромосом) - 7%;
псевдодиплоидный - 40%;
гипердиплоидный 47
- 50 хромосом - 13%;
гипердиплоидный более 50 хромосом - 29%;
Слайд 20ОЛЛ
Дифференциальная диагностика ОЛЛ:
1. НХЛ с лейкемизацией (до 25% - НХЛ,
свыше 25% - ОЛЛ).
2. Нейробластома с поражением костного мозга.
3. Другие
солидные опухоли с поражением костного мозга.4. Инфекционный мононуклеоз.
Слайд 21ОЛЛ
Прогностические факторы:
1. Число лейкоцитов момент постановки диагноза.
2. Возраст пациента в
момент постановки диагноза: у детей моложе 1 года прогноз исключительно
плохой, что связано с гиперлейкоцитозом, большими экстрамедул-лярными очагами лейкемического роста, нейролейкемией, медленным ответом наСлайд 22ОЛЛ
терапию, определенными хромосомными абберациями. У больных в возрасте 10-20 лет
вероятность благоприятного исхода ниже, чем у детей моложе 10 лет,
но значительно выше, чем у пациентов старше 20 лет.3. ЛДГ в момент постановки диагноза: свыше 1000 Ед/л - прогноз крайне неблагоприятный.
Слайд 23ОЛЛ
4. Время достижения эффекта химиотерапии.
5. Благоприятный прогноз имеют дети с
ранним пре-В лейкозом, неблагоприятный - Т-клеточные варианты.
6. Благоприятный прогноз
- гипердиплоидный набор хромосомСлайд 24ОЛЛ
7. Транслокация (9;22) выявляется у 5-10% детей и транслокация (4;11)
- у 2% детей - являются крайне неблагоприят-ными. Цитогенетические маркеры
ОЛЛ позволяют осуществлять мониторинг минимальной резидуальной болезни, а также выбирать адекватную терапевтическую тактику.Слайд 25ОЛЛ
Положения ПХТ ОЛЛ:
1) терапия всегда плэтапная (индукция, консолидация и поддерживающее
лечение) и длительное лечение (за исключением случаев В-зрелых ОЛЛ) -
2-3 год;2) базисным препаратом является преднизолон или дексаметазон (доза их
Слайд 26ОЛЛ
Всегда должна быть строго рассчитана на площадь поверхности тела), но
лечение многокомпонентное, с чередованием различных по механизму действия препаратов (от
3 до 8);3) обязательно включение в программу терапии ОЛЛ профилактики нейролейкоза и, если есть необходимость, ее лечение.