Слайд 1
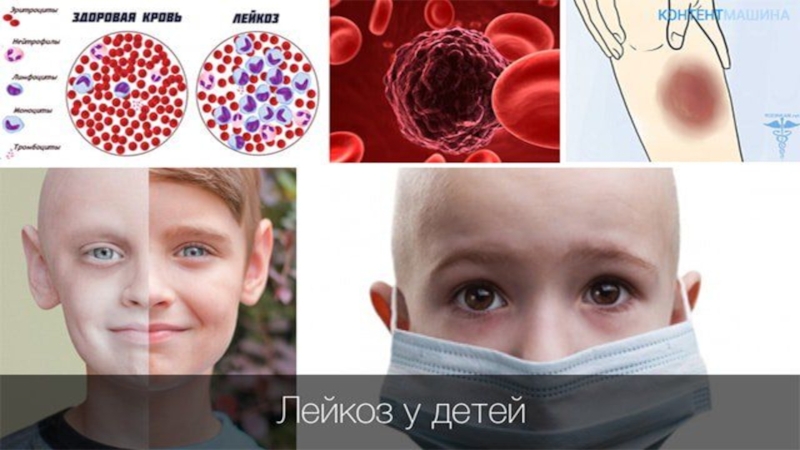
Острый лейкоз у детей
Подготовила:
Цымбалюк В.С
Проверила:
Аверьянова Л.В
Острый лейкоз - заболевание, в основе которого лежит образование клона
злокачественных (бластных) клеток, имеющих общую клетку-предшественницу. Бласты инфильтрируют костный мозг, вытесняя постепенно нормальные гемопоэтические клетки, что приводит к резкому угнетению кроветворения.
Лейкозы бывают либо острыми, либо хроническими. При острых происходит быстрое развитие симптомов: без лечения болезнь будет стремительно прогрессировать. При хроническом течении болезнь и симптомы развиваются медленно. Острые лейкозы чаще всего возникают у детей. Острый лейкоз подразделяют на лимфобластный (ОЛЛ) и миелобластный (ОМЛ).
Распространенность:
~ 1/3 среди ЗНО
~ ½ среди гемобластозов
2-5/100 000 детей
3,5/100 000 детей (УР)
Пик заболеваемости в 3-5 лет (40%)
Чаще страдают мальчики.
Слайд 4 Этиология и патогенез
Лейкоз возникает,
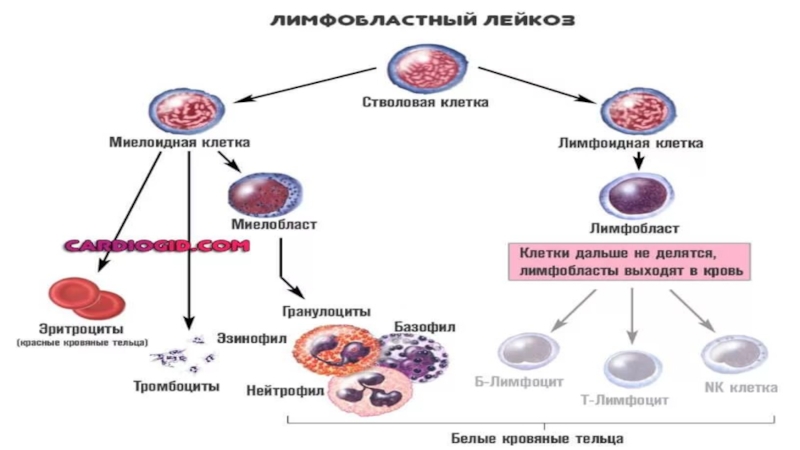
когда нарушается нормальная работа костного мозга. Если костный мозг функционирует
правильно, кроветворные клетки становятся клетками, которые в конечном итоге превращаются в эритроциты, лейкоциты и тромбоциты
У пациентов с лейкозом не происходит правильного созревания кроветворных клеток. Кровь вырабатывает слишком много незрелых клеток крови или лейкозных клеток.
Когда это происходит, функция крови нарушается. В ней становится недостаточно:
Эритроцитов — их задачей является доставка кислорода к органам тела. У человека возникает сильное ощущение усталости из-за анемии.
Лейкоцитов — их задачей является борьба с инфекциями и заболеваниями. Человек заболевает.
Тромбоцитов — они отвечают за свертываемость крови. У человека легко возникают кровотечения и гематомы.
Этиология и патогенез
Возникновение лейкемического процесса связывают с ионизирующим излучением,
различными внешними химическими факторами (в т.ч. и с рядам лекарственных средств), с онкогенными вирусами, которые как бы встраиваются в кариотип кроветворной клетки, вызывая ее мутацию. Указывают и на роль таких химических соединений, как половые гормоны, желчные кислоты, холестерин, продукты метаболизма триптофана и т.д. онкологические гены, аналогичные ретровирусам, передают вертикально в антенатальный период, вызывая образование мутантных трансформированных клеток.
Генетические факторы имеют несомненное значение как причины острого лейкоза. На это указывает высокая вероятность заболевания у идентичного близнеца больного лейкозом ребенка у детей с синдромом Дауна , анемией Фанкони , синдромом Луи-Бара , синдромом Блума , случа и семейного и врожденного лейкоза. Часты и хромосомные аномалии , обнаруживаемые во многих случаях острого лейкоза , особенно анеплоидия , а основном гиперплоидного характера .

Классификация
Различия между ОЛЛ и ОМЛ базируются на
морфологических, цитохимических и иммунологических особенностях названных типов лейкозов. Точное определение типа лейкоза имеет первостепенное значение для терапии и прогноза.
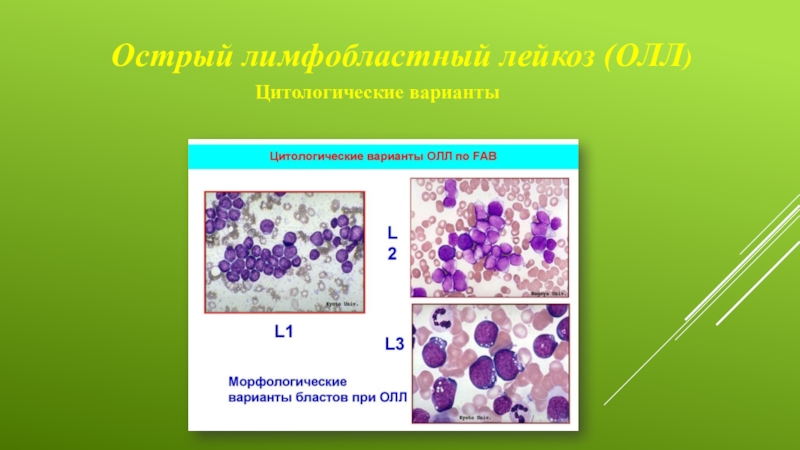
Как ОЛЛ, так и ОМЛ в свою очередь подразделяются на несколько вариантов согласно FAB- классификации (French-American-British). Так, существуют три варианта ОЛЛ - L1, L2, L3 и семь вариантов ОМЛ
Острый лимфобластный лейкоз (ОЛЛ)
Подразделяют согласно 3 типам на L-1,L-2 и L-3 :
L-1 лимфобласты небольших размеров с гомогенным
ядерным хроматином
L-2 большие лимфобласты , гетерогенные по размерам , с
неправильной мембраной ядра .
L-3 –большие лимфобласты с выраженной базофилией
цитоплазмы и с характерной ее вакуолизацией , размеры
бластов не варьирует.
Слайд 8Острый лимфобластный лейкоз (ОЛЛ)
Цитологические варианты
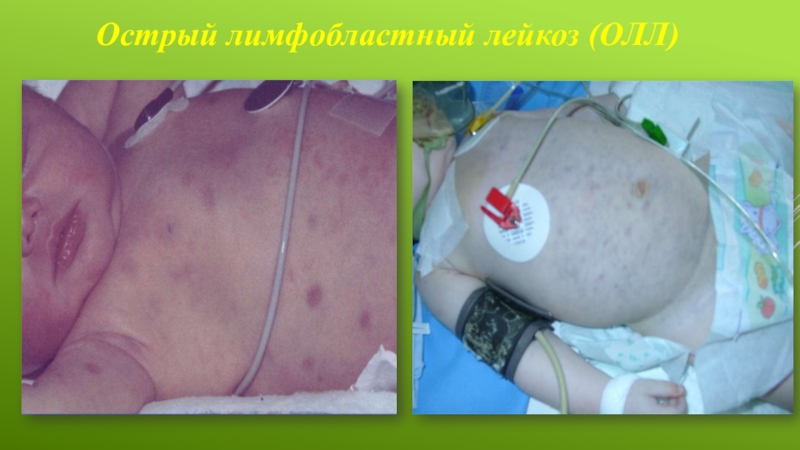
Клинические проявления
Возможные признаки и симптомы ОЛЛ:
Частые инфекции
Жар
Легкое появление синяков
Кровотечения, которые
трудно остановить
Плоские, темно-красные пятна малого размера на коже (петехии), возникающие из-за подкожных кровотечений
Боль в костях или суставах
Уплотнения на шее, в подмышечных впадинах, животе или паху
Боль или ощущение распирания под грудной клеткой
Ощущение сильной усталости или слабости
Бледность
Потеря аппетита
Одышка
Слайд 10 Острый лимфобластный лейкоз (ОЛЛ)
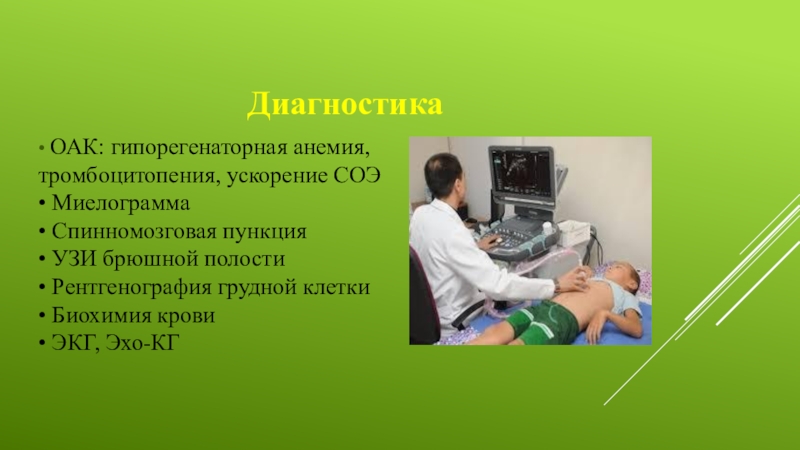
Диагностика
• ОАК: гипорегенаторная анемия,
тромбоцитопения, ускорение СОЭ
• Миелограмма
• Спинномозговая пункция
• УЗИ брюшной полости
• Рентгенография грудной клетки
• Биохимия крови
• ЭКГ, Эхо-КГ
Диагностика
Острого лимфобластного лейкоза у детей
Основа диагноза - исследование
субстрата опухоли: костномозговая пункция
• морфологическое и цитохимические исследования:
L1, L2, L3
МПО/липиды негативны, ЩИК реакция, судан
черный положительна
• иммунофенотипирование:
лимфоидная линия дифференцировки
СD3, СD2, СD7, СD22, СD19,
СD79ОЛЛ Т- или В-линии
определение варианта Т1-1V, В1-1V
НИИ детской гематологии
Диагностика
Общий анализ крови: возможно снижение уровня гемоглобина и
числа тромбоцитов; содержание лейкоцитов - от менее 1,0 • 109/л до 200 • 109/л, дифференцировка их нарушена, присутствуют бласты.
Коагулограмма может быть изменена, особенно при промиелоцитарном лейкозе, когда в бластных клетках имеются гранулы, содержащие прокоагулянты.
Биохимический анализ крови при высоком лейкоцитозе может свидетельствовать о почечной недостаточности.
Рентгенограмма органов грудной клетки позволяет выявить медиастинальные массы, которые встречаются у 70% больных с Т-клеточным лейкозом.
Костномозговая пункция: гиперклеточность с преобладанием бластов.
Иммунофенотипирование - определяющий метод в разграничении ОЛЛ и ОМЛ.
Цитогенетические и молекулярные исследования позволяют выявлять хромосомные аномалии, например филадельфийскую хромосому (продукт транслокации части 9-й хромосомы на 22-ю; определяет плохой прогноз при ОЛЛ).
Люмбальная пункция используется для выявления поражения центральной нервной системы (нейролейкоз).

Лечение
Острого лимфобластного лейкоза (ОЛЛ) у детей
Все пациенты с подозреваемым или установленным лейкозом должны быть как можно быстрее направлены для обследования и лечения в специализированные стационары.
Поддерживающая терапия предусматривает трансфузии тромбоцитов, эритроцитов, свежезамороженной плазмы, антибиотикотерапию инфекционных осложнений.
Три фазы лечения
Лечение ОЛЛ включает в себя 3 фазы и длится от 2 до 3 лет.
Основным методом лечения ОЛЛ является химиотерапия.
В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов.
Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
Лечение
Выбор метода
химиотерапии и лекарственных средств зависит от группы риска ребенка. Дети с лейкозом высокого риска обычно получают больше противоопухолевых препаратов и/или более высокие дозы, чем дети с ОЛЛ низкого риска.
1. Индукция
Целью индукционной терапии является уничтожение бластных клеток в крови и костном мозге и перевод заболевания в ремиссию. Эта фаза обычно длится 4–6 недель. В это же время для уничтожения бластных клеток, остающихся в спинномозговой жидкости, может быть назначена сохраняющая терапия центральной нервной системы (ЦНС) (также называемая профилактической терапией ЦНС). В этом случае препараты вводятся в заполненное жидкостью пространство между тонкими слоями ткани, покрывающими спинной мозг (интратекально).
Для лечения используется комбинация химиотерапевтических препаратов. Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу Erwinia, иногда с препаратом антрациклинового ряда, таким как доксорубицин или даунорубицин. В некоторых протоколах во время индукционной терапии применяют схему лечения, включающую циклофосфамид, цитарабин и 6-меркаптопурин.

Лечение
2. Фаза консолидации/интенсификации
Целью
терапии консолидации/интенсификации является уничтожение любых оставшихся клеток, способных к росту и вызывающих рецидив лейкоза. Эта фаза обычно длится 8-16 недель.
Пациенту назначают различные лекарственные средства, такие как циклофосфамид, цитарабин и или 6-меркаптопурин (6-МП). Также может назначаться метотрексат с терапией под защитой лейковорином или без нее.
3. Фаза стабилизации/продолжения
Целью поддерживающей терапии, последней и наиболее долгой фазы, является уничтожение любых опухолевых клеток, которые могли бы выжить после первых 2 фаз. Фаза стабилизации может продолжаться 2 или 3 года.
Эта фаза может включать в себя применение таких препаратов, как метотрексат, винкристин, стероиды, 6-меркаптопурин (6-МП). Пациентам с высоким риском могут назначаться антрациклиновые препараты, циклофосфамид и цитарабин.
Другие методы лечения
Трансплантация гемопоэтических клеток (также называемая трансплантацией костного мозга или стволовых клеток) может быть рекомендована детям с высоким риском рецидива или с резистентным к лечению ОЛЛ. Иногда врачи оценивают эффективность индукционной химиотерапии, чтобы решить, требуется ли трансплантация. Пациенты с ОЛЛ, у которых лейкоз является резистентным (не поддающимся лечению) или рецидивирующим, могут быть кандидатами на трансплантацию, если их состояние позволяет и найден подходящий донор.
Таргетная терапия - это метод использования лекарственных препаратов, которые уничтожают раковые клетки, не нанося вреда окружающим здоровым клеткам. Этот тип терапии может применяться только в том случае, когда рак имеет идентифицируемые маркеры, которые реагируют на доступные препараты таргетной терапии.
Иммунотерапия - это метод лечения рака, при котором для борьбы с опухолью задействуется иммунная система. Иммунотерапия помогает иммунной системе находить опухолевые клетки, чтобы атаковать их, и/или повышает способность иммунной системы реагировать на опухоль.