Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Рассеянный склероз
Содержание
- 1. Рассеянный склероз
- 2. Рассеянный склероз – хроническое демиелинизирующее заболевание, характеризующееся
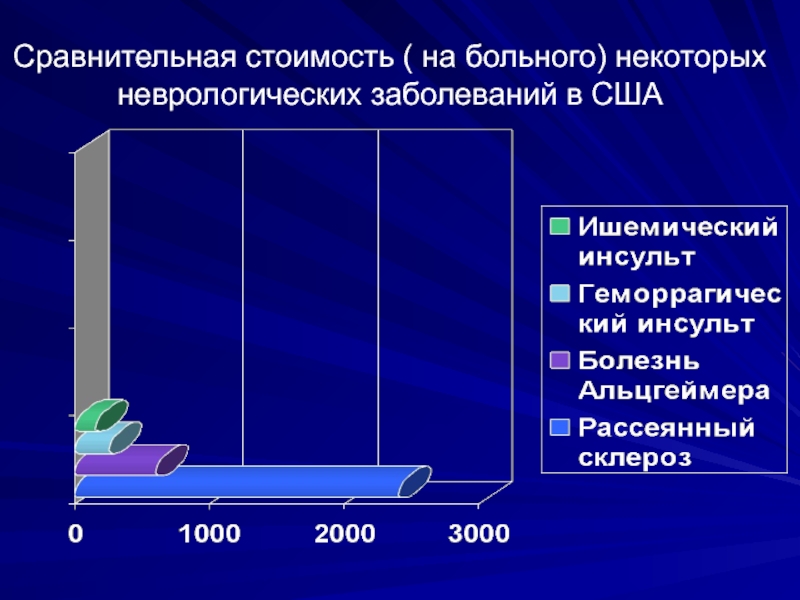
- 3. Сравнительная стоимость ( на больного) некоторых неврологических заболеваний в США
- 4. ЭПИДЕМИОЛОГИЯРС занимает третье по частоте место (после
- 5. ЭПИДЕМИОЛОГИЯИмеются и эндемичные территории с постоянно высокой
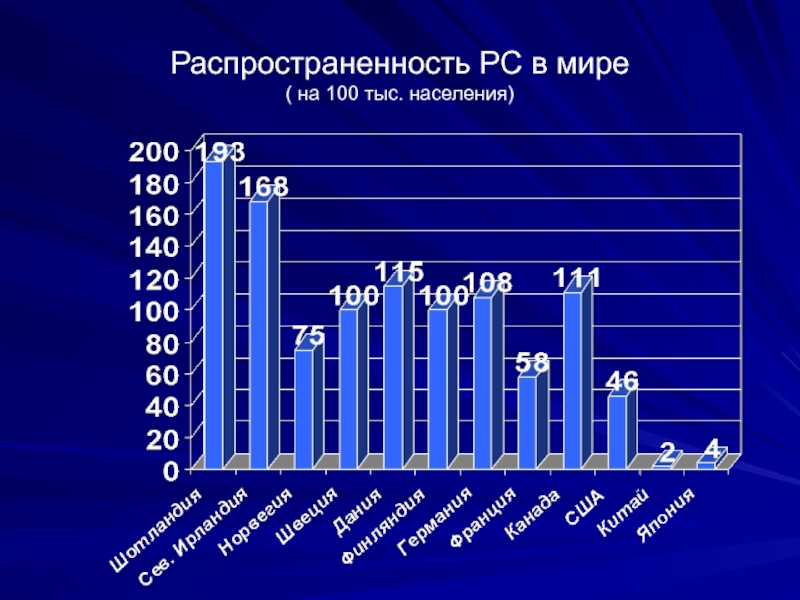
- 6. Распространенность РС в мире ( на 100 тыс. населения)
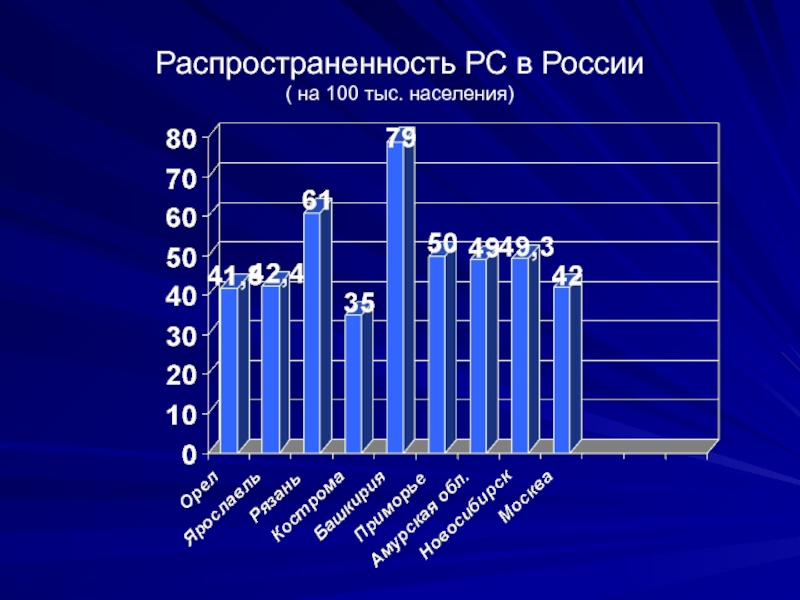
- 7. Распространенность РС в России ( на 100 тыс. населения)
- 8. Особенности последнего десятилетия в распространенности РС.Увеличение числа
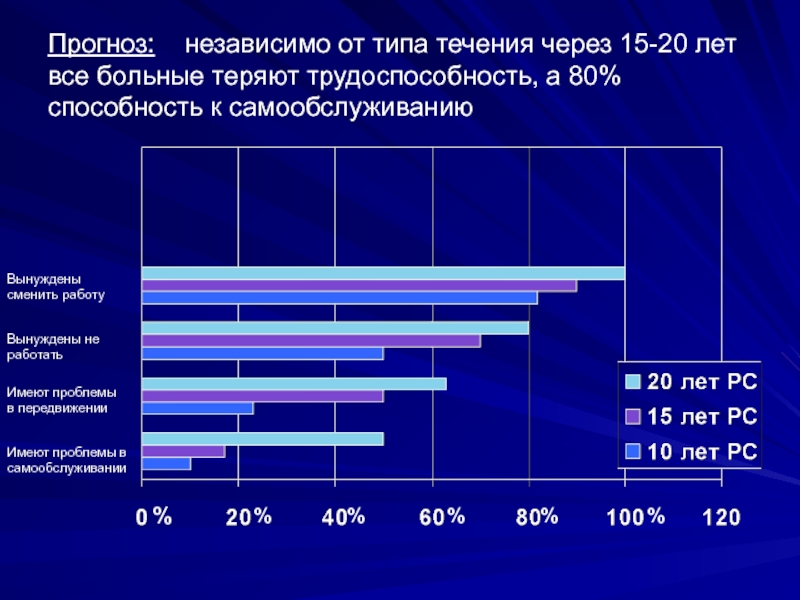
- 9. Прогноз: независимо от типа течения через
- 10. Рассеянный склероз – хроническое, прогрессирующее, демиелинизирующее заболевание
- 11. ИСТОРИЧЕСКАЯ СПРАВКАВ 1868 году французский невропатолог Жан
- 12. ИСТОРИЧЕСКАЯ СПРАВКАВ 1878 г. Луисом Ранвье был
- 13. ИСТОРИЧЕСКАЯ СПРАВКАВ 1935 г. Томасом Риверсом демиелинизирующее
- 14. Миелин – это белково-липидная мембрана, которая многократно
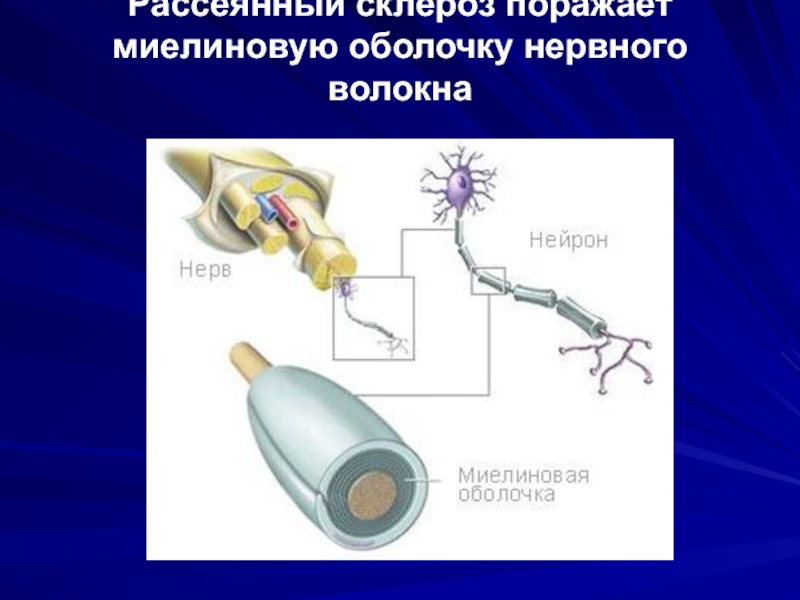
- 15. Рассеянный склероз поражает миелиновую оболочку нервного волокна
- 16. Морфологическая основаочаги разрушения миелина и осевых цилиндров,
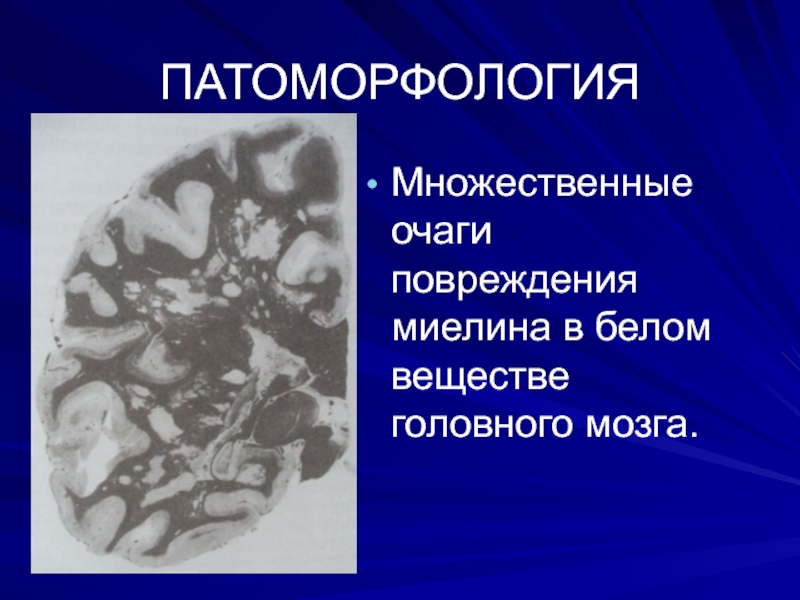
- 17. ПАТОМОРФОЛОГИЯ Множественные очаги повреждения миелина в белом веществе головного мозга.
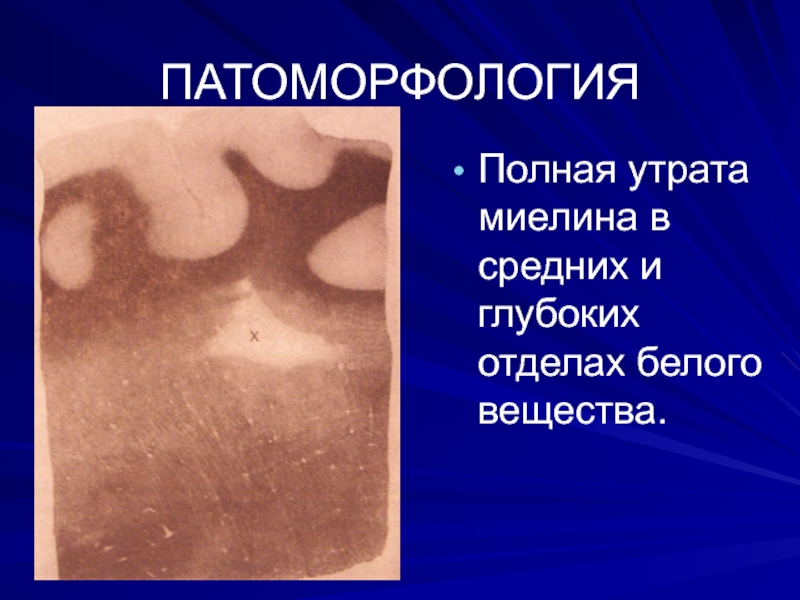
- 18. ПАТОМОРФОЛОГИЯПолная утрата миелина в средних и глубоких отделах белого вещества.
- 19. ПАТОМОРФОЛОГИЯОчаги демиелинизации (бляшки) в боковых и задних столбах спинного мозга.
- 20. Этиология – не известна,она имеет две основы
- 21. Гистологическикартина, отражающая различную степень выраженности периаксиального повреждения
- 22. ПАТОГЕНЕЗТочный патогенез неизвестен.Иммунологические нарушения при PC многообразны
- 23. Гипотеза Заболевание возникает
- 24. Слайд 24
- 25. Формы РС:ЦеребральнаяСпинальнаяЦереброспинальная
- 26. Течение рассеянного склероза зависит от:Длительности ремиссии (от
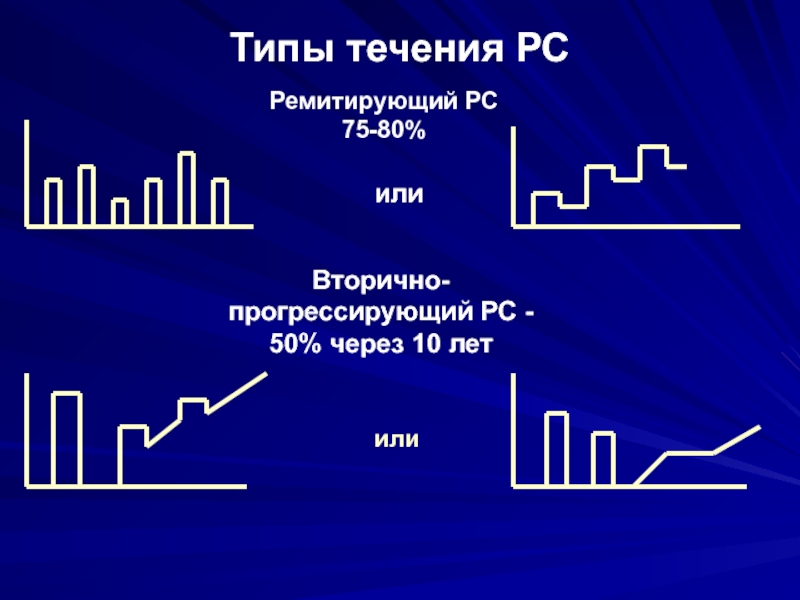
- 27. Типы течения РСРемитирующий РС75-80%илиВторично-прогрессирующий РС -50% через 10 летили
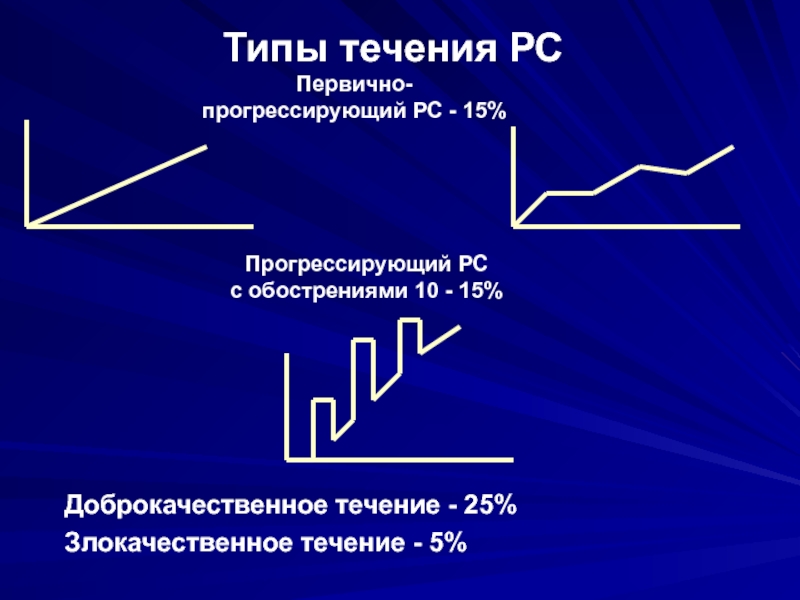
- 28. Типы течения РСДоброкачественное течение - 25%Злокачественное течение
- 29. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗАутоиммунные заболевания: гранулематозный ангиит, системная красная
- 30. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗГередитарные заболевания: адренолейкодистрофия,зрительная атрофия Лебера, спиноцеребеллярные
- 31. Основа диагностики - клиника (диссеминация в месте
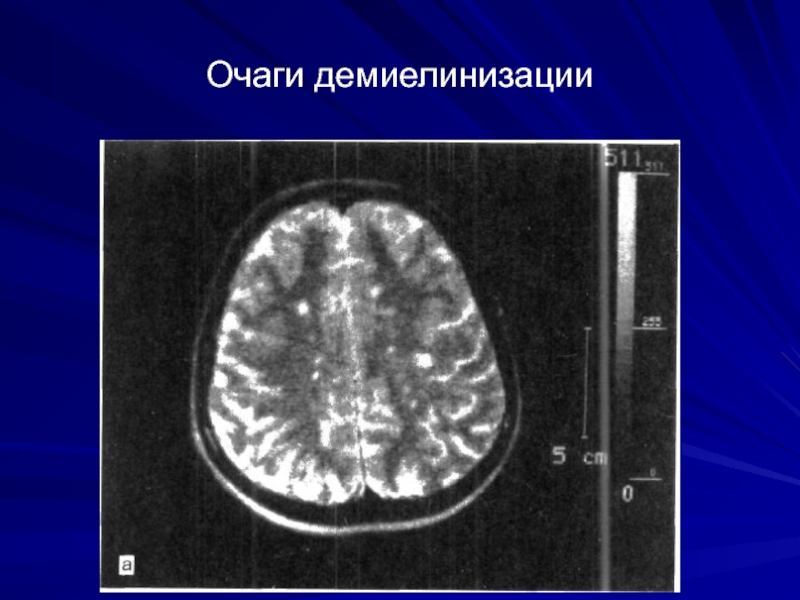
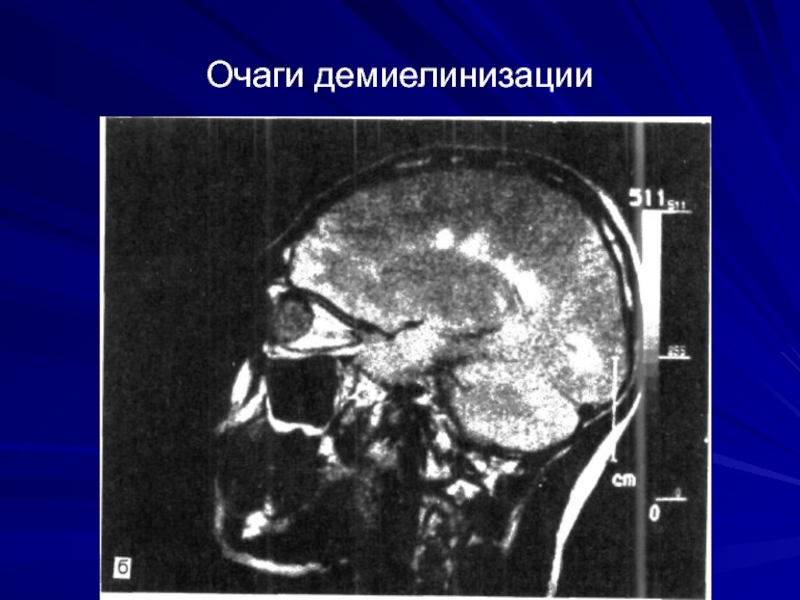
- 32. Очаги демиелинизации
- 33. Очаги демиелинизации
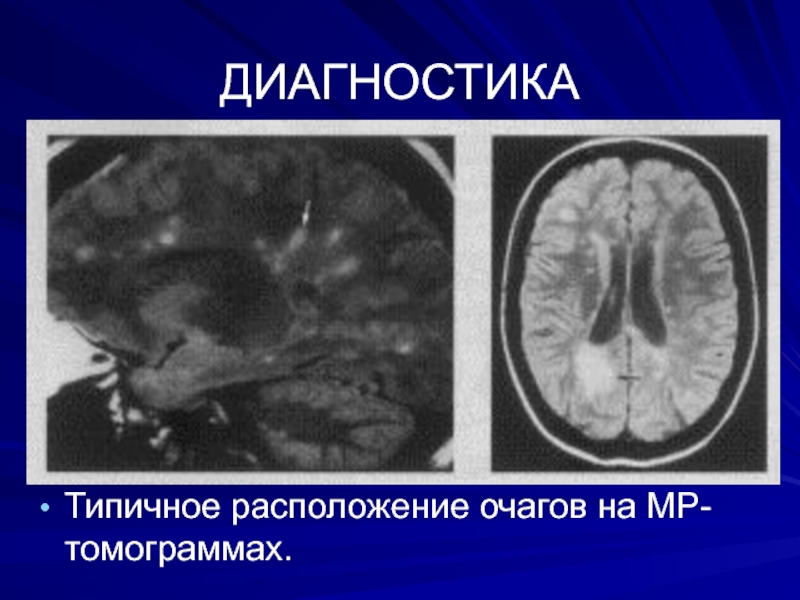
- 34. ДИАГНОСТИКАТипичное расположение очагов на МР-томограммах.
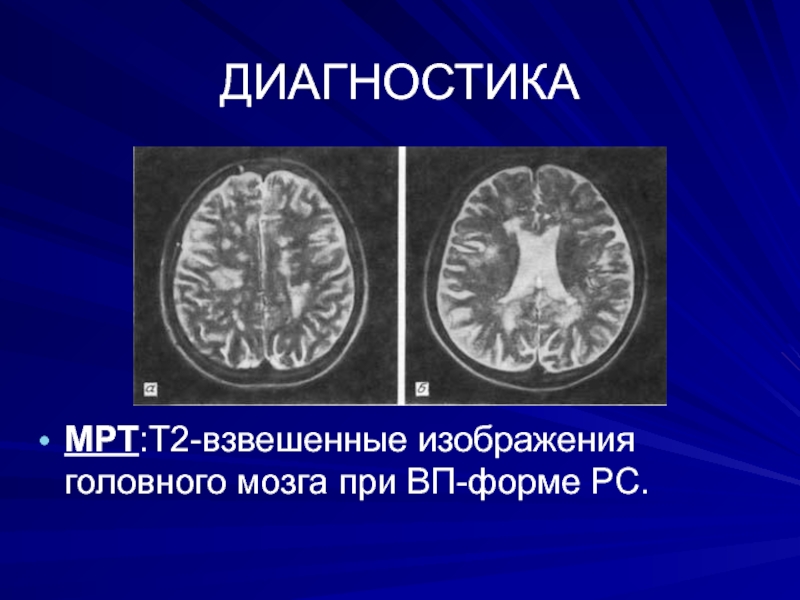
- 35. ДИАГНОСТИКАМРТ:Т2-взвешенные изображения головного мозга при ВП-форме PC.
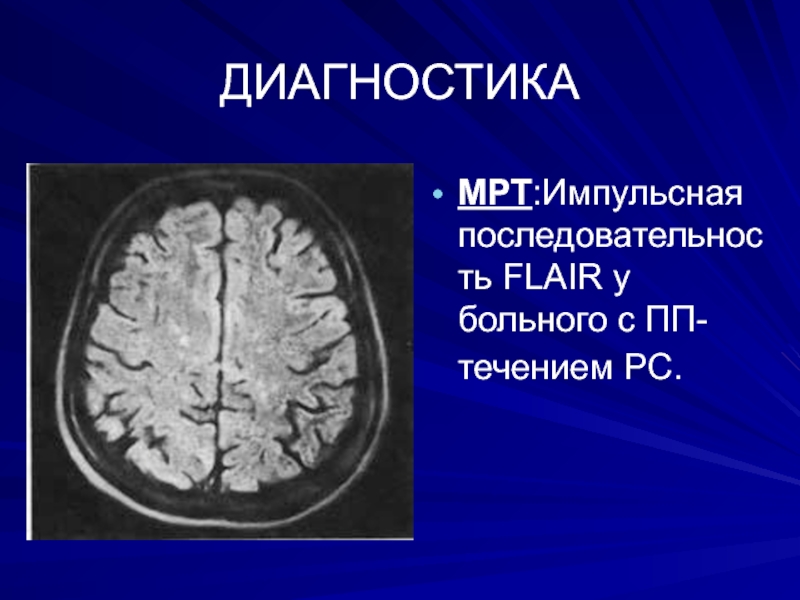
- 36. ДИАГНОСТИКАМРТ:Импульсная последовательность FLAIR у больного с ПП-течением PC.
- 37. ДИАГНОСТИКАМРТ (режим Т2): томограмма на уровне глубокого белого вещества указывает на наличие трех гиперинтенсивных очагов.
- 38. ДИАГНОСТИКАМРТ (режим Т2): парасагиттальная томограмма шейного отдела, на которой выявляется обширное поражение спинного мозга
- 39. ДИАГНОСТИКА МРТ(режим Т2): множественные разнообразных размеров и форм очаги в белом веществе полушарий головного мозга.
- 40. ДИАГНОСТИКАМРТ (режим Т2): очаги в мозолистом теле,
- 41. ДИАГНОСТИКАМРТ (режим Т2): очаги в стволе мозга.
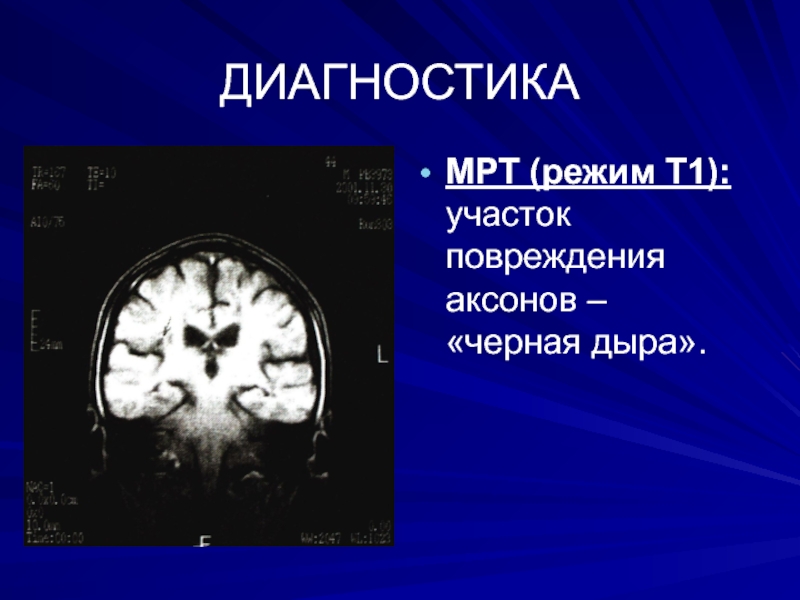
- 42. ДИАГНОСТИКАМРТ (режим Т1): участок повреждения аксонов – «черная дыра».
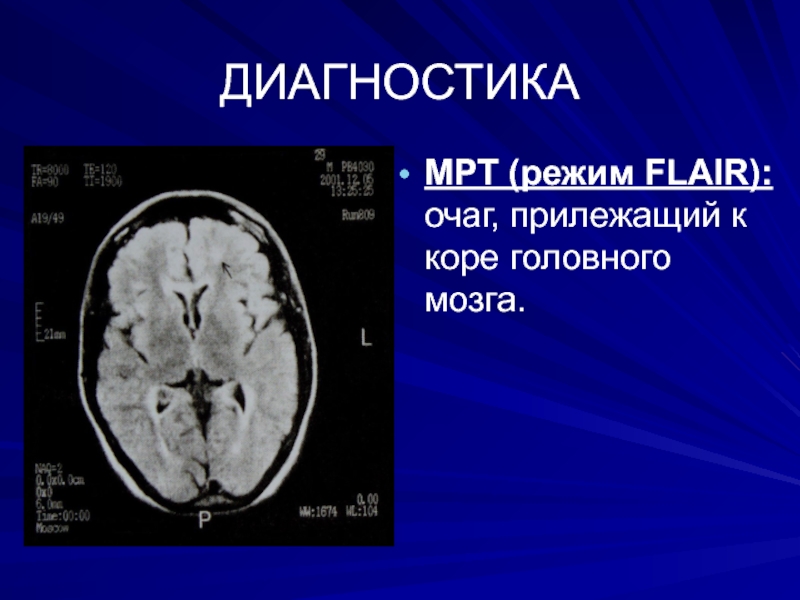
- 43. ДИАГНОСТИКАМРТ (режим FLAIR): очаг, прилежащий к коре головного мозга.
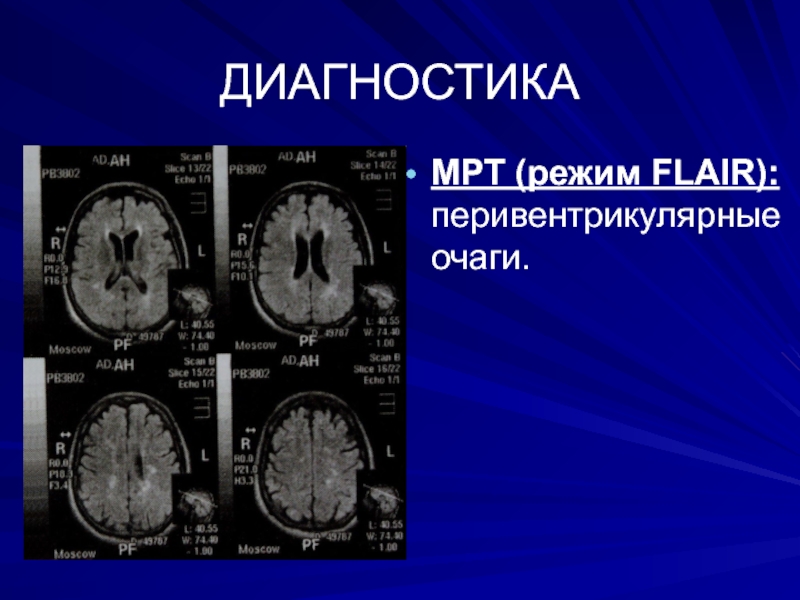
- 44. ДИАГНОСТИКАМРТ (режим FLAIR): перивентрикулярные очаги.
- 45. Причины выявления очагов измененной плотности на МРТ
- 46. Сроки проведения МРТ - исследований - не
- 47. Критерии Ч. Позера (1983)Период клинического дебюта;Очаги, выявленные клинически;Количество обострений;Лабораторное подтверждение.
- 48. Схема постановки диагноза РС (W.I. McDonald с соавт.)
- 49. Расширенная Шкала Инвалидизации (EDSS)0
- 50. Принципы лечения рассеянного склероза
- 51. Задачи : - купировать
- 52. Достижения в лечении :
- 53. Терапия обострений (стандарт терапии) : Глюкокортикостероиды
- 54. Преимущества высоких доз преднизолона : -
- 55. Побочные эффекты метилпреднизолона : -
- 56. Стандарт обследования перед
- 57. Методика проведения плазмофереза: 1.
- 58. Методика сочетания плазмофереза с метипредом
- 59. Иммуномодулирующая терапия РС Интерфероны Копаксон (глатирамера ацетат)
- 60. Слайд 60
- 61. Интерфероны – группа,
- 62. Механизм действия интерферонов изучен недостаточно.
- 63. Показания к назначению Бетаферона:
- 64. Причины разочарований в использовании
- 65. Противопоказания к назначению
- 66. Побочные эффекты при лечении интерферонами
- 67. Основные интерфероны β, применяемые в лечении РС.
- 68. Копаксон ( глатирамера ацетат) 20 мг №
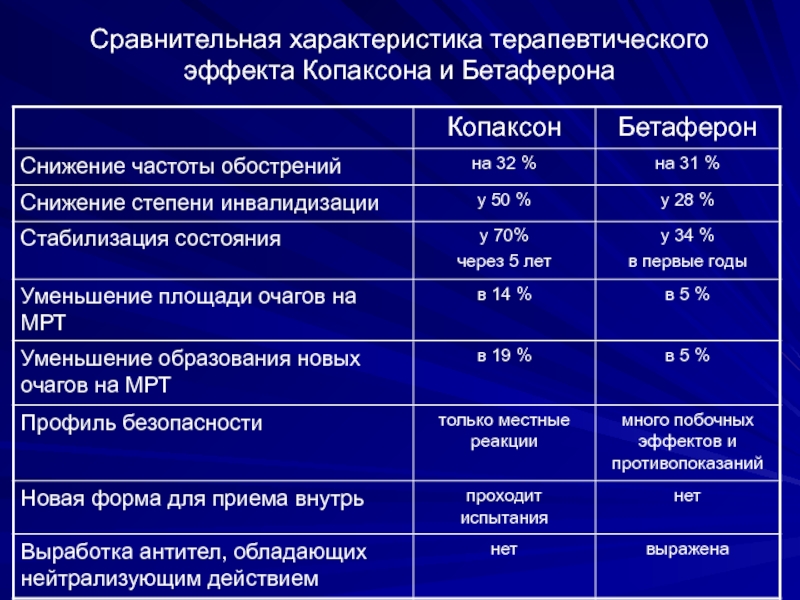
- 69. Сравнительная характеристика терапевтического эффекта Копаксона и Бетаферона
- 70. Таким образом, главным итогом
- 71. Остаются открытыми вопросы :использования цитостатиков
- 72. СПАСИБО ЗА ВНИМАНИЕ
- 73. Скачать презентанцию
Рассеянный склероз – хроническое демиелинизирующее заболевание, характеризующееся признаками многоочагового поражения ЦНС, протекающее с обострениями и ремиссиями или прогредиентно, поражающее преимущественно лиц молодого возраста (20 – 40 лет).
Слайды и текст этой презентации
Слайд 1Рассеянный склероз:
диагностика, лечение.
Профессор кафедры неврологии ВГМУ
д м н Гуляева
С. Е.
Слайд 2Рассеянный склероз – хроническое демиелинизирующее заболевание, характеризующееся признаками многоочагового поражения
ЦНС, протекающее с обострениями и ремиссиями или прогредиентно, поражающее преимущественно
лиц молодого возраста (20 – 40 лет).Слайд 4ЭПИДЕМИОЛОГИЯ
РС занимает третье по частоте место (после сосудистых и эпилепсии
) среди заболеваний ЦНС.
Частота заболеваемости РС в разных странах
колеблется в зависимости от их географической широты от 19 до 64 на 100 000 населения. Имеется т.н. градиент широты, т.е. число первичных случаев РС уменьшается по направлению с севера на юг и с запада на восток. Зоной высокого риска ( более 50 на 100 000) в России являются ее Северо-западные территории. Слайд 5ЭПИДЕМИОЛОГИЯ
Имеются и эндемичные территории с постоянно высокой заболеваемостью, например, район
Горски Катар в Хорватии, города Теплице и Билина в Богемиии
др. Зарегистрированы так же и микроэпидемии или кластеры(гроздья), например, на Фарерских островах (Дания).Чаще болеют молодые женщины и вообще люди в возрасте от 18 до 30 лет.
Слайд 8Особенности последнего десятилетия в распространенности РС.
Увеличение числа вновь заболевших;
Максимум роста
в Северной и Центральной Европе, Канаде, США, России;
Увеличение удельного веса
детей и женщин;Болеют лица европейской расы;
Заболевание не встречается у эскимосов, народов Крайнего Севера и Центральной Африки;
Семейный РС составляет 5-10% от всех случаев;
Более раннее начало у женщин;
Менее благоприятные формы и типы течения у мужчин;
Периоды микроэпидемий РС в зонах заболеваемости
Слайд 9Прогноз: независимо от типа течения через 15-20 лет все
больные теряют трудоспособность, а 80% способность к самообслуживанию
Вынуждены сменить работу
Вынуждены
не работатьИмеют проблемы
в передвижении
Имеют проблемы в самообслуживании
%
%
%
%
%
%
Слайд 10Рассеянный склероз – хроническое, прогрессирующее, демиелинизирующее заболевание центральной нервной системы,
которое имеет пять особенностей:
поражает лиц молодого и среднего возраста;
возникает в
основном у белого населения планеты;преобладает в северных регионах всех континентов;
отличается многоочаговостью при расположении очагов на разных уровнях путей, формирующих движение;
характеризуется ремитирующим течением.
Слайд 11ИСТОРИЧЕСКАЯ СПРАВКА
В 1868 году французский невропатолог Жан Мартен Шарко (1825-1893)
обратил внимание на возникновение заболевания в молодом возрасте, ремиттирующий характер
его течения и многоочаговость (рассеянность) поражения головного и спинного мозга в форме мелких островков глиосклероза (бляшек).Слайд 12ИСТОРИЧЕСКАЯ СПРАВКА
В 1878 г. Луисом Ранвье был открыт миелин и
описаны олигодендроциты образующие миелин. С этого времени РС называется демиелинизирующим
заболеванием.Слово склероз сохранилось в названии исторически и отражает только конечную стадию формирования фокуса демиелинизации.
Слайд 13ИСТОРИЧЕСКАЯ СПРАВКА
В 1935 г. Томасом Риверсом демиелинизирующее заболевание было воспроизведено
на животных.
В 1942 г. Г.Петте выдвинул понятие о нейроаллергии.
В 1981
г. внедрена магнитно-резонансная томография мозга.
Слайд 14Миелин – это белково-липидная мембрана, которая многократно закручиваясь вокруг нервного
волокна, сопровождает его на всем протяжении, обеспечивая:
защиту;
питание;
изоляцию;
ускорение проведение импульса.
Слайд 16Морфологическая основа
очаги разрушения миелина и осевых цилиндров, преимущественно двигательных путей.
Макроскопически:
наличие, так называемых, «склеротических бляшек» - пятен серовато-розового цвета
различной величины и плотности, преимущественно в перивентрикулярнойзоне головного мозга и в боковых столбах спинного мозга.
Слайд 20Этиология – не известна,
она имеет две основы для предположений.
1. Наличие
внешнего фактора
- очевидно инфекционного (избирательность поражения путей и
указание на эпидемические вспышки заболевания в отдельных зонах его регистрации).2. Наличие внутреннего фактора
- дефекта набора генов, контролирующих иммунный ответ организма (дебют, формы и течение болезни).
Слайд 21Гистологически
картина, отражающая различную степень выраженности периаксиального повреждения и поражения осевых
цилиндров. Наблюдается разная степень их окраски. В одних случаях повреждение
миелина, в других - восстановление, в третьих - и повреждение и восстановление.Слайд 22ПАТОГЕНЕЗ
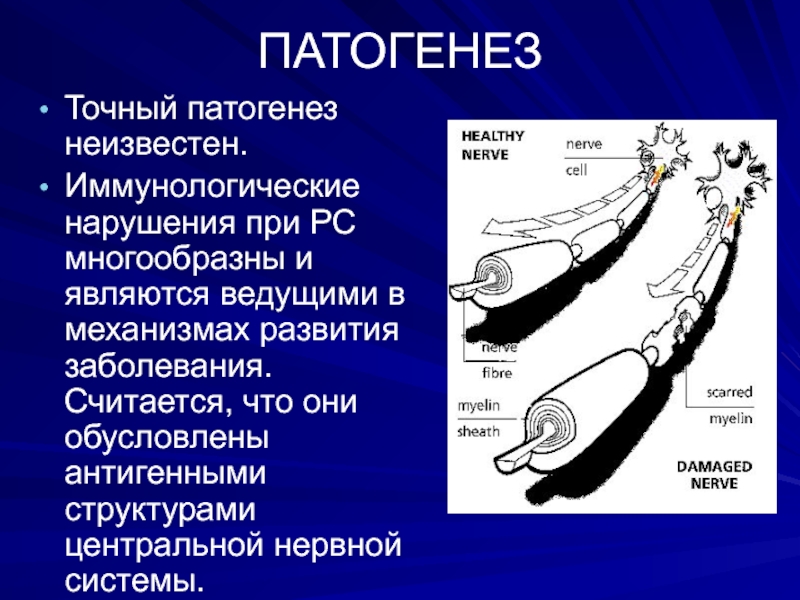
Точный патогенез неизвестен.
Иммунологические нарушения при PC многообразны и являются ведущими
в механизмах развития заболевания. Считается, что они обусловлены антигенными структурами
центральной нервной системы.Слайд 23Гипотеза
Заболевание возникает в организме
с генетически детерминированным дефектом иммунного ответа при воздействии первичного внешнего
патогенного стимула (в виде вирусной инфекции), способного вызвать активацию аутореактивных Т-клеток. Активированные Т-клетки проникают через ГЭБ и атакуют антигены миелина ( клетки глии ). Клетки глии, поглощая и презентируя на своей мембране данные антигены в комплексе с HLA-молекулами II класса, трансформируются в главное звено аутоиммунного процесса. Теперь они выделяют цитокины. Активные метаболиты кислорода, которые выделяются в ходе патологических реакций, запускают реакции окислительного стресса, ускоряя апоптоз. Результатом становится с одной стороны - очаговые разрушения миелина и гибель олигодендроцитов (формирование бляшки ), с другой - под влиянием эндогенных нейротрофических факторов реализуются процессы ремиелинизации. Так возникает сочетание аутоиммунного и нейродегенеративного процессов.Слайд 24
Клиника
отражает
чередование процессов демиелинизации и ремиелинизации двигательных путей. Поражение их различных уровней приводит к нарушению движений и координации, развитию патологии функции тазовых органов.У каждого больного имеется свой индивидуальный набор симптомов и их особое сочетание.
Слайд 26Течение рассеянного склероза зависит от:
Длительности ремиссии (от нескольких месяцев до
10 лет);
Частоты обострений;
Степени восстановления функций;
Скорости прогрессирования необратимых нарушений.
Слайд 28Типы течения РС
Доброкачественное течение - 25%
Злокачественное течение - 5%
Первично-
прогрессирующий РС
- 15%
Прогрессирующий РС
с обострениями 10 - 15%
Слайд 29ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Аутоиммунные заболевания: гранулематозный ангиит, системная красная волчанка, узелковый периартериит,
гранулематоз Вегенера, синдром Шегрена.
Инфекционные заболевания: боррелиоз, ВИЧ-инфекция, нейросифилис.
Воспалительные заболевания: острый
диссеминированный энцефаломиелит, саркоидоз, болезнь Бехчета. Слайд 30ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Гередитарные заболевания: адренолейкодистрофия,зрительная атрофия Лебера, спиноцеребеллярные дегенерации, митохондриальные энцефалопатии.
Другие заболевания: подострая комбинированная дегенерация
спинного мозга (дефицит витамина В12),
мальформация Арнольда-Киари,
опухоли головного мозга.
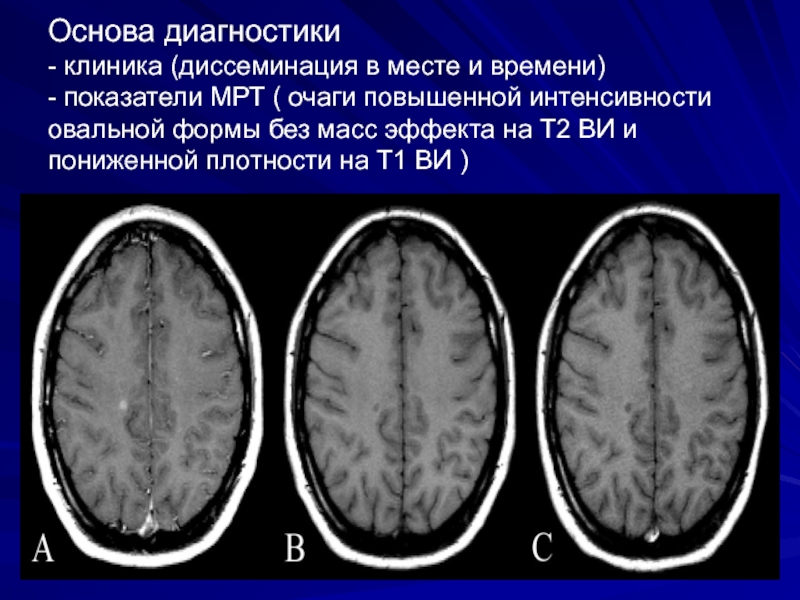
Слайд 31Основа диагностики - клиника (диссеминация в месте и времени) - показатели МРТ
( очаги повышенной интенсивности овальной формы без масс эффекта на
Т2 ВИ и пониженной плотности на Т1 ВИ )Слайд 37ДИАГНОСТИКА
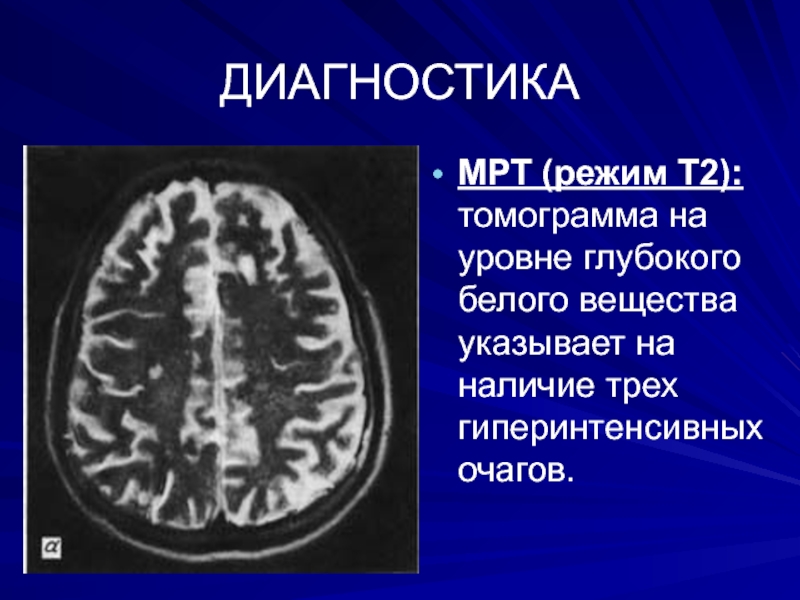
МРТ (режим Т2): томограмма на уровне глубокого белого вещества указывает
на наличие трех гиперинтенсивных очагов.
Слайд 38ДИАГНОСТИКА
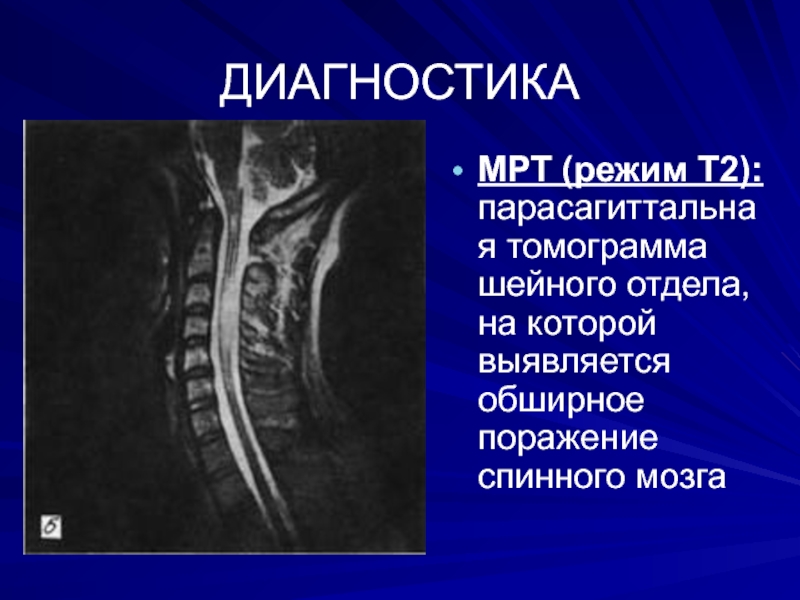
МРТ (режим Т2): парасагиттальная томограмма шейного отдела, на которой выявляется
обширное поражение спинного мозга
Слайд 39ДИАГНОСТИКА
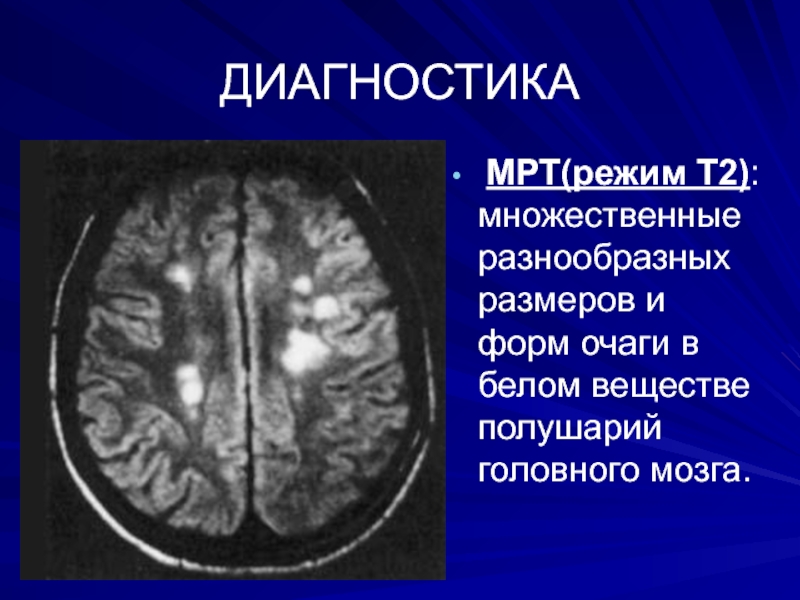
МРТ(режим Т2): множественные разнообразных размеров и форм очаги в
белом веществе полушарий головного мозга.
Слайд 40ДИАГНОСТИКА
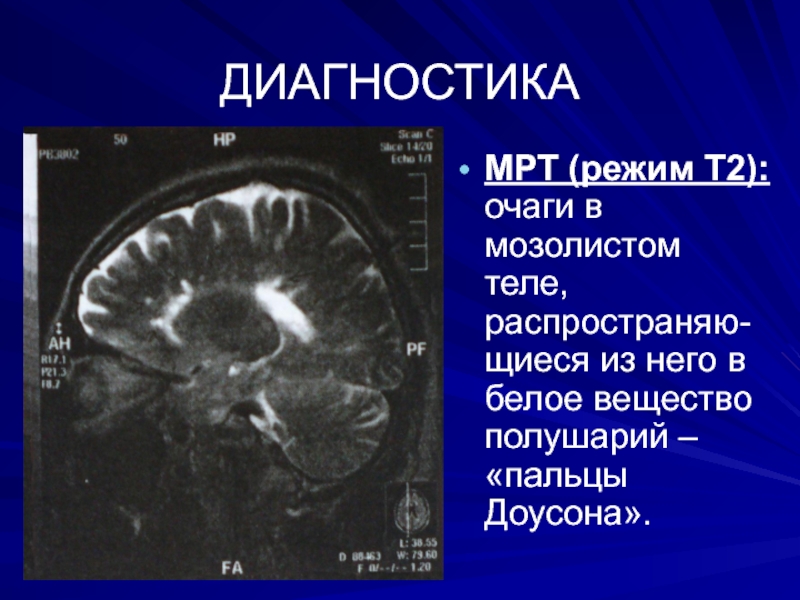
МРТ (режим Т2): очаги в мозолистом теле, распространяю-щиеся из него
в белое вещество полушарий – «пальцы Доусона».
Слайд 45Причины выявления очагов измененной плотности на МРТ
Возможность выявления очагов патологии на МРТ связана с характером воспаления
– нарушением четко сформированного порядка воды между слоями миелиновой оболочки. Поскольку вода имеет более длительное время релаксации в магнитном поле, накопление парамагнитного контраста в зонах активного воспаления проводников с миелином позволяет определить динамику их морфологической структуры : активные очаги характеризуются большим накоплением контраста и особой яркостью, в старых - контраст накапливается по периферии и создает впечатление об их увеличении.Слайд 46Сроки проведения МРТ - исследований - не ранее, чем через 6
недель после начала обострения.
Этапы использования МРТ в диагностике РС:
До 1988
г. – критерии Ч. Позера (1983);После 1988 г. - критерии Farekas,1988;
Paty, 1988 Barknoff, 1997
- С 2001 г. - Mc Donald, 2001
Слайд 47Критерии Ч. Позера (1983)
Период клинического дебюта;
Очаги, выявленные клинически;
Количество обострений;
Лабораторное подтверждение.
Слайд 49Расширенная Шкала Инвалидизации
(EDSS)
0 Норма в неврологическом статусе
Признаков
инвалидизации нет. Только микросимптомы
Легкие признаки инвалидизации только в одной функциональной
системе (ФС)Передвигается самостоятельно. Умеренные признаки инвалидизации в одной ФС
Может пройти без посторонней помощи или остановки коло 500 метров, относительно выраженные признаки инвалидизации в одной ФС
Может пройти без посторонней помощи или остановки коло 200 метров, Повседневная активность нарушена
Ходьба с периодической или односторонней поддержкой около 100 метров
Не может пройти даже и 5 метров без помощи. Прикован к инвалидной коляске, в которой передвигается самостоятельно
Прикован к кровати или передвигается в инвалидной коляске. Нуждается в посторонней помощи
Беспомощный, прикованный к постели больной
Заболевание является причиной смерти
Слайд 51 Задачи : - купировать обострение инвалидизации; - не допустить обострения
в период ремиссии (стабилизировать патологический процесс); - замедлить прогрессирование на этапе
вторичной прогредиентности; - предупредить трансформацию ремитирующего течения во вторично-прогредиентную форму.Слайд 52 Достижения в лечении : - создание нового поколения
кортикостероидных препаратов (метилпреднизолон); - предложение нового метода иммуносупрессии – плазмофереза; - разработка
новой методики иммуномодулирующей терапии в период ремиссии.Слайд 53Терапия обострений (стандарт терапии) : Глюкокортикостероиды - предпочтительна пульс-терапия метилпреднизолоном. Метипред
в/в 500-1000 мг на 400 мл р-ра Na Cl 3 дня
подряд, затем через день 3-4 раза.Слайд 54Преимущества высоких доз преднизолона : - достаточно безопасны; - не вызывают привыкания; -
снижают риск развития обострений в
дальнейшем.
Слайд 55 Побочные эффекты метилпреднизолона : - желудочно-кишечные кровотечения; - повышение риска переломов
костей;
- аритмии;
- анафилактические реакции;
- возбуждение, эйфория.
Слайд 56 Стандарт обследования перед
назначением кортикостероидов: - гастроскопия; - клин. анализ крови; - об. анализ мочи; - ЭКГ.
Тактика ведения во время лечения метипредом: - щадящая диета; - назначение антацидных средств; - назначение калийсодержащих препаратов; - ограничение приема жидкости; - контроль АД.Слайд 57 Методика проведения плазмофереза: 1. Стартовая – 5 операций
в течение 2-х недель при условии удаления за одну процедуру
1,5 объема плазмы. 2. Стационарная – последующие еженедельные операции в течение 6 недель.Слайд 58 Методика сочетания плазмофереза с метипредом (при грубом неврологическом
дефиците и нарушении витальных функций) : 1. Метипред
500 – 1000 мг ежедневно от 1 до 5 суток 2. Плазмоферез 1 – 4 сеанса по стандартной схемеСлайд 60 История интерферонов. 1957
г. – открытие интерферонов (Исаак и Линдерман). 1983 г. – с
помощью модификации гена β-интерферона получен первый интерферон- β-1б, пригодный для применения в клинике (коммерческое название - Бетаферон). 1986 г. – начало клинических испытаний. 1988 г. – первые результаты по использованию БетаферонаСлайд 61 Интерфероны – группа, включающая: - около 20
интерферонов ά - один β-интерферон - один j-интерферон Это очищенный, стерильный,
белковый продукт, полученный методом рекомбинации ДНК из штамма E. Coli.. Состоит из 165 аминокислот.Слайд 62 Механизм действия интерферонов изучен недостаточно. Предполагают, что они: -
снижают проницаемость ГЭБ; - подавляют активность гамма-интерферонов (цитокинов); - подавляют активность Т-лимфоцитов; -
снижают экспрессию HLA молекул антигенпредставляющими клетками.Слайд 63 Показания к назначению Бетаферона: - ремитирующее течение РС; - наличие
не менее 2-х обострений за последние 2 года; - способность к
самостоятельному передвижению (не более 5,5 баллов по шкале EDSS).Слайд 64 Причины разочарований в использовании интерферонов: - дозозависимый эффект; -
наличие множества противопоказаний; - большой процент побочных эффектов; - выработка антител к
самим интерферонам (неразрешимая проблема).Слайд 65 Противопоказания к назначению интерферонов β –
1б : - нейродегенеративные заболевания; - склонность к депрессиям и суицидам; - беременность
и лактация; - повышенная чувствительность к интерферону β - 1б; - лечение антиконвульсантами; - лечение препаратами, токсически влияющими на ферменты печени.Слайд 66 Побочные эффекты при лечении интерферонами β – 1б
: - гриппоподобные состояния; - сердечно-сосудистая недостаточность; - гематологические реакции (лейкопения, тромбоцитопения); - усиление
неврологических симптомов и появление новых; - депрессия с суицидальными мыслями;Слайд 68Копаксон ( глатирамера ацетат) 20 мг № 28
единственный антигенспецифичный препарат
для лечения РС, неинтерфероновой природы;
смесь синтетических полипептидов, образованных 4 аминокислотами;
имеет
сходство с основным белком миелина.Механизм действия:
образует с главным комплексом гистосовместимости более прочную связь, чем ОБМ, вытесняя его из тримолекулярного комплекса и является «ложной мишенью» для аутоагрессивных Т-лимфоцитов (блокирует аутоиммунные реакции);
активация выработки противовоспалительных цитокинов ( ИЛ-4, ИЛ-10);
активация выработки нейротрофических факторов.
Слайд 70 Таким образом, главным итогом последнего 25-летия явилось
:
возможность причислить РС в число курабельных заболеваний;
разработка системы лечения обострений;
синтез
новых фармакологических препаратов, модулирующих течение РС в фазу ремиссии;надежда на внедрение новой формы Копаксона для приема внутрь;
синтез и внедрение новых препаратов интерфероновой природы.