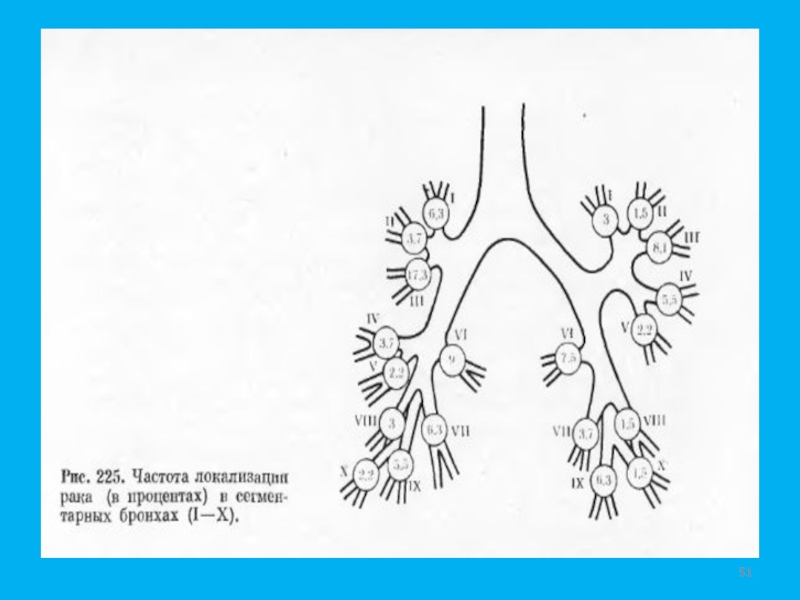
Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Рентгенодиагностика рака легких
Содержание
- 1. Рентгенодиагностика рака легких
- 2. Слайд 2
- 3. Слайд 3
- 4. Слайд 4
- 5. Слайд 5
- 6. Слайд 6
- 7. Слайд 7
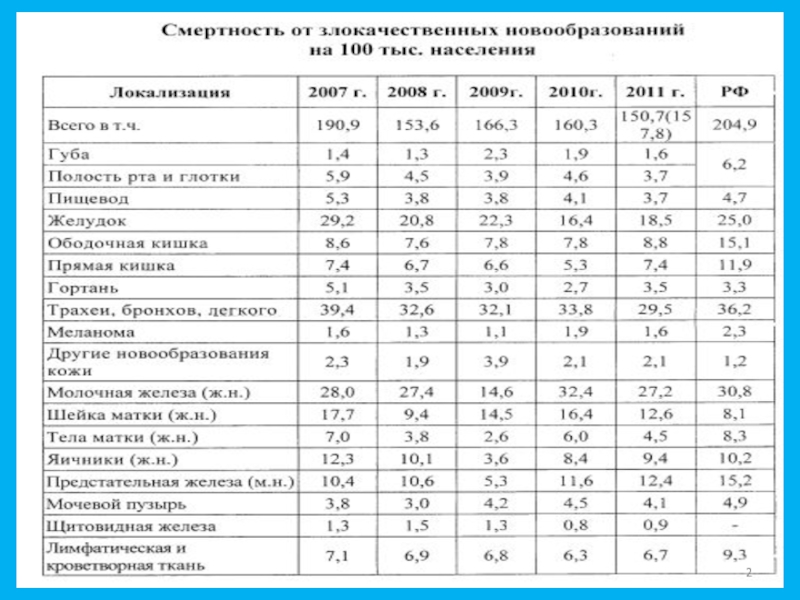
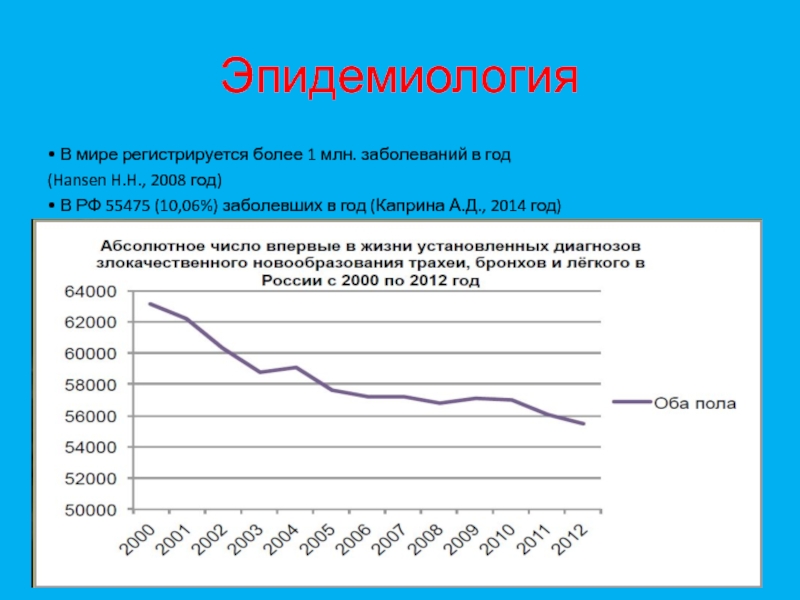
- 8. Эпидемиология• В мире регистрируется более 1 млн.
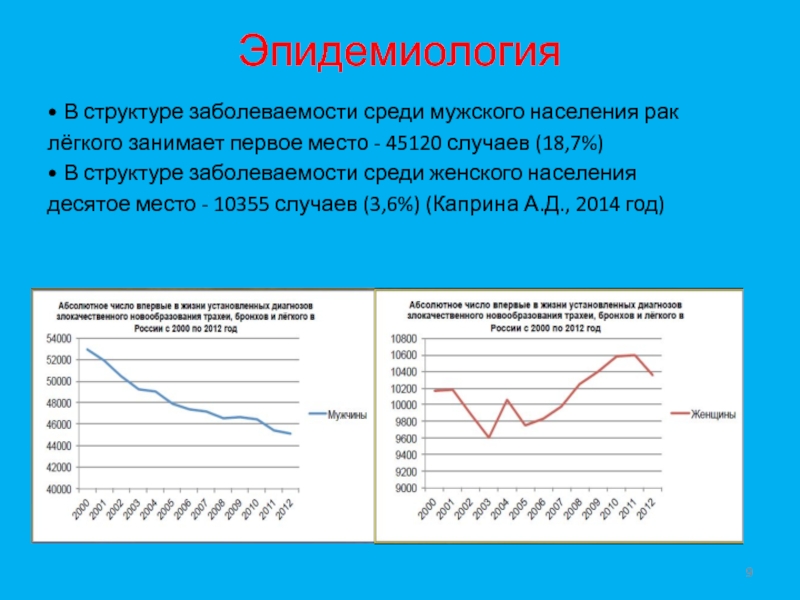
- 9. Эпидемиология• В структуре заболеваемости среди мужского населения
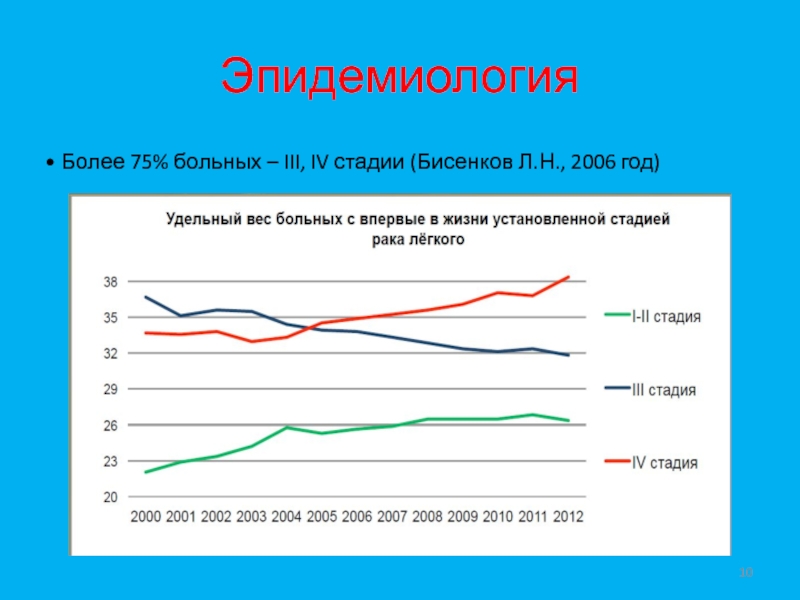
- 10. Эпидемиология• Более 75% больных – III, IV стадии (Бисенков Л.Н., 2006 год)
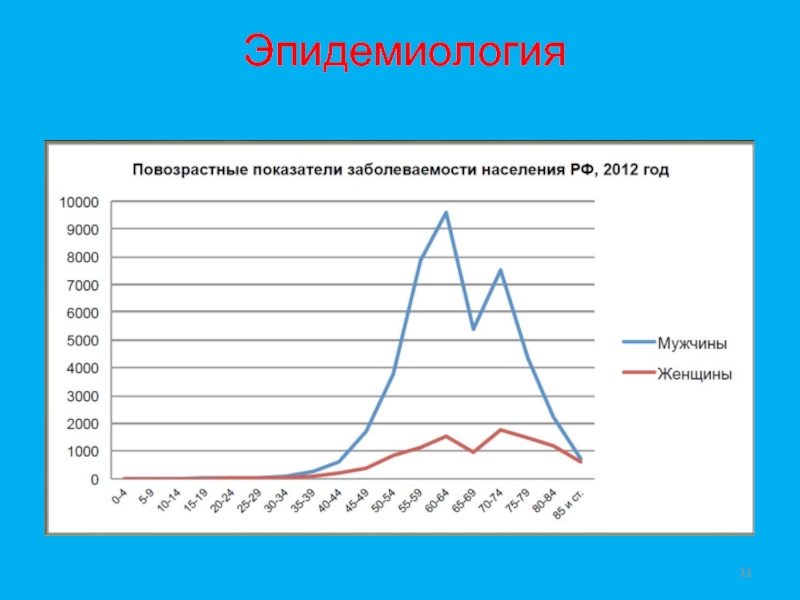
- 11. Эпидемиология
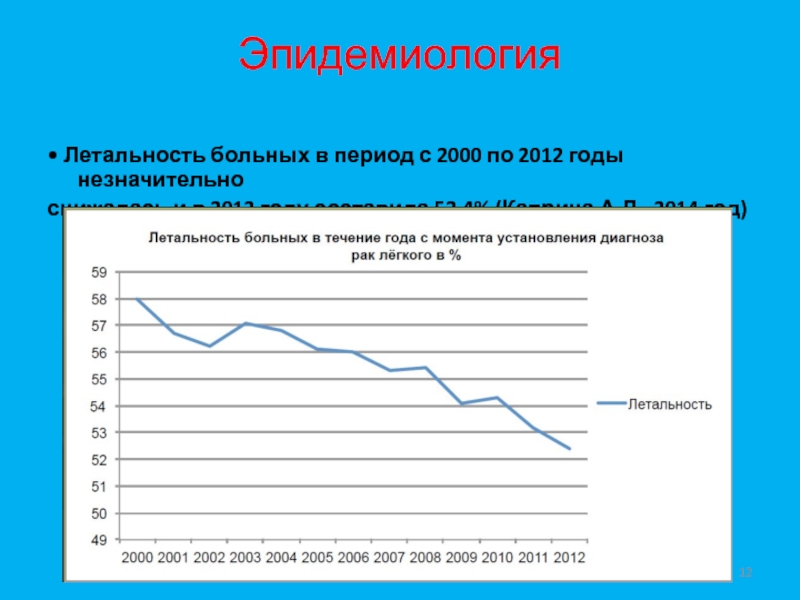
- 12. Эпидемиология• Летальность больных в период с 2000
- 13. Периферический рак лёгкого Опухоль развивающаяся из «мелких»
- 14. • Рак легкого – злокачественная опухоль, развивающаяся
- 15. Методы лучевой диагностики
- 16. Методы лучевой диагностики
- 17. Классификация рака лёгкого1. Клинико-анатомическая2. Патоморфологическая3. По степени распространённости4. TNM (7-й пересмотр)
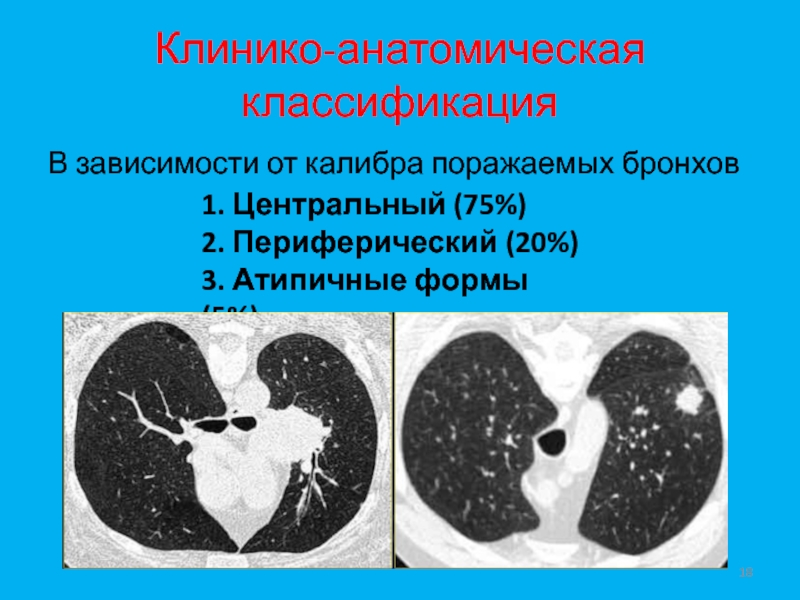
- 18. Клинико-анатомическая классификацияВ зависимости от калибра поражаемых бронхов1. Центральный (75%)2. Периферический (20%)3. Атипичные формы (5%)
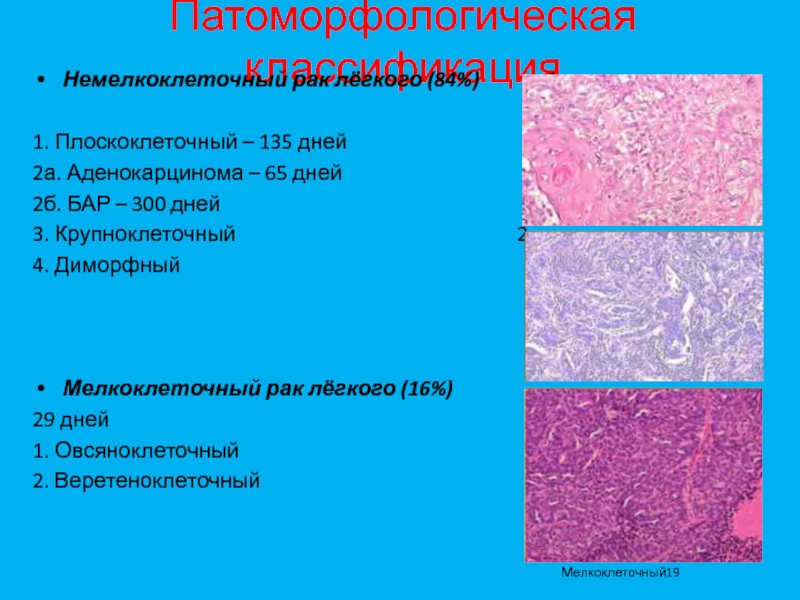
- 19. Патоморфологическая классификацияНемелкоклеточный рак лёгкого (84%)
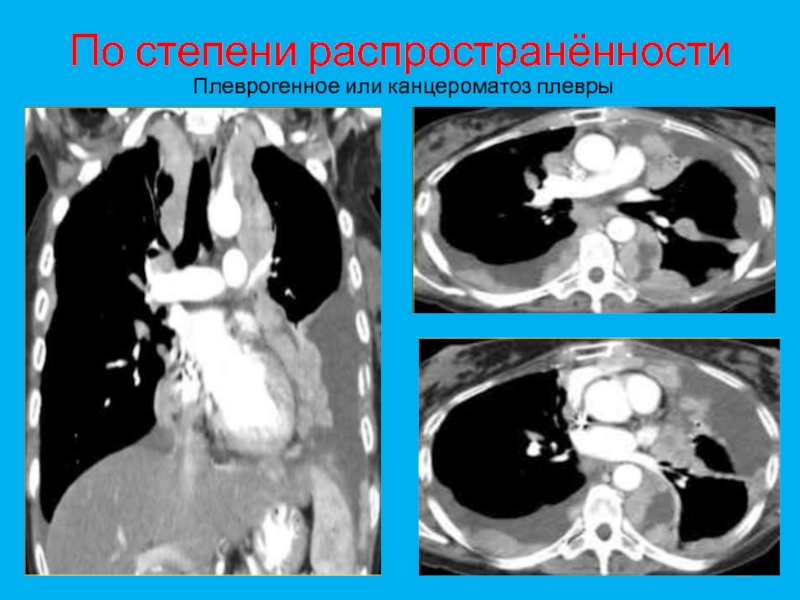
- 20. По степени распространённости1. Местное2. Лимфогенное3. Гематогенное4. Плеврогенное
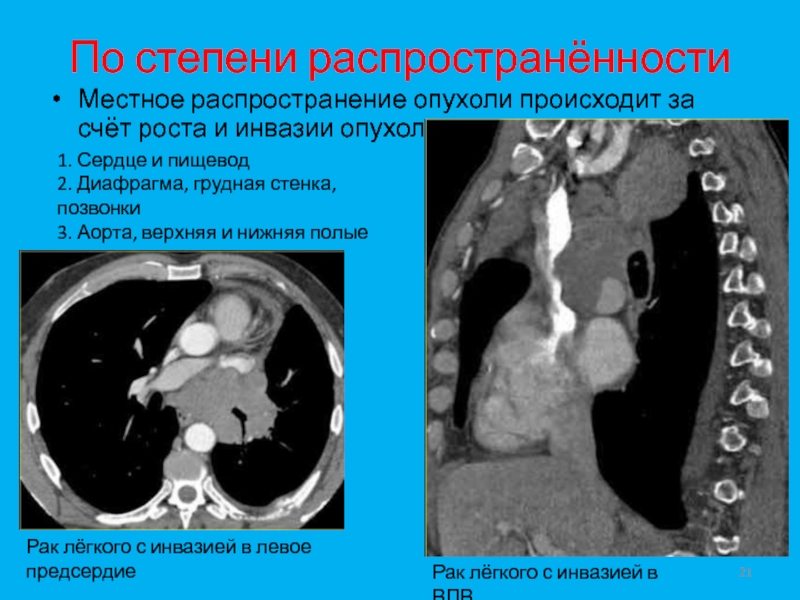
- 21. По степени распространённостиМестное распространение опухоли происходит за
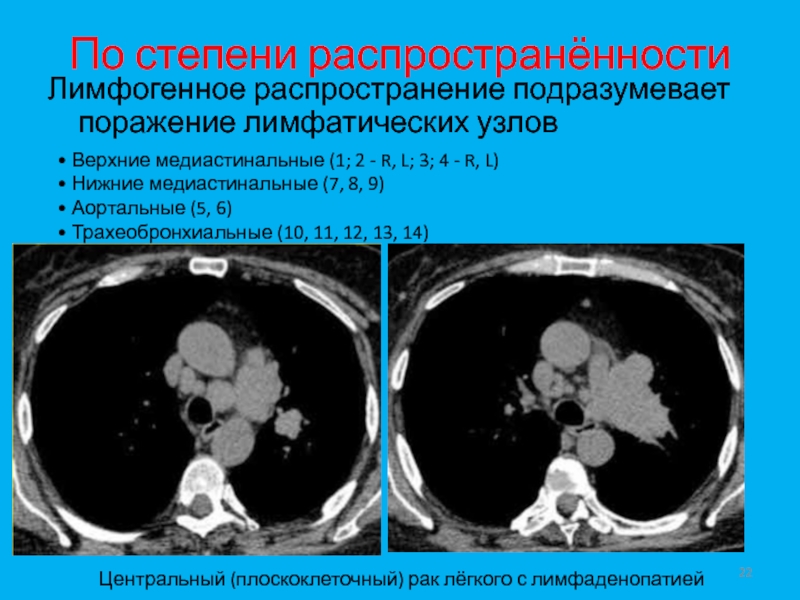
- 22. По степени распространённостиЛимфогенное распространение подразумевает поражение лимфатических
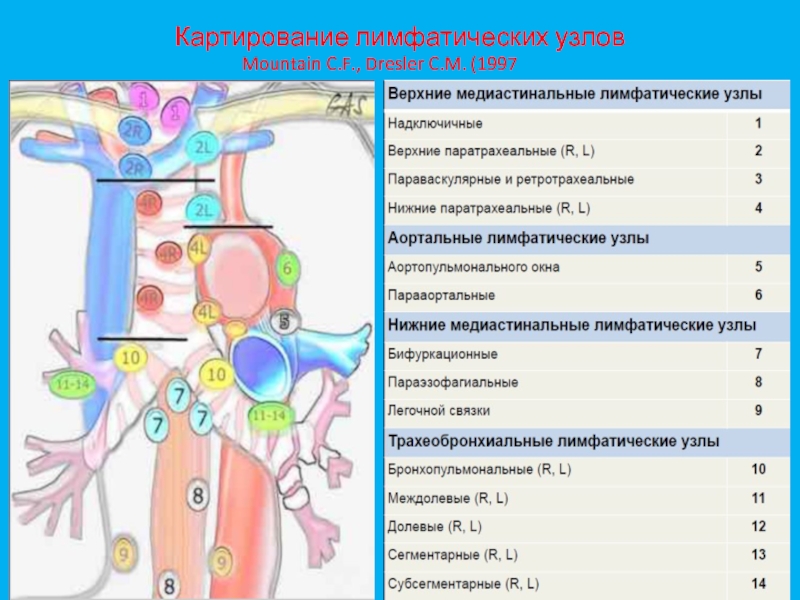
- 23. Картирование лимфатических узловMountain C.F., Dresler C.M. (1997 год)
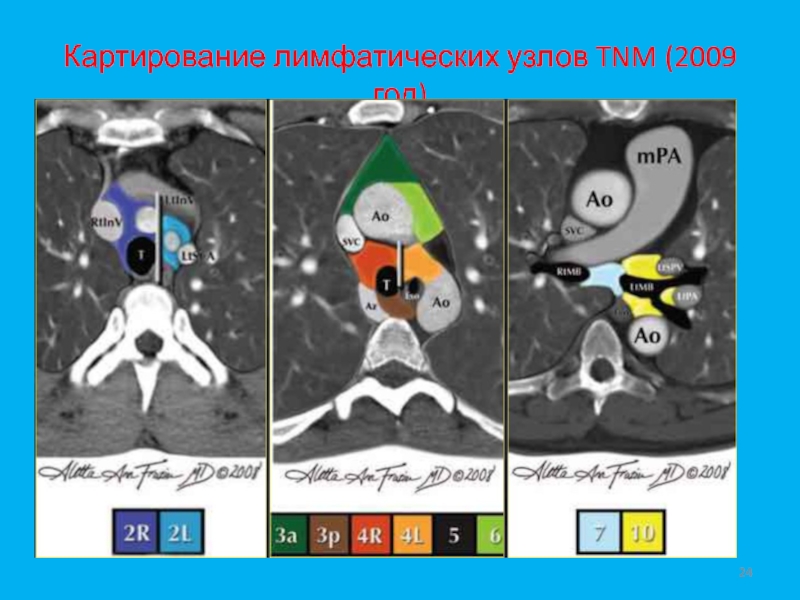
- 24. Картирование лимфатических узлов TNM (2009 год)
- 25. По степени распространённости Гематогенное распространение подразумевает
- 26. По степени распространённости
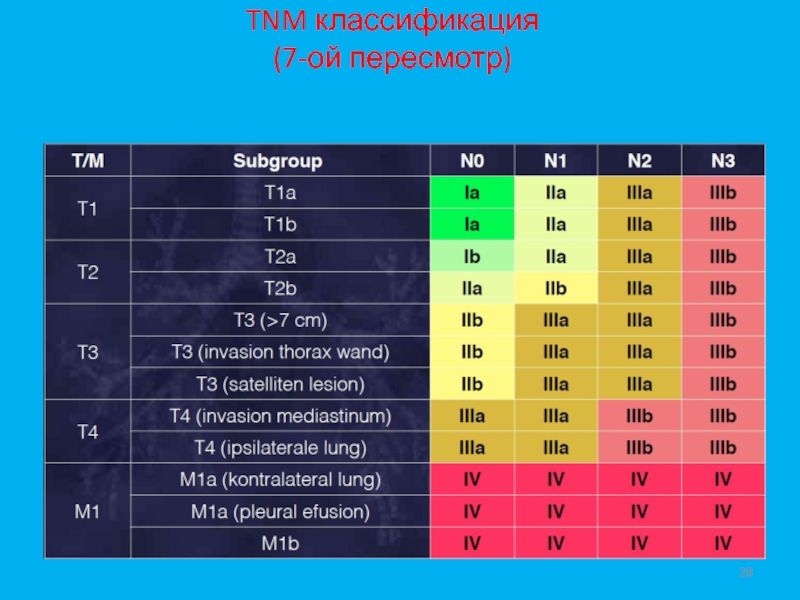
- 27. TNM классификация (7-ой пересмотр)Принята в 2009 году
- 28. TNM классификация (7-ой пересмотр)
- 29. ТNM –классификация немелкоклеточного рака легкого.Т-критерий – размер опухоли в наибольшем измерении
- 30. Т-критерий – размер опухоли в наибольшем измерении
- 31. N-критерийN-критерий – вовлечение в процесс регионарных лимфатических узлов
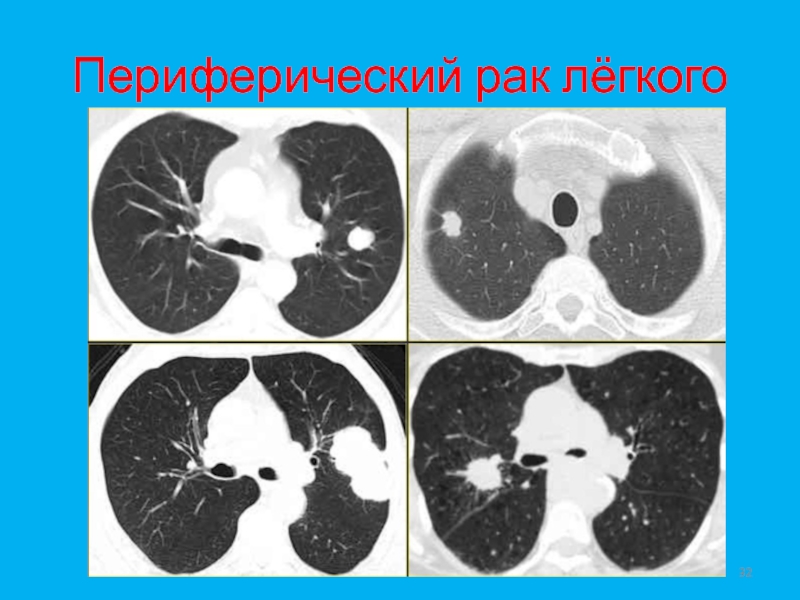
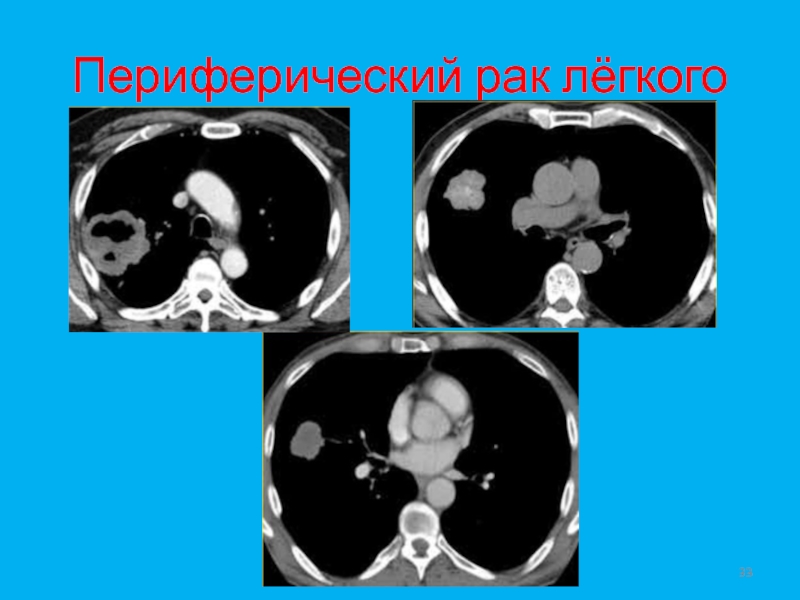
- 32. Периферический рак лёгкого
- 33. Периферический рак лёгкого
- 34. Периферический рак лёгкогоДо введения КВ
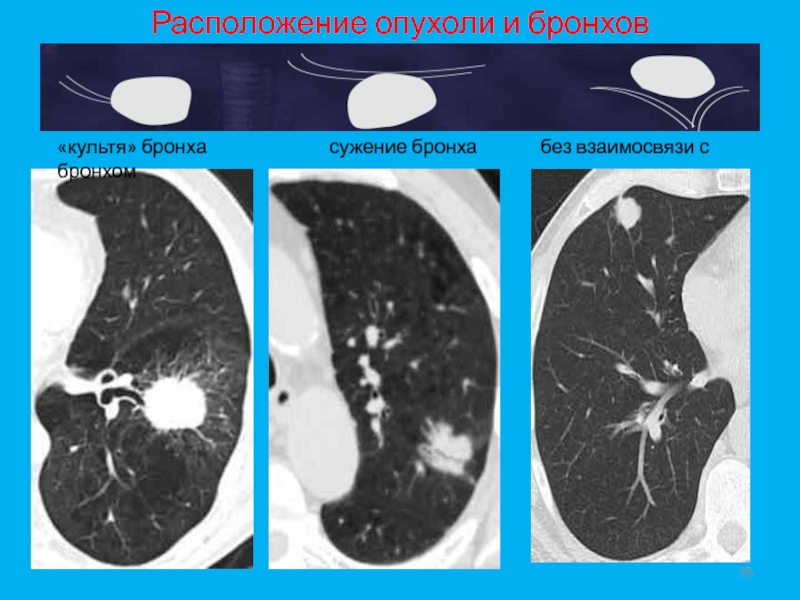
- 35. Расположение опухоли и бронхов«культя» бронха
- 36. Рак лёгкого, осложнённый вторичным воспалительным процессом• Осложнённые
- 37. Особенности клинического течения• Сочетание опухолевого и воспалительного
- 38. Трудности дифференциальной диагностики Первичные диагнозы
- 39. Клиника периферического
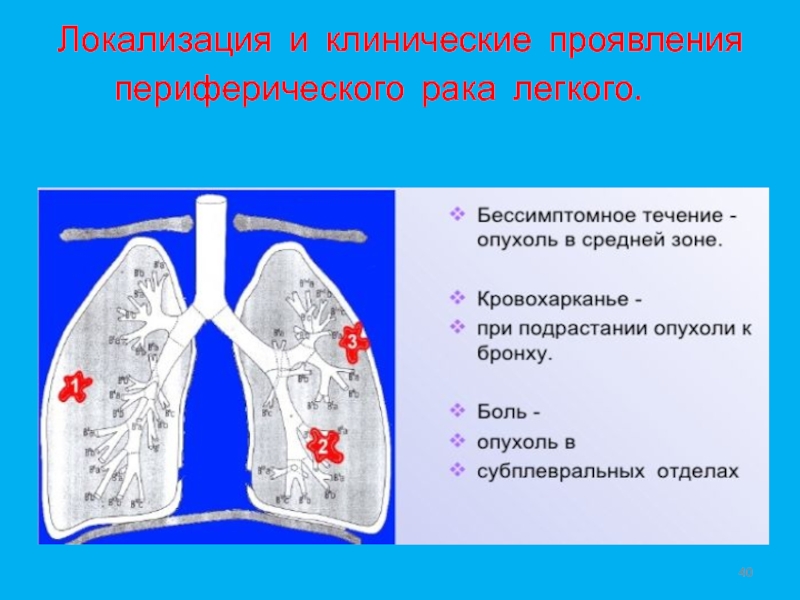
- 40. Локализация и клинические проявления периферического рака легкого.
- 41. НИИ онкологии и медицинской радиологии им. Н.Н.Александрова,
- 42. Клинико-рентгенологические формы периферического рака легкого.
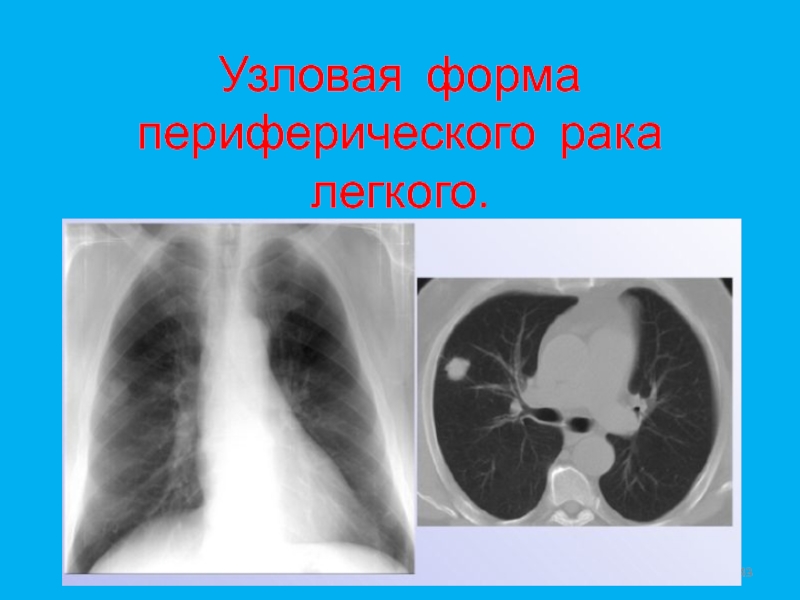
- 43. Узловая форма периферического рака легкого.
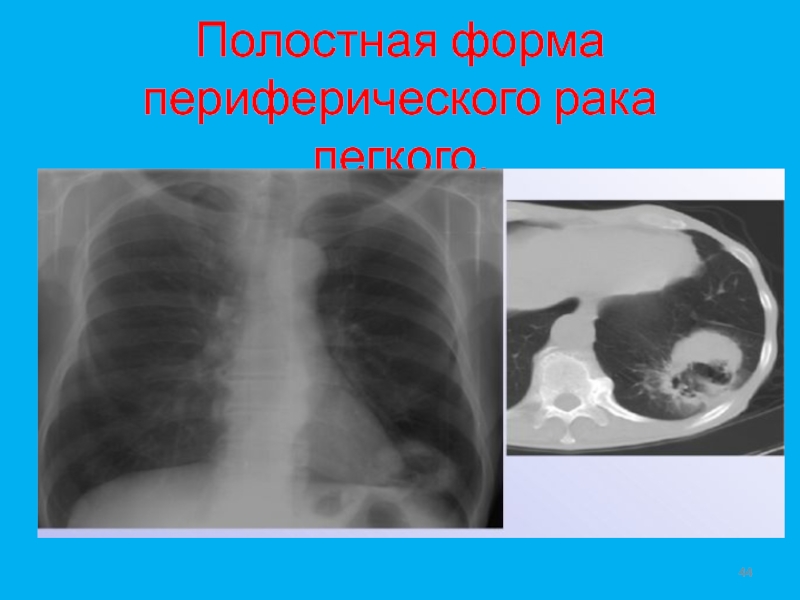
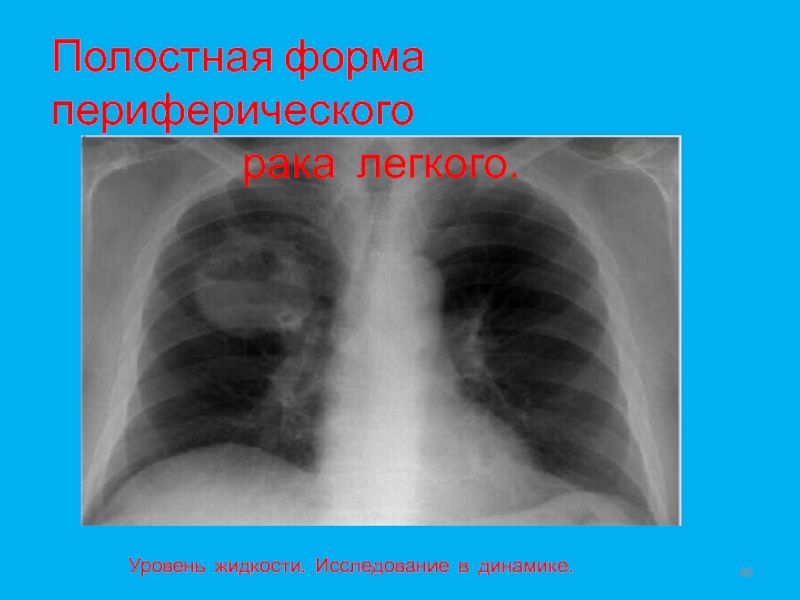
- 44. Полостная форма периферического рака легкого.
- 45. Полостная форма периферического рака легкого.
- 46. Полостная форма периферического
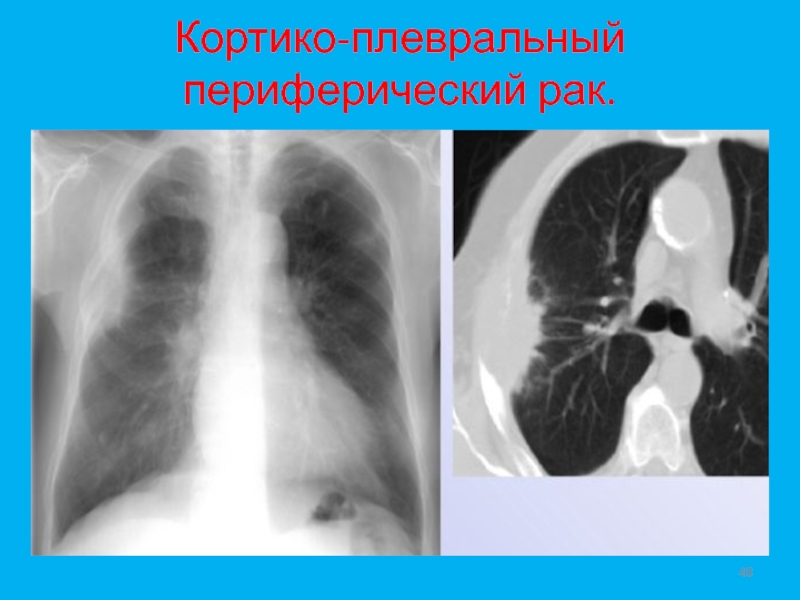
- 47. Кортико-плевральный периферический рак.
- 48. Кортико-плевральный периферический рак.
- 49. Без названия.
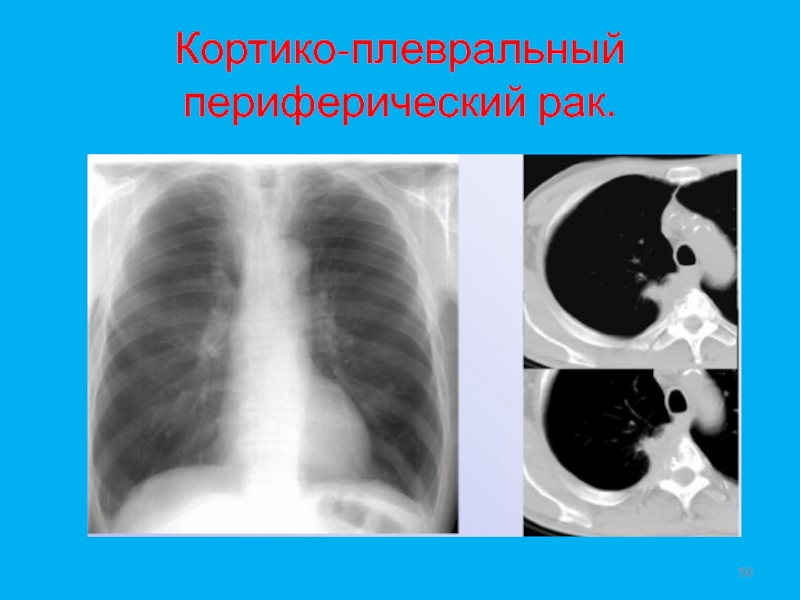
- 50. Кортико-плевральный периферический рак.
- 51. Слайд 51
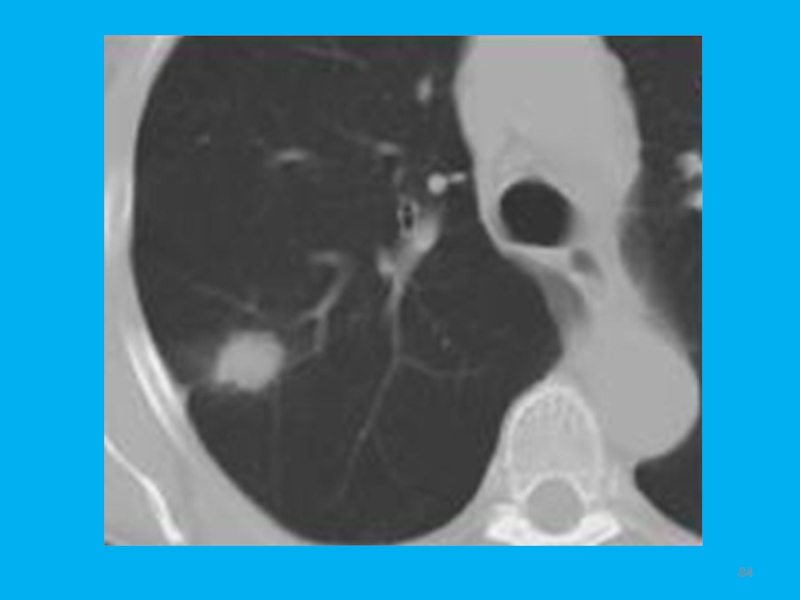
- 52. Клиническое течение периферического рака бессимптомно до тех
- 53. Следует обратить внимание на нежный, радиально направленный
- 54. Интенсивность тени зависит в основном от размеров
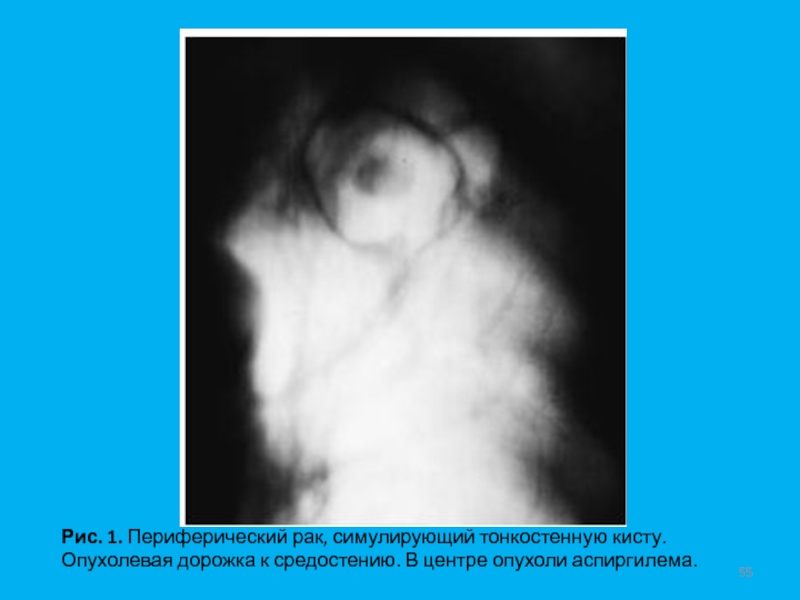
- 55. Рис. 1. Периферический рак, симулирующий тонкостенную кисту. Опухолевая дорожка к средостению. В центре опухоли аспиргилема.
- 56. Периферический рак может иметь различные размеры, что
- 57. Быстрое увеличение размеров тени узла в легком
- 58. Окружающая опухоль легочная ткань может быть совершенно
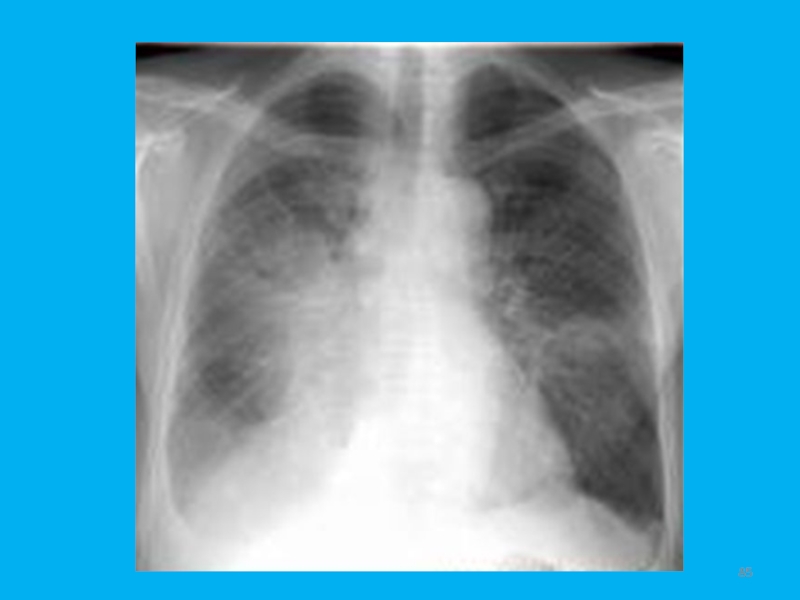
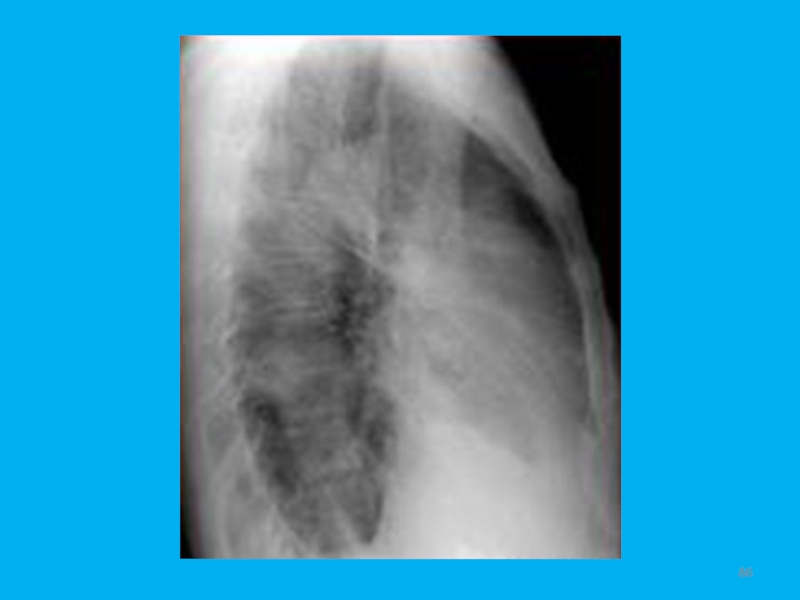
- 59. Слайд 59
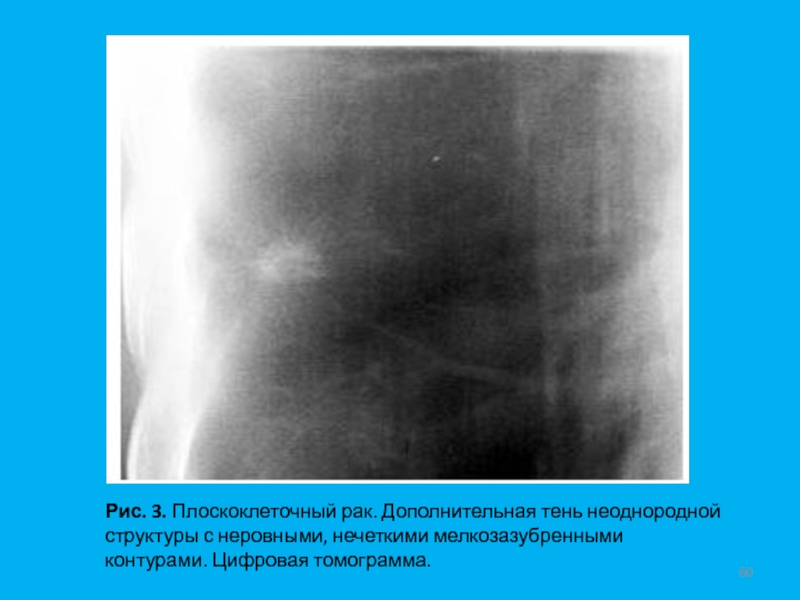
- 60. Рис. 3. Плоскоклеточный рак. Дополнительная тень неоднородной структуры с неровными, нечеткими мелкозазубренными контурами. Цифровая томограмма.
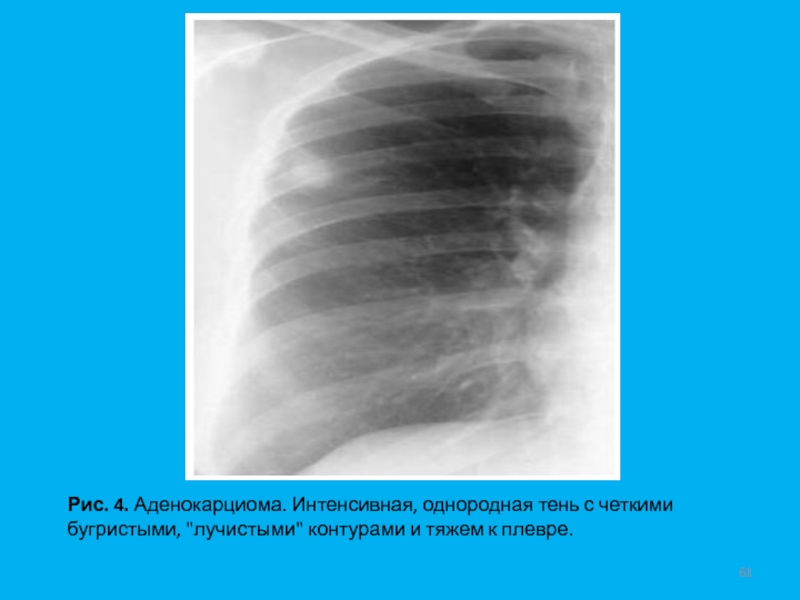
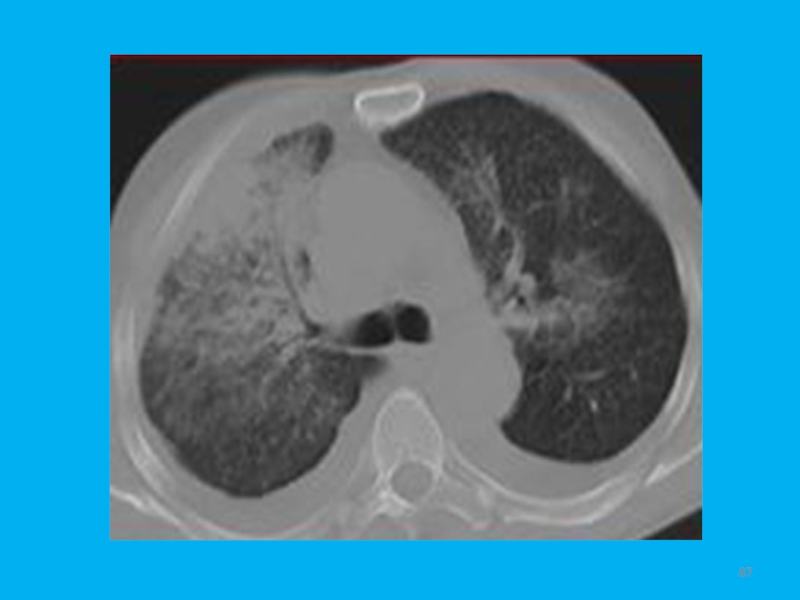
- 61. Рис. 4. Аденокарциома. Интенсивная, однородная тень с четкими бугристыми, "лучистыми" контурами и тяжем к плевре.
- 62. К раннему периферическому раку (согласно TNM классификации
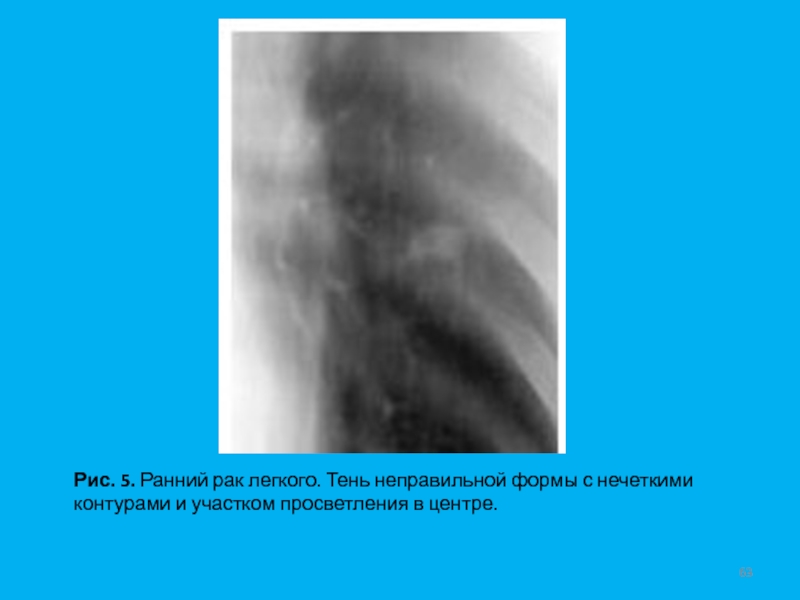
- 63. Рис. 5. Ранний рак легкого. Тень неправильной формы с нечеткими контурами и участком просветления в центре.
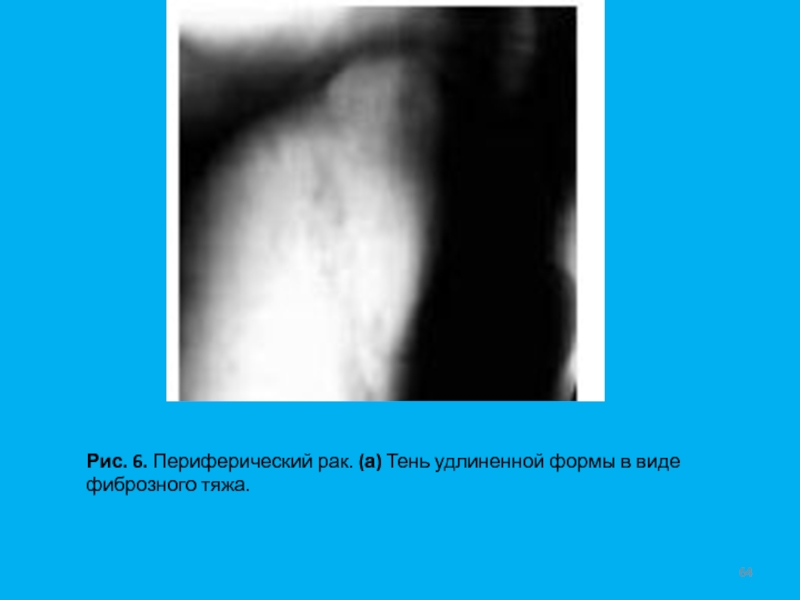
- 64. Рис. 6. Периферический рак. (а) Тень удлиненной формы в виде фиброзного тяжа.
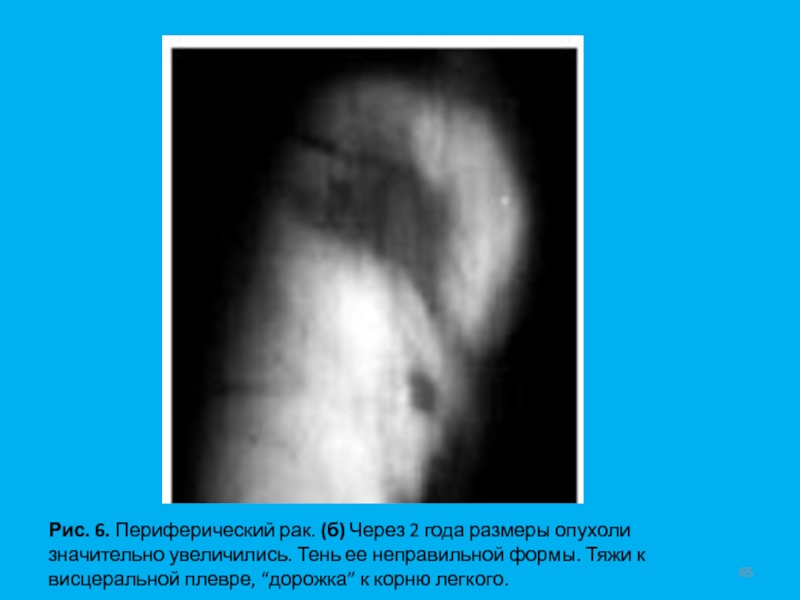
- 65. Рис. 6. Периферический рак. (б) Через 2
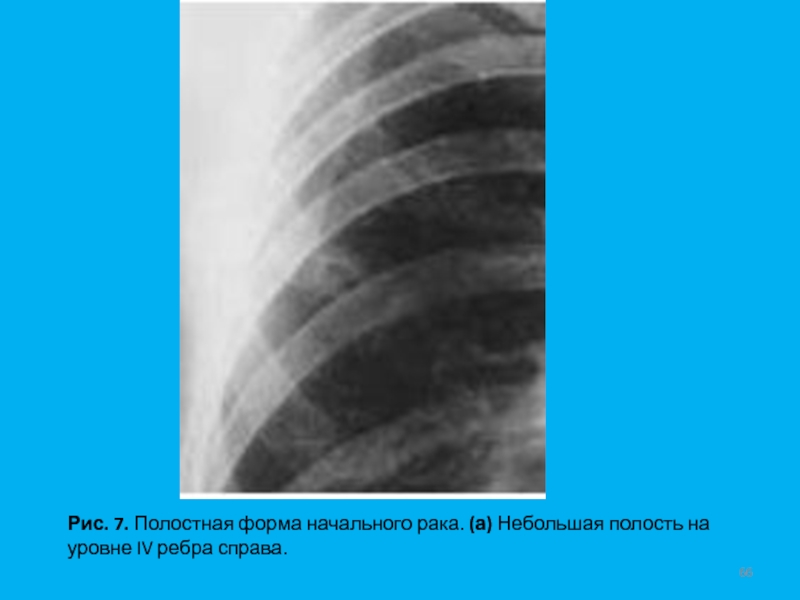
- 66. Рис. 7. Полостная форма начального рака. (а) Небольшая полость на уровне IV ребра справа.
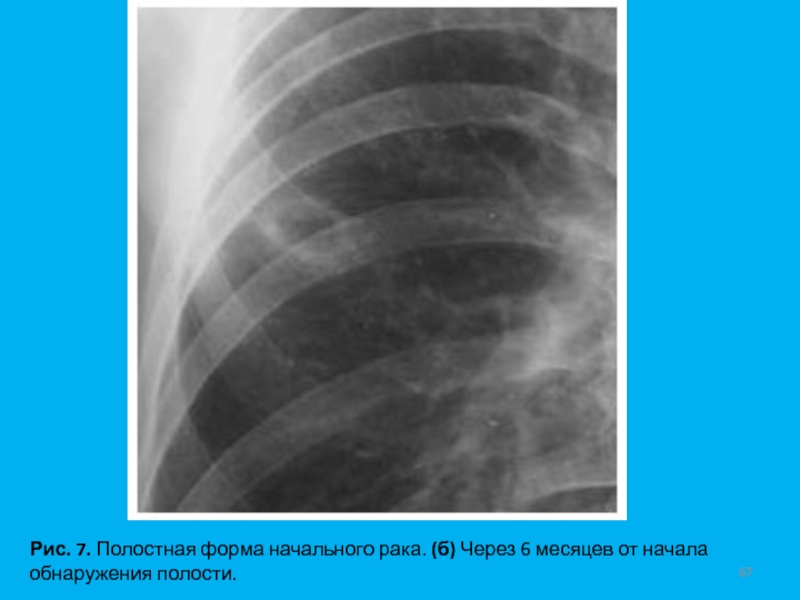
- 67. Рис. 7. Полостная форма начального рака. (б) Через 6 месяцев от начала обнаружения полости.
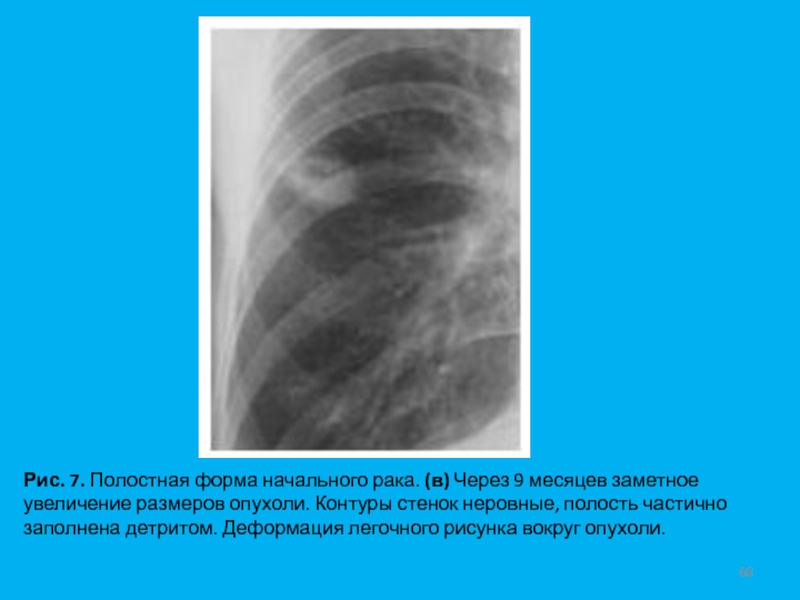
- 68. Рис. 7. Полостная форма начального рака. (в)
- 69. Бронхиолоальвеолярный рак на начальной стадии развития имеет
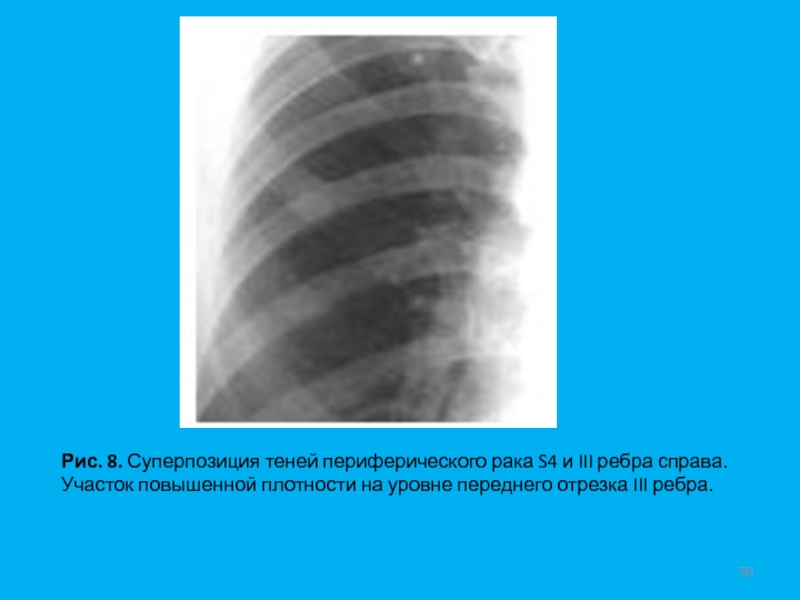
- 70. Рис. 8. Суперпозиция теней периферического рака S4
- 71. По мере роста периферического рака опухоль метастазирует
- 72. Верхушечный рак легкого (опухоль Пэнкоста).В современном понимании
- 73. Для уточнения характера поражения у больных с
- 74. Поражения легких и позвоночника на стандартных рентгенограммах
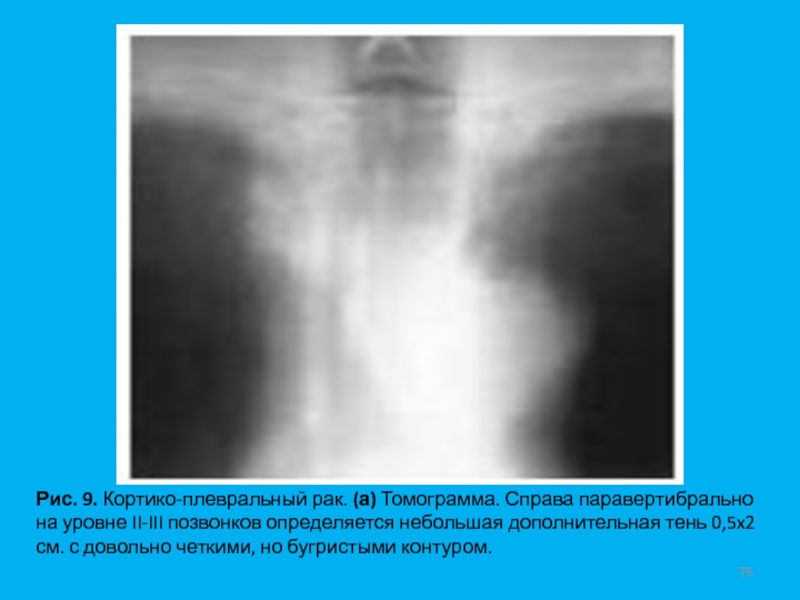
- 75. Рис. 9. Кортико-плевральный рак. (а) Томограмма. Справа
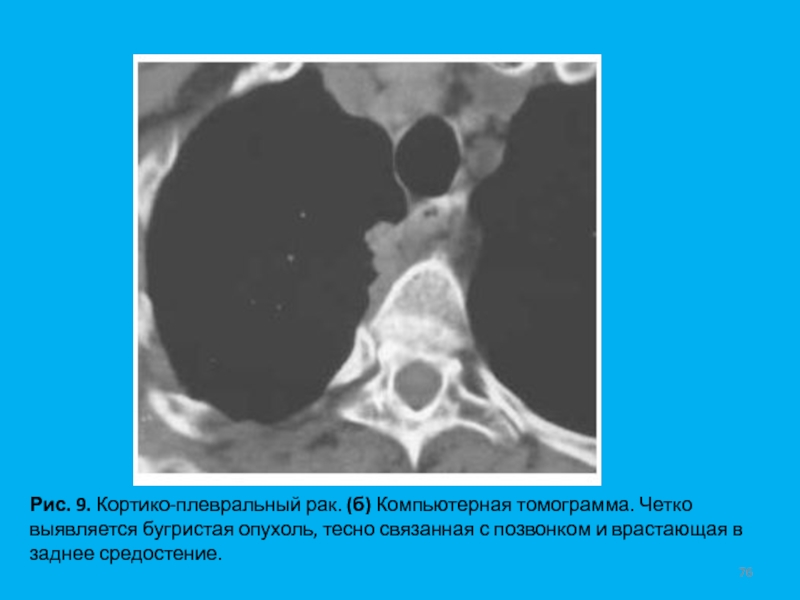
- 76. Рис. 9. Кортико-плевральный рак. (б) Компьютерная томограмма.
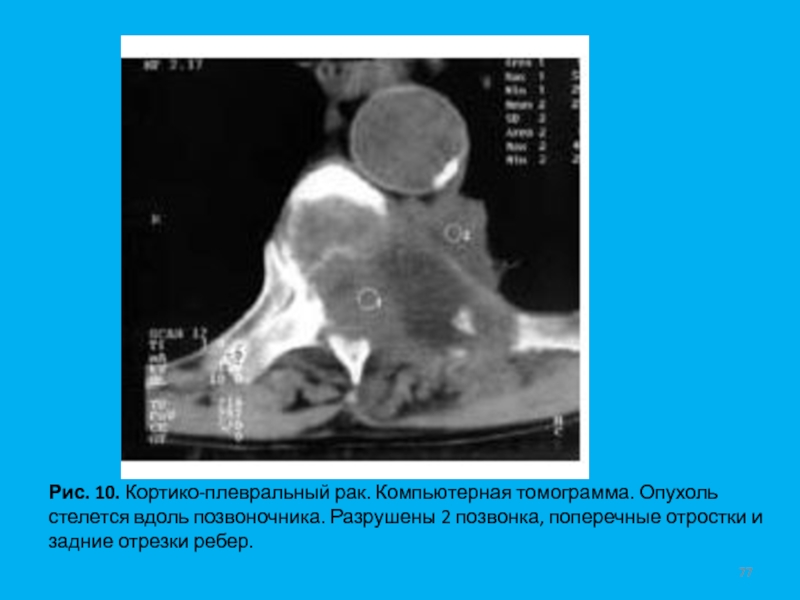
- 77. Рис. 10. Кортико-плевральный рак. Компьютерная томограмма. Опухоль
- 78. Как видно из приведенных данных, диагностика периферического
- 79. Слайд 79
- 80. Слайд 80
- 81. Слайд 81
- 82. Слайд 82
- 83. Слайд 83
- 84. Слайд 84
- 85. Слайд 85
- 86. Слайд 86
- 87. Слайд 87
- 88. Слайд 88
- 89. Слайд 89
- 90. Слайд 90
- 91. Рентгенологическая симптоматология периферического рака лёгкого.
- 92. Слайд 92
- 93. Слайд 93
- 94. Для плоскоклеточного рака характерна неоднородная структура, полость
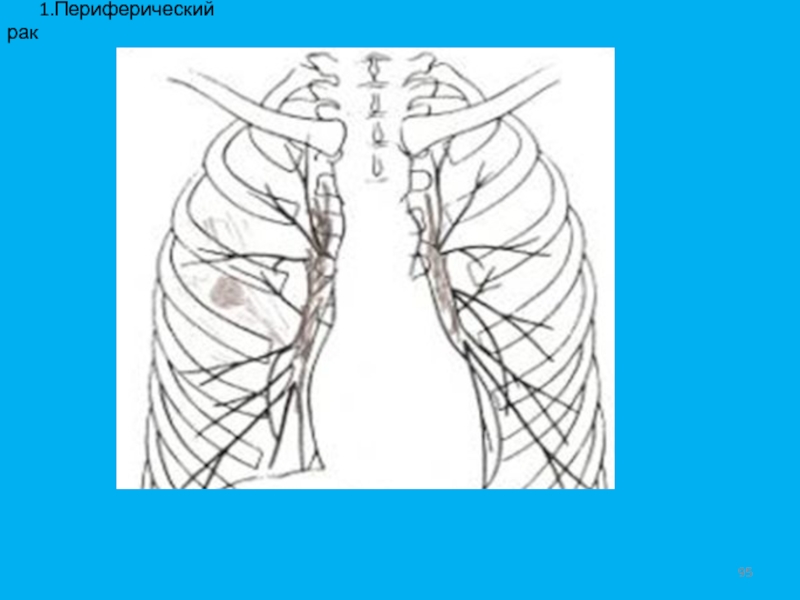
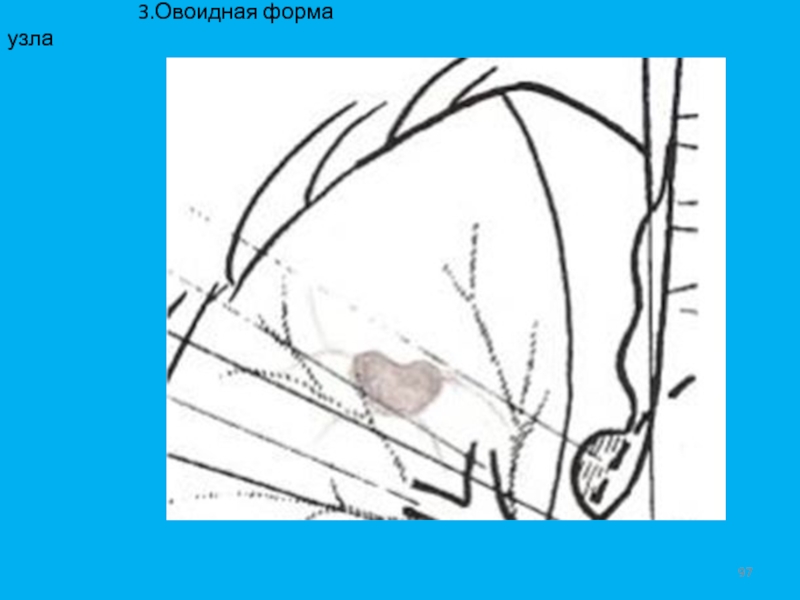
- 95. 1.Периферический рак
- 96. 2.Полигональная форма узла
- 97. Слайд 97
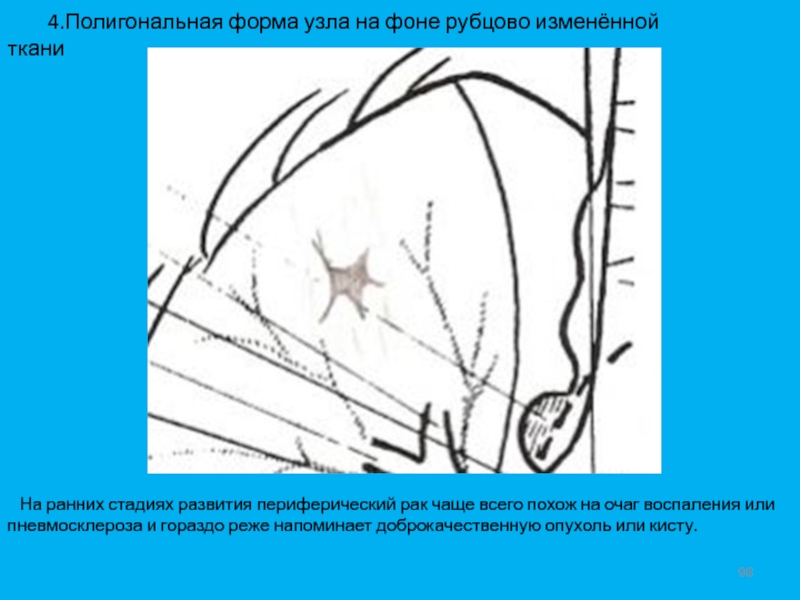
- 98. 4.Полигональная форма узла
- 99. 5.По контуру отделельные усики – шипики
- 100. Слайд 100
- 101. Слайд 101
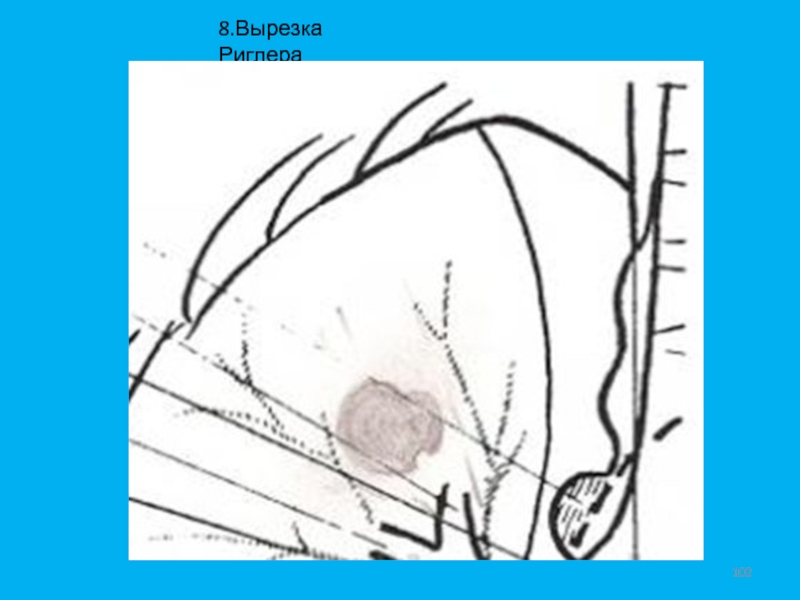
- 102. 8.Вырезка Риглера
- 103. В дифференциально - диагностический ряд с периферическим
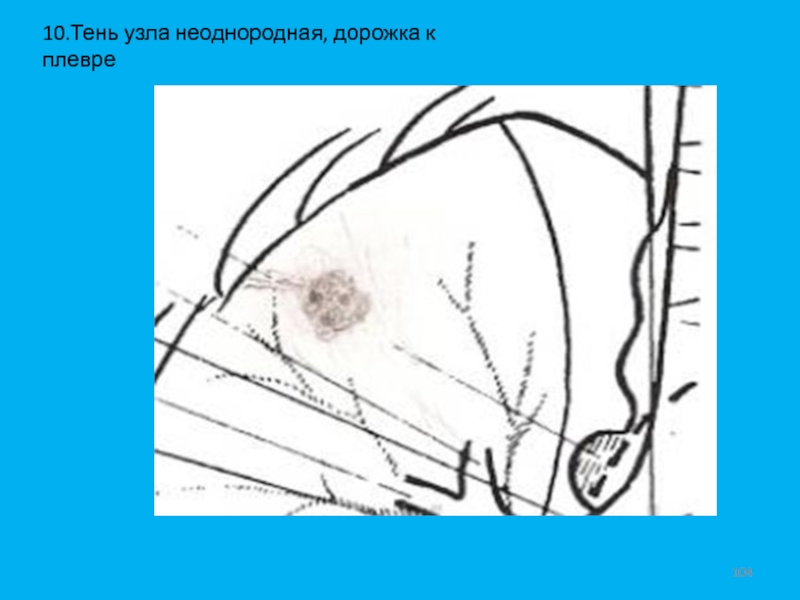
- 104. 10.Тень узла неоднородная, дорожка к плевре
- 105. 11.Контуры бугристые, нечеткие
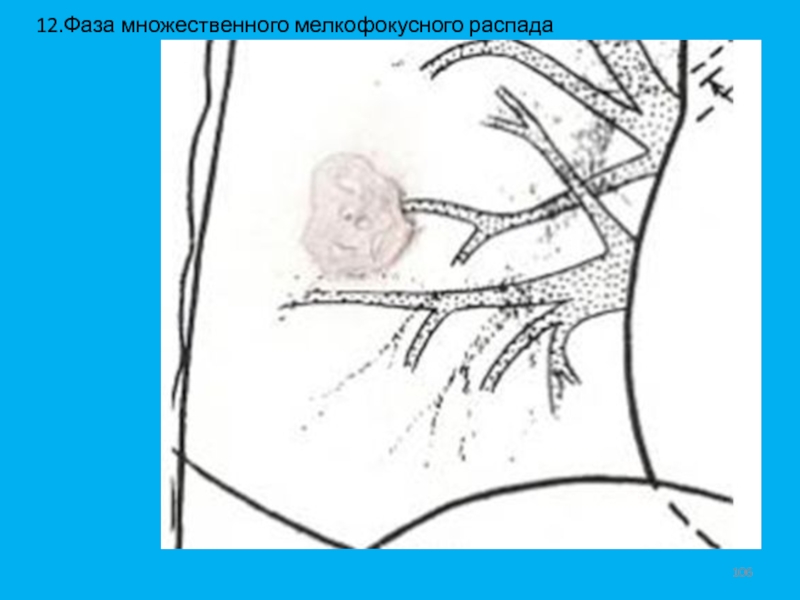
- 106. 12.Фаза множественного мелкофокусного распада
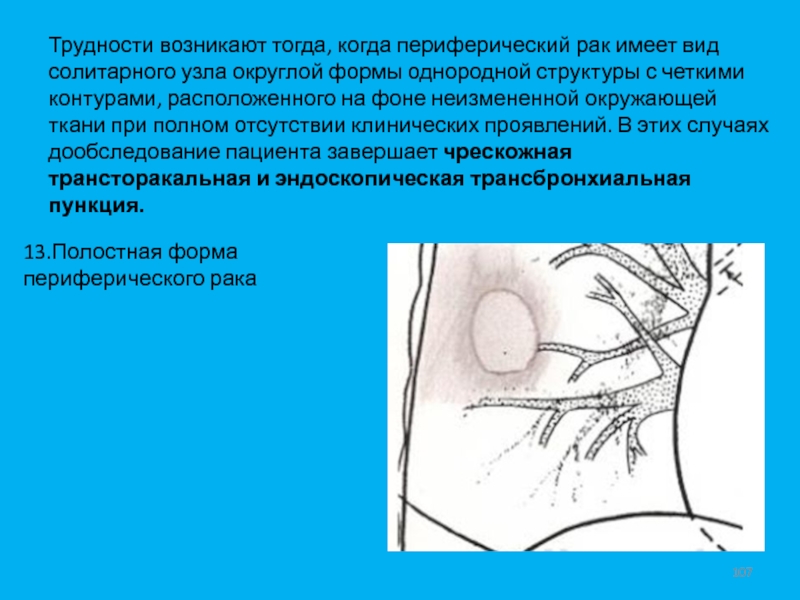
- 107. Трудности возникают тогда, когда периферический рак имеет
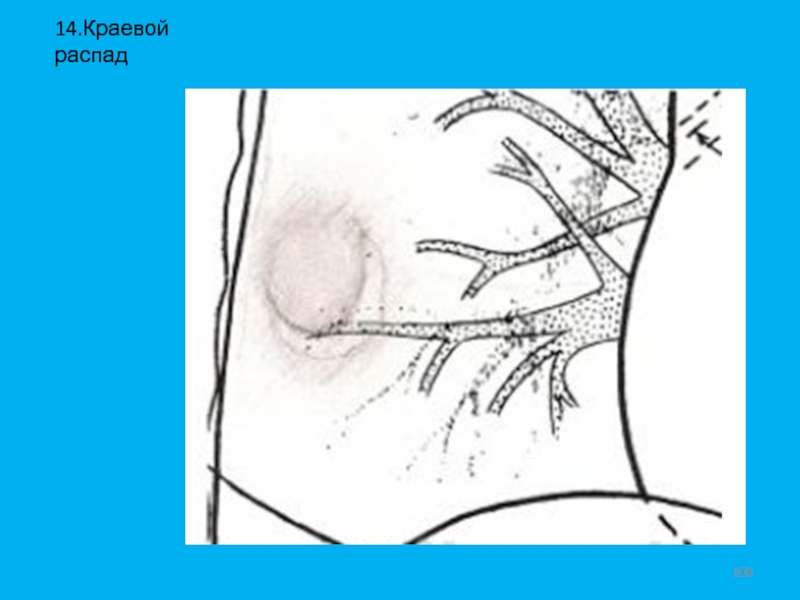
- 108. 14.Краевой распад
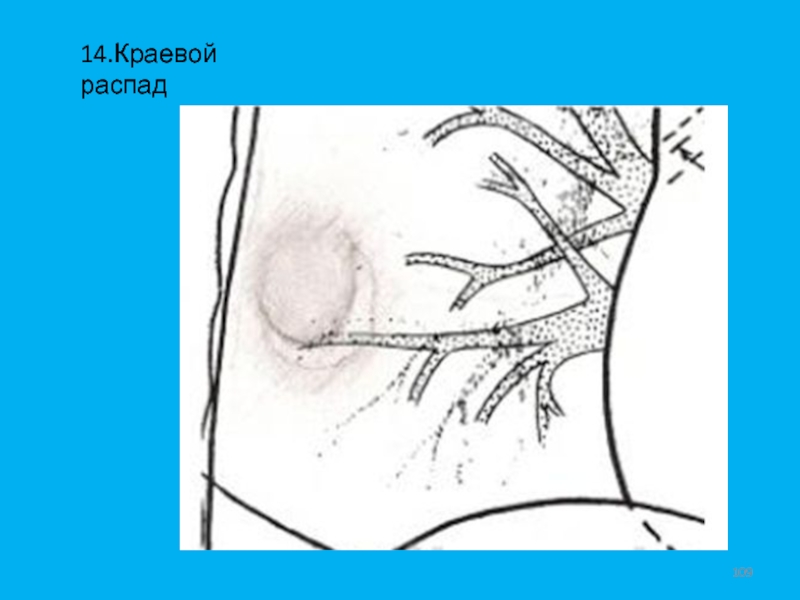
- 109. 14.Краевой распад
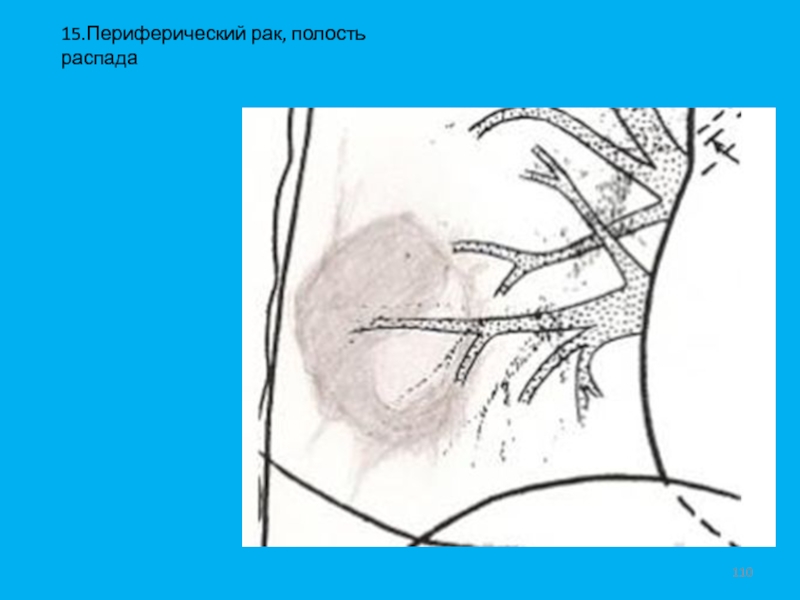
- 110. 15.Периферический рак, полость распада
- 111. Определенные трудности возникают при проведении дифференциальной диагностики
- 112. Слайд 112
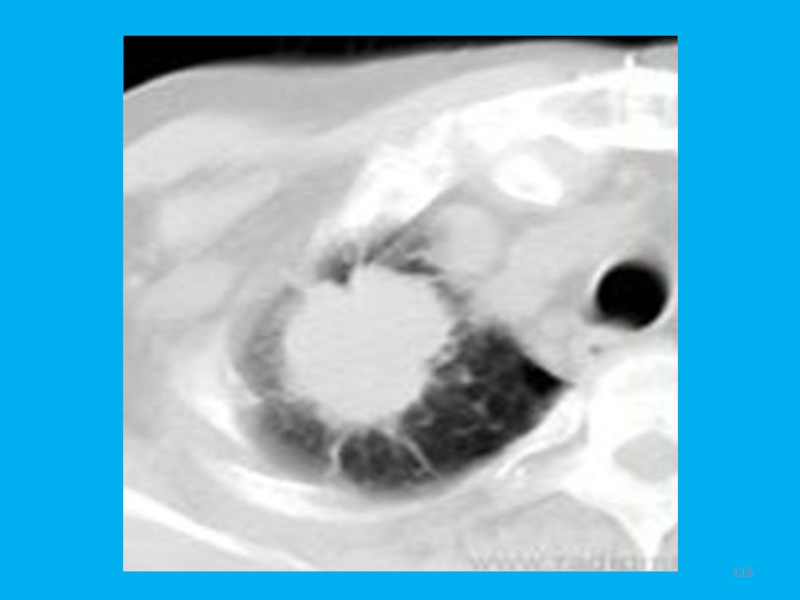
- 113. Слайд 113
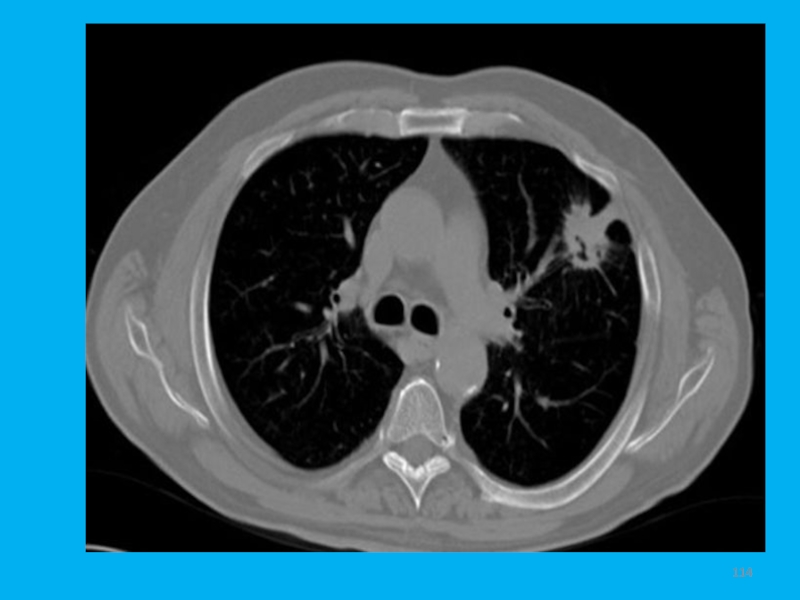
- 114. Слайд 114
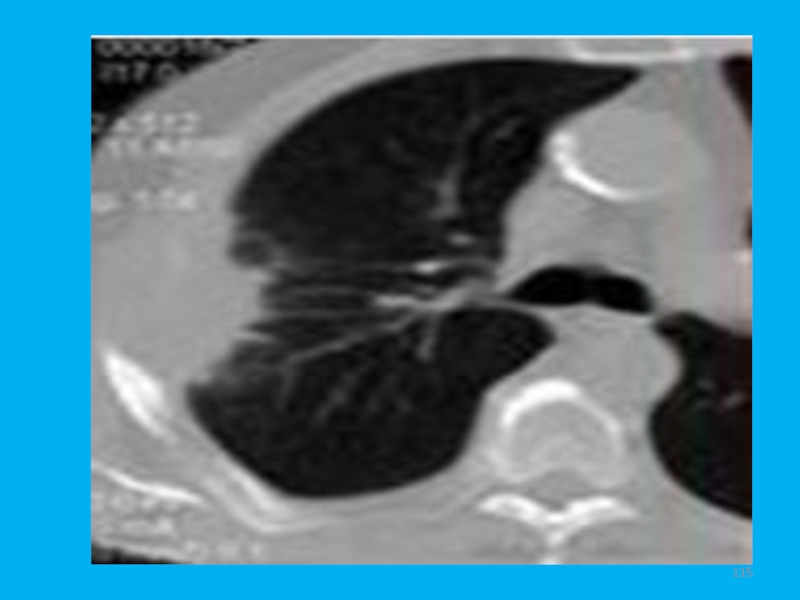
- 115. Слайд 115
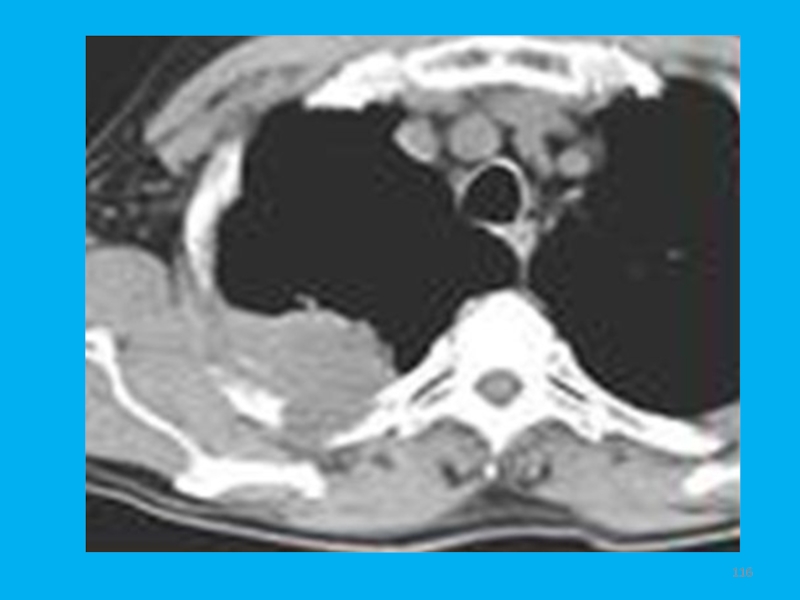
- 116. Слайд 116
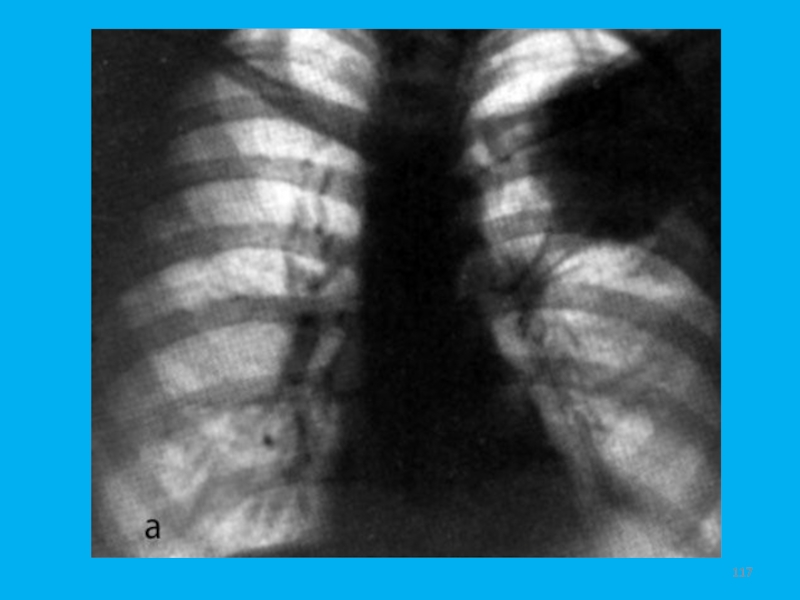
- 117. Слайд 117
- 118. Слайд 118
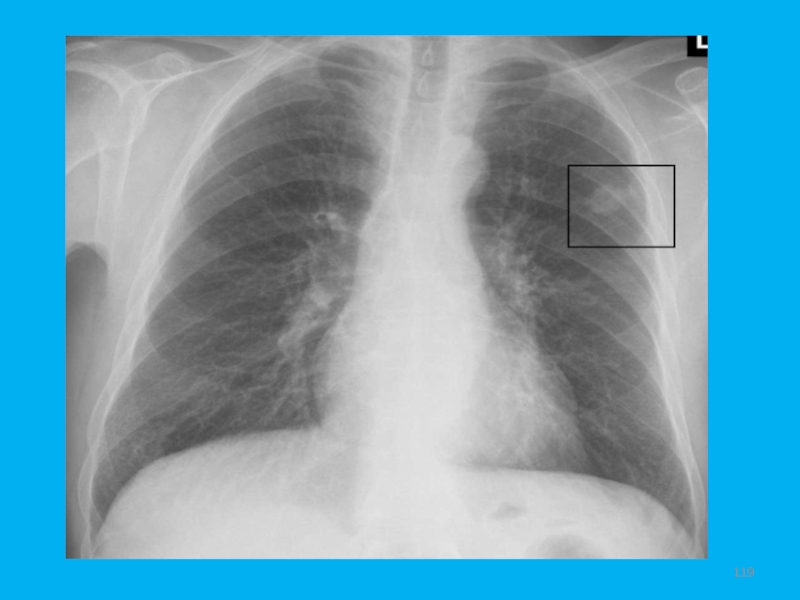
- 119. Слайд 119
- 120. Слайд 120
- 121. Параканкрозная пневмония1. Воспаление в
- 122. Распад опухоли с
- 123. Спасибо за внимание.
- 124. Скачать презентанцию
Слайды и текст этой презентации
Слайд 8Эпидемиология
• В мире регистрируется более 1 млн. заболеваний в год
(Hansen
H.H., 2008 год)
(Каприна А.Д., 2014 год)Слайд 9Эпидемиология
• В структуре заболеваемости среди мужского населения рак
лёгкого занимает первое
место - 45120 случаев (18,7%)
• В структуре заболеваемости среди женского
населениядесятое место - 10355 случаев (3,6%) (Каприна А.Д., 2014 год)
Слайд 12Эпидемиология
• Летальность больных в период с 2000 по 2012 годы
незначительно
снижалась и в 2012 году составила 52,4% (Каприна А.Д., 2014
год)Слайд 13Периферический рак лёгкого
Опухоль развивающаяся из «мелких» бронхов
(субсегментарные и более мелкие)
Рентгеновская
и КТ семиотика: • Одиночное новообразование округлой формы • Наружный контур неровный
(бугристый, волнистый, полицикличный) • Симптом «лучистости» • Структура опухолевого узла (однородная/неоднородная)КТ-семиотика: • Денситометрический показатель (10…100 HU) • Накопления контрастного вещества в 1,5 - 2 раза
Слайд 14• Рак легкого – злокачественная опухоль, развивающаяся из эпителия бронхов, бронхиальных
желёз или альвеол • Первое описание (1810 год) и термин рак
лёгкого (1839 год) предложены G.L. Bayle (Франция) • В России первое достоверное наблюдение рака лёгкого описал Савенко П. в 1833 годуСлайд 17Классификация рака лёгкого
1. Клинико-анатомическая
2. Патоморфологическая
3. По степени распространённости
4. TNM (7-й
пересмотр)
Слайд 18Клинико-анатомическая классификация
В зависимости от калибра поражаемых бронхов
1. Центральный (75%)
2. Периферический
(20%)
3. Атипичные формы (5%)
Слайд 19Патоморфологическая классификация
Немелкоклеточный рак лёгкого (84%)
1
1. Плоскоклеточный – 135 дней
2а. Аденокарцинома – 65 дней
2б.
БАР – 300 дней3. Крупноклеточный 2
4. Диморфный
Мелкоклеточный рак лёгкого (16%)
29 дней
1. Овсяноклеточный
2. Веретеноклеточный
Мелкоклеточный
Слайд 21По степени распространённости
Местное распространение опухоли происходит за счёт роста и
инвазии опухоли
1. Сердце и пищевод
2. Диафрагма, грудная стенка, позвонки
3. Аорта,
верхняя и нижняя полые вены4. Трахея и бронхи
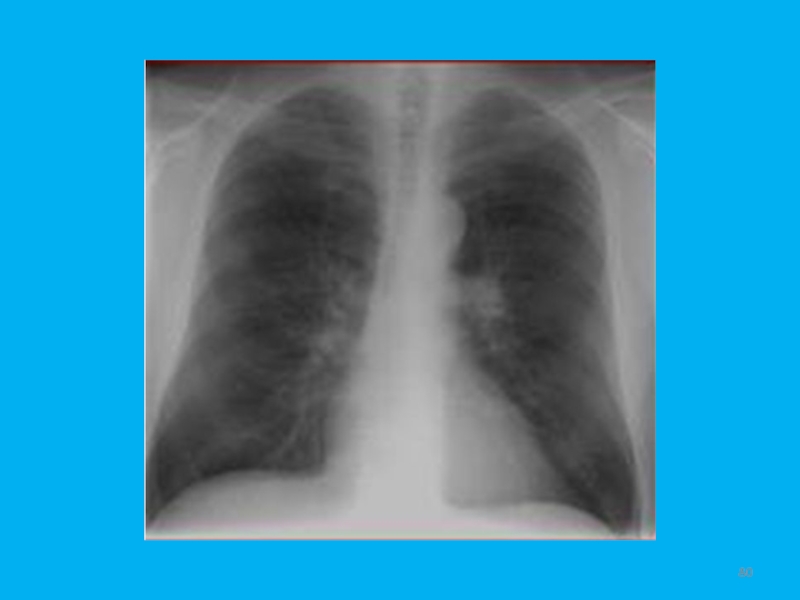
Рак лёгкого с инвазией в левое предсердие
Рак лёгкого с инвазией в ВПВ
Слайд 22По степени распространённости
Лимфогенное распространение подразумевает поражение лимфатических узлов
• Верхние медиастинальные
(1; 2 - R, L; 3; 4 - R, L)
•
Нижние медиастинальные (7, 8, 9)• Аортальные (5, 6)
• Трахеобронхиальные (10, 11, 12, 13, 14)
Центральный (плоскоклеточный) рак лёгкого с лимфаденопатией
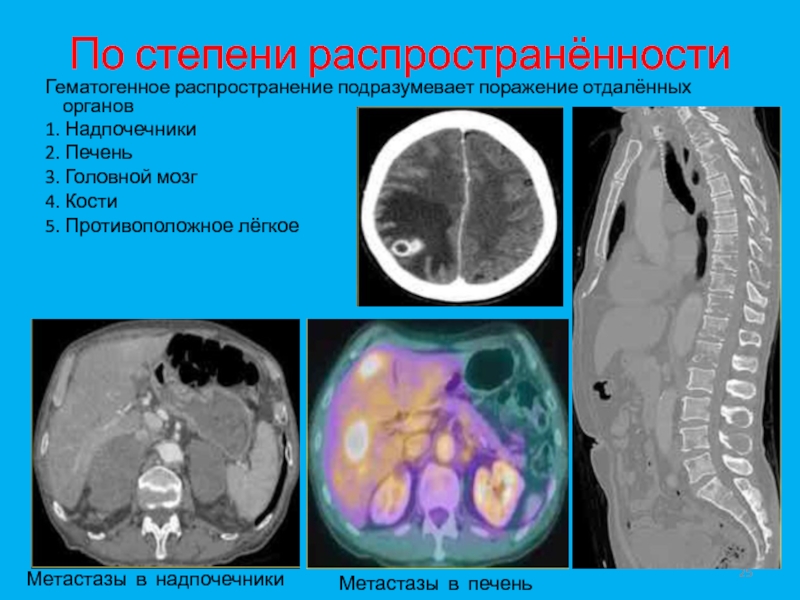
Слайд 25По степени распространённости
Гематогенное распространение подразумевает поражение отдалённых органов
1.
Надпочечники
2. Печень
3. Головной мозг
4. Кости
5. Противоположное лёгкое
Метастазы в надпочечники
Метастазы в
печеньСлайд 27TNM классификация
(7-ой пересмотр)
Принята в 2009 году Международным обществом по изучению
рака лёгкого
1. В основу классификации легли результаты исследовательской работы, проводимой
втечении 10 лет и включающей анализ результатов обследования, лечения и
выживаемости более 100869 больных раком лёгкого
2. Корректность определения стадии заболевания
3. I, II стадия – хирургическое лечение
4. III стадия – комбинированное лечение
5. IV стадия – симптоматическое лечение
Prof. Pierre Denoix
Слайд 29ТNM –классификация немелкоклеточного рака легкого.
Т-критерий – размер опухоли в наибольшем
измерении
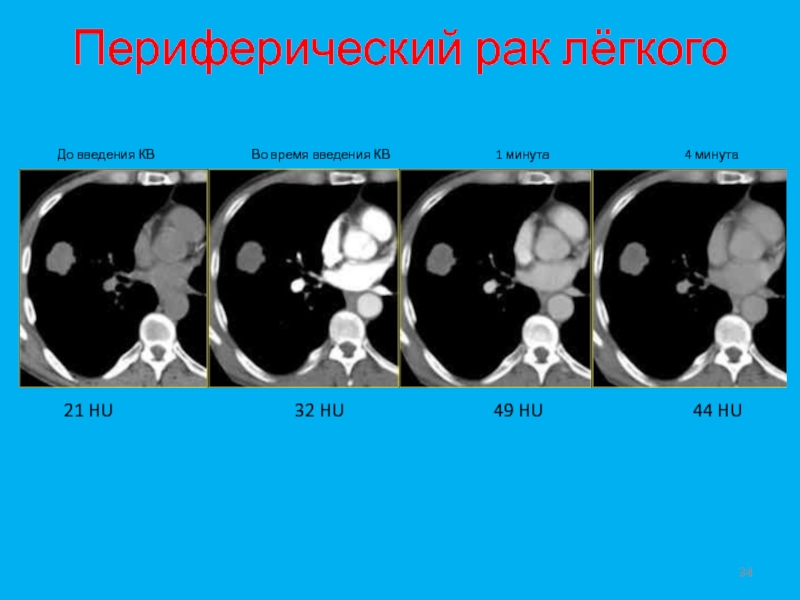
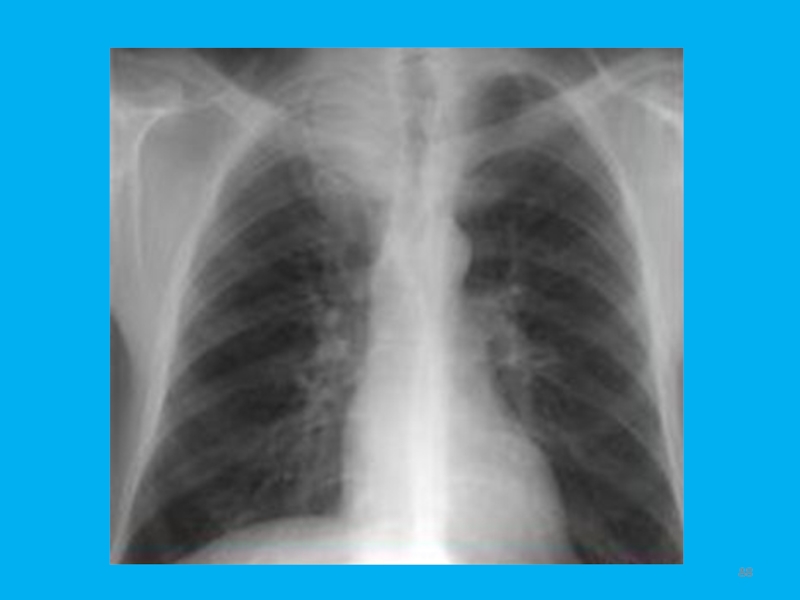
Слайд 34Периферический рак лёгкого
До введения КВ
Во время введения КВ 1 минута 4 минута
21 HU 32 HU 49 HU 44 HU
Слайд 36Рак лёгкого, осложнённый вторичным
воспалительным процессом
• Осложнённые формы составляют от 13,7
до 51,4% (Бисенков Л.Н., 2006; Павлушков Е.Н., 2007 год; Liao
W.Y., 2007 год)• Отказ от хирургического лечения, лучевой и химиотерапии
• Причиной летальности, часто, являются инфекционные
осложнения, а не распространённость опухолевого процесса
(Кузнецов И.М., 2005 год)
• Средняя продолжительность обследования до госпитализации в
торакальное отделение составляет до 6 месяцев (Rolston K.V. et al.,
2007 год)
• Трудности стадирования (Tanaka F., 2006 год
Слайд 37Особенности клинического течения
• Сочетание опухолевого и воспалительного процессов
• «Маска» тяжёлого
воспалительного и гнойно-деструктивного
процесса в грудной полости
• Начало заболевания связывают с
непосредственным развитиемвторичных воспалительных изменений
• Нарастающая слабость в короткие сроки
• Температура тела не снижается на протяжении суток, сочетается
с повышенной потливостью, сухостью во рту и чувством жажды
• Кашель в короткие сроки переходит от сухого к влажному
• Нарастающая одышка
Слайд 38Трудности дифференциальной диагностики
Первичные диагнозы у больных осложнённым
раком лёгкого
• Рак лёгкого – 32%
• Абсцедирующая пневмония – 22,7%
•
Туберкулёз лёгких – 15%• Абсцесс лёгкого – 12,6%
• Кровохарканье неясной этиологии – 9,9%
• Экссудативный плеврит – 5,4%
• Новообразование средостения – 2,4%
Слайд 41НИИ онкологии и медицинской радиологии им. Н.Н.Александрова,
Периферический рак составляет
от 12 до 37,5 % всех опухолей легких. Опухоль развивается
из эпителия бронхов IV-VI порядка и более мелких ветвей и постепенно разрастается в виде узла. Макроскопически он имеет вид сероватого округлого образования с более или менее четкими границами. Нередко в центре опухоли (независимо от ее величины) имеется размягчение ткани - некроз или полость распада. Раковый узел может располагаться в кортикальной (субплевральная форма), в центральной и в срединной зонах. Наиболее частой локализацией периферического рака легкого является верхняя доля (70%), реже это заболевание встречается в нижней доле (23%) и еще реже - в средней (7%).Слайд 52Клиническое течение периферического рака бессимптомно до тех пор, пока опухоль
не войдет в соприкосновение с соседними структурами или более крупными
бронхами, сдавление или прорастание которых может повлечь за собой появление тех или иных симптомов. В связи с этим своевременное выявление периферического рака - в первую очередь прерогатива рентгенологического исследования.Классическая рентгенологическая картина периферического рака общеизвестна: шаровидной или сферической формы неоднородная тень с неровными, часто волнистыми (бугристыми), нечеткими контурами. Важно, однако, подчеркнуть, что общепринятое мнение о шаровидной форме периферического рака справедливо только по отношению к относительно большим узлам, диаметр которых превышает 3-4 см. Большинство более мелких опухолей не имеет шаровидной формы и приобретает таковую только по мере роста новообразования.
Важным скиалогическим признаком периферического рака являются нечеткие контуры опухолевого узла и наличие лучистых теней, направленных от него в легочную ткань. Образование "лучистого венчика", "шипов" вокруг опухоли связано с распространением ее вдоль стенок бронхов, лимфатических и кровеносных сосудов и отражает инфильтративный характер роста.
Слайд 53Следует обратить внимание на нежный, радиально направленный рисунок "лучистого венчика"
при периферическом раке в отличие от неравномерных и неодинаковых по
толщине тяжей, которые являются отображением рубцовых процессов. Примером может служить фокус хронической пневмонии, который, имея шаровидную форму, на фоне подобных тяжей может напоминать злокачественную опухоль. В связи с этим анализ "венчика" должен быть проведен очень тщательно.Контуры опухоли не только нечеткие, но и волнистые, что является отображением бугристой поверхности опухолевого узла. При анализе рентгенологической картины периферического рака существенное значение имеет симптом многоузловатости, заключающийся в отсутствии единой однородной тени опухоли; она состоит как бы из нескольких небольших образований, сливающихся в общий конгломерат (Б.К. Шаров, 1974).
В редких случаях, когда контуры раковой опухоли могут быть четкими, а не бугристыми, дифференциальная диагностика с доброкачественными опухолями представляет значительные трудности.
Слайд 54Интенсивность тени зависит в основном от размеров опухолевого узла и
степени его плотности. Структура тени при периферическом раке чаще неоднородная.
Нередко она представляет собой как бы слившиеся между собой отдельные, прилежащие друг к другу плотные округлые тени. По-видимому, неравномерность роста отдельных участков опухоли, бугристость поверхности, различные сроки возникновения распада обусловливают подобную неоднородную структуру теневого изображения.Почти у 30 % больных периферическим раком легкого встречается распад в опухолевом узле, связанный в основном с несоответствием медленного образования сосудов и интенсивного роста опухоли, в результате чего наступает некроз опухолевой ткани. Это не единственная причина, поскольку наблюдаются очень большие узлы без выраженного распада и значительно меньшего размера - с наличием распада.
Полости распада бывают мелкими, одиночными и множественными. Они имеют причудливую форму с неровными и нечеткими очертаниями. Мелкофокусный распад может переходить в крупнофокусный и заканчиваться образованием крупной солитарной, центрально расположенной полости, стенки которой имеют различную толщину - полостная, кавернозная форма рака. В редких случаях стенки опухоли могут быть тонкими, а сама опухоль напоминать кисту (Рис. 1).
Слайд 55Рис. 1. Периферический рак, симулирующий тонкостенную кисту. Опухолевая дорожка к
средостению. В центре опухоли аспиргилема.
Слайд 56Периферический рак может иметь различные размеры, что зависит от сроков
выявления новообразования и темпов его роста, отражающих агрессивность опухолевых клеток.
В
последние годы появилось большое число работ, посвященных скорости роста опухоли, при этом для учета ее используют показатель времени удвоения объема (ВУО) новообразования. При периферическом раке этот показатель колеблется, по данным разных авторов, от 20 до 300-400 дней, при доброкачественных опухолях ВУО превышает 500 дней.Величина ВУО при раке легкого зависит от многих факторов, в том числе и, возможно, в значительной степени от гистологической структуры опухоли и даже степени дифференцировки клеток.
По данным K. Kerr и D. Jamb (1984), ВУО при плоскоклеточном раке составляет в среднем 146 дней, тогда как при аденокарциноме - 72 дня, при мелкоклеточном - только 66 дней, а по некоторым данным даже 29 дней.
Имеется определенная связь скорости роста опухоли и возраста больных: быстрорастущие опухоли чаще отмечаются у лиц более молодого возраста. Среди больных с медленным ростом периферического рака легкого преобладают лица пожилого возраста.
Слайд 57Быстрое увеличение размеров тени узла в легком в большинстве случаев
является признаком злокачественности опухоли, в то же время медленное ее
увеличение не позволяет исключить рак. Опыт показывает, что у больных периферическим раком, не оперированных по различным причинам, на протяжении многих месяцев можно наблюдать почти стабильную картину без заметного увеличения размеров опухолевого узла или на протяжении нескольких лет - незначительное, постепенное увеличение размеров тени опухоли.Распространение опухоли по сосудам по ходу лимфооттока в сторону корня дает картину "дорожки к корню легкого".
Различают два вида дорожек: одна из них - в виде неоднородной тяжистости за счет периобронхиальной и периваскулярной опухолевой инфильтрации, вторая - однородная, широкая, связанная с цепочкой метастатически измененных лимфоузлов или с ростом самой опухоли.
Симптом "дорожки к корню" для постановки диагноза периферического рака самостоятельного значения не имеет, т.к. может встречаться и при других заболеваниях (туберкулезе, хронической пневмонии). Отмечается, что при раке (в отличие от туберкулеза) в дорожке редко виден дренирующий бронх.
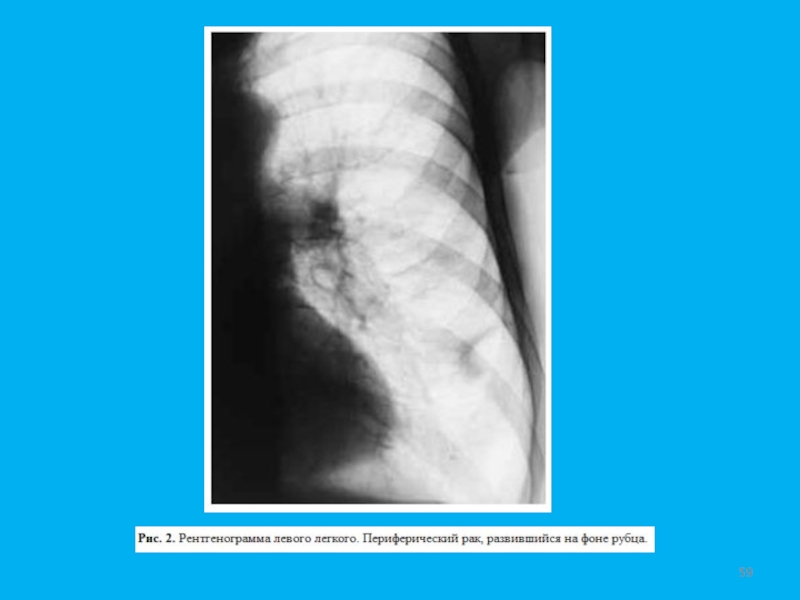
Слайд 58Окружающая опухоль легочная ткань может быть совершенно нормальной или измененной
предшествующими воспалительными заболеваниями. В настоящее время считают, что у 4/5
больных периферическим раком опухоль развивается на фоне старого гиалинизированного рубца (Рис. 2).Установлена определенная зависимость между рентгенологической картиной и гистоструктурой периферического рака легкого.
Для плоскоклеточного рака характерна неоднородная структура, полость распада, лучистые контуры. Так называемые "шипы" либо вовсе не образуются, либо бывают короткими - не более 6 мм (Рис. 3).
При железистом раке отмечается многоконтурность тени опухоли, длина шипов превышает 6 мм (Рис. 4). По данным НИИО и МР им. Н.Н. Александрова, 5-тилетняя выживаемость больных раком легкого, получивших радикальные лечение, составляет при I стадии заболевания 60,5-60,8 % (в зависимости от характера лечения), при II стадии 41,0-52,7% при III стадии 20,5-27,5 % соответственно (В.В. Жарков, В.П. Курчин, П.И. Моисеев, 1999).
Поэтому основной задачей рентгенологического исследования является выявления и диагностика ранних и малых форм рака легкого.
Слайд 60Рис. 3. Плоскоклеточный рак. Дополнительная тень неоднородной структуры с неровными,
нечеткими мелкозазубренными контурами. Цифровая томограмма.
Слайд 61Рис. 4. Аденокарциома. Интенсивная, однородная тень с четкими бугристыми, "лучистыми"
контурами и тяжем к плевре.
Слайд 62К раннему периферическому раку (согласно TNM классификации злокачественных опухолей) относятся
новообразования не более 3 см в наибольшем измерении, без признаков
инвазии в плевру и при отсутствии метастазов в лимфоузлах (T1N0M0). Термин "малый рак" уточняет только размеры первичного очага опухоли. Однако, чем меньше размеры новообразования, тем, как правило, меньше вероятность метастазирования. Только у 30% больных начальный рак с самого начала имеет округлую форму. Чаще всего это небольшая, малоинтенсивная тень неправильной, полигональной формы (Рис. 5) с нечеткими или с не совсем четкими контурами. В некоторых случаях тень удлиненной формы напоминает участок фиброза легочной ткани. Первыми признаками рака могут быть грубые тяжистые тени и (или) резкая деформация и сгущение легочного рисунка на ограниченном участке (Рис. 6).При полостной форме начального рака опухоль может определяться в виде полости небольших размеров с относительно тонкими, неровными контурами. С течением времени отмечается увеличение размеров как самой тени, так и полости, а стенки ее приобретают бугристый внутренний контур. Периодически полость может заполняться опухолевыми массами, а затем появляться вновь (Рис. 7).
Слайд 63Рис. 5. Ранний рак легкого. Тень неправильной формы с нечеткими
контурами и участком просветления в центре.
Слайд 65Рис. 6. Периферический рак. (б) Через 2 года размеры опухоли
значительно увеличились. Тень ее неправильной формы. Тяжи к висцеральной плевре,
“дорожка” к корню легкого.Слайд 68Рис. 7. Полостная форма начального рака. (в) Через 9 месяцев
заметное увеличение размеров опухоли. Контуры стенок неровные, полость частично заполнена
детритом. Деформация легочного рисунка вокруг опухоли.Слайд 69Бронхиолоальвеолярный рак на начальной стадии развития имеет вид инфильтративной тени,
на фоне которой выявляются небольшие, округлые просветления с четкими контурами.
Изображения
маленьких (не более 1-1,5 см в диаметре) раковых опухолей часть накладываются на тени ребер. При этом небольшой участок ребра оказывается более интенсивным (Рис. 8). При такой картине необходимо выполнить контрольную рентгеноскопию.Ведущее значение в детализации скиалогической картины при подозрении на периферический рак имеет томография, особенно прицельная под визуальным контролем на современных аппаратах с цифровой обработкой изображения.
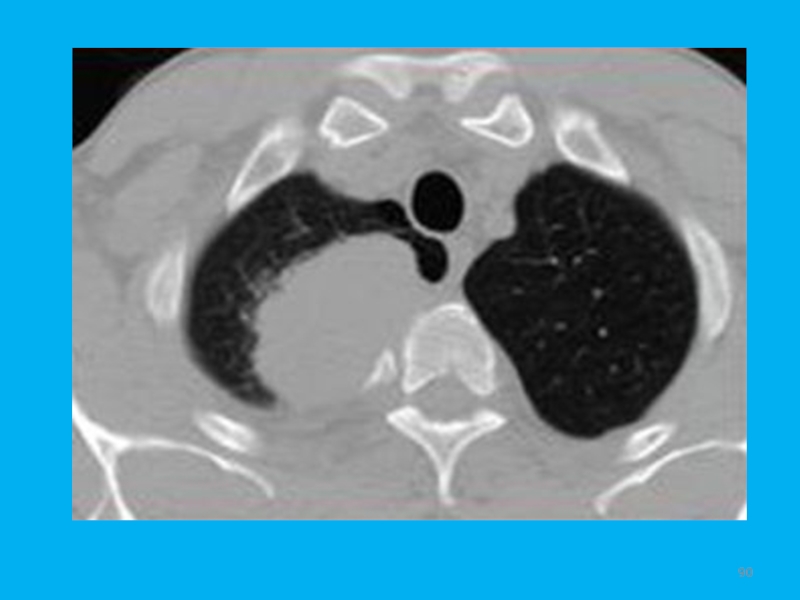
С помощью этого метода более четко, чем на обычной рентгенограмме, выявляется структура тени, ее контуры, состояние окружающих тканей, а также удается выявить метастазы в лимфоузлах корней легких и частично средостения. На томограммах хорошо определяется тень междолевой плевры, что позволяет уточнить локализацию опухоли, переход ее на соседние доли и поражение междолевой плевры. С помощью томографии можно более четко установить связь периферического рака, расположенного в плащевом слое, с висцеральной плеврой. Следует лишь отметить, что, по данным рентгенологического исследования, не всегда можно разграничить опухолевое поражение висцеральной плевры и воспалительный или фиброзный процесс. При размерах новообразования более 3 см, а также при поражении висцеральной или междолевой плевры опухоль обозначается символом Т2.
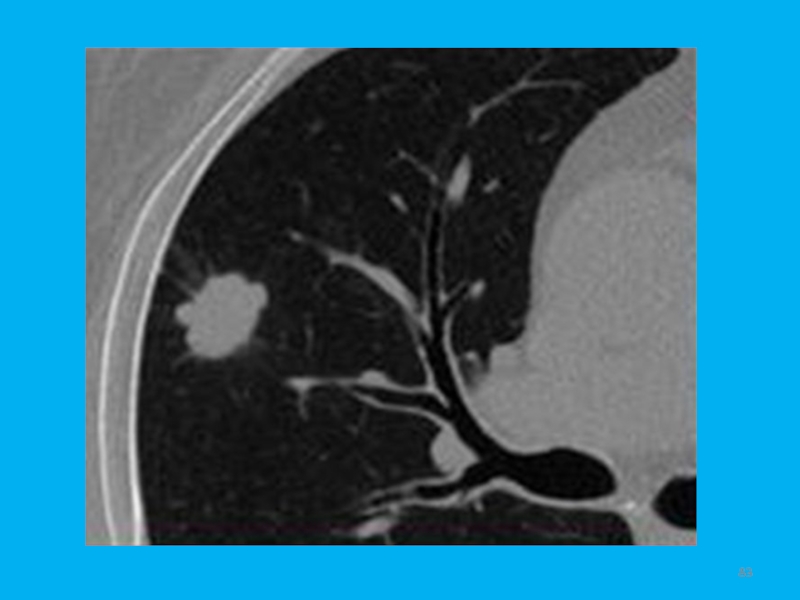
Слайд 70Рис. 8. Суперпозиция теней периферического рака S4 и III ребра
справа. Участок повышенной плотности на уровне переднего отрезка III ребра.
Слайд 71По мере роста периферического рака опухоль метастазирует в регионарные (N1)
и медиастианальные (N 2) лимфоузлы с той же стороны, а
также лимфоузлы с противоположной стороны (N3), отдаленные органы (М1), может прорастать окружающие ткани, структуры средостения (Т3, Т4), а также бронхи разного калибра (централизация опухоли), вызывая все клинико-рентгенологические признаки центрального рака, что значительно усложняет проведение лечения, а в некоторых случаях делает его невозможным.Значительно более информативным методом определения степени распространения опухолей является компьютерная томография. Только с помощью этого неинвазивного метода можно выявить небольшие (2 см и больше) метастазы в лимфоузлах средостения, прорастание опухоли в крупные сосуды, перикард и сердце.
К периферическому раку относятся также верхушечный и кортико-плевральный рак, имеющие характерные клинико-рентгенологические проявления.
Слайд 72Верхушечный рак легкого (опухоль Пэнкоста).
В современном понимании - это стелющийся
периферический рак I сегмента легкого, прорастающий окружающие ткани, приводящий к
разрушению I, II, иногда III ребер и верхних грудных позвонков.В начале заболевания клиническая картина скудна и проявляется болями в верхней конечности без других неврологических симптомов, что приводит к диагностическим ошибкам и безуспешному лечению по поводу плексита или бурсита.
Рентгенологическая картина опухоли Пэнкоста в этот период также не характерна. В некоторых случаях отмечается лишь понижение прозрачности верхушки легкого, в других - малоинфонсивная плоская тень без четких контуров, симулирующая апикальные плевральные наложения.
На определенном этапе роста опухоли нижний край затемнения на верхушке становится более четким, а сама тень более интенсивной и оформленной. Изменения со стороны ребер не выявляются. Клинически отмечаются нарастающие боли в верхней конечности и грудной клетке.
Слайд 73Для уточнения характера поражения у больных с такой клинико-рентгенологической картиной
необходимо использовать томографию.
В дальнейшем опухоль прорастает ребра, позвонки, плечевое сплетение.
Сдавление подключичных сосудов может вызвать отек конечности, при поражении пограничного симпатического ствола развивается синдром Горнера - птоз, энофтальм, миоз.В этой стадии заболевания на рентгенограммах выявляется интенсивное затемнение верхушки легкого с дугообразной нижней границей. Очертания верхней части тени четко не выявляются. Определяется разрушение I-III ребер - от узурации небольших участков до полной деструкции на большом протяжении, а также поражение боковых поверхностей тел и поперечных отростков позвонков.
Важно подчеркнуть, что при наличии интенсивного затемнения верхушек легких, необходимо тщательно изучать состояние ребер, особенно их задних отрезков.
Кортико-плевральный рак (этот термин признается не всеми онкологами, но, с нашей точки зрения, имеет право на существование) также является периферическим раком, но исходящим из плащевого слоя легкого непосредственно у позвоночника. Опухоль растет не узлом, а стелется по плевре, врастая в поперечные отростки, дужки и тела позвонков. По нашим данным, основным симптомом такой опухоли являются нарастающие боли в грудном отделе позвоночника, не поддающиеся терапии. В последующем может развиваться клиника, обусловленная поражением спинного мозга.
Слайд 74Поражения легких и позвоночника на стандартных рентгенограммах вначале могут вообще
не выявляться, а болевые ощущения рассматриваются как следствие дегенеративно-дистрофических изменений
в позвонках (Рис. 9).Только на компьютерных томограммах определяется небольшая дополнительная мягкотканная тень бугристого образования в виде "нашлепки" на боковой поверхности тела позвонка (Рис. 10).
В дальнейшем на рентгенограммах появляется деструкция тела позвонков, поперечных отростков, а иногда и ребер, которая (без данных продольной или компьютерной томографии) расценивается как метастатическое поражение. В других случаях опухоль стелется вдоль позвоночника на значительном протяжении. При этом интенсивная гомогенная, расположенная парамедиастинально (паравертебрально) тень с довольно четким наружным контуром может на передне-задних рентгенограммах легких симулировать картину плеврита.
По мере роста опухоль может распространяться и на верхушку легкого. Деструкция ребер и позвонков к этому времени выявляется уже на обычных рентгенограммах и продольных томограммах.
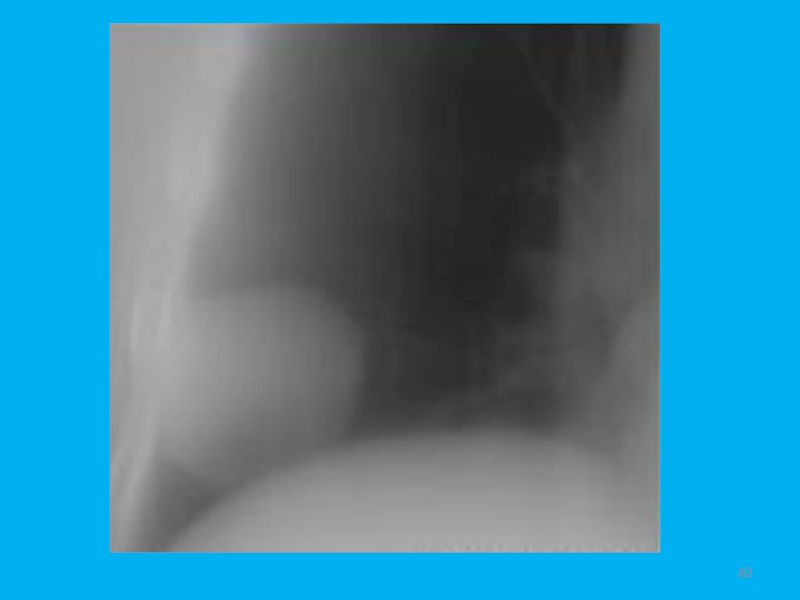
Слайд 75Рис. 9. Кортико-плевральный рак. (а) Томограмма. Справа паравертибрально на уровне
II-III позвонков определяется небольшая дополнительная тень 0,5x2 см. с довольно
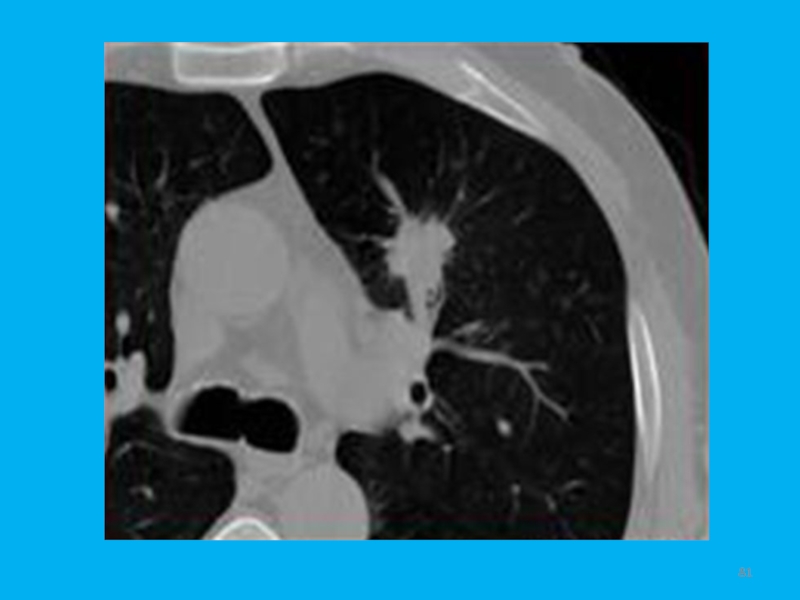
четкими, но бугристыми контуром.Слайд 76Рис. 9. Кортико-плевральный рак. (б) Компьютерная томограмма. Четко выявляется бугристая
опухоль, тесно связанная с позвонком и врастающая в заднее средостение.
Слайд 77Рис. 10. Кортико-плевральный рак. Компьютерная томограмма. Опухоль стелется вдоль позвоночника.
Разрушены 2 позвонка, поперечные отростки и задние отрезки ребер.
Слайд 78Как видно из приведенных данных, диагностика периферического рака представляет подчас
значительные трудности. Поэтому больных с выявленными округлыми тенями в легких,
без достоверных признаков туберкулеза (типичный инфильтрат, очаговые изменения) следует направлять в онкологические учреждения для уточнения диагноза и назначения адекватного лечения. Направлению в онкологические учреждения подлежат также больные с достаточно большим распространением опухоли и метастазами в лимфоузлах средостения. Успехи хирургии и химио-лучевой терапии значительно расширяют возможности лечения даже таких больных. Однако основной задачей лучевой диагностики является выявление ранних форм рака легкого.Слайд 94Для плоскоклеточного рака характерна неоднородная структура, полость распада, лучистые контуры.
Так называемые "шипы" либо вовсе не образуются, либо бывают
короткими - не более 6 мм (Рис. 3).При железистом раке отмечается многоконтурность тени опухоли, длина шипов превышает 6 мм (Рис. 4).
Периферический рак на разных стадиях имеет отличную скиалогическую картину. Учитывая это дифференциальную диагностику, в каждом конкретном случае, необходимо проводить с определенным рядом нозологических единиц.
Слайд 98
4.Полигональная форма узла на фоне рубцово
изменённой ткани
На ранних стадиях развития периферический рак чаще
всего похож на очаг воспаления или пневмосклероза и гораздо реже напоминает доброкачественную опухоль или кисту.Слайд 103В дифференциально - диагностический ряд с периферическим раком можно поставить десятки
заболеваний, сопровождающихся формированием уплотнения в легком. Однако в подавляющем большинстве
случаев приходится иметь дело с ограниченным кругом патологических процессов. На первом месте по частоте и сходству рентгенологической картины стоит туберкулома.9. Корона малигна
Слайд 107Трудности возникают тогда, когда периферический рак имеет вид солитарного узла
округлой формы однородной структуры с четкими контурами, расположенного на фоне
неизмененной окружающей ткани при полном отсутствии клинических проявлений. В этих случаях дообследование пациента завершает чрескожная трансторакальная и эндоскопическая трансбронхиальная пункция.13.Полостная форма периферического рака
Слайд 111Определенные трудности возникают при проведении дифференциальной диагностики с «шаровидными пневмониями».
Эти образования по теневой картине, включая компьютерную томографию, имеют вид
крупных фокусных теней - инфильтратов округлой или неправильно округлой формы с довольно четкими неровными контурами. Наблюдается конвергенция окружающих фиброзных тяжей и сосудистого рисунка в сторону фокусной тени с формированием спикулообразной тяжистости, схожей с периферическим раком - «злокачественная корона». Структура «шаровидных пневмоний» неоднородна. На томограммах (особенно на КТ) в области инфильтрата обычно выявляются множественные полости деструкции неправильной, иногда щелевидной формы, различного размера, придающие инфильтрату вид ноздреватости. В рентгенологическом изображении эти образования очень похожи на периферический рак.Метастазирование в регионарные лимфатические узлы - так называемый медиастинальный синдром.
Рентгенологическим проявлением является одностороннее увеличение узлов средостения в совокупности с увеличением узлов одноименного корня. Наружная граница увеличенных лимфатических узлов четкая, что связано с оттеснением медиастинальной плевры. Граница может быть волнистой, полицикличной, может наблюдаться «симптом кулис».
Слайд 120
Классификация параканкрозных изменений
(Кузнецов И.М., 2005; Бисенков Л.Н., 2006)
1. Параканкрозная пневмония
2.
Распад опухоли с вторичным инфицированием полостираспада и перифокальным воспалением
3. Обтурационный пневмонит:
а) без признаков абсцедирования
б) с признаками абсцедированием
4. Экссудативный плеврит (эмпиема плевры)
5. Экссудативный (гнойный) перикардит
6. Медиастинальный лимфаденит (ограниченный медиастинит)
Слайд 121 Параканкрозная пневмония
1. Воспаление в лёгочной паренхиме, непосредственно
прилежащей
к опухолевой ткани
2. Изменения не связаны с нарушением бронхиальной
проходимости
3. Чаще
развивается при периферической локализации опухоли,однако возможно её развитие и при центральной локализации
опухоли, без нарушения проходимости по бронхам
4. Вторичные воспалительные изменения не выявленные
клинически, удаётся определить при рентгенографии и
компьютерной томографии
5. Вокруг опухоли определяется инфильтрация лёгочной ткани
Слайд 122 Распад опухоли с вторичным инфицированием
полости распада и перифокальным воспалением
1. Наблюдается как
при периферической, так и при центральнойлокализации опухоли
2. Полости в опухоли - одиночные или множественные
3. Некрозы макро- и микроскопическими
4. Толщина стенок полости деструкции неравномерная, имеет
наибольшую толщину в области расположения дренирующего
бронха
5. Внутренние контуры бугристые