Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Ретинобластома
Содержание
- 1. Ретинобластома
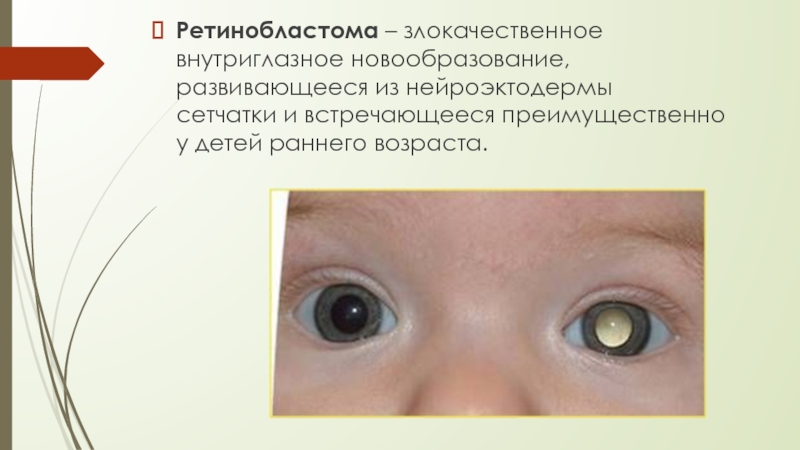
- 2. Ретинобластома – злокачественное внутриглазное новообразование, развивающееся из нейроэктодермы сетчатки и встречающееся преимущественно у детей раннего возраста.
- 3. Эпидемология:На долю ретинобластомы приходится 2,5-4,5% случаев всех
- 4. Этиология:Первая группа, это наследственная ретинобластома. У этих пациентов
- 5. Клинические проявления:Стадия покоя. Начальный период характеризуется отсутствием
- 6. Слайд 6
- 7. Стадия прорастания(экстраокулярная)Происходит активное развитие экзофтальма. Патология приводит
- 8. Слайд 8
- 9. Виды роста:1.Начальная интраретинальная опухоль — в виде
- 10. Диагностика:Клинические провления.Проводится двустороннее офтальмологическое обследование под общей
- 11. Слайд 11
- 12. Лечение:В первой стадии развития опухоли возможно ее полное
- 13. Скачать презентанцию
Ретинобластома – злокачественное внутриглазное новообразование, развивающееся из нейроэктодермы сетчатки и встречающееся преимущественно у детей раннего возраста.
Слайды и текст этой презентации
Слайд 2Ретинобластома – злокачественное внутриглазное новообразование, развивающееся из нейроэктодермы сетчатки и встречающееся преимущественно
у детей раннего возраста.
Слайд 3Эпидемология:
На долю ретинобластомы приходится 2,5-4,5% случаев всех злокачественных новообразований у
детей до 15 лет.
В большинстве случаев ретинобластома развивается в
возрасте до 5 лет. Пик заболеваемости у детей с односторонней опухолью приходится на 24—29 месяцев и на первые 12 месяцев — при двустороннем поражении.По данным НИИ детской онкологии ОНЦ РАМН, односторонний процесс наблюдался в 62% случаев, двусторонний — в 38%.
Ретинобластома с одинаковой частотой встречается у девочек и мальчиков.
Частота распространённости РБ в России - один случай на 14-20 тыс. новорождённых. При этом двустороннее поражение выявляют в 20-30% случаев.
Слайд 4Этиология:
Первая группа, это наследственная ретинобластома. У этих пациентов имеется мутация в
одном аллеле гена PRE1 (ген супрессии опухоли) во всех соматических
клетках. Когда происходит мутация во втором аллеле («второй удар»), клетки подвергаются злокачественной трансформации. Она дает о себе знать уже в раннем возрасте – максимум до 2,5 лет. Такой тип ретинобластомы развивается очень стремительно, затрагивая сразу оба глаза.У здоровых родителей, имеющих одного ребенка с ретинобластомой вероятность развития опухоли у последующих детей составляет 6%. В тех случаях, когда в семье больны несколько детей, риск развития бластомы у последующих детей возрастает до 50%.
Как правило, ретинобластома у детей сочетается с другими множественными врожденными пороками развития – пороками сердца, кортикальным гиперостозом, расщелиной мягкого неба и т. д.
Ко второй группе относится спорадическая (возникающая случайно) опухоль.
К числу факторов риска негенетической формы ретинобластомы принято относить высокий возраст родителей, их занятость на металлургических производствах, неблагоприятные экологические и алиментарные факторы, вызывающие аберрации в хромосомах ретинальных и половых клеток. Данная форма опухоли проявляется у детей более старшего возраста и крайне редко - у взрослых. Поражение, как правило, остается односторонним и локальным, поэтому лучше поддается лечению. А вот проявиться болезнь может гораздо позже, чем в первом случае.
Слайд 5Клинические проявления:
Стадия покоя.
Начальный период характеризуется отсутствием симптоматики, типичной для
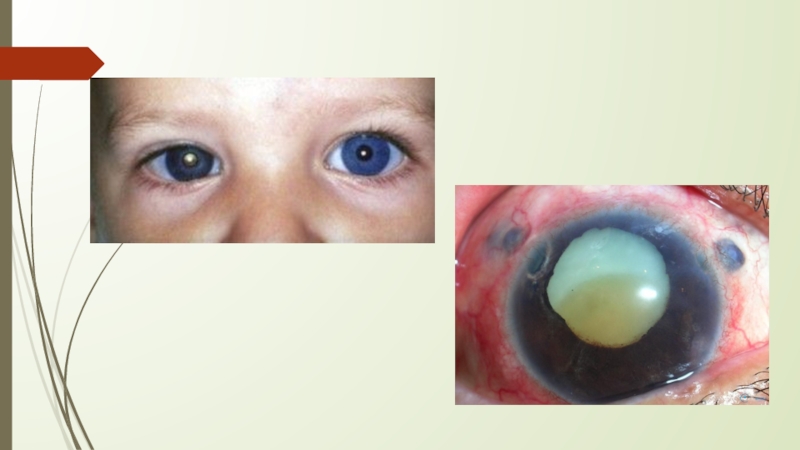
онкологического расстройства. Может выявляться лейкокория (осветление нормального цвета зрачка)-выпячивания опухолевой
массы за хрусталиком, которые и видны через зрачок.К ранним проявлениям ретинобластомы специалисты относят нарушение бинокулярной и центральной зрительной функции, косоглазие( расположение опухоли вблизи макулы).
Стадия глаукомы.
Влечет за собой развитие воспалительного процесса в области зрительных органов. Отмечается светобоязнь, гиперемия, усиленное слезотечение.
Нередко у больных развивается воспаление радужной и сосудистой оболочек. Возникает выраженный болевой синдром.
Отток внутриглазной жидкости затрудняется ввиду поражения трабекулярного аппарата. Растет внутриглазное давление, у ребенка могут возникать вторичные глаукомы;
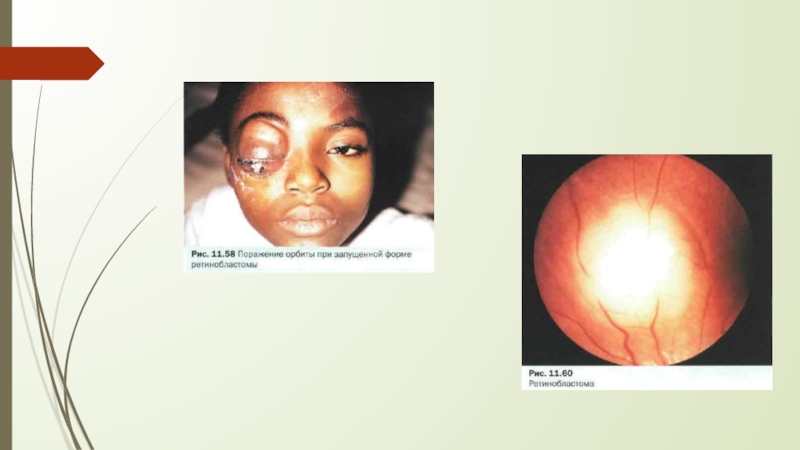
Слайд 7Стадия прорастания(экстраокулярная)
Происходит активное развитие экзофтальма. Патология приводит к значительному смещению
глазного яблока.
Наблюдается инвазия (заражение) мягких тканей глазной орбиты. Ретинобластома
прорастает в зону придаточных пазух, ее клетки проникают в субарахноидальное пространство;Стадия метастазирования.
Выделение метастазов в печень, костный мозг, трубчатые кости, череп и головной мозг пациента.
Злокачественные клетки распространяются по мягкой мозговой оболочке, окружают зрительный нерв. Организм находится в сильной интоксикации. Возникает слабость, рвота, головная боль.
Слайд 9Виды роста:
1.Начальная интраретинальная опухоль — в виде плоского белого образования.
2.При эндофитном росте опухоль распространяется внутрь, в сторону стекловидного тела,
выступая с поверхности сетчатки как белая, ватообразная, рыхлая масса с сосудами на поверхности. 3.При экзофитном росте опухоль распространяется кнаружи в виде субретинальной, многодольчатой, белой массы. Опухоль отслаивает сетчатку и плохо просматривается при выраженном субретинальном экссудате.
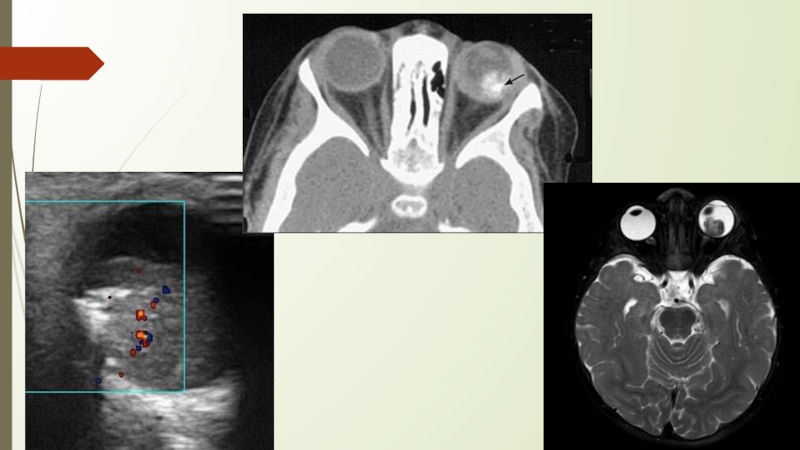
Слайд 10Диагностика:
Клинические провления.
Проводится двустороннее офтальмологическое обследование под общей анестезией (под наркозом).
Ультразвуковое
исследование (УЗИ) используют в основном для определения размера опухоли. Она
также выявляет кальцификацию в толще опухоли и эффективна при диагностике сходных образованийРентгеновская компьютерная томография (РКТ, КТ) показывает объем поражения и распространение в ЦНС.
Магниторезонансная томография (МРТ).
Биопсия (пункция) тканей глаза не проводится в силу высокого риска искусственного метастазирования опухолевых клеток при данной процедуре.
биопсия красного костного мозга и спинномозговая пункция(проводят только у пациентов с поражением зрительного нерва или при выявлении экстраокуляркого роста).
Слайд 12Лечение:
В первой стадии развития опухоли возможно ее полное разрушение криодеструкцией или
фотокоагуляцией (воздействие лазером). Если возникает рецидив, лечение повторяют.
Показания к криотерапии
- поражение переднего отдела сетчатки, к фотокоагуляции - поражение заднего отдела сетчатки.При второй и третьей стадии опухолевого процесса лечение, как правило, бывает комбинированным. Сначала назначается химиотерапия, которая приводит к значительному уменьшению размеров опухоли. Затем уменьшенную опухоль подвергают криодеструкции или лазерной коагуляции.
Хирургическое лечение ретинобластомы может быть ликвидационным и органосохраняющим. К ликвидационным методам относят энуклеацию и поднадкостничную экзентерацию орбиты. Энуклеация является методом выбора при далеко зашедших ретинобластомах. Показания: наличие опухоли больших размеров, диссеминация опухолевых клеток в стекловидное тело, тотальная отслойка сетчатки, гемофтальм, вторичная глаукома.