Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Самарский государственный медицинский университет Кафедра хирургических
Содержание
- 1. Самарский государственный медицинский университет Кафедра хирургических
- 2. Слайд 2
- 3. ФУНКЦИИ ТОЛСТОЙ КИШКИ Роль толстой кишки в
- 4. ФУНКЦИИ ТОЛСТОЙ КИШКИ Моторная функция толстой кишки
- 5. МИКРОФЛОРА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА Каждый из отделов пищеварительного
- 6. МИКРОФЛОРА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА Важным экзогенным фактором является
- 7. Симптомы заболеваний толстой кишки Начальные проявления заболеваний
- 8. Боли в животеБоли в животе — достаточно
- 9. Боли в животеПостоянные боли в животе более
- 10. Выделение слизи и гноя из заднего прохода
- 11. АнемияАнемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери.
- 12. Вздутие животаВздутие живота может возникать не только
- 13. Тенезмы— частые ложные позывы к дефекации без
- 14. Язвенный колитЯзвенный колит (неспецифический язвенный колит) –
- 15. Классификация неспецифического язвенного колитаВ зависимости от локализации
- 16. В патогенезе заболевания придается значение иммунологическим нарушениям.На
- 17. Обсуждается значение инфекционных факторов в развитии заболевания.
- 18. Клиника и осложненияНачало болезни обычно постепенное, но
- 19. Основные симптомы язвенного колита Диарея с примесью
- 20. Основные симптомы язвенного колита Субфебрильная температура тела
- 21. Внекишечные проявления язвенного колита Внекишечные проявления язвенного
- 22. Ирит. Стрелкой указаны синехии между радужной оболочкой
- 23. Осложнения язвенного колитаТоксический мегаколон (редко возникает при
- 24. Методы диагностикиСбор анамнезаПри сборе анамнеза необходимо
- 25. Лабораторные методы диагностикиОбщий анализ кровиВ общем анализе
- 26. Рентгенологическое исследование с контрастированием толстой кишки Ренгенография
- 27. Слайд 27
- 28. Слайд 28
- 29. Слайд 29
- 30. Диетотерапия Медикаментозное лечениеПри обострении
- 31. При тяжелых формах язвенного колита помимо
- 32. Хирургическое лечениеВ случаях тяжелого, резистентного к терапии
- 33. Болезнь Крона Болезнь Крона — хроническое
- 34. Эпидемиология. Первичная заболеваемость болезнью Крона
- 35. Патоморфология. Одним из существенных микроскопических отличий болезни
- 36. Клиника. Болезнь Крона отличается от язвенного
- 37. Диагноз Диагноз болезни Крона устанавливается
- 38. Слайд 38
- 39. Слайд 39
- 40. Показаниями к операции при болезни Крона служат рубцовый стеноз и формирование наружных кишечных свищей.
- 41. Дивертикулярная болезнь толстой кишки - представляет
- 42. Причины возникновения Дивертикулы являются проявлением различных
- 43. Классификация В нашей стране принята клиническая классификация
- 44. Осложнения Дивертикулит воспаление дивертикула развивается вследствие застоя
- 45. Слайд 45
- 46. Лечение Абсолютные показания к операции
- 47. Слайд 47
- 48. Александр Михайлович Аминев (1904—1984) —
- 49. Скачать презентанцию
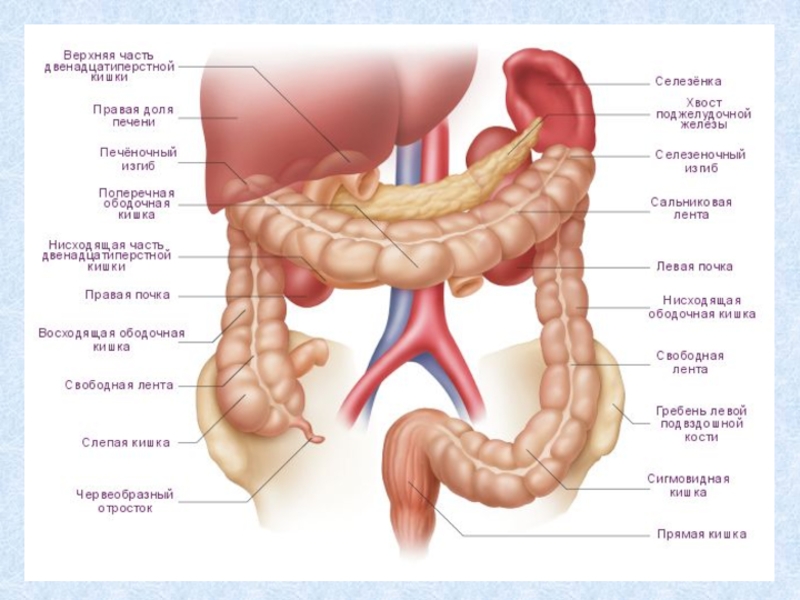
ФУНКЦИИ ТОЛСТОЙ КИШКИ Роль толстой кишки в пищеваренииПища почти полностью переваривается и всасывается в тонкой кишке. Небольшое количество веществ пищи, в том числе клетчатка и пектин подвергаются гидролизу в толстой кишке.
Слайды и текст этой презентации
Слайд 1Самарский государственный медицинский университет
Кафедра хирургических болезней №1
Хирургические
заболевания толстой кишки
Слайд 3ФУНКЦИИ ТОЛСТОЙ КИШКИ
Роль толстой кишки в пищеварении
Пища почти полностью переваривается
и всасывается в тонкой кишке. Небольшое количество веществ пищи, в
том числе клетчатка и пектин подвергаются гидролизу в толстой кишке. Гидролиз осуществляется ферментами, микроорганизмами и соками толстой кишки.С участием ферментов кишки происходит гидролиз питательных веществ.
В зависимости от осмотического и гидростатического давления кишечного содержимого интенсивно всасывается вода (до 4—6 л за сутки).
Химус постепенно превращается в каловые массы (за сутки выводится 150—250 г сформированного кала).
Слайд 4ФУНКЦИИ ТОЛСТОЙ КИШКИ
Моторная функция толстой кишки
Весь процесс пищеварения
у взрослого человека длится 1— 3 сут, из них наибольшее
время приходится на пребывание остатков пищи в толстой кишке. Ее моторика обеспечивает резервуарную функцию — накопление содержимого, всасывание из него ряда веществ, в основном воды, продвижение его, формирование каловых масс и их удаление (дефекация).Ведущее значение в организации моторики толстой кишки имеют интрамуральные нервные механизмы при местном механическом и химическом раздражении толстой кишки ее содержимым. Раздражение механорецепторов прямой кишки тормозит моторику вышележащих отделов тонкой кишки. Тормозят ее и серотонин, адреналин, глюкагон.
Слайд 5МИКРОФЛОРА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
Каждый из отделов пищеварительного тракта имеет характерные для
него количество и набор микроорганизмов. В содержимом толстой кишки число
бактерий максимальное. Число бактерий в фекалиях составляют до 30 % от их массы. В качественном соотношении она сходна с микрофлорой полости толстой кишки.Микрофлору кишечника делят на три группы: 1-я — главная; в ее состав входят бифидобактерии и бактероиды, которые составляют 90% от всех микробов; 2 — сопутствующая (лактобактерии, эшерихии, энтерококки, 10% от общего числа микроорганизмов); 3 — остаточная (цитробактер, энтеробактерии, протеи, дрожжи, клостридии, стафилококки, аэробные бациллы и др., менее 1%). Анаэробная микрофлора преобладает над аэробной.
Слайд 6МИКРОФЛОРА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
Важным экзогенным фактором является питание. Его стабильность, сбалансированность
и адекватность важны в стабилизации эубиоза человека.
Нормальная микрофлора — эубиоз
— выполняет ряд важнейших для макроорганизма функций. Исключительно важным является ее участие в формировании иммунобиологической реактивности организма. Эубиоз предохраняет макроорганизм от внедрения и размножения в нем патогенных микроорганизмов Кишечная микрофлора синтезирует витамины К и группы В, которые частично покрывают потребность в них. Микрофлора синтезирует и другие вещества, важные для организма.
Слайд 7Симптомы заболеваний толстой кишки
Начальные проявления заболеваний толстой кишки со временем
становятся интенсивными и постоянными и сопровождаются острыми болями, тяжелым запором
или поносом, выделением слизи и крови, зудом в промежности, повышением температуры тела, истощением, интоксикацией и т. п.Многие выраженные формы протекают со значительными нарушениями обменных процессов, что клинически выражается в нарастании слабости, истощении, замедлении роста и развития больного, нарушениях функции половых органов.
Слайд 8Боли в животе
Боли в животе — достаточно характерный симптом заболеваний
кишки, Схваткообразные боли обычно свидетельствуют об ограниченном сужении кишки в
результате различных патологических процессов (рубцовые стриктуры при неспецифическом язвенном колите и болезни Крона толстой кишки,Слайд 9Боли в животе
Постоянные боли в животе более характерны для прогрессирующего
воспалительного поражения, они наблюдаются при гранулематозном и неспецифическом язвенном колите,
синдроме раздраженной кишки, опухоли кишки с перифокальным воспалением, дивертикулезе с дивертикулитом и образованием воспалительного инфильтрата или развитием перитонита.Слайд 10Выделение слизи и гноя из заднего прохода
Выделение слизи и гноя
из заднего прохода может отмечаться только во время дефекации или
носить постоянный характер.Примесь слизи и гноя к каловым массам обычно наблюдается при язвенном колите. Выделение слизи и гноя в этих случаях нередко сочетается с примесью крови.
Слайд 11Анемия
Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или
острой кровопотери.
Слайд 12Вздутие живота
Вздутие живота может возникать не только при запоре и
непроходимости кишечника. Оно нередко связано с метеоризмом, обусловленным алиментарными нарушениями,
врожденной или приобретенной ферментативной недостаточностью (особенно в верхних отделах желудочно-кишечного тракта), а также дисбактериозом толстой кишки, синдромом раздраженного кишечника.Слайд 13Тенезмы
— частые ложные позывы к дефекации без выделения кала или
с отделением незначительного количества слизи, крови или жидкого кишечного содержимого.
Тенезмы
являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки, особенно прямой, в результате воспалительных изменений сенсорной зоны слизистой оболочки анального отдела прямой кишки.Слайд 14Язвенный колит
Язвенный колит (неспецифический язвенный колит) – это хроническое рецидивирующее
воспалительное заболевание слизистой оболочки толстой кишки, приводящее к её некрозу
и образованию язв.Эпидемиология
Язвенный колит регистрируется по всему миру, однако наиболее высокая заболеваемость отмечается в Северной Америке, Северной Европе и Австралии. Ежегодно регистрируется от 3 до 15 случаев на 100 тыс. населения в год, распространенность составляет 50-80 случаев на 100 тыс. населения.
Среди пациентов с язвенным колитом на 30% больше женщин, нежели мужчин.
Заболеваемость язвенным колитом имеет 2 возрастных пика – в 15-25 лет и в 55-65 лет, однако может развиваться в любом возрасте.
Слайд 15Классификация неспецифического язвенного колита
В зависимости от локализации процесса различают:
Тотальный
колит.
Левосторонний колит.
Проктит.
Тотальный колит с поражением дистального отдела
подвздошной кишки (приблизительно в 10% случаев всех тотальных колитов). По характеру течения различают:
Хроническое рецидивирующее течение (85%).
Хроническое непрерывное течение (10%).
Острое молниеносное течение (5%).
Коды по МКБ-10
K51 - Язвенный колит.
Слайд 16
В патогенезе заболевания придается значение иммунологическим нарушениям.
На иммунный характер воспаления
указывают данные морфологического исследования слизистой оболочки кишки – в собственном
слое определяются обширные инфильтраты из лимфоцитов, плазматических клеток, эозинофилов, уменьшено количество Ig А продуцирующих клеток. Имеются отклонения в гуморальном и клеточном иммунитете.Примерно у 50% больных в сыворотке крови выявляются антитела к антигенам ткани толстой кишки (циркулирующие и секреторные антитела к кишечному эпителию)..
Слайд 17
Обсуждается значение инфекционных факторов в развитии заболевания. У 70-100% больных
определяется дисбактериоз кишечника. Генетическая предрасположенность. подтверждается наличием язвенного колита у
близких родственников. Выявлены генетические факторы, расположенные на 12 и 16 хромосомах.Придается значение факторам окружающей среды (психотравмирующие ситуации),особенностям питания (употребление молока может обострять течение заболевания).
Язвенный колит у курящих встречается в 2 раза чаще, чем у некурящих.
Слайд 18Клиника и осложнения
Начало болезни обычно постепенное, но прогрессирующее. Изредка симптомы
спонтанно ослабевают и вновь рецидивируют.
При хроническом рецидивирующем течении терапевтические
мероприятия приводят к длительной ремиссии. Частота рецидивирования при этом зависит не от локализации и протяженности воспаления, а от характера поддерживающей терапии. Примерно в 10-15% случаев рецидив возникает на фоне бактериальной или вирусной инфекции, а также приема антибактериальных препаратов и нестероидных противовоспалительных препаратов (НПВП). У больных с хроническим непрерывным течением, несмотря на активную медикаментозную терапию, не удается достигнуть клинической, лабораторной и эндоскопической ремиссии.
Слайд 19Основные симптомы язвенного колита
Диарея с примесью крови и слизи.
Диарея с кровью, слизью и иногда гноем является основным симптомом
заболевания. У некоторых больных кровь выделяется также в периоды между дефекациями вместе с гноем и слизью. Частота стула широко варьирует в зависимости от тяжести болезни и может достигать 20 раз в сутки. Наиболее частый стул бывает ночью или утром. Боли в животе.
Слабые боли в животе по типу дискомфорта встречаются часто. Появление сильных постоянных абдоминальных болей дает основание заподозрить осложнение язвенного колита или наличие другого заболевания.
Слайд 20Основные симптомы язвенного колита
Субфебрильная температура тела и другие системные
проявления.
Лихорадка, анорексия, слабость и похудание являются частыми симптомами при
обострении язвенного колита. При язвенном проктите они отсутствуют. Тенезмы.
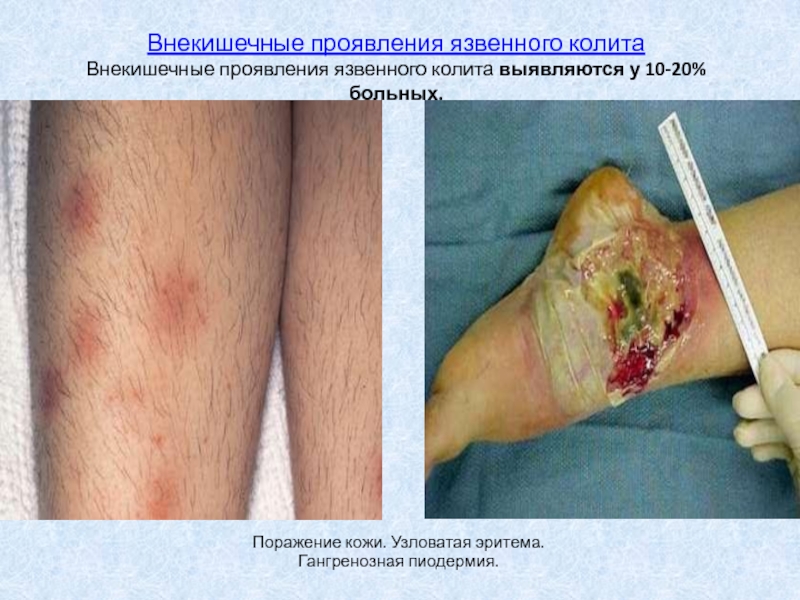
Слайд 21Внекишечные проявления язвенного колита Внекишечные проявления язвенного колита выявляются у 10-20%
больных.
Поражение кожи. Узловатая эритема.
Гангренозная пиодермия.
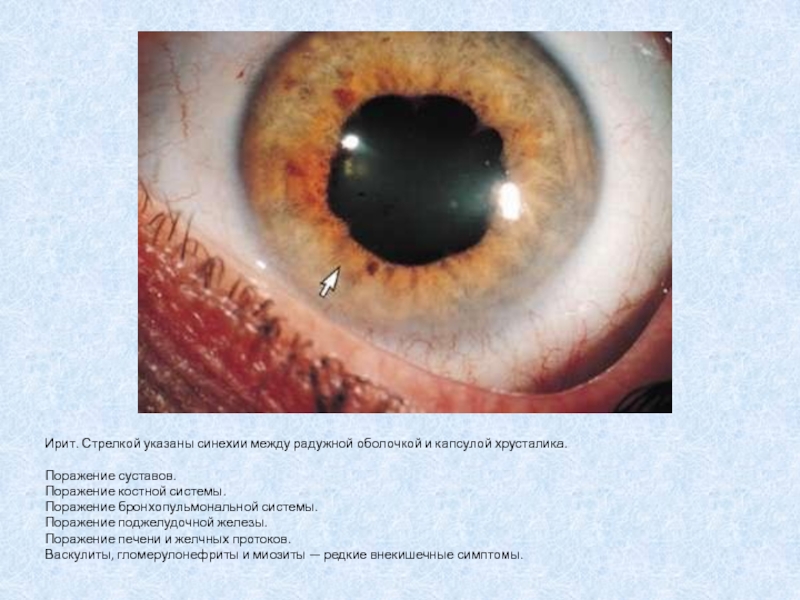
Слайд 22Ирит. Стрелкой указаны синехии между радужной оболочкой и капсулой хрусталика.
Поражение суставов. Поражение костной системы. Поражение бронхопульмональной системы. Поражение поджелудочной
железы. Поражение печени и желчных протоков. Васкулиты, гломерулонефриты и миозиты — редкие внекишечные симптомы.Слайд 23Осложнения язвенного колита
Токсический мегаколон (редко возникает при обострении язвенного колита,
чаще данное осложнение наблюдается у больных с впервые возникшим заболеванием).
Тяжелое кровотечение (3%), которое чаще наблюдается при левостороннем колите.
Стенозы (достаточно редкое осложнение, наблюдается в 6-12% случаев).
Перфорация толстой кишки.
Малигнизация (рак толстой кишки).
Слайд 24 Методы диагностики
Сбор анамнеза
При сборе анамнеза необходимо выяснить давность появления
симптомов заболевания и их динамику. Следует спросить о наличии у
родственников язвенного колита или симптомов, характерных для данных заболеваний.Физикальное обследование
У пациентов отмечается снижение массы тела и признаки анемии. При возникновении острой фульминантной формы отмечается вздутие живота и болезненность при его пальпации. Кишечные шумы ослаблены.
Слайд 25
Лабораторные методы диагностики
Общий анализ крови
В общем анализе крови может отмечаться
снижение содержания гемоглобина менее 105 г/л (анемия), нейтрофильный лейкоцитоз, повышение
количества тромбоцитов , повышение СОЭ . Данные изменения характерны для тяжёлой формы язвенного колита.Биохимический анализ крови
В биохимическом анализе крови в острую фазу язвенного колита довольно часто наблюдается незначительное повышение сывороточных трансаминаз ( АСТ , АЛТ ), однако на фоне снижения активности основного заболевания показатели приходят к норме. При тяжёлой форме язвенного колита выявляется гипокалиемия , гипоальбуминемия , повышение С-реактивного белка (более 10 мг/л).
Исследования кала
Исследование кала проводится для исключения наличия простейших, Salmonella spp., Shigella spp., Campylobacter spp. и наличия токсина Cl.difficile .
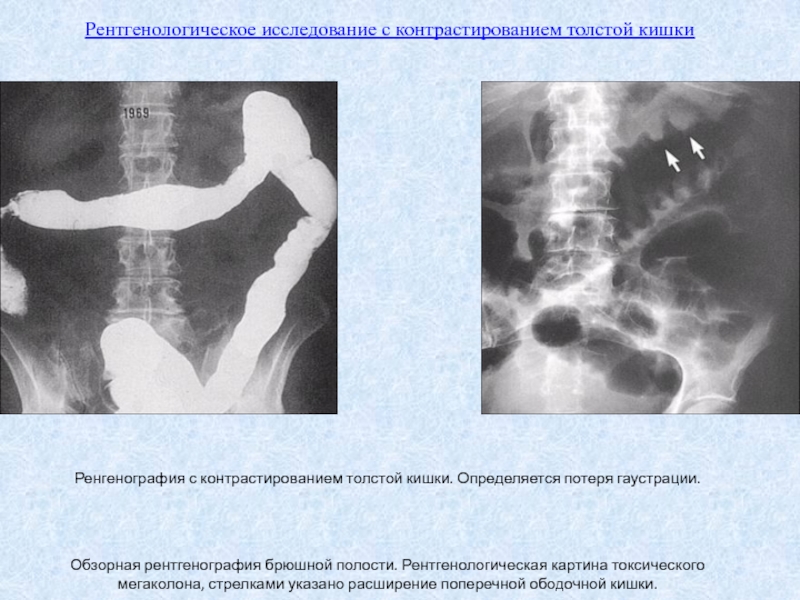
Слайд 26Рентгенологическое исследование с контрастированием толстой кишки
Ренгенография с контрастированием толстой кишки.
Определяется потеря гаустрации.
Обзорная рентгенография брюшной полости. Рентгенологическая картина токсического
мегаколона, стрелками указано расширение поперечной ободочной кишки. Слайд 30
Диетотерапия
Медикаментозное лечение
При обострении язвенного колита наиболее
широко продолжают использовать аминосалицилаты и кортикостероиды. Их эффективность была доказана
в многочисленных плацебо-контролируемых исследованиях.Медикаментозное лечение обострения заболевания легкой и средней степени тяжести:
месалазин ( Пентаса , Салофальк ) внутрь 3-4 г/сут, снижая дозу при достижении ремиссии, приблизительно на 1 г/нед или
сульфасалазин ( Сульфасалазин-ЕН ) 6-8 г в сутки, снижая дозу при достижении ремиссии,
преднизолон ( Преднизолон ) внутрь 20-30-60 мг/сут или метилпреднизолон в соответствующей дозе, снижая дозу в зависимости от клинической картины на 5-10 мг/нед.
Разработаны лекарственные формы этих препаратов для местного применения в виде свечей, суспензий, которые показаны при легких формах и ограниченном поражении прямой кишки.
При неэффективности/непереносимости кортикостероидов: азатиоприн ( Азатиоприн ) внутрь 2,5 мг/кг/сутки (или 6-меркаптопурин) или циклоспорин в/в 4 мг/кг/сут 1-2 нед, затем внутрь 5 мг/кг 6 мес.
При частичной непроходимости или токсическом мегаколоне назначают парентеральное питание.
При лихорадке, клинических симптомах сепсиса показана антибактериальная терапия: ципрофлоксацин (Ципролет, Ципрофлоксацин, Цифран) в/в 500 мг каждые 8 ч или имипенем (Тиенам) в/в 500 мг каждые 8 ч.
Слайд 31
При тяжелых формах язвенного колита помимо базисной теапии применяют
с целью элиминации токсинов и циркулирующих иммунных комплексов применяется плазмаферез
и гемосорбция.В последние годы накоплен опыт применения биологической терапии – моноклональных антител к фактору некроза опухоли (инфликсимаб- ремикейд).
Положительный эффект достигается в 75-80% случаев,
Слайд 32Хирургическое лечение
В случаях тяжелого, резистентного к терапии тотального язвенного колита,
а также при развитии осложнений может потребоваться хирургическое вмешательство. Необходимость
хирургического лечения возникает приблизительно у 20% пациентов.Абсолютные показания к хирургическому лечению:
Перфорация.
Непроходимость кишечника.
Токсический мегаколон.
Абсцесс.
Кровотечение.
Тяжелая дисплазия
Неэффективность консервативной терапии при выраженной активности заболевания.
Задержка развития у детей и подростков.
Свищи.
Слайд 33Болезнь Крона
Болезнь Крона — хроническое рецидивирующее заболевание желудочно-кишечного
тракта неясной этиологии, характеризующееся трансмуральным сегментарным распространением воспалительного процесса с
развитием местных и системных осложнений.Слайд 34Эпидемиология.
Первичная заболеваемость болезнью Крона составляет 2—4 человека на
100 000 населения в год, распространенность — 30-50 случаев на
100 000 населения.Слайд 35Патоморфология.
Одним из существенных микроскопических отличий болезни Крона от язвенного колита
является распространение воспалительного инфильтрата на все слои кишечной стенки (трансмуральный
характер воспаления).Для болезни Крона характерно наличие гранулем
Слайд 36
Клиника.
Болезнь Крона отличается от язвенного колита не только большим морфологическим,
но и клиническим разнообразием.
Клинические симптомы при болезни Крона широко
варьируют в зависимости от локализации и протяженности поражения, стадии заболевания, наличия или отсутствия осложнений. При болезни Крона могут поражаться любые участки желудочно-кишечного тракта — от полости рта до ануса.
В подавляющем большинстве случаев патология вначале возникает в подвздошной кишке и затем распространяется на другие отделы желудочно-кишечного тракта.
Осложнения.
Инфильтраты и абсцессы
Кишечная непроходимость
Слайд 37
Диагноз
Диагноз болезни Крона устанавливается на основании характерной клинической картины
заболевания, результатов эндоскопического, рентгенологического и морфологического исследований.
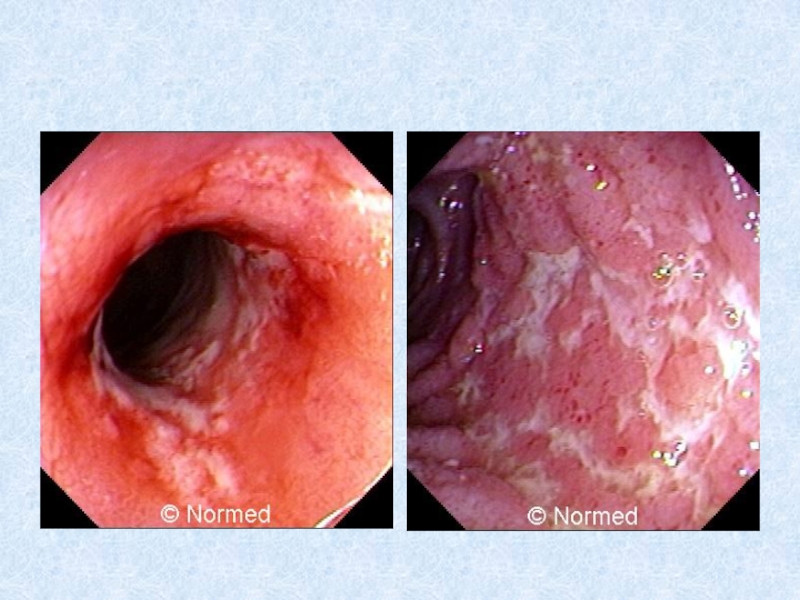
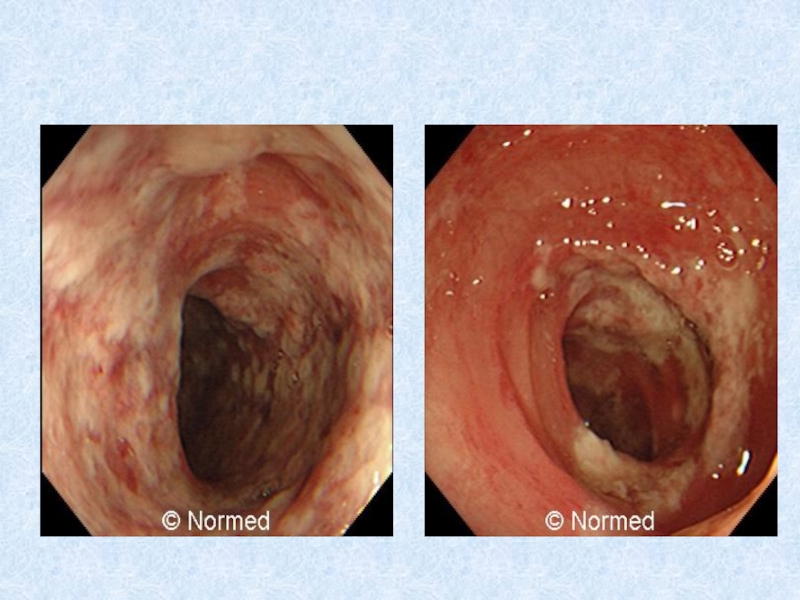
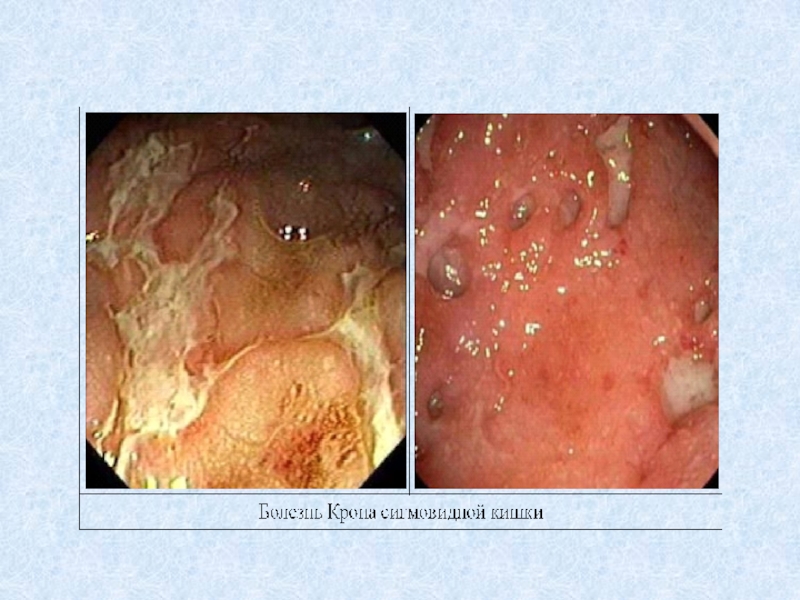
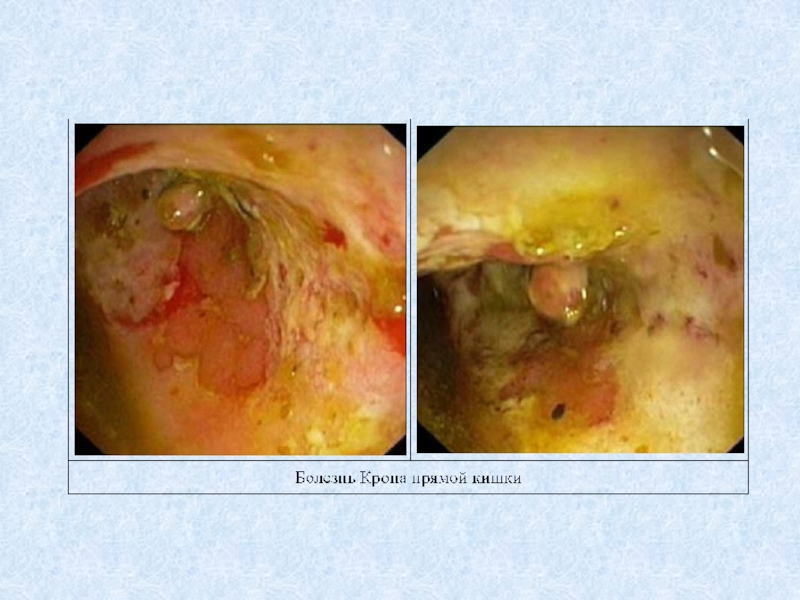
Ведущим рентгенологическим симптомом болезни
Крона является сужение пораженного участка кишки. Эндоскопическая картина при болезни Крона характеризуется наличием афтоидных язв на фоне неизмененной слизистой оболочки
Слайд 40Показаниями к операции при болезни Крона служат рубцовый стеноз и
формирование наружных кишечных свищей.
Слайд 41
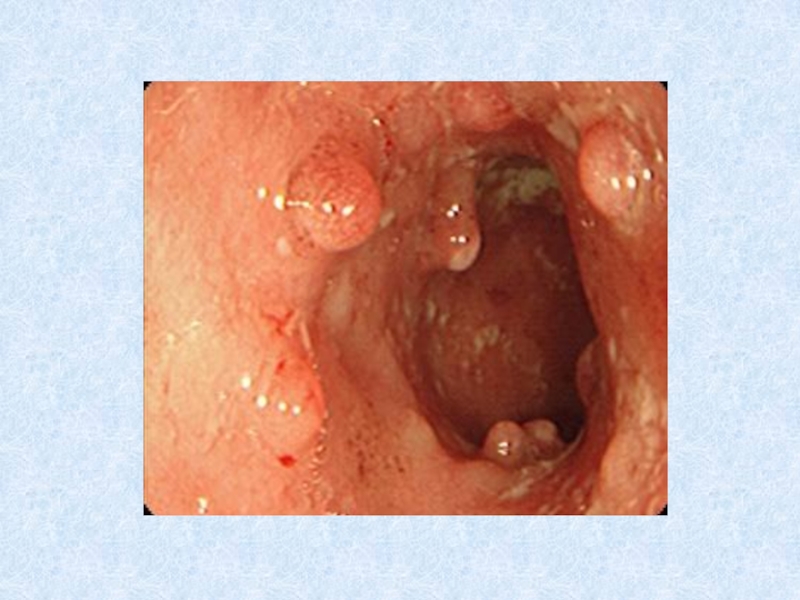
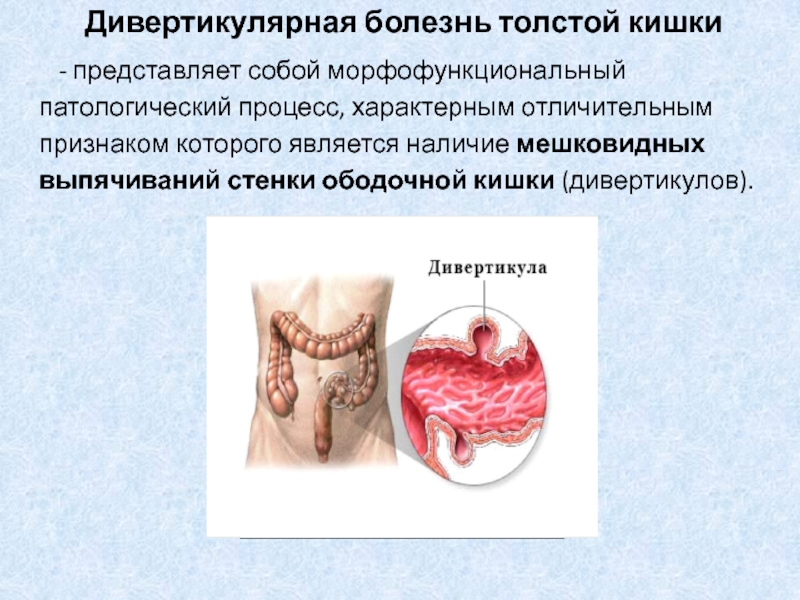
Дивертикулярная болезнь толстой кишки
- представляет собой морфофункциональный патологический процесс, характерным
отличительным признаком которого является наличие мешковидных выпячиваний стенки ободочной кишки
(дивертикулов).
Слайд 42Причины возникновения
Дивертикулы являются проявлением различных патологических состояний, среди которых
ведущее значение имеют дистрофические изменения в мышечной стенке ободочной кишки,
дискоординация ее моторики, врожденная или приобретенная слабость соединительной ткани, сосудистые изменения в стенке кишки.Слайд 43Классификация
В нашей стране принята клиническая классификация дивертикулярной болезни, которая позволяет
оценить состояние, прогноз, а главное — выбрать правильную индивидуальную лечебную
тактику.1. Бессимптомный дивертикулез.
2. Дивертикулез с клиническими проявлениями.
3. Осложненный дивертикулез:
а) дивертикулит;
б) околокишечный инфильтрат;
в) перфорация дивертикула;
г) кишечный свищ;
д) кишечное кровотечение.
Слайд 44Осложнения
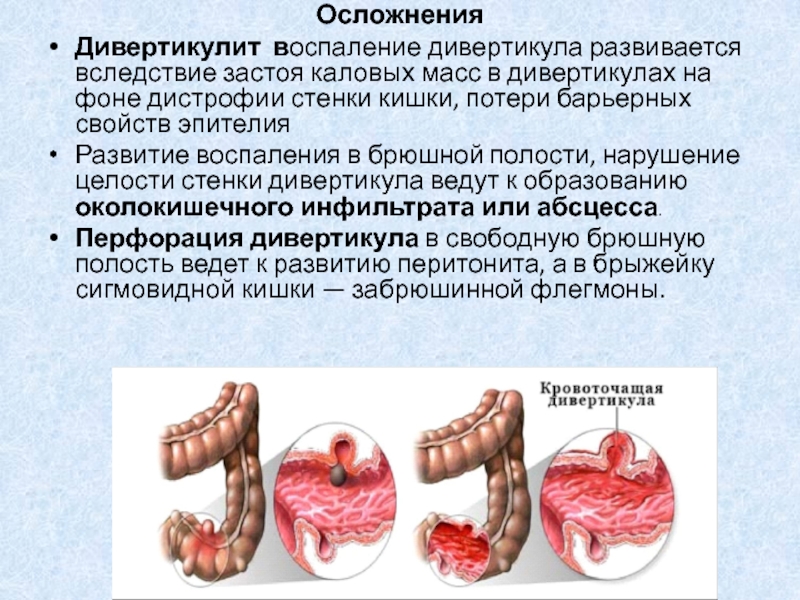
Дивертикулит воспаление дивертикула развивается вследствие застоя каловых масс в дивертикулах
на фоне дистрофии стенки кишки, потери барьерных свойств эпителия
Развитие воспаления
в брюшной полости, нарушение целости стенки дивертикула ведут к образованию околокишечного инфильтрата или абсцесса. Перфорация дивертикула в свободную брюшную полость ведет к развитию перитонита, а в брыжейку сигмовидной кишки — забрюшинной флегмоны.
Слайд 46Лечение
Абсолютные показания к операции
- перфорация,
- массивное кровотечение,
- неэффективность
консервативной терапии дивертикулита (нарастание интоксикации, - абсцедирование инфильтрата),
- кишечная непроходимость,
- невозможность исключить рак.
Слайд 48 Александр Михайлович Аминев (1904—1984) — советский учёный и
хирург профессор, доктор медицинских наук (1938), заслуженный деятель науки РСФСР,
лауреат премии им. Пирогова. Один из пионеров и основоположников проктологии в России.В Великую Отечественную войну был главным хирургом 2-ой общевойсковой армии. С 1945 года и до конца своей жизни он руководил кафедрой госпитальной хирургии Куйбышевского медицинского института. Под руководством Аминева защищено 11 докторских и 38 кандидатских диссертаций, им опубликовано 265 научных статей и 15 монографий. Ученики Аминева стали крупными учёными и руководителями медицинских кафедр страны. Имя Александра Аминева присвоено кафедре госпитальной хирургии Самарского медицинского университета, а также премии в области медицины. Умер в Самаре. Одна из улиц Самары носит его имя. Именем Аминева названа также лекционная аудитория в Самарском государственном медицинском университете.