Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сердечно-сосудистая система
Содержание
- 1. Сердечно-сосудистая система
- 2. Сердечно-сосудистая системаСердечно-сосудистая система включает три компонента: Сердце Кровеносные сосуды Лимфатические сосуды
- 3. ФункцииТрофичкеская – снабжение тканей питательными веществами;Дыхательная –
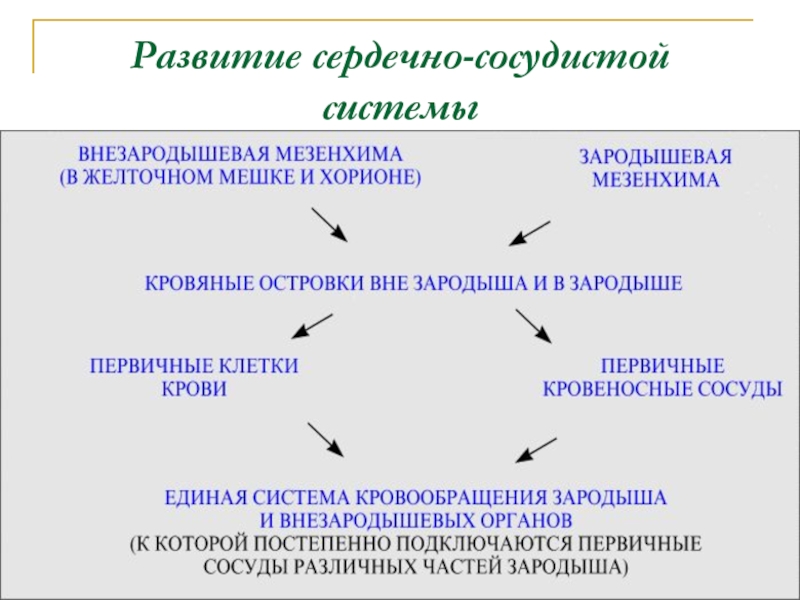
- 4. Развитие сердечно-сосудистой системысосуды развиваются из мезенхимы. Различают:первичный ангиогенез, или васкулогенез; вторичный ангиогенез.
- 5. Первичный ангиогенезпредставляет собой процесс непосредственного, образования сосудистой
- 6. Сначала из мезенхимы формируются кровяные островки.Клетки островков
- 7. В теле зародыша кровеносные сосуды развиваются позднее
- 8. Вторичный ангиогенезформирование сосудов путем их отрастания от
- 9. Особенности строения и функционирования разных сосудов зависят
- 10. Развитие сердечно-сосудистой системы
- 11. Кровеносные сосудыКровеносные сосуды делятся на: Артерии (крупные,
- 12. Строение кровеносных сосудов зависит от гемодинамических условий,
- 13. Морфологические признакиГемодинамические условия определяют следующие морфологические признаки
- 14. Морфологические признакиналичие или отсутствие внутренней и наружной
- 15. Строение сосудовСосуды (артерии, вены, лимфатические сосуды) имеют
- 16. Внутренняя оболочкаЭндотелий - слой плоских клеток (лежащих
- 17. Средняя оболочкаНа особенностях строения средней оболочки основана
- 18. Наружная оболочкаОсновной компонент - рыхлая волокнистая соединительная
- 19. АртерииКлассификация:Эластического типа (аорта, легочная);Смешанного (мышечно-эластического) – сонная и подключичная;Мышечного типа – все средние и мелкие артерии.
- 20. Строение артерийВнутренняя оболочка :Эндотелий;Подэндотелиальный слой;Внутренняя эластическая мембрана.
- 21. Средняя оболочкаВ эластического типа – из 40-70
- 22. Артерии эластического типаЭто самые крупные артерии -
- 23. Артерия эластического типа (аорта)
- 24. Средняя оболочкаВ смешанного типа – в равных количествах эластические и мышечные компоненты;
- 25. Мышечно-эластического типаСюда относятся крупные сосуды, отходящие от
- 26. В мышечного типа – содержит гмк (10-60
- 27. Мышечного типаЭто все остальные артерии, т.е. артерии
- 28. Строение артерии и вены мышечного типа
- 29. Наружная оболочкаАдвентиция – рыхлая соединительная ткань, сосуды сосудов.
- 30. ВеныСтроение вен, так же как и артерий,
- 31. Вены безмышечного типаотносятся вены: плаценты; костей; сетчатки
- 32. Строение венСостоят из:из внутренней оболочки - эндотелий
- 33. Вены мышечного типаподразделяются:со слабым развитием мышечных элементов
- 34. Строение венВнутренняя оболочка:Эндотелий;Подэндотелиальный слой;В крупных и средних венах образует клапаны, содержит гладкомышеные элементы и эластические волокна.
- 35. Сосуды микроциркуляторного руславключает в себя следующие компоненты:артериолы; прекапилляры; капилляры; посткапилляры; венулы; артериоло-венулярные анастомозы.
- 36. Функции микроциркуляторного руслаТрофическая и дыхательная - обменная
- 37. В микроциркуляторном русле различают 3 звена: артериальное (артериолы прекапилляры);капиллярное; венозное (посткапилляры, собирательные и мышечные венулы).
- 38. Артериолыимеют диаметр 50-100 мкм. В их строении
- 39. КапиллярыЭто самые мелкие сосуды, они различаются по
- 40. Строение капилляровВнутренний слой образован эндотелием. Эндотелиальный слой
- 41. Строение капилляровФункции перицитов: изменение просвета капилляров; источник
- 42. Строение капилляровНаружная оболочка - адвентициальными клетками, играющими роль камбия для рыхлой волокнистой неоформленной соединительной ткани.
- 43. Классификация3 типа капилляров: Соматического типа или непрерывные,
- 44. Типы капилляров Капилляры обычного типа (А) -
- 45. Капилляры Кровеностные Слой эндотелиальных клеток (на базальной
- 46. Типы капилляров
- 47. ВенулыВенулы делятся: на посткапиллярные; собирательные; мышечные.Посткапиллярные венулы
- 48. ВенулыВ собирательных венулах (диаметр 30-50 мкм), которые
- 49. Артериоло-венулярные анастомозы
- 50. Артериоло-венулярные анастамозыПростые АВАКровоток в таких АВА регулируется
- 51. Развитие сердцаРазвивается из 2 источников:Эндокард образуется из
- 52. Развитие сердцаЗачаток занимает внутреннее положение, его клетки
- 53. СердцеСердце является центральным органом крово- и лимфообращения.
- 54. Функции сердцанасосная функция – постоянно сокращаясь, поддерживает
- 55. Строение эндокардаЭндотелий – однослойный плоский эпителийСубэндотелиальный слой – рыхлая соединительная тканьМышечно-эластическийНаружный соединительно-тканный
- 56. Строение эндокардаЭндотелиальный слой лежит на базальной мембране
- 57. Строение эндокардаЭндокард образует дубликатуры – клапаны сердца
- 58. МиокардМиокард – самая мощная оболочка сердца, он
- 59. Строение миокардаСердечная поперечно-полосатая тканьТипичные (сократительные) кардиомиоцитыАтипичные (клетки проводящей системы)Секреторные предсердные кардиомиоциты (натрийуретический фактор)
- 60. Строение миокардаОсновную массу миокарда составляют рабочие кардиомиоциты,
- 61. Проводящие, или атипичные, кардиомиоциты формируют проводящую систему
- 62. Атипичные кардиомиоцитыПейсмекерные клетки – водители ритмаПереходные клеткиВолокна Пуркинье
- 63. Р-клетки (пейсмекерные клетки) образуют синоарикулярный узел. Способны
- 64. Промежуточные (переходные) кардиомиоциты предсердно-желудочкового узла передают возбуждение
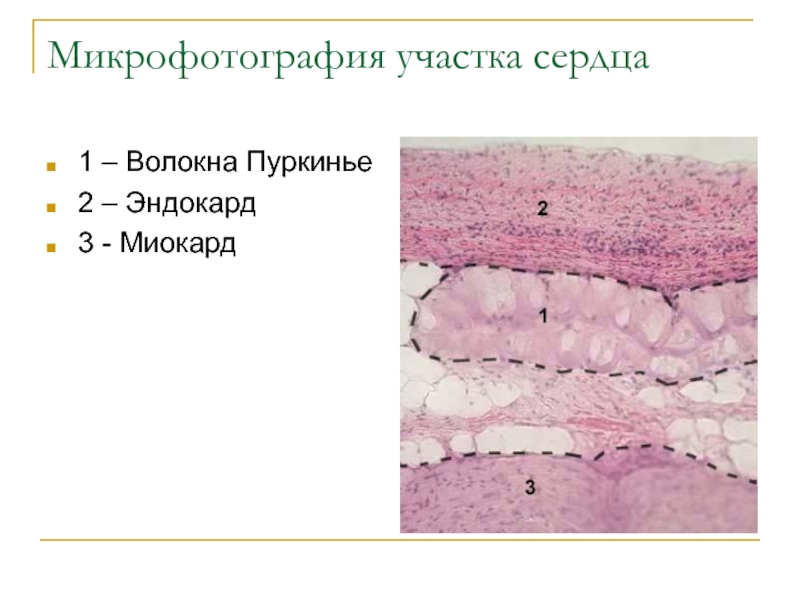
- 65. Клетки-волокна Пуркинье3-й тип атипичных кардиомиоцитов, из которых
- 66. Секреторные кардиомиоцитырасполагаются в предсердиях, основной функцией этих
- 67. Микрофотография участка сердца1 – Волокна Пуркинье2 – Эндокард3 - Миокард
- 68. ЭпикардЭпикард – наружная оболочка сердца, он является
- 69. Спасибо за внимание!!!
- 70. Скачать презентанцию
Сердечно-сосудистая системаСердечно-сосудистая система включает три компонента: Сердце Кровеносные сосуды Лимфатические сосуды
Слайды и текст этой презентации
Слайд 1Сердечно-сосудистая система
Морфофункциональная характериатика, кровеносных и лимфатическиз сосудов.
Строение и развитие
сердца
Слайд 2Сердечно-сосудистая система
Сердечно-сосудистая система включает три компонента:
Сердце
Кровеносные сосуды
Лимфатические
сосуды
Слайд 3Функции
Трофичкеская – снабжение тканей питательными веществами;
Дыхательная – снабжение тканей кислородом;
Экскреторная
– удаление продуктов метаболизма;
Интегративная – объединение тканей и органов;
Регуляторная –
регуляция функций организма (изменение кровоснабжения, транспорт гормонов, выработка БАВ и т.д.);Участие в воспалительных и иммунных реакциях.
Слайд 4Развитие сердечно-сосудистой системы
сосуды развиваются из мезенхимы.
Различают:
первичный ангиогенез, или васкулогенез;
вторичный ангиогенез.
Слайд 5Первичный ангиогенез
представляет собой процесс непосредственного, образования сосудистой стенки из мезенхимы.
Кровеносные
сосуды образуются в стенке желточного мешка на 3-й неделе эмбриогенеза
под индуктивным влиянием входящей в его состав энтодермы.Слайд 6Сначала из мезенхимы формируются кровяные островки.
Клетки островков дифференцируются в 2
направлениях:
гематогенная линия дает начало клеткам крови;
ангиогенная линия дает
начало первичным эндотелиальным клеткам, которые соединяются друг с другом и образуют стенки кровеносных сосудов.Слайд 7В теле зародыша кровеносные сосуды развиваются позднее (во 2-й половине
3-й недели) из мезенхимы, клетки которой превращаются в эндотелиоциты.
В
конце 3-й недели первичные кровеносные сосуды желточного мешка соединяются с кровеносными сосудами тела зародыша. После начала циркуляции крови по сосудам их строение усложняется, кроме эндотелия в стенке образуются оболочки, состоящие из мышечных и соединительнотканных элементов.
Слайд 8Вторичный ангиогенез
формирование сосудов путем их отрастания от уже имеющихся сосудистых
структур, рост новых сосудов от уже образованных.
Делится на эмбриональный и
постэмбриональный.После того как в результате первичного ангиогенеза образовался эндотелий, дальнейшее формирование сосудов идет только за счет вторичного ангиогенеза, т.е. путем отрастания от уже существующих сосудов.
Слайд 9Особенности строения и функционирования разных сосудов зависят от условий гемодинамики
в данной области тела человека, например: уровень артериального давления, скорость
кровотока и т.д.Слайд 11Кровеносные сосуды
Кровеносные сосуды делятся на:
Артерии (крупные, средние, мелкие), несущие
кровь от сердца;
вены (крупные, средние, мелкие), по которым движется
кровь к сердцу;сосуды микроциркуляторного русла (артериолы, венулы, капилляры).
Слайд 12Строение кровеносных сосудов зависит от гемодинамических условий, т.е.условий движения крови
по сосудам, определяемых следующими факторами:
величиной артериального давления;
скоростью кровотока;
вязкостью крови;
воздействием гравитационного поля Земли;
местоположением сосуда в организме.
Слайд 13Морфологические признаки
Гемодинамические условия определяют следующие морфологические признаки сосудов:
толщина стенки
(в артериях она больше, а в капиллярах – меньше, что
облегчает диффузию веществ);степень развития мышечной оболочки и направления гладких миоцитов в ней;
соотношение в средней оболочке мышечного и эластического компонентов;
Слайд 14Морфологические признаки
наличие или отсутствие внутренней и наружной эластических мембран;
глубина залегания
сосудов;
наличие или отсутствие клапанов;
соотношение между толщиной стенки сосуда
и диаметром его просвета; наличие или отсутствие гладкой мышечной ткани во внутренней и наружной оболочках.
Слайд 15Строение сосудов
Сосуды (артерии, вены, лимфатические сосуды) имеют сходный план строения
Они
содержат 3 оболочки:
внутреннюю (tunica intima, или interna)
Среднюю (tunica media)
Наружную
(tunica externa, или adventitia)Слайд 16Внутренняя оболочка
Эндотелий - слой плоских клеток (лежащих на базальной мембране),
который обращён в сосудистое русло.
Подэндотелиальный слой.
состоит из рыхлой соединительной
ткани.Внутренняя эластическая мембрана - специальные эластические структуры (волокна или мембраны) - имеются в артериях
Во многих венах и во всех лимфатических сосудах внутренняя оболочка образует клапаны - складки, препятствующие обратному току крови.
Слайд 17Средняя оболочка
На особенностях строения средней оболочки основана классификация артерий и
вен. Строение различно.
Основные компоненты - гладкие миоциты и
межклеточное вещество (протеогликаны,
гликопротеины, эластические и коллагеновые волокна).В средней оболочке пучки миоцитов, как правило, имеют циркулярное (или циркулярно-спиральное) направление.
Миоциты выполняют не только сократительную функцию, но и синтезируют компоненты межклеточного вещества сосудистой стенки - протеогликаны, гликопротеины, коллаген, эластин
Слайд 18Наружная оболочка
Основной компонент - рыхлая волокнистая соединительная ткань, где содержатся
эластические и коллагеновые волокна, а также адипоциты.
В некоторых сосудах
здесь могут находиться также пучки миоцитовДругие компоненты -
сосуды сосудов (vasa vasorum), лимфатические капилляры и нервные стволы.
В венах vasa vasorum располагаются во всех трёх оболочках.
Слайд 19Артерии
Классификация:
Эластического типа (аорта, легочная);
Смешанного (мышечно-эластического) – сонная и подключичная;
Мышечного типа
– все средние и мелкие артерии.
Слайд 20Строение артерий
Внутренняя оболочка :
Эндотелий;
Подэндотелиальный слой;
Внутренняя эластическая мембрана.
Слайд 21Средняя оболочка
В эластического типа – из 40-70 окончатых эластических мембран,
образуя мощный эластический каркас, имеющих вид цилиндров, вставленных друг в
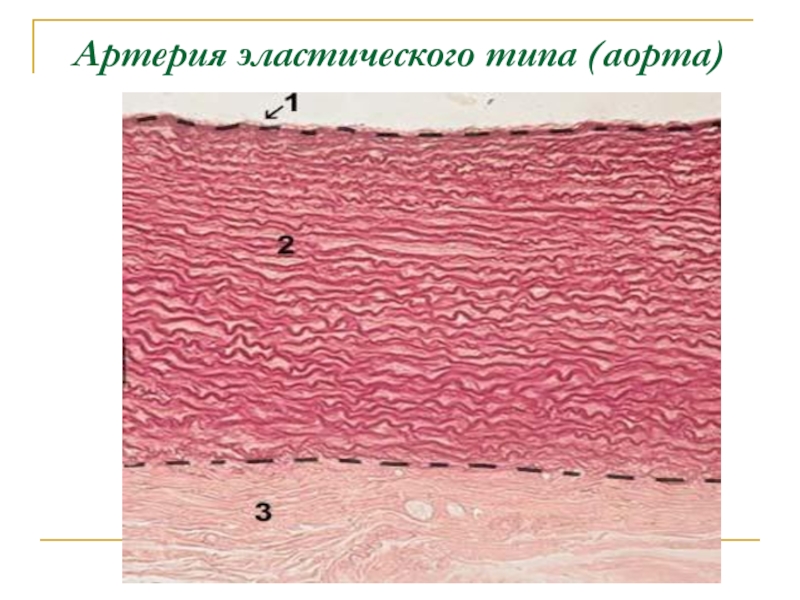
друга, сеть эластических и ретикулярных волокон, основное вещество, гладкомышечные клетки и фибробластыСлайд 22Артерии эластического типа
Это самые крупные артерии - аорта и лёгочный
ствол.
В связи с близостью к сердцу, здесь особенно велики
перепады давления.Поэтому требуется высокая эластичность - способность растягиваться при систоле сердца и возвращаться в исходное состояние при диастоле.
Соответственно, во всех оболочках содержится много эластических элементов.
Слайд 24Средняя оболочка
В смешанного типа – в равных количествах эластические и
мышечные компоненты;
Слайд 25Мышечно-эластического типа
Сюда относятся крупные сосуды, отходящие от аорты: сонные,
подключичные,
подвздошные артерии.
В их средней оболочке содержится примерно поровну эластических и
мышечных элементов. Слайд 26В мышечного типа – содержит гмк (10-60 слоев – в
крупных, 3-4 слоя – в мелких);
Средняя оболочка в артериях преобладает.
Слайд 27Мышечного типа
Это все остальные артерии, т.е. артерии среднего и мелкого
калибра.
В их средней оболочке преобладают гладкие миоциты.
Сокращение этих миоцитов
"дополняет" сердечную деятельность:Поддерживает давление крови и сообщает ей дополнительную энергию движения.
Слайд 30Вены
Строение вен, так же как и артерий, зависит от гемодинамических
условий, расположены ли они в верхней или нижней части тела,
- строение вен этих 2 зон различно.Типы вен: мышечный; безмышечный.
Слайд 31Вены безмышечного типа
относятся вены: плаценты; костей; сетчатки глаза; мягкой мозговой
оболочки; ногтевого ложа; трабекул селезенки; центральные вены печени.
Отсутствие в
них мышечной оболочки объясняется тем, что кровь здесь движется под действием силы тяжести, и ее движение не регулируется мышечными элементами.Слайд 32Строение вен
Состоят из:
из внутренней оболочки - эндотелий и подэндотелиальным слоем;
Средняя
оболочка – отсутствует или коллегеновыми и эластискими волокнами;
Наружной оболочки -
из рыхлой волокнистой неоформленной соединительной ткани. Внутренняя и наружная эластические мембраны, так же как и средняя оболочка, отсутствуют.
Слайд 33Вены мышечного типа
подразделяются:
со слабым развитием мышечных элементов (вены головы и
шеи);
Со средним развитием мышечных элементов (мелкие, средние и крупные вены
верхней части тела);С сильным развитием (вены нижней половины туловища).
Слайд 34Строение вен
Внутренняя оболочка:
Эндотелий;
Подэндотелиальный слой;
В крупных и средних венах образует клапаны,
содержит гладкомышеные элементы и эластические волокна.
Слайд 35Сосуды микроциркуляторного русла
включает в себя следующие компоненты:
артериолы;
прекапилляры;
капилляры;
посткапилляры;
венулы;
артериоло-венулярные анастомозы.
Слайд 36Функции микроциркуляторного русла
Трофическая и дыхательная - обменная поверхность капилляров и
венул составляет 1000 м2, или 1,5 м2 на 100г ткани;
Депонирующая - в сосудах микроциркуляторного русла в состоянии покоя депонируется значительная часть крови, которая во время физической работы включается в кровоток;
Дренажная - собирает кровь из приносящих артерий и распределяет ее по органу;
Регуляции кровотока в органе - выполняют артериолы благодаря наличию в них сфинктеров;
Транспортная - транспорт крови.
Слайд 37В микроциркуляторном русле различают 3 звена:
артериальное (артериолы прекапилляры);
капиллярное;
венозное
(посткапилляры, собирательные и мышечные венулы).
Слайд 38Артериолы
имеют диаметр 50-100 мкм. В их строении сохраняются 3 оболочки,
но они выражены слабее, чем в артериях.
В области отхождения от
артериолы капилляра находится гладкомышечный сфинктер, который регулирует кровоток. Этот участок называется прекапилляром.Слайд 39Капилляры
Это самые мелкие сосуды,
они различаются по размерам: на узкий
тип – 4-7 мкм; обычный, или соматический, тип – 7-11
мкм; синусоидный тип – 20-30 мкм; лакунарный тип – 50-70 мкм.Слайд 40Строение капилляров
Внутренний слой образован эндотелием. Эндотелиальный слой капилляра – аналог
внутренней оболочки. Он лежит на базальной мембране,
Средний - образуютклетки-перициты.
На этих клетках заканчиваются вегетативные нервные окончания, под регулирующим действием которых клетки могут накапливать воду, увеличиваться в размере и закрывать просвет капилляра. При удалении из клеток воды они уменьшаются в размерах и просвет капилляров открывается.Слайд 41Строение капилляров
Функции перицитов: изменение просвета капилляров; источник гладкомышечных клеток; контроль
пролиферации эндотелиальных клеток при регенерации капилляра; синтез компонентов базальной мембраны;
фагоцитарная функция.Слайд 42Строение капилляров
Наружная оболочка - адвентициальными клетками, играющими роль камбия для
рыхлой волокнистой неоформленной соединительной ткани.
Слайд 43Классификация
3 типа капилляров:
Соматического типа или непрерывные, они находятся в
коже, мышцах, головном мозге, спинном мозге. Для них характерен непрерывный
эндотелий и непрерывная базальная мембрана;Фенестрированного или висцерального типа (локализация – внутренние органы и эндокринные железы). Для них характерно наличие в эндотелии сужений – фенестр и непрерывной базальной мембраны;
Прерывистого или синусоидного типа ( красный костный мозг, селезенка, печень). В эндотелии этих капилляров имеются отверстия, есть они и в базальной мембране, которая может вообще отсутствовать.
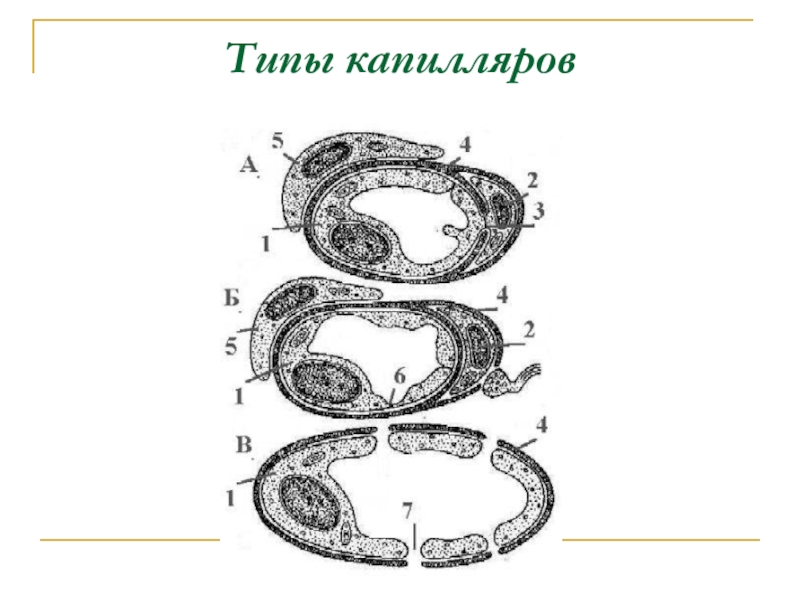
Слайд 44Типы капилляров
Капилляры обычного типа (А) - с непрерывным эндотелием
и непрерывной базальной мембраной,
Капилляры фенестрированного типа (Б) - с фенестрированным
эндотелием и непрерывной базальной мембраной,Капилляры перфорированного (а по форме обычно синусоидного) типа (В).
Слайд 45Капилляры
Кровеностные
Слой эндотелиальных клеток (на базальной мембране).
Слой перицитов
- соединительнотканных клеток
Адвентициальный слой:
адвентициальные клетки
межклеточное вещество.
Лимфатические
Стенка образована
только эндотелиальными клетками. Не имеют выраженной базальной мембраны
Связаны с окружающей соединительной тканью
Слайд 47Венулы
Венулы делятся: на посткапиллярные; собирательные; мышечные.
Посткапиллярные венулы образуются в результате
слияния нескольких капилляров, имеют такое же строение, как и капилляр,
но больший диаметр (12-30 мкм) и большое количество перицитов.Слайд 48Венулы
В собирательных венулах (диаметр 30-50 мкм), которые образуются при слиянии
нескольких посткапиллярных венул, уже имеются 2 выраженные оболочки:
внутренняя (эндотелиальный
и подэндотелиальный слои) и наружная – рыхлая волокнистая неоформленная соединиельная ткань. Гладкие миоциты появляются только в крупных венулах, достигающих диаметра 50 мкм. Эти венулы называются мышечными и имеют диаметр до 100 мкм. Гладкие миоциты в них, однако, не имеют строгой ориентации и формируют 1 слой.
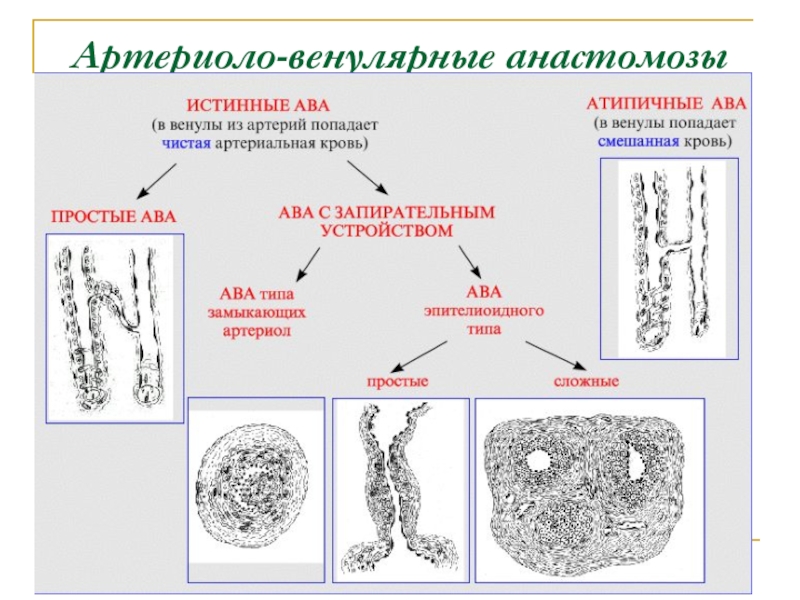
Слайд 50Артериоло-венулярные анастамозы
Простые АВА
Кровоток в таких АВА регулируется гладкими миоцитами артериолы
АВА
типа замыкающих артериола - в подэндотелиальном слое - валики, образованные
продольно расположенными миоцитами.АВА эпителиоидного типа (простые) - в средней оболочке анастомоза - овальные светлые клетки, похожие на эпителиальные
АВА эпителиоидного типа (сложные) - артериола и венула связаны сразу несколькими анастомозами эпителиоидного типа, которые заключены в единую соединительнотканную капсулу
Атипичные АВА (полушунты) - между артериолой и венулой - короткий сосуд капиллярного типа. Поэтому в венулы попадает уже смешанная кровь.
Слайд 51Развитие сердца
Развивается из 2 источников:
Эндокард образуется из мезенхимы и вначале
имеет вид 2 сосудов – мезенхимных трубок, которые в дальнейшем
сливаются с образованием эндокарда;Миокард и мезотелий эпикарда развиваются из миоэпикардиальной пластинки – части висцерального листка спланхнотома.
Клетки этой пластинки дифференцируются в 2 направлениях:
зачаток миокарда;
зачаток мезотелия эпикарда.
Слайд 52Развитие сердца
Зачаток занимает внутреннее положение, его клетки превращаются в кардиомиобласты,
способные к делению.
В дальнейшем они постепенно дифференцируются в кардиомиоциты
3 типов: сократительные, проводящие и секреторные. Из зачатка мезотелия (мезотелиобластов) развивается мезотелий эпикарда.
Из мезенхимы образуется рыхлая волокнистая неоформленная соединительная ткань собственной пластинки эпикарда.
Две части – мезодермальная (миокарда и эпикард) и мезенхимная (эндокард) соединяются, образуя сердце, состоящее из 3 оболочек.
Слайд 53Сердце
Сердце является центральным органом крово- и лимфообращения.
Это своеобразный насос
ритмического действия.
В строении его имеются черты как слоистого органа
(имеет 3 оболочки), так и паренхиматозного органа: в миокарде можно выделить строму и паренхиму.
Слайд 54Функции сердца
насосная функция – постоянно сокращаясь, поддерживает постоянный уровень артериального
давления;
эндокринная функция – выработка натрийуретического фактора;
информационная функция – сердце кодирует
информацию в виде параметров артериального давления, скорости кровотока и передает ее в ткани, изменяя обмен веществ.Слайд 55Строение эндокарда
Эндотелий – однослойный плоский эпителий
Субэндотелиальный слой – рыхлая соединительная
ткань
Мышечно-эластический
Наружный соединительно-тканный
Слайд 56Строение эндокарда
Эндотелиальный слой лежит на базальной мембране и представлен однослойным
плоским эпителием.
Субэндотелиальный слой образован рыхлой волокнистой неоформленной соединительной тканью. Эти
2 слоя являются аналогом внутренней оболочки кровеносного сосуда.Мышечно-эластический слой образован гладкими миоцитами и сетью эластических волокон, аналог средней оболочки сосудов.
Наружный соединительнотканный слой образован рыхлой волокнистой неоформленной соединительной тканью и является аналогом наружной оболочки сосуда. Он связывает эндокард с миокардом и продолжается в его строму.
Слайд 57Строение эндокарда
Эндокард образует дубликатуры – клапаны сердца – плотные пластинки
волокнистой соединительной ткани с небольшим содержанием клеток, покрытые эндотелием.
Предсердная сторона
клапана гладкая, тогда как желудочковая – неровная, имеет выросты, к которым прикрепляются сухожильные нити.Кровеносные сосуды в эндокарде находятся только в наружном соединительтканном слое, поэтому его питание осуществляется в основном путем диффузии веществ из крови, находящейся как в полости сердца, так и в сосудах наружного слоя.
Слайд 58Миокард
Миокард – самая мощная оболочка сердца, он образован сердечной мышечной
тканью, элементами которой являются клетки кардиомиоциты.
Совокупность кардиомиоцитов можно рассматривать как
паренхиму миокарда.Строма представлена прослойками рыхлой волокнистой неоформленной соединительной ткани, которые в норме выражены слабо.
Слайд 59Строение миокарда
Сердечная поперечно-полосатая ткань
Типичные (сократительные) кардиомиоциты
Атипичные (клетки проводящей системы)
Секреторные предсердные
кардиомиоциты (натрийуретический фактор)
Слайд 60Строение миокарда
Основную массу миокарда составляют рабочие кардиомиоциты, они имеют прямоугольную
форму и соединяются друг с другом с помощью специальных контактов
– вставочных дисков. За счет этого они образуют функциональный синцитий;Слайд 61Проводящие, или атипичные, кардиомиоциты формируют проводящую систему сердца, которая обеспечивает
ритмическое координированное сокращение его различных отделов.
Эти клетки являются генетически и
структурно мышечными, в функциональном отношении напоминают нервную ткань, так как способны к формированию и быстрому проведению электрических импульсов.Слайд 62Атипичные кардиомиоциты
Пейсмекерные клетки – водители ритма
Переходные клетки
Волокна Пуркинье
Слайд 63Р-клетки (пейсмекерные клетки) образуют синоарикулярный узел.
Способны к спонтанной деполяризации
и образованию электрического импульса.
Волна деполяризации передается через нексусы типичным
кардиомиоцитам предсердия, которые сокращаются. Генерация импульсов Р-клетками происходит с частотой 60-80/мин;
Слайд 64Промежуточные (переходные) кардиомиоциты предсердно-желудочкового узла передают возбуждение на рабочие кардиомиоциты,
а также на 3-й вид атипичных кардиомиоцитов – клетки-волокна Пуркинье.
Переходные
кардиомиоциты также способны самостоятельно генерировать электрические импульсы, однако их частота ниже, чем частота импульсов, генерируемых пейсмекерными клетками, и оставляет 30-40/мин;Слайд 65Клетки-волокна Пуркинье
3-й тип атипичных кардиомиоцитов, из которых построены пучок Гиса
и волокна Пуркинье.
Основная функция клеток-волокон – передача возбуждения от
промежуточных атипичных кардиомиоцитов рабочим кардиомиоцитам желудочка. Кроме того, эти клетки способны самостоятельно генерировать электрические импульсы с частотой 20/мин и менее;
Слайд 66Секреторные кардиомиоциты
располагаются в предсердиях,
основной функцией этих клеток является синтез
натрийуретического гормона.
Он выделяется в кровь тогда, когда в предсердие
поступает большое количество крови, т.е. при угрозе повышения артериального давления. Выделившись в кровь, этот гормон действует на канальцы почек, препятствуя обратной реабсорбции натрия в кровь из первичной мочи.
При этом в почках вместе с натрием из организма выделяется вода, что ведет к уменьшению объема циркулирующей крови и падению артериального давления.