Слайд 1
СПБГМУ им. акад. И.П. Павлова
Презентация на тему : « ИБС
. Стенокардия.»
кафедра внутренних болезней
преподаватель: Шестакова Л.А.
работу выполнили студенты 3
курса стомат. факультета :
377 группы: Хадикова Р.А.
Звезда А. Ю.
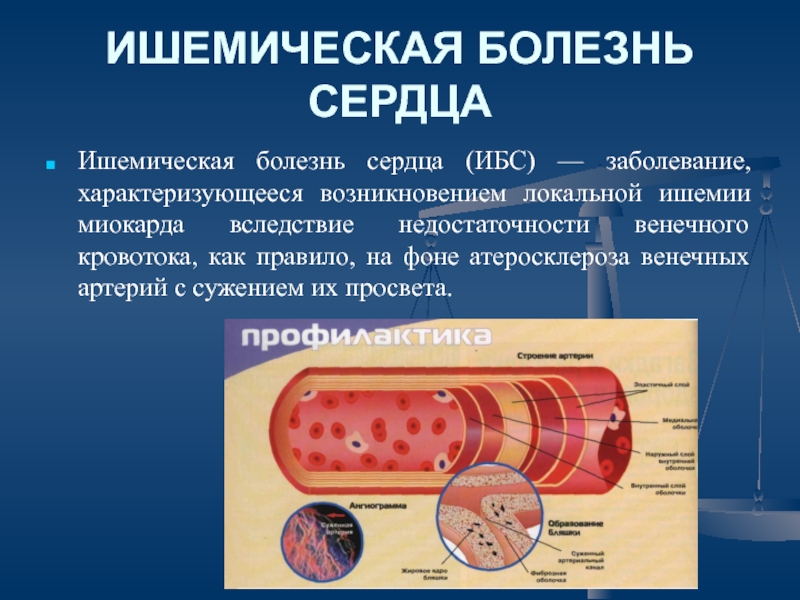
Слайд 3ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Ишемическая болезнь сердца (ИБС) — заболевание, характеризующееся возникновением
локальной ишемии миокарда вследствие недостаточности венечного кровотока, как правило, на
фоне атеросклероза венечных артерий с сужением их просвета.
Слайд 4АКТУАЛЬНОСТЬ
ИБС во многих странах мира, включая
Россию,
— патология, обусловливающая
высокие показатели заболеваемости, потери
трудоспособности и смертности населения.
Выделяют ряд факторов (модифицируемых и немодифицируемых), которые ассоциируются с повышенным риском ИБС. Наиболее важные из них: пожилой возраст, мужской пол, АГ, курение, гиперлипидемия, СД, ожирение, сидячий образ жизни.
Профилактические мероприятия считают более эффективными, если
они направлены на пациентов группы высокого риска.
У значительного числа пациентов с атеросклерозом венечных артерий даже при углублённом опросе не отмечается клинических признаков ИБС (приступов стенокардии).
Эффективность оперативного лечения убедительно доказана в отношении больных со стенокардией, перенесённым инфарктом миокарда, но сомнительна в отношении пациентов, выявленных при общем скрининге.
Слайд 5ЭПИДЕМИОЛОГИЯ
Только 40—50% всех больных стенокардией знают о наличии у них
заболевания и получают соответствующее лечение; в остальных случаях болезнь не
диагностирована.
Высокий общий риск развития фатальных сердечно-сосудистых событий имеют следующие группы пациентов.
Больные с установленным ССЗ.
Пациенты без симптомов болезни, у которых выявляют множественные факторы риска, и 10-летний риск развития фатального сердечно-сосудистого поражения, равный 5% и выше, значительно повышенные уровни отдельных факторов риска (концентрация общего холестерина выше 8 ммоль/л, ЛНП выше 6 ммоль/л, АД выше 80/110 мм рт.ст.), а также больные, страдающие СД в сочетании с микроальбуминурией.
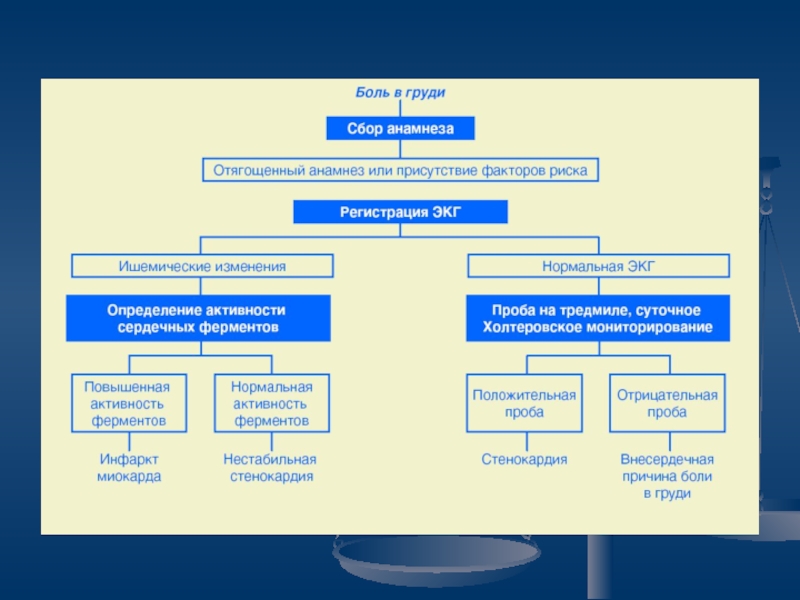
Слайд 6Электрокардиография
Электрокардиография в состоянии покоя иногда позволяет выявить ишемию миокарда и
другие признаки патологии сердца (например, гипертрофию миокарда), перенесённый в прошлом
инфаркт миокарда. Однако, по данным многочисленных когортных исследований, у лиц без клинических симптомов ИБС данный метод имеет малую чувствительность; часты случаи первоначально нормальной ЭКГ (ложноотрицательные результаты).
Неспецифические изменения конечной части желудочкового комплекса (сегмента ST и зубца Т), по данным Фремингемского исследования, отмечают в общей популяции у 8,5% мужчин и 7,7% женщин.
Нормальные результаты ЭКГ в покое не исключают ИБС.
Слайд 7Амбулаторное суточное мониторирование ЭКГ
Амбулаторное суточное мониторирование ЭКГ позволяет выявить преходящую
(транзиторную) ишемию миокарда, в том числе эпизоды вазоспастической и бессимптомной
ишемии. Чувствительность и специфичность изменений сегмента ST, выявляемых при мониторировании ЭКГ, для диагностики ИБС ниже, чем у теста с физической нагрузкой.
Метод часто даёт ложноположительные результаты у больных без стенокардии. Для популяционного скрининга данный метод не применяют, но он может быть использован у пациентов с высоким риском ИБС, а также для оценки индивидуального прогноза.
Слайд 8Дальнейшие мероприятия
При обнаружении ишемии миокарда обследование и лечение
пациентов осуществляют в соответствии с принятыми клиническими рекомендациями и стандартами
диагностики и лечения стенокардии и других форм ИБС.
Слайд 9СРЕДСТВА ПРОФИЛАКТИКИ
Основной комплекс мероприятий по первичной профилактике ИБС направлен на
модификацию факторов риска развития атеросклероза и собственно ИБС.
Отказ от курения.
У пациентов, хотя бы временно бросавших курить, реже возникают ССЗ. Прекращение курения больными, перенёсшими инфаркт миокарда, снижает риск развития повторного инфаркта и внезапной смерти на 20—50%.
В целях борьбы с курением больным могут быть рекомендованы лекарственные средства, помогающие бросить курить, а также специальная аутогенная тренировка, цель которой - выработать отвращение к табаку и курению. Совет врача прекратить курение иногда имеет решающее значение, и не стоит этим пренебрегать.
Слайд 10Коррекция дислипидемии
Пациенты должны контролировать содержание в плазме крови общего холестерина,
ЛНП и триглицеридов;
ЛВП можно рассматривать в качестве
фактора, снижающего риск развития атеросклероза.
Отмечено снижение смертности от сердечно-сосудистых заболеваний при назначении статинов в качестве наиболее эффективных лекарственных средств для первичной профилактики: при их приёме отмечают уменьшение содержания общего холестерина на 22% и ЛНП на 30%, а также снижается риск общей смертности на 22%, смертности от всех ССЗ — на 28%.
Применение статинов у лиц с перенесённым инфарктом миокарда с целью вторичной профилактики ИБС, в том числе с СД 2 типа, также сопровождается снижением общей и сердечно-сосудистой смертности.
Слайд 11СРЕДСТВА ПРОФИЛАКТИКИ
продолжение
Нормализация АД. Доказано, что АГ служит существенным и независимым
фактором риска. Риск развития ИБС постоянно усиливается при превышении нормального
АД: 140/90 мм рт.ст. для лиц без СД и 130/80 мм рт.ст. с СД. Активная диагностика и регулярное лечение АГ даёт возможность существенно снизить риск развития сердечно-сосудистых осложнений, в том числе ИБС.
Коррекция нарушений углеводного обмена. Доказано, что риск развития ИБС у больных СД повышен в 3—5 раз. Осложнения ИБС (нестабильная стенокардия и инфаркт миокарда, угрожающие жизни нарушения ритма сердца) развиваются на фоне СД раньше, чем без него. Сочетание СД и ИБС неблагоприятно с точки зрения прогноза, особенно при неконтролируемой гипергликемии. Относительный риск смерти у лиц с нарушением толерантности к глюкозе повышен на 30%, а у больных СД 2 типа — на 80%, по сравнению с пациентами без нарушений углеводного обмена. Выявление и лечение СД сопровождается снижением риска развития и прогрессирования ИБС, причём у женщин в большей степени, чем у мужчин.
Слайд 12Контроль массы тела
О нормальной массе тела судят по значению ИМТ
и отношению объёма талии к объёму бедер. Снижение массы тела
показано лицам с избыточной массой тела (ИМТ 25—30 кг/м2) и ожирением (ИМТ более 30 кг/м2). Отношение объёма талии к объёму бедер не должно превышать 1 у мужчин и 0,85 у женщин. Особенно неблагоприятно ожирение по абдоминальному типу (объём талии более 102 см у мужчин и более 88 у женщин). Для снижения массы тела до нормальных значений первостепенное значение имеют низкокалорийная диета и повышение физической активности.
Слайд 13Здоровое питание
Диета способствует снижению риска развития ИБС благодаря многообразному воздействию:
нормализации массы тела, АД, липидного обмена, контролю уровня глюкозы в
крови, влиянию на процессы тромбообразования и др. Общие рекомендации по диете.
Следует соблюдать разнообразие рациона питания с преобладанием таких продуктов, как овощи и фрукты, неочищенные злаки и хлеб грубого помола, молочные продукты с низким содержанием жира, обезжиренные диетические продукты, постное мясо и рыба (рыбий жир и полиненасыщенные жирные кислоты обладают специфическими защитными свойствами).
Общее потребление жиров не должно превышать 30% суточного рациона по калорийности, а доля насыщенных жиров не должна превышать 33% от общего количества жиров. Потребление холестерина не должно быть выше 300 мг/сут.
Потребление калорий должно быть отрегулировано таким образом, чтобы поддерживать идеальную массу тела. В низкокалорийной диете насыщенные жиры могут быть частично заменены сложными углеводами, мононенасыщенными и полиненасыщенными жирными кислотами, содержащимися в овощах и морепродуктах.
Слайд 14Другие методы профилактики
продолжение
Ингибиторы АПФ
Применяют в качестве средства вторичной профилактики
у пациентов с диагностированной ИБС, в особенности у лиц с
СД и у пациентов с признаками дисфункции левого желудочка (фракция выброса менее 40%).
Долговременное назначение ингибиторов АПФ пациентам со стабильной ИБС приводит к уменьшению общей смертности, риска развития инфаркта миокарда и нестабильной стенокардии.
Гормональная заместительная терапия.
Проведение комбинированной терапии эстрогенами и гестагенами для профилактики ИБС у женщин в постменопаузе не рекомендовано.
Антиоксиданты.
Несмотря на данные ряда наблюдательных и эпидемиологических исследований, в которых был обнаружен положительный эффект от диеты, богатой антиоксидантами, или диеты, обогащенной витамином Е, не рекомендовано принимать в качестве дополнения к лечению витамины С и Е или другие антиоксиданты с целью профилактики или лечения ИБС. Антиоксидантная терапия не влияет на сердечно-сосудистую смертность.
Слайд 15Нитраты
используются для облегчения приступов стенокардии и их предупреждения
- расширяют
сосуды сердца
Слайд 17ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Первичную профилактику проводят в общей популяции, вторичную — среди
лиц с ИБС. При работе с пациентом учитывают факторы риска
ИБС.
Рекомендации по профилактике ССЗ (соблюдение диеты, режима физической активности и другие мероприятия) не должны основываться на анализе исключительно какого-либо одного из факторов риска.
Врачи должны обсуждать с пациентами возможность назначения ацетилсалициловой кислоты, статинов для первичной профилактики ССЗ, если риск заболевания у них выше среднего, принимая при этом во внимание и положительный, и отрицательный эффекты этих лекарственных средств.
Врачам следует рекомендовать проводить исследование уровня общего холестерина всем лицам старше 20 лет, особенно тем, чьи родственники страдают гиперлипидемией или ИБС с АГ, СД. При наличии 2 и более факторов риска проводят полное исследование липидного профиля. Исследование повторяют через 1 год.
Слайд 18ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Исследование липидного профиля показано всем больным ИБС, а также
в случае, если выявлено повышение уровня общего холестерина или снижение
уровня холестерина ЛВП. Исследование проводят 2—3 раза с интервалом 1—8 нед на фоне привычного для больного питания. Врачу следует учитывать, что липидный профиль меняется при похудании, беременности, тяжёлых заболеваниях и больших операциях; в этих случаях исследование откладывают по крайней мере на 6 нед.
Коррекцию дислипопротеидемии у больных стенокардией следует проводить даже при небольших нарушениях в липидном спектре крови.
Препаратами первого выбора для снижения уровня ЛНП и первичной профилактики ИБС служат статины.
Врачи общей практики должны выявлять лиц с нарушением углеводного обмена, в том числе с метаболическим синдромом.
Пациентов с АГ, СД, дислипидемией должен проконсультировать диетолог.
Слайд 19ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Ведущую роль в снижении избыточной массы тела играет планомерное
снижение калорийности пищи. При выборе сбалансированной диеты калорийность суточного рациона
уменьшают в среднем на 400-500 ккал. Особое внимание должно быть уделено ограничению потребления поваренной соли с целью предотвращения задержки жидкости в организме и поддержания нормального уровня АД.
Необходимо стремиться к тому, чтобы АД у пациентов было ниже 140/90 мм рт.ст. При недостаточной эффективности немедикаментозных мероприятий назначают антигипертензивные препараты.
При назначении ацетилсалициловой кислоты с целью профилактики нужно учитывать:
наличие противопоказаний для назначения лекарственных средств, в том числе наличие в анамнезе инсульта, желудочно-кишечного кровотечения;
побочные эффекты;
состояние ЖКТ, риск кровотечений (при отсутствии данных следует провести обследование пациента до назначения лекарственных средств).
Слайд 20Для профилактики ССЗ ацетилсалициловую кислоту назначают в дозах 75 мг/сут,
100 мг/сут или 325 мг один раз в два дня.
Эти режимы приёма препарата эквивалентны.
Важно, чтобы решение о приёме ацетилсалициловой кислоты было согласованным, т.е. принято врачом и пациентом.
Всех больных ИБС, независимо от возраста и наличия сопутствующих заболеваний, необходимо ставить на диспансерный учёт, который включает осмотр кардиологом 1 раз в 6-12 мес., ежегодное проведение инструментальных методов обследования (ЭКГ, ЭхоКГ, нагрузочных проб, суточного мониторирования ЭКГ, суточного мониторирования АД), определение липидного профиля и уровня физической активности. У пациентов с установленной ИБС кроме мероприятий по изменению образа жизни (прекращение курения, диета, повышение физической активности) следует определить необходимость применения в-адреноблокаторов и ингибиторов АПФ, лекарственных средств для коррекции гипергликемии.
Слайд 21Стенокардия
— клинический синдром, проявляющийся чувством стеснения или болью в грудной
клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной
и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастрий. Боль провоцируется ФН, выходом на холод, обильным приемом пищи, эмоциональным стрессом, проходит в покое, устраняется приемом нитроглицерина в течение нескольких секунд или минут.
Слайд 22Стенокардия:
постановка диагноза
Подтвердить диагноз
Оценить прогноз
Выбрать соответствующее лечение
Во многих случаях диагноз
стенокардии можно поставить на основании жалоб больного
Дополнительные исследования необходимо провести,
чтобы:
Рекомендации ВНОК по диагностике и лечению стабильной стенокардии 2004г.
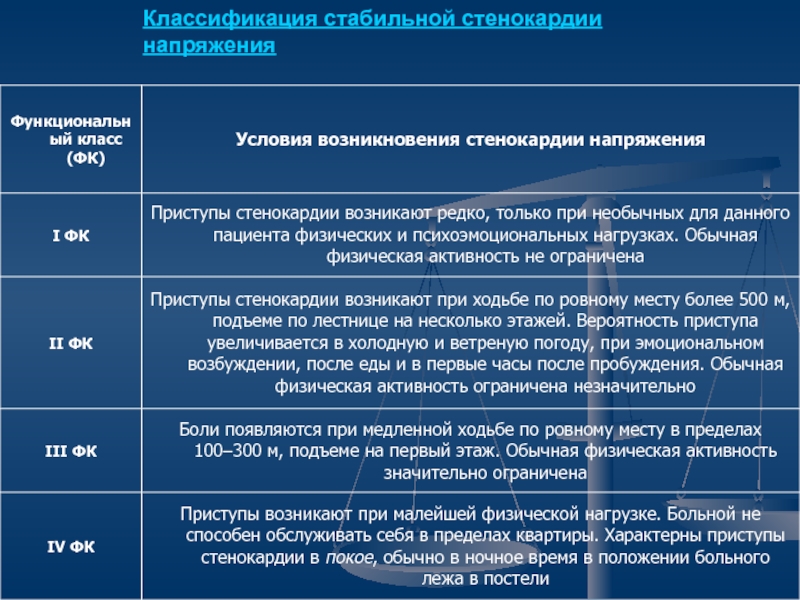
Слайд 23Классификация стабильной стенокардии напряжения
Слайд 24Клинические проявления стенокардии:
Жалобы:
Болевой синдром. Боль при стенокардии носит приступообразный
характер, появляясь, как правило, на фоне относительно благополучного состояния больного,
что заставляет пациента сразу обратить на нее внимание, нередко вызывая выраженное беспокойство и страх.
Локализуется за грудиной, обычно в области верхней и средней ее трети. Реже боль возникает в области верхушки сердца, слева от грудины во II–V межреберьях, под левой лопаткой или даже в левой руке, ключице или в левой половине нижней челюсти (атипичная локализация боли).
Характер болевых ощущений обычно жгучий, сжимающий, давящий. Иногда больные описывают стенокардию как “чувство дискомфорта в грудной клетке”. Во время приступа стенокардии больные, как правило, немногословны и локализацию боли указывают ладонью или кулаком, прижатым к грудине (симптом Левина)
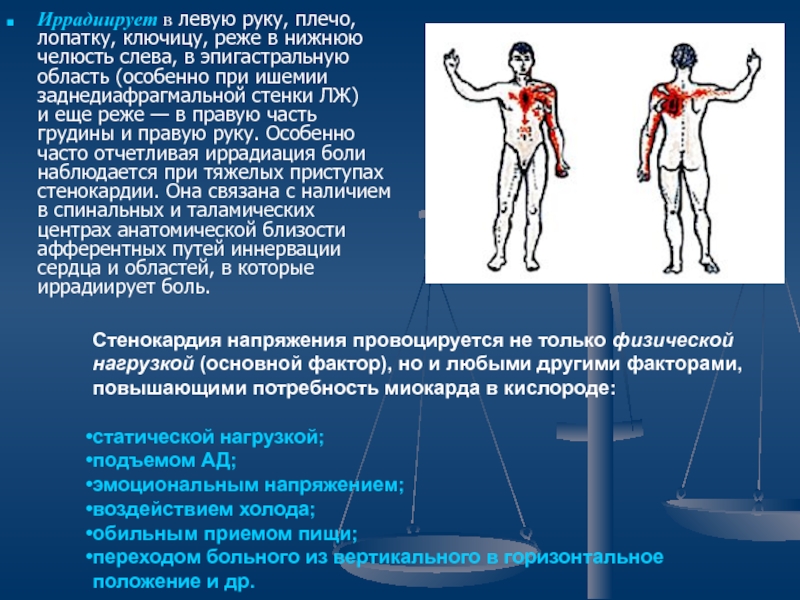
Слайд 25Иррадиирует в левую руку, плечо, лопатку, ключицу, реже в нижнюю челюсть слева,
в эпигастральную область (особенно при ишемии заднедиафрагмальной стенки ЛЖ) и еще реже —
в правую часть грудины и правую руку. Особенно часто отчетливая иррадиация боли наблюдается при тяжелых приступах стенокардии. Она связана с наличием в спинальных и таламических центрах анатомической близости афферентных путей иннервации сердца и областей, в которые иррадиирует боль.
Стенокардия напряжения провоцируется не только физической нагрузкой (основной фактор), но и любыми другими факторами, повышающими потребность миокарда в кислороде:
статической нагрузкой;
подъемом АД;
эмоциональным напряжением;
воздействием холода;
обильным приемом пищи;
переходом больного из вертикального в горизонтальное положение и др.
Слайд 26Запомните !!!
Для стабильной стенокардии напряжения, вызванной коронарной недостаточностью, в типичных случаях
наиболее характерны:
кратковременность боли (1–5 мин и не более 15 мин);
локализация боли за грудиной с возможной иррадиацией в левое плечо, руку, лопатку;
в большинстве случаев — связь стенокардии с физической нагрузкой (независимо от того, что приступы стенокардии могут провоцироваться у данного больного и другими факторами);
быстрый и полный купирующий эффект нитроглицерина.
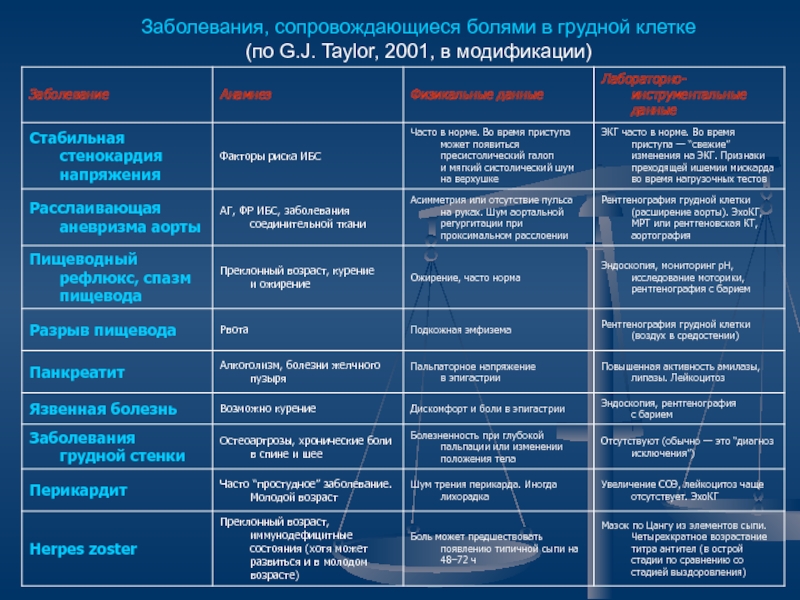
Слайд 27Заболевания, сопровождающиеся болями в грудной клетке
(по G.J. Taylor, 2001, в модификации)
Слайд 28Другие клинические признаки:
Одышка (эквивалент стенокардии и указывают на возникновение преходящей ишемии
миокарда).
Анамнез (Наибольшее значение имеют указания на наличие у пациента факторов
риска ИБС, перенесенного ранее ИМ, признаков ХСН, наследственность, у женщин гинекологический анамнез)
Слайд 29Неинвазивные инструментальные исследования при ИБС
ЭКГ в покое
ЭКГ при нагрузочных пробах
(велоэргометрия, тредмил, ЧЭПС)
ЭКГ при фармакологических пробах ( с эргометрином, с
добутамином, с дипиридамолом, холодовая проба)
Суточное амбулаторное мониторирование ЭКГ
Эхокардиографическое исследование (в покое, при нагрузочных и фармакологических пробах)
Радиоизотопное сцинтиграфическое исследование перфузии миокарда (в покое и при физической нагрузке)
Радиоизотопная вентрикулография
Электронно-лучевая томография коронарных артерий
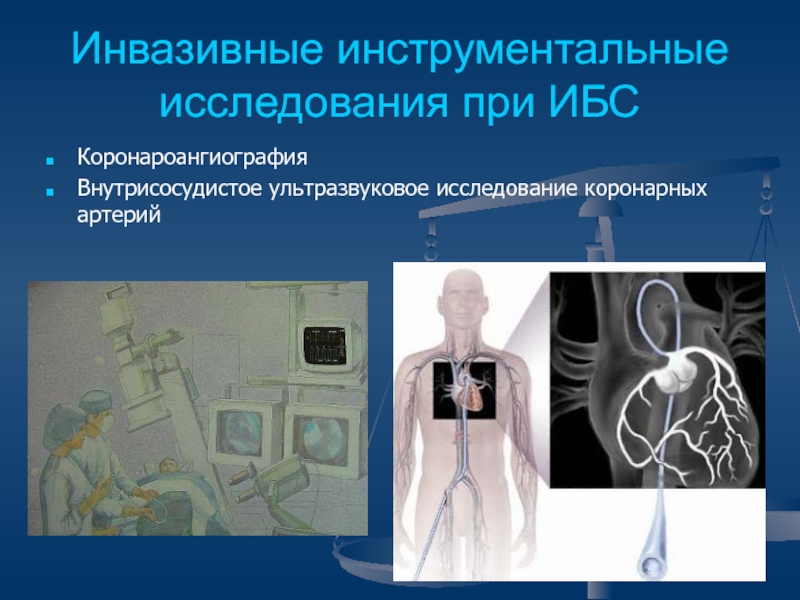
Слайд 30Инвазивные инструментальные исследования при ИБС
Коронароангиография
Внутрисосудистое ультразвуковое исследование коронарных артерий
Слайд 31Задачи ангиографического исследования
Уточнение диагноза в случае недостаточной информативности неинвазивных методов
обследования
Определение возможностей проведения реваскуляризации миокарда
Слайд 32Показания к проведению коронарографии при стабильной стенокардии
Тяжелая стенокардия (III –
IV ФК), сохраняющаяся при антиангинальной терапии
Признаки выраженной ишемии миокарда по
результатам неинвазивных тестов
Наличие у больного в анамнезе эпизодов внезапной смерти или опасных желудочковых нарушений ритма
Прогрессирование заболевания по данным о динамике неинвазивных тестов
Сомнительные результаты неинвазивных тестов у лиц социально значимых профессий (водители, летчики)
Слайд 33Лабораторные исследования при ИБС
Липидограмма (ОХС, ЛПНП, ЛПВП, ТГ)
Глюкоза крови (глюкозо
-толерантный тест при наличии факторов риска)
Тропонин Т или I
Миоглобин, КФК
АсТ,
АлТ
Гемоглобин (ОАК)
Слайд 35Цели лечения больных со стабильной стенокардией
Предупреждение осложнений / улучшений прогноза
Антитромбоцитарные
(аспирин / клопидогрель)
Липидснижающие (статины)
В-блокаторы (после ИМ)
Ингибиторы АПФ
Реваскуляризация миокарда
Устранение / уменьшение
стенокардии и / или ишемии
миокарда + улучшение качества жизни
Антиангинальные/антиишемические препараты (в-блокаторы, антагонисты Са, нитраты, нитратоподобные, цитопротективные)
Реваскуляризация миокарда (АКШ, МКШ, ангиопластика)
Слайд 36Препараты, доказано улучшающие прогноз больных со стенокардией
Антиагреганты
В-адреноблокаторы
Статины
Ингибиторы АПФ
Слайд 37Препараты, улучшающие качество жизни и снижающие частоту приступов стенокардии
Нитраты
Антагонисты
Са
В-адреноблокаторы
Миокардиальные цитопротекторы
Слайд 38Антиангинальные препараты
β - АДРЕНОБЛОКАТОРЫ
Снижают клинические проявления
Улучшают долгосрочный прогноз
Уменьшают риск
развития ИМ
Слайд 39Антиангинальные препараты
Бета-блокаторы:
Механизм: блокада бета-1 и/или -2 рецепторов.
Основное действие при ишемии:
потребности в О2
ЧСС: в покое и при нагрузке
АД:
снижение.
Побочные эффекты: коронарная и периферическая
вазоконстрикция, метаболические эффекты,
слабость, нарушение сна, НК, гипотония,
брадикардия, бронхоспазм, нарушение эректильной
функции
Слайд 40Антиангинальные препараты
Антагонисты кальция.
Механизм: блокада L - типа кальц.
каналов (вход Ca в
ГМК и в КМЦ), периферическая и коронарная
артериальная вазодилятация, отриц. инотропное действие.
Основное действие при ишемиии:
доставки О2; потребности О2
ЧСС: верапамил и дилтиазем
АД: снижение
Побочные эффекты: отеки, головная боль, тошнота, голо-
кружение, блокада сердца,* запор.
Слайд 41Антиангинальные препараты
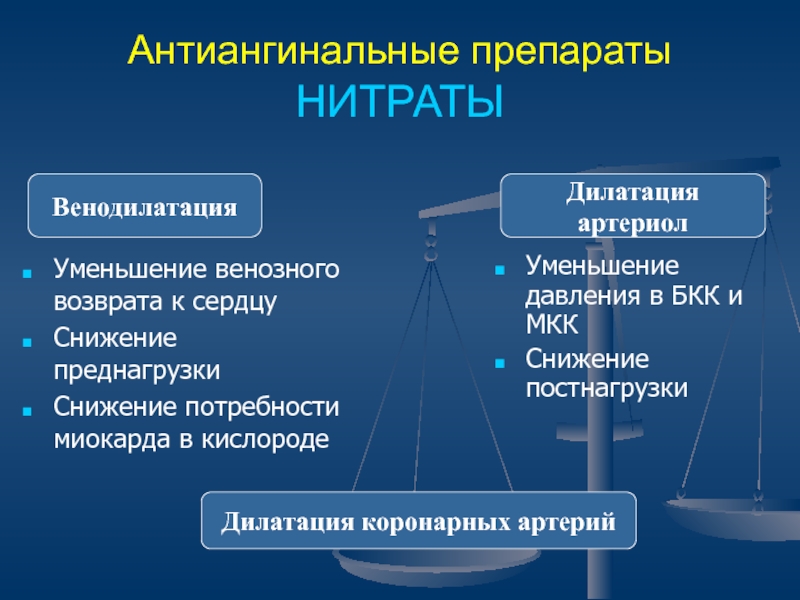
НИТРАТЫ
Уменьшение венозного возврата к сердцу
Снижение преднагрузки
Снижение потребности миокарда
в кислороде
Уменьшение давления в БКК и МКК
Снижение постнагрузки
Венодилатация
Дилатация артериол
Дилатация коронарных
артерий
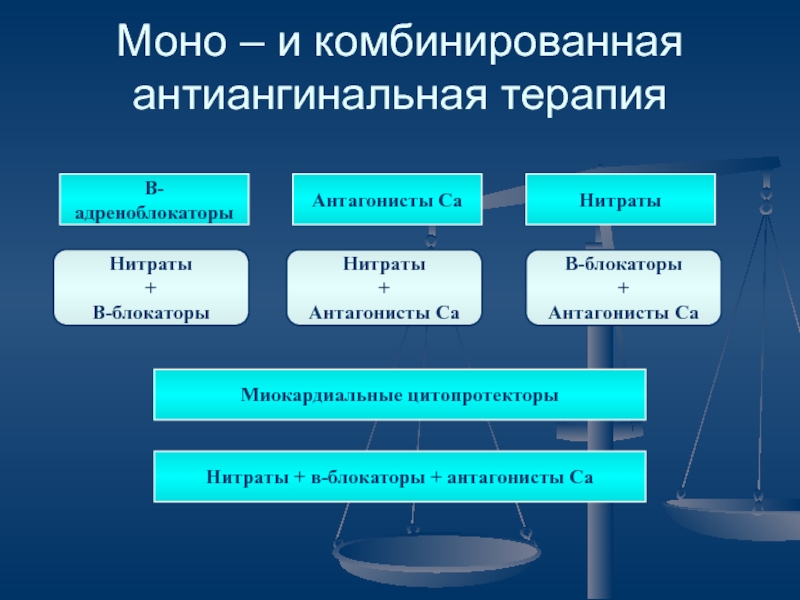
Слайд 42Моно – и комбинированная антиангинальная терапия
Β-адреноблокаторы
Антагонисты Са
Нитраты
Нитраты
+
В-блокаторы
Нитраты
+
Антагонисты Са
В-блокаторы
+
Антагонисты Са
Миокардиальные цитопротекторы
Нитраты
+ в-блокаторы + антагонисты Са
Слайд 43СТАТИНЫ
Уменьшают риск тяжелых сердечно-сосудистых осложнений
Снижает необходимость оперативного лечения ИБС
Плейотропный эффект
(назначаются всем больным с нормохолистеринемией и сахарным диабетом, ПИКС)
Слайд 44Оперативное лечение
(реваскуляризация миокарда)
Шунтирующие операции на сердце (АКШ, МКШ)
Эндоваскулярная реваскуляризация (балонная
ангиопластика и стентирование)
Реваскуляризация периферического русла (трансмиокардиальная лазерная реваскуляризация)
Слайд 45Показания к реваскуляризации миокарда
Показания к ангиопластике: стенокардия 2-4 ф.к. при
поражении одной и более артерий (неинвазивные тесты указывают на неблагоприятный
прогноз), стенозы доступны для вмешательства, давность окклюзии не более 3 мес. (антиангинальное действие)
Показания к шунтированию: стеноз ствола ЛКА, поражение 3-х сосудов+низкая ФВ (улучшение прогноза), стенокардия 3-4 ф.к. при многососудистом поражении, низкая толерантность к нагрузке по данным нагрузочных тестов (антиангинальное действие)
Возраст не является противопоказанием
Базовые принципы ведения после реваскуляризации как и до…
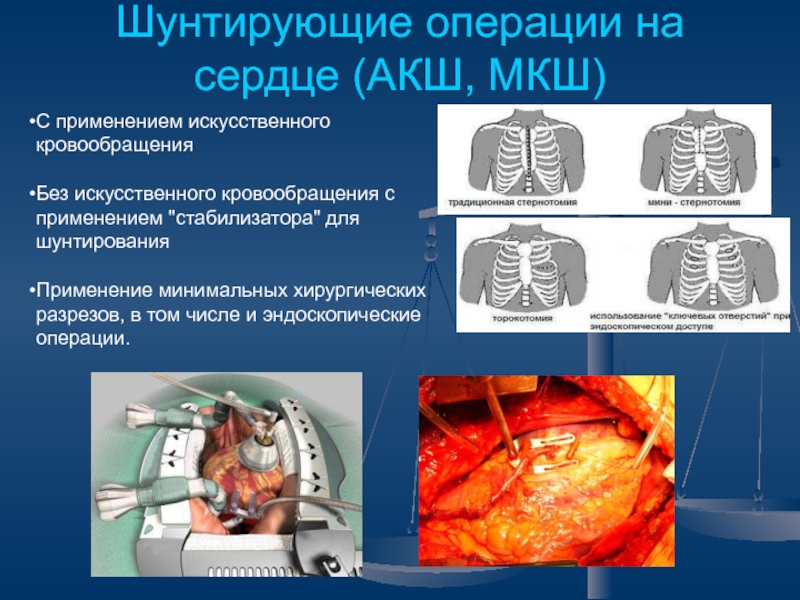
Слайд 46Шунтирующие операции на сердце (АКШ, МКШ)
С применением искусственного кровообращения
Без искусственного
кровообращения с применением "стабилизатора" для шунтирования
Применение минимальных хирургических разрезов, в
том числе и эндоскопические операции.
Слайд 47Проводится у наиболее тяжелой группы больных с ИБС и острым
коронарным синдромом.
При этом вмешательстве проводится реваскуляризация как зоны инфаркта,
так и других пораженных бассейнов. Что обеспечивает защиту миокарда от дальнейшего прогрессирования ишемии и расширения зоны инфаркта
Возникли новые соотношения между эндоваскулярными операциями и АКШ
Аортокоронарное шунтирование
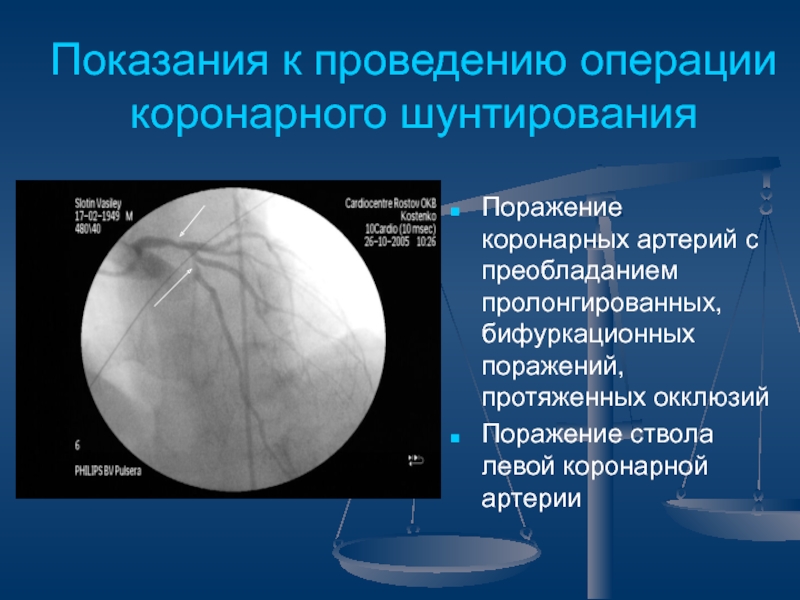
Слайд 49Показания к проведению операции коронарного шунтирования
Поражение коронарных артерий с преобладанием
пролонгированных, бифуркационных поражений, протяженных окклюзий
Поражение ствола левой коронарной артерии
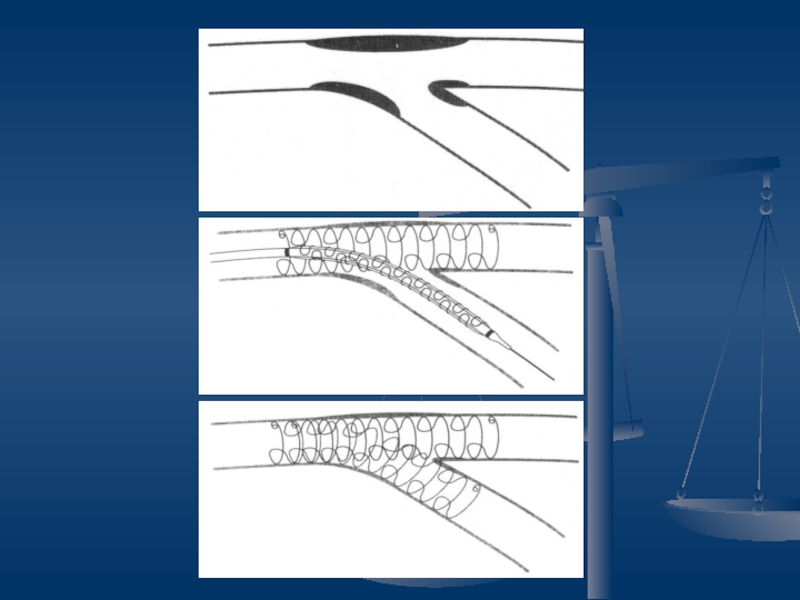
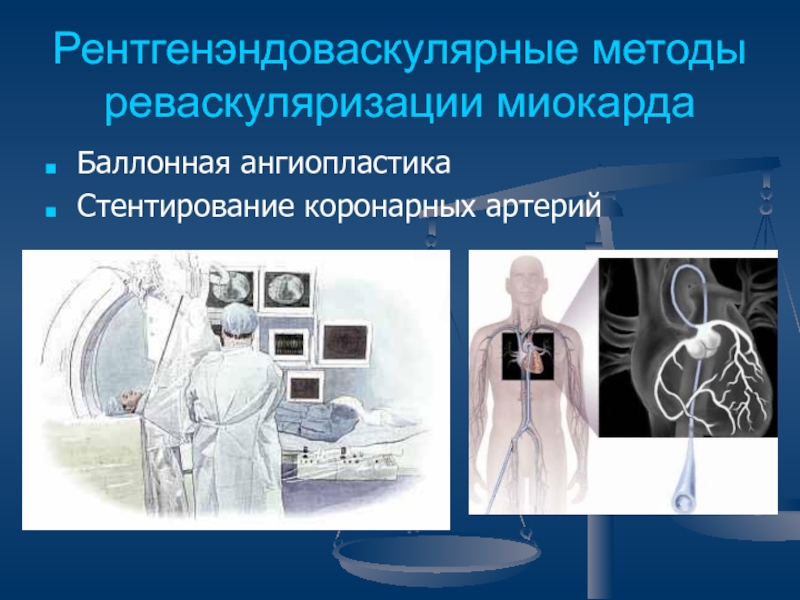
Слайд 50Рентгенэндоваскулярные методы реваскуляризации миокарда
Баллонная ангиопластика
Стентирование коронарных артерий
Слайд 51Коронарокардиография
Позволяет
немедленно определить анатомическое состояние русла,
оценить степень риска развития
осложнений,
предположить их характер.
При возможности, одномоментно выполняется баллонная ангиопластика
и стентирование пораженного сосуда.
Слайд 52Со стенокардией можно и нужно бороться, однако, здоровье и качество
вашей жизни зависят от вас