Слайд 1Лекция 14
ТЕМА
БИОХИМИЯ ПЕЧЕНИ
ЖЕЛТУХИ
к.б.н., доцент И.В. Андреева
Каф. Общей и биологической химии
Слайд 2Печень – самый крупный орган в организме человека, состоит
примерно
из 300 млрд клеток, 80% из которых составляют гепатоциты.
Масса
печени достигает 1,5 кг, что составляет 2-3% от массы тела
взрослого человека. На печень приходится от 20 до 30%
потребляемого организмом кислорода.
Клетки печени занимают центральное место в реакциях
промежуточного метаболизма и поддержании гомеостаза крови.
Поэтому в биохимическом отношении гепатоциты являются как бы
прототипом всех остальных клеток.
Артериальная кровь, поступающая по печёночной артерии, и кровь
воротной вены от желудка, селезёнки, кишечника, поджелудочной
железы и других органов брюшной полости, проходит к центру печеночной
дольки по разветвленной сети капилляров между рядами гепатоцитов,
называемой синусоидами. Синусоиды соприкасаются с каждым
гепатоцитом. В отличие от капилляров других тканей синусоиды не имеют
базальной мембраны, их стенка представлена только эндотелиальными
клетками.
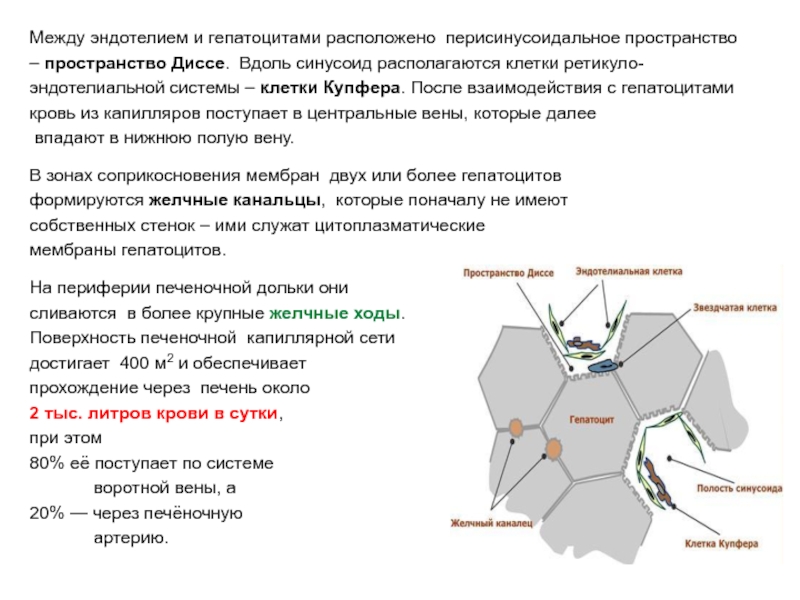
Слайд 3Между эндотелием и гепатоцитами расположено перисинусоидальное пространство
– пространство Диссе. Вдоль синусоид
располагаются клетки ретикуло-
эндотелиальной системы – клетки Купфера. После взаимодействия с гепатоцитами
кровь из капилляров поступает в центральные вены, которые далее
впадают в нижнюю полую вену.
В зонах соприкосновения мембран двух или более гепатоцитов
формируются желчные канальцы, которые поначалу не имеют
собственных стенок – ими служат цитоплазматические
мембраны гепатоцитов.
На периферии печеночной дольки они
сливаются в более крупные желчные ходы.
Поверхность печеночной капиллярной сети
достигает 400 м2 и обеспечивает
прохождение через печень около
2 тыс. литров крови в сутки,
при этом
80% её поступает по системе
воротной вены, а
20% — через печёночную
артерию.
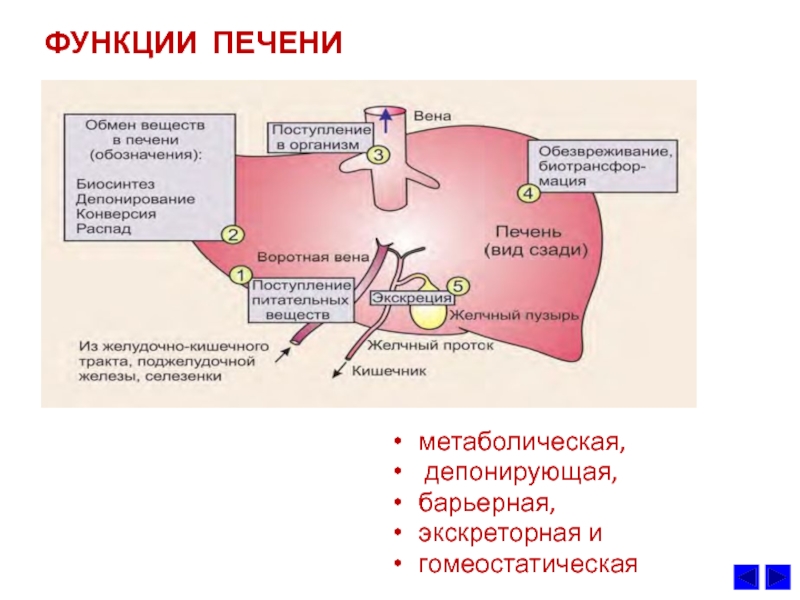
Слайд 4ФУНКЦИИ ПЕЧЕНИ
метаболическая,
депонирующая,
барьерная,
экскреторная и
гомеостатическая
Слайд 5ФУНКЦИИ ПЕЧЕНИ
Метаболическая. Продукты расщепления питательных веществ поступают в
печень из пищеварительного
тракта через воротную вену. В печени протекают
сложные процессы обмена
белков и аминокислот, липидов, углеводов,
биологически активных веществ (гормонов, биогенных аминов и витаминов),
микроэлементов. В печени синтезируются многие вещества (например, глюкоза,
холестерин и желчные кислоты), необходимые для функционирования других
органов.
Депонирующая. В печени происходит накопление гликогена. Из печени в
организм постоянно поступают макроэргические соединения и структурные блоки,
необходимые для синтеза сложных макромолекул.
Барьерная. В печени осуществляется обезвреживание (биохимическая
трансформация) чужеродных и токсичных соединений, поступивших с пищей или
образовавшихся в кишечнике, а также токсических веществ экзогенного
происхождения.
Экскреторная. Из печени различные вещества эндо- и экзогенного
происхождения либо поступают в желчные протоки и выводятся с желчью (более
40 соединений), либо попадают в кровь, откуда выводятся почками.
Гомеостатическая. Печень выполняет важные функции по поддержанию
постоянного состава крови (гомеостаза), обеспечивая синтез и поступление в кровь
различных метаболитов, а также поглощение, трансформацию и экскрецию многих
компонентов плазмы крови.

Слайд 6Пигментный обмен
Участие печени в пигментном обмене заключается в
превращении гидрофобного
билирубина в гидрофильную
форму и секреция его в желчь.
Пигментный обмен,
в свою очередь, играет важную
роль в обмене железа в организме – в гепатоцитах находится
железосодержащий белок ферритин.
Слайд 7Оценка метаболической функции
В клинической практике существуют приемы оценки той или
иной функции:
Участие в углеводном обмене оценивается:
по концентрации глюкозы крови,
по крутизне кривой теста толерантности к глюкозе,
по
"сахарной" кривой после нагрузки галактозой,
по величине гипергликемии после введения гормонов (например, адреналина).
Роль в липидном обмене рассматривается:
по уровню в крови триацилглицеролов, холестерола, ЛПОНП, ЛПНП, ЛПВП,
по коэффициенту атерогенности.
Белковый обмен оценивается:
по концентрации общего белка и его фракций в сыворотке крови,
по показателям коагулограммы,
по уровню мочевины в крови и моче,
по активности ферментов АСТ и АЛТ, ЛДГ-4,5, щелочной фосфатазы, глутаматдегидрогеназы.
Пигментный обмен оценивается:
по концентрации общего и прямого билирубина в сыворотке крови.
Слайд 8Механизмы обезвреживания
БИЛИРУБИНА
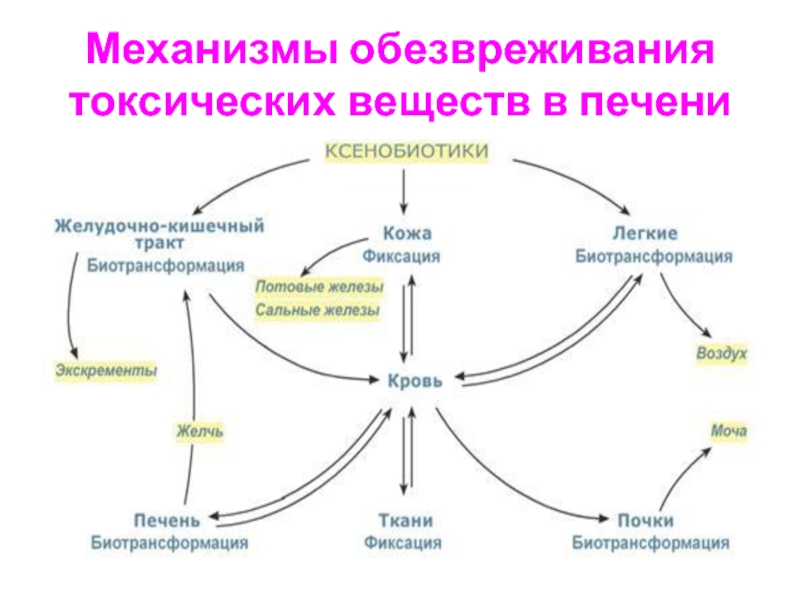
Слайд 9Механизмы обезвреживания токсических веществ в печени
Слайд 10Инактивация чужеродных веществ в организме
Чужеродные вещества, попадающие в организм из
ЖКТ, через кожу
и лёгкие и не использующиеся для пластических
и энергетических
целей, называют ксенобиотиками. К ним относятся:
лекарства,
красители,
токсины бактерий и грибов,
пестициды,
продукты метаболизма кишечной микрофлоры и др….
Гидрофильные ксенобиотики выводятся из организма с мочёй. А
гидрофобные могут накапливаться и взаимодействовать с белками
и липидами клеток и нарушать их структуру и функции.
Механизмы обезвреживания ксенобиотиков происходят во многих
тканях, но наиболее активно в печени.
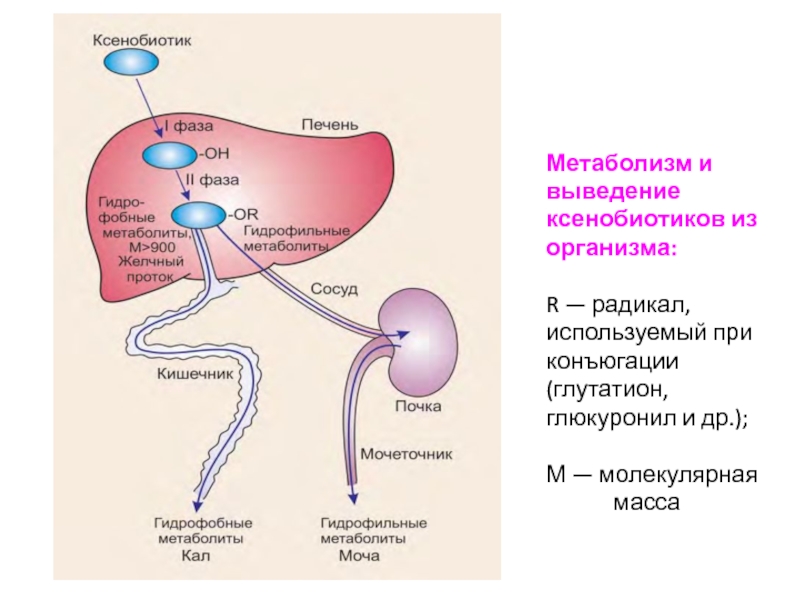
Слайд 11Метаболизм и
выведение
ксенобиотиков из
организма:
R — радикал,
используемый при
конъюгации
(глутатион,
глюкуронил и др.);
М — молекулярная
масса
Слайд 12В результате 1этапа - гидроксилирования возможны:
повышение растворимости гидрофобного соединения,
потеря
молекулой ее биологической активности или
образование более активного соединения, чем
вещество, из которого оно оно образовалось.
Цитохром Р450 обладает широкой специфичностью. Кроме того известно
много более 1000 изоформ этого фермента, каждая изоформа имеет множество
субстратов. Этими субстратами могут быть эндогенные липофильные
вещества, а их модификация входит в путь нормального метаболизма
этих соединений. Синтез изоформ Р450 индуцируют их субстраты, этанол,
а также некоторые метаболиты, например стероидные гормоны, тироксин,
кетоновые тела.
Особенностью микросомального окисления является то, что в некоторых
случаях ксенобиотики в результате биотрансформации становятся токсичными,
например
- парацетамол превращается в вещество, повреждающее клетки
печени и почек,
- бензапирен табачного дыма – в канцерогенный эпоксид.
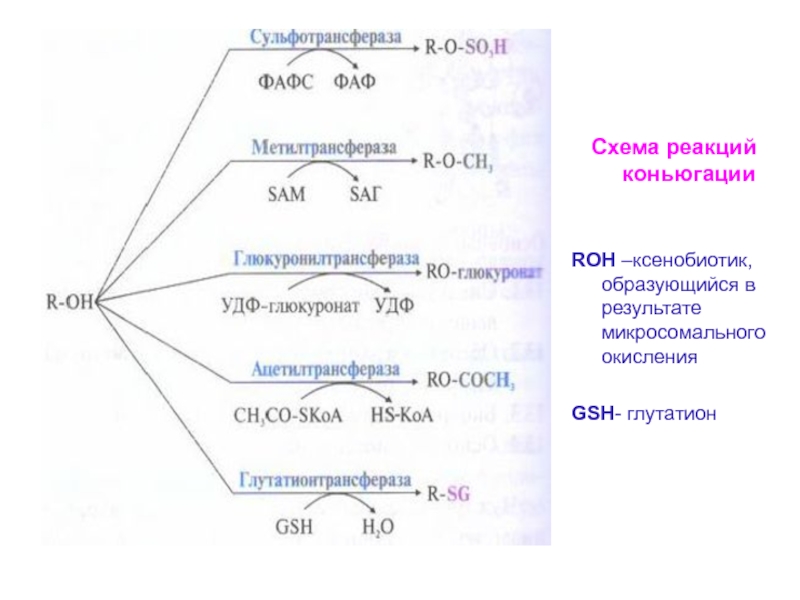
Слайд 132 этап инактивации – реакция коньюгации модифицированных на
1 этапе или
содержащих полярные группы веществ. Они вступают в
реакции: - метилирования,
- сульфатирования,
- ацетилирования,
- соединяются с глутатионом или глюкуроновой кислотой.
Донор метильных групп – SAM,
Донор – SО3Н- – активная форма серной кислоты ФАФС,
Донор ацетильной группы – ацетил КоА,
Донор глюкуроновой кислоты – УДФ-глюкуронат.
Реакции катализируют трансферазы имеющие широкую субстратную
специфичность.
Коньюгация снижает реакционную способность веществ и следовательно,
уменьшает их токсичность, повышает гидрофильность и способствует
выведению из организма.
Слайд 14Схема реакций коньюгации
RОН –ксенобиотик, образующийся в результате микросомального окисления
GSН-
глутатион
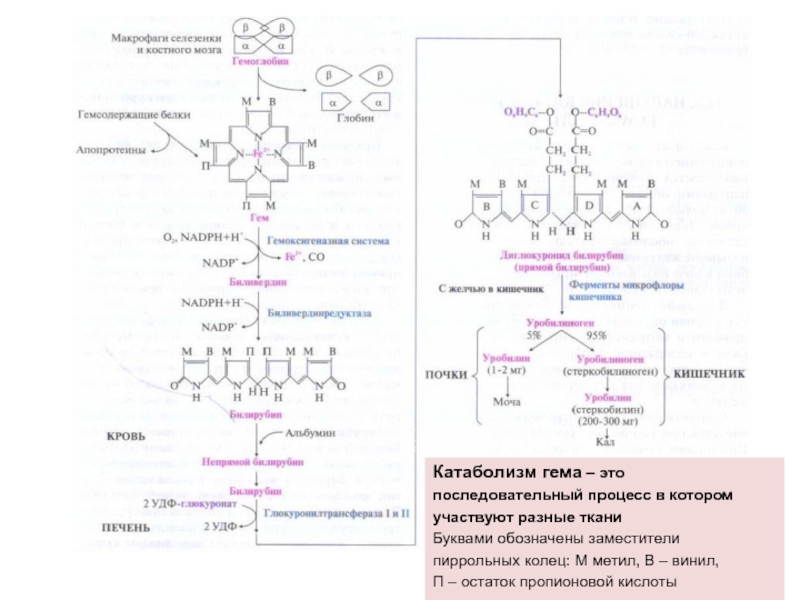
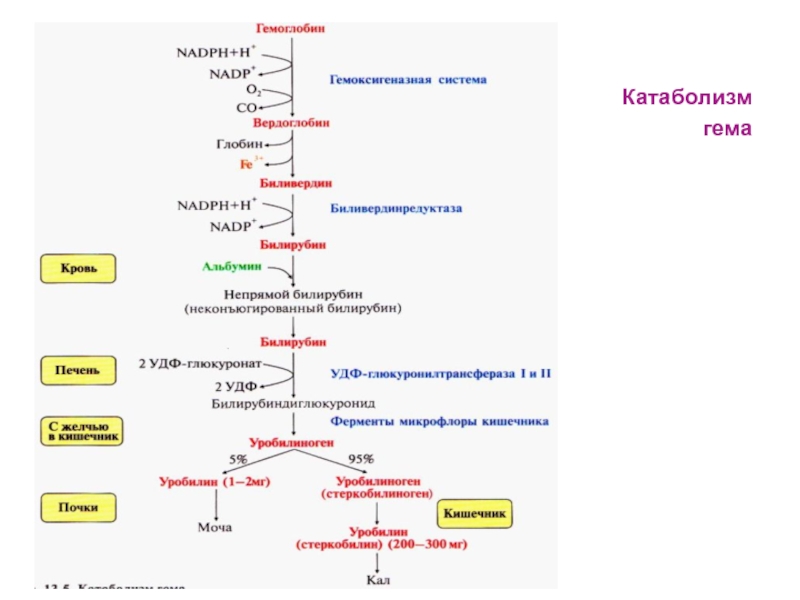
Слайд 17Катаболизм гема – это
последовательный процесс в котором
участвуют разные
ткани
Буквами обозначены заместители
пиррольных колец: М метил, В – винил,
П
– остаток пропионовой кислоты
Слайд 18Этапы катаболизма гема
проходят во многих тканях организма:
Превращение гема в
желчный пигмент биливердин (пигмент зеленого цвета) в ретикулоэндотелиальных клетках печени,
костного мозга и селезенки (О2, НАДН+Н).
Восстановление биливердина в билирубин в желчный пигмент красного цвета билирубин ( в клетках сеоезенки и костного мозга).
Транспорт непрямого (неконьюгированного) билирубина кровью в печень.
Коньюгация билирубина с УДФ-глюкуроновой кислотой в печени – образование прямого билирубина.
Образование конечного продукта катаболизма гема – уробидиногена в кишечнике ферментами микрофлоры.
Окисление уробилиногена – его превращение в пигменты кала и мочи.
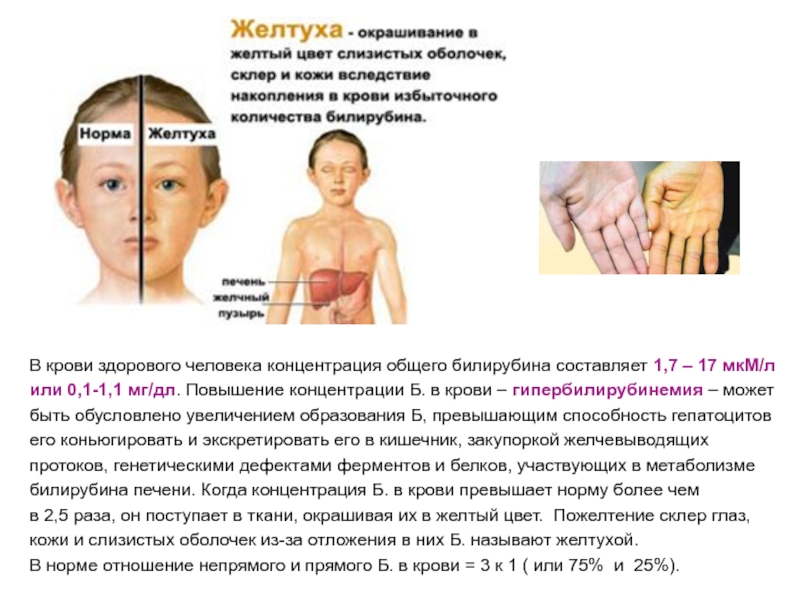
Слайд 20В крови здорового человека концентрация общего билирубина составляет 1,7 –
17 мкМ/л
или 0,1-1,1 мг/дл. Повышение концентрации Б. в крови –
гипербилирубинемия – может
быть обусловлено увеличением образования Б, превышающим способность гепатоцитов
его коньюгировать и экскретировать его в кишечник, закупоркой желчевыводящих
протоков, генетическими дефектами ферментов и белков, участвующих в метаболизме
билирубина печени. Когда концентрация Б. в крови превышает норму более чем
в 2,5 раза, он поступает в ткани, окрашивая их в желтый цвет. Пожелтение склер глаз,
кожи и слизистых оболочек из-за отложения в них Б. называют желтухой.
В норме отношение непрямого и прямого Б. в крови = 3 к 1 ( или 75% и 25%).
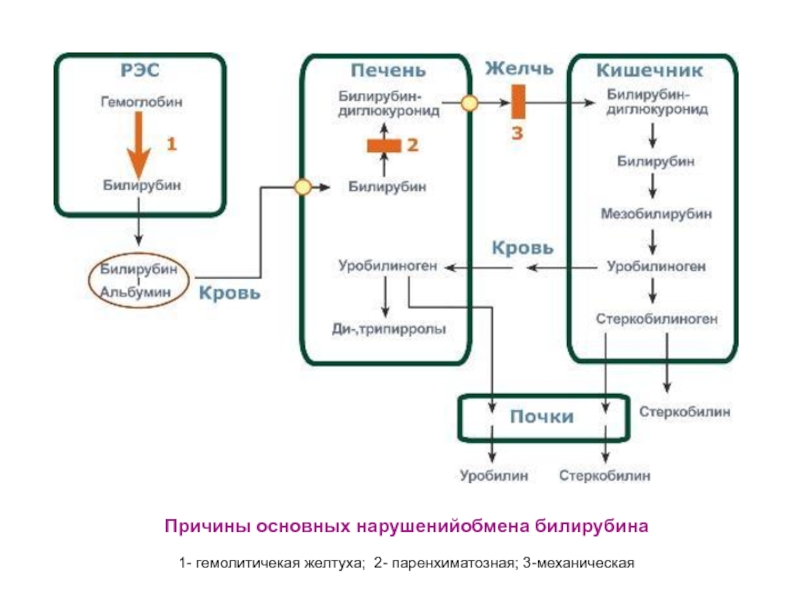
Слайд 21Токсичность билирубина состоит в его липофильности
Ситуации, при которых в крови
накапливается билирубин, в зависимости от
причины делятся на три вида:
Гемолитические –
в результате гемолиза при избыточном превращении гемоглобина в билирубин,
Печеночно-клеточные – когда печень не в состоянии обезвредить билирубин,
Механические – если билирубин не может попасть из печени в кишечник из-за механического перекрытия желчевыводящих путей.
Так как в норме билирубин и его фракции находятся в крови в концентрации
не более 20 мкмоль/л, то накопление билирубина в крови свыше 43 мкмоль/л
ведет к связыванию его эластическими волокнами кожи и конъюнктивы, что
проявляется в виде желтухи. Поскольку свободный билирубин липофилен, то
он легко накапливается в подкожном жире и нервной ткани. Последнее очень
опасно для детей, особенно для новорожденнных.
Токсичность билирубина для новорожденных заключается в том, что
неконьюгированный билирубин проходит через гематоэнцефалический барьер
и, являясь разобщителем окислительного фосфорилирования, снижает синтез
АТФ в клетках головного мозга и вызывает пирогенное действие.

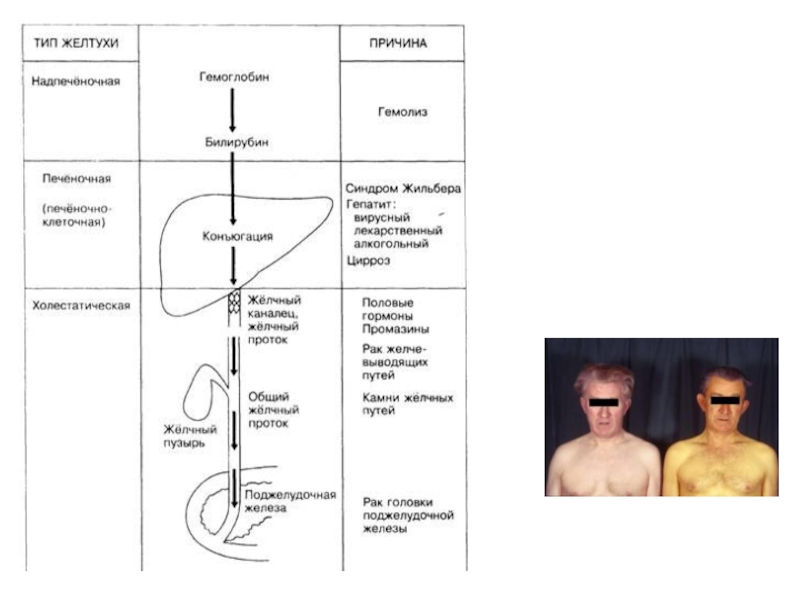
Слайд 22Причины основных нарушенийобмена билирубина
1- гемолитичекая желтуха; 2- паренхиматозная; 3-механическая
Слайд 23Фотографии больных желтухой
3 2
1
3- подпеченочная (механическая, обтурационная),
2- печеночная (паренхиматозная),
1- надпеченочная (гемолитическая).
Цвет
(а)- мочи, (б)- кала.
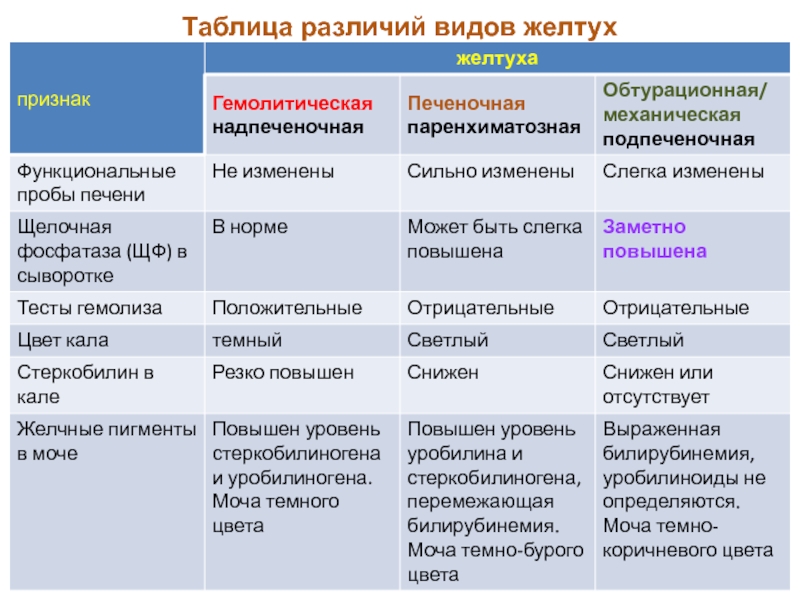
Слайд 24Гемолитическая желтуха
Гемолитическая или надпеченочная желтуха –
ускоренное образование билирубина в результате усиления
внутрисосудистого
гемолиза любого происхождения (сепсис,
лучевое поражение, несовместимость крови, дефект
глюкозо-6-фосфатдегидрогеназы). У
новорожденных
гемолитическая желтуха может развиться как симптом
гемолитической болезни новорожденного. В данном случае
гипербилирубинемия развивается за счет фракции
непрямого билирубина.
Гепатоциты усиленно переводят непрямой билирубин в
связанную форму, секретируют его в желчь, в результате в кале
увеличивается содержание стеркобилина, интенсивно его
окрашивая. В моче возрастает содержание уробилина,
билирубин отсутствует.
Слайд 25Механическая желтуха
Механическая или подпеченочная желтуха развивается
вследствие снижения оттока желчи при непроходимости желчного
протока (закупорка желчного протока опухолями, желчными
камнями). При этом происходит
растяжение желчных капилляров,
увеличивается проницаемость их стенок и не имеющий оттока в
кишечник прямой билирубин поступает в кровь,
развивается гипербилирубинемия.
В моче резко увеличен уровень билирубина (цвет темного пива)
и снижено количество уробилина, практически
отсутствует стеркобилин кала (серовато-белое окрашивание).
Слайд 26Паренхиматозная желтуха
Паренхиматозная (печеночно-клеточная) желтуха – причиной
может быть нарушение на всех
трех стадиях превращения
билирубина в печени: извлечение билирубина из крови
печеночными клетками, его конъюгирование и секреция в желчь.
Наблюдается при различных формах гепатитов (вирусные,
токсические) и иных поражениях печени.
Гипербилирубинемия развивается за счет обеих фракций. Их
концентрация возрастает из-за одновременного нарушения
секреции в желчь и увеличения проницаемости мембран клеток
печени.
В моче определяется билирубин (цвет крепкого черного чая),
умеренно увеличена концентрация уробилина, уровень
стеркобилина кала в норме или снижен.
Слайд 28Желтухи новорожденных
У младенцев вариантами паренхиматозной желтухи являются желтухи
новорожденных и недоношенных: физиологическая
желтуха, желтуха,
вызываемая молоком матери и т.п..
Физиологическая желтуха новорожденных обусловлена
большим по
сравнению с взрослим организмом количеством эритроцитов в расчете на
массу тела. После рождения ребенка эрироциты разрушаются, так как HbF
заменяется на HbA. Кроме того, у новорожденных может наблюдаться
«запаздывание» включения гена глюкуронилтрансферазы, недостаточная
способность гепатоцитов улавливать Б. из крови и экскретировать прямой Б.
в желчь.
Лечение
Новорожденным назначают барбитураты для индукции синтеза
глюкуронилтрансферазы. Кроме того, для снижения уровня
неконьюгированного Б. используют фототерапию новорожденных сине-
зеленым светом с длиной волны 620нм. В результате такого облучения Б
окисляется и превращается в гидрофильные фотоизомеры, которые
поступают в почки и выводятся из организма с мочёй.
В тяжелых случаях – переливают кровь.
Слайд 29Желтухи новорожденных
Токсичность
билирубина для
новорожденных
заключается в том, что
неконьюгированный
билирубин проходит
через
гематоэнцефалический
барьер и, являясь
разобщителем
окислительного
фосфорилирования,
снижает синтез АТФ в
клетках головного мозга
и вызывает
пирогенное действие.
И
далее билирубиновую
энцефалопатию
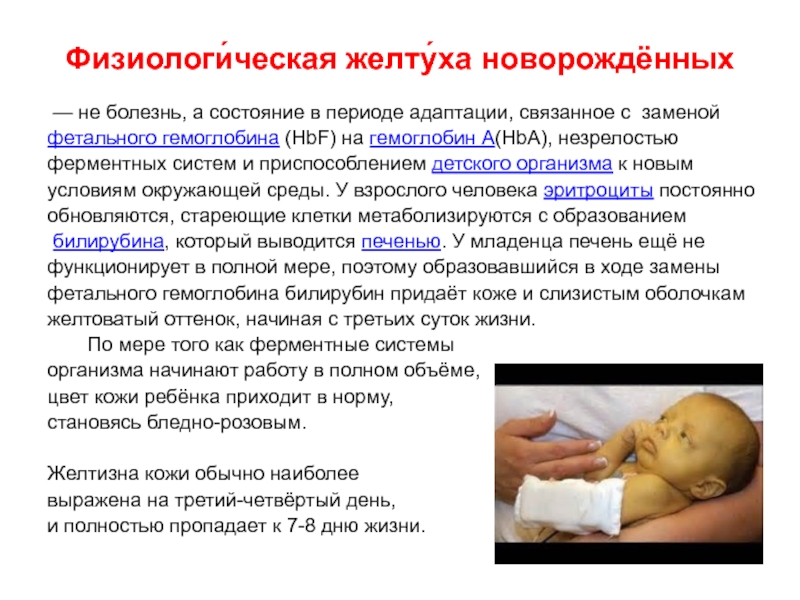
Слайд 30Физиологи́ческая желту́ха новорождённых
— не болезнь, а состояние в периоде адаптации,
связанное с заменой
фетального гемоглобина (HbF) на гемоглобин А(HbA), незрелостью
ферментных систем и
приспособлением детского организма к новым
условиям окружающей среды. У взрослого человека эритроциты постоянно
обновляются, стареющие клетки метаболизируются с образованием
билирубина, который выводится печенью. У младенца печень ещё не
функционирует в полной мере, поэтому образовавшийся в ходе замены
фетального гемоглобина билирубин придаёт коже и слизистым оболочкам
желтоватый оттенок, начиная с третьих суток жизни.
По мере того как ферментные системы
организма начинают работу в полном объёме,
цвет кожи ребёнка приходит в норму,
становясь бледно-розовым.
Желтизна кожи обычно наиболее
выражена на третий-четвёртый день,
и полностью пропадает к 7-8 дню жизни.
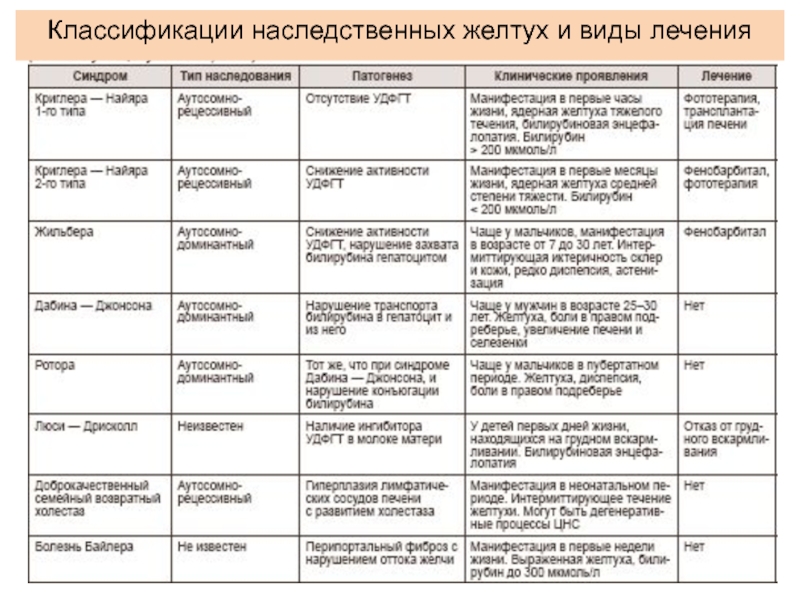
Слайд 31Наследственные желтухи
Наследственные желтухи печеночного происхождения
представляют собой синдромы
Жильбера-Мейленграхта,
Дубина-Джонсона,
Криглера-Найяра.
Слайд 32
Классификации наследственных желтух и виды лечения
Слайд 36Наиболее часто встречающиеся проканцерогены