Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ЦУКРОВИЙ ДІАБЕТ
Содержание
- 1. ЦУКРОВИЙ ДІАБЕТ
- 2. Цукровий діабет (diabetes mellitus) – синдром хронічної
- 3. У структурі ендокринних захворювань ЦД займає близько
- 4. Тепер у світі налічується майже 150 млн.
- 5. Прогнози ВООЗ
- 6. Фактори ризику ЦДДіти, народжені з масою тіла більше 4,5 кг;Артеріальна гіпертензія;Малорухливий спосіб життя;Патологічна вагітність;
- 7. Фактори ризику ЦДГенетичніАртеріальна гіпертензія
- 8. Шкідливі звичкиЗловживання алкоголемПаління
- 9. Нераціональне харчування
- 10. Фактори ризику розвитку цукрового діабетуОжиріння
- 11. СТРЕС
- 12. До осіб із чинниками ризику розвитку ЦД
- 13. хворі з проявами метаболічного синдрому (інсулінорезистентність, гіперінсулінемія,
- 14. Клінічна класифікація ЦД (Балаболкін М.І, 1994,
- 15. В. Стан компенсації: • компенсований • субкомпенсований
- 16. Предіабет – стан (період життя хворого), який
- 17. Порушення толерантності до глюкози (латентний діабет) –
- 18. Явний (маніфестний) цукровий діабет – стан, коли
- 19. Клінічні прояви ЦДГіперглікеміяГлюкозуріяПоліуріяПолідипсіяВтрата маси тілаПоліфагіяГіперкетонеміяКетонурія
- 20. „малі" діабетичні скарги: • сухість та свербіння
- 21. Гінгівіт у 19 річної жінки з неконтрольованим ЦД
- 22. ЦД І типу – поліетіологічний
- 23. ЦД І типу може бути індукованим вірусною
- 24. Слайд 24
- 25. Класифікація: Виділяють два основних підтипи ЦД
- 26. Діагноз ЦД І типу ставлять тільки при
- 27. ЦД ІІ типу – є гетерогенним захворюванням,
- 28. Клінічна картина При ЦД 2 типу характерний
- 29. - Нерідко розвитку явних стадій
- 30. Гіперглікемія – кардинальний симптом діабету 2
- 31. Методи діагностики в діабетологіїГлюкоза плазми натщесерце;Постпрандіальна глікемія;Рівень глюкозурії;Глікований (глікозильований) гемоглобін НвА1с;Фруктозамін;Глюкозо-толерантний тест;С-пептид;Імунореактивний інсулін;Індекс НОМА;
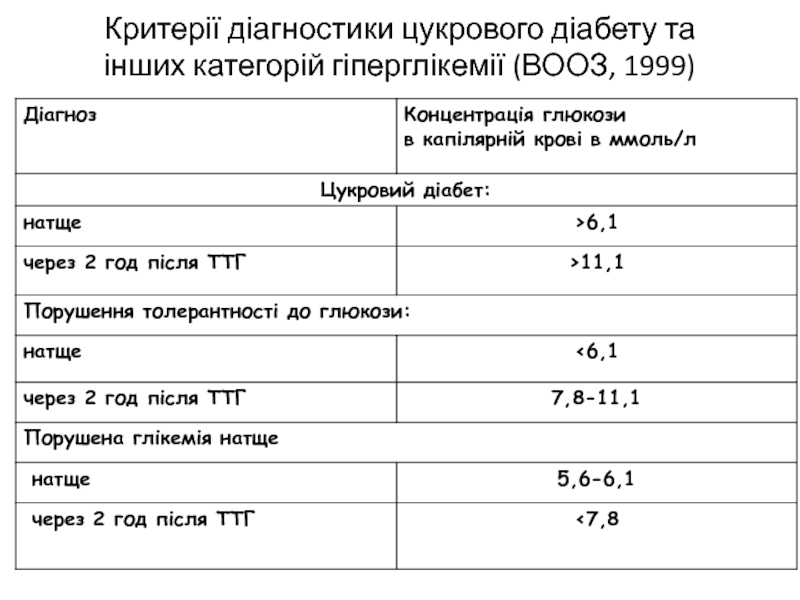
- 32. Критерії діагностики цукрового діабету та інших категорій гіперглікемії (ВООЗ, 1999)
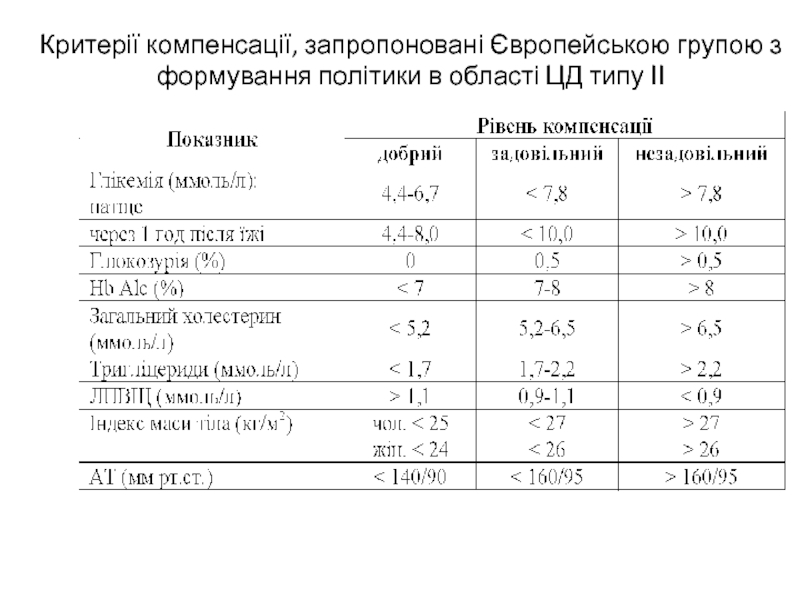
- 33. Критерії компенсації, запропоновані Європейською групою з формування політики в області ЦД типу ІІ
- 34. Компенсація: Гліколізований гемоглобін 5-7%, глікемія натще 5-6ммоль\л,
- 35. ДЯКУЮ ЗА УВАГУ
- 36. Скачать презентанцию
Цукровий діабет (diabetes mellitus) – синдром хронічної гіперглікемії, що розвивається внаслідок впливу генетичних і екзогенних факторів, зумовлений абсолютним або відносним дефіцитом інсуліну в організмі та характеризується порушенням всіх видів метаболізму,
Слайды и текст этой презентации
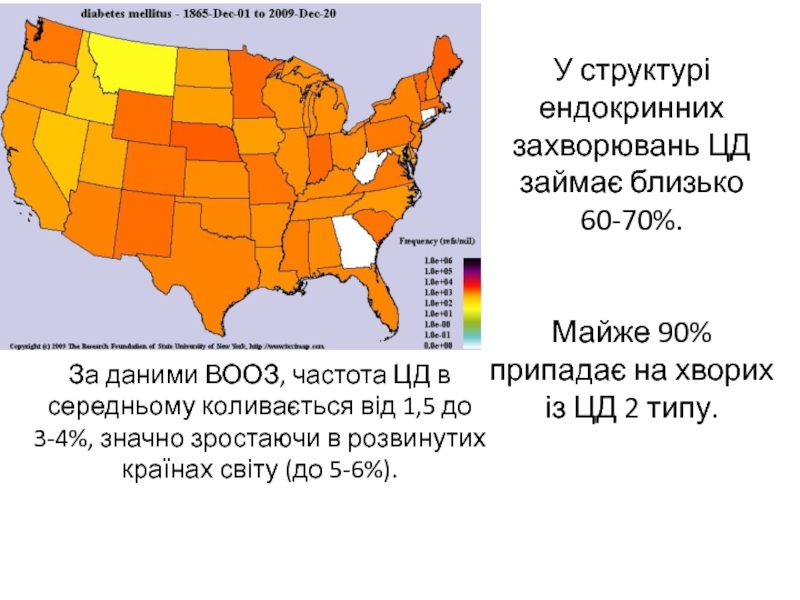
Слайд 3У структурі ендокринних захворювань ЦД займає близько 60-70%.
Майже 90%
припадає на хворих із ЦД 2 типу.
За даними ВООЗ,
частота ЦД в середньому коливається від 1,5 до 3-4%, значно зростаючи в розвинутих країнах світу (до 5-6%). Слайд 4Тепер у світі налічується майже 150 млн. хворих на діабет,
в Україні – до 1 млн.
Справжня захворюваність є значно
більшою, оскільки в кожного другого-третього хворого ЦД не діагностований. Слайд 6Фактори ризику ЦД
Діти, народжені з масою тіла більше 4,5 кг;
Артеріальна
гіпертензія;
Малорухливий спосіб життя;
Патологічна вагітність;
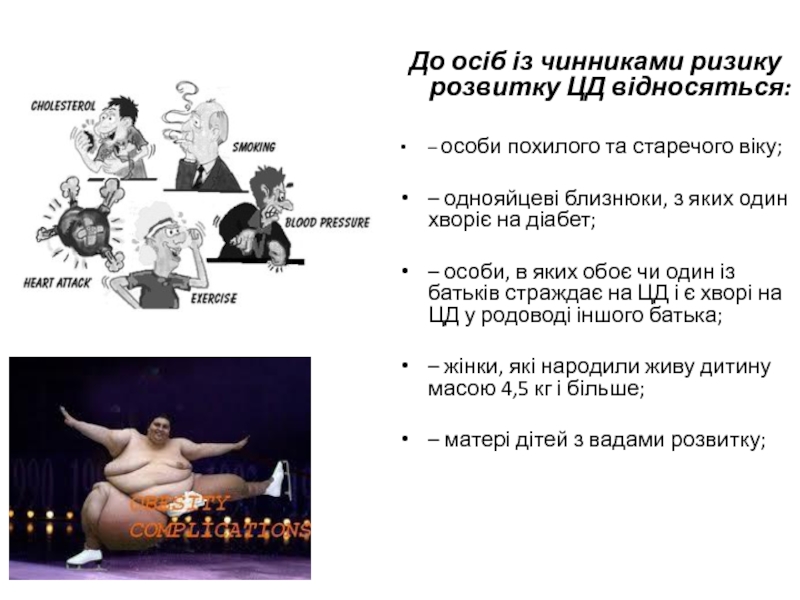
Слайд 12До осіб із чинниками ризику розвитку ЦД відносяться:
– особи похилого
та старечого віку;
– однояйцеві близнюки, з яких один хворіє на
діабет;– особи, в яких обоє чи один із батьків страждає на ЦД і є хворі на ЦД у родоводі іншого батька;
– жінки, які народили живу дитину масою 4,5 кг і більше;
– матері дітей з вадами розвитку;
Слайд 13хворі з проявами метаболічного синдрому (інсулінорезистентність, гіперінсулінемія, дисліпідемія, артеріальна гіпертензія,
гіперурикемія,);
хворі із захворюваннями печінки і жовчних шляхів, підшлункової залози, хронічними
інфекціями сечових шляхів, хронічними ураженнями нирок, органів дихання;особи з нирковою та аліментарною глюкозурією, епізодичною глюкозурією і гіперглікемією, що виявляється в стресових ситуаціях;
хворі зі стійким пародонтозом та фурункульозом;
хворі з невропатіями неясної етіології;
хворі зі спонтанними гіпоглікеміями.
жінки з глюкозурією під час вагітності, а також після викидня або народження мертвої дитини;
– особи, які страждають на ожиріння, атеросклероз, гіпертонічну хворобу, гіперурикемію, подагру;
Слайд 14 Клінічна класифікація ЦД (Балаболкін М.І, 1994, модифікова-
на). Цукровий діабет.
А. Клінічні форми
• Тип 1
• Тип 2
•
Інші види, вторинний ЦД:• Ендокринного генезу (синдром Іценка-Кушінга, акромегалія, дифузний токсичний зоб, феохромоцитома та інші)
• Захворювання підшлункової залози (пухлина, запалення, резекція, гемохроматоз та інші)
• Захворювання, викликані рідкими причинами (лікарські засоби, вроджені генетичні синдроми, наявність аномальних інсулінів та інші)
• Діабет вагітних (гестаційний ЦД)
Б. Ступінь тяжкості:
• легка
• середня
• тяжка
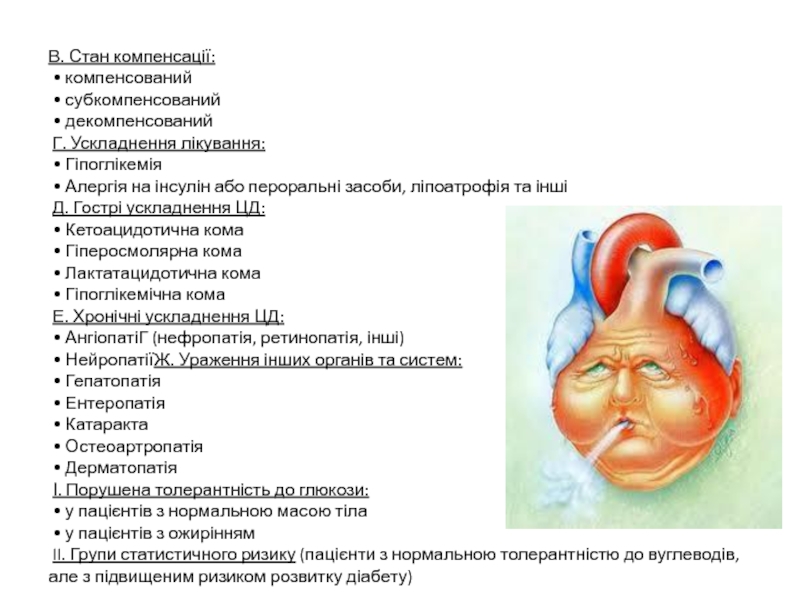
Слайд 15В. Стан компенсації:
• компенсований
• субкомпенсований
• декомпенсований
Г.
Ускладнення лікування:
• Гіпоглікемія
• Алергія на інсулін або пероральні
засоби, ліпоатрофія та іншіД. Гострі ускладнення ЦД:
• Кетоацидотична кома
• Гіперосмолярна кома
• Лактатацидотична кома
• Гіпоглікемічна кома
Е. Хронічні ускладнення ЦД:
• АнгіопатіГ (нефропатія, ретинопатія, інші)
• НейропатіїЖ. Ураження інших органів та систем:
• Гепатопатія
• Ентеропатія
• Катаракта
• Остеоартропатія
• Дерматопатія
І. Порушена толерантність до глюкози:
• у пацієнтів з нормальною масою тіла
• у пацієнтів з ожирінням
II. Групи статистичного ризику (пацієнти з нормальною толерантністю до вуглеводів, але з підвищеним ризиком розвитку діабету)
Слайд 16Предіабет – стан (період життя хворого), який передує захворюванню. Лабораторні
показники не виходять за межі норми. У хворих часто спостерігаються
фактори ризику цукрового діабету:· наявність ЦД у родичів (за наявності ЦД
у обох родичів ризик розвитку його у дітей зростає до 50%)
· ожиріння (ризик зростає із збільшенням
ступеня ожиріння)
· гіпер- та дисліпопротеїнемія
· народження дитини з великою (понад 4 кг) масою тіла – як для дитини, так і для матері (ризик зростає із збільшенням маси)
· у жінок глюкозурія під час вагітності; викидні та мертвонародження
· вірусні захворювання
· гострий та хронічний стрес
· атеросклероз, гіпертонічна хвороба
· гострі та хронічні інтоксикації
· гострі та хронічні захворювання печінки та підшлункової залози
· ятрогенні фактори (тіазидові діуретики, глюкокортикоїди тощо)
Слайд 17Порушення толерантності до глюкози
(латентний діабет) – стан, при якому
відсутня клініка ЦД,
натще нормоглікемія та аглюкозурія.
Порушення виявляють при
проведенні ТТГ. У хворих у цей період можуть проявлятися так звані “малі симптоми” ЦД:
· хронічні гінгівіти, стоматити, парадонтоз, випадіння зубів
· хронічні гнійничкові захворювання шкіри, фурункульоз
· свербіж шкіри, статевих органів
· порушення трофіки шкіри, поранення шкіри, які тривало не загоюються
· немотивована статева слабкість, порушення менструального циклу
· поліневрити
· катаракта
Слайд 18Явний (маніфестний) цукровий діабет –
стан, коли клінічні симптоми стають
маніфестними, зміни лабораторних показників, у першу чергу гіперглікемія і глюкозурія.
Клінічні симптоми ЦД, у першу чергу скарги хворих, зумовлені самим захворюванням, ступенем його компенсації та ускладненнями.
Слайд 19Клінічні прояви ЦД
Гіперглікемія
Глюкозурія
Поліурія
Полідипсія
Втрата маси тіла
Поліфагія
Гіперкетонемія
Кетонурія
Слайд 20„малі" діабетичні скарги:
• сухість та свербіння шкіри, сухість у
роті;
• стійка чи рецидивуюча мітотична інфекція шкіри з придатками
або/та сечовидільних шляхів;
• бактеріальна гнійничкова інфекція шкіри або/та сечовидільних шляхів;
• сухість піхви у жінок;
• погане загоєння ран;
• пародонтоз;
• нечіткість зору;
• швидка втома, запаморочення;
• нудота;
• розвиток артеріальної гіпертензії;
• дисліпідемія.
„великі" скарги:
• поліурія;
• полідипсія;
• втрата маси тіла.
Слайд 22 ЦД І типу – поліетіологічний синдром, обумовлений абсолютним дефіцитом інсуліна,
що спричиняє порушення вуглеводного обміну, пізніше і інших видів метаболізму.
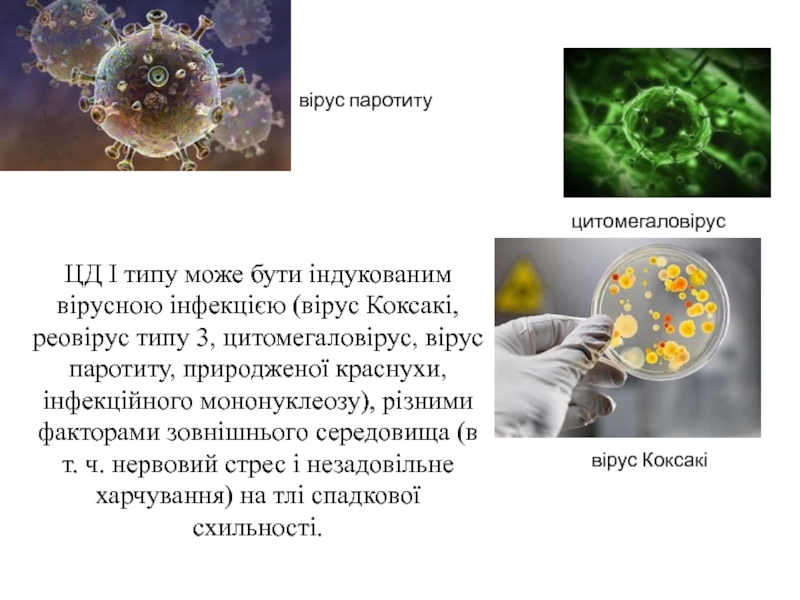
ЦД І типу розвивається внаслідок аутоімунного ураження інсулінпродукуючих клітин підшлункової залози або спонтанно.Слайд 23ЦД І типу може бути індукованим вірусною інфекцією (вірус Коксакі,
реовірус типу 3, цитомегаловірус, вірус паротиту, природженої краснухи, інфекційного мононуклеозу),
різними факторами зовнішнього середовища (в т. ч. нервовий стрес і незадовільне харчування) на тлі спадкової схильності.цитомегаловірус
вірус Коксакі
вірус паротиту
Слайд 25Класифікація: Виділяють два основних підтипи ЦД І типу – аутоімунний
та ідіопатичний. При аутоімунному ЦД в крові хворих виявляють специфічні
аутоантитіла до інсулінпродукуючих клітин.Слайд 26Діагноз ЦД І типу ставлять тільки при типовій клінічній симптоматиці
(прогресуюче зниження маси тіла, розвиток кетоацидозу, прогресуюча фізична слабкість), виявлення
глікемії. Діагноз ЦД ставлять при глікемії крові натще >6,1 ммоль\л або при глікемії >11 ммоль\л в капілярній крові в любу пору доби. При проведенні ТТГ діагноз ЦД ставиться при рівні глюкози в крові >11,1 і більше ммоль\л (через 2 год. від початку теста).Слайд 27ЦД ІІ типу – є гетерогенним захворюванням, основу якого становить
інсулінорезистентність і недостатність функції ß клітин. Базується цей тип хвороби
на генетичні схильності, а основним провокуючим фактором є ожиріння. Фактори ризику – обтяжена спадковість, ожиріння, АГ, гестаційний ЦД, підвищення вмісту тригліцеридів, зниження вмісту холестерину ЛПВЩ.Слайд 28Клінічна картина При ЦД 2 типу характерний повільний розвиток захворювання, особливо
у людей похилого віку, діабет роками непомітний і виявляється випадково,
на тлі вже наявного діабетичного ураження судин або нервів. Скарги, зумовлені декомпенсацією діабету, проявляються не так демонстративно, можуть бути епізодичними. Спрага, поліурія посилюються під вечір, після їжі і лише на тлі вираженої декомпенсації стають виразними.Слайд 29 - Нерідко розвитку явних стадій діабету, особливо 2 типу,
передує тривалий період прихованих гіпоглікемічних станів різної вираженості, зумовлених гіперсекрецією
інсуліну. - Клінічно вони проявляються відчуттям голоду, слабкістю, пітливістю, тремтінням, головним болем, виникають після тривалих перерв у їжі або на тлі фізичного навантаження, нівелюються прийманням їжі, особливо із вмістом вуглеводів.Слайд 30 Гіперглікемія – кардинальний симптом діабету 2 типу, розвивається і прогресує
внаслідок трьох основних механізмів:
-зниження секреції інсуліну внаслідок функціональної недостатності інсулярного
апарату; -резистентності тканин до інсуліну і недостатньої утилізації глюкози;
–компенсаторного підвищення продукції глюкози печінкою.
Слайд 31Методи діагностики в діабетології
Глюкоза плазми натщесерце;
Постпрандіальна глікемія;
Рівень глюкозурії;
Глікований (глікозильований) гемоглобін
НвА1с;
Фруктозамін;
Глюкозо-толерантний тест;
С-пептид;
Імунореактивний інсулін;
Індекс НОМА;
Слайд 33Критерії компенсації, запропоновані Європейською групою з формування політики в області
ЦД типу ІІ
Слайд 34Компенсація: Гліколізований гемоглобін 5-7%, глікемія натще 5-6ммоль\л, постпрандіальна глікемія 7,5-8
ммоль\л, глікемія перед сном 6-7ммоль\л.
Субкомпенсація: Гліколізований гемоглобін 7,1-7,5%, глікемія натще
6,1-6,5ммоль\л, постпрандіальна глікемія 8,1-9 ммоль\л, глікемія перед сном 7,1-7,5ммоль\л.Декомпенсація: Гліколізований гемоглобін >7,5%, глікемія натще >6,5ммоль\л, постпрандіальна глікемія >9ммоль\л, глікемія перед сном >7,5ммоль\л.
Критерії компенсації, запропоновані Європейською групою з формування політики в області ЦД типу І