Слайд 1Туберкулезный плеврит и его дифференциальная диагностика
Кафедра фтизиопульмонологии
Доцент Рашкевич Е.Е.
Слайд 26-12% в структуре заболеваемости туберкулезом
4,8-10% среди пациентов терапевтических стационаров
Классификация плевритов
По
течению:
острый - хронический
подострый - рецидивирующий
По характеру плеврального содержимого:
сухой
выпотной: экссудат, транссудат
Экссудат –
следствие воспалительного поражения плевры: белок 3-5% (сывороточный альбумин и глобулин), лейкоциты, клетки мезотелия
Транссудат – результат нарушения гидростатики и осмотического давления: белок 0,5-3%, меньше клеточных элементов и нет ферментов, свойственных плазме
Слайд 3По характеру экссудата: серозный, серозно-гнойный, гнойный (эмпиема), геморрагический, серозно-геморрагический, эозинофильный,
серозно-фибринозный, фибринозный, холестериновый, смешанный
По локализации жидкости:
свободный
с отграничением
осумкованный: апикальный (верхушечный),
паракостальный, парамедиастинальный, интралобарный, наддиафрагмальный, междолевой, смешанный, панплеврит
Слайд 4Классификация плевритов
По происхождению. Накопление жидкости в плевральной полости встречается более
чем при 50 заболеваниях!
Основные патогенетические причины развития заболеваний, сопровождающихся накоплением
плевральной жидкости:
Воспаление
нарушение крово- и лимфообращения
снижение коллоидно-осмотического давления плазмы крови
опухолевое поражение плевры
нарушение целостности плевральных листков
Слайд 5Варианты плевральных выпотов по Н.С.Тюхтину, С.Л.Полетаеву (1989):
Воспалительные:
Инфекционные (бактериальные, вирусные, риккетсиозные,
микоплазменные, грибковые)
Паразитарные (амебиаз, филяриатоз, парагонимоз, эхинококкоз и др.)
Ферментогенные (панкреатит)
Аллергические (экзогенный
аллергический альвеолит, лекарственная аллергия, постинфарктный синдром Дресслера и др.)
При системных заболеваниях соединительной ткани (ревматизм, ревматоидный артрит, системная красная волчанка, склеродермия)
Посттравматические выпоты (закрытая травма грудной клетки, электроожоги, лучевая терапия)
Слайд 6Варианты плевральных выпотов по Н.С.Тюхтину, С.Л.Полетаеву (1989):
Диспротеинемические выпоты (снижение коллоидно-осмотического
давления плазмы крови):
Нефротический синдром (гломерулонефрит, липоидный нефроз, амилоидоз почек)
Застойные выпоты
(нарушение крово- и лимфообращения): СН, ТЭЛА, цирроз печени
Опухолевые выпоты: первичная опухоль (мезотелиома), метастатические опухоли плевры, лейкоз
Выпоты при прочих заболеваниях (асбестоз, синдром “желтого ногтя”, уремия и др.)
Выпоты при нарушении целостности плевральных листков: гидропневмоторакс, хилоторакс, гемоторакс
Слайд 7Диагностика включает два основных этапа:
1. Выявление жидкости в плевральной полости
2.
Уточнение причины, вызвавшей заболевание
Первый этап:
анамнез, жалобы, физикальное обследование
рентгенологическое исследование:
- на
начальном этапе: обзорный снимок ОГК (рентгенограмма, ККФ или цифровая флюорограмма)
- в дальнейшем: другие методы лучевой диагностики (уточнение количества, локализации жидкости, определение возможности плевральной пункции)
плевральная пункция: выполняется из точки, определяемой при перкуссии, рентгеноскопии или УЗИ
Слайд 8Рентгенологическая диагностика плеврита
Локализация и форма жидкости:
Свободная жидкость:
- в вертикальном положении
– над диафрагмой
- в горизонтальном положении (латерография) - занимает нижележащие
отделы
При объеме менее 100 мл: синусы не заполнены
в прямой проекции:
- высокое положение купола диафрагмы,
смещение его высшей точки к периферии
- увеличение расстояния между газовым пузырем желудка и нижним краем левого легкого более 15-20 мм
в боковой проекции:
закругление заднего реберно-диафрагмального синуса
появление треугольной тени у основания главной междолевой щели
Слайд 9Рентгенологическая диагностика плеврита
При нарастании объема жидкости: контур диафрагмы нечеткий или
не определяется
При значительном количестве жидкости – тотальное затемнение соответствующей половины
грудной клетки
При отсутствии поражения легкого средостение смещается в противоположную сторону
Смещение средостения в сторону выпота поражение легкого, скрытое за тенью жидкости (ателектаз, цирроз легкого, диффузная мезотелиома)
Слайд 10Рентгенологическая диагностика плеврита
Динамическое наблюдение:
Объем выпота уменьшается в обратном порядке –
сверху вниз
Диафрагма долго сохраняет высокое положение
В исходе: облитерация синусов, иногда
– всей или части плевральной полости
Оценка состояния легочной ткани за тенью выпота:
Рентгенография органов грудной клетки после плевральной пункции
Традиционные методы (рентгенография, линейная томография) нередко неинформативны даже после удаления выпота
Компьютерная томография – отсутствует эффект суммации теней
Слайд 11Компьютерная томография
Позволяет выявить патологические образования в легочной ткани, на плевре
и в средостении
Объем плевральной жидкости – 35-50 мл
Оценить протяженность
плевральных наслоений и наличие осумкованной жидкости
Осумкованные полости: количество, размеры, локализация, объем жидкости
По коэффициенту абсорбции (10-30 ед.), степени утолщения плевры - предварительное заключение о характере жидкости (экссудат, транссудат)
Ультрасонография
Оценка количества и характера распределения плевральной жидкости
Мониторинг за эффективностью проводимого лечения
Выбор оптимальной точки для пункции
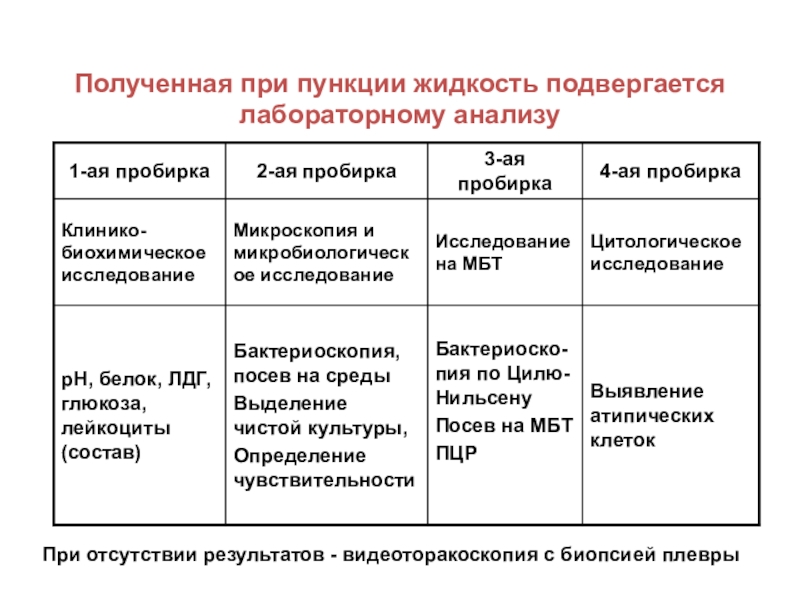
Слайд 12Полученная при пункции жидкость подвергается лабораторному анализу
При отсутствии результатов -
видеоторакоскопия с биопсией плевры
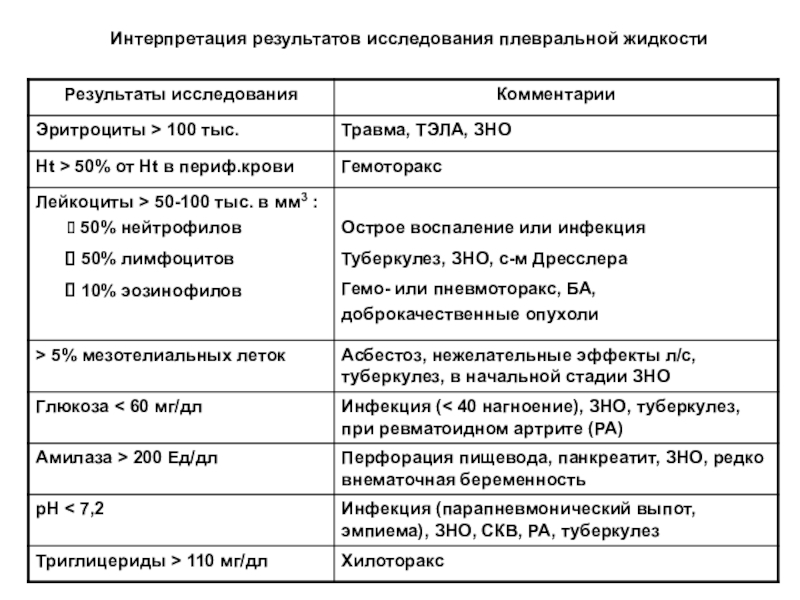
Слайд 13Интерпретация результатов исследования плевральной жидкости
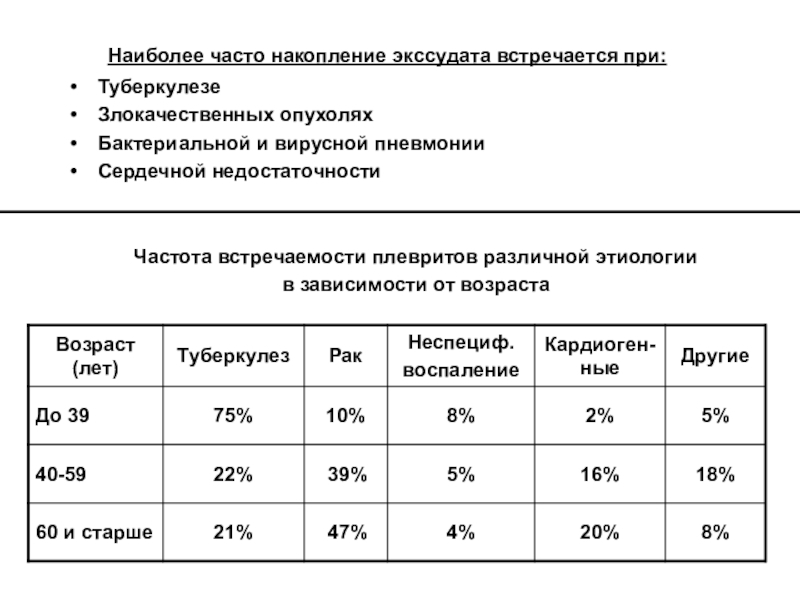
Слайд 14 Наиболее часто накопление экссудата встречается при:
Туберкулезе
Злокачественных опухолях
Бактериальной и вирусной пневмонии
Сердечной
недостаточности
Частота встречаемости плевритов различной этиологии
в зависимости от возраста
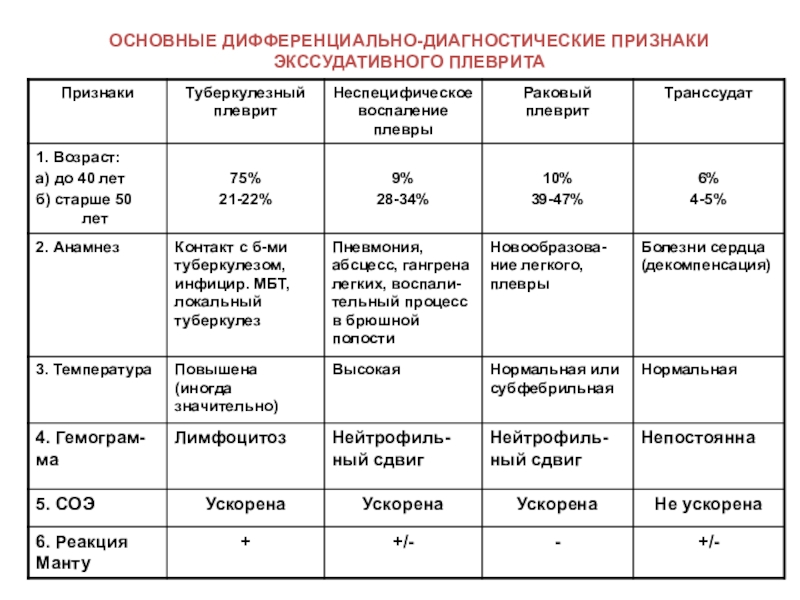
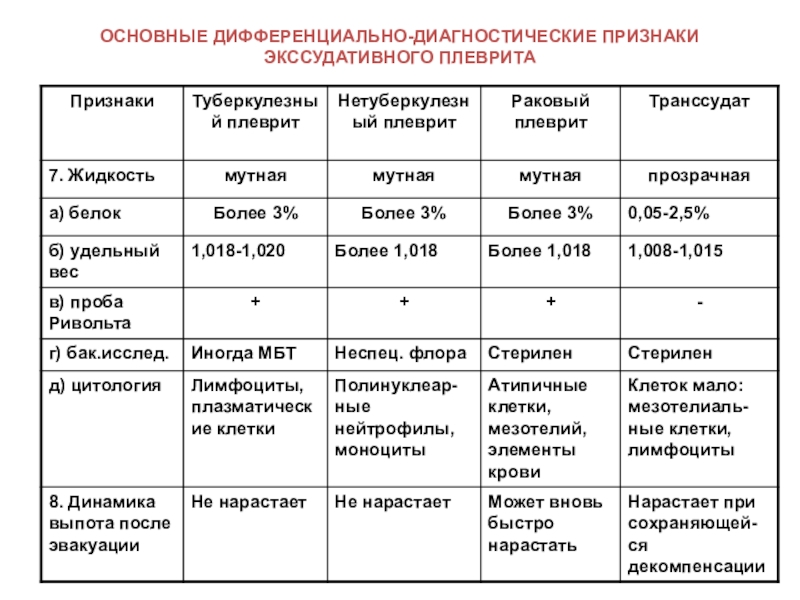
Слайд 15ОСНОВНЫЕ ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ
ЭКССУДАТИВНОГО ПЛЕВРИТА
Слайд 16ОСНОВНЫЕ ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ
ЭКССУДАТИВНОГО ПЛЕВРИТА
Слайд 17ТУБЕРКУЛЕЗНЫЙ ПЛЕВРИТ – клиническая форма, характеризующаяся острым, подострым, хроническим, рецидивирующим
туберкулезным воспалением плевры и накоплением экссудата в плевральной полости
Среди в/в
больных – 6 - 12%,
среди находящихся на диспансерном
учете – 2 - 4%
Слайд 18Редко - самостоятельная клиническая форма туберкулеза
Часто – в сочетании с
ПТК,ТВГЛУ, вторичными формами туберкулёза легких, внелегочным туберкулезом
По патогенезу: аллергический, перифокальный,
туберкулез плевры
По локализации:
свободный
осумкованный: апикальный (верхушечный), паракостальный, парамедиастинальный, наддиафрагмальный, междолевой
Слайд 19Аллергический плеврит
Фазы течения:
Накопления (несколько дней):
Фаза стабилизации (2 - 3 недели)
Фаза
резорбции (2 - 3 недели)
Клеточный состав экссудата: лимфоцитарный или эозинофильный
Специфические
изменения не выявляются или на листках плевры единичные туберкулезные бугорки
Начало острое. Жалобы - боль в грудной клетке, одышку, повышение температуры
ОАК: эозинофилия, повышение СОЭ
Чувствительность к туберкулину - гиперергическая
Слайд 20Перифокальный плеврит
Контактное поражение плевральных листков из субплеврально расположенного туберкулезного воспаления
в легком
У больных с первичным туберкулезным комплексом, диссеминированным, очаговым, инфильтративным,
кавернозным туберкулезом
Экссудат – серозный с преобладанием лимфоцитов, бактериоскопия: МБТ «+» в 25%
Чувствительность к туберкулину – гиперергическая или нормергическая
Рентгенологически: локальное туберкулезное поражение легких
Слайд 21Туберкулез плевры
Множественные бугорковые высыпания на плевральных листках
Жалобы: симптомы интоксикации в
течение 2-3 недель, фебрильная to, одышка, постоянная давящая боль в
боку
Грудная клетка отстает при дыхании на стороне поражения, сглаживаются межреберные промежутки
Шум трения плевры. По мере накопления жидкости – ослабленное дыхание
Серозно-фибринозный экссудат с лимфоцитарным составом
В исходе нередко – облитерация плевральной полости
Слайд 22Диагностика туберкулезного плеврита
Анамнез: обнаружение туберкулезного контакта и факта инфицирования
Клиническая картина:
симптоматика поражения легких
Туберкулинодиагностика: «вираж» туберкулиновых проб, гиперергическая и нарастающая туберкулиновая
чувствительность
Изменения в ОАК: нормальное или повышенное количество лейкоцитов, сдвиг лейкоцитарной формулы влево, лимфопения, затем лимфоцитоз, моноцитоз, повышение СОЭ
Плевральная пункция с аспирацией содержимого, поиск МБТ в плевральном экссудате
Углубленное рентгенологическое исследование
КТ: оценка состояния легкого
Поиск МБТ в мокроте и плевральной жидкости: микроскопия, бактериологическое исследование, люминесцентная микроскопия, ПЦР
Слайд 23УЗИ: определение количества жидкости, наличия и расположения осумкования
ФБС: прямые и
косвенные признаки поражения бронхов, гиперплазии ВГЛУ
ЦИТОГРАММА:
Удельный вес –1015-1025, белок –3-6%,
проба Ривальта – положительная
В острой фазе: нейтрофилы до 50-60%, лимфоциты до 20%, немного эритроцитов, эозинофилов, мезотелиальных клеток
Затем преобладают лимфоциты до 90-95%
При наклонности к нагноению преобладают нейтрофилы, лимфоциты до 10-15%
При аллергическом плеврите – эозинофилы до 20-25%
Слайд 24Косвенные признаки туберкулёзного плеврита
Односторонность
Малое и среднее количество жидкости
Регрессия жидкости через
1,5-3 месяца
Формирование осумкований
Развитие плевральных наслоений и утолщений
Слайд 25Признаки туберкулёзного плевритоа
Прямые:
Рентгенологические признаки активного туберкулеза легких
Обнаружение микобактерий в экссудате,
мокроте, промывных водах бронхов и желудка
Активные специфические изменения, выявляемые при
ФБС
Специфические морфологические изменения в биоптатах плевры
Слайд 26Признаки туберкулёзного плеврита
Косвенные:
Указание на перенесенный туберкулез или контакт с больным
туберкулезом
Характерные клинико-лабораторные данные
Обнаружение (рентгенологически) увеличенных внутригрудных лимфоузлов или остаточных изменений
после перенесенного туберкулеза
Повышенная чувствительность к туберкулину или «вираж»
Положительные результаты иммунологических исследований (высокий титр антител к МБТ в экссудате)
Отсутствие положительного эффекта при лечении а/б широкого спектра действия
Слайд 27Исходы и осложнения туберкулезного плеврита
Клиническое излечение: полное рассасывание воспалительного экссудата
Клиническое
излечение с формированием плевральных наслоений и утолщений
Облитерация плевральной полости
Осложнения: эмпиема
плевры, формирование бронхоплеврального свища, остеомиелит ребер
Слайд 28Опухолевые плевриты
Частота появления выпота в плевральной полости при всех видах
ЗНО составляет 70 случаев на 100 тыс. населения в год,
от
10 до 35% из них связана с раком легкого
Частота возникновения плеврального выпота при злокачественных новообразованиях:
Рак легкого: 24-50%
Рак молочной железы: до 48%
Лимфомы: до 26%
Рак яичников: 10%
Другие локализации (рак желудка, толстой кишки, поджелудочной железы, саркома, меланома и др.): 1-6%
Слайд 29Механизм возникновения плеврального выпота при злокачественных новообразованиях:
Прямое влияние опухоли:
Непосредственное вовлечение
плевры в опухолевый процесс
Параканкрозный плевральный выпот - осложнение параканкрозной пневмонии
Нарушение
оттока лимфы из-за mts в медиастинальные лимфоузлы
Обтурация грудного протока (хилоторакс)
Опухолевый перикардит
2. Опосредованное влияние опухоли (причины, не связанные непосредственно с раком легкого):
ЗСН, интеркуррентная пневмония, синдром ВПВ, гипоальбуминемия, состояние после лучевой терапии
Слайд 30Характер выпота при раке легкого
В большинстве случаев – экссудат (соотношение
белка и ЛДГ в плевральной жидкости и плазме больше 0,5
и 0,6 соответственно)
Транссудат (5-15%), особенно на ранних этапах. Через несколько недель белок аккумулируется и формируется экссудат
Геморрагический характер (следствие как прямой инвазии опухоли в сосуды плевры, так и венозного застоя). Может также наблюдаться при инфаркте легкого или асбестозе
Частота обнаружения опухолевых клеток в геморрагическом экссудате при ЗНО – до 80-90%
Слайд 31Характер выпота при раке легкого
5. Лимфоцитоз до 50%
6. Мезотелиальных клеток много на
ранней стадии опухолевой диссеминации по плевре. По мере прогрессирования количество
их уменьшается
Низкий уровень рН (<7,3), соотношение глюкозы в плевральной жидкости и плазме крови – менее 0,5
Повышение уровня амилазы в пунктате (характерно не только для заболеваний поджелудочной железы, но и для злокачественных процессов в плевральной полости)