Слайд 1Вопрос № 56.
ТЕХНОЛОГИЯ ПРОВЕДЕНИЯ
УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
Показания к проведению ультразвукового
исследования молочных желез
Дифференциальная диагностика кист и солидных образований, выявленных при
пальпации и РМ.
Обследование рентгенологически плотных молочных желез.
Обследование молочных желез у беременных и кормящих матерей.
Обследование молочных желез у женщин до 30 лет.
Обследование молочных желез у детей и подростков обоего пола.
Обследование молочных желез в острый период травмы или воспаления.
Оценка состояния силиконовых протезов молочных желез.
Ультразвуковой контроль при пункционной биопсии пальпируемых и непальпируемых образований в молочных железах и окружающих тканях.
Обследование грудных желез у мужчин.
Оценка уплотнений неясной этиологии в молочных железах.
Как дополнение к РМ в группе женщин премено- паузального периода.
Как дополнение к РМ при неоднозначных рентгенологических заключениях
Слайд 2Общие принципы ультразвукового исследования молочных желез
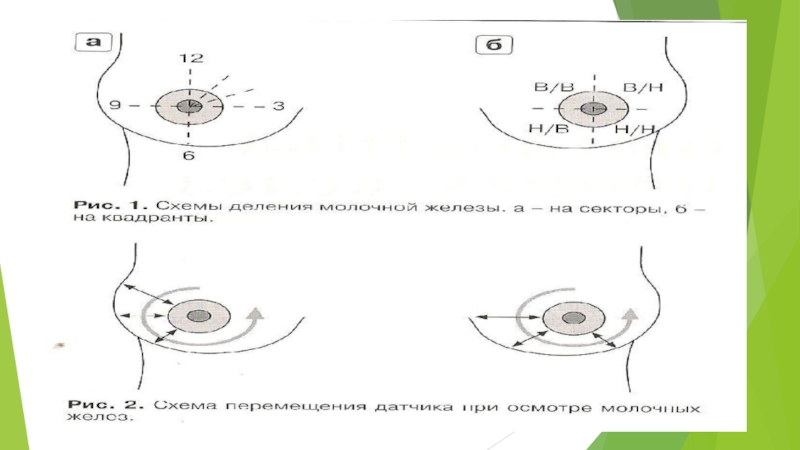
Для оценки локализации патологических процессов
молочную железу разделяют на:
надсосковый, подсосковый сегменты и околосос- ковую область;
четыре
квадранта (верхний наружный, нижний наружный, нижний внутренний, верхний внутренний) и околососковую область(рис 1)
секторы по аналогии с цифрами на часовом циферблате (09:00, 12:00 и т.д.)
Соблюдать одну и ту же последовательность осмотра молочных желез. Эхография проводится в положении пациента лежа на спине, с удобным расположением головы, руки опущены вдоль туловища. Осмотр начинают со здоровой железы для того, чтобы составить представление об индивидуальной нормальной эхоанатомии пациентки.
Исследование правой железы начинают с верхнего наружного квадранта, затем осматривают по очереди нижний наружный, нижний внутренний и заканчивают верхним внутренним квадрантом. Левую молочную железу осматривают начиная с верхнего внутреннего квадранта против часовой стрелки, заканчивая исследование в верхнем наружном квадранте (рис 2)
Слайд 4Соблюдение определенной последовательности перемещения датчика позволяет избежать в дальнейшем выпадения
из поля зрения каких-либо отделов молочных желез
Осмотр молочных желез
проводится при перемещении датчика от наружных отделов железы к соску или в обратном направлении. Такое перемещение датчика соответствует анатомическому расположению железистых долей и млечных протоков.
Сосок и околососкоaвую область обследуют с использованием большого количества геля либо при помощи силиконовой прокладки или водных насадок.
Датчик перемещают по ходу главной оси млечных протоков от соска к периферии органа. Для лучшей визуализации позадисосковой области проводят дополнительную компрессию датчиком и используют не только стандартные прямые, но и косые срезы.
Завершают осмотр молочных желез анализом состояния регионарных зон лимфооттока.
Схема Pickren - выделены ультразвуковые ориентиры трех зон для поиска патологически измененных лимфатических узлов.
Слайд 5 Схема Pickren - выделены ультразвуковые ориентиры трех зон для поиска
патологически измененных лимфатических узлов.
Подмышечная зона - от латеральной границы
малой грудной мышцы до латерального края подмышечной области. Ее ориентир - подмышечная вена и наружная грудная артерия.
Подключичная зона - от нижнего края ключицы до медиальной границы малой грудной мышцы. Ее ориентиром является подключичная артерия.
Надключичная зона - от верхнего края ключицы до медиального края двубрюшной мышцы. Ее ориентиром является торакоакромиальная вена
При ультразвуковой оценке загрудинных лимфатических узлов осмотр осуществляется через межреберный доступ от места прикрепления ребер к грудине (1 -4 м/р) вдоль всего межреберного промежутка
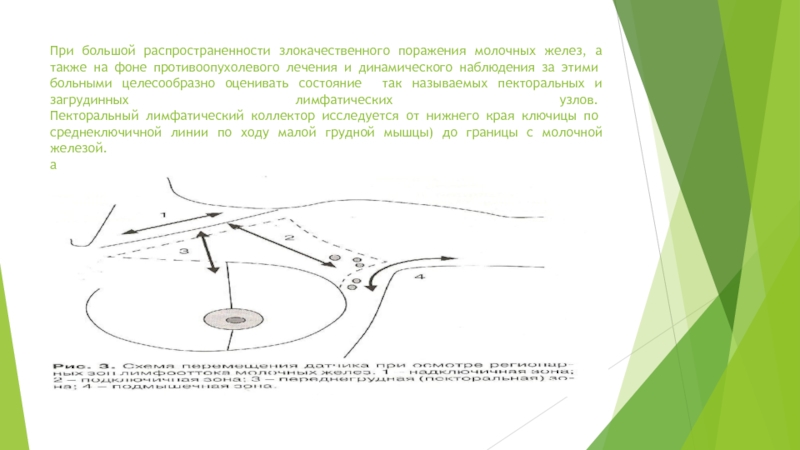
Слайд 6При большой распространенности злокачественного поражения молочных желез, а также на
фоне противоопухолевого лечения и динамического наблюдения за этими больными целесообразно
оценивать состояние так называемых пекторальных и загрудинных лимфатических узлов.
Пекторальный лимфатический коллектор исследуется от нижнего края ключицы по среднеключичной линии по ходу малой грудной мышцы) до границы с молочной железой.
a
Слайд 7Заканчивая обзорный (базовый) этап в обследовании молочных желез, при котором
оценивают:
состояние, количество и характер распределения стромы, железистых структур, млечных протоков
и жировой ткани;
четкость дифференциации тканей молочных желез с указанием при необходимости причины их плохой детализации);
нарушения архитектоники молочных желез с отнесением их к группе диффузных или очаговых (описываются их расположение и размеры).
Все изменения, найденные в одной молочной железе, сравниваются с симметричными участками в контрлатеральной молочной железе.В завершение обязательно оценивается состояние регионарных зон лимфооттока.
Слайд 8Вопрос 57
Ультразвуковая анатомия молочных желез. Эхографическая картина молочных желез в
различные возрастные периоды
Слайд 9Анатомические структуры молочной железы легко дифференцируются при использовании современной ультразвуковой
аппаратуры. Изображение молочной железы в норме широко варьирует и зависит
от соотношения жировой, соединительной и железистой ткани .УЗМ позволяет визуализировать томографический срез изображения фрагмента молочной железы от кожных покровов до грудной стенки
Слайд 10На эхограмме молочной железы женщины детородного периода можно дифференцировать следующие
составные части и структуры.
Кожа.
Сосок.
Подкожная зона (подкожный жировой пласт, передний листок
расщепленной фасции).
Связки Купера.
Паренхима молочной железы, фиброгландулярная зона (железистая часть с нежными фибриллярными волокнами, жировая ткань, межпаренхимальная внутриор- ганная лимфатическая сеть).
Млечные протоки.
Ретромаммарная жировая клетчатка (визуализируется не всегда).
Грудные мышцы.
Ребра.
Межреберные мышцы.
Плевра.
Лимфатические узлы (визуализируются не всегда).
Внутренние грудные артерия и вена (визуализируются не всегда).
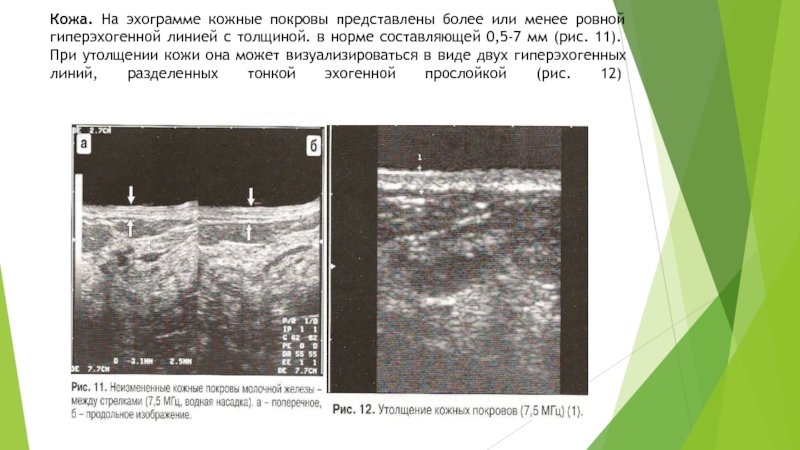
Слайд 11Кожа. На эхограмме кожные покровы представлены более или менее ровной
гиперэхогенной линией с толщиной. в норме составляющей 0,5-7 мм (рис.
11). При утолщении кожи она может визуализироваться в виде двух гиперэхогенных линий, разделенных тонкой эхогенной прослойкой (рис. 12)
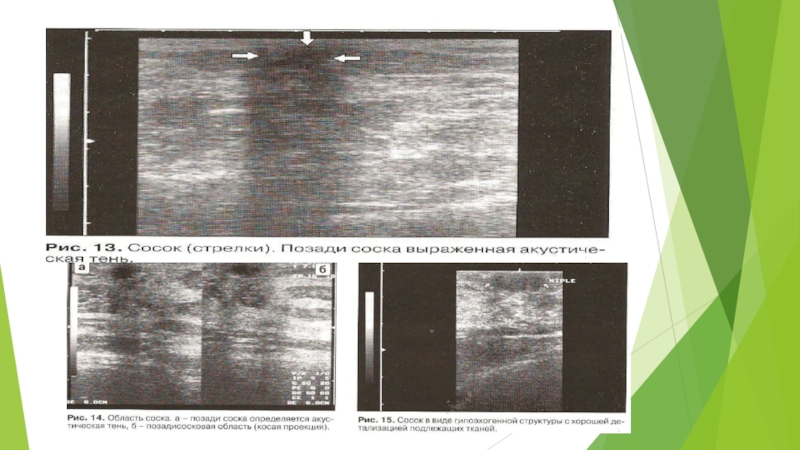
Слайд 12Сосок визуализируется как округлое, хорошо отграниченное образование от средней до
низкой эхогенности. Часто за соском наблюдается акустическая тень (рис. 13).
Этот акустический феномен обусловлен соединительнотканными структурами млечных протоков. Проведение ультразвуковых исследований субареолярной области в косых проекциях позволяет четко визуализировать позадисосковую область (рис. 14) Кожа в области ареолы менее эхогенна, чем над остальной молочной железой, а субареолярные структуры всегда более эхогенны из-за отсутствия в этой области подкожной клетчатки (рис. 15).
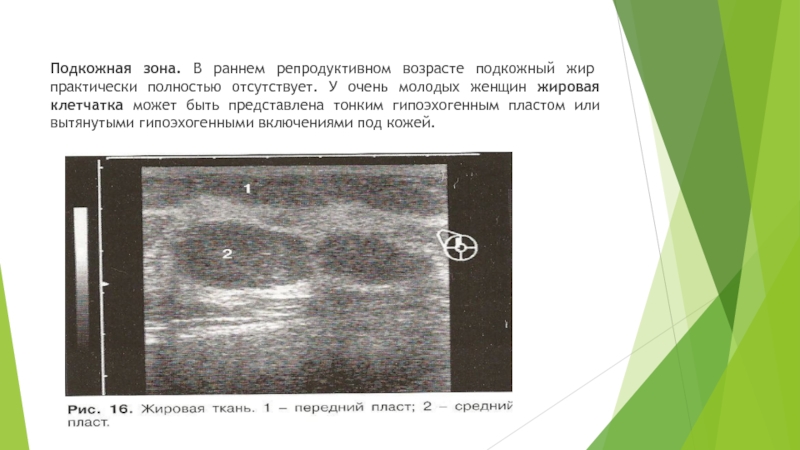
Слайд 14Подкожная зона. В раннем репродуктивном возрасте подкожный жир практически полностью
отсутствует. У очень молодых женщин жировая клетчатка может быть представлена
тонким гипоэхогенным пластом или вытянутыми гипоэхогенными включениями под кожей.
Слайд 16Передний контур паренхимы является волнистым за счет выбухания в местах
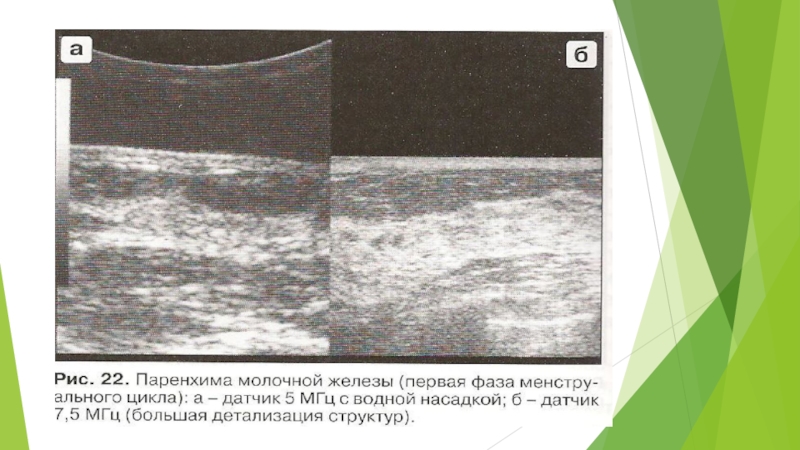
прикрепления связок Купера. Обычно эхогенность паренхимы имеет промежуточное значение между
эхогенностью жира и фасциальных структур. В молодом возрасте паренхима (фиброгландулярная часть) молочной железы представлена изображением единого зернистого пласта от высокой до средней степени эхогенности. В эхоструктуре этого единого массива практически невозможно дифференцировать наличие нежных, лишенных коллагена соединительнотканных фибриллярных волокон (рис. 22). Эхография позволяет выявлять изменение паренхимы в виде увеличения «зерна» фиброгландулярного комплекса с 16-го по 28-й день менструального цикла. В этот период эхоструктура паренхимы представляет собой чередование более эхогенных участков фиброгландулярной ткани с трубчатыми гипоэхогенными структурами млечных протоков ]. Эхоструктура паренхимы также зависит от количества и соотношения фиброгландулярной и жировой тканей. Эта пропорция изменяется с возрастом и гормональным статусом (состояние беременности, лактации, менопауза), количеством предшествовавших беременностей.

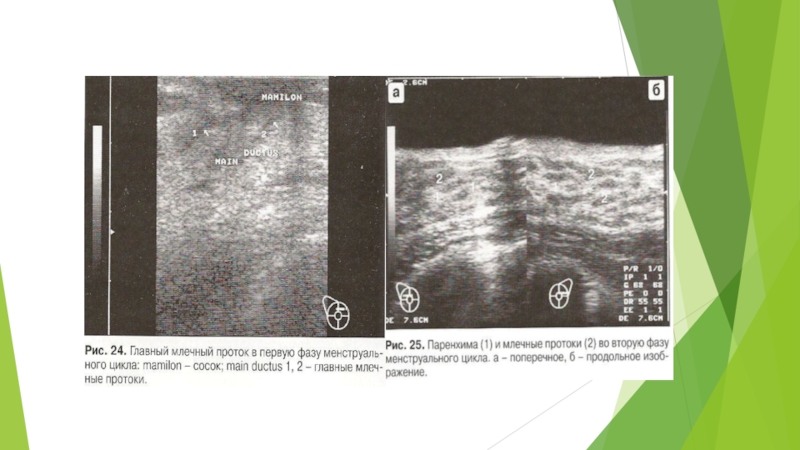
Слайд 18Млечные протоки. В гормонально спокойной молочной железе млечные протоки всегда
спавшиеся и практически не визуализируются. Если они и определяются, то
диаметр терминальных и междолевых протоков не превышает 2 мм. Самый большой диаметр протоков (до 3 мм) отмечается в области млечного синуса (позади соска) (рис. 24). В лактирующей молочной железе, а также во 2 фазе менструального цикла млечные протоки визуализируются в виде линейных и извитых гипоэхогенных трубчатых структур более 2 мм в диаметре, радиально сходящихся от основания молочной железы к соску. Нередко на одном срезе визуализируются как поперечные, так и продольные фрагменты разных протоков в виде чередования округлых и вытянутых гипоэхогенных структур (рис. 25). У молодых женщин с богатым гландулярным компонентом по внутреннему контуру протоков можно визуализировать гиперэхогенные тяжи, располагающиеся вдоль главной оси протока.
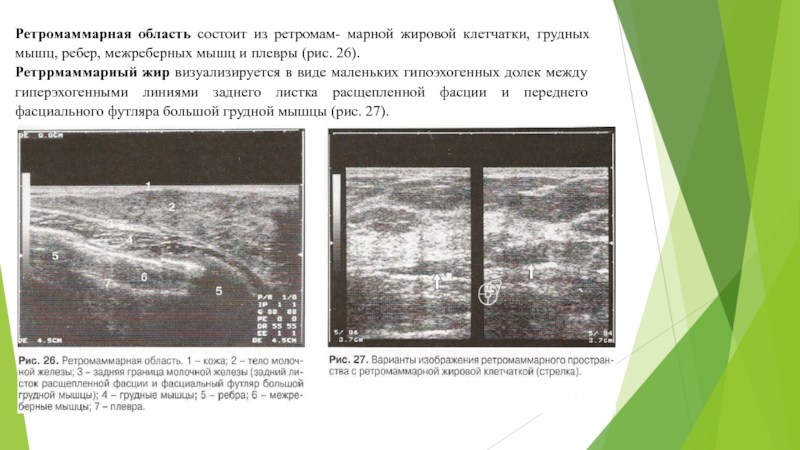
Слайд 20Ретромаммарная область состоит из ретромам- марной жировой клетчатки, грудных мышц,
ребер, межреберных мышц и плевры (рис. 26).
Ретррмаммарный жир визуализируется в
виде маленьких гипоэхогенных долек между гиперэхогенными линиями заднего листка расщепленной фасции и переднего фасциального футляра большой грудной мышцы (рис. 27).
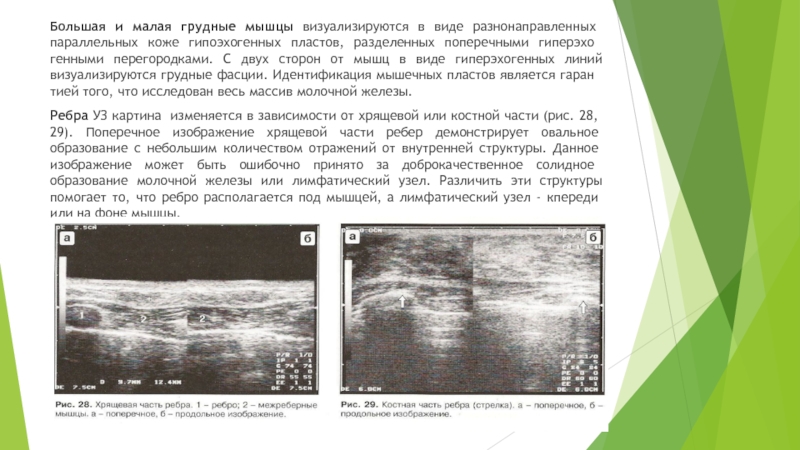
Слайд 21Большая и малая грудные мышцы визуализируются в виде разнонаправленных параллельных
коже гипоэхогенных пластов, разделенных поперечными гиперэхогенными перегородками. С двух сторон
от мышц в виде гиперэхогенных линий визуализируются грудные фасции. Идентификация мышечных пластов является гарантией того, что исследован весь массив молочной железы.
Ребра УЗ картина изменяется в зависимости от хрящевой или костной части (рис. 28, 29). Поперечное изображение хрящевой части ребер демонстрирует овальное образование с небольшим количеством отражений от внутренней структуры. Данное изображение может быть ошибочно принято за доброкачественное солидное образование молочной железы или лимфатический узел. Различить эти структуры помогает то, что ребро располагается под мышцей, а лимфатический узел - кпереди или на фоне мышцы.
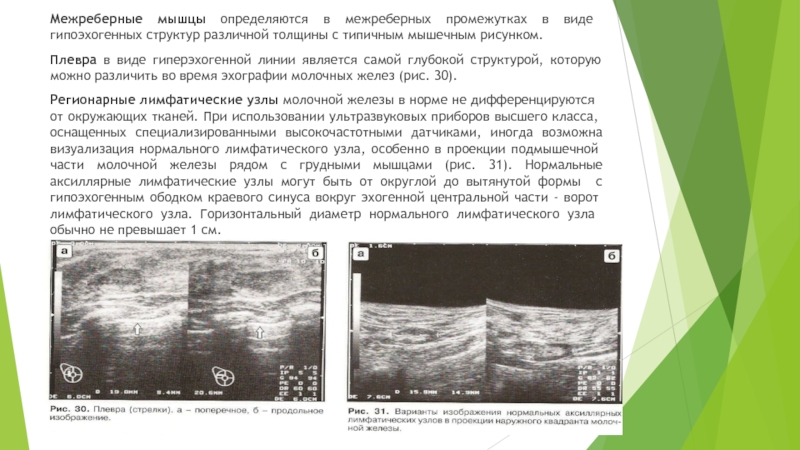
Слайд 22Межреберные мышцы определяются в межреберных промежутках в виде гипоэхогенных структур
различной толщины с типичным мышечным рисунком.
Плевра в виде гиперэхогенной линии
является самой глубокой структурой, которую можно различить во время эхографии молочных желез (рис. 30).
Регионарные лимфатические узлы молочной железы в норме не дифференцируются от окружающих тканей. При использовании ультразвуковых приборов высшего класса, оснащенных специализированными высокочастотными датчиками, иногда возможна визуализация нормального лимфатического узла, особенно в проекции подмышечной части молочной железы рядом с грудными мышцами (рис. 31). Нормальные аксиллярные лимфатические узлы могут быть от округлой до вытянутой формы с гипоэхогенным ободком краевого синуса вокруг эхогенной центральной части - ворот лимфатического узла. Горизонтальный диаметр нормального лимфатического узла обычно не превышает 1 см.
Слайд 23Вопрос 13
Особенности структуры молочных желез у молодых женщин на лучевых
изображениях.
Ультразвуковое изображение молочных желез в различные возрастные периоды
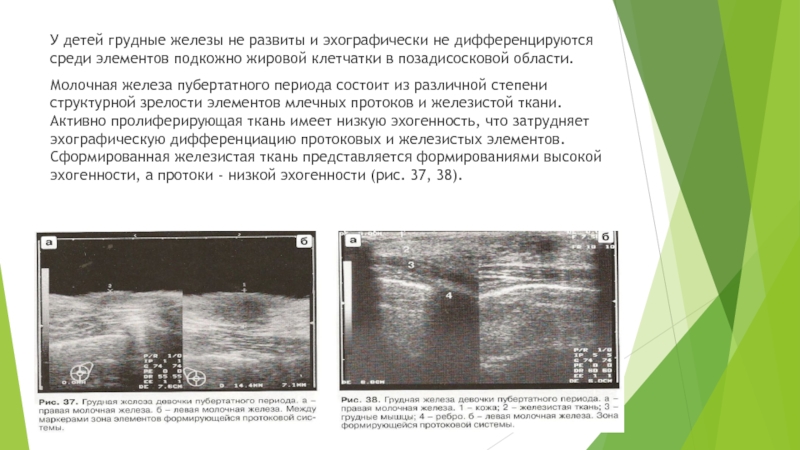
Слайд 24У детей грудные железы не развиты и эхографически не дифференцируются
среди элементов подкожно жировой клетчатки в позадисосковой области.
Молочная железа пубертатного
периода состоит из различной степени структурной зрелости элементов млечных протоков и железистой ткани. Активно пролиферирующая ткань имеет низкую эхогенность, что затрудняет эхографическую дифференциацию протоковых и железистых элементов. Сформированная железистая ткань представляется формированиями высокой эхогенности, а протоки - низкой эхогенности (рис. 37, 38).
Слайд 25
Молочная железа взрослой женщины имеет много вариантов ультразвукового изображения,
в частности можно выделить следующие типы
Ювенильный
Ранний репродуктивный тип
Пременопаузальный тип
Постменопаузальный тип
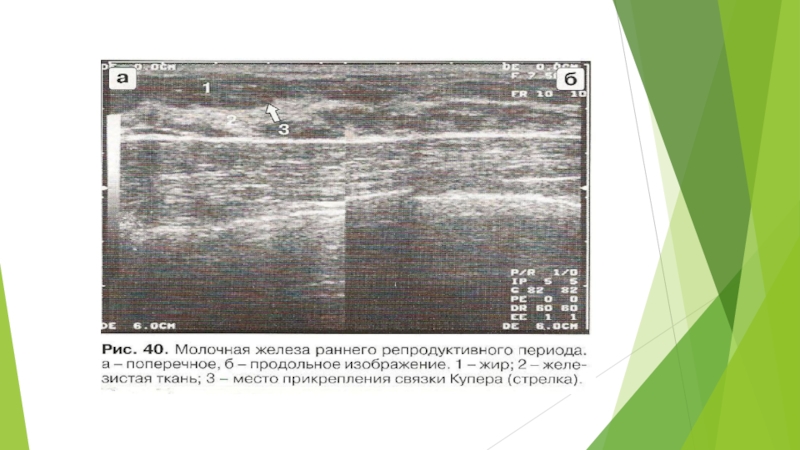
Слайд 27Ранний репродуктивный тип
Кожа визуализируется в виде тонкой гиперэхогенной линии
толщиной 0,5-2,0 мм.
Подкожная жировая клетчатка определяется либо в виде
небольшого количества вытянутых гипоэхогенных структур, либо в виде единого гипоэхогенного пласта толщиной 2-3 см.
Железистая часть визуализируется в виде единого гиперэхогенного мелкозернистого пласта, либо на его фоне определяются гипоэхогенные округлые скопления жировой ткани.
Во вторую фазу менструального цикла изображение гиперэхогенной железистой ткани чередуется с изображением гипоэхогенных фрагментов млечных протоков.
Передний контур паренхимы железы имеет волнообразную форму за счет выпячиваний в местах прикрепления связок Купера.
Связки Купера, фасции, фибриллярная ин- терлобарная ткань плохо дифференцируются.
Слайд 32Вопрос15
Злокачественные опухоли молочной железы
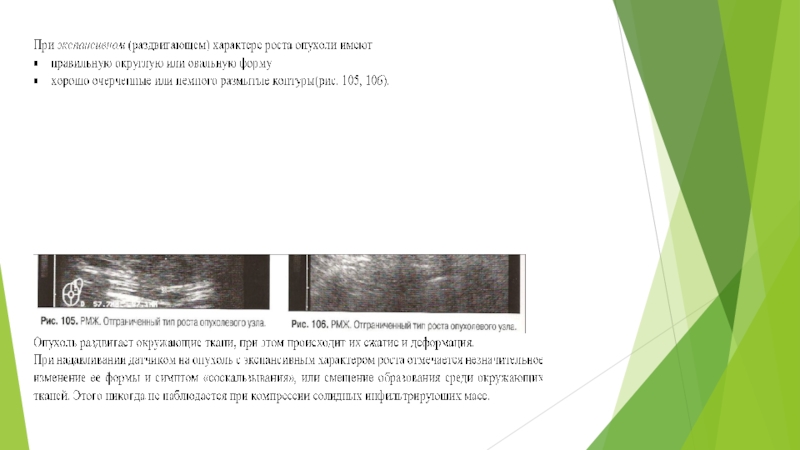
Слайд 33При подозрении на злокачественный процесс УЗМ позволяет оценить
место расположения,
количество,
размеры
форму эхоструктуру контуры
дополнительные акустические эффекты
состояние протоков и окружающих тканей,\ в
том числе кожные изменения, а также наличие и характер васкуляризации.
Слайд 34Локализация
Наиболее часто поражения молочной железы выявляются в верхнем наружном квадранте.
В этом квадранте располагается до 50% всех РМЖ. Такая частота
поражения данной области, по-видимому, связана с большой концентрацией здесь терминальных млечных протоков.
Локализация злокачественных опухолей в других квадрантах следующая
нижний внутренний квадрант - 5%;
нижний наружный и верхний внутренний квадранты - 15%;
нижний наружный квадрант - 10%;
центральное расположение позади ареолы - 17%.
Слайд 35
Рак молочной железы может иметь диффузную
(отечно-инфильтративный рак) и узловую форму.
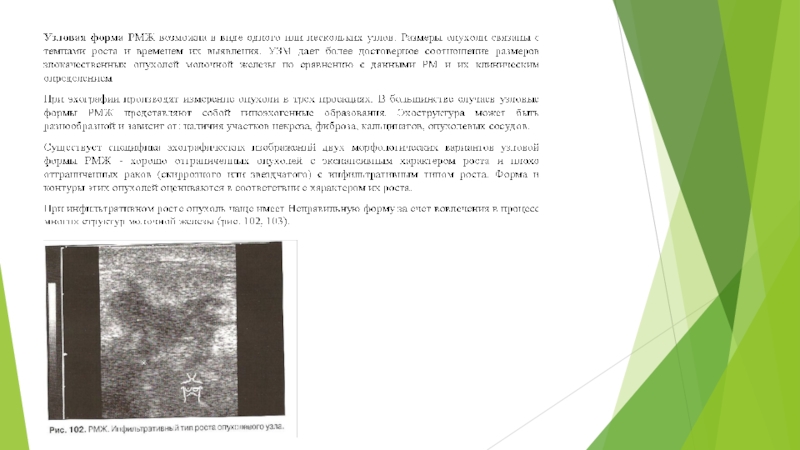
Слайд 38Для инвазивных форм опухолей характерен инфильтрирующий тип роста, при этом
контуры образования почти всегда нечеткие и неровные, что не позволяет
эхографически разграничить край опухоли и окружающие ткани.
Высокочастотные датчики последнего поколения 10-12 МГц позволяют более детально оценивать состояние контуров опухолевых масс молочной железы. При этом лучше дифференцируются признаки инфильтрации окружающих опухоль тканей в виде размытости, лучистости контура опухоли. Этот эхографический признак злокачественности характеризуется самой высокой специфичностью - 99,4% .
В качестве косвенных признаков инфильтративного типа роста опухоли рассматриваются нарушения горизонтальной ориентации границ подкожножировой клетчатки
Кожных покровов
Листка расщепленной фасции за счет вовлечения этих структур в опухолевый процесс
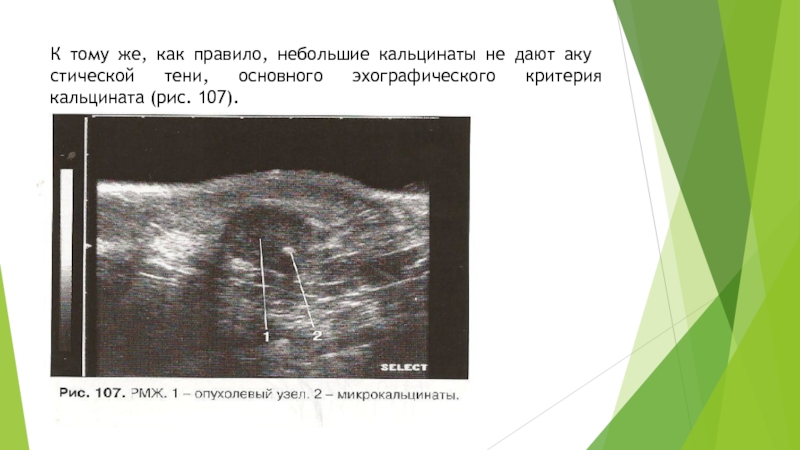
Слайд 40Микрокальцинаты
При использовании высокоразрешающей ультразвуковой аппаратуры можно обнаружить крохотные эхогенные точки
внутри образования, которые соответствуют рентгенологическому изображению кальцинатов. Эхографически микрокальцинаты (петрификаты,
конкременты) трудно дифференцировать на фоне эхогенной железистой ткани или структур с большим количеством отражающих поверхностей. С учетом того, что выявление кальцинатов не является определяющим эхографическим критерием злокачественности при заболеваниях молочных желез, возможностям ультразвукового метода в данном вопросе не придается большого клинического значения.
Слайд 41К тому же, как правило, небольшие кальцинаты не дают акустической
тени, основного эхографического критерия кальцината (рис. 107).
Слайд 48Диффузная форма рака (отечно-инфильтративная)
Отечно-инфильтративная форма рака является следствием инфильтрации опухолевыми
клетками лимфатических сосудов молочной железы. Клинически отечно-инфильтративная форма проявляется покраснением
и утолщением кожи, которая становится похожей на лимонную корочку.
При эхографии определяется
утолщение кожных покровов
повышение эхогенности подлежащей жировой клетчатки
визуализируется сеть гипоэхогенных, параллельных и перпендикулярных коже трубчатых структур (расширенных и инфильтрированных лимфатических сосудов).
повышение эхогенности паренхимы
невозможность ференциации ее составных частей.
Дистальные акустические тени могут маскировать подлежащие образования. Отечно-инфильтративная форма РМЖ не имеет специфических эхографических или маммографических особенностей, что не позволяет дифференцировать ее с доброкачественным аналогом - диффузной формой мастита.
.