Слайд 1ЗАБОЛЕВАНИЯ ПЕРИКАРДА И КРУПНЫХ СОСУДОВ
3-я КАФЕДРА ВНУТРЕННИХ БОЛЕЗНЕЙ БГМУ
11.12.2009 г.
Слайд 2Перикард окружает сердце как кокон и выполняет две главные функции:
поддерживает положение сердца в пределах средостения;
предотвращает дилатацию сердца при его
внезапной перегрузке объемом.
Перикард
свободно прилежит к задней поверхности грудины и телам позвонков;
жестко соединен с сухожильным центром диафрагмы;
вверху прикрепляется к восходящей аорте, безымянной и верхней полой вене;
по задней поверхности прилежит к легочным венам
внизу окружает нижнюю полую вену.
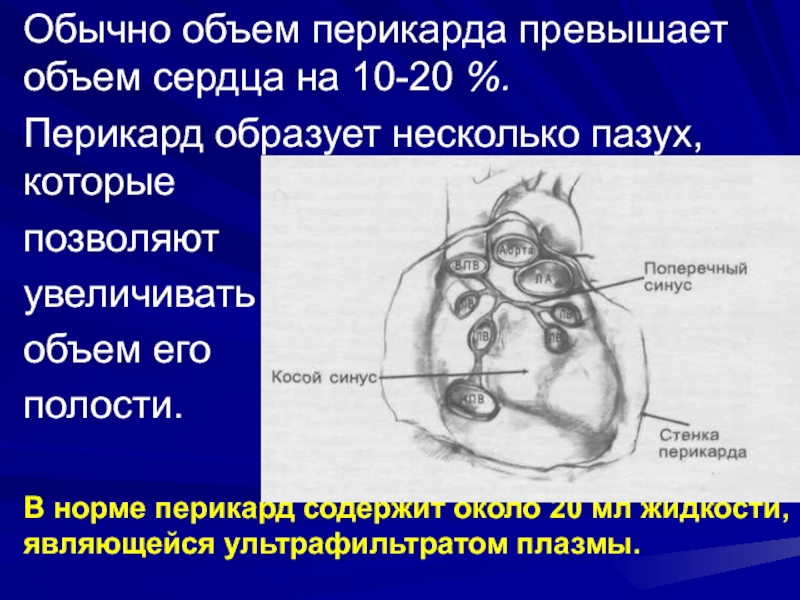
Слайд 3Обычно объем перикарда превышает объем сердца на 10-20 %.
Перикард
образует несколько пазух, которые
позволяют
увеличивать
объем его
полости.
В
норме перикард содержит около 20 мл жидкости, являющейся ультрафильтратом плазмы.
Слайд 4Перикард состоит из двух слоев:
внутренний (висцеральный) слой перикарда образован монослоем
мезотелиальных клеток и неотличим от эпикарда;
париетальный слой состоит из волокон
эластина, располагающихся среди плотных параллельных пучков коллагена, которые делают его более жестким и нерастяжимым
по отношению к миокарду.
Внутриперикардиальное давление соответствует давлению в плевральной полости и изменяется с дыханием. Во время вдоха отрицательное внутригрудное давление способствует наполнению правого желудочка.
Слайд 5Этиологическая классификация болезней перикарда
Воспалительные заболевания (перикардиты)
Накопление
в околосердечной сумке содержимого невоспалительного происхождения (гидро-, гемо-, пневмо-, хилоперикард)
Ранения и инородные тела перикарда
Пороки развития перикарда
(дивертикулы и кисты)
Паразитарные заболевания перикарда
Опухоли перикарда:
а) злокачественные (раки, саркомы)
б) доброкачественные (ангиомы, фибромы,
липомы, тератомы).
Слайд 6ПЕРИКАРДИТ
это самостоятельное воспалительное заболевание серозной оболочки сердца (первичный перикардит), чаще
висцерального листка, либо патология, являющаяся местным проявлением какого-либо общего заболевания
или сопутствующая поражениям миокарда и эндокарда (вторичный перикардит)
Слайд 7Этиологическая классификация перикардитов
(Е. Е. Гогин, 1998)
Слайд 9Патогенез
Механизмы развития болезни неоднородны и обусловлены
следующими факторами:
непосредственным токсическим воздействием
на перикард (при метаболическом или лучевом поражении);
гематогенным или лимфогенным распространением
инфекции;
непосредственным воздействием патологического процесса на перикард (прорастание опухоли легкого или средостения, распространение гнойного процесса с плевры или прорыв в полость перикарда абсцесса легкого, влияние субэпикардиального некроза миокарда на перикард при остром инфаркте миокарда);
аллергическим механизмом («антительный» или иммунокомплексный механизм повреждения перикарда) при аллергических и системных заболеваниях соединительной ткани
перикардиты с невыясненной этиологией (идиопатические).
Слайд 10Клиническая картина
Проявления заболевания складываются из ряда
синдромов:
синдром поражения перикарда (сухой,
экссудативный, слипчивый перикардит) с острым или хроническим (рецидивирующим) течением;
синдром острофазовых
показателей (отражает реакцию организма на воспалительный процесс, наблюдается при остром течении болезни, чаще при сухом или выпотном перикардите);
синдром иммунных нарушений (наблюдается при иммунном генезе поражения перикарда);
признаки другого заболевания (являющегося фоном для поражения перикарда, например острый инфаркт миокарда, системная красная волчанка или опухоль легкого).
Слайд 12Сухой перикардит
На I этапе диагностического поиска выявляют
жалобы больного: боль при
сухом перикардите
имеет наибольшее диагностическое значение и ряд
особенностей
локализуется в области верхушки
сердца, внизу грудины, непосредственно не связана с физичес-кой нагрузкой, не купируется нитроглицерином;
иррадиирует в шею, левую лопатку, эпигастрий, однако это не является абсолютным признаком;
интенсивность болей колеблется в широких пределах (от незначительной до мучительной);
усиливаются боли при дыхании и ослабевают в положении сидя с некоторым наклоном тела вперед.
Слайд 13Сухой перикардит
На II этапе диагностического поиска наиболее существенным
признаком является
обнаружение шума трения перикарда,
имеющего ряд особенностей:
может быть преходящим (в первые
дни после острого инфаркта миокарда при развитии синдрома Дресслера) или существовать длительное время (при уремическом перикардите);
может быть грубым и громким (даже определяться при пальпации) или мягким;
воспринимается как скребущий, усиливающийся при надавливании стетоскопом на прекардиальную область;
чаще всего локализуется в области левого края грудины, в нижней ее части;
может состоять из трех компонентов: первый — непосредственно перед I тоном, другой — в систолу, третий — в начале и середине диастолы (чаще всего шум определяется в систолу)
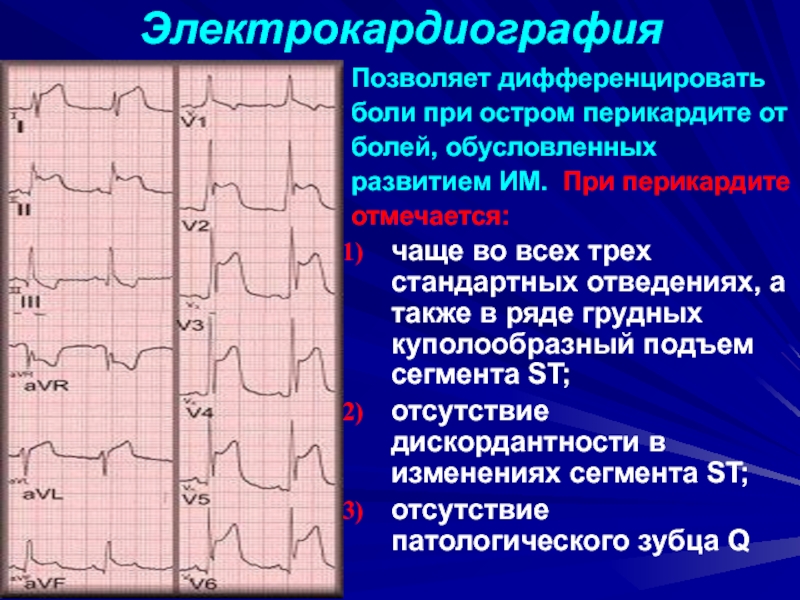
Слайд 14Электрокардиография
Позволяет дифференцировать
боли при остром перикардите от
болей, обусловленных
развитием ИМ. При
перикардите
отмечается:
чаще во всех трех стандартных отведениях, а также
в ряде грудных куполообразный подъем сегмента ST;
отсутствие дискордантности в изменениях сегмента ST;
отсутствие патологического зубца Q
Слайд 15Электрокардиография
Другими признаками являются :
Депрессия сегмента PR
Положение электрической оси сердца, соответствующее
углу альфа 30—60°
(при остром ИМ это значение
обычно составляет 100—120°)
Положительные зубцы Т (которые, однако, с течением времени при развитии миокардита могут инвертироваться; обычно это происходит через несколько дней или недель после начала заболевания, что отличает описанные изменения от динамики зубцов Т при остром ИМ).
Слайд 16ЭхоКГ при сухом перикардите
При отсутствии выпота выявляет утолщение и уплотнение
листков перикарда
Позволяет оценить функцию ЛЖ, которая может быть нарушенной при
сопутствующем миокардите
Помогает отличить перикардит от инфаркта миокарда
Слайд 18Лабораторные исследования
имеют относительное значение для диагноза и обычно
отражают:
лейкоцитоз
увеличение СОЭ, С-реактивного
белка
преходящий подъем «кардиоспецифических» ферментов
(МВ-КФК, ЛДГ-1, ЛДГ-2, АСТ и АЛТ) при
вовлечении миокарда;
серологические тесты
(иногда позволяют идентифицировать этиологию процесса);
более часто обнаруживаются изменения лабораторных
анализов, имеющие отношение к «фоновому» заболеванию,
обусловливающему развитие острого перикардита (изменения,
связанные с СКВ или инфарктом миокарда, пневмонией или
вирусной инфекцией).
Слайд 19Экссудативный перикардит
На I этапе диагностического поиска больные
предъявляют жалобы, сходные
с теми, что
наблюдаются при сухом перикардите. Однако можно
выделить характерные
особенности :
1) боль, бывшая достаточно острой при сухом перикардите, постепенно ослабевает и становится тупой; иногда это просто чувство тяжести в области сердца;
2) появляется одышка при физической нагрузке, которая становится слабее в положении сидя при наклоне туловища вперед (при этом экссудат скапливается в нижних отделах перикарда);
3) появляется сухой кашель, а иногда рвота вследствие давления экссудата на трахею, бронхи и диафрагмальный нерв.
Слайд 20Экссудативный перикардит
На II этапе диагностического поиска наиболее существенным
является поиск признаков
наличия жидкости в полости
перикарда:
расширение границ сердечной тупости (если количество жидкости
превышает 300—500 мл);
отсутствие верхушечного толчка и другой пульсации в прекардиальной области;
тоны сердца глухие, сочетаются с шумом трения перикарда: если удается проследить эволюцию перикардита от сухого до выпотного, то можно наблюдать ослабление шума трения перикарда;
появляется «парадоксальный пульс» — ослабление наполнения пульса на высоте вдоха;
вследствие повышения венозного давления отмечается набухание шейных вен, особенно заметное при горизонтальном положении больного; одновременно наблюдается одутловатость лица.
Слайд 21Экссудативный перикардит
На III этапе диагностического поиска
существенное значение для установления
диагноза
имеют
электрокардиография
рентгенография органов грудной
клетки
эхокардиография
Слайд 22Электрокардиография
отражает изменения, сходные с наблюдаемыми при сухом перикардите:
подъем
сегмента ST с последующей инверсией зубца Т
отсутствие патологического зубца
Q
часто отмечается сниженный вольтаж комплекса QRS (по мере рассасывания экссудата вольтаж возрастает)
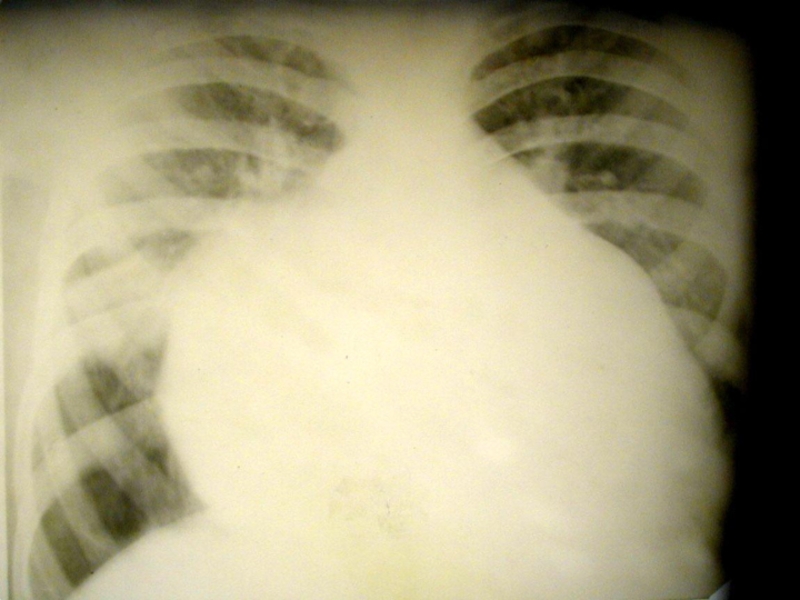
Слайд 23Рентгенологическое исследование грудной клетки
расширение тени сердца, приближающейся по форме
к треугольной, что сочетается с «чистыми» легочными полями. Подобная картина
позволяет дифференцировать изменения сердца при выпотном перикардите от кардиомегалии при развитии сердечной недостаточности;
уменьшение пульсации по внешнему контуру сердечной тени, внушающее подозрение на возможность перикардиального выпота. Этот признак ненадежен, так как может наблюдаться и при снижении сократительной функции сердца, расширенного вследствие других заболеваний
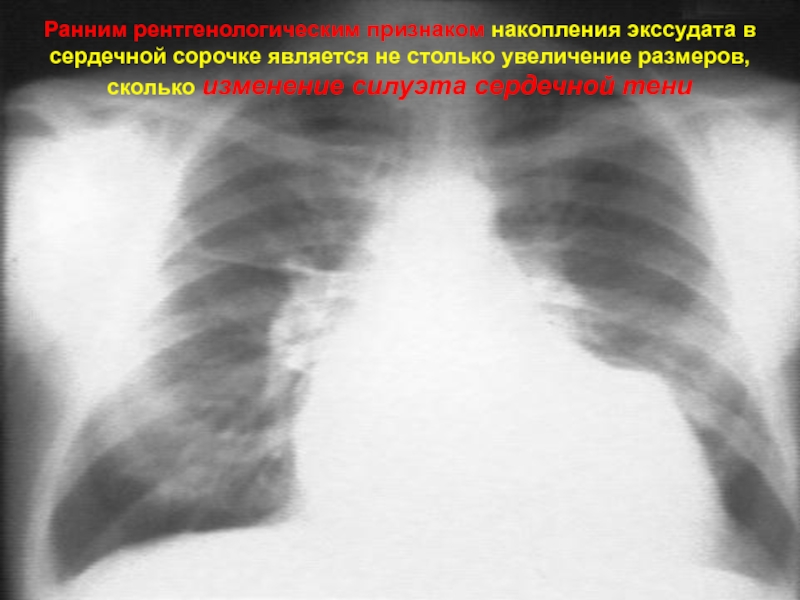
Слайд 24Ранним рентгенологическим признаком накопления экссудата в сердечной сорочке является не
столько увеличение размеров, сколько изменение силуэта сердечной тени
Слайд 26Треугольная форма тени возникает при
длительно существующих хронических перикардиальных выпотах
в связи с потерей эластичности
наружным листком перикарда
Шаровидная форма тени говорит
в пользу более свежего и
увеличивающегося в объеме
выпота
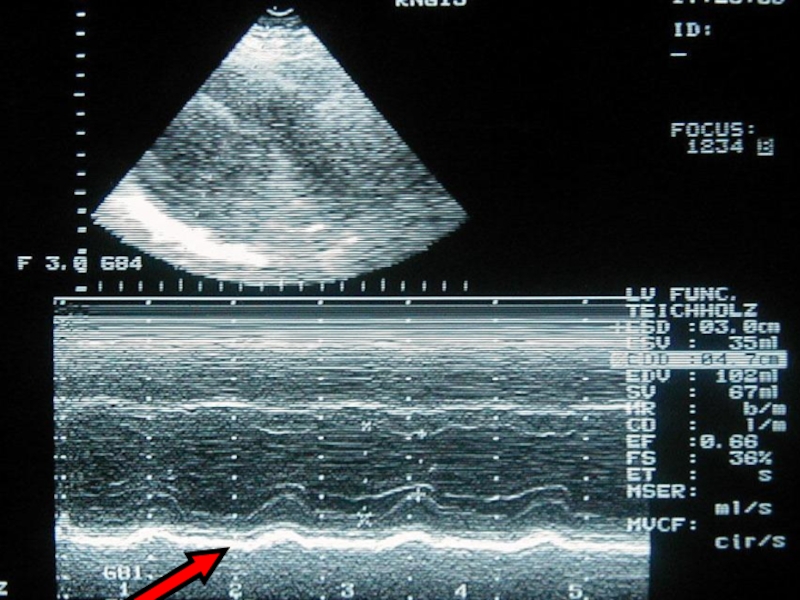
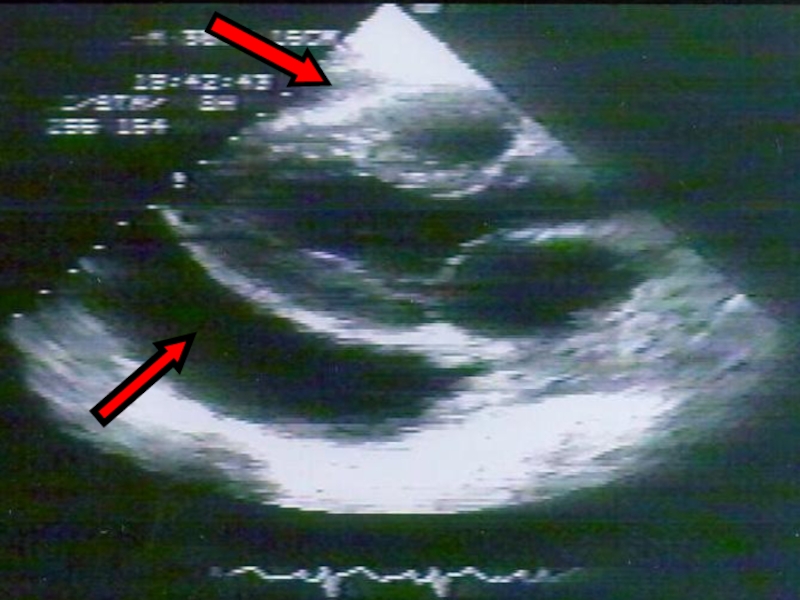
Слайд 27Эхокардиография
выявляет даже небольшое количество жидкости в полости
перикарда:
появляется сепарация между неподвижным париетальным перикардом и колеблющимся при
сокращениях сердца висцеральным листком (визуализируется в виде эхо-негативного пространства )
позволяет определить количество жидкости в полости перикарда (над передней и задней стенками сердца при больших выпотах или только над задней стенкой при меньшем количестве жидкости), измерить ее объем
Слайд 30Лабораторное исследование
включает прежде всего анализ перикардиального
выпота. Показания для перикардиального
парацентеза :
симптомы тампонады сердца;
подозрение на
наличие гноя в полости перикарда;
подозрение на опухолевое поражение перикарда.
Если перикардиальная жидкость имеет воспалительное происхождение, то относительная плотность ее 1,018—1,020, содержание белка превышает 30 г/л, реакция Ривальта положительная.
Слайд 31Тампонада перикарда
это декомпенсация кровообращения, обусловленная сдавлением сердца из-за
увеличения внутриперикардиаль-ного давления вследствие накопления в его полости крови, тромбов,
гноя, газа или любой их комбинации.
Вследствие ограниченной растяжимости перикарда это приводит к уменьшению объема камер сердца и требует более высокого давления заполнения желудочков.
Быстрое накопление 150 мл жидкости в полости перикарда (например, после проникающего ранения сердца) может привести к критической тампонаде.
С другой стороны, постепенное накопление большого количества жидкости (более 1000 мл) длительно компенсируется за счет растяжения перикарда. Диагностика растяжения перикарда осуществляется с помощью рентгенографии грудной клетки или эхокардиографии.
Слайд 33Пункция перикарда
Выполняется под местной анестезией, ЭКГ и ЭхоКГ
контролем. Игла проводится в левом углу, образованном прикреплением VII реберного
хряща к основанию мечевидного отростка по направлению к левому плечу пациента
(способ Ларрея).
Выпот из перикарда аспирируется. Если при пункции получена геморрагическая жидкость или кровь, 5 мл экссудата наносится на марлевую салфетку (образование сгустка предполагает повреждение сердца, так как кровь, которая присутствует в полости перикарда даже в течение короткого времени, не должна свертываться).
Слайд 34Диагностические признаки выпотного перикардита
расширение границ сердца с резким ослаблением пульсации
его контура
отсутствие верхушечного толчка (или расположение его в пределах сердечной
тупости)
глухость сердечных тонов, иногда в сочетании с шумом трения перикарда,
парадоксальный пульс (симптом не обязателен)
повышение венозного давления
изменения на ЭКГ, рентгенологические и эхокардиографические признаки наличия жидкости в полости перикарда
Слайд 35КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
является результатом хронического воспаления сердечной сорочки, способствующего
ее фиброзу и утолщению, что обычно сопровождается адгезией и срастанием
листков перикарда и облитерацией его полости
Слайд 36ЭТИОЛОГИЯ
Идиопатический (предположительно развива-ется после острого вирусного перикардита)
Постперикардиотомный
Туберкулезный
Радиационный
Паранеопластический
В исходе предшествующего острого
гнойного экссудативного перикардита
Другие виды констриктивного перикардита (уремический, лекарственный, при ревматоидном
артрите, системной красной волчанке).
Слайд 37КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
На I этапе диагностического поиска
оцениваются жалобы больного:
появление асцита (характерно,
что отеки появляются вслед за асцитом, а не предшествуют ему,
как при правожелу-дочковой недостаточности);
одутловатость и чувство «набухания» лица в горизонтальном положении тела;
уменьшение выделения мочи.
Слайд 38КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
II этап диагностического поиска – обнаружение застойных
явлений в большом
круге кровообращения:
набухание яремных вен, особенно выраженное в горизонтальном положении больного,
при этом отмечается резкое спадение вен в начальный период диастолы желудочков;
асцит различной степени выраженности;
увеличение печени, а при длительном течении болезни – увеличение селезенки;
желтушность кожных покровов вследствие выраженного венозного застоя в печени (иногда с формированием цирроза печени);
при длительном течении болезни развивается кахексия верхней половины тела, контрастирующая с асцитом и отеками нижних конечностей.
Слайд 39КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
III этап диагностического поиска – получение данных, подтверждающих первоначальную
диагностическую концепцию (верификация диагноза):
Рентгенологическое исследование является наиболее значимым. Оно помогает
выявить обызвествление перикарда и отсутствие застойных явлений в легких (однако, изолированная кальцификация перикарда может не сопровождаться констриктивным синдромом, а констриктивный синдром может быть и без признаков кальцификации перикарда).
Размеры сердца у больных с констриктивным перикардитом, как правило, не увеличены.
Слайд 40КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
Электрокардиограмма отражает неспецифические признаки:
-снижение вольтажа
комплекса QRS
-нарушения внутрижелудочковой проводимости
-увеличение
и зазубренность зубца РII (сходен с Р-mitrаlе)
-уплощение или инверсия зубца Т
Лабораторные исследования при констриктивном перикардите проводятся с целью:
-установления этиологии заболевания
-определения вовлечения в патологический процесс печени, а также выраженности функциональных изменений (определение уровня альбумина сыворотки, сывороточных ферментов АСТ и АЛТ, уровня протромбина и холинэстеразы, а также билирубина).
Слайд 41ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ
Компьютерная и магнитно-резонансная томография позволяет получить представление об утолщении
и кальцификации перикарда.
Катетеризация сердца позволяет количественно оценить конечное диастолическое давление
во всех 4 камерах сердца.
Констриктивный перикардит следует дифференцировать с
рестриктивной кардиомиопатией
тампонадой сердца.
При этом могут возникать определенные трудности.
Слайд 42КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ
распознают на основании следующих
признаков:
Повышение венозного давления при отсутствии признаков
поражения сердца (в виде кардиомегалии, органических шумов, ИБС, артериальной гипертензии)
Асцит
и увеличение печени
Отсутствие пульсации по контуру сердца
Обнаружение обызвествления перикарда
Недостаточное диастолическое расслабление желудочков (обнаруживается при зондировании правых отделов сердца).
Слайд 45Лечение
Лечебный режим
Воздействие на этиологический фактор
Лечение НПВС и глюкокортикоидами
Пункция перикарда
Лечение отёчно-асцитического
синдрома при развитии констриктивного перикардита или быстром накоплении выпота в
полости перикарда
Хирургическое лечение (перикардэктомия, резекция перикарда)
Слайд 46Показания к назначению глюкокортикоидов:
перикардит при острой ревматической лихорадке как проявление
панкардита
перикардиты при системных заболеваниях соединительной ткани
аутоиммунный перикардит при инфаркте
миокарда (как проявление постинфарктного синдрома Дресслера)
рецидивирующий туберкулезный экссудативный перикардит стойкого характера при отсутствии эффекта от противотуберкулезной терапии
тяжело протекающий экссудативный перикардит неустановленной этиологии (глюкокортикоиды вводят в полость перикарда)
Слайд 47Показанием к хирургическому лечению является появление
клинических симптомов сдавления сердца
:
снижение толерантности к физической нагрузке
одышка
декомпенсация по большому кругу кровообращения
высокое
центральное венозное давление
Слайд 48
Патология крупных сосудов
Аневризмы восходящей аорты
Аневризмы дуги аорты
Аневризмы нисходящей и торакоабдоминальной
аорты
Расслаивающие аневризмы аорты
Травматический разрыв аорты
Тромбоэмболия легочной
артерии
Слайд 49Аневризмы аорты
Galen первым во II столетии нашей эры описал артериальные
аневризмы на основании наблюдений ложных аневризм у гладиаторов, раненных во
время сражения
Antyllus в течение того же периода времени определил различия между травматическими и дегенеративными аневризмами и первым произвел попытку хирургического лечения аневризм с помощью лигатур
В 1888 г. Rudolph Matas внедрил эндоаневризмографию
Слайд 50Патофизиология
Основой эластичности и прочности аорты является ее средний слой (media),
состоящий из эластина, коллагена, клеток гладкой мускулатуры.
Media имеет наибольшую
толщину в восходящем отделе, постепенно истончаясь в области нисходящей грудной аорты. В брюшной аорте толщина средней оболочки аорты уменьшается наполовину.
В media типичной аортальной аневризмы отмечена фрагментация упругих и потеря гладкомышечных волокон. В результате развивается кистозный медианекроз с накоплением базофильного аморфного материала.
Слайд 51ЭТИОЛОГИЯ АНЕВРИЗМ
Идиопатическая кистозная дегенерация медии
Семейные аневризмы
Генетические расстройства
75-85 % пациентов с
синдромом Марфана в дополнение к
аневризматическому расширению восходящей аорты имеют
расширение
синусов Вальсальвы и аортального кольца, что приводит к аортальной
недостаточности.
Синдром Ehlers-Danlos - наследственная аномалия соединительной
ткани с множественными подтипами.
Атеросклероз
Чаще является причиной аневризм нисходящей грудной или брюшной
аорты, чем восходящего отдела
Инфекция (Staphylococcus aureus, Staphylococcus epidermidis, Salmonella и Streptococcus)
Микотинеские аневризмы
Системные васкулиты
Артериит Такаясу вовлекает дугу аорты и ее главные ветви, но может
локализоваться и в других участках аорты
Слайд 52Клиническая картина
Течение заболевания у большинства пациентов бессимптомно (аневризма диагностируется, будучи
случайно выявленной на рентгенограмме грудной клетки или при другом исследовании)
25—75
% пациентов жалуются на боль в груди (может быть острой и стать признаком надвигающегося разрыва, или хронической - вследствие постоянного давления на органы грудной клетки)
Иногда имеются признаки сдавления верхней полой вены или трахеи
Хрипота как следствие сдавления левого возвратного гортанного нерва предполагает формирование аневризмы дуги аорты
Реже аневризмы восходящей аорты могут прорваться в правое предсердие или верхнюю полую вену, приводя к отеку легких
Слайд 53Диагностика аортальных аневризм
Электрокардиограмма. У больных с выраженной аортальной недостаточностью отмечается
гипертрофия ЛЖ, а при сопутствующей коронарной патологии — ишемия миокарда.
Рентгенография.
Многие бессимптомно протекающие аневризмы были обнаружены во время рентгенографии грудной клетки. Увеличенная восходящая аорта формирует правый выпуклый контур переднего средостения. В боковой проекции выявляется уменьшение ретростернального пространства. Аневризмы, ограниченные аортальным корнем, могут быть затенены сердечным силуэтом и, возможно, не видны на рентгенограмме грудной клетки.
Эхокардиография. Позволяет выявить не только расширение восходящего отдела аорты, но и регургитацию на аортальном клапане, а также дилатацию и гипертрофию ЛЖ. Транспищеводная ЭхоКГ позволяет диагностировать расслоение и внутренние гематомы стенки аорты.
Аортография. Обеспечивает определение точных характеристик внутреннего просвета аорты. У пациентов старше 40 лет или с наличием коронарного анамнеза катетеризация позволяет дополнительно оценить состояние коронарных артерий.
ЯМР-томография. Нет необходимости подвергать больного катетеризации, лучевой и контрастной нагрузке. Кроме того, с помощью ЯМР можно оценить функцию миокарда, аортального клапана и коронарных артерий.

Слайд 54Показания к операции
Экстренная операция показана во всех случаях расслоения или
разрыва, так как пациенты погибают от коронарных, мозговых осложнений или
от тампонады перикарда
Симптоматический аортальный порок (стеноз или недостаточность).
При операциях на аортальном клапане с диаметром аорты 4—5 см рекомендуется одновременно выполнять протезирование восходящей аорты.