Слайд 1
Презентация по онкологии
на тему: «Лимфогранулематоз»
2012г.
Слайд 2Лимфогранулематоз
(болезнь Ходжкина )
Слайд 3Немного истории…
Английский врач Thomas Hodgkin в 1832 г. на заседании
Медицинского и Хирургического общества Лондона представил обзор литературы и сообщил
о 7 случаях странного заболевания лимфатической системы, которую он предложил выделить в особую нозологическую форму. При дальнейшем тщательном изучении морфологических препаратов оказалось возможным только 3 случая отнести к данному заболеванию. Однако это дало сильный толчок исследованиям клиники и морфологии изменений лимфатической системы и положило начало учению о лимфомах, которые вместе с лейкозами составляют сейчас группу опухолей кроветворной и лимфоидной ткани.
Именем Ходжкина в 1856 г. По предложению S.Wilks была названа одна из самых распространенных опухолей лимфатической системы. Лишь в 1904 г. на VII съезде немецких патологов болезнь Ходжкина получила еще и название лимфогранулематоз. До сих пор в англоязычных странах это заболевание называют болезнью Ходжкина, в странах Восточной Европы - лимфогранулематозом.
Название «лимфогранулематоз», предложенное в то время, когда взгляды на этиологию заболевания еще не установились, не отражает сейчас природы процесса и может быть подвергнуто обоснованной критике. K. Sternberg (1898), предложивший это название, хотел придать ему сходство со словом «туберкулез», так как рассматривал болезнь Ходжкина как туберкулез лимфатического и гемопоэтического аппаратов, своеобразно протекающий с симптомами «псевдолейкемии».
Поскольку в настоящее время доказана лимфоидная природа клеток Березовского-Штернберга, используется термин лимфома Ходжкина, который предпочтительнее, чем термин «лимфогранулематоз», поскольку в литературе и классификациях закрепилось практически значимое подразделение лимфом на ходжкинские и неходжкинские.

Слайд 4 Лимфогранулематоз или болезнь Ходжкина – это
Лимфопролиферативное
заболевание
Относящиеся к группе злокачественных лимфом.
Характеризующееся специфической морфологической картиной
с образованием клеток Березовского-Штернберга-Рида.
Иными словами ЛГМ –
Злокачественная опухоль одного из звеньев иммунной системы .
С не выясненным до конца происхождением опухолевых клеток и вероятным макрофагальным происхождением опухолевых клеток.
Слайд 5Эпидемиология ЛГМ
В России заболеваемость составляет от 1,7 до 2,5 случаев
на 100000 населения.
Преобладают среди заболевших мужчины.
Среди первичных больных
лимфогранулематозом дети составляют в среднем 15%.
У детей и подростков наблюдается двугорбая кривая заболеваемости: первый пик в 4—6 лет второй в 12—14 лет
В целом для населения характерны два типа пика заболеваемости: между 15 и 35 годами и старше 50 лет.
Слайд 6 Теории возникновения лимфогранулематоза:
Вирусная - лимфогранулематоз ассоциирован
с вирусом Эпштейна-Барра. По крайней мере, в 20% клеток Березовского-
Рида-Штейнберга находят генетический материал этого вируса, обладающего иммунодепрессивными свойствами.
Генетическая - Существует семейная форма лимфогранулематоза, что может свидетельствовать о генетической предрасположенности. Вероятность возникновения заболевания возрастает при иммунодефицитах (приобретенных и врождённых), аутоиммунных заболеваниях.
Иммунологическая - В основе лежит предложение о возможности переноса малых лимфоцитов матери в тело плода и развитие в организме реакции по типу “Трансплантат против хозяина”.
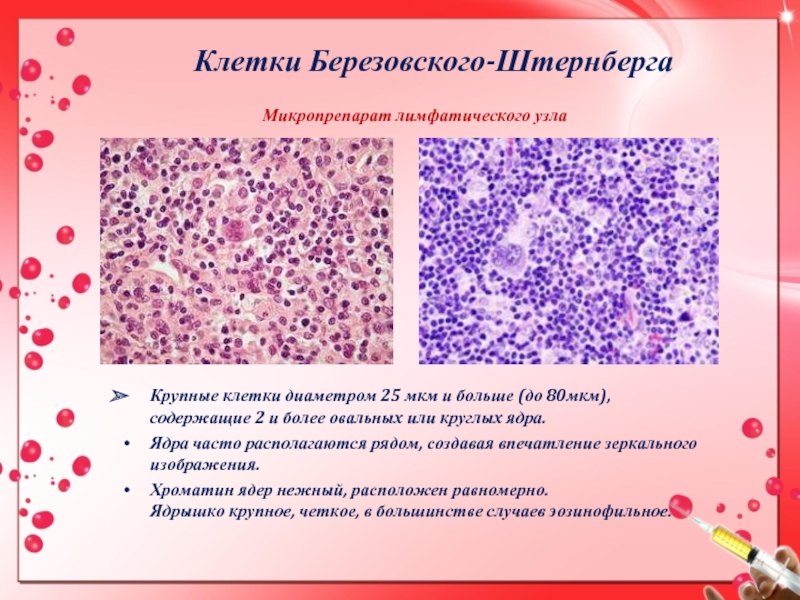
Слайд 7Клетки Березовского-Штернберга
Крупные клетки диаметром 25 мкм и больше (до 80мкм),
содержащие 2 и более овальных или круглых ядра.
Ядра часто располагаются рядом, создавая впечатление зеркального изображения.
Хроматин ядер нежный, расположен равномерно. Ядрышко крупное, четкое, в большинстве случаев эозинофильное.
Микропрепарат лимфатического узла
Слайд 8Распространение ЛГМ в организме.
Лимфогенный путь распространения (теория смежного распространения).
Гематогенный путь распространения. Метастазирование в этом случае происходит в органы
с развитой капиллярной сетью: кости, печень, легкие.
Альтернативой этим теориям распространения может служить теория D. W. Smithers, (1973 год). Автор полагает, что клетки Березовского-Штернберга могут двигаться как внутри, так и вне сосудов, давая начало новым дочерним узлам в местах "восприимчивых" к клеткам.
Слайд 9 Формы ЛГМ по локализации поражения:
изолированная, или
локальная с поражением одной группы лимфатических узлов;
генерализованная, при которой
разрастание опухолевой ткани обнаруживают не только в лимфатических узлах, но и в селезенке, печени, легких, желудке, коже.
А так же выделяют следующие локализации ЛГМ:
периферическая форма (поражение поверхностных лимфатических узлов)
медиастинальная
абдоминальная
легочно-плевральная
желудочно-кишечная
костная
кожная
нервная
Слайд 10Формы ЛГМ по скорости течения процесса:
Острая - болезнь проходит от
начальной стадии до конечной за несколько месяцев.
Хроническая – заболевание растягивается
на много лет с циклическими обострениями и ремиссиями.
Слайд 11 Клиника лимфогранулематоза складывается из трех основных компонентов:
Симптомокомплекс
интоксикации.
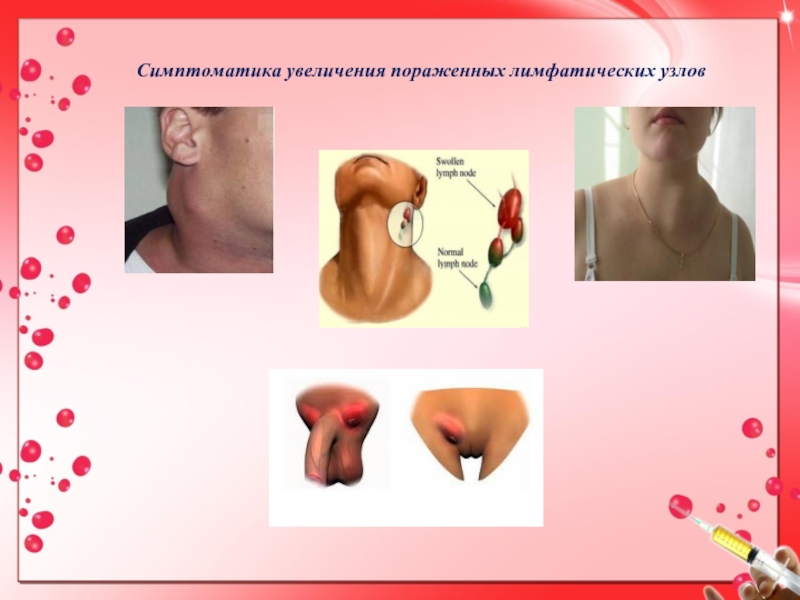
Симптоматика увеличения пораженных лимфатических узлов.
Клиника распространения и прогрессирования
процесса, поражений экстралимфатических органов.
Слайд 12 Симптомокомплекс интоксикации:
Повышенная утомляемость.
Нарастающая слабость.
Снижение работоспособности.
Серо-землистый
цвет кожи.
Зуд кожи.
Выпадение волос.
Проливной ночной пот, повышенная потливость.
Периодическая лихорадка.
Прогрессирующая потеря
веса.
Неспецифические изменения со стороны крови (лейкоцитоз или лейкопения, моноцитоз, анемия, повышение СОЭ и др.).
Слайд 13Симптоматика увеличения пораженных лимфатических узлов
Слайд 14Клиника поражений экстралимфатических органов.
Поражается селезенка, что проявляется симптомокомплексом спленомегалии и
подтверждается при УЗИ селезенки и /или сканировании.
Лимфогранулематоз внутренних органов
встречается реже, обычно в сочетании с поражением лимфоузлов и только в единичном случаях бывает первичным. Клинически проявляется симптомами, свидетельствующими о наличии нарушения функции органа.
Метастазы в кости характеризуются болевыми ощущениями различной интенсивности, а при поверхностном расположении очаговой припухлостью.
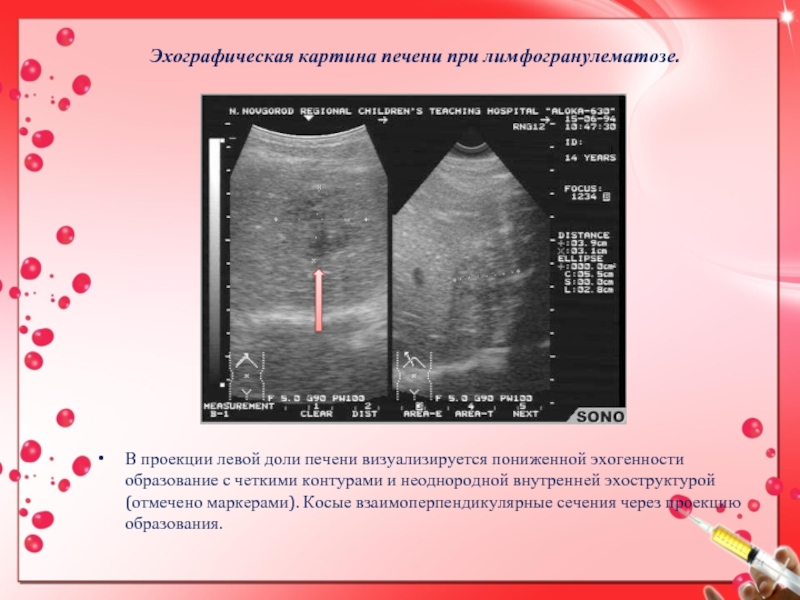
Слайд 15Эхографическая картина печени при лимфогранулематозе.
В проекции левой доли печени визуализируется
пониженной эхогенности образование с четкими контурами и неоднородной внутренней эхоструктурой
(отмечено маркерами). Косые взаимоперпендикулярные сечения через проекцию образования.
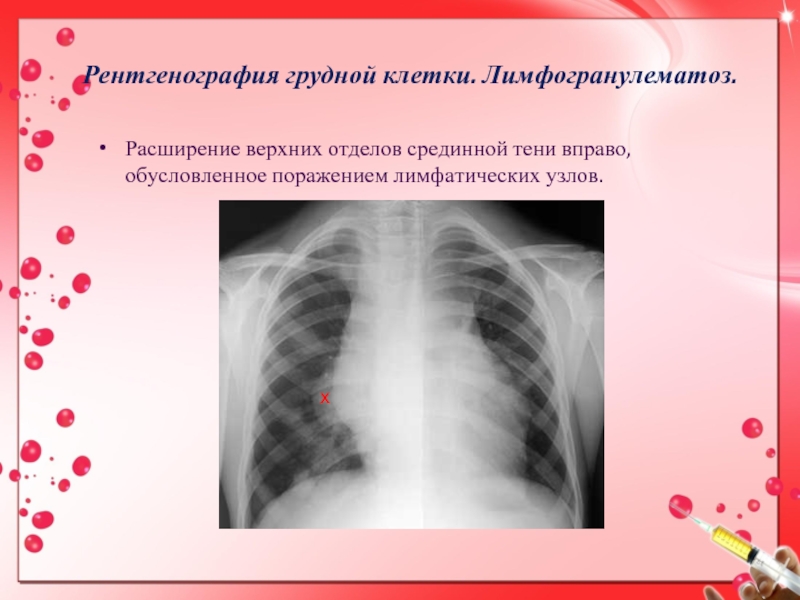
Слайд 16Рентгенография грудной клетки. Лимфогранулематоз.
Расширение верхних отделов срединной тени вправо, обусловленное
поражением лимфатических узлов.
х
Слайд 17Диагностика ЛГМ
Анамнез заболевания
Осмотр больного с регистрацией всех
зон поражения и размеров опухолевых образований
Общий анализ крови
с подсчетом тромбоцитов
Общий анализ мочи
Биохимические исследования - общий белок крови, фракции белка, трансаминаз, билирубин, креатинин, мочевина, фосфотазы, фибриноген, сахар
Рентгенография органов грудной клетки с томографией средостения и определением соотношения наибольшего диаметра медиастинальных масс к размеру грудной клетки (менее 0,33)
Ультразвуковое исследование печени, селезенки, забрюшинных, мезентериальных лимфатических узлов и/или компьютерная томография
Трепанбиопсия или стернальная пункция с подсчетом миелограммы
Осмотр ЛОР-органов
Исследование органов ЖКТ, рентгенография, фиброгастроскопия.
Слайд 18 Дополнительные методы исследования для больных с подозрением на ЛГМ:
Исследование
костей (рентгенография, сцинтиграфия ТС).
Исследование почек .
Сцинтиграфия печени, селезенки и
забрюшинных лимфоузлов .
Ирригорафия.
Прямая нижняя лимфография .
Эксплоративная лапаротомия или торакотомия с биопсией лимфоузлов .
Слайд 19 Неблагоприятные факторы риска течения ЛГМ :
Повышение СОЭ выше
50 мм\час
Возраст старше 40 лет
Наличие массивных (диаметром более
5 см) конгломератов лимфатических узлов, или расширение тени средостения на рентгенограммах более чем на 1/3 диаметра грудной клетки в самом широком ее месте
Поражение более 3 зон лимфатических узлов
Смешанноклеточный или ретикулярный (лимфоидное истощение) варианты лимфогранулематоза.
Слайд 20Основные методы лечения лимфогранулематоза
лучевая терапия химиотерапия
лучевая терапия + химиотерапия
Лучевая
терапия в чистом виде используется при лечении локальных поражений I-IIА стадий с благоприятным прогнозом.
Применяется лучевая терапия на очаги в суммарной дозе 40 грей и облучения смежных зон в дозе до 36 грей.
При проведении химиотерапии необходимо циклы проводить до достижения полной ремиссии (исчезновения лимфоузлов), а затем еще минимум 2 курса химиотерапии в качестве консолидирующей терапии.
Слайд 21 Химиотерапия. Схемы I ряда (линии) для лечения
ЛГМ:
МОРР - эмбихин (мустарген) + онковин (винкристин) + прокарбозин (натулан)
+ преднизолон
МVРР - аналогична МОРР, но вместо онковина используется винбластин
СОРР - аналогична МОРР, но вместо мустаргена используется циклофосфан
СУРР - аналогично МVРР с заменой мустаргена на циклофосфан
АВVD - адриамицин (доксорубомицин) + блеомицин + винбластин, ДТНК (дакарбазин)
ДВСV - даунорубицин (рубомицин) + блеомицин + винкристин + цитостазан
Слайд 22Реабилитация больных с ЛГМ осуществляется в 4 этапа:
1
этап - активное лучевое и комбинированное лечение
2 этап -
противоопухолевое лечение и лечение осложнений
3 этап - социальная, бытовая и профессиональная реадаптация после достижения полной ремиссии
4 этап - полное восстановление социального и профессионального статуса
Слайд 23Прогноз
Зависит от особенностей течения лимфогранулематоза, возраста больного, клинической стадии болезни,
гистологического типа и др. При остром и подостром течении болезни
прогноз неблагоприятный: больные погибают обычно в сроки от 1—3 мес. до 1 года. При хроническом лимфогранулематозе прогноз относительно благоприятный. Заболевание может протекать длительно (до 15 лет при непрерывно рецидивирующем течении, в других случаях и дольше).
Слайд 24Профилактика лимфогранулематоза
Состоит в уменьшении воздействия мутагенов на организм (химические вещества,
радиация, УФ-лучи). Большое значение имеют санация инфекционных очагов, закаливание. Электролечение
и некоторые другие методы физиотерапии у пожилых лиц следует по возможности ограничить.
Большое значение имеют периодические медицинские осмотры работающих, в частности флюорография помогает выявить ранние, доклинические стадии лимфогранулематоза с поражением узлов средостения.