Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
-патология почек-2.ppt
Содержание
- 1. -патология почек-2.ppt
- 2. Нефропатии – различные поражения почек воспалительного, дистрофического
- 3. Слайд 3
- 4. Слайд 4
- 5. Слайд 5
- 6. Слайд 6
- 7. Слайд 7
- 8. Слайд 8
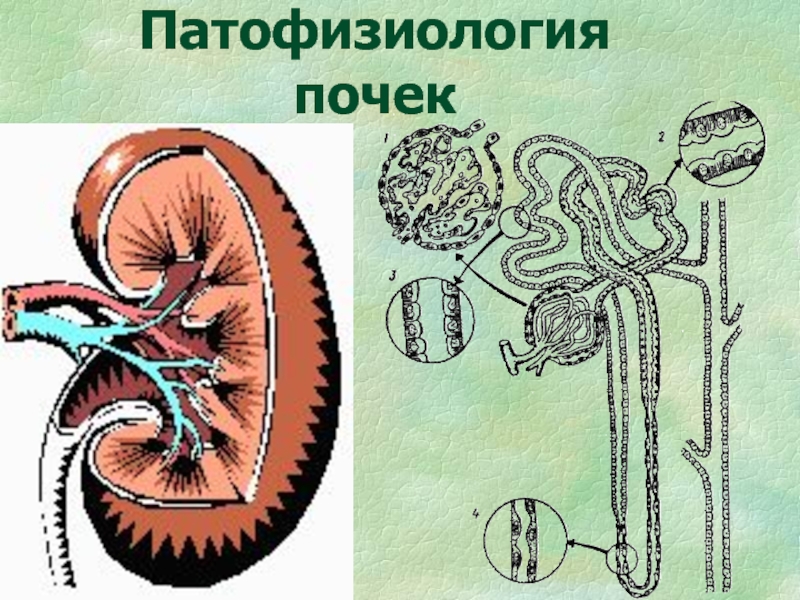
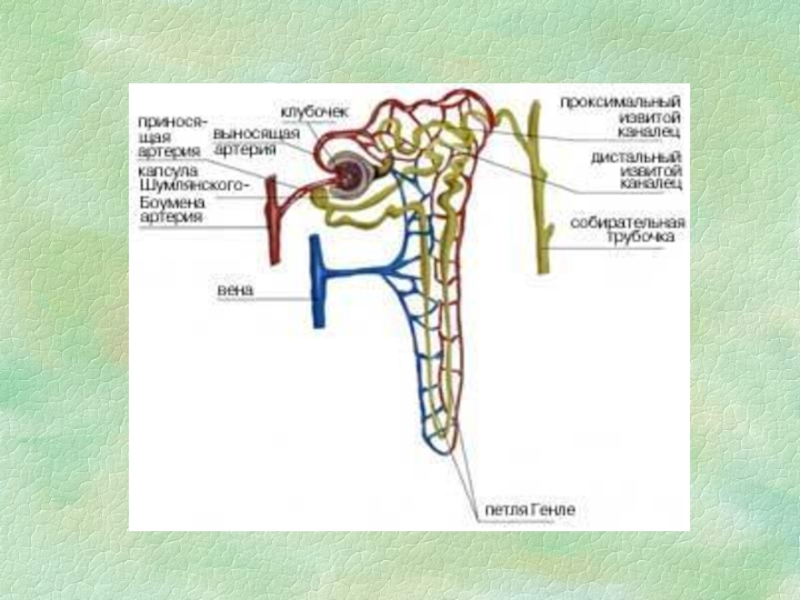
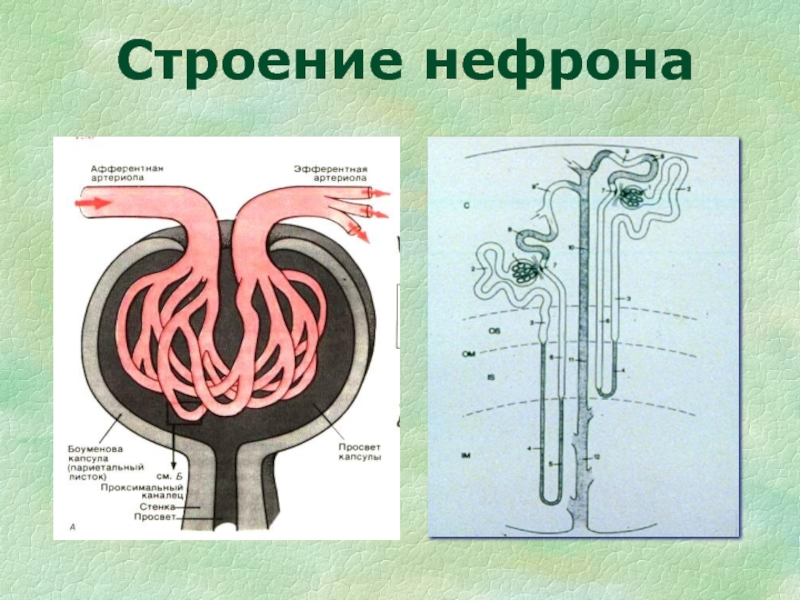
- 9. Строение нефрона
- 10. Слайд 10
- 11. Процессы, постоянно осуществляющиеся в почках:Фильтрация плазмы крови
- 12. Фильтрация (2 млн. нефронов,110-125 мл/мин (≈180 л/сутки)Зависит
- 13. Эффективное фильтрационное давлениеЭФД = Ргид – (Ронк
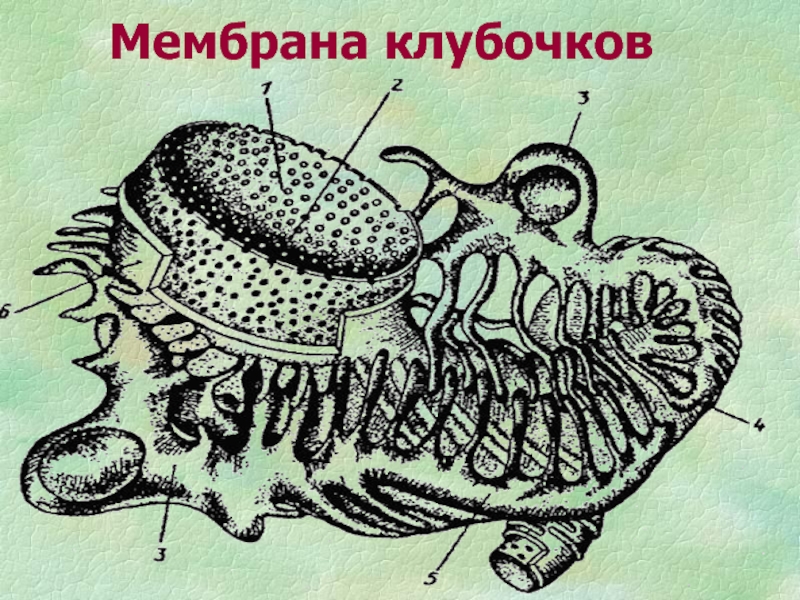
- 14. Мембрана клубочков
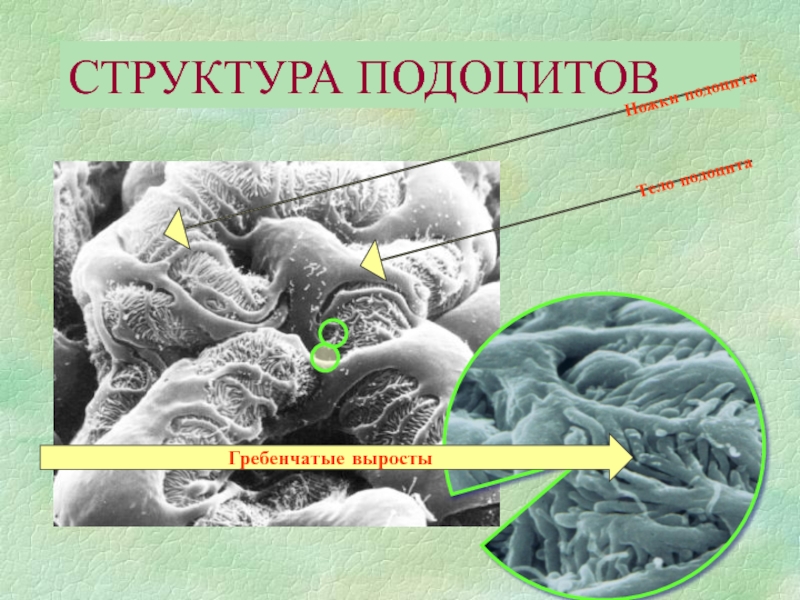
- 15. СТРУКТУРА ПОДОЦИТОВГребенчатые выросты
- 16. Гломерулярный фильтр эндотелиальные клетки (поры 50-70 нм)
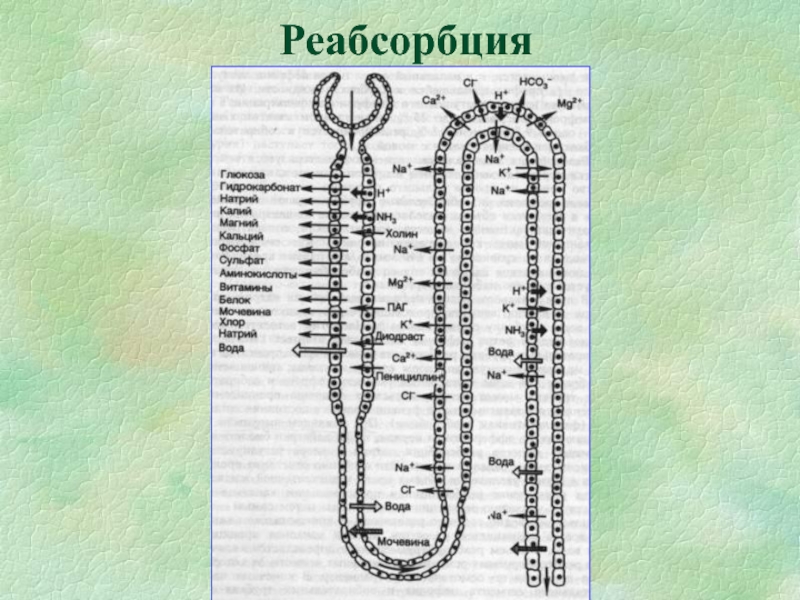
- 17. Реабсорбция
- 18. Облигатная реабсорбция Нарушения:Изменения эпителия канальцев I порядка
- 19. Слайд 19
- 20. Факультативная реабсорбцияНарушения при изменении гормонального статуса (вазопрессин, альдостерон)
- 21. Слайд 21
- 22. Почечные синдромыИзменения количества мочи (полиурия >2 л, олигурия – 200-500 мл, анурия -
- 23. Виды протеинурии (белка >60-80 мг\сут)Клубочковая (гломерулонефрит)Канальцевая
- 24. Почечные синдромыГематурия (почечная и внепочечная) – появление
- 25. Внепочечные синдромыОтеки (почечного и внепочечного происхождения)Артериальная гипертензияАнемия
- 26. Слайд 26
- 27. Слайд 27
- 28. Слайд 28
- 29. Основные этиологические факторы гломерулонефритаТоксическиеОрганические растворителиАлкоголь, наркотикиРтутьЛекарства (золото, Д-пеницилламин)
- 30. Слайд 30
- 31. ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Острое диффузное иммуновоспалительное
- 32. Этиологические факторы о. гломерулонефрита Гемолитический стрептококк
- 33. ЭТИОЛОГИЯ ГЛОМЕРУЛОНЕФРИТОВ
- 34. Встречается редко (всего 2-3% всех гломерулонефритов)• ОГН
- 35. Хронический гломерулонефритЗаболевание составляет 98 % всех гломерулонефритовЧасто
- 36. Основные механизмы развития гломерулонефритовИммунокомплексныйАнтимембранозныйА) синдром АльпортаБ) синдром Гудпастчера
- 37. Слайд 37
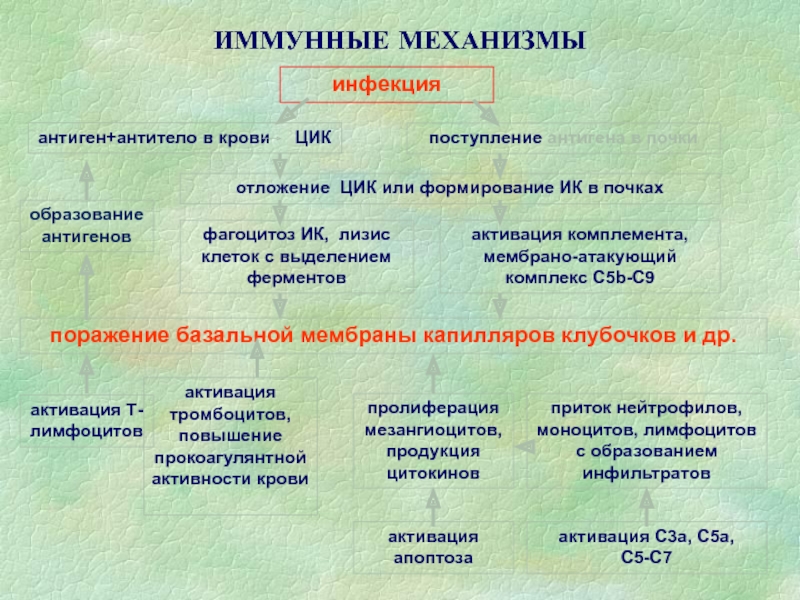
- 38. ИММУННЫЕ МЕХАНИЗМЫинфекция
- 39. Схема гломерулярного фильтра
- 40. Клинические проявления нефритического типа ГНОлигурия (нарушение почечной
- 41. Слайд 41
- 42. Слайд 42
- 43. ОТЕЧНЫЙ СИНДРОМ(задержка жидкости в организме вследствие повышения
- 44. Цвет мочи
- 45. Эритроциты, прошедшие через гломерулярный фильтр
- 46. ОСЛОЖНЕНИЯ ОСТРОГО ГЛОМЕРУЛОНЕФРИТА 1. Острая сердечная недостаточность
- 47. Слайд 47
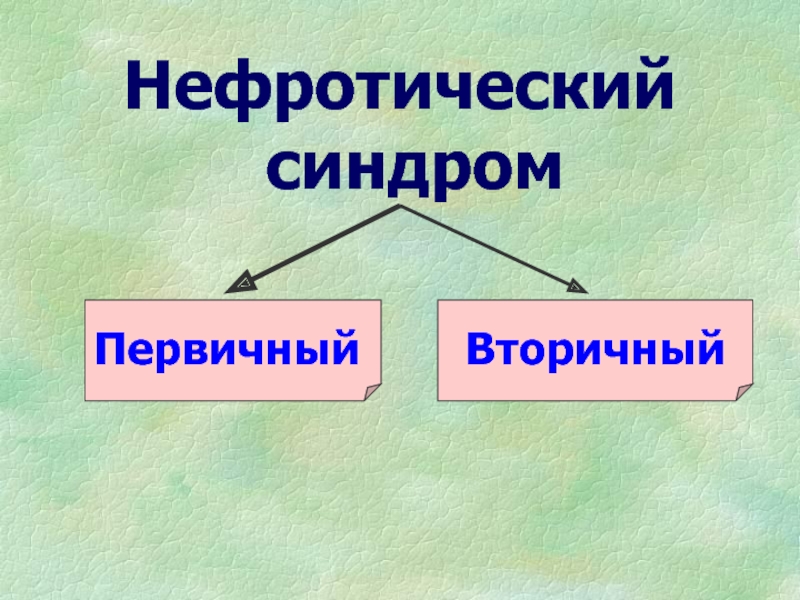
- 48. Нефротический синдромВторичныйПервичный
- 49. Слайд 49
- 50. Этиология вторичного нефротического синдромаОбщие и системные заболевания:
- 51. Слайд 51
- 52. Слайд 52
- 53. Нефротический синдром (НС)В основе НС – повышенная
- 54. Слайд 54
- 55. Слайд 55
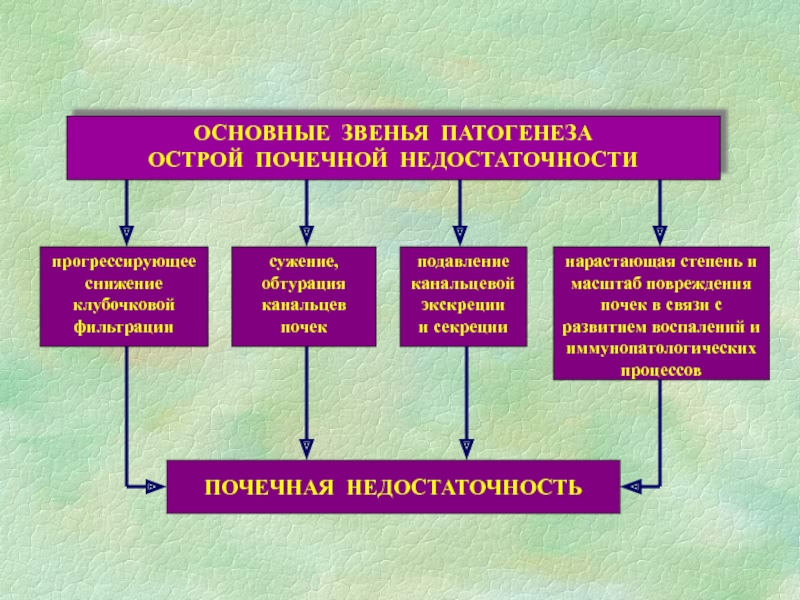
- 56. Острая почечная недостаточность – это внезапно развившаяся обратимая дисфункция почек
- 57. Острая почечная недостаточность Преренальная (гемодина-мическая) –
- 58. Слайд 58
- 59. Нарушение системной гемодинамики и резкое обеднение сосудистого
- 60. Чаще всего причиной преренальной ОПН является тяжелая
- 61. Морфологическим субстратомОПН является острый тубулонекроз !!!Клубочковые повреждения, какправило, незначительны !
- 62. Главные преренальные причины ОПНГиповолемия (массивная кровопотеря,
- 63. При усугублении почечной ишемии и системной артериальной
- 64. Главные ренальные причины ОПНПоражение клубочков (воспаление –
- 65. Главные постренальные причины ОПНВнутренние (почечный камень, кровяной
- 66. Для развития постренальной ОПН при хронических заболеваниях
- 67. Стадии ОПН1. Начальная (от неск. часов до
- 68. Олигоанурическая стадияНегазовый почечный ацидозОдышка, обусловленная интерстициальным или
- 69. Слайд 69
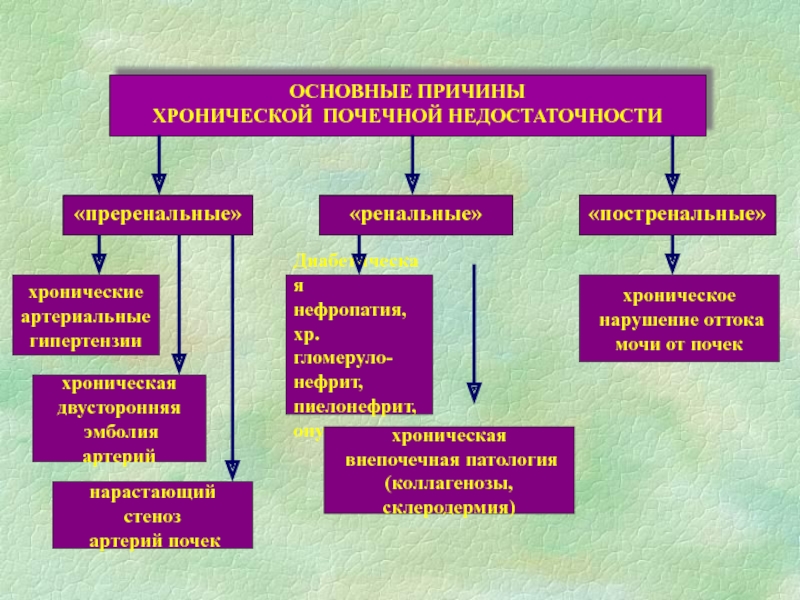
- 70. Хроническая почечная недостаточность – необратимый процесс, характеризующийся прогрессирующей гибелью нефронов и постепенным снижением функций почек.
- 71. Слайд 71
- 72. Основные причины ХПНДиабетическая нефропатияГипертоническая болезньХронический гломерулонефрит, пиелонефрит
- 73. Причины гибели нефроновНефросклеротические изменения (замещение соединительной тканью)Атрофические
- 74. Основные механизмы прогрессирования ХПНПрогрессирующая гибель и уменьшение
- 75. Стадии ХПН1. Ст. относительной компенсации
- 76. Признаки декомпенсацииСтойкая гиперазотемия (увеличение в 10-15 раз)Выраженная
- 77. Слайд 77
- 78. Слайд 78
- 79. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2
Нефропатии – различные поражения почек воспалительного, дистрофического и опухолевого характера.
Встречаются
у 2% населения мира и составляют 6% среди всех заболеваний.
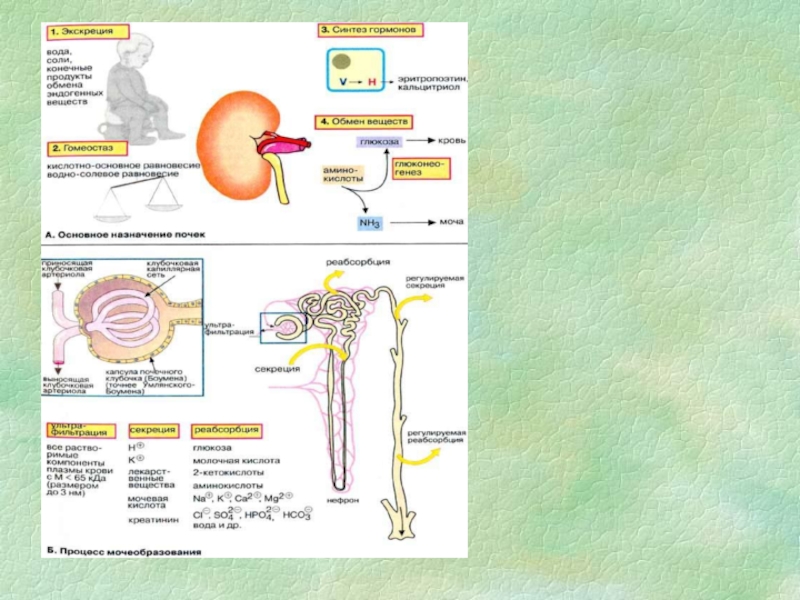
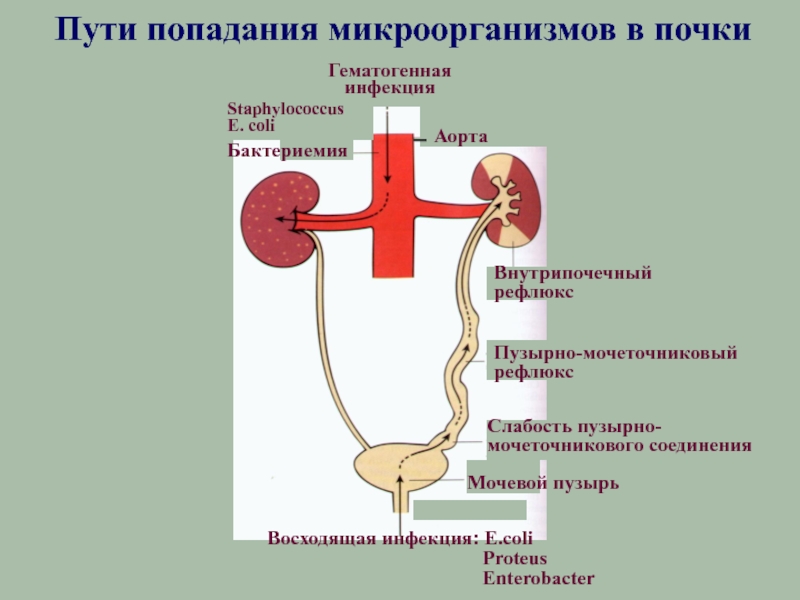
Слайд 11Процессы, постоянно осуществляющиеся в почках:
Фильтрация плазмы крови в клубочках нефронов
Реабсорбция
(активный и пассивный транспорт воды, ионов, различных веществ из первичной
мочи в кровьСекреция (транспорт ионов и веществ из клеток эпителия и клеточно-тканевых структур в просвет канальцев)
Слайд 12Фильтрация
(2 млн. нефронов,110-125 мл/мин (≈180 л/сутки)
Зависит от 4 факторов:
Эффективного фильтрационного
давления;
Состояния фильтрующей мембраны;
Площади фильтрующей поверхности;
Механизма канальцево-клубочковой обратной связи.
Слайд 13Эффективное фильтрационное давление
ЭФД = Ргид – (Ронк + Р в\к)
≈ 18 мм.рт.ст.
Ргидр – стабильно при изменении системного
АД от 180 до 80 мм. рт. ст. !!! Изменяется ЭФД:
Спазм приносящих почечных артериол (большие кол-ва ренина, ангиотензина II, вазопрессина, при боли и др.)
Спазм только выносящих артериол (небольшие кол-ва ренина, ангиотензина II, вазопрессина)
Изменения онкотического давления (дегидратация, переливание больших доз белковых кровозаменителей, недостаточное белковое питание, потеря белков, нарушение синтеза белков и др.)
Изменения внутрикупсулярного давления (изменения ультрафильтрата, нарушение оттока
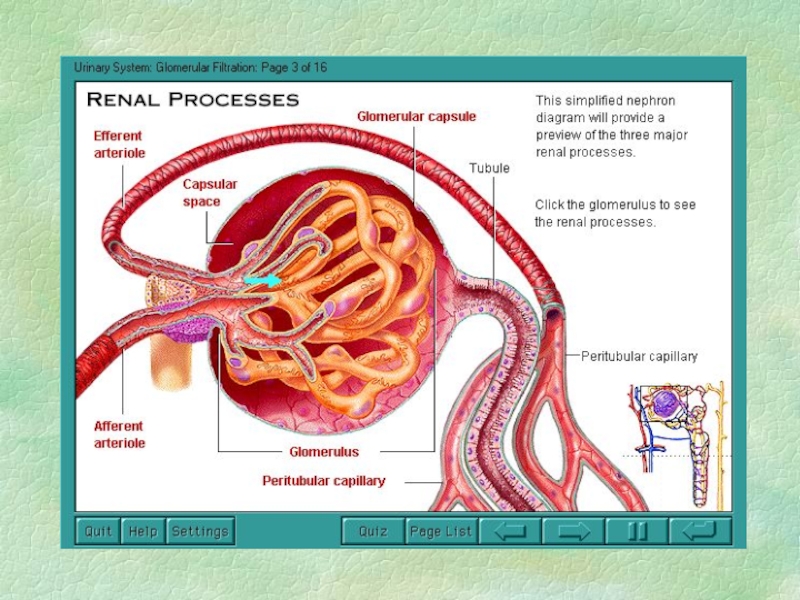
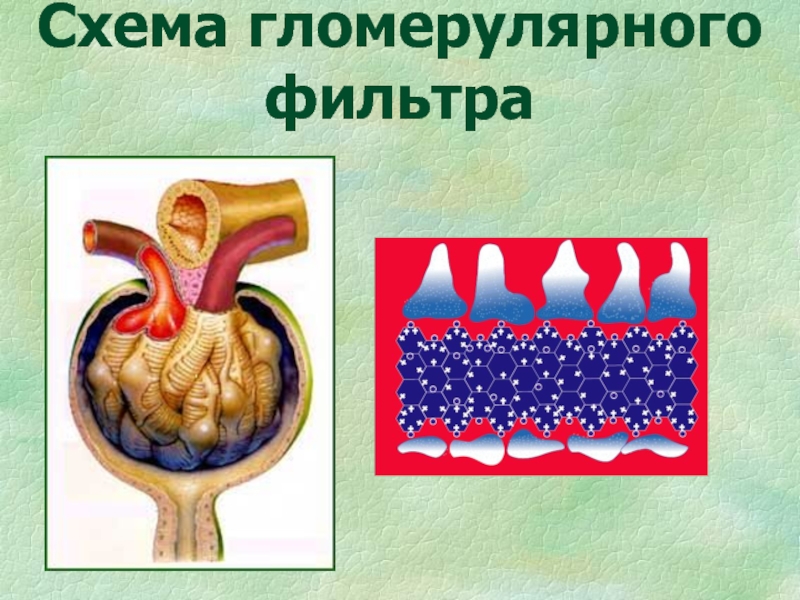
Слайд 16Гломерулярный фильтр
эндотелиальные клетки (поры 50-70 нм)
базальная мембрана (поры до 50
нм)
эпителиальные клетки (щели до 4 нм)
сиалогликопротеиновый слой (полианионы) – электрический
барьерДиффузное поражение фильтра
Утолщение и уплотнение мембраны, снижение проницаемости (хронический гломерулонефрит, амилоидоз, сахарный диабет)
Повышение проницаемости при воспалении, аллергии и др.
Значительное уменьшение площади фильтрующей мембраны (хронические почечные поражения, удаление почки и др.)
Слайд 18Облигатная реабсорбция
Нарушения:
Изменения эпителия канальцев I порядка воспалительной и дистрофической природы
(ртуть, фосфор, уран и др. нефротоксические яды, гипоксия, лекарства, напр.
тетрациклин)Энзимопатии врожденные и приобретенные
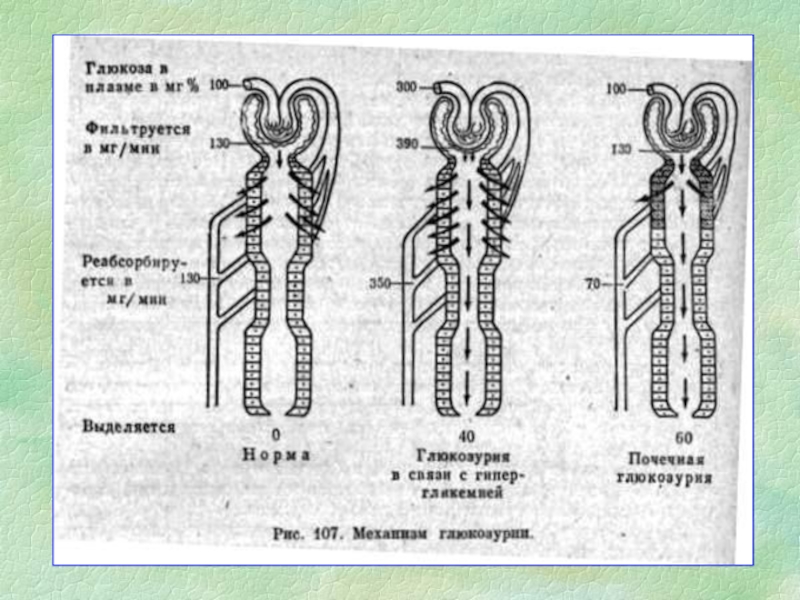
Чрезвычайная нагрузка на эпителий (почечная глюкозурия, гипераминоацидурия и др.)
Недостаток макроэргов
Слайд 20Факультативная реабсорбция
Нарушения при изменении гормонального статуса
(вазопрессин, альдостерон)
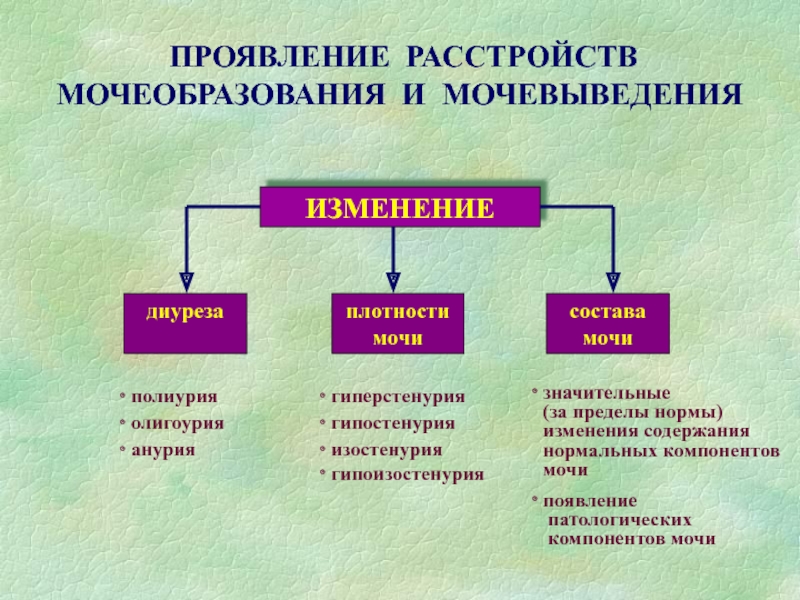
Слайд 22Почечные синдромы
Изменения количества мочи
(полиурия >2 л, олигурия
– 200-500 мл, анурия -
- поллакиурия (частое мочеиспускание)- оллакизурия (редкое мочеиспускание)
- никтурия (учащается ночное)
Изменения качественного состава мочи (протеинурия, глюкозурия, аминоацидурия и др.)
Изостенурия (1010), гипостенурия (<1010), гиперстенурия (>1030)
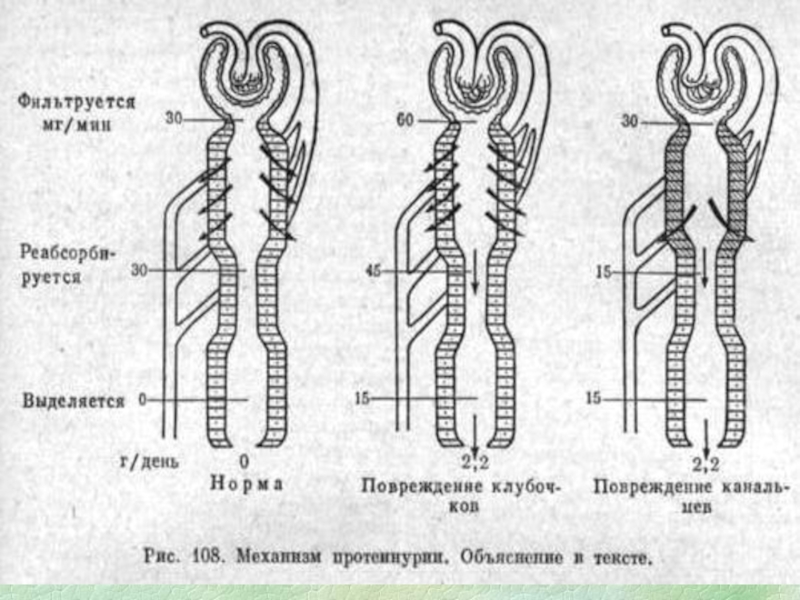
Слайд 23Виды протеинурии
(белка >60-80 мг\сут)
Клубочковая (гломерулонефрит)
Канальцевая (тубулопатии, острый канальцевый некроз,
пиелонефрит)
Протеинурия «переполнения» (парапротеинемии, миеломная болезнь, повторные переливания крови или белковосодержащих
жидкостей)Протеинурия, обусловленная наруше-нием внутрипочечной гемодинамики
(лихорадочная, при сердечной патологии и др.)
Функциональная протеинурия (ортостатическая, нагрузочная, лихорадочная, маршевая)
Внепочечная протеинурия (цистит, уретрит, мочекаменная болезнь, простати)
Слайд 24Почечные синдромы
Гематурия (почечная и внепочечная) – появление свежих или измененных
эритроцитов.
Лейкоцитурия
Гемоглобинурия
Цилиндрурия (белковые слепки канальцев почек) :
- гиалиновые (свернувшиеся в трубочку белки) – свидетельствуют о повышении проницаемости клубочков и канальцев- зернистые (гиалиновые + распавшиеся эпителиаьные клетки канальцев)
- эпителиальные
- жировые
- восковидные ( при дистрофических процессах в канальцах)
Бактериурия (>10 млн в 1 мл)
Слайд 25Внепочечные синдромы
Отеки (почечного и внепочечного происхождения)
Артериальная гипертензия
Анемия (в результате ↓
образования в почках эритропоэтинов, ↑ токсических азотсодержащих продуктов)
Нарушение гемокоагуляции ?
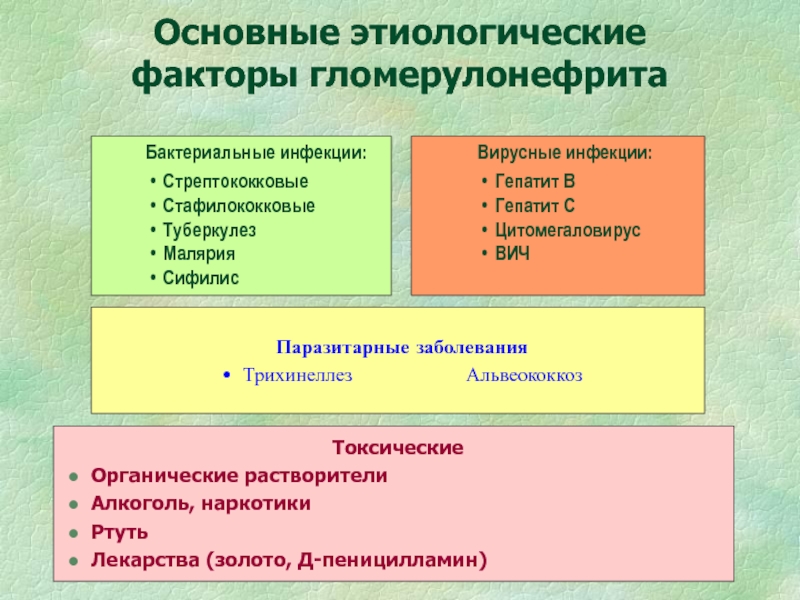
формируется геморрагический синдромСлайд 29Основные этиологические факторы гломерулонефрита
Токсические
Органические растворители
Алкоголь, наркотики
Ртуть
Лекарства (золото, Д-пеницилламин)
Слайд 31
ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ
Острое диффузное иммуновоспалительное
заболевание почек,
в основе патогенеза которого лежит
иммунокомплексный механизм
с обязательным поражением клубочков,в меньшей мере – с поражением канальцев и
интерстициальной ткани,
имеющее в исходе выздоровление или переход в
хронический гломерулонефрит
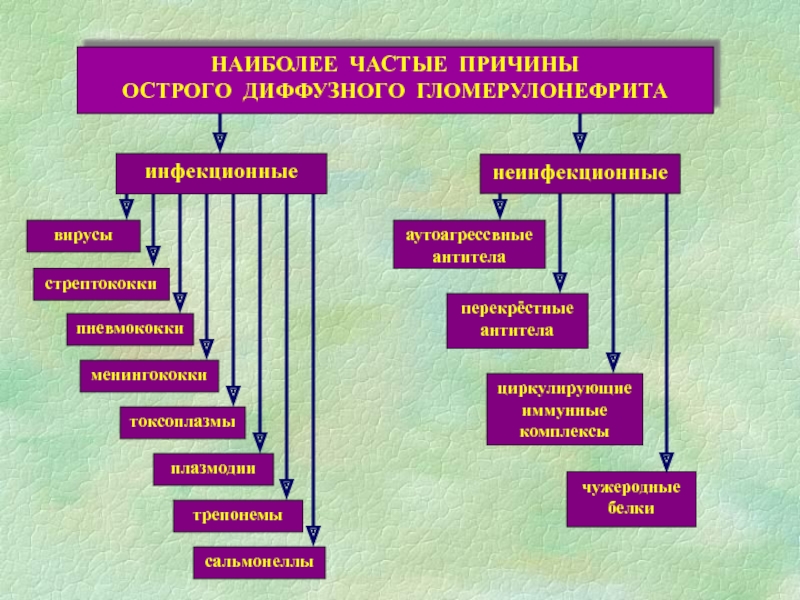
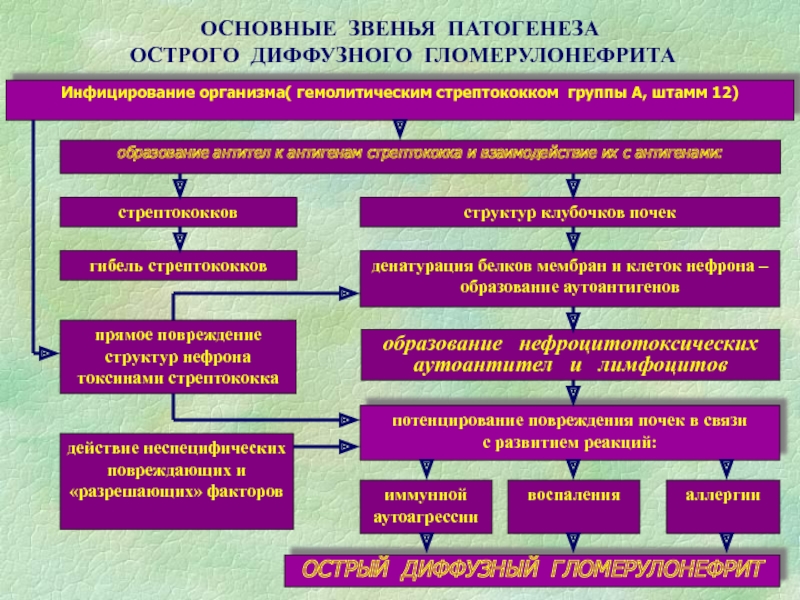
Слайд 32Этиологические факторы о. гломерулонефрита
Гемолитический стрептококк группы 12-й- А
штамм.
Стафилококк, пневмококк
Возбудители дифтерии,
сыпного и брюшного тифа, бруцеллеза, малярии, инфекционного мононуклеоза,
гепатита В, энтеровирусов.
Возможно развитие гломерулонефрита после введения
вакцин и сывороток.
Развитию болезни способствуют переохлаждение,
высокая влажность, операции, травмы, физические нагрузки, алкоголь.
Слайд 33ЭТИОЛОГИЯ ГЛОМЕРУЛОНЕФРИТОВ
на
данном этапе нефрологии можно говорить с уверенностью о конкретном этиологическом факторе лишь в 10% случаевострая бактериальная инфекция: β-гемолитический стрептококк группы А («нефритогенный») стафилококк, пневмококк, их L-формы
вирусы (реже), в том числе HBV
простейшие (малярийный плазмодий)
вакцины, сыворотки
лекарства: аналгетики, сульфаниламиды, антибиотики
алкоголь, наркотики
опухоли (паранеопластический синдром)
профессиональные воздействия: ионизирующая радиация, углеводороды и органические растворители, бензол
ГН в «рамках» других заболеваний: инфекционный эндокардит, системная красная волчанка, геморрагический васкулит и др.)
Слайд 34
Встречается редко (всего 2-3% всех гломерулонефритов)
• ОГН чаще возникает у
детей 3-7 лет (!),
у взрослых (20-40 лет)
• Мужчины болеют
в 2-4 раза чаще женщинПродолжительность около 2 мес.
ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ
Слайд 35Хронический гломерулонефрит
Заболевание составляет 98 % всех гломерулонефритов
Часто в течение нескольких
лет протекает скрыто
В патологический процесс вовлекается как корковое, так и
мозговое вещество почекНарушаются все функции почек
Слайд 36Основные механизмы развития
гломерулонефритов
Иммунокомплексный
Антимембранозный
А) синдром Альпорта
Б) синдром Гудпастчера
Слайд 40Клинические проявления нефритического типа ГН
Олигурия (нарушение почечной гемодинамики, уменьшение площади
фильтра, увеличение внутрикапсулярного давления)
Протеинурия умеренная
Цилиндрурия
Гематурия (до 5-20 эритроцитов в п\з)
и лейкоцитурияГипертензия
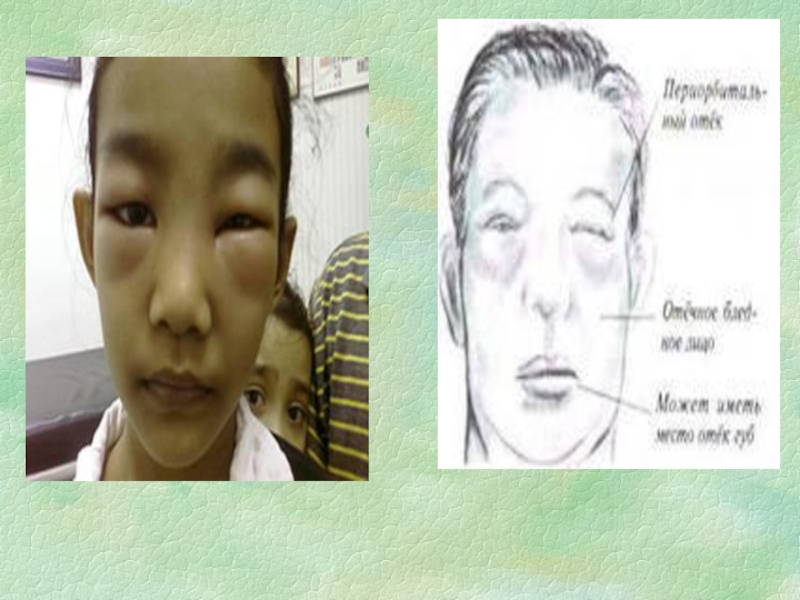
Отеки
Слайд 43ОТЕЧНЫЙ СИНДРОМ
(задержка жидкости в организме вследствие повышения реабсорбции натрия и
воды в канальцах)
активация РААС: гиперпродукция ангиотензина II,
гиперальдостеронизм
гиперсекреция АДГ (вазопрессина) усиление жажды
выраженная альбуминурия
гипоальбуминемия и гипоонкия
перемещение жидкости из сосудов в ткани и гиповолемия
стимуляция секреции альдостерона
задержка жидкости
Слайд 46ОСЛОЖНЕНИЯ
ОСТРОГО ГЛОМЕРУЛОНЕФРИТА
1. Острая сердечная недостаточность (не более 3%):
левожелудочковая,
тотальная2. Острая почечная недостаточность (у 1%)
3. Эклампсия (судорожный синдром)
4. Кровоизлияние в головной мозг
5. Острые нарушения зрения (преходящая слепота)
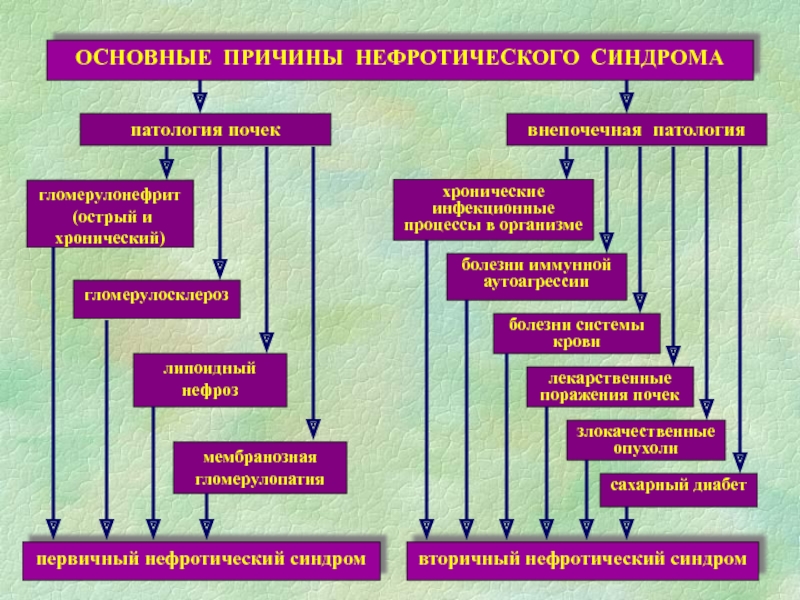
Слайд 50Этиология
вторичного нефротического синдрома
Общие и системные заболевания: коллагенозы, сахарный диабет, амилоидоз,
опухоли
Инфекционные заболевания: бактериальный эндокардит, малярия, сифилис
Токсические агенты: тяжелые металлы, соединения
ртути, золото, висмутАллергозы: вакцинации, введение лечебных сывороток
Нарушения кровообращения: тромбоз почечных вен, врожденные пороки сердца
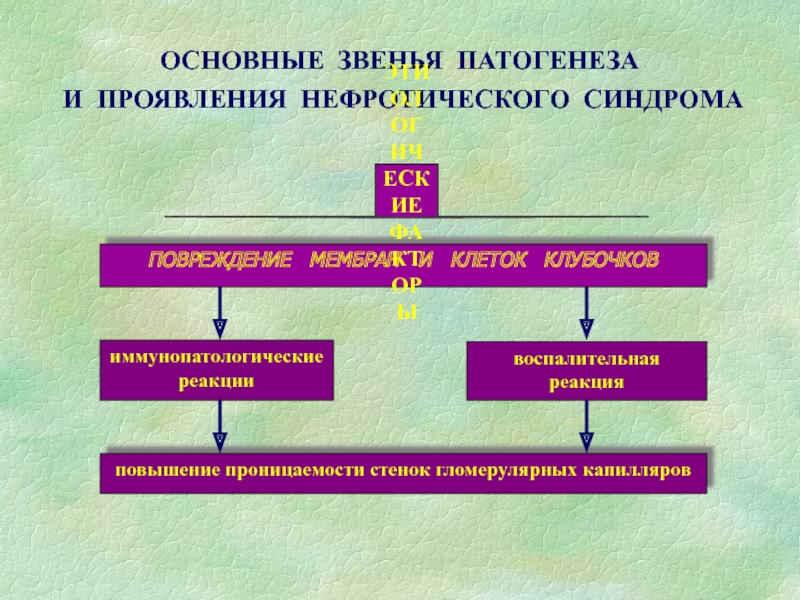
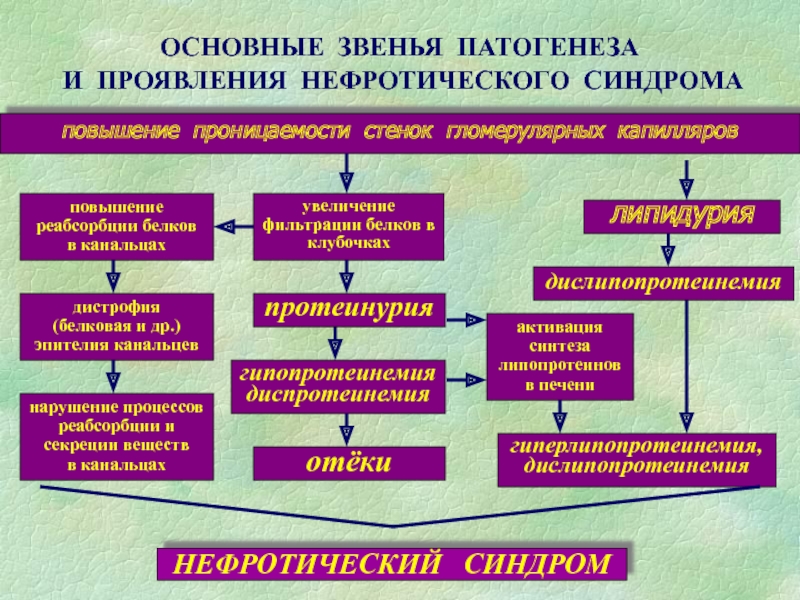
Слайд 53Нефротический синдром (НС)
В основе НС – повышенная проницаемость мембраны клубочков
(↓эл. заряда из-за исчезновения сиалогликопротеида, ↑размера пор), изменения в канальцах
Массивная
протеинурия (более 3,0 г в сутки)
Гипопротеинемия (ниже 30 г/л)
Диспротеинемия (гипоальбуминемия)
Гиперлипидемия (за счет холестерина, триглицеридов, фосфолипидов) и липидурия
Отеки (в основном за счет гипопротеинемии)
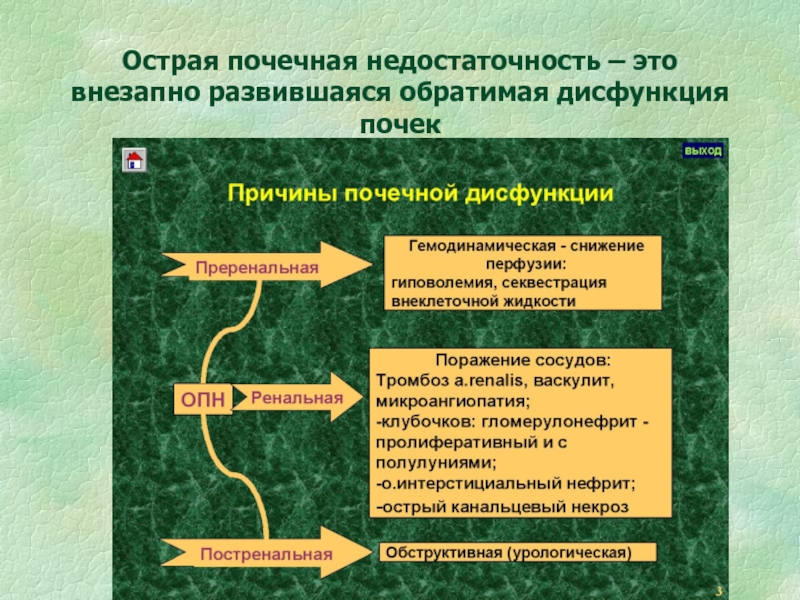
Слайд 57Острая почечная
недостаточность
Преренальная (гемодина-мическая) – 40-80% случаев
Ренальная
(паренхиматозная)
Постренальная (обструк-тивная) – 10% случаев
Слайд 59Нарушение системной гемодинамики и резкое обеднение сосудистого русла почек индуцируют
афферентную вазоконстрикцию с перераспределением кровотока, ишемией коркового слоя почки и
падением клубочковой фильтрации (КФ).Слайд 60Чаще всего причиной преренальной ОПН является тяжелая дегидратация (изотоническая или
сольдефицитная) с потерей 7-10% массы тела и острой гиповолемией (коллапсом)
Ряд
медикаментов вызывают преренальную ОПН за счет нарушений внутрипочечной гемодинамики. НСПП, угнетающие синтез почечных сосудорасширяющих простагландинов, ренина и альдостерона, индуцируют снижение почечного кровотока, особенно выраженное в условиях предшествующего длительного спазма почечных сосудов.Слайд 61
Морфологическим субстратом
ОПН является острый тубулонекроз !!!
Клубочковые повреждения, как
правило, незначительны !
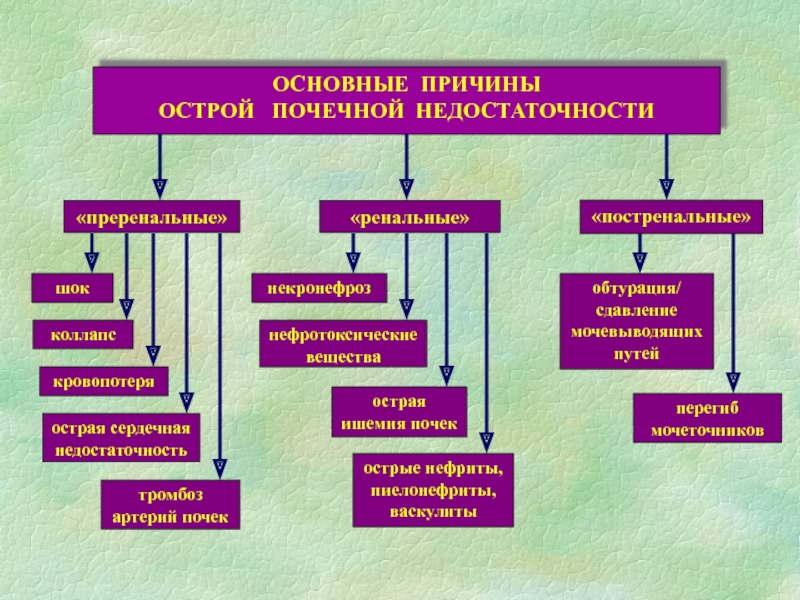
Слайд 62 Главные преренальные причины ОПН
Гиповолемия (массивная кровопотеря, обезвоживание – рвота,
диарея, ожоги и др.)
Гипоперфузия почек (аневризма брюшного отдела аорты, тромбоз,
стеноз почечных артерий, ингибиторы АПФ и др.)Гипотензия (коллапс, сепсис, кардиогенный, септический и др. шоки)
Отечный синдром (сердечная недостаточность, нефротический синдром, цирроз печени)
При длительном снижении почечного кровотока (более 3 дней) преренальная ОПН переходит в ренальную)
Слайд 63При усугублении почечной ишемии и системной артериальной гипотонии преренальная ОПН
может перейти в ренальную. Вследствие повреждения эндотелия почечных сосудов, повышения
их чувствительности к нервной стимуляции и потери способности к авторегуляции почечногокровотока развивается ишемический некроз эпителия извитых канальцев почек. ОПН за счет ишемического ОКН чаще всего осложняет острый сепсис, различные коматозные состояния, а также хирургические операции на сердце, аорте и крупных артериях.
Слайд 64Главные ренальные причины ОПН
Поражение клубочков (воспаление – острые гломерулонефриты, пиелонефрит,
ДВС- синдром)
Повреждение канальцев (ишемия, острый некроз канальцев при сепсисе, лекарства
- аминогликозиды, нестероидные противовоспали-тельные препараты(НПВП), сульфаниламиды, цитостатики, тяжелые металлы - соединения ртути, свинца, урана и др., ядовитые грибы)Сосудистые нарушения в почках (васкулиты, тромботическая микроангиопатия, эмболии, тромбоз почечной артерии или почечной вены)
Слайд 65Главные постренальные причины ОПН
Внутренние (почечный камень, кровяной сгусток, стриктуры уретры,
аденома или рак предстательной железы, опухоль мочевого пузыря и др.)
Внешние
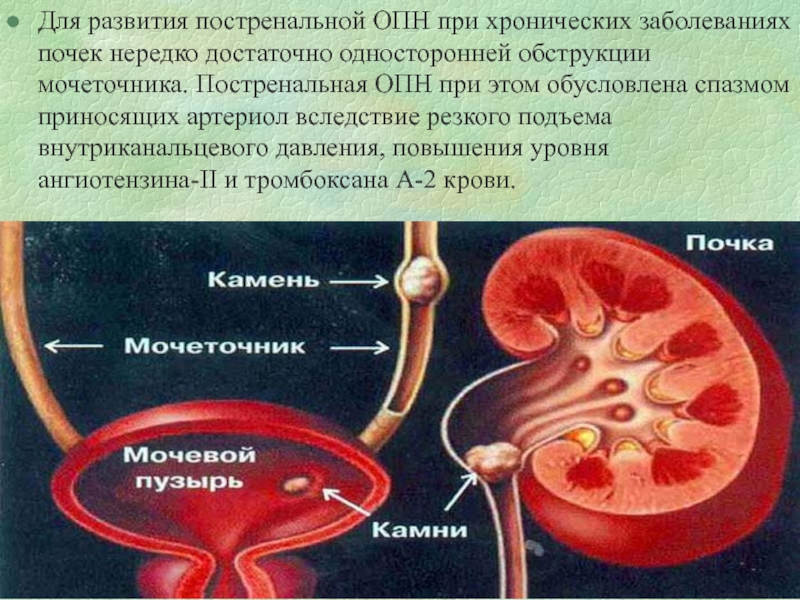
(опухоль органов малого таза, асцитическая жидкость и др.)Слайд 66Для развития постренальной ОПН при хронических заболеваниях почек нередко достаточно
односторонней обструкции мочеточника. Постренальная ОПН при этом обусловлена спазмом приносящих
артериол вследствие резкого подъема внутриканальцевого давления, повышения уровня ангиотензина-II и тромбоксана А-2 крови.Слайд 67Стадии ОПН
1. Начальная (от неск. часов до 1-3 сут.)
2. Олигоанурическая
(до 2-3 недель) (снижение диуреза, гиперазотемия, отек ГМ и легких,
нарушение функций ЦНС, ↓МОК, аритмии, изменения АД, дыхание Куссмауля, ацидоз, гиперкалиемия, гипонатриемия, язвенно-некротические изменения в ЖКТ и др.)3. Полиурическая (5-10 дней)
диурез > 2 литров
4. Полного выздоровления (от нескольких месяцев до 2-х лет)
Слайд 68Олигоанурическая стадия
Негазовый почечный ацидоз
Одышка, обусловленная интерстициальным или кардиогенным отеком легких
Асцит.
Отеки
Азотемия (возрастание креатинина, мочевины, мочевой к-ты)
Гипонатриемия, гиперфосфаиемия, гиперкалиемия
Нарушения сердечного ритма
Анемия
Слайд 70Хроническая почечная недостаточность – необратимый процесс, характеризующийся прогрессирующей гибелью нефронов
и постепенным снижением функций почек.
Слайд 72Основные причины ХПН
Диабетическая нефропатия
Гипертоническая болезнь
Хронический гломерулонефрит, пиелонефрит (до 80% случаев
ХПН)
Коллагенозы (СКВ, склеродермия)
Обструктивная нефропатия (мочекаменная б-знь, гидронефроз, опухоли почек)
Хронические интоксикации
(свинец, кадмий, лекарственные препараты – препараты золота)Слайд 73Причины гибели нефронов
Нефросклеротические изменения (замещение соединительной тканью)
Атрофические изменения канальцев
Склероз интерстиция
(рыхлой соединительной ткани)
В зависимости от первичного почечного заболевания могут вначале
поражаться клубочки, а затем тубулоинтерстициальная ткань или наоборот !!!Слайд 74Основные механизмы прогрессирования ХПН
Прогрессирующая гибель и уменьшение количества функционирующих нефронов;
Резкое
уменьшение скорости фильтрации в каждом нефроне;
Сочетание 1 и 2.
Слайд 75Стадии ХПН
1. Ст. относительной компенсации
(латентная,
полиурическая, начальная) Гибель 30-50% нефронов )
СКФ=60-50 мл/мин.2. Ст. декомпенсации (азотемическая, олигоанурическая, поздняя).
Гибель >90% нефронов
СКФ = 30-20 мл/мин
3. Ст. терминальная
(уремическая)
СКФ = 10 мл/мин и ниже
Слайд 76Признаки декомпенсации
Стойкая гиперазотемия (увеличение в 10-15 раз)
Выраженная гипо-, изостенурия
Декомпенсированный негазовый
ацидоз
Неврологические симптомы (уремическая энцефалопатия )
Поражение сердечно-сосудистой системы (сердечная недостаточность, гипертрофия
миокарда, гипертензия, аритмии)Анемия, лейкоцитоз
Костные нарушения (остеопороз, переломы из-за гипокальциемии и гиперфосфатемии)
Изменения ЖКТ (тошнота, рвота, уремический колит, язвы полости рта, желудка, кишок)
Отеки
Иммунодефицит