Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Хроническая сердечная недостаточность
Содержание
- 1. Хроническая сердечная недостаточность
- 2. ОпределениеХСН − патологическое состояние, развивающееся в результате
- 3. Этиологические факторы ХСН1. Поражение миокарда со снижением
- 4. Этиологические факторы ХСН2. Гемодинамическая перегрузка миокарда вследствие
- 5. Этиологические факторы ХСН3. Нарушение диастолического наполнения желудочков
- 6. Основные патогенетические механизмы ХСНСнижение сократительной способности миокарда↓Падение
- 7. Острая сердечная недостаточностьТермин применяется для обозначения впервые
- 8. Терминология ХСНЛевосторонняя или левожелудочковая характеризуется застойными явлениями
- 9. Субъективные проявления ХСНОдышка (вплоть до удушья)СлабостьБыстрая утомляемостьСердцебиениеПериферические отеки
- 10. Клинические признаки ХСН по данным физикального исследованияЗастой
- 11. Висцеральные проявления венозного застоя и гипоксической дистрофии
- 12. Инструментальные признаки дисфункции сердца у больных ХСНЭКГ
- 13. Фримингемские критерии ХСН (застойная ХСН диагностируется при
- 14. Российская классификация ХСН (2003)
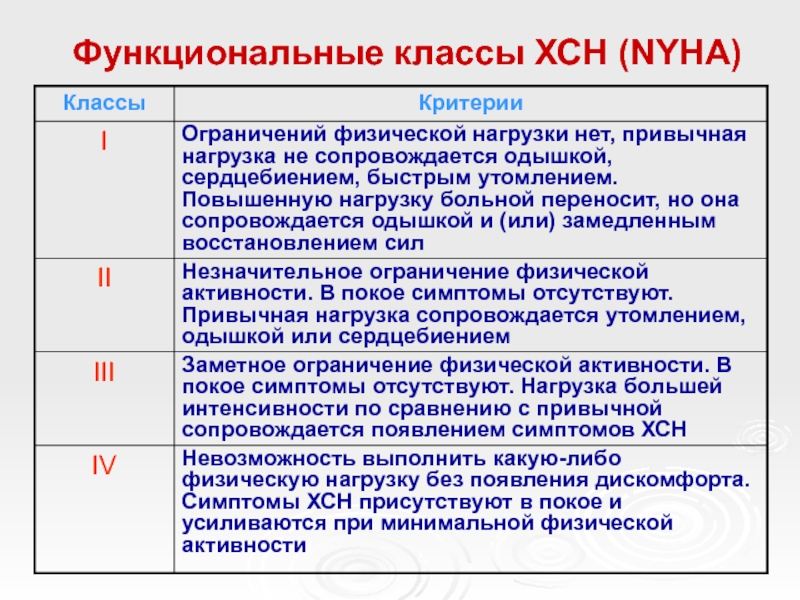
- 15. Функциональные классы ХСН (NYHA)
- 16. Методы инструментальной диагностики ХСНЭКГ Рентгенография органов грудной
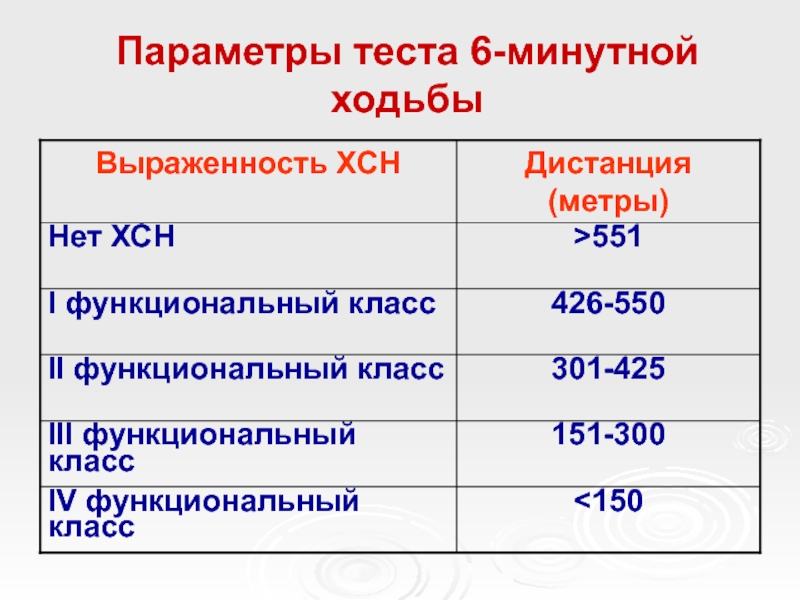
- 17. Параметры теста 6-минутной ходьбы
- 18. Основные задачи лечения больных ХСНкоррекция факторов, ускоряющих
- 19. Нефармакологические методы лечения больных ХСНКоррекция диетыограничение приема
- 20. Основные направления медикаментозного лечения больных ХСНИнгибиторы ангиотензин-превращающего
- 21. Основные направления медикаментозного лечения больных ХСНДиуретики (фуросемид
- 22. Основные направления медикаментозного лечения больных ХСНПериферические вазодилататоры:
- 23. Внимание!Ингибиторы АПФ показаны всем больным ХСН при
- 24. Важнейшая задача современной кардиологии в отношении больных
- 25. Спасибо за внимание!Здорового Вам сердца!
- 26. Скачать презентанцию
ОпределениеХСН − патологическое состояние, развивающееся в результате различных заболеваний сердечно-сосудистой системы, которое приводит к снижению насосной функции сердца, а, следовательно, к неспособности системы кровообращения осуществлять адекватную перфузию органов и тканей в
Слайды и текст этой презентации
Слайд 1Хроническая сердечная
недостаточность
Заведующая кафедрой факультетской терапии
доктор медицинских наук,
профессор
Джулай Галина
Семеновна
Слайд 2Определение
ХСН − патологическое состояние, развивающееся в результате различных заболеваний сердечно-сосудистой
системы, которое приводит к снижению насосной функции сердца, а, следовательно,
к неспособности системы кровообращения осуществлять адекватную перфузию органов и тканей в покое или при нагрузке, часто с развитием задержки жидкости в организмеХСН при этом выступает не самостоятельным заболеванием, а синдромом, осложняющим течение заболеваний сердца и сосудов
Слайд 3Этиологические факторы ХСН
1. Поражение миокарда со снижением его сократимости вследствие
абсолютной миокардиальной недостаточности:
Первичное - при действии
инфекционных факторов (миокардиты)
токсических факторов
(алкогольная миокардиодистрофия, тиреотоксическое сердце) идиопатических фактров (дилатационная кардиомиопатия)
Вторичное – вследствие атеросклеротического и постмиокардитического (диффузного) либо постинфарктного (очагового) кардиосклероза.
Слайд 4Этиологические факторы ХСН
2. Гемодинамическая перегрузка миокарда вследствие возрастания нагрузки давлением
либо объемом и развития относительной миокардиальной недостаточности:
рост преднагрузки (недостаточность
митрального и аортального клапанов, постинфарктный дефект межжелудочковой перегородки) рост постнагрузки (дефект межпредсердной перегородки, аортальный стеноз, гипертоническая болезнь и артериальные гипертензии)
Слайд 5Этиологические факторы ХСН
3. Нарушение диастолического наполнения желудочков при:
экссудативном и
констриктивном перикардитах
рестриктивной кардиомиопатии
болезнях накопления (гемохроматоз, первичный амилоидоз, гликогеноз)
Слайд 6Основные патогенетические механизмы ХСН
Снижение сократительной способности миокарда
↓
Падение сердечного выброса
↓
Ухудшение кровоснабжения
органов и тканей
↓
Компенсаторная гиперактивация САС
↓
Увеличение ЧСС и сужение артериол и
венул↓
Увеличение венозного возврата крови к сердцу
↓
Рост диастолического наполнения левого желудочка
↓
Спазм почечных артериол → активация РАС и тканевых РАС
↓
Стимуляция образования альдостерона и АДГ
↓
Прогрессирующее увеличение ОЦК
↓
Повышение венозного давления
↓
Усугубление степени дилатации левого желудочка.
Слайд 7Острая сердечная недостаточность
Термин применяется для обозначения впервые развившейся недостаточности кровообращения,
а также для обозначения декомпенсации хронической сердечной недостаточности и включает:
острую
декомпенсацию гемодинамики в момент гипертонического кризаотек легких
кардиогенный шок
острое легочное сердце
Слайд 8Терминология ХСН
Левосторонняя или левожелудочковая характеризуется застойными явлениями в легких
Тотальная или
бивентрикулярная отличается застойными явлениями в обоих кругах кровообращения (анасарка)
Правосторонняя или
правожелудочковая характеризуется повышением центрального венозного давления, периферическими и полостными отеками (асцит, гидроторакс, гидроперикард) Слайд 9Субъективные проявления ХСН
Одышка (вплоть до удушья)
Слабость
Быстрая утомляемость
Сердцебиение
Периферические отеки
Слайд 10Клинические признаки ХСН по данным физикального исследования
Застой в легких (хрипы),
в печени (гепатомегалия)
Периферические отеки
Тахикардия (>90-100 уд/мин)
Набухание шейных вен
Ритм галопа
Кардиомегалия
Слайд 11Висцеральные проявления венозного застоя и гипоксической дистрофии органов и тканей
Кардиальный
фиброз печени с гипопротеинемией, гипербилирубинемией и паренхиматозной желтухой, цитолизом с
повышением активности трансаминазТрофические расстройства кожи и гемосидероз
«Сердечная кахексия»
«Застойная» почка с олигурией, повышением относительной плотности мочи, протеинурией ≤ 1г/сутки
Слайд 12Инструментальные признаки дисфункции сердца у больных ХСН
ЭКГ (нарушения ритма и
проводимости, гипертрофии камер сердца, очаговые изменения в миокарде)
Рентгенография грудной клетки
(кардиомегалия, венозный застой)Систолическая дисфункция (ФВ ЛЖ<40-45%)
Диастолическая дисфункция (допплер-эхо ТМДП и митрального кольца, ДЗЛЖ)
Гиперактивность BNP
Слайд 13Фримингемские критерии ХСН (застойная ХСН диагностируется при наличии 2 больших или
1 большого и 2 малых критериев)
Слайд 16Методы инструментальной диагностики ХСН
ЭКГ
Рентгенография органов грудной клетки
Эхокардиография
Допплер-эхокардиография
Радионуклидная вентрикулография
Коронарная ангиография
Катетеризация полостей сердца
Исследование концентрации мозговых натрийуретических пептидов
Слайд 18Основные задачи лечения больных ХСН
коррекция факторов, ускоряющих прогрессирование ХСН
предотвращение задержки
натрия и жидкости в организме
улучшение сократимости миокарда
снижение пред- и постнагрузки
на миокардуменьшение венозного застоя в большом и малом кругах кровообращения
*Объем проводимых мероприятий определяется тяжестью основного заболевания и стадией ХСН
Слайд 19Нефармакологические методы лечения больных ХСН
Коррекция диеты
ограничение приема поваренной соли до
3 г/сутки и жидкости (менее 1,5 л/сутки при тяжелой ХСН)
снижение
энергетической ценности пищи и дробное (5-6-разовое питание) с достаточным содержанием белка и витаминовКоррекция образа жизни
отказ от курения и употребления алкоголя
физическая реабилитация больных ХСН:
дозированная ходьба 5 раз в неделю по 20-30 минут или велоэргометрия 5 раз в неделю по 10-15 минут при ЧСС, составляющей 70-80% от максимальной
противопоказания к дозированным нагрузкам: активный миокардит, стенозы клапанных отверстий, цианотические врожденные пороки, нарушения сердечного ритма высоких градаций, приступы стенокардии при низкой ФВ ЛЖ
Психическая и социальная реабилитация
Слайд 20Основные направления медикаментозного лечения больных ХСН
Ингибиторы ангиотензин-превращающего фермента (каптоприл 12,5-25
мг в 3-4 приема, эналаприл 5-10 мг 2 раза в
сутки; периндоприл 2-4 мг однократно)Блокаторы рецепторов к ангиотензину II (лозартан 50-100 мг/сутки)
Слайд 21Основные направления медикаментозного лечения больных ХСН
Диуретики (фуросемид 40-80 мг, гипотиазид
150-100 мг) в комбинации с калийсберегающими средствами (верошпирон 75-100 мг,
триамтерен 50-100 мг)β-адреноблокаторы (атенолол 25-50 мг в сутки, метопролол 12,5-25 мг/сутки, небиволол 2,5-5 мг/сутки)
Сердечные гликозиды (дигоксин, строфантин, коргликон в индивидуально подобранных дозах)
Слайд 22Основные направления медикаментозного лечения больных ХСН
Периферические вазодилататоры:
нитраты (нитросорбид 10-40
мг, нитроглицерин 0,5 мг и др.) и молсидомин (корватон) 4-8
мг в суткиблокаторы кальциевого ввода (нифедипин 10-30 мг, верапамил 80-160 мг в сутки)
препараты смешанного действия (нитропруссид натрия 25-50 мг)
Средства, улучшающие обменные процессы в миокарде (рибоксин, милдронат, анаболические стероиды, предуктал, цитохром С и др.)
Слайд 23Внимание!
Ингибиторы АПФ показаны всем больным ХСН при любой ее этиологии
и на любой стадии процесса
Их неназначение пациенту с ХСН не
может считаться оправданным и расценивается как сознательное повышение врачом риска смерти больного!Диуретики больному ХСН могут быть назначены только на фоне ингибиторов АПФ