Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Актуальность проблемы:
Содержание
- 1. Актуальность проблемы:
- 2. Эпидемиология ожирения у детейВ индустриально развитых государствахот
- 3. Слайд 3
- 4. Слайд 4
- 5. ОпределениеСогласно современным представлениям, ожирение - полиэтиологичное заболевание,
- 6. Факторы риска развития ожирения.Эндогенные:Генетические – найдено несколько
- 7. Факторы риска развития ожирения.Экзогенные: социально-экономические: образ жизни,профессия,семейное
- 8. Диагностика1. - наличие ожиренияОсновной показатель избыточной массы
- 9. Как оценить ИМТ у взрослого? Таблица 1.
- 10. Как оценить ИМТ у ребенка?ИМТ у детей
- 11. Стандартизированная кривая ИМТ для мальчиков с 2
- 12. Стандартизированная кривая ИМТ для девочек с 2
- 13. Что такое перцентиль?
- 14. Как оценить ИМТ у ребенка?ИМТ у детей
- 15. Практическое использование кривых ИМТ в зависимости от
- 16. Photo from UC Berkeley Longitudinal Study, 1973Расчет
- 17. ИМТ=18.3 ИМТ Питера
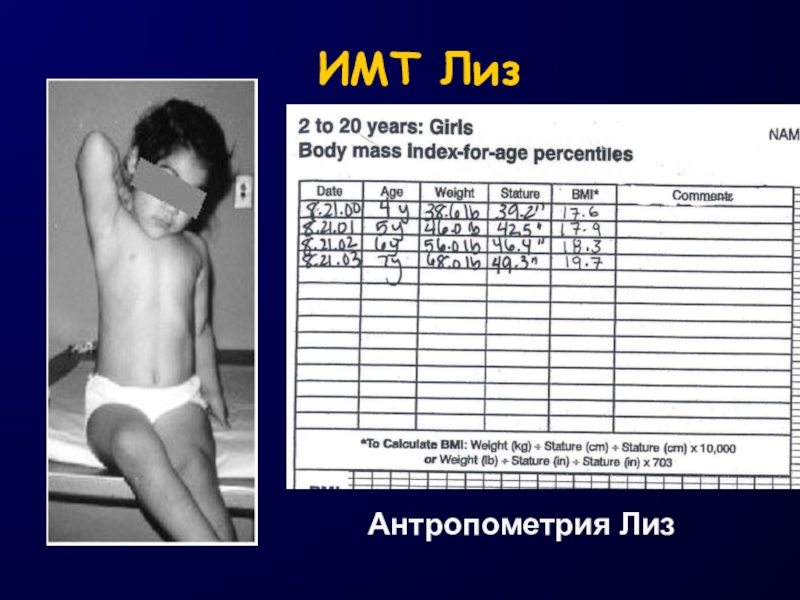
- 18. ИМТ ЛизАнтропометрия Лиз
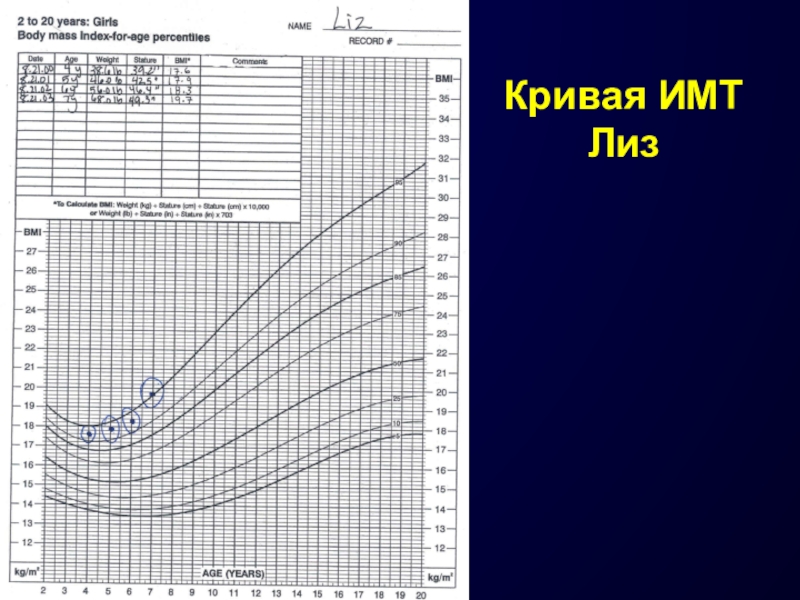
- 19. 2-3-02Кривая ИМТ Лиз
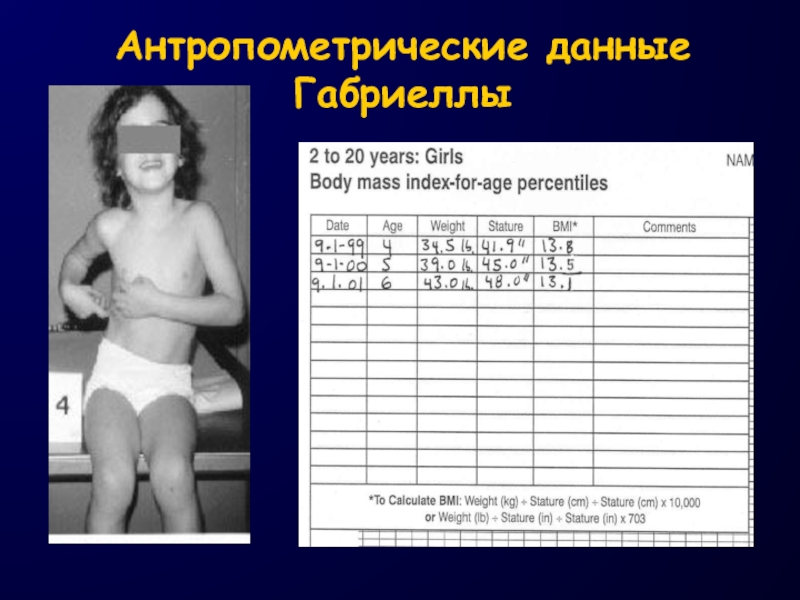
- 20. Антропометрические данные Габриеллы
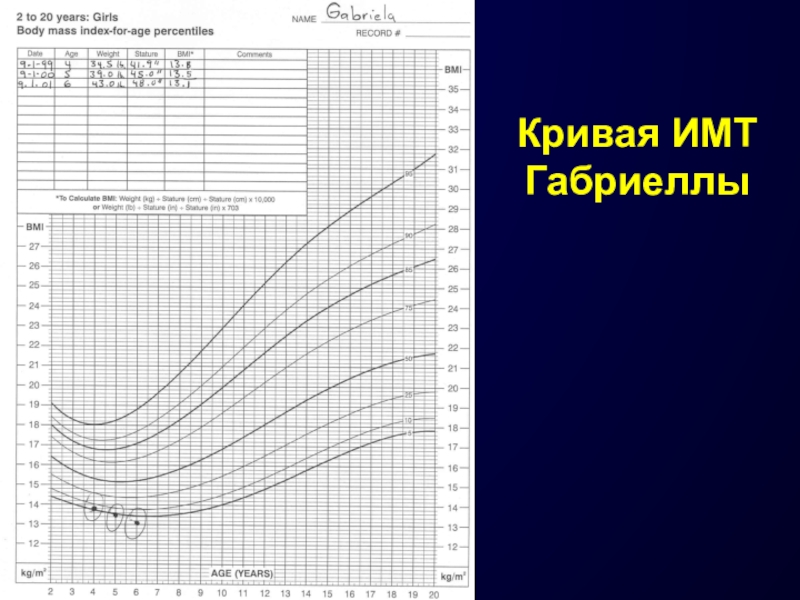
- 21. Кривая ИМТ Габриеллы
- 22. Классификация ожирения по степени : Для расчета
- 23. Рост 165 смПределы веса (46-56 кг)Возраст 15 лет
- 24. Рост 165 смИзбыток массы тела 29 кг
- 25. Классификация ожирения:По этиологии:Первичное – Экзогенно-конституциональное, алиментарное;Гипоталамическое (диэнцефальное)
- 26. Классификация ожирения:По типу распределения жировой ткани:Абдоминальное (андроидное),Ягодично-бедренное (гиноидное),Смешанное.
- 27. Определение типа ожирения по отложению жировой тканиТип
- 28. Риск развития осложнений в зависимости от типа
- 29. Методы количественной оценки избыточной массы тела:Редко используемые:
- 30. Анамнез заболевания – важный прогностический признакВопросы:когда стала
- 31. Обследование ребенка с ожирениемОсмотр пациента Большое диагностическое
- 32. Обследование ребенка с ожирением Направлено на поиск
- 33. Глюкозо-толерантный тест (ГТТ)Суть данного исследования состоит в
- 34. Интерпретация результатов ГТТПо уровню глюкозы капиллярной кровиНагрузка
- 35. Обследование ребенка с ожирением Нарушения жирового обмена
- 36. Обследование ребенка с ожирениемГормональные нарушения:Кровь на гормоны:
- 37. Меры вмешательства при ожиренииТерапевтическая стратегия :психосоциальная индивидуальная
- 38. Задачи лечения ожирения у детей Снижение массы
- 39. Программы снижения массы теладолжны предусматривать готовность и
- 40. Программы снижения массы тела При неготовности семьи
- 41. Программы снижения массы телаРабота заключается не только
- 42. ДиетаВедение пищевых протоколовЗапись наименования продуктов и их
- 43. Ограничение потребления калорийежедневный подсчет калорий для детей
- 44. Ограничение потребления калорий «диета - светофор»
- 45. Лечебные диетыПервоначально назначают физиологическую диету, сбалансированную по
- 46. Лечебные диеты. Калорийность. Белок.Перевод на лечебный рацион
- 47. Лечебные диеты. Углеводы. Количество углеводов снижается пропорционально
- 48. Лечебные диеты. Жиры.Жиры в рационе ребенка должны
- 49. Лечебные диеты. Разгрузочные дни. Детям с 3-4
- 50. Осложнения программ снижения массы тела при ожирении
- 51. Физическая активностьУвеличение физической активности, активная ходьба пешком
- 52. Психологическая поддержка и поддержка семьиСемья ребенка оказывает
- 53. Различия ожидания больных и врачей
- 54. МЕТАБОЛИЧЕСКИЙ СИНДРОМкомплекс метаболических, гормональных и клинических нарушений,
- 55. Принципы лечения пациентов с метаболическим синдромомМедикаментозная терапия у детейлечение инсулинорезистентности - ГЛЮКОФАЖ (метформин)
- 56. ГипергликемияПеченьМышцыМеста воздействия препаратаПодавляетпродукциюглюкозы печеньюУвеличивает чувствительностьтканейк инсулинуСнижает окислениежирных кислотТорможениевсасыванияглюкозы в тонком кишечнике
- 57. Медикаментозная терапия ожирения у детейЛекарственная терапияРассматривалась возможность
- 58. СПАСИБО ЗА ВНИМАНИЕ !
- 59. Скачать презентанцию
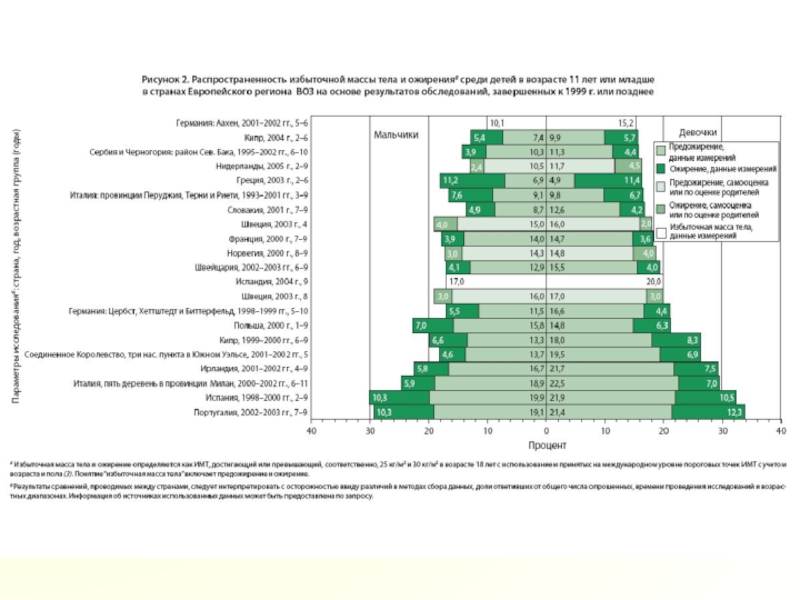
Эпидемиология ожирения у детейВ индустриально развитых государствахот 10 до 40% детей имеют избыточную массу тела,14 – 15% страдают ожирением. Для развивающихся стран также характерен рост распространенности избыточной массы тела и ожирения
Слайды и текст этой презентации
Слайд 1Актуальность проблемы:
Детское ожирение
серьезная социально-экономическая и медицинская проблема.
является фактором риска развития:
сахарного
диабета 2 типа,
приводят к повышению заболеваемости и смертности у взрослых.Слайд 2Эпидемиология ожирения у детей
В индустриально развитых государствах
от 10 до 40%
детей имеют избыточную массу тела,
14 – 15% страдают ожирением.
Для
развивающихся стран также характерен рост распространенности избыточной массы тела и ожирения в детской популяции: Средний восток – 7%,
Северная Африка – 8%,
Латинская Америка и Карибский регион – 4,5 – 7%.
Распространенность ожирения быстро увеличивается, и, согласно прогнозам ВОЗ (2007), к 2010 г. от ожирения будут страдать 150 миллионов взрослых и 15 миллионов детей Европы.
Слайд 5Определение
Согласно современным представлениям, ожирение - полиэтиологичное заболевание, характеризующееся избыточным содержанием
в организме жировой ткани (25% и более от массы тела).
У
детей ожирение определяют как избыточное увеличение массы тела ребенка относительно его роста,сопровождающееся прогрессированием половой зрелости и изменением состава тела, характерного для данного возраста.
Слайд 6Факторы риска развития ожирения.
Эндогенные:
Генетические – найдено несколько генов отвечающих за
развитие ожирения;
Демографические:
Возраст. Существуют критические периоды в формировании ожирения:
от рождения
до 2 лет, период пубертата,
период климакса.
Пол. Женщины страдают ожирением чаще мужчин.
Слайд 7Факторы риска развития ожирения.
Экзогенные:
социально-экономические:
образ жизни,
профессия,
семейное положение;
психологические:
высококалорийное питание,
высокое содержание
жиров в пище,
большой объём пищи,
низкая физическая активность,
алкоголь,
курение,
стрессы.
Слайд 8Диагностика1. - наличие ожирения
Основной показатель избыточной массы тела и ожирения
у детей, рекомендуемым Рабочей группой по Консенсусу детского ожирения (2005)
и Европейской группой по изучению детского ожирения (ECOG) – индекс массы телаИМТ (BMI) = масса тела (кг)/рост (м2)
ИМТ простой и точный метод при проведении скрининговых обследований и последующего мониторинга избыточной массы тела ребенка
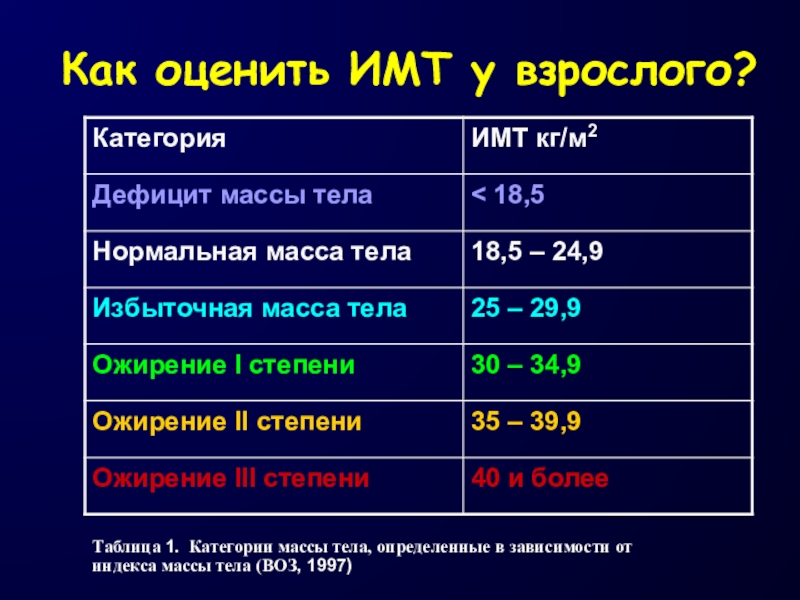
Слайд 9Как оценить ИМТ у взрослого?
Таблица 1. Категории массы тела, определенные
в зависимости от индекса массы тела (ВОЗ, 1997)
Слайд 10Как оценить ИМТ у ребенка?
ИМТ у детей оценивается по кривым
индекса массы тела в зависимости от пола, возраста ребенка.
Оценку
показателей роста, веса и ИМТ рекомендуется проводить каждому ребенку минимум 1 раз в год.ИМТ < 5 перцентили – дефицит массы тела;
ИМТ 5 – 85 перцентиль – нормальная масса тела;
ИМТ > 85 но < 95 перцентили - избыточная масса тела
ИМТ > 95 перцентили для данного возраста и пола следует расценивать как ожирение
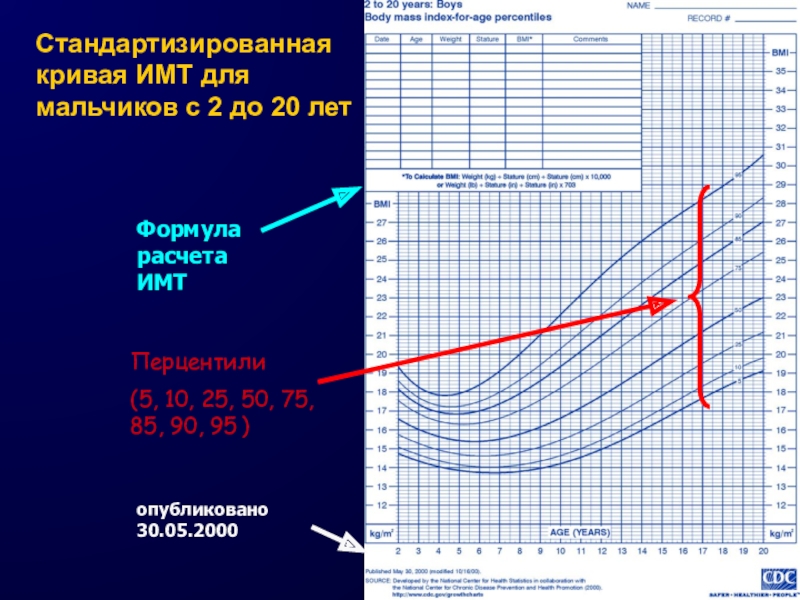
Слайд 11Стандартизированная кривая ИМТ для мальчиков с 2 до 20 лет
Формула расчета ИМТ
опубликовано 30.05.2000
Перцентили
(5, 10, 25, 50, 75, 85, 90,
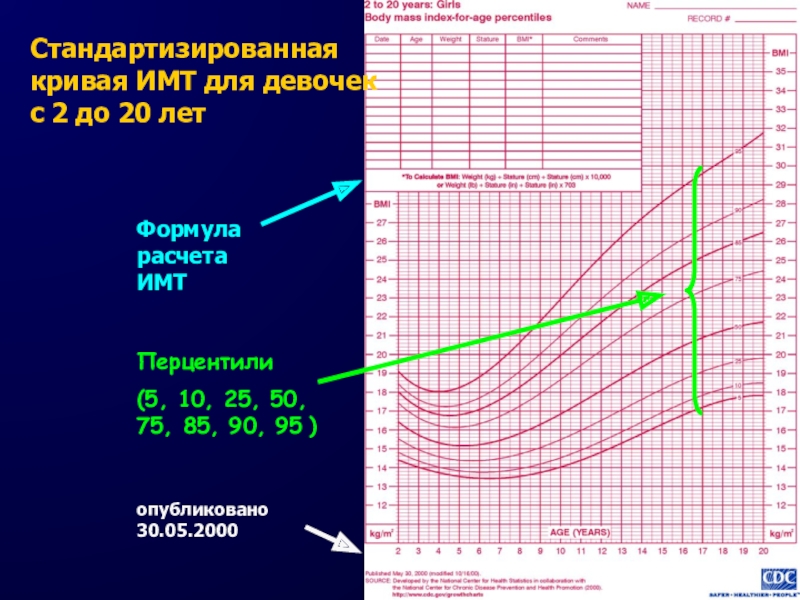
95 )Слайд 12Стандартизированная кривая ИМТ для девочек с 2 до 20 лет
Формула расчета ИМТ
опубликовано 30.05.2000
Перцентили
(5, 10, 25, 50, 75, 85, 90,
95 )Слайд 14Как оценить ИМТ у ребенка?
ИМТ у детей оценивается по кривым
индекса массы тела в зависимости от пола, возраста ребенка.
Оценку
показателей роста, веса и ИМТ рекомендуется проводить каждому ребенку минимум 1 раз в год.ИМТ < 5 перцентили – дефицит массы тела;
ИМТ 5 – 85 перцентиль – нормальная масса тела;
ИМТ > 85 но < 95 перцентили - избыточная масса тела
ИМТ > 95 перцентили для данного возраста и пола следует расценивать как ожирение
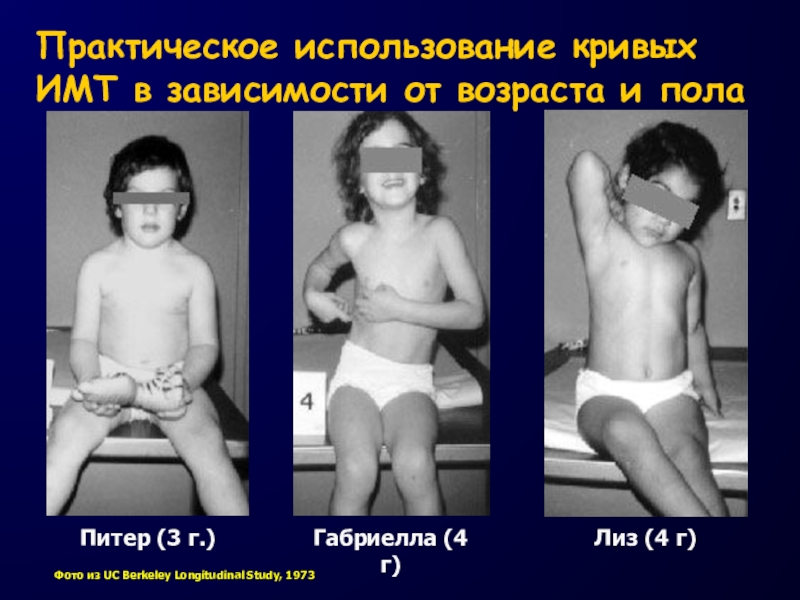
Слайд 15Практическое использование кривых ИМТ в зависимости от возраста и пола
Питер
(3 г.)
Габриелла (4 г)
Фото из UC Berkeley Longitudinal Study, 1973
Лиз
(4 г)Слайд 16Photo from UC Berkeley Longitudinal Study, 1973
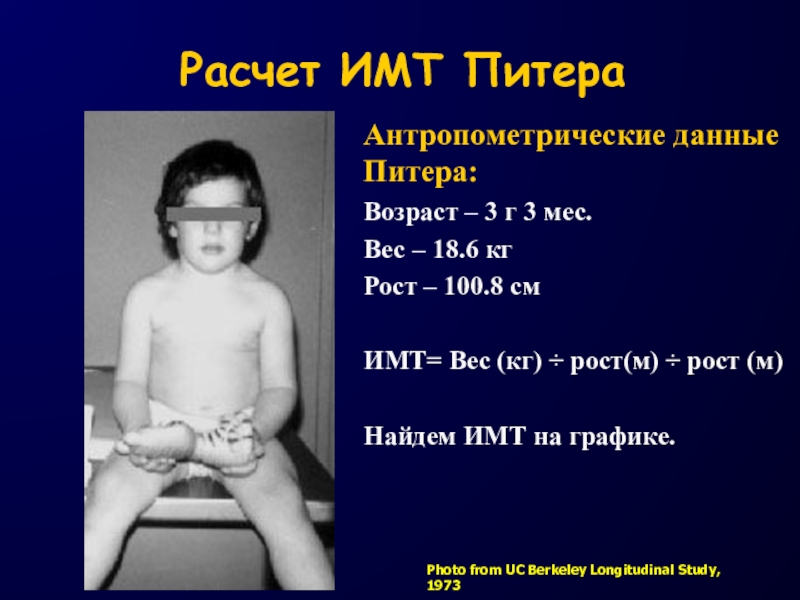
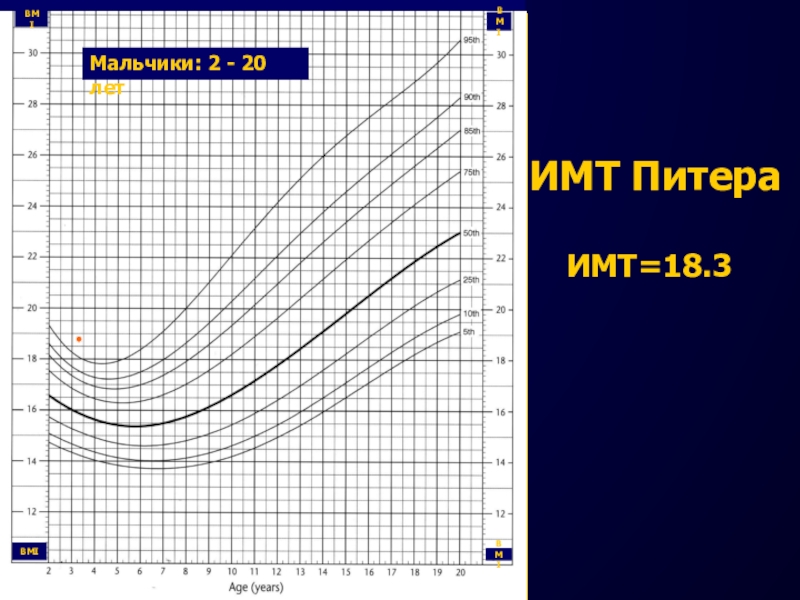
Расчет ИМТ Питера
Антропометрические данные
Питера:
Возраст – 3 г 3 мес.
Вес – 18.6 кг
Рост
– 100.8 смИМТ= Вес (кг) ÷ рост(м) ÷ рост (м)
Найдем ИМТ на графике.
Слайд 22Классификация ожирения по степени :
Для расчета степени ожирения у
детей определяют % избыточного веса от максимально допустимого веса для
данного пола, роста и возраста,согласно классификации:
I степень 10 – 24,9 % избыточного веса
II степень 25 – 49,9 % избыточного веса
III степень 50 – 99,9 % избыточного веса
IV степень 100% и > избыточного веса
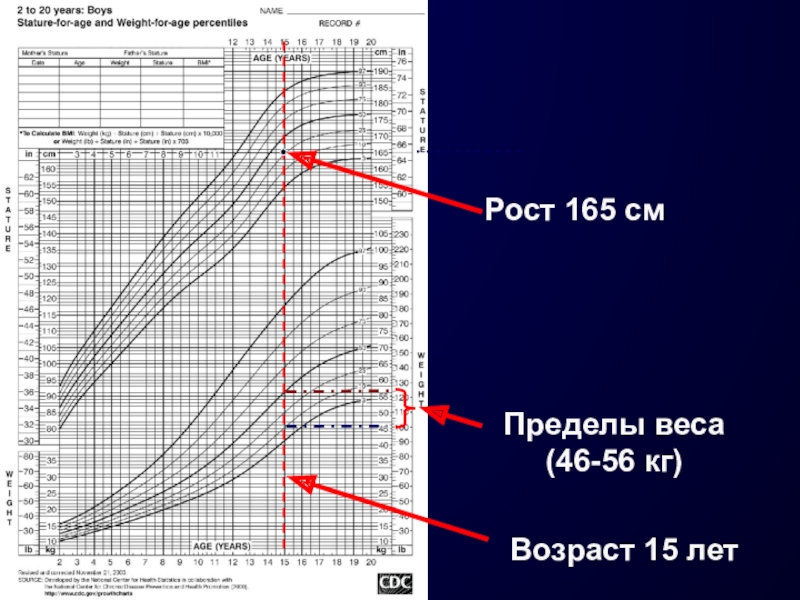
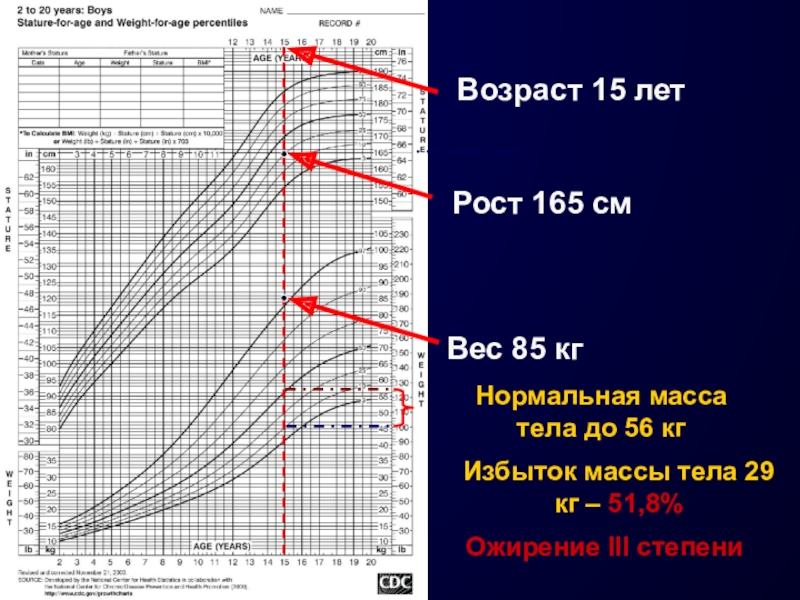
Слайд 24Рост 165 см
Избыток массы тела 29 кг – 51,8%
Возраст 15
лет
Нормальная масса тела до 56 кг
Вес 85 кг
Ожирение III степени
Слайд 25Классификация ожирения:
По этиологии:
Первичное – Экзогенно-конституциональное, алиментарное;
Гипоталамическое (диэнцефальное) – первично гипоталамическое,
церебральное;
Вторичное – гиперкортицизм, гиперинсулинизм, гипогонадизм;
Наследственные синдромы с ожирением – Прадера-Вилли,
Муна-Барде-Бидля, Альстрема, Гликогеноз 1 типа и др.По характеру течения:
Стабильное,
Прогрессирующее,
Регрессирующее.
Слайд 26Классификация ожирения:
По типу распределения жировой ткани:
Абдоминальное (андроидное),
Ягодично-бедренное (гиноидное),
Смешанное.
Слайд 27Определение типа ожирения по отложению жировой ткани
Тип ожирения – измерение
окружности талии (ОТ)
Мужчины
> 94 см - предожирение
> 100 см –
абдоминальное ожирениеЖенщины
80 – 88 см - предожирение
> 100 см – абдоминальное ожирение
У детей ОТ определяют после 15 лет (после окончательного формирования конституции)
Мальчики > 94 см
девочки > 80 см
абдоминальное ожирение
Слайд 28Риск развития осложнений в зависимости от типа ожирения
Абдоминальное ожирение –
риск развития:
Нарушения толерантности к углеводам,
Сахарного Диабета 2 тип
Артериальной гипертензии
Дислипидемии
Ишемической болезни
сердцаИнфарктов миокарда, мозга
У женщин - гиперандрогении, СКПЯ, бесплодия
Некоторых видов рака (толстого кишечника, эндометрия, шейки матки, яичников, молочных желез)
Ягодично-бедренное ожирение – риск развития:
Заболеваний позвоночника
Суставов и вен нижних конечностей
Слайд 29Методы количественной оценки избыточной массы тела:
Редко используемые:
измерение толщины кожной
складки (при помощи каллипера);
измерение подкожного жира (при ультразвуковом исследовании);
измерение содержания
жира в организме (биоэлектрический импеданс-анализ);изучение распределение жира в организме (компьютерная томография (КТ), магнитно-ядерная томография (МРТ) с расчетом висцеральной, подкожной жировой ткани на изображении томографических срезов брюшной полости на уровне поясничных позвонков L 2-3 и L 4-5)
Слайд 30Анамнез заболевания – важный прогностический признак
Вопросы:
когда стала формироваться избыточная масса
тела?
как быстро ребенок набирал вес?
есть ли у него в
роду родственники, имеющие ожирение?Необходимо знание факторов риска, способствующих раннему развитию осложнений ожирения.
Показаниями к углубленному обследованию ребенка с ожирением являются следующие факторы риска:
Отягощенная наследственность по сахарному диабету (СД-2)
Отягощенная наследственность по артериальной гипертонии
Отягощенная наследственность по нарушениям липидного обмена
Масса тела при рождении более 4000 г
Масса тела при рождении менее 2800 г
Раннее начало ожирения (до 6 лет)
Слайд 31Обследование ребенка с ожирением
Осмотр пациента
Большое диагностическое значение имеет внешний
вид пациента с ожирением. Врач отмечает особенности расположения жировых отложений,
обращает внимание на состояние кожи, наличие стрий (линейные участки растяжения кожи).После осмотра врач-педиатр определяет необходимый комплекс обследований.
В некоторых случаях для уточнения причины, вызвавшей формирование избыточной массы тела, может потребоваться консультация эндокринолога, невропатолога и генетика.
Слайд 32Обследование ребенка с ожирением
Направлено на поиск гормонально-метаболических отклонений,
характерных для ожирения.
Нарушения углеводного обмена
Рост заболеваемости ожирением сопровождается увеличением
количества детей, больных сахарным диабетом типа 2.У 10-15% детей с ожирением выявляется нарушение толерантности к глюкозе,
У 0,5% детей - «скрытый» сахарный диабет 2 типа.
Для раннего выявления нарушений углеводного обмена ребенку с ожирением необходимо исследовать уровень глюкозы натощак, а в дальнейшем возможно проведение глюкозо-толерантного теста (ГТТ) или как по-другому его называют «сахарная кривая».
Слайд 33Глюкозо-толерантный тест (ГТТ)
Суть данного исследования состоит в том, что ребенку
определяют уровень глюкозы натощак, затем дают выпить раствор глюкозы определенной
концентрации, рассчитанной по весу, и далее повторно исследуют уровень глюкозы через 1 и 2 часа.Нагрузка глюкозой 1,75г на 1 кг веса (но не более 75 г)
Условия проведения теста:
Питание ребенка должно быть полноценным: в суточном рационе содержание углеводов должно быть не менее 150 г в день на период трех дней предшествующих проведению теста;
Чтобы считать, что исследование прошло натощак, ребенок не должен принимать пищу в течение 8-12 часов перед исследованием, в этот период ему разрешается пить воду;
Перед исследованием должны отсутствовать факторы, влияющие на результаты теста (употребление лекарств, изменение физической активности, инфекция, прививки).
Слайд 34Интерпретация результатов ГТТ
По уровню глюкозы капиллярной крови
Нагрузка глюкозой 1,75г на
1 кг веса (но не более 75 г)
Слайд 35Обследование ребенка с ожирением
Нарушения жирового обмена
Кроме патологии углеводного
обмена при ожирении может иметь место нарушение жирового обмена.
Многочисленными
исследованиями установлено, что лица, имеющие ожирение с детства, подвержены более раннему развитию атеросклероза.С целью ранней диагностики атерогенных нарушений жирового обмена, необходимо исследовать показатели липидного спектра сыворотки крови:
уровни триглицеридов,
холестерина
и его фракций - липопротеидов высокой (ЛПВП), низкой (ЛПНП) и очень низкой плотности (ЛПОНП).
Слайд 36Обследование ребенка с ожирением
Гормональные нарушения:
Кровь на гормоны: ТТГ, Т4 свободный
кортизол, ИРИ, ПРЛ, ЛГ, ФСГ, тестостерон, эстрадиол
Патология щитовидной железы: УЗИ
щитовидной железыПатология надпочечников: УЗИ, КТ области надпочечников
Генетическая патология: консультация генетика
Нарушения со стороны сердечно-сосудистой системы: ЭКГ, профиль АД, холтеровское мониторирование АД.
Слайд 37Меры вмешательства при ожирении
Терапевтическая стратегия :
психосоциальная индивидуальная и семейная терапия;
изменение
стиля жизни и поведения больного;
изменение пищевых привычек;
обучение здоровому питанию.
Слайд 38Задачи лечения ожирения у детей
Снижение массы тела при ИМТ
ниже 85-й перцентили является вторичной.
Достижение адекватной физической активности и
здорового питания ребенка с ожирением - приоритетная задача. Контроль массы тела - для большинства детей с ожирением достаточна длительная стабилизация массы при возрастном увеличении роста.
Слайд 39Программы снижения массы тела
должны предусматривать готовность и согласие, как ребенка,
так и членов его семьи на изменение стереотипа жизни и
питания.Важное значение имеет мотивация: если ребенок или пользующийся авторитетом родитель не мотивированы, вероятность успешного исхода при применении какой-либо меры вмешательства невелика.
Слайд 40Программы снижения массы тела
При неготовности семьи
необходимо проведение комплексных
психотерапевтических сеансов с привлечением опытных психологов, психотерапевтов, эндокринологов, диетологов;
адресные отношения
с учетом мнений всех членов семьи о вероятном механизме снижения массы тела и необходимых мерах для достижения этой цели . Слайд 41Программы снижения массы тела
Работа заключается не только в определении высококалорийных
продуктов, подсчете суточной калорийности, но и в обучении членов семьи
и ребенка возможностям самостоятельного изменения пищевого рациона.Слайд 42Диета
Ведение пищевых протоколов
Запись наименования продуктов и их количества при обычном
суточном рационе с выделением основных приемов пищи и перекусов;
учет дневного
или недельного потребления высококалорийных продуктов или продуктов с высоким содержанием жира. Слайд 43Ограничение потребления калорий
ежедневный подсчет калорий для детей не является оптимальным;
успешной считается стратегия ограничения или уменьшения в рационе высококалорийных продуктов
питания без ограничения объема пищи.Основным принципом терапии ожирения у детей остается снижение суточной энергетической ценности пищевого рациона.
Слайд 45Лечебные диеты
Первоначально назначают физиологическую диету, сбалансированную по содержанию основных пищевых
компонентов соответственно возрасту ребенка.
Соотношение белков, жиров, углеводов 1:1:4.
Курс 8-10
дней.В период упорядоченной физиологической диеты у детей уже отмечается снижение избыточной массы тела.
Слайд 46Лечебные диеты. Калорийность. Белок.
Перевод на лечебный рацион с ограничением калорийности
за счет исключения легкоусвояемых углеводов и тугоплавких жиров.
Общая калорийность
лечебного рациона должна быть уменьшена на 20-30% по сравнению с возрастной нормой Количество белка в лечебном рационе детей должно соответствовать возрастной потребности, а для детей 14-18 лет на 10% превышать ее.
Белки животного происхождения должны составлять 60-70% от общего суточного количества белка.
Слайд 47Лечебные диеты. Углеводы.
Количество углеводов снижается пропорционально степени ожирения на
25-50% по сравнению с возрастной нормой.
Ограничиваются продукты, содержащие легкоусвояемые
углеводы: сахар, варенье, джемы, кондитерские (печенье, пирожные, торты, пироги) и макаронные изделия, манная крупа, подслащенные напитки (в т.ч. кока-кола), концентрированные соки.При значительном ожирении исключаются все крупы, хлебобулочные изделия, картофель.
Сахар можно заменить ксилитом, не более 25 г/сутки.
Слайд 48Лечебные диеты. Жиры.
Жиры в рационе ребенка должны обеспечить не более
30-35% калорийности.
Необходимо снизить содержание насыщенных жирных кислот и холестерина
за счет полного исключения из рациона жиров животного происхождения и гидрогенизированных жиров (говяжьего, свиного, бараньего, маргарина). В меню включают растительное масло (подсолнечное, кукурузное), содержащее полиненасыщенные жирные кислоты.
Важное значение имеют высшие полиненасыщенные жирные кислоты (эйкозапентаеновые, докозагексаеновые кислоты), содержащиеся преимущественно в жире морских рыб (скумбрий, трески, лосося, сардин, палтуса).
Жирные кислоты этого класса оказывают гиполипидемическое и гипотензивное действие.
Слайд 49Лечебные диеты. Разгрузочные дни.
Детям с 3-4 степенями ожирения в
условиях стационара назначают разгрузочные дни.
Наиболее приемлемы “белковые дни” (ребенок
получает тощее мясо в отварном виде куском или котлетой и гарнир из свежих овощей). В “кефирный день” ребенок выпивает 1-1,5 литра кефира (по 200-250 г 6 раз в день) без сахара и хлеба.
Слайд 50Осложнения программ снижения массы тела при ожирении у детей
нарушение эвакуаторной
функции желчного пузыря;
нарушение всасывания в кишечнике;
замедление линейного роста
не влияет
на конечный рост из-за наличия высокорослости у большинства детей с ожирением;психопатические нарушения (булимия, анорексия).
Слайд 51Физическая активность
Увеличение физической активности, активная ходьба пешком если и не
приведут к снижению веса, могут способствовать снижению заболеваемости и вероятности
развития осложнений.Меры, направленные на повышение расхода энергии, включают увеличение физической активности, борьбу с сидячим образом жизни (например, с сидением перед телевизором).
Ограничение просмотра телевизионных передач, видеозаписей и занятий видеоиграми, могут приводить к снижению избыточной массы тела у детей.
С целью устойчивого снижения веса важное значение имеет характер физической нагрузки (игры, плавание, спорт, танцы и езду на велосипеде или занятия аэробикой), которая должна стать частью повседневной жизни детей.
Слайд 52Психологическая поддержка и поддержка семьи
Семья ребенка оказывает влияние на привычки
по отношению к питанию и физической активности, и это следует
принимать во внимание при проведении любого эффективного лечения.Участие родителей в лечении необходимо для успешного снижения веса как у детей младшего возраста, так и, в меньшей степени, у подростков.
В некоторых семьях в силу культурных или психологических причин родители могут не замечать, что ребенок страдает ожирением.
В других семьях родители могут признавать, что ребенок действительно страдает ожирением, но отрицать, что это может иметь какие-либо последствия.
Слайд 54МЕТАБОЛИЧЕСКИЙ СИНДРОМ
комплекс метаболических, гормональных и клинических нарушений, являющихся факторами риска
раннего развития атеросклероза и его сердечно-сосудистых осложнений, в основе которых
лежит инсулинорезистентность и компенсаторная гиперинсулинемия.Основными симптомами и проявлениями МС являются :
абдоминально-висцеральное ожирение
исулинорезистентность и гиперинсулинемия,
дислипидемия,
атериальная гипертензия,
нарушение толерантности к глюкозе, сахарный диабет типа2,
ранний атеросклероз, ИБС,
нарушения гемостаза,
гиперурикемия и подагра,
микроальбуминурия,
гиперандрогения,
стеатоз печени?,
синдром обструктивных апноэ во сне?.
Слайд 55Принципы лечения пациентов с метаболическим синдромом
Медикаментозная терапия у детей
лечение инсулинорезистентности
- ГЛЮКОФАЖ (метформин)
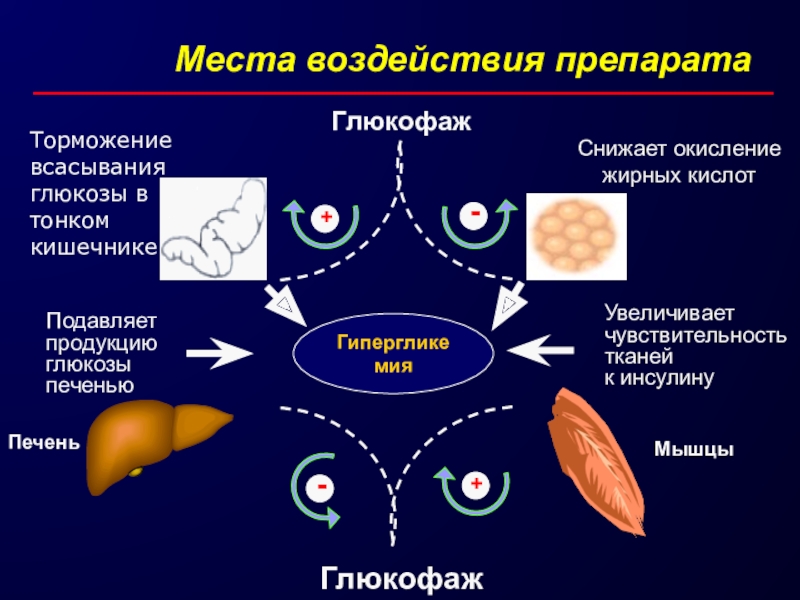
Слайд 56Гипергликемия
Печень
Мышцы
Места воздействия препарата
Подавляет
продукцию
глюкозы
печенью
Увеличивает
чувствительность
тканей
к инсулину
Снижает окисление
жирных кислот
Торможение
всасывания
глюкозы в
тонком
кишечнике
Слайд 57Медикаментозная терапия ожирения у детей
Лекарственная терапия
Рассматривалась возможность использования среди подростков
некоторых методов лекарственной терапии, предназначенных для взрослых, однако большинство из
них еще не были официально одобрены.До тех пор, пока не будут получены более подробные данные о безопасности и надежности этих лекарственных средств, они могут использоваться для снижения веса у подростков и детей лишь в экспериментальном порядке.