Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Атопический дерматит
Содержание
- 1. Атопический дерматит
- 2. Термин "атопия" (от греч. атопос - необычный,
- 3. По современным представлениям под термином "атопии" понимают
- 4. Слайд 4
- 5. Этиология и патогинезШироко распространена теория аллергического генеза
- 6. Среди этиологических факторов, приводящих к развитию заболевания,
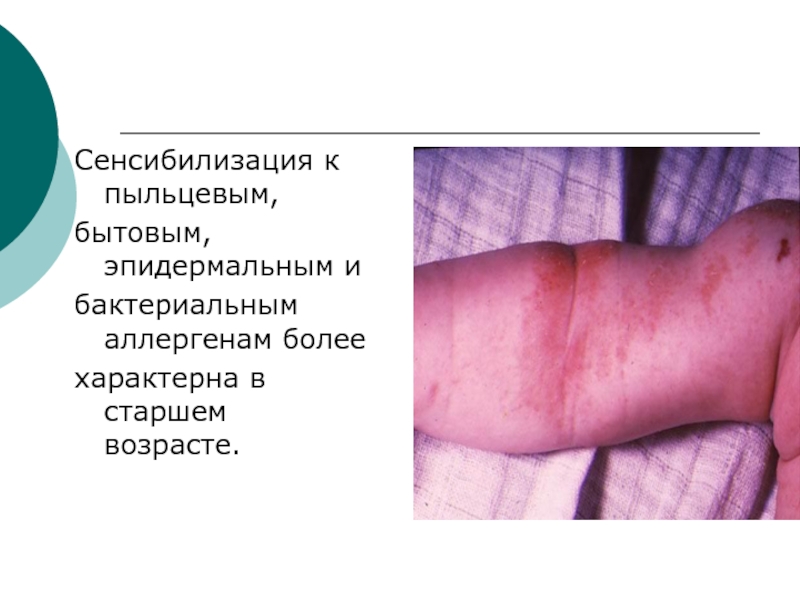
- 7. Сенсибилизация к пыльцевым,бытовым, эпидермальным ибактериальным аллергенам болеехарактерна в старшем возрасте.
- 8. Однако реагиновый тип аллергической реакции не единственный
- 9. Иммуногенез АД определяется особенностями генетически запрограммированного иммунного
- 10. Вызывает интерес и гипотеза о внутридермальном всасывании
- 11. Характерными для атопического дерматита являются белый дермографизм
- 12. Существенное место в патогенезе атопического дерматита отводится
- 13. Клиническая картинаКлинические проявления атопического дерматита чрезвычайно многообразны и
- 14. Кожа страдающих атопическим дерматитом, особенно в период
- 15. В период ремиссии единственными минимальными проявлениями атопического
- 16. Знание малых симптомов кожных проявлений атопической предрасположенности
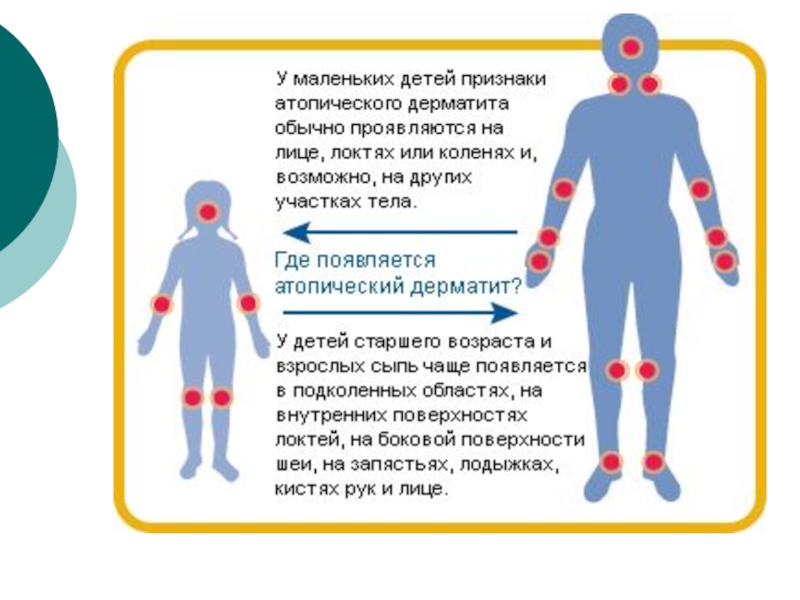
- 17. ФазыМладенческая фаза обычно начинается с 7-8-й недели жизни
- 18. Детская фаза начинается после 18-месячного возраста и продолжается
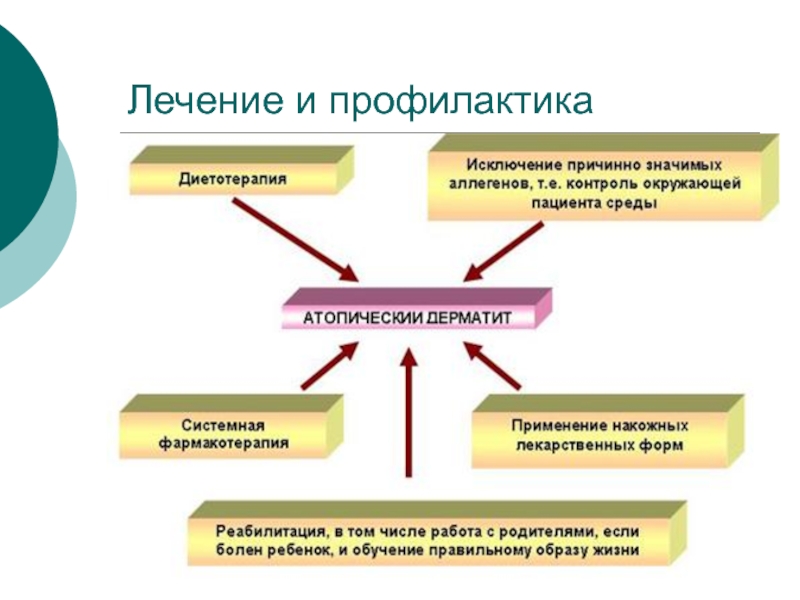
- 19. Лечение и профилактика
- 20. Приступая к лечению атопического дерматита, следует учитывать
- 21. Медикаментозное лечение должно проводиться строго индивидуально и
- 22. Проводя лечение антигистаминными препаратами первого поколения (супрастин,
- 23. Системное введение кортикостероидов применяется ограниченно и при
- 24. Наружное лечение проводится с учетом остроты воспалительной реакции,
- 25. Слайд 25
- 26. Антенатальная профилактика должна осуществляться совместно с аллергологом,
- 27. В раннем постнатальном периоде необходимо постараться избежать
- 28. Вторичная профилактика. Во всех случаях противорецидивная программа
- 29. Больных следует предупредить о необходимости соблюдения профилактических
- 30. При этапной противорецидивной терапии атопического дерматита рекомендуется
- 31. Скачать презентанцию
Термин "атопия" (от греч. атопос - необычный, чуждый) впервые введен A.F. Соса в 1922 г. для определения наследственных форм повышенной чувствительности организма к различным воздействиям внешней среды.
Слайды и текст этой презентации
Слайд 3По современным представлениям под термином "атопии" понимают наследственную форму аллергии,
которая характеризуется наличием реагиновых антител. Причины атопического дерматита неизвестны, и
это находит отражение в отсутствии общепринятой терминологии. "Атопический дерматит" - термин наиболее распространенный в мировой литературе. Используются также его синонимы - конституциональная экзема, пруриго Бенье и конституциональный нейродермит.Слайд 5Этиология и патогинез
Широко распространена теория аллергического генеза атопического дерматита, которая
связывает появление заболевания с врожденной сенсибилазацией и способностью к образованию
реагиновых (IgЕ) антител. У больных атопическим дерматитом резко повышено содержание общего иммуноглобулина Е, включающего в себя как антигенспецифичные IgE-антитела к различным аллергенам, так и молекулы IgЕ. Роль пускового механизма играют проникающие через слизистую оболочку повсеместно распространенные аллергены.Слайд 6Среди этиологических факторов, приводящих к развитию заболевания, указывают на сенсибилизацию
к пищевым аллергенам, особенно в детском возрасте. Это связано с
врожденными и приобретенными нарушениями функций пищеварительного тракта, неправильным вскармливанием, ранним введением в рацион питания высокоаллергенных продуктов, кишечным дисбиозом, нарушением цитопрoтективного барьера и т.д., что способствует проникновению антигенов из пищевой кашицы через слизистую оболочку во внутреннюю среду организма и формированию сенсибилизации к пищевым продуктам.Слайд 7Сенсибилизация к пыльцевым,
бытовым, эпидермальным и
бактериальным аллергенам более
характерна в старшем возрасте.
Слайд 8Однако реагиновый тип аллергической реакции не единственный в патогенезе атопического
дерматита. Наибольший интерес в последние годы привлекают нарушения в клеточно-опосредованном
звене иммунитета. Показано, что у больных АД имеется дисбаланс Тh1/Тh2-лимфоцитов, нарушение фагоцитоза, других неспецифических факторов иммунитета, барьерных свойств кожи. Это объясняет подверженность больных АД различным инфекциям вирусного, бактериального и грибкового генеза.Слайд 9Иммуногенез АД определяется особенностями генетически запрограммированного иммунного ответа на антиген
под воздействием различных провоцирующих факторов. Длительная экспозиция антигена, стимуляция Th2
клеток, продукция аллергенспецифических IgЕ антител, дегрануляция тучных клеток, эозинофильная инфильтрация и воспаление, усиливаемые повреждением кератиноцитов вследствие расчесов, - все это приводит к хроническому воспалению в коже при АД, которое играет важнейшую роль в патогенезе кожной гиперреактивности.Слайд 10Вызывает интерес и гипотеза о внутридермальном всасывании стафилококковых антигенов, которые
вызывают медленное, поддерживающее освобождение из тучных клеток гистамина или прямо,
или через иммунные механизмы. Большую роль в патогенезе могут играть нарушения в вегетативной нервной системе.Слайд 11Характерными для атопического дерматита являются белый дермографизм и извращенная реакция
на внутрикожное введение ацетилхолина. За этими изменениями кожи кроется, очевидно,
основной биохимический дефект, суть которого во многом еще не ясна. У больных атопическим дерматитом измененная реактивность объясняется также неустойчивыми адренергическими влияниями. Эта неустойчивость рассматривается как результат врожденной частичной блокады бета-адренергических рецепторов в тканях и клетках у больных с атопией. Вследствие этого отмечено существенное нарушение в синтезе циклического аденозинмонофосфата (цАМФ).Слайд 12Существенное место в патогенезе атопического дерматита отводится эндокринопатиям, различным видам
нарушений обмена. Велика роль центральной нервной системы, что признавалось и
признается в настоящее время и находит отражение в нервно-аллергической теории происхождения атопического дерматита.Все изложенное объясняет, почему атопический дерматит развивается на фоне разнообразных и взаимообусловленных иммунологических, психологических, биохимических и многих других факторов.
Слайд 13Клиническая картина
Клинические проявления атопического дерматита чрезвычайно многообразны и зависят главным образом
от возраста, в котором проявляется заболевание. Начавшись в младенчестве, атопический
дерматит, часто с ремиссиями различной продолжительности, может продлиться и до полового созревания, а иногда не проходит до конца жизни. Заболевание развивается приступами, возникающими часто сезонно, с улучшением или исчезновением проявлений в летний период. В тяжелых случаях атопический дерматит протекает без ремиссий, давая иногда картину, схожую с эритродермией.Слайд 14Кожа страдающих атопическим дерматитом, особенно в период ремиссии или "дремлющего
течения", отличается сухостью и ихтиозиформным шелушением. Частота вульгарного ихтиоза при
атопическом дерматите варьирует от 1,6 до 6%, соответственно различным фазам заболевания. Гиперлинеарность ладоней (складчатые ладони) наблюдается при сочетании с вульгарным ихтиозом.Слайд 15В период ремиссии единственными минимальными проявлениями атопического дерматита могут быть
едва шелушащиеся, слабо инфильтрированные пятна или даже трещины в области
нижнего края прикрепления мочки ушной раковины. Кроме того, таковыми признаками могут быть хейлит, рецидивирующие заеды, срединная трещина нижней губы, а также эритемосквамозные поражения верхних век. Периорбитальное затемнение, бледность кожи лица с землистым оттенком могут быть важными индикаторами атопической личности.Слайд 16Знание малых симптомов кожных проявлений атопической предрасположенности имеет большое практическое
значение, поскольку может служить основой для формирования групп повышенного риска.
Слайд 17Фазы
Младенческая фаза обычно начинается с 7-8-й недели жизни ребенка. На протяжении
этой фазы поражение кожи носит острый экзематозный характер.
Высыпания локализуются главным
образом на лице, поражая кожу щек и лба, оставляя свободным носогубный треугольник. Вместе с тем постепенно появляются изменения на разгибательной поверхности голеней, плеч и предплечий. Нередко поражается кожа ягодиц и туловища.Слайд 18Детская фаза начинается после 18-месячного возраста и продолжается до пубертатного периода.
Высыпания
атопического дерматита на ранних этапах этой фазы представлены эритематозными, отечными
папулами, склонными к образованию сплошных очагов поражений. В дальнейшем в клинической картине начинают преобладать лихеноидные папулы и очаги лихенификации. В результате расчесoв очаги поражений покрываются экскориациями и геморрагическими корочками.Слайд 20Приступая к лечению атопического дерматита, следует учитывать возрастную стадию, клинические
проявления и сопутствующую патологию. Клинико-лабораторное обследование больного позволяет установить ведущий
патогенетический механизм, выявить факторы риска, наметить план лечебно-профилактических мероприятий. В плане необходимо предусмотреть этапы курсового лечения, смену лекарственных препаратов, закрепляющее лечение и профилактику рецидивов.Слайд 21Медикаментозное лечение должно проводиться строго индивидуально и может включать транквилизаторы,
антиаллергические, противовоспалительные и дезинтоксикационные средства. Следует отметить, что при лечении
атопического дерматита предложено большое количество методов и средств (кортикостероиды, цитостатики, интал, аллергоглобулин, специфическая гмпосенсибилизация, ПУВА-терапия, плазмаферез, акупунктура, разгрузочно-диетическая терапия и др.). Однако наибольшее значение имеют в практике медикаменты, оказывающие противозудный эффект, - антигистаминные препараты и транквилизаторы.Слайд 22Проводя лечение антигистаминными препаратами первого поколения (супрастин, тавегил, диазолин, феркарол),
необходимо помнить, что к ним развивается быстрое привыкание. Поэтому препараты
следует менять каждые 5-7 дней. Кроме того, надо учитывать, что многие из них обладают выраженным антихолинергическим (атропиноподобное) действием. Как следствие - противопоказания при глаукоме, аденоме предстательной железы, бронхиальной астме (увеличение вязкости мокроты). Проникая через гематоэнцефалический барьер, препараты первого поколения вызывают седативный эффект, поэтому их не следует назначать учащимся, водителям и всем тем, кто должен вести активный образ жизни, так как снижается концентрация внимания и нарушается координация движений.Слайд 23Системное введение кортикостероидов применяется ограниченно и при распространенных процессах, а
также нестерпимом, мучительном зуде, не купирующемся другими средствами. Кортикостероиды (лучше
метипред или триамцинолон) даются на несколько дней для снятия остроты приступа с постепенным снижением дозы.При распространенности процесса и явлений интоксикации применяется интенсивная терапия с использованием инфузионных средств (гемодез, реополиглюкин, полийонный раствор, физиологический раствор и др.). Хорошо зарекомендовали себя методы экстракорпоральной дезинтоксикации (гемосорбция и плазмаферез).
Ультрафиолетовое облучение. В лечении упорного атопического дерматита весьма полезным вспомогательным методом может оказаться световая терапия. Ультрафиолетовый свет требует всего 3-4 процедуры в неделю и, за исключением эритемы, имеет мало побочных эффектов.