Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Беременность и роды у женщин с заболеваниями сердечно-сосудистой системы
Содержание
- 1. Беременность и роды у женщин с заболеваниями сердечно-сосудистой системы
- 2. Даже при физиологически протекающих беременности и родах предъявляются повышенные требования к сердечно-сосудистой системе.
- 3. Изменения сердечно-сосудистой системы в связи с беременностьюУвеличение
- 4. Слайд 4
- 5. Артериальное давлениеПериферическое сопротивление снижается на 30-35% ->
- 6. Изменения сердечно-сосудистой системы в связи с беременностьюПоявление
- 7. Систолический шумУ 30% и более женщин во
- 8. ЭКГСнижение сегмента STИнверсия зубца TУвеличение и раздвоение зубца S Увеличение R в V4-V6 отведенияхУменьшение интервала P-Q.
- 9. Классификация сердечно-сосудистых заболеваний в период беременности1) Ревматические
- 10. Модифицированная классификация ВОЗ для оценки риска
- 11. Состояния, при которых беременность относится к группе
- 12. Состояния, при которых беременность относится к группе
- 13. Состояния, при которых беременность относится к группе
- 14. Врожденные пороки сердца и легочная гипертензия
- 15. У женщин с врожденными пороками сердца беременность
- 16. Дефект межпредсердной перегородкиДМПП-самый распространенный врожденный порок сердца
- 17. Дефект межжелудочковой перегородкиЗаболеваемость беременной зависит от размера
- 18. При планировании беременности необходимо оценить у пациента наличие
- 19. Течение беременности. Небольшие перимембранозные дефекты межжелудочковой перегородки
- 20. Родоразрешение: Спонтанные вагинальные роды. В родах необходимо избегать
- 21. Приобретенные пороки сердца
- 22. Ревматические пороки сердца во время беременностиМитральный стеноз
- 23. Общие положения При беременности вследствие роста ОЦК
- 24. Митральный стеноз
- 25. При беременности увеличение ОЦК может вести к
- 26. Альвеолярный отек легких и кровохарканье могут возникнуть в
- 27. До беременностиСледует оценить функцию сердца и степень
- 28. Ведение беременностиГлавное – избежать декомпенсации кровообращения: следует
- 29. Диуретики рекомендованы при сохранении застойных явлений, несмотря
- 30. Родоразрешение Довольно часто осуществляется вагинально.Главными критериями благополучия во
- 31. Митральная недостаточность
- 32. Ревматическая болезнь сердца является главной, но не
- 33. Планирование беременности: необходимо установить функциональный класс пациента
- 34. Ведение беременности Для пациентов с функциональным классом
- 35. РодыРодоразрешение: обычно вагинальные роды. В родах следует следить
- 36. Пролапс митрального клапана
- 37. Среди беременных пролабирование митрального клапана - наиболее
- 38. Беременность в связи с увеличением наполнения сосудистого
- 39. Ведение беременности У беременных при диагнозе
- 40. При отсутствии выраженной митральной регургитации беременность
- 41. В редких случаях выраженной митральной регургитации и
- 42. Недостаточность клапана аортыКак и стеноз аорты, этот
- 43. Прогнозу беременных с падением периферического сосудистого сопротивления и
- 44. До беременности необходимо уточнить тяжесть заболевания методом ЭхоКГ.
- 45. В родах:В виду возможности развития сердечной недостаточности,
- 46. Стеноз аортального клапанаЧасто возникает при двустворчатом аортальном клапане.
- 47. Прогноз Легкий и умеренный стеноз (площадь отверстия
- 48. Серьезная опасность связана с проведением лечебных мероприятий:дополнительное
- 49. До беременности До беременности всем пациенткам следует
- 50. Интервенцию до беременности проводят: у симптомных пациенток и при дисфункции ЛЖ (ФВЛЖ
- 51. При беременности: целесообразно ограничить физическую активность, следить
- 52. Беременность противопоказанапри тяжелом симптомном аортальном стенозе, асимптомном
- 53. Родоразрешение:При не тяжелом аортальном стенозе предпочтительны вагинальные роды, а при выраженном (симптомном) кесарево сечение.
- 54. Аритмии
- 55. Аритмии сердца достаточно часто наблюдаются во время
- 56. Общие положения Пациенты часто не имеют симптомов,
- 57. Наиболее частыми органическими причинами аритмий являются
- 58. Почти половина случаев приходится на функциональные аритмии,
- 59. Аритмии, обусловленные органическими и врожденными заболеваниями сердца
- 60. ЭкстрасистолияБеременность предрасполагает к экстрасистолии, особенно в III
- 61. Единичные и редкие экстрасистолии не требуют лечения,
- 62. Предсердные экстрасистолыПри отсутствии органических заболеваний лечению не подлежат.
- 63. Желудочковые экстрасистолы Для уточнения диагноза рекомендуется ЭКГ
- 64. Суправентрикулярная тахикардияДля быстрого купирования приступа пароксизмальной СВТ
- 65. Для быстрого купирования пароксизмальной СВТ можно применять
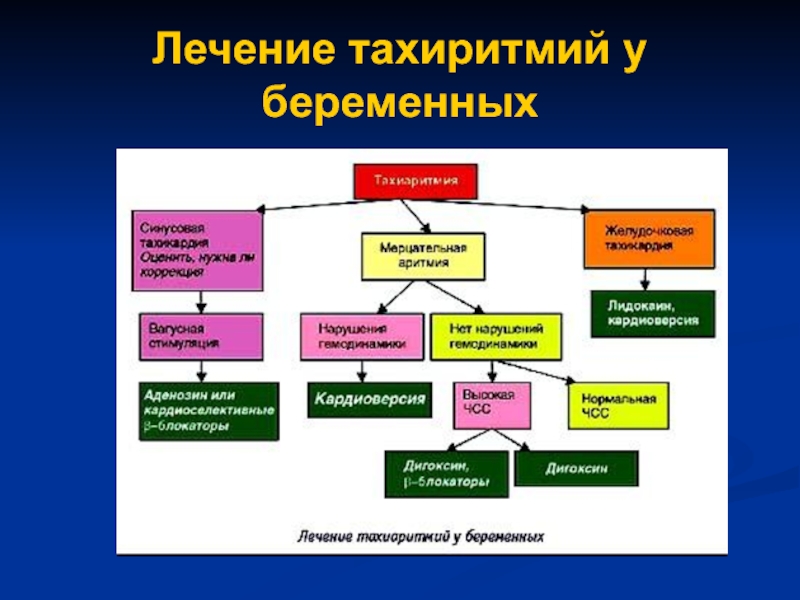
- 66. Лечение тахиритмий у беременных
- 67. Фибрилляция предсердийЯвляется наиболее опасной формой эктопических аритмий у беременных.
- 68. ПричиныМА обычно возникает у беременных сорганическим заболеванием
- 69. У беременных женщин с ФП главной целью
- 70. Течение беременностиУ пациенток с ранее диагностированной ФП
- 71. РекомендацииДефибрилляция безопасна во всех триместрах беременности. Она
- 72. Пероральные антагонисты витамина К рекомендуется применять со
- 73. Ритм-контроль :При стабильной гемодинамике у пациенток с
- 74. Гипертензивные расстройства
- 75. Гипертензия является наиболее частой медицинской проблемой
- 76. Гипертензия во время беременности не является единственным
- 77. Немедикаментозное лечениеНемедикаментозное лечение следует назначать беременным женщинам
- 78. Медикаментозное лечениеВыраженное понижение АД может привести к
- 79. Немедикаментозное лечение рекомендовано беременным женщинам с САД=140-150мм
- 80. Стимуляцию родов рекомендовано проводить при гестационной гипертензии
- 81. * Низкомолекулярные гепарины не рекомендуются Европейским кардиологическим обществом, однако рекомендуются Американским колледжем акушерства и гинекологии.
- 82. Шестой американский колледж of Chest Physicians
- 83. Преимущества низкомолекулярного гепарина — хороший безопасный профиль
- 84. Для трансплацентарного перехода лекарственных препаратов имеют значение:
- 85. Категория А —Возможность вреда для плода представляется сомнительной.Категория
- 86. При назначении лекарственных препаратов беременным следует руководствоваться
- 87. АДЕНОЗИН. Наибольший опыт использования этого препарата приходится
- 88. АМИОДАРОН: Противопоказан во время беременности, однако для
- 89. АТЕНОЛОЛ относится к категории D по FDA,
- 90. Ранее ВАРФАРИН относился к категории риска X.
- 91. ВЕРАПАМИЛПерорально переносится хорошо (ограниченный опыт применения во
- 92. Имеющиеся данные об использовании препарата в первом
- 93. Побочные эффекты:Почечная или тубулярная дисплазия,маловодие,задержка роста, нарушения процессов окостенения черепа,гипоплазия легких,контрактуры,крупные суставы, анемия,внутриутробнаясмерть плода.
- 94. ДИГОКСИН. Имеется обширный опыт применения дигоксина, и
- 95. МЕТОПРОЛОЛ.Относится к классу СПроникает через плаценту и
- 96. СТАТИНЫ. Не должны быть назначены во время
- 97. Скачать презентанцию
Даже при физиологически протекающих беременности и родах предъявляются повышенные требования к сердечно-сосудистой системе.
Слайды и текст этой презентации
Слайд 2 Даже при физиологически протекающих беременности и родах
предъявляются повышенные требования к сердечно-сосудистой системе.
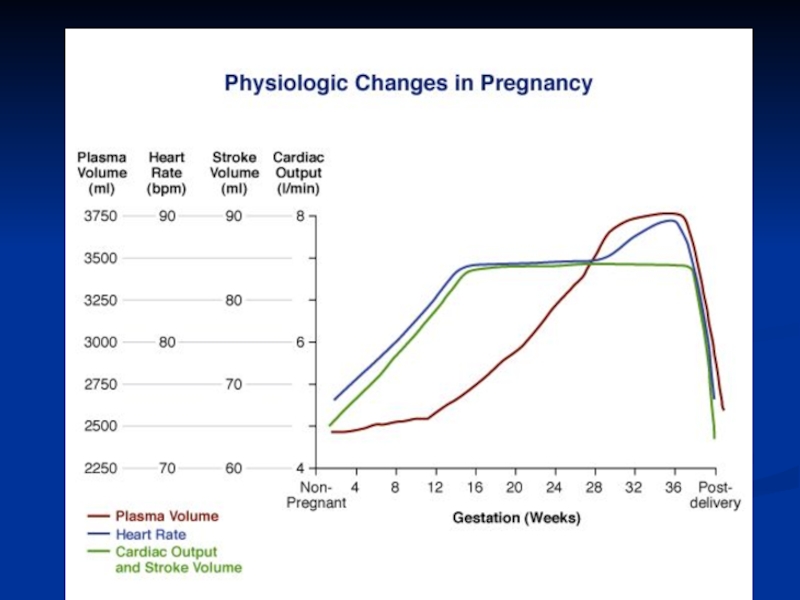
Слайд 3Изменения сердечно-сосудистой системы в связи с беременностью
Увеличение ОЦК на 30-50%
(к 26-32 недели) за счет активации РААС обусловленной воздействием эстрогена.
Увеличение СВ. СВ начинает увеличиваться с первого триместра (особенно увеличивается после 10-12 недель) и достигает максимума на 25-45% к 32 неделе.
Увеличение ЧСС до 84-86уд/мин в середине беременности, а при сдавлении нижней полой вены – и выше(до 90 уд/мин).
Слайд 5Артериальное давление
Периферическое сопротивление снижается на 30-35% -> ->уменьшение скорости
кровотока начиная с 6-8нед. и нормализация его в конце беременности
перед родами.АД в первой половине беременности имеет тенденцию к снижению( снижение ОПСС , обусловленное
сосудорасширающими эффектами прогестерона, эндотелиального простациклина
Наличия крупных артериовенозных шунтов в плацентарном ложе
Это может симулировать ложное улучшение течения гипертонической болезни).
Во второй половине беременности (особенно после 24-26 недели) АД может имеет тенденцию к повышению( в этот период проявляются даже скрыто протекающие гипертензивные состояния).
Слайд 6Изменения сердечно-сосудистой системы в связи с беременностью
Появление фетоплацентарного кровотока и
увеличение массы матки (возрастанием кровотока в ней) имитирует «периферическое сердце»
и способствует улучшению состояния женщины при пороках сердца.Увеличение объемов ЛП и ЛЖ как в систолу, так и в диастолу приводит к дилатации этих отделов сердца без истиной гипертрофии.
Слайд 7Систолический шум
У 30% и более женщин во время беременности возникает
систолический шум в связи с
изменением положения оси сердца
Расслаблением папилларных мышц
Перегибом
ЛА Увеличением тока крови
Дилатацией сердца
Слайд 8ЭКГ
Снижение сегмента ST
Инверсия зубца T
Увеличение и раздвоение зубца S
Увеличение
R в V4-V6 отведениях
Уменьшение интервала P-Q.
Слайд 9Классификация сердечно-сосудистых заболеваний в период беременности
1) Ревматические пороки сердца
(наиболее
распространены в развивающихся странах)
Митральные пороки
Аортальные пороки
2)Врожденные пороки сердца
(наиболее распространены
в развитых странах) Дефекты межпредсердной и межжелудочковой перегородок.
Коарктация аорты
Тетрада Фалло
Синдром Эйзенменгера
Синдром Марфана
3)Другие патологии
Аритмии
ИБС
Кардиомиопатии
Слайд 10Модифицированная классификация ВОЗ для оценки риска сердечно-сосудистых заболеваний у матери:
Принципы.
I класс:
Не обнаруживаемый повышенный риск материнской заболеваемости и
отсутствие или
легкий риск смертности.I I класс
Малый риск материнской заболеваемости или умеренный риск смертности.
I I I класс
Значительный риск материнской заболеваемости или резко выраженный
риск смертности. Требуется консультация эксперта. Если принято решение
о планировании беременности, то необходимо проводить интенсивный
мониторинг со стороны специализированного кардиолога и акушера на
протяжении всей беременности, родов и послеродового периода.
I V класс
Крайне высокий риск материнской заболеваемости и выраженный риск
смертности; беременность противопоказана. При наступлении
беременности следует обсудить вопрос о прерывании. Если беременность
сохраняется, подход тот же, что и для III класса.
Слайд 11Состояния, при которых беременность относится к группе риска I по
ВОЗ.
Неосложненный, легкий или малый стеноз ЛА
Незаращение артериального протока
Пролапс митрального клапана
Удачно восстановленные незначительные поражения (дефекты межпредсердной и межжелудочковой перегородок, открытый артериальный проток, аномальный дренаж легочных вен).
Предсердные и желудочковые эктопические ритмы, изолированно.
Слайд 12Состояния, при которых беременность относится к группе риска II или
III по ВОЗ.
ВОЗ II (если в остальном состояние благоприятное
и неосложненное) неоперированный дефект межпредсердной или межжелудочковой перегородки.
Исправленная тетрада Фалло
Большинство аритмий
ВОЗ II-III (в зависимости от индивидуального состояния)
Умеренное поражение левого желудочка
Гипертрофическая кардиомиопатия
врожденная патология сердца или поражение клапанов не относящаяся к ВОЗ I или IV.
синдром Марфана без дилатации аорты
Аорта < 45мм при заболеваниях аорты обусловленных двустворчатым аортальным клапаном.
Исправленная коарктация
ВОЗ III
Механический клапан
Системный правый желудочек
кровообращение Фонтена
Синие пороки сердца (неисправленные)
Другие комбинированные пороки сердца
Дилатация аорты 40-45мм при синдроме Марфана
Дилатация аорты 45-50мм при заболеваниях аорты обусловленных двустворчатым аортальным клапаном
Слайд 13Состояния, при которых беременность относится к группе риска IV по
ВОЗ (беременность противопоказана)
Легочная артериальная гипертензия любой этиологии
Резко выраженная
дисфункция левого желудочка (LVEF < 30%, NYHA III-IV) Перипартальная кардиомиопатия при предыдущей беременности с любым резидуальным расстройством функции ЛЖ.
Резко выраженный митральный стеноз,
резко выраженный аортальный стеноз
Синдром Марфана с дилатацией аорты > 45мм
Дилатация аорты > 50мм при заболеваниях аорты обусловленных двустворчатым аортальным клапаном
Резко выраженная врожденная коарктация
Слайд 15У женщин с врожденными пороками сердца беременность хорошо переносится. Риск
выкидыша выше при более сложных поражениях. Осложнения со стороны сердца
у матери составляют 12%.Слайд 16Дефект межпредсердной перегородки
ДМПП-самый распространенный врожденный порок сердца у беременных. При
физикальном исследовании выслушивается систолический шум. В результате сброса крови слева
направо увеличивается легочный кровоток. Однако тяжелая легочная гипертензия развивается редко.Беременность часто хорошо переносится. Часто протекает бессимптомно. Единственным противопоказанием является наличие легочной гипертензии или синдрома Эйзенменгера.
Контроль: Обычно двух раз в течение
беременности достаточно.
Родоразрешение: Спонтанные вагинальные роды.
Слайд 17Дефект межжелудочковой перегородки
Заболеваемость беременной зависит от размера дефекта и наличия
легочной гипертензии, которая возможна и у некоторых пациентов с оперированным
пороком.При размерах дефекта менее 1,25 см² легочная гипертезия и сердечная недостаточность не развиваются, но если размер дефекта превышает площадь отверстия аортального клапана их развитие неизбежно.
Пациенты с нормальной сократительной функцией миокарда и функциональным классом I и II имеют хороший исход беременности.
У пациентов с некоррегированным ДМЖП, осложненным застойной сердечной недостаточностью, имеется риск парадоксальной эмболии.
Для новорожденных риск врожденных пороков сердца составляет 6-10%.
Слайд 18При планировании беременности необходимо оценить у пациента наличие легочной гипертензии, так
как при ее наличии беременность противопоказана. В ее отсутствие необходимо
оперативно устранить имеющийся порок, если этого не сделано ранее.При беременности при наличии порока или сомнении в его полной коррекции показано повторное исследование методом ЭхоКГ. Данные рентгенограммы и ЭКГ часто не отличаются от нормы, но при дефекте в мембранозной части перегородки, когда лево-правый шунт больше, на рентгенограмме отмечается усиление легочного рисунка и затемнение легочных полей, а на ЭКГ – гипертрофия миокарда обоих желудочков.
Слайд 19
Течение беременности.
Небольшие перимембранозные дефекты межжелудочковой перегородки (без дилатации левых
отделов сердца) имеют малый риск развития осложнений.
В отсутствие легочной
гипертензии беременность благоприятно влияет на течение заболевания за счет снижения ОПСС и увеличения СВ. В случае давней гипертрофии левого желудочка увеличение ОЦК, характерное для беременности, повышает риск сердечной недостаточности.
При легочной гипертензии повышается риск синдрома Эйзенменгера.
У женщин, которым ранее была проведена хирургическая коррекция порока, беременность протекает без осложнений
Контроль: Обычно двух раз в течение беременности достаточно.
Слайд 20Родоразрешение: Спонтанные вагинальные роды. В родах необходимо избегать артериальной гипотензии (право-левый
шунт, с развитием системной гипоксемии и цианоза).
При некоррегированном пороке
(риск эндокардита), наличии инфекционных осложнений или травматичных родах показана профилактика бактериального эндокардита (в остальных случаях профилактику антибиотиками во время вагинальных родов или кесарева сечения не проводить не рекомендуется).После родов необходимо контролировать объем поступающей жидкости ввиду возможного увеличения внутрисосудистого объема и застойной сердечной недостаточности. Для снижения риска тромбоза глубоких вен и парадоксальной эмболизации рекомендуется раннее вставание.
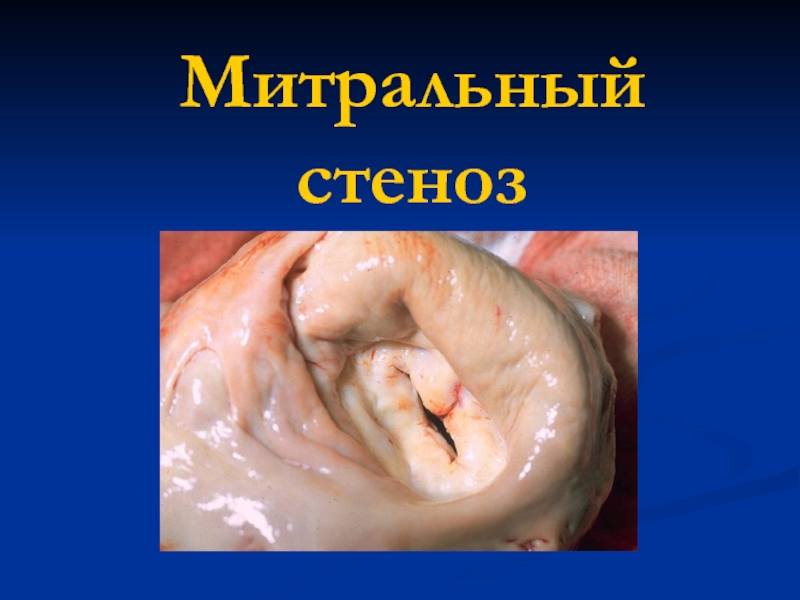
Слайд 22Ревматические пороки сердца во время беременности
Митральный стеноз
90%
Митральная недостаточноть 6.6%
(в большинстве случаев сочетается с МС)
Аортальная недостаточность 2.5%
Аортальный стеноз 1%
Слайд 23Общие положения
При беременности вследствие роста ОЦК и ЧСС возможно развитие
сердечной недостаточности и отека легких: до 38%, нарушений ритма сердца:
до 15%.Исходы беременности прямо зависят от функционального класса пациентки: при ухудшении функции сердца беременной растет частота задержки роста плода и недонашивания.
Главными принципами ведения беременных с заболеваниями сердца ревматической этиологии являются профилактика сердечной недостаточности (водный баланс, физическая активность) и бактериального эндокардита.
Слайд 25При беременности увеличение ОЦК может вести к дальнейшему повышению давления
в левом предсердии, отеку легких и аритмиям, даже при отсутствии
этой симптоматики до беременностиКлиническая симптоматика появляется при сужении площади отверстия митрального клапана менее 2,5 см2 (норма – 4,0 см2). При сужении площади отверстия клапана менее 1 см2 стеноз расценивается как тяжелый.
У каждой четвертой женщины с митральным стенозом сердечная недостаточность впервые развивается во время беременности.
Слайд 26Альвеолярный отек легких и кровохарканье могут возникнуть в 3-ем триместре беременности,
в родах и в раннем послеродовом периоде.
Декомпенсация может возникнуть внезапно
при возникновении мерцательной аритмии или резко выраженной тахикардии.При отсутствии декомпенсации кровообращения у матери, исход беременности для плода благоприятный.
Слайд 27До беременности
Следует оценить функцию сердца и степень стеноза при помощи
ЭхоКГ.
При наличии клиники стеноза или при выявлении выраженного сужения клапанного
отверстия следует провести хирургическое лечение( комиссуротомия) или баллонную вальвулопластику (перкутанную митральную комиссуротомию).Слайд 28Ведение беременности
Главное – избежать декомпенсации кровообращения: следует тщательно следить за
прибавкой массы тела, возможным появлением признаков сердечной недостаточности, и не
допускать тахикардии, уменьшающей сердечный выброс.Для контроля функции сердца необходимо неоднократное проведение ЭхоКГ.
Пациенткам с наличием симптомов или легочной гипертензии рекомендуется ограничение физической нагрузки и применение селективных β-адреноблокаторов.
Слайд 29Диуретики рекомендованы при сохранении застойных явлений, несмотря на применение β
–адреноблокаторов.
При выраженном стенозе и фибрилляции предсердий, тромбозе левого предсердия,
эмболии в прошлом рекомендовано проведение антикоагулянтной терапии. Чрескожную митральную комиссуротомию следует проводить беременным пациенткам, если, несмотря на проведенную медикаментозную терапию, имеются выраженные симптомы или если САД в ЛА>50мм рт.ст.
Слайд 30Родоразрешение
Довольно часто осуществляется вагинально.
Главными критериями благополучия во время родов и
послеродового периода являются баланс поступающей и выводимой жидкости и сердечный
выброс.Кесарево сечение применяется, если, несмотря на медикаментозную (интервенционную) терапию, сохраняется III-IV (NYHA) функциональный класс или легочная гипертензия.
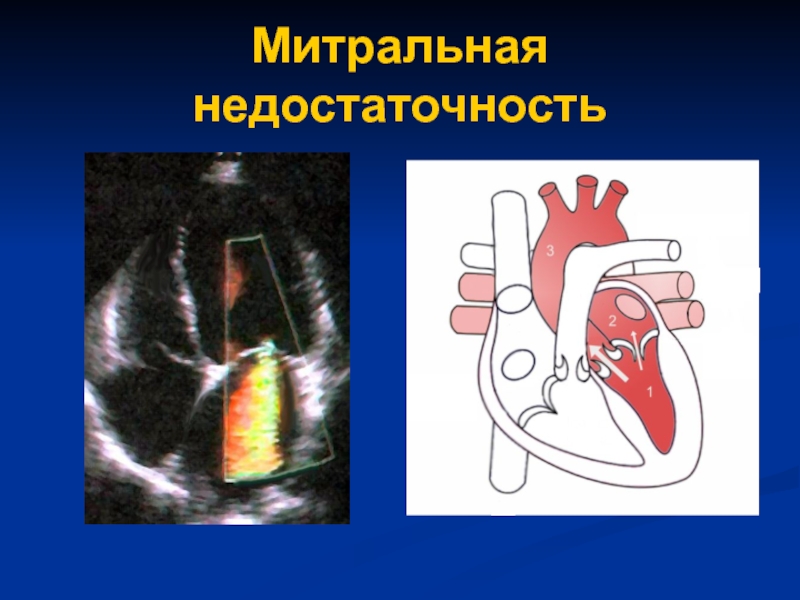
Слайд 32Ревматическая болезнь сердца является главной, но не единственной причиной этого
порока.
Возможными причинами могут быть
пролапс митрального клапана,
дисфункция сосочковой мышцы,
разрыв хорды или расширение левого желудочка любой этиологии (дилатационная кардиомиопатия).
Порок наблюдается примерно у трети пациентов с ревматическими пороками сердца, но часто сочетается со стенозом митрального клапана
Слайд 33Планирование беременности:
необходимо установить функциональный класс пациента и степень регургитации, размер
предсердия и функцию желудочка с помощью ЭхоКГ;
небольшая степень недостаточности не
вызывает осложнений беременности, при этом благоприятный эффект оказывает снижение при беременности ОПССпри отсутствии клинических симптомов сердечной недостаточности и нарушений ритма, даже при кардиомегалии, выявляемой на рентгенограмме, но при нормальных размерах левого желудочка, беременность не увеличивает риск для жизни матери;
при значительном расширении левого желудочка, с конечным диастолическим диаметром 5 см и более (ЭхоКГ) риск для матери достаточно велик и беременность не рекомендуется или должна быть прервана;
хирургическая замена клапана требуется редко: пациенты с умеренной дисфункцией желудочка, сочетающейся с фибрилляцией предсердий, легочной гипертензией и одышкой в покое или вертикальном положении.
Слайд 34Ведение беременности
Для пациентов с функциональным классом I или II единственной
рекомендацией является ограничение физической активности, не допускающей чувство усталости.
При наличии
клинической симптоматики необходимо неоднократное проведение ЭхоКГ, контроль диуреза, возможно назначение дигоксина.При признаках задержки жидкости лечение проводят медикаментозно, редко необходима операция.
При неэффективности медикаментозного лечения и необходимости хирургического необходимо помнить, что при операции во время беременности риск материнской смертности достигает 9%, что в 4 раза выше, чем вне беременности. При этом смертность плодов достигает 30%.
Слайд 35Роды
Родоразрешение: обычно вагинальные роды.
В родах следует следить за балансом вводимой
и выводимой жидкости, и избегать повышения АД, усиливающего регургитацию.
При
увеличении размеров предсердия и риске его фибрилляции рекомендуется мониторный контроль ритма сердца. Для обезболивания рекомендуется эпидуральная анестезия, снижающая периферическое сосудистое сопротивление.
Показана профилактика бактериального эндокардита.
После родов следует продолжить наблюдение за признаками сердечной недостаточности и ритмом сердца.
Слайд 37Среди беременных пролабирование митрального клапана - наиболее частая патология и
составляет 3-4% среди женщин детородного возраста.
Слайд 38Беременность в связи с увеличением наполнения сосудистого русла влияет на
проявления пролапса:
изменяется время щелчка,
укорачивается по времени и становится
более «мягким» шум. У значительной части пациентов во время беременности по данным ЭхоКГ пролапс митрального клапана исчезает.
Большинство женщин с пролапсом митрального клапана не имеют симптомов заболевания.
Слайд 39
Ведение беременности
У беременных при диагнозе пролапса митрального клапана необходимо уточнить
наличие аритмии, и они должны воздерживаться от кофеина, алкоголя, курения
и приема бетамиметиков.Требуется особое внимание при сочетании пролапса с желудочковой тахикардией и перебоями в работе сердца, когда появляется вероятность внезапной смерти беременной. При наличии клинических симптомов заболевания (аритмии, чаще суправентрикулярной тахикардии, загрудинных болей, не зависящих от физической активности и не снимающихся нитроглицерином) требуется медикаментозная терапия: возможно применение дигоксина или ß-блокаторов.
Слайд 40 При отсутствии выраженной митральной регургитации беременность и роды протекают
без осложнений, а пролапс клапана не влияет на их исходы.
Слайд 41В редких случаях выраженной митральной регургитации и нарушения функции левого
желудочка, как следствие перегрузки объемом, с увеличением левого предсердия и
развитием легочной гипертензии, но менее выраженной, чем при митральном стенозе, возникает опасность развития сердечной недостаточности и встает вопрос о возможности беременности.Беременность противопоказана при фракции выброса менее 35%. В этих случаях возможно хирургическое восстановление клапана, которое ведет к улучшению функции левого желудочка и возможности безопасной беременности.
Во время родов применение антибиотиков для профилактики бактериального эндокардита целесообразно у пациентов с длительным течением заболевания, выраженной регургитацией и миксоматозной дегенерацией створок клапана, которые значительно утолщены при ЭхоКГ.
Слайд 42Недостаточность клапана аорты
Как и стеноз аорты, этот порок редко встречается
у женщин детородного возраста.
Беременность очень хорошо переносится.
Слайд 43Прогноз
у беременных с падением периферического сосудистого сопротивления и ростом частоты сердечных
сокращений гемодинамика на фоне порока становится более благоприятной ввиду снижения
сопротивления потоку крови в аорте в систолу и времени регургитации;при отсутствии дисфункции левого желудочка и сердечной недостаточности беременность протекает благоприятно,
без осложнений и пациентка не нуждается в медикаментозном и хирургическом лечении;
тяжелые формы заболевания с расширением, гипертрофией желудочка и высоким пульсовым давлением редко встречаются при беременности;
при значительном нарушении функции левого желудочка или при размере его в систолу (ЭхоКГ) более 5,5 см беременность противопоказана.
Слайд 44До беременности необходимо уточнить тяжесть заболевания методом ЭхоКГ.
Во время беременности в
редких случаях при наличии признаков сердечной недостаточности необходимо
ограничение физической
активности,применение дигоксина, диуретиков, вазодилятаторов.
При неэффективности медикаментозной терапии возможно хирургическое лечение при беременности.
Слайд 45В родах:
В виду возможности развития сердечной недостаточности, необходим контроль водного
баланса.
Оптимальным методом обезболивания родов является эпидуральная анестезия, снижающая периферическое сосудистое
сопротивление и тем самым регургитацию. Слайд 47Прогноз
Легкий и умеренный стеноз (площадь отверстия более 1 см2) относительно
хорошо переносится при беременности, не давая осложнений со стороны сердца.
Даже пациенты с тяжелым стенозом в целом благополучно завершают беременность при отсутствии материнской смертности и с уровнем сердечных осложнений не превышающем 10%.При выраженном стенозе существует риск задержки роста плода.
Снижение сердечного выброса может приводить к недостаточной перфузии коронарных и мозговых артерий, что порождает опасность внезапной смерти.
При врожденном стенозе повышен риск эндокардита.
Слайд 48Серьезная опасность связана с проведением лечебных мероприятий:
дополнительное введение жидкости может
привести к отеку легких;
применение вазодилататоров, а также избыточное назначение диуретиков опасно
развитием гипотензии и внезапной смерти.Слайд 49До беременности
До беременности всем пациенткам следует проводить
эхокардиокардиографическое исследование
с количественным определением аортального стеноза и измерением диаметра аорты.
Симптомным пациенткам
проводят нагрузочные пробы. Интервенцию до беременности проводят:
у симптомных пациенток и при дисфункции ЛЖ (ФВЛЖ<50%) до беременности проводят интервенцию.
Слайд 50Интервенцию до беременности проводят:
у симптомных пациенток и при дисфункции ЛЖ
(ФВЛЖ
стенозом при возникновении симптомов во время нагрузочной пробыСлайд 51При беременности:
целесообразно ограничить физическую активность, следить за возможными признаками застойной
сердечной недостаточности и аритмиями;
у женщин с нормальным митральным клапаном риск отека
легких незначителен, даже при умеренной перегрузке объемом;Необходимо проводить регулярный контроль в течение беременности.
Пациенткам, которые становятся симптомными, показана медикаментозная терапия.
Чрескожная вальвулотомия может быть проведена при сохранении симптомов. При угрожающих жизни состояниях проводят операцию.
Слайд 52Беременность противопоказана
при тяжелом симптомном аортальном стенозе,
асимптомном аортальном стенозе со
сниженной функцией ЛЖ или
при выявлении патологии при нагрузочных пробах
или при диаметре восходящего отдела аорты>50мм (27мм/м²). Слайд 53Родоразрешение:
При не тяжелом аортальном стенозе предпочтительны вагинальные роды, а
при
выраженном (симптомном) кесарево сечение.
Слайд 55Аритмии сердца достаточно часто наблюдаются во время беременности.
Большей частью
они доброкачественные и включают
синусовую брадикардию,
синусовую тахикардию и
экстрасистолы
предсердные и желудочковые, чаще встречаются при ревматических поражениях сердца.
Слайд 56Общие положения
Пациенты часто не имеют симптомов, но могут ощущать сердцебиения.
Не
существует полного соответствия между симптомами и наличием аритмии: только у
10% пациентов с симптомами наблюдаются аритмии и при наличии и при отсутствии симптомов частота предсердных и желудочковых экстрасистол примерно одинакова.При отсутствии симптомов и сопутствующего заболевания сердца можно ограничиться только наблюдением пациента.
Нормальные роды не повышают частоту аритмий и не меняют ее тип.
Слайд 57 Наиболее частыми органическими причинами аритмий являются
ИБС, ИМ,
приобретенные
и врожденные пороки
сердца,
кардиомиопатии и др.
Аритмии во время беременности не всегда
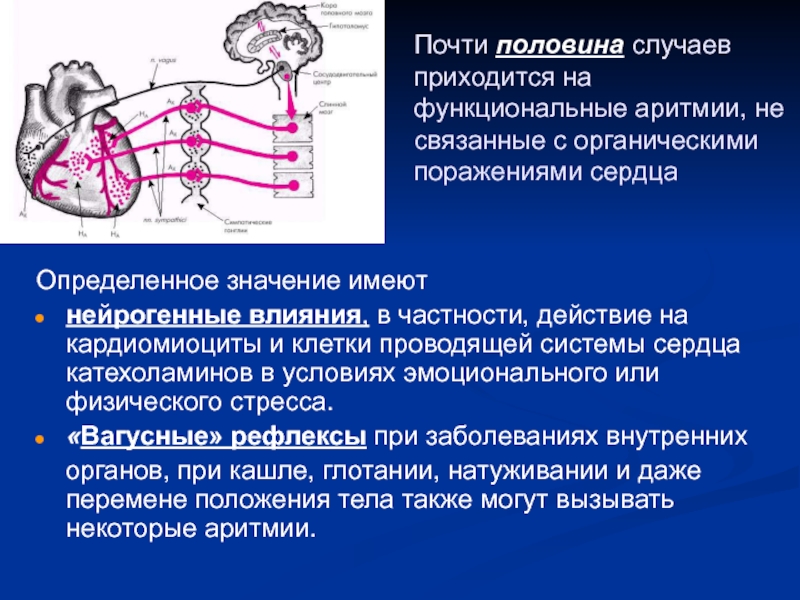
являются следствием заболеваний сердца, например, они могут появиться при заболеваниях органов пищеварения или при ощущении боли.Слайд 58Почти половина случаев приходится на функциональные аритмии, не связанные с
органическими поражениями сердца
Определенное значение имеют
нейрогенные влияния, в частности,
действие на кардиомиоциты и клетки проводящей системы сердца катехоламинов в условиях эмоционального или физического стресса. «Вагусные» рефлексы при заболеваниях внутренних
органов, при кашле, глотании, натуживании и даже перемене положения тела также могут вызывать некоторые аритмии.
Слайд 59Аритмии, обусловленные органическими и врожденными заболеваниями сердца
Аритмии, требующие лечения
развиваются у 15% таких пациенток.
Эпизоды устойчивой тахикардии, в частности
трепетания предсердий, переносятся плохо. Руководствуясь текущим изменением, следует осуществить восстановление синусового ритма.
Для контроля за желудочковым ритмом может быть использован дигоксин.
β-блокеры, антиаритмические препараты I класса и соталол следует использовать с осторожностью при ослабленной функции левого и правого желудочков.
Слайд 60Экстрасистолия
Беременность предрасполагает к экстрасистолии, особенно в III триместре из-за высокого
стояния диафрагмы.
Эмоциональное возбуждение также способствует возникновению экстрасистолии.
Экстрасистолия в родах
может быть вызвана увеличенным притоком крови к сердцу от матки во время схваток и потуг, болью, страхом. Но в 70 % экстрасистолия у беременных и рожениц связана с органическим поражением сердца: пороки, миокардит.
И сама экстрасистолия способствует возникновению нарушения кровообращения.
Слайд 61Единичные и редкие экстрасистолии не требуют лечения, но частые, групповые,
политопные вызывают неприятные ощущения и требуют назначения противоаритмических средств с
успокаивающими препаратами.Экстрасистолия при ревмокардите или сердечной недостаточности проходит при лечении этих заболеваний.
Экстрасистолия при лечении сердечными глюкозидами — признак передозировки и интоксикации —. говорит о том, что препарат следует отменить.
Слайд 62Предсердные экстрасистолы
При отсутствии органических заболеваний лечению не подлежат. Необходимо выяснить и
устранить причину.
У больных с пороками сердца предсердные ЭС являются предвестниками
фибрилляции предсердий, так как обычно они возникают вследствие повышения давления в предсердиях при сердечной недостаточности и расширении левых отделов сердца.Для лечения используются препараты дигиталиса, пропранолол, верапамил, при их неэффективности применяют хинидин, прокаинамид.
Слайд 63Желудочковые экстрасистолы
Для уточнения диагноза рекомендуется ЭКГ мониторирование по Холтеру в
течение 48-72 часов.
При отсутствии симптомов и органических заболеваний сердца лечение
не требуется и можно ограничиться наблюдением.Если число экстрасистол достигает или превышает 10 за 1 минуту, следует рассмотреть возможность не выявленного порока сердца, пролапса митрального клапана, гипертрофической кардиомиопатии, что требует обследования методом эхокардиографии.
Необходимо также учесть бытовые факторы риска (что необходимо сделать и при других аритмиях): избыточное потребление кофеина, алкоголя, усталость, эмоциональный стресс (чувство тревоги), применение симпатомиметиков.
Слайд 64Суправентрикулярная тахикардия
Для быстрого купирования приступа пароксизмальной СВТ рекомендовано использование вагусных
приемов с последующих в/в введением аденозина.
Срочная электрическая кардиоверсия рекомендована
для быстрого купирования любой тахикардии с нестабильной гемодинамикой. Для длительной терапии СВТ рекомендовано пероральное использование дигоксинаили метопролола/пропранолола.
Для быстрого купирования пароксизмальной СВТ следует применять метопролол или пропранолол в/в.
Для длительной терапии СВТ при неэффективности дигоксина или β-адреноблокаторов следует применять соталол или флеканид перорально..
Слайд 65Для быстрого купирования пароксизмальной СВТ можно применять верапамил.
Для длительной
терапии СВТ при неэффективности предложенных средств и до использования амлодипина
можно применить пропафенон или прокаинамид перорально.Для длительной терапии СВТ может быть использован верапамил перорально для контроля ЧСС при неэффективности других средств блокирующих AV-узел.
Атенолол не должен быть использован ни при каких аритмиях.
Слайд 68Причины
МА обычно возникает у беременных с
органическим заболеванием сердца: ревматическим или
врожденным пороком
реже, при тиреотоксикозе.
Довольно часто МА возникает после митральной комиссуротомии,
произведенной во время беременности. У больных с митральным стенозом или резко выраженной недостаточностью митрального клапана МА возникает вследствие увеличения объема крови и перерастяжения предсердий во время беременности. После родов, когда причины формирования «относительного» митрального стеноза и избыточной регургитации крови исчезают, восстанавливается нормальный ритм сердца.
Слайд 69У беременных женщин с ФП главной целью является диагностика и
лечение основного заболевания (МС, врожденный порок сердца, гипертиреоз).
У большинства больных
появление МА предшествует возникновению беременности, но этот вариант аритмии может развиться и в период беременности. Слайд 70Течение беременности
У пациенток с ранее диагностированной ФП во время беременности
в 52% случаев развиваются рецидивы ФП и при этом повышается
риск осложнений у плода.У пациенток без врожденных и приобретенных пороков сердца ФП обычно хорошо переноситься во время беременности.
Слайд 71Рекомендации
Дефибрилляция безопасна во всех триместрах беременности. Она рекомендуется при нестабильной
гемодинамике на фоне ФП и высоком риске, связанном с аритмией,
для матери и плода.Пациенткам с ФП и высоким риском тромбоэмболий рекомендуется антитромботическая профилактика на протяжении всей беременности. Препарат (гепарин или варфарин) выбирают с учетом триместра беременности.
Варфарин и другие производные кумарина переходят через плаценту и потенциально могут вызвать кровотечение у плода и оказать тератогенное действие.
Ни НФГ, ни НМГ не пересекают плаценту, соответственно не имеют потенциальной возможности вызвать кровотечение или оказать тератогенное действие у плода.
Слайд 72Пероральные антагонисты витамина К рекомендуется применять со II триместра беременности.
Их отменяют за 1 мес. до предполагаемых родов.
П/к введение
НМГ в терапевтических дозах рекомендуется в течении первого триместра и последнего месяца беременности. Альтернативой может быть НФГ(следует добиться увеличения АЧТВ в 1.5 раза по сравнению с нормой). Для контроля ЧСС следует применять β-блокаторы или недигидопиридиновые антигонисты кальция. В течение первого триместра следует оценить пользу β-блокаторов и потенциальный риск для плода.
Слайд 73Ритм-контроль :При стабильной гемодинамике у пациенток с отсутствием органической сердечной
патологии следует проводить медикаментозное купирование аритмии. В/в введение ибутилида или
флеканида обычно эффективно и может быть применено, однако опыт их применения во время беременности очень ограничен.Если показан контроль ЧСС, а бета-блокеры или недигидропиридиновые антагонисты кальция противопоказаны, возможно назначение дигоксина.
Слайд 75 Гипертензия является наиболее частой медицинской проблемой во время беременности
и является причиной около четверти случаев антенатальной госпитализации.
Слайд 76Гипертензия во время беременности не является единственным понятием, а включает
следующее:
Существовавшая ранее гипертензия; либо предшествующая беременности, либо развивающаяся до 20
нед. гестационного срока. Обычно сохраняется дольше 42 дней после родов.Гестационная гипертензия; развивается после 20 нед. и разрешается в большинстве случаев не позднее 42 дней после родов.
Преэклампсия(гестационная гипертензия с протеинурией ≥0.3мг/сут). Наиболее часто встречается
во время первой беременности
при многоплодии
при пузырной заносе
или сахарном диабете
и обусловлена недостаточностью плаценты. Часто приводит к замедлению роста плода. Является основной причиной преждевременных родов.
Раннее существовавшая гипертензия в сочетании с гестационной гипертензией с протеинурией.
Антенатальная неклассифицируемая гипертензия
Слайд 77Немедикаментозное лечение
Немедикаментозное лечение следует назначать беременным женщинам при САД≥140-150мм рт.ст
и/или ДАД≥90-99мм рт.ст.
Несмотря на то, что снижение веса может способствовать
снижению АД у небеременных женщин, оно не рекомендовано в течение беременности тучным женщинам, т.к. может стать причиной уменьшения веса у новорожденного и замедленного роста в более поздние сроки у младенцев, чьи матери придерживаются диеты. Слайд 78Медикаментозное лечение
Выраженное понижение АД может привести к нарушению маточно-
плацентарного кровообращения
и, тем самым, к нарушению развития
плода.
Альфа-метилдофа является препаратом выбора
для длительной терапии во время беременности Лабетолол имеет сравнительную эффективность и может применяться при тяжелой гипертензии в/в
Антагонисты кальция, такие как, нифедипин (перорально) или исрадипин (в/в) являются препаратами второй очереди для лечения гипертензии.
Сульфат магния (в/в) является препаратом выбора при приступах и для предупреждения развития эклампсии.
Следует избегать применения диуретиков для лечения гипертензии, т.к. они могут уменьшить ток крови в плаценте. Они не рекомендованы при преэклампсии.
иАПФ, антагонисты рецепторов АГII и прямые ингибиторы ренина строго противопоказаны во время беременности.
Слайд 79Немедикаментозное лечение рекомендовано беременным женщинам с САД=140-150мм рт.ст или ДАД=90-99мм
рт.ст
Женщинам с гестационной гипертензией или ранее существовавшей гипертензией + гестационной
гипертензией или при гипертензии с субклиническим поражением органов или симптомами в любые сроки беременности рекомендовано начать медикаментозное лечение при АД=140/90мм рт.ст. Во всех остальных случаях медикаментозное лечение рекомендовано начинать при САД≥150мм рт.ст или ДАД≥95мм рт.ст.
При САД≥170мм рт.ст или ДАД≥110мм рт.ст. у беременной женщины необходима немедленная госпитализация.
Тактика лечения
Слайд 80Стимуляцию родов рекомендовано проводить при гестационной гипертензии с протеинурией и
неблагоприятных состояниях, такие как видимые нарушения, нарушения коагуляции или дистресс-синдром
плода.При преэклампсии с отеком легких рекомендовано в/в введение нитроглицерина.
При тяжелой гипертензии рекомендовано медикаментозное лечение с применением лабетолола или метилдофа или нифедипина перорально.
Женщинам с существовавшей ранее гипертензией следует продолжать применять текущую терапию, за исключением иАПФ, антагонистов рецепторов АГII и прямых ингибиторов ренина под строгим контролем уровня АД.
Слайд 81* Низкомолекулярные гепарины не рекомендуются Европейским кардиологическим обществом, однако рекомендуются
Американским колледжем акушерства и гинекологии.
Слайд 82 Шестой американский колледж of Chest Physicians и Конференция по антитромбической
терапии (2001) рекомендовали один из трех подходов антикоагуляционной терапии в
течение беременности: I. Четкое регулирование дозы нефракционированного гепарина в течение всей беременности; гепарин применяется подкожно каждые 12 часов в подобранных дозах. II. Терапия нефракционированным или низкомолекулярным гепарином (НГ) проводится до 13-й недели, затем переходят на варфарин до середины III триместра, и дальше повторно применяются нефракционированные или низкомолекулярные гепарины до родоразрешения. III. Отдаленная антикоагуляционная терапия должна быть возобновлена после родов независимо от того, какой режим использовался.Слайд 83Преимущества низкомолекулярного гепарина — хороший безопасный профиль с меньшим количеством
осложнений в виде тромбоцитопении, кровотечений и нарушений остеогенеза, чем у
нефракцированного гепарина, и более предсказуемая и быстро достигаемая антикоагуляция.Слайд 84Для трансплацентарного перехода лекарственных препаратов имеют значение:
молекулярная масса лекарственного препарата;
(препараты
с молекуларной массой >1000 не проникают через плаценту)
интенсивность маточно-плацентарного кровообращения;
морфофункциональная зрелость плаценты; (последний месяц беременности)
способность препарата к ионизации и растворению в липидах; (гепарины имеют низкую растроримость в липидах)
степень связывания с белками плазмы.(чем ниже степень связывания с белками, тем лучше препарат проникает через плаценту)
Слайд 85Категория А —Возможность вреда для плода представляется сомнительной.
Категория В —Не доказан риск
применения этих препаратов как в первом, так и в другие
триместры беременности.Категория С —Лекарство следует назначать только в том случае, когда необходимость его применения оправдывает потенциальный риск для плода.
Категория D —Препараты могут быть использованы только при отсутствии другой, более безопасной альтернативы.
Категория Х — исследования на человеке или животных продемонстрировали неблагоприятное влияние на плод, или имеются достоверные данные о таком влиянии, полученные эмпирическим путем, то есть неблагоприятное воздействие препарата превышает возможную пользу.
Слайд 86 При назначении лекарственных препаратов беременным следует руководствоваться следующими принципами:
применение лекарства
возможно только в случае, если польза от него для матери
выше риска вреда для плода;применения любых лекарств следует избегать в I триместре беременности;
лекарства, безопасность которых при беременности доказана, необходимо предпочитать новым и неисследованным препаратам;
любой препарат следует назначать в минимальной терапевтической дозе;
меньшинство препаратов имеют доказанную тератогенность, но ни один препарат не может считаться абсолютно безопасным на ранних сроках беременности;
при угрожающих для жизни матери состояниях выбирается любая показанная в этой ситуации терапия.
Слайд 87АДЕНОЗИН. Наибольший опыт использования этого препарата приходится на второй и
третий триместры. Из-за короткого периода полужизни препарат может не дойти
до плода.Нет побочных эффектов на плод(ограниченные данные)
Не проникает через плаценту
Не обнаруживается в материнском молоке
Слайд 88АМИОДАРОН: Противопоказан во время беременности, однако для быстрого купирования устойчивой
мономорфной ЖТ с нестабильной гемодинамикой, рефрактерной к электрической кардиоверсии или
не реагирующей на введение других препаратов, следует применять амиодарон в/в.Проникает через плаценту и в грудное молоко
Побочные эффекты: Тиреодная недостаточность(9%), гипертиреоз, зоб, брадикардия, замедление роста, преждевременные роды.
Относится к классу D
Слайд 89АТЕНОЛОЛ относится к категории D по FDA, однако некоторые авторы
относят его к категории C.
Проникает через плаценту
Проникает в материнское
молокоПобочные эффекты :Гипоспадия (в первом триместре); врожденные дефекты, низкий вес при рождении, брадикардия и гипогликемия у плода(во втором и третьем триместре).
Слайд 90Ранее ВАРФАРИН относился к категории риска X. По мнению целевой
группы имеющиеся данные свидетельствуют о том, что варфарин и другие
антагонисты витамина K более подходят к категории риска DПобочные эффекты: Кумарин-индуцированная эмбриопатия; кровотечение.
Кормление грудью: допустимо.
Слайд 91ВЕРАПАМИЛ
Перорально переносится хорошо (ограниченный опыт применения во время беременности).
В/в
введение связано с большим риском гипотензии и последующей гипоперфузией у
плода.Относится к группе C
Проникает через плаценту
Проникает в грудное молоко(кормление допустимо)
Слайд 92Имеющиеся данные об использовании препарата в первом триместре четко не
подтверждают потенциальный тератогенный эффект.
Cледует избегать применения иАПФ, блокаторов
рецепторов АТII, антагонистов альдостерона и ингибиторов ренина во время беременности, все эти препараты относятся к категории риска D.Был описан положительный исход от применения иАПФ и беременность не должна быть прервана, если эти препараты были применены, однако необходим пристальный контроль.
Слайд 93Побочные эффекты:
Почечная или тубулярная дисплазия,
маловодие,
задержка роста,
нарушения процессов окостенения черепа,
гипоплазия
легких,
контрактуры,
крупные суставы, анемия,
внутриутробная
смерть плода.
Слайд 94ДИГОКСИН. Имеется обширный опыт применения дигоксина, и он считается наиболее
безопасным антиаритмическим препаратом, используемым во время беременности. Была продемонстрирована профилактическая
антиаритмическая эффективность.Проходит через плаценту
Обнаруживается в грудном молоке, однако кормление грудью допустимо.
Относится к группе C
Слайд 95МЕТОПРОЛОЛ.
Относится к классу С
Проникает через плаценту и проникает в грудное
молоко (допустимо кормление)
Побочные эффекты: Брадикардия и гипогликемия у плода.
Слайд 96СТАТИНЫ. Не должны быть назначены во время беременности и кормления
грудью, т.к. их безопасность не доказана и предполагается наличие нежелательных
эффектов у матери при временном перерыве терапии на период беременности.Вызывают врожденные аномалии
Относятся к группе Х