Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
БРОНХИАЛЬНАЯ АСТМА
Содержание
- 1. БРОНХИАЛЬНАЯ АСТМА
- 2. Астма – определениеБронхиальная астма – это хроническое
- 3. Частота БА в популяции (%)Частота смертельных исходов на 100 тыс больных БАGINA 2011; www.ginasthma.org Updated 2011
- 4. Механизм развития астмыВОСПАЛЕНИЕВоздействие триггеров (аллергены, физическая нагрузка,
- 5. ВоспалениедыхательныхпутейДисфункциягладкихмышцСимптомы/ОбостренияРемоделирование дыхательных путейОсновные патофизиологическиекомпоненты астмыВ отсутствие адекватной
- 6. GINA 2007: www.ginasthma.org Бывают ли у пациента
- 7. « Все, что сопровождается свистящими хрипами, следует считать бронхиальной астмой, пока не будет доказано обратное»GINA, 2007
- 8. Бронхиальную астму следует дифференциировать с:Гипервентиляционный синдром и
- 9. Стандартизация легочных функциональных тестов. Официальный отчет Европейского
- 10. GINA 2007: www.ginasthma.orgСтандартизация легочных функциональных тестов. Официальный
- 11. GINA 2007: www.ginasthma.org Оценка функции легких
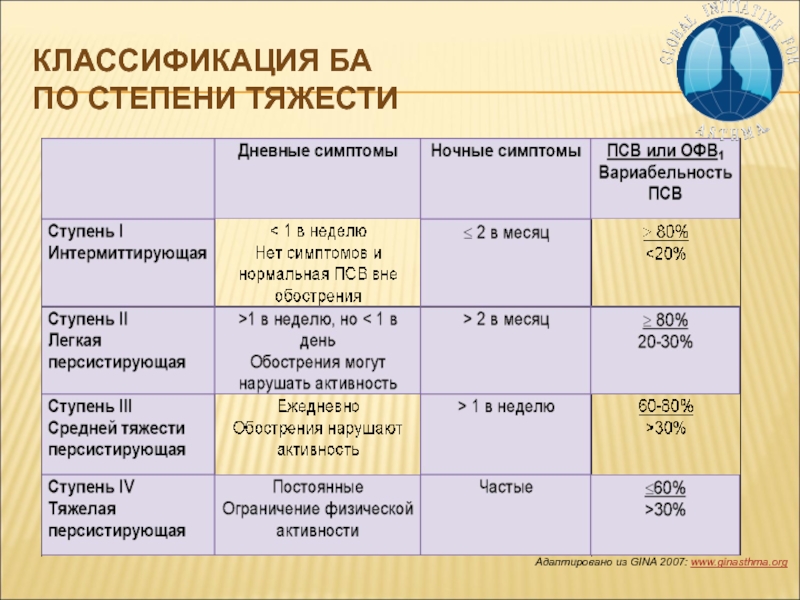
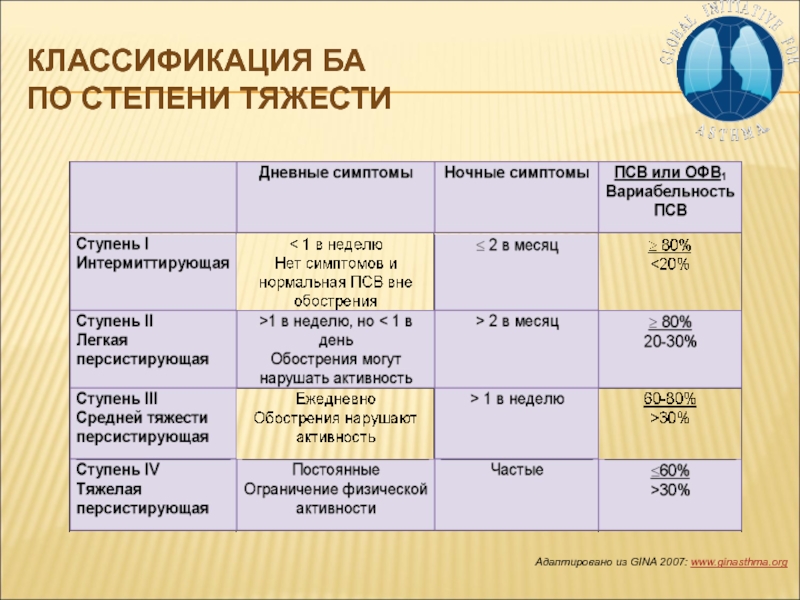
- 12. Адаптировано из GINA 2007: www.ginasthma.orgКлассификация БА по степени тяжести
- 13. уровень контроля БААдаптировано из GINA 2007: www.ginasthma.org
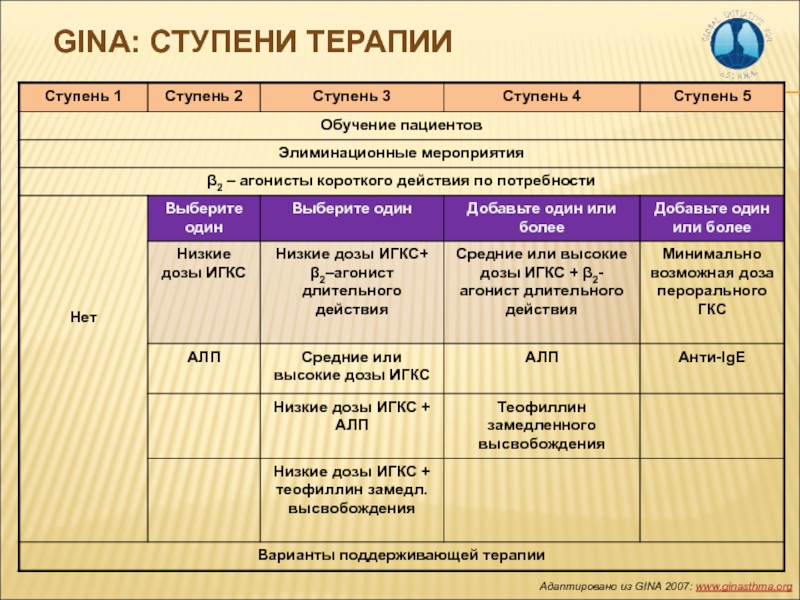
- 14. GINA: ступени терапииАдаптировано из GINA 2007: www.ginasthma.org
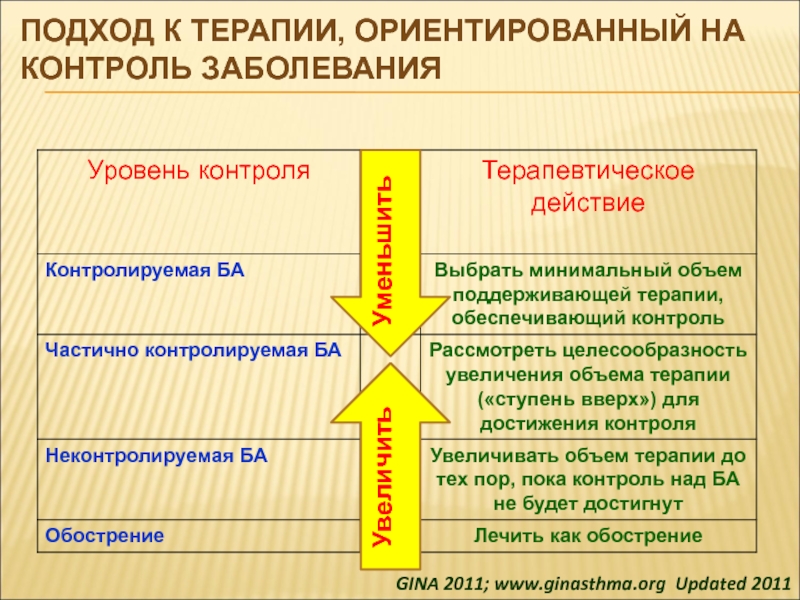
- 15. Подход к терапии, ориентированный на контроль заболеванияУменьшитьУвеличитьGINA 2011; www.ginasthma.org Updated 2011
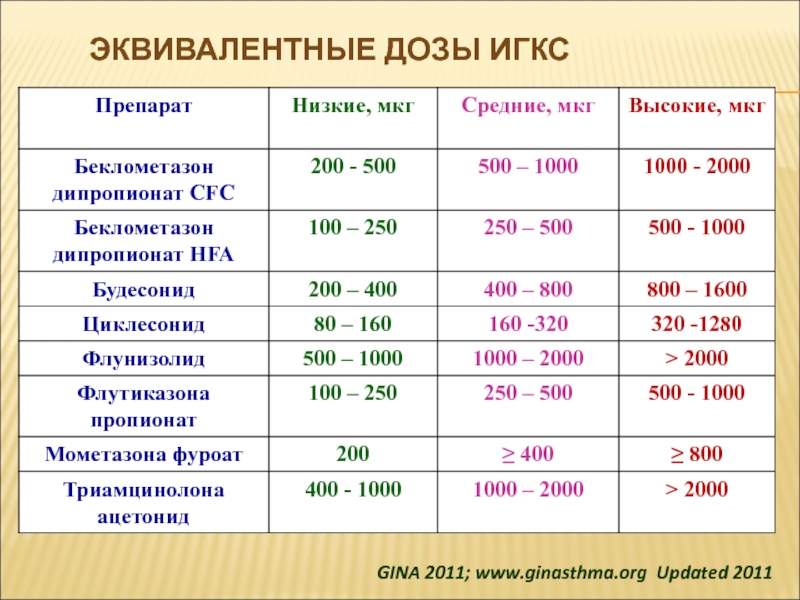
- 16. Эквивалентные дозы ИГКСGINA 2011; www.ginasthma.org Updated 2011
- 17. Антилейкотриеновые препаратыЗафирлукаст (аколат) – таблетки по 20
- 18. β2-агонистЫМембраностабилизирующий эффектСтимуляция мукоцилиарного транспортаВазодилатация посткапиллярного руслаСтимуляция
- 19. Возможности:уменьшение выраженности симптомов и снижение потребности в
- 20. Антитела к IgEОмализумаб (КСОЛАР)Доза составляет от 75
- 21. Теофиллины: роль в лечении БАв малых дозах
- 22. ТЯЖЕЛОЕ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ Тяжелый приступ бронхиальной
- 23. I Стадия относительной компенсации (отсутствие вентиляционных расстройств):Уменьшение
- 24. II Стадия декомпенсации («немое легкое») (прогрессирующие вентиляционные
- 25. ІІІ Гипоксемическая кома:Потеря сознания, снижение рефлексов, чувствительности;Брадипноэ,
- 26. Препараты для неотложной помощи-ГКС парентерального (системного) действия;-бронходилататоры(B2-агонисты
- 27. Парентеральные ГКС (в/в капельно, болюсно)I стадия: 60-90
- 28. Показания к парентеральному введению адреналина-анафилактическая форма ТОБА;-быстрая
- 29. БронхолитикиРежимы дозирования В2 –агонистов быстрого действия (сальбутамол,
- 30. непрерывный: постоянная ингаляция указанной дозы препарата через
- 31. Теофиллины Дозирование парентеральных теофилинов (эуфилина): 1
- 32. Инфузная терапия Ликвидация гемоконцентрации и дегидратации,
- 33. ОксигенотерапияНазначают в случае артериальной гипоксемии (РО2
- 34. Больная Г. 45 лет, штукатурСчитает себя больной
- 35. Лечение по месту жительства:Клинический случайАнтибиотики (многократно)+
- 36. 123ХОЗЛБронхиальная астмаИдиопатический фиброзирующий альвеолитО каком диагнозе можно думать??4Хронический бронхит с гиперреактивностью бронхов
- 37. 123ХОЗЛБронхиальная астмаИдиопатический фиброзирующий альвеолитО каком диагнозе можно думать??4Хронический бронхит с гиперреактивностью бронхов
- 38. 123рентгенография органов грудной полостиэлектрокардиографияфункция внешнего дыхания (ФВД)Какой
- 39. 123рентгенография органов грудной полостиэлектрокардиографияфункция внешнего дыхания (ФВД)Какой
- 40. Приказ №128 МЗ Украины, стр.39Критерии диагноза БРОНХИАЛЬНОЙ
- 41. Спирометрическое исследование при поступлении в стационарОФВ1ОФВ1=1,01 л
- 42. Клинический случайБольная не может спать –приступы сухого
- 43. Адаптировано из GINA 2007: www.ginasthma.orgКлассификация БА по степени тяжести
- 44. 123Легкая интермиттирующаяСтепень тяжести БА может быть установлен
- 45. 123Легкая интермиттирующаяСтепень тяжести БА может быть установлена
- 46. уровень контроля БА у пациенткиАдаптировано из GINA 2007: www.ginasthma.org У больной Г. неконтролируемая астма.
- 47. Для лечения обострения назначено:Вентолин 2,5 мг и
- 48. Какой препарат выбрать для базисной терапии?
- 49. 1234Предназначены для снятия симптомовНаправлены на достижение контроля
- 50. 1234Предназначены для снятия симптомовНаправлены на достижение контроля
- 51. 1234глюкокортикостероидыблокаторы М1-рецепторовß2-агонисты короткого действиямуколитикиКакая из ниже перечисленных групп препаратов является обязательной для длительного контроля БА:?
- 52. 1234глюкокортикостероидыблокаторы М1-рецепторовß2-агонисты короткого действиямуколитикиКакая из ниже перечисленных групп препаратов является обязательной для длительного контроля БА:?
- 53. Global Strategy for Asthma management and Prevention-2005ИГКС
- 54. Спирометрическое исследование больной г. После купирования обостренияКакова
- 55. терапия, предложенная больной Г.ИГКС+агонисты длительного действия100/50
- 56. Допущенные ошибки в лечении больной Г. До
- 57. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1БРОНХИАЛЬНАЯ АСТМА
Лекция для студентов V курса
К.мед.н. асистент кафедры внутренней медицины
№2
Слайд 2Астма – определение
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных
путей, в котором принимают участие многие клетки и клеточные элементы.
Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием леченияGINA 2011; www.ginasthma.org Updated 2011
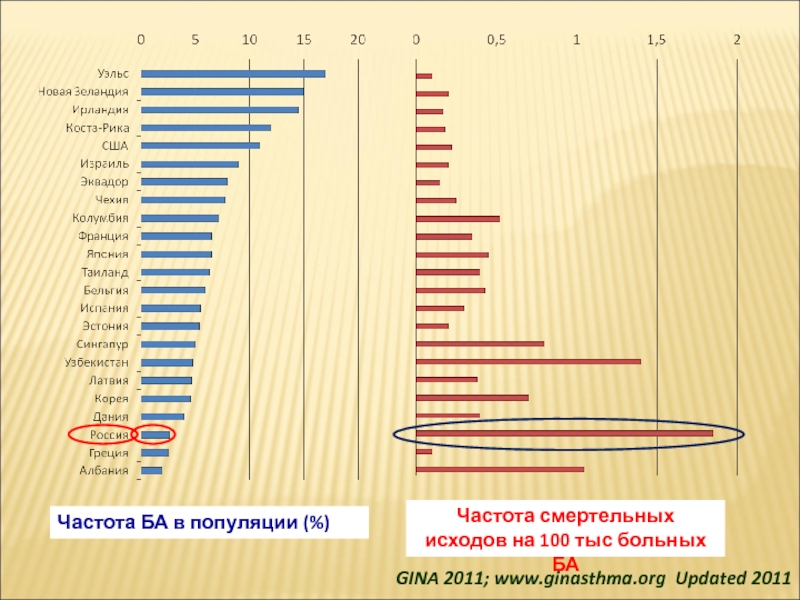
Слайд 3Частота БА в популяции (%)
Частота смертельных исходов на 100 тыс
больных БА
GINA 2011; www.ginasthma.org Updated 2011
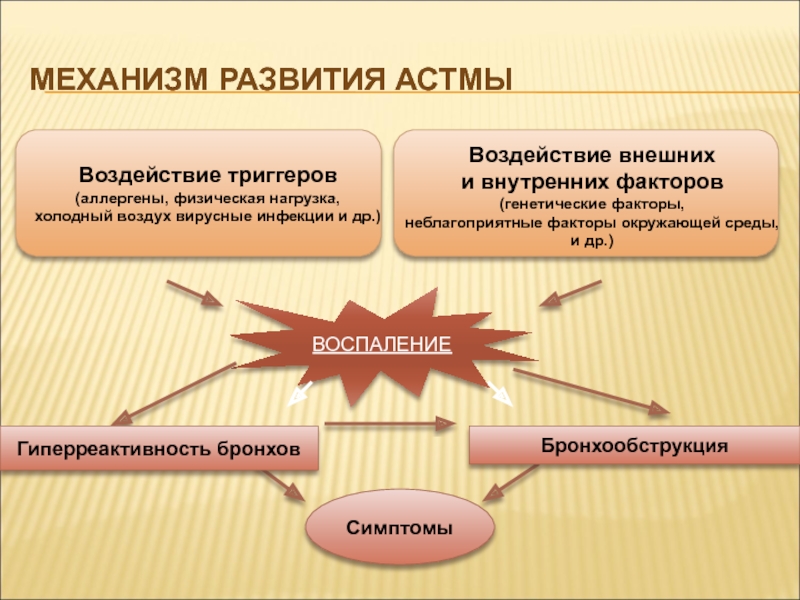
Слайд 4Механизм развития астмы
ВОСПАЛЕНИЕ
Воздействие триггеров
(аллергены, физическая нагрузка,
холодный воздух вирусные
инфекции и др.)
Воздействие внешних
и внутренних факторов
(генетические факторы,
неблагоприятные
факторы окружающей среды, и др.)
Симптомы
Гиперреактивность бронхов
Бронхообструкция
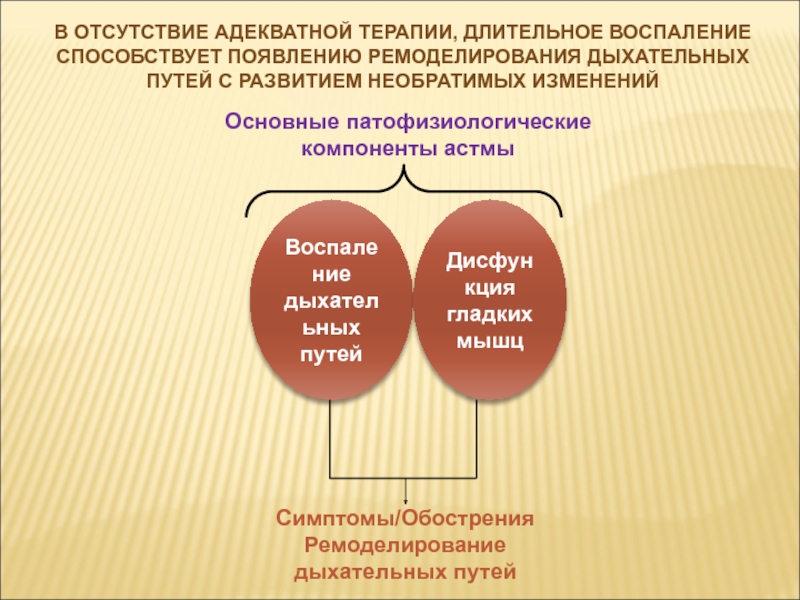
Слайд 5Воспаление
дыхательных
путей
Дисфункция
гладких
мышц
Симптомы/Обострения
Ремоделирование
дыхательных путей
Основные патофизиологические
компоненты астмы
В отсутствие адекватной терапии, длительное воспаление способствует
появлению ремоделирования дыхательных путей с развитием необратимых изменений
Слайд 6GINA 2007: www.ginasthma.org
Бывают ли у пациента эпизоды «свиста», хрипов
в грудной клетке?
Беспокоит ли пациента кашель по ночам?
Бывают
ли у пациента приступообразный кашель или свистящие хрипы после физической нагрузки?
Отмечает ли пациент появление свистящих хрипов,
«заложенности» в грудной клетке или кашля после контакта
с аллергенами или иными раздражителями дыхательных путей?
Отмечает ли пациент длительный (>10 дней) кашель
после обычной простуды?
Приносят ли облегчение лекарства для лечения
бронхиальной астмы?
Вопросы, позволяющие заподозрить бронхиальную астму
Слайд 7« Все, что сопровождается свистящими
хрипами, следует считать бронхиальной
астмой,
пока не будет доказано обратное»
GINA, 2007
Слайд 8Бронхиальную астму следует дифференциировать с:
Гипервентиляционный синдром и панические атаки
Обструкция верхних
дыхательных путей и аспирация инородных тел
Дисфункция голосовых связок
Другие обструктивные заболевания
легких, в особенности ХОЗЛНеобструктивные заболевания легких (например диффузные поражения паренхимы легких)
Нереспираторные заболевания (например левожелудочковая недостаточность)
Слайд 9Стандартизация легочных функциональных тестов. Официальный отчет Европейского респираторного общества.
Пульмонология,
1993. Приложение: 6-44.
Наиболее ценную информацию
о БРоНХИАЛЬНОЙ АСТМЕ дают:
симптомы
заболеванияспирометрия
суточные колебания скорости выдоха
Слайд 10GINA 2007: www.ginasthma.org
Стандартизация легочных функциональных тестов. Официальный отчет Европейского респираторного
общества.
Пульмонология, 1993. Приложение: 6-44.
Оценка функции легких
Спирометрия
ОФВ1
ФЖЕЛ
ОФВ1/ФЖЕЛ
ПСВ
- объем
форсированного выдоха в первую секунду- форсированная жизненная емкость легких
(модифицированный тест Тиффно), которое
составляет у взрослых более 80%
- пиковая скорость выдоха
Согласно стандартам Европейского респираторного общества (ЕRS), обратимость бронхиальной обструкции изучается по изменениям ОФВ1 в ответ на ингаляцию 400 мкг сальбутамола
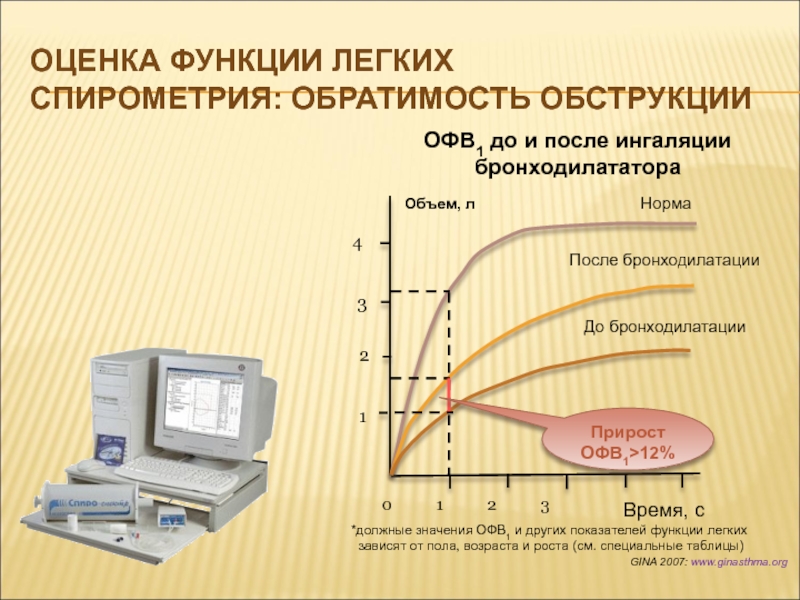
Слайд 11GINA 2007: www.ginasthma.org
Оценка функции легких
Спирометрия: обратимость обструкции
ОФВ1 до
и после ингаляции бронходилататора
Время, с
4
2
1
3
Норма
После бронходилатации
До бронходилатации
Прирост ОФВ1>12%
0
1 2 3Объем, л
*должные значения ОФВ1 и других показателей функции легких
зависят от пола, возраста и роста (см. специальные таблицы)
Слайд 15Подход к терапии, ориентированный на контроль заболевания
Уменьшить
Увеличить
GINA 2011; www.ginasthma.org Updated
2011
Слайд 17Антилейкотриеновые препараты
Зафирлукаст (аколат) – таблетки по 20 мг; суточная доза
1 таблетка 1 раз в день
Монтелукаст (сингуляр) – таблетки по
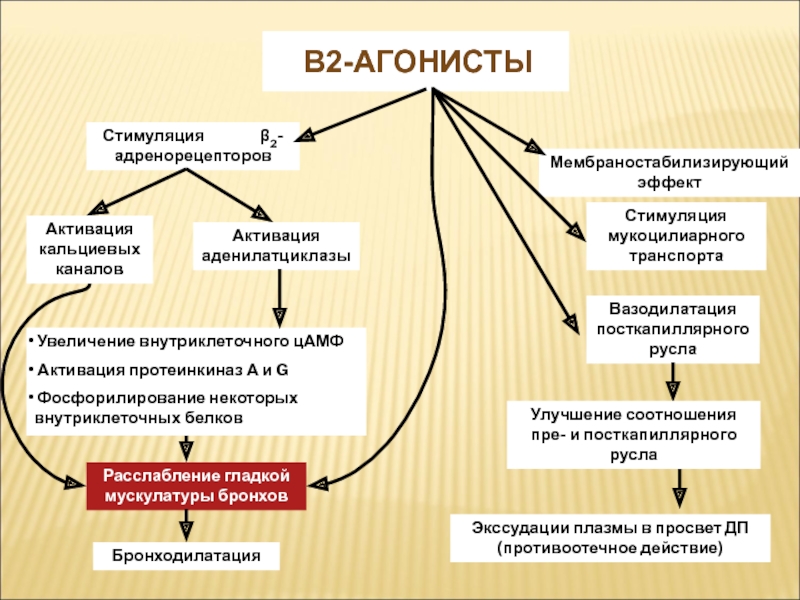
10 мг; суточная доза 1 таблетка 1 раз в деньСлайд 18 β2-агонистЫ
Мембраностабилизирующий эффект
Стимуляция мукоцилиарного транспорта
Вазодилатация посткапиллярного русла
Стимуляция
β2-адренорецепторов
Улучшение соотношения пре- и посткапиллярного русла
Экссудации
плазмы в просвет ДП (противоотечное действие)Активация кальциевых каналов
Активация аденилатциклазы
Увеличение внутриклеточного цАМФ
Активация протеинкиназ А и G
Фосфорилирование некоторых внутриклеточных белков
Расслабление гладкой мускулатуры бронхов
Бронходилатация
Слайд 19Возможности:
уменьшение выраженности симптомов и снижение потребности в КДБА
улучшение качества жизни
отличный
профиль переносимости
Показания к применению:
лечение аспириночувствительных пациентов
предупреждение бронхоспазма, вызванного физической нагрузкой
у
курящихпри сочетании БА и аллергического ринита
у пациентов, которые не могут использовать ингаляционные препараты
Может использоваться в качестве монотерапии на ступени 2, либо в комбинации с ИГКС
Антилейкториеновые препараты
Слайд 20Антитела к IgE
Омализумаб (КСОЛАР)
Доза составляет от 75 до 375 мг
1 раз в 2 или 4 недели п/к и определяется
исходя из уровня IgE до начала лечения и массы телаСлайд 21Теофиллины: роль в лечении БА
в малых дозах обладают небольшим противовоспалительным
действием
используются только препараты с модифицированным высвобождением
могут применяться в дополнение
к ИГКС, однако их эффект меньше, чем у ДДБАприменение ограничено побочными эффектами
результаты применения коротко-действующих форм при обострении остаются противоречивыми
GINA 2011; www.ginasthma.org Updated 2011
Слайд 22ТЯЖЕЛОЕ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ
Тяжелый приступ бронхиальной астмы, который длится более
24 часов, характеризуется острой прогрессирующей дыхательной недостаточностью, вызванной обструкцией воздухоносных
путей в условиях формирования резистентности к бронхолитикам.Слайд 23I Стадия относительной компенсации (отсутствие вентиляционных расстройств):
Уменьшение количества мокроты;
Сознание сохранено;
Вынужденное
положение в постели;
Умеренные отдышка, цианоз, потливость;
ЧСС 100 – 120 в
мин.;ЧД 30 – 40 в мин.;
Гипертензия;
РаО2 60 – 70 мм рт. ст.;
Ра СО2 40 – 45 мм рт. ст.;
ПСВ и ОФВ1 30% от должных.
Слайд 24II Стадия декомпенсации («немое легкое») (прогрессирующие вентиляционные расстройства):
Отсутствие мокроты;
Сознание сохранено,
появление периодов возбуждения и апатии;
Вынужденное положение в постели;
Выраженные отдышка, цианоз,
гипергидроз, набухание шейных вен;ЧСС 120 – 140 в мин., пульс слабый;
ЧД 40 – 50 в мин.;
Гипотония;
РаО2 менее 50 – 60 мм рт. ст.;
Ра СО2 больше 50 – 70 мм рт. ст.;
ПСВ и ОФВ1 20% от должных.
Слайд 25ІІІ Гипоксемическая кома:
Потеря сознания, снижение рефлексов, чувствительности;
Брадипноэ, периодические ритмы дыхания;
Пульс
нитевидный, ЧСС больше чем 140 – 160 в мин., аритмичный,
альтернирующий, «парадоксальный»;Гипотония, коллапс, шок;
РаО2 менее 40 мм рт. ст.;
Ра СО2 больше чем 70 – 80 мм рт. ст.;
Органические неврологические расстройства.
Слайд 26Препараты для неотложной помощи
-ГКС парентерального (системного) действия;
-бронходилататоры(B2-агонисты быстрого действия, парентеральные
теофиллины) ;
-препараты для инфузной терапии (5% р-ра глюкозы, физиологический р-р,
4% р-р соды, реополиглюкин ) ;-средства , которые улучшают реологические свойства крови (гепарин, фраксипарин, реополиглюкин);
-симптоматические средства (сердечные глюкозиды, антиаритмические – ААП, метаболические сердечные средства) ;
-кислородотерапия.
Слайд 27Парентеральные ГКС (в/в капельно, болюсно)
I стадия: 60-90 мг преднизолона в
/в струйно + 20-40 мг преднизолона в/в капельно в 400,0
мл физ. р-ра ; в случае отсутствия эффекта в/в преднизолон повторять каждые 2-3 ч. по 90 мг; в случае улучшения состояния – вводить по 30 мг каждые 3 ч. с удлинением интервалов между введениями; количество жидкости до 1000-1200 мл. Суточная доза – 1-1,5 г.IIстадия ТОБА: суточная доза преднизолона до 1,5 – 2 г (лечение в реанимационном отделении). С выведением больного из стадии «немого легкого» дозу преднизолона уменьшают на 25% в сутки, оставляя на минимальной поддерживающей (индивидуально) на протяжении 3-5 дней.
Пульс-терапия преднизолоном (метилпреднизолоном, метипред) – 1000 мг в/в капельно быстро (в случае малой эффективности лечебных средств, II-III ст. ТОБА, из-за массивной возрастающей бронхообструкции).
Слайд 28Показания к парентеральному введению адреналина
-анафилактическая форма ТОБА;
-быстрая декомпенсация пациента;
-неэффективность ингаляционного
введения В2 – агониста;
-неспособность пациента приспособиться к ингаляционной терапии.
Слайд 29Бронхолитики
Режимы дозирования В2 –агонистов быстрого действия (сальбутамол, альбутерол):
прерывчатый: 0,03 мл/
кг 0,5% (2,5-5мг) р-ра вентолина (сальбутамола), альбутерола и 2мг р-ра
фликсотида или пульмикорта 0,25-0,5 мг в 1 мл для ингаляции растворяя в одной камере с 3-5 мл физ. р-ра и ингалируют через небулайзер каждые 20 мин. по 2-4 вдоха до улучшения состояния. При использование дозированного аэрозольного ингалятора (рМDI) одноразовая адекватная доза составляет 400-1000мкг. Вводить 3 раза в час.;Слайд 30непрерывный: постоянная ингаляция указанной дозы препарата через небулайзер параллельно с
подачей кислорода со скоростью 6-7л/мин.
Дозирование антихолинергических средств (беродуал Н):
0,5
мг ипротропиума бромида, разведенного в 3-5 мл физ. р-ра, ингалируют через небулайзер каждые 20 мин. Возможное смешивание сальбутамола и ипротропиума бромида в камере небулайзера.Слайд 31
Теофиллины
Дозирование парентеральных теофилинов (эуфилина): 1 ампула = 10мл 2,4% р-ра
=192мг теофиллина.
I этап (насыщения): на протяжении первых 30 мин. Больным,
которые впервые получают эуфилин, назначают с расчетом 5,6 мг/кг веса чистого теофиллина; повторно – 3мг/кг. II этап (поддерживающая терапия): на протяжении следующих 3,5 лет. Для пациентов, которые курят, скорость дозирования чистого теофиллина составляет 0,9 мг/кг/ч. Для пациентов, которые не курят, - 0,6 мг/кг/ч. Для больных с печёночной, почечной, дыхательной и сердечной недостаточностью – 0,25 мг/кг/ч.
Максимальная ежедневная доза чистого теофиллина в лечении больных с ТОБА не должна превышать 2 г.
Слайд 32
Инфузная терапия
Ликвидация гемоконцентрации и дегидратации, разжижение бронхиального секрета, коррекцию электролитного
и кислотно-щелочного состояния организма.
Общее количество жидкости, составляет до 2-3
л в сутки под контролем центрального венозного давления (не выше 12мм вод.ст.) и скорости мочевыделения (не меньше 80 мл/ч. без диуретиков). При этом используются гепаринизированные (20-30 тыс. в сутки) растворы глюкозы, реополиглюкин.Слайд 33Оксигенотерапия
Назначают в случае артериальной гипоксемии (РО2
которая содержит 30-50% кислорода, подается через назальный катетер или маску
Venturi со скоростью 1-5 л/мин. Контроль газового состава крови осуществляют через 20-30 мин. Критериями эффективности оксигенотерапии являются стабильные показатели парциального давления кислорода в артериальной крови больше 80мм рт. ст. и сатурации кислорода больше 90%. В случае нарушения сознания, асистолии, развития фатальных аритмий перевести больного на ИВЛ.Относительными показателями для ИВЛ является прогрессирующий ацидоз (рН < 7,2), прогрессирующая гиперкапния, рефрактерная гипоксемия, понижения дыхательного центра, брадипноэ, общее возбуждение больного, выраженная усталость дыхательной мускулатуры.
Слайд 34Больная Г. 45 лет, штукатур
Считает себя больной хроническим
бронхитом 10
лет
Последние два года – каждые четыре
месяца – «простуда»
Клинический случай
Беспокоит:
- чувство
нехватки воздуха,- ощущение неполного выдоха,
- сухой надсадный кашель по ночам
(не может спать)
- ощущение хрипов в груди
резко снижена трудоспособность
Над легкими на фоне ослабленного
дыхания выслушиваются жесткое
дыхание с удлиненным выдохом ,
на его фоне сухие свистящие хрипы
Слайд 35Лечение по месту жительства:
Клинический случай
Антибиотики (многократно)+
теопек + различные
отхаркивающие
Последнее обострение- в течение
3-х месяцев, лечилась в основном
антибиотиками
и «сопутствующими средствами»
Направлена с диагнозом: «Хронический
бронхит с астматическим компонентом»
Слайд 361
2
3
ХОЗЛ
Бронхиальная астма
Идиопатический фиброзирующий альвеолит
О каком диагнозе можно думать?
?
4
Хронический бронхит с
гиперреактивностью бронхов
Слайд 371
2
3
ХОЗЛ
Бронхиальная астма
Идиопатический фиброзирующий альвеолит
О каком диагнозе можно думать?
?
4
Хронический бронхит с
гиперреактивностью бронхов
Слайд 381
2
3
рентгенография органов грудной полости
электрокардиография
функция внешнего дыхания (ФВД)
Какой дополнительный метод
исследования
является неотъемлемым
для дифференциальной диагностики БА:
?
4
общий анализ крови
Слайд 391
2
3
рентгенография органов грудной полости
электрокардиография
функция внешнего дыхания (ФВД)
Какой дополнительный метод
исследования
является неотъемлемым
для дифференциальной диагностики БА:
?
4
общий анализ крови
Слайд 40Приказ №128 МЗ Украины, стр.39
Критерии диагноза БРОНХИАЛЬНОЙ АСТМЫ по функции
внешнего дыхания
Наличие признаков бронхиальной обструкции – ОФВ1
менее 80% от должногоВыраженная обратимость бронхиальной обструкции –
увеличение ОФВ1 >12% (или ~ 200 мл) по результатам
фармакологической пробы с β2-агонистом короткого действия
Суточная вариабельность ОФВ1 > 20%
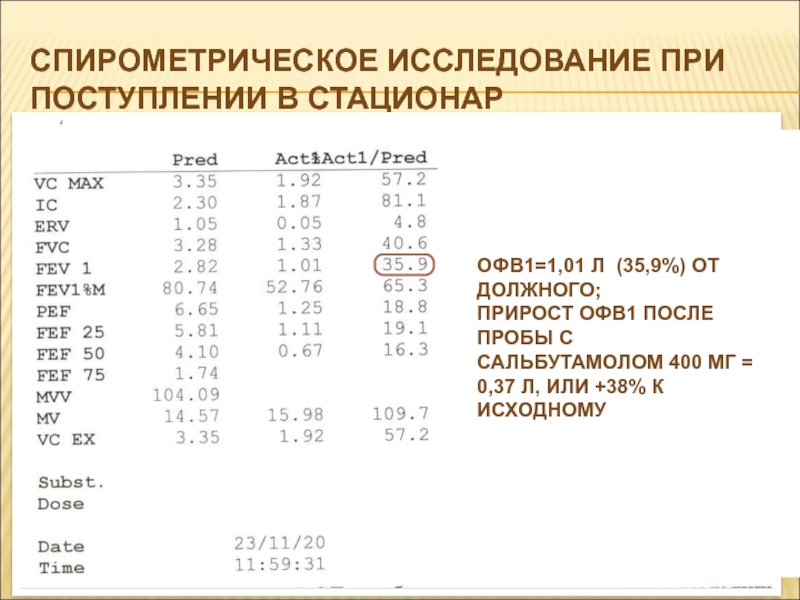
Слайд 41Спирометрическое исследование при поступлении в стационар
ОФВ1
ОФВ1=1,01 л (35,9%) от должного;
прирост
ОФВ1 после пробы с сальбутамолом 400 мг = 0,37 л,
или +38% к исходномуСлайд 42Клинический случай
Больная не может спать –приступы сухого надсадного кашля;
Значительное ограничение
физической нагрузки - нарушена трудоспособность;
Постоянное чувство нехватки воздуха, ощущение хрипов
в груди;До 4-х обострений за 2 последних года, последнее –перед поступлением в стационар
ОФВ1=35,9%
Слайд 441
2
3
Легкая интермиттирующая
Степень тяжести БА может быть установлен вне обострения
Средней тяжести
персистирующая, обострение
Какова степень тяжести БА у пациентки?
?
4
Тяжелая персистирующая, обострение
Слайд 451
2
3
Легкая интермиттирующая
Степень тяжести БА может быть установлена вне
обострения
Средней тяжести
персистирующая, обострение
Какова степень тяжести БА у пациентки?
?
4
Тяжелая персистирующая, обострение
Слайд 46 уровень контроля БА у пациентки
Адаптировано из GINA 2007: www.ginasthma.org
У больной Г. неконтролируемая астма.
Слайд 47Для лечения обострения назначено:
Вентолин 2,5 мг и Фликсотид 2,0 мг
через небулайзер №5
В первую же ночь больная спала
спокойно, без
ночных симптомовСлайд 491
2
3
4
Предназначены для снятия симптомов
Направлены на достижение контроля заболевания
Придуманы для того,
чтобы пациент как можно
чаще посещал участкового терапевта за рецептом
Все
вышеперечисленноеПрепараты для базисной терапии
бронхиальной астмы
?
Слайд 501
2
3
4
Предназначены для снятия симптомов
Направлены на достижение контроля заболевания
Придуманы для того,
чтобы пациент как можно
чаще посещал участкового терапевта за рецептом
Все
вышеперечисленноеПрепараты для базисной терапии
бронхиальной астмы
?
Слайд 511
2
3
4
глюкокортикостероиды
блокаторы М1-рецепторов
ß2-агонисты короткого действия
муколитики
Какая из ниже перечисленных групп
препаратов является
обязательной
для длительного контроля БА:
?
Слайд 521
2
3
4
глюкокортикостероиды
блокаторы М1-рецепторов
ß2-агонисты короткого действия
муколитики
Какая из ниже перечисленных групп
препаратов является
обязательной
для длительного контроля БА:
?
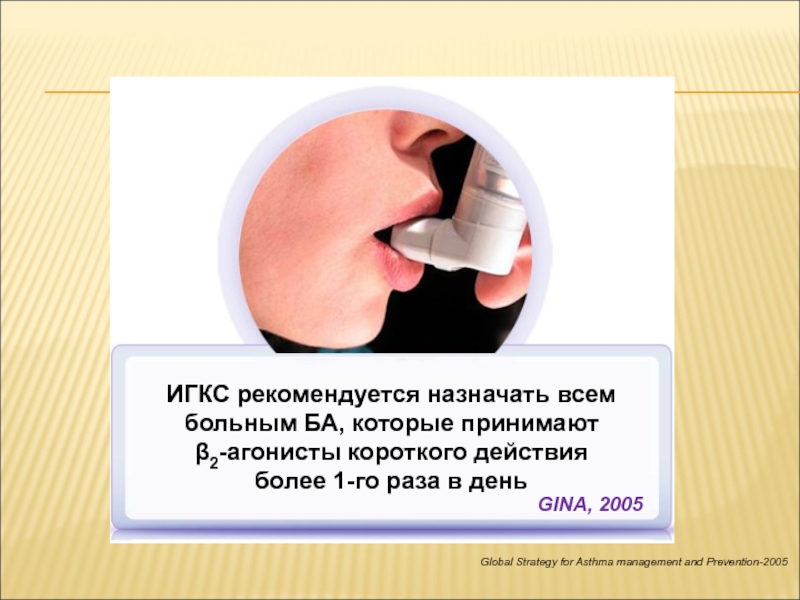
Слайд 53Global Strategy for Asthma management and Prevention-2005
ИГКС рекомендуется назначать всем
больным БА, которые принимают
β2-агонисты короткого действия
более 1-го раза
в деньGINA, 2005
Слайд 54Спирометрическое исследование больной г. После купирования обострения
Какова должна быть дальнейшая
тактика врача?
ОФВ1 – 1,72 л (61% от должной)
ДиагноЗ: Бронхиальная астма
средней степени тяжести, персистирующее течение, неконтролируемая, Лн IСлайд 55 терапия, предложенная больной Г.
ИГКС+агонисты длительного действия
100/50 мкг по 1
вдоху
2 раза в день
Сальбутамол
1-2 вдоха
по требованию
Контрольный осмотр через
3 месяцаСлайд 56Допущенные ошибки в лечении больной Г. До поступления в стационар
Недооценка
симптомов
Ни разу не проверена функция внешнего дыхания
и не проведен тест на обратимость обструкции, отсюда – неверный диагноз и отсутствие адекватной терапии
Неэффективная терапия способствовала частым обострениям
(4 раза в год)
Выявление хрипов в груди завершалось назначением антибиотиков
Назначались не ингаляционные бронхолитики, а системные
(теофиллин)
Больная с БА оставалась без базисной терапии!