Слайд 1Диагностика и Лечение
ГЛАУКОМЫ
Слайд 2Ранняя диагностика глаукомы, особенно ПОУГ, возможна только после полного обследования
пациента. При возникновении подозрения на глаукому и отсутствии явных изменений
поля зрения и ДЗН существенную роль в диагностике играют факторы риска.
Факторы риска:
Неблагополучная наследственность по глаукоме среди прямых родственников обследуемого;
Низкий коэффициент легкости оттока;
Выраженная пигментация структур УПК;
Эксфолиации в переднем сегменте глаза;
Вертикально-овальная форма физиологической экскавации ДЗН и ее большие размеры;
Подрытый край экскавации;
Выраженное сужение неврального кольца в одном из секторов ДЗН.
Слайд 3Диагностика
При диагностике глаукомы применяются такие методы как:
Тонометрия;
Гониоскопия;
Периметрия;
Офтальмоскопия;
Пахиметрия.
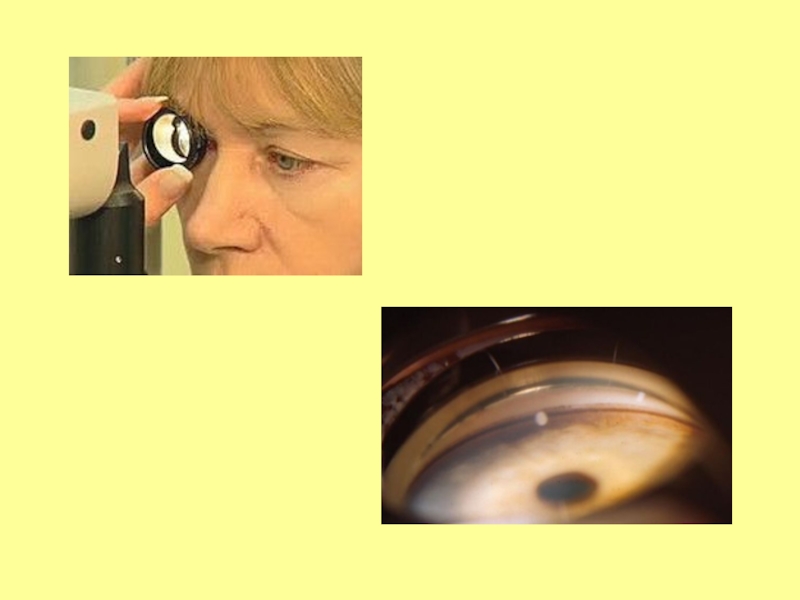
Слайд 4Тонометрия глаза
Тонометрия глаза – это измерение давления внутри глаза.
Производится
оценка «наполненности и упругости» глаза .
Принцип измерения основан на степени
деформации глазного яблока при наружном воздействии на роговицу глаза, в зависимости от давления внутриглазной жидкости.
Используют 3 главных метода тонометрии глаза:
пальцевой метод
по Маклакову
бесконтактный.
Слайд 5Пальцевая тонометрия
Приблизительный метод тонометрии глаза. Офтальмолог, при помощи собственных подушечек
пальцев (пальпаторно), через веко определяет и устанавливает уровень напряженности глазного
яблока. Этот метод используется в послеоперационном периоде, поскольку глаз нельзя подвергать измерению с помощью инструментов.
Слайд 6Тонометрия по Маклакову
В основе метода контактной тонометрии лежит принцип сплющивания
роговицы. Для этого применяют тонометр Маклакова, представляющий собой полый металлический
цилиндр весом 10 гр., внутри которого находится свинцовая основа. На концах этого цилиндра находятся две отшлифованные площадки из белого стекла диаметром 1 см.
Суть метода заключается в том, что чем выше внутриглазное давление, тем плотнее глаз, следовательно, тем меньше сплющивание роговицы тонометром и тем меньше контакт тонометра с поверхностью роговицы и в результате меньше диаметр белого кружка.
И наоборот, чем меньше внутриглазное давление, тем сильнее контакт и тем больше диаметр белого кружка.
Для этого метода исследования нормальным давлением считается 18-27 мм рт. ст. с суточными колебаниями в 3-5 мм рт. ст. (утром ВГД выше), поэтому с диагностической целью тонометрию необходимо проводить утром и вечером.
Метод не всегда может быть применен (например, в случае воспалительных заболеваний глаз и в послеоперационный период).
Слайд 8Бесконтактная тонометрия глаза (пневмотонометрия)
Бесконтактная тонометрия проводится с помощью специального аппарата,
определяющего ВГД посредством воздушного удара. Этот метод более простой, достаточно
точный и не требует предварительной анестезии. Но для этого требуется наличие специального аппарата.
Пациент садится возле аппарата, кладёт голову на специальную подставку и смотрит в определённую точку. Аппарат выпускает поток воздуха с определённой силой. Уровень ВГД зависит от степени уплощения роговицы при воздействии этого потока. Результат исследования выносится на экран аппарата.
Слайд 9Гониоскопия глаза
Гониоскопия глаза – это метод контактной диагностики в офтальмологии,
позволяющий произвести точное обследование передней камеры глаза, которая располагается между
роговицей (роговой оболочкой) и радужной оболочкой, а также угла передней камеры - что немаловажно для определения точного диагноза болезни глаукома - закрытоугольная или открытоугольная. Также можно определить состояние дренажной системы глаза (дренаж глаукома).
Гониоскопия позволяет увидеть:
Форму угла передней камеры (открытый, закрытый, клювовидный);
Наличие инородных тел, образований или сращений, которые нарушают ток жидкости;
Избыток частиц пигмента, новые сетки сосудов, которые появляются из-за некоторых хронических болезней, острых состояний или повреждений глаза;
Состояние угла передней камеры после проведённого лечения.
Слайд 11Периметрия при глаукоме
Периметрия-Представляет собой исследование полей зрения.
Определяется ширина поля
зрения и его границы. Кроме того, можно выявить дефекты в
центральной области поля зрения, которые возникают из-за повреждений сетчатки или зрительного нерва.
ВИДЫ ПЕРИМЕТРИИ:
Кинетическая - когда поле зрения определяется с помощью движущихся объектов.
Статическая - проводится с помощью предъявления неподвижных объектов в разных областях поля зрения.
Слайд 12Компьютерная периметрия – проводится с помощью специального аппарата, в котором
заложены различные программы по исследованию полей зрения. Она позволяет проводить
как статическую, так и динамическую периметрию, изменять размеры и яркость предъявляемых объектов и получать результаты в печатном виде, проводить компьютерный анализ этих результатов или сохранять их. Периметрия с помощью компьютерных технологий обеспечивает наиболее высокую точность полученных результатов.
Слайд 13ЗНАЧЕНИЕ ПЕРИМЕТРИИ ПРИ ГЛАУКОМЕ
Ограничение периферического зрения с носовой стороны (за
характерный вид на бланке такое ограничение получило название «ступенька» или
«назальная ступенька»);
Расширение слепого пятна. В каждом здоровом глазу есть небольшая «слепая» зона. Увеличение площади этой зоны говорит о заболевании, в том числе и о возможном наличии глаукомы.
Ограничение периферического поля зрения по кругу. Если это изменение выражено сильно, то зрение называют «трубчатым». Человек с такой проблемой видит мир как будто через свёрнутый в трубку лист бумаги.
Слайд 15Пахиметрия роговицы глаза
При глаукоме – это инструментальный способ офтальмологической диагностики,
с помощью которого можно замерить толщину роговицы (роговой оболочки глаза).
Исследование
бывает 2-х видов:
Ультразвуковое – контактный способ, с помощью ультразвукового аппарата.
Оптическое – бесконтактная, с помощью щелевой лампы.
Слайд 16Оптическая пахиметрия
это бесконтактный метод замера толщины роговицы. На щелевую
лампу (подобие микроскопа в офтальмологии) одевается особенная насадка, которая и
вымеряет толщину в разных участках роговицы.
Больной присаживается с одной стороны лампы, устанавливая подбородок и лоб на специальные приспособления, а медик с другой стороны, в которую и будет следить за глазом. Насадка представляет собой 2 стеклянные пластинки, идущие параллельно друг другу. При этом верхняя насадка вращается по вертикальной оси, а нижняя зафиксирована и является неподвижной. Оптическая ось щелевой лампы имеет свое определенное направление, но при этом насадка устанавливается перпендикулярно этой оси.
Доктор, глядя на изучаемый глаз больного, наводит освещение в нужное место и путем вращения ручки пахиметра, на специальной шкале делает измерения показателей толщины роговицы. Один градус при повороте пластины насадки соответствует одному миллиметру на роговице.
Слайд 17Ультразвуковая пахиметрия
относится к контактным методам исследования. Её результаты измерения
более точные (точность в 10 мк), по сравнению с пахиметрией
оптической.
Человек ложится на кушетку подле аппарата УЗИ. Проводится местная анестезия исследуемого глаза (закапывают инокаин) и прикасаются к нему насадкой прибора, стараясь при этом как можно слабее давить и сжимать роговицу (поскольку это может немного искажать итоги исследования). На мониторе в автоматическом режиме проделываются вычисления и выдаются итоги обследования. После ультразвуковой пахиметрии закапывают антибактериальные капли (Ципромед, Альбуцид и т.п.).
Слайд 18Лечение
Преимущественно хирургическое;
+
Гипотензивная фармакотерапия;
Коррекция гемодинамических и метаболических нарушений с помощью медикаментозных
и физиотерапевтических средств.
К современным офтальмогипотензивным средствам относятся миотики, адреноагонисты (адреналин
и а2- адреностимуляторы), р-адреноблокаторы, ингибиторы карбоангидразы, некоторые простагландины, средства, оказывающие осмотическое действие.
Слайд 19Миотики
Делят на холиномиметические - действуют аналогично ацетилхолину и антихолинэстеразные -
блокируют или разрушают холинэстеразу (в настоящее время не применяют для
лечения глаукомы из-за их катарактогенного действия и большей выраженности других побочных эффектов).
Миотики вызывают сокращение сфинктера зрачка и ресничной мышцы, способствуют расширению кровеносных сосудов и увеличению их проницаемости. Суживая зрачок и оттягивая складку радужки от УПК, миотики улучшают доступ водянистой влаги к дренажной системе глаза. Одновременно вследствие сокращения ресничной мышцы растягивается трабекулярная диафрагма, уменьшается блокада шлеммова канала и улучшается отток водянистой влаги из глаза.
Используют пилокарпин, карбохолин и ацеклидин.
Слайд 20Адреностимуляторы
Используют дипивалат адреналина (дипивефрин-вызывает расширение зрачка, поэтому противопоказан при закрытоугольной
глаукоме) и а2- адреноагонист (клонидин, клофелин).
Р-Адреноблокаторы
Тимолола малеаш- глазные капли 0,25
% и 0,5 % концентрации — относится к неселективным р-адреноблокаторам. При однократном применении тимолола ВГД снижается на 6—12 мм рт.ст. Гипотензивный эффект сохраняется более 12 ч.
Тимоптик-депо - глазные капли тимолола малеата длительного действия в концентрации 0,25 % и 0,5 % — оказывает такое же гипотензивное действие, как и водные растворы этого препарата, но продолжительность его более 24 ч.
Слайд 21Ингибиторы карбоангидразы
уменьшают секрецию ВВ на 30—40 % и снижают ВГД.
Гипотензивный эффект сохраняется 6—8 ч.
Ацетазоламид (диамокс, диакарб)-Показаниями служат острые и
подострые приступы глаукомы, реактивный синдром, хроническая глаукома при недостаточной эффективности других гипотензивных средств, включая хирургические.
Средства, оказывающие осмотическое действие.
Препараты этой группы повышают осмотическое давление крови, оттягивают жидкость из всех структур глаза, главным образом из стекловидного тела. Осмотическое действие является основным в механизме снижения ВГД. Показанием к применению препаратов этой группы служит острый приступ глаукомы. Их используют также при подготовке к внутриглазным операциям.
Глицерол-назначают внутрь в виде 50 % раствора в дозе 1 — 1,5 г препарата на 1 кг массы тела.
Маннитол — шестиатомный спирт — вводят внутривенно в виде 20 % раствора в дозе 2—2,5 г/кг со скоростью 10 мл/мин. ВГД снижается через 30—45 мин, продолжительность действия 2—4 ч.
Слайд 22Лечение острого и подострого приступов глаукомы.
Острый приступ. В течение 1-го
часа производят инстилляции пилокарпина каждые 15 мин, затем каждый час
(2—4 раза) и в последующем каждые 4 ч. Одновременно в пораженный глаз закапывают какой-либо р-адреноблокатор. Внутрь больной принимает ацетазоламид и глицерол.
Если через 24 ч приступ не удалось купировать. показано оперативное вмешательство (иридэктомия).
Операцию рекомендуется производить и при успешном медикаментозном лечении острого приступа глаукомы, но в более поздние сроки. С профилактической целью производят иридэкто- мию и па втором глазу.
Слайд 23Лечение подострого приступа зависит от его выраженности. В легких случаях
достаточно дополнительно произвести 3—4 инстилляции пилокарпина, тимолола и принять ацетазоламид.
В последующем необходимо выполнить иридэктомию.
Особенно сложно купировать приступ злокачественной глаукомы. Миотики в таких случаях противопоказаны, так как они расслабляют цинновы связки и способствуют возникновению витреохрусталикового блока. Больным назначают мидриатики циклоплегического действия (1 % раствор атропина) 3—4 раза в день, тимолол 2 раза в день, внутрь диакарб и глицерол. Для устранения воспалительных явлений в глазу используют кортикостероиды. Если приступ удается купировать, то постепенно отменяют все препараты, кроме тимолола и атропина. Отмена атропина может привести к рецидиву приступа.
В случае неэффективности лекарственного лечения производят операцию (удаление хрусталика, витрэктомию).
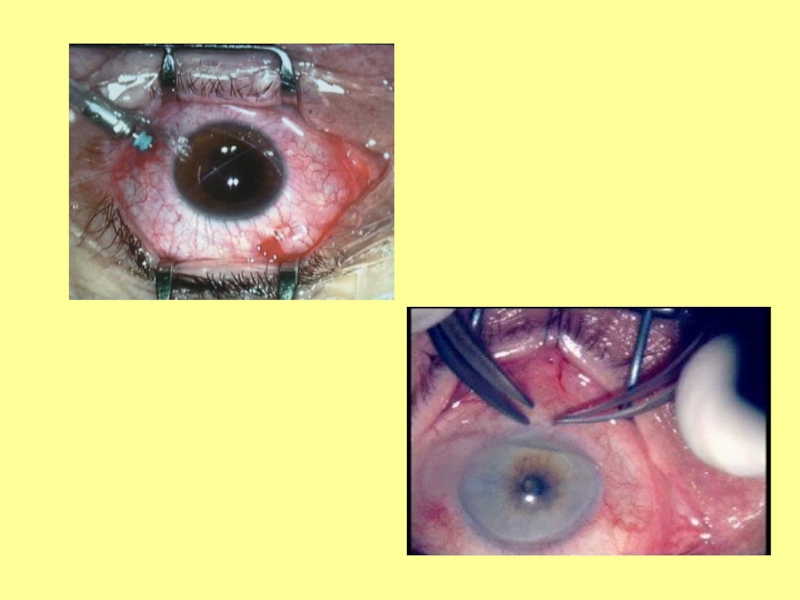
Слайд 24Микрохирургия глаукомы.
Существует большое разнообразие оперативных вмешательств, которые можно разделить на
4 основные группы:
1. Операции, улучшающие циркуляцию ВВ внутри глаза— иридэктомия
(устранение зрачкового блока) и иридоциклоретракция (расширение УПК). Показанием к выполнению этих операций служит первичная или вторичная закрытоугольная глаукома.
2. Фистулизирующие операции позволяют создать новый путь оттока ВВ из передней камеры в подконъюнктивальное пространство, откуда жидкость всасывается в окружающие сосуды. Наиболее распространенная операция этого типа — трабекулэктомия. Фистулизирующая операция может быть произведена при хронической глаукоме, как открыто-, так и закрытоугольной.
Слайд 253. Непроникающие фильтрующие операции (НФО) основаны на субсклеральном иссечении наружной
стенки склерального синуса (синусотомия) в сочетании с растяжением трабекулярной стенки
с помощью микроприжиганий.
4.Циклодеструктивные операции основаны на повреждении и последующей атрофии части отростков ресничной мышцы, что приводит к уменьшению продукции ВВ. Из модификаций этой операции наибольшее распространение получила циклокриодеструкция.
Слайд 27Всем спасибо, все свободны!!!
Бурные аплодисменты!!!