Слайд 1Дифференциальная диагностика диссеминированных
поражений легких
Слайд 2Диссеминированные процессы легких
Это собирательный
клинико –рентгенологический синдром, охватывающий большую группу нозологических форм
и синдромов,
объединенных по двум основным признакам:
1) прогрессирующей одышке и ДН (рестриктивного типа) с нарушением диффузии о2 при исключении ряда клинико-рентгенологических синдромов, указывающих на поражение респираторных отделов легких и плевры:
2) распространенным очаговым и/или интерстициальным изменениям в легких, установленным при R- исследовании.
Слайд 3Структура диссеминированных процессов
В структуре диссеминированных заболеваний области наиболее часто встречаются:
саркоидоз
(25,7%),
диссеминированный туберкулез (19,8%),
пневмокониоз (12,9%),
карциноматоз (12,9%),
идиопатические интерстициальные пневмонии (9,9%).
Доля этих заболеваний
составляет 81,2% от всех диссеминированных заболеваний легких. Остальные многочисленные заболевания легких встречаются реже и составляют 18,8% в структуре всех диссеминаций.
•
Слайд 4(Путов Н.В., Илькович М.М. Фиброзирующие альвеолиты. – Л.: Медицина. –
1990).
Слайд 5Условия диагностики ДПЛ
б) округлые образования (R синдром)
в) полостные образования
г) синдром
поражения плевры (экссудативный плеврит)
и установление синдрома диссеминированного поражения (в виде
множественного очагового или/и диссеминированного фиброза)
как самостоятельного синдрома / болезни или как одно из проявлений основной болезни
Слайд 6Легочные диссеминации, классификация
I.Известной этиологии
1. Инфекционные
ДТЛ
Легочные микозы
Паразитарные ДП
Респираторный дистресс- синдром
ДП при
ВИЧ инфекции
Слайд 7Легочные диссеминации, классификация
2.Неинфекционные
Пневмокониозы
ЭАА
Лекарственные
Радиационные
Посттрансплантационные
Слайд 8Легочные диссеминации, классификация
II. ДПЛ неустановленной природы
ИФА
Саркоидоз
Гистиоцитоз Х
Альвеолярный протеиноз
При васкулитах и
СЗСТ: сн-м Гудпасчера,
б-нь Вегенера , ССД, РА
Слайд 9Классификация очаговых диссеминаций
Очаговые
Крупно 8-12 мм
Средне 4-8 мм
Мелко
4-2 мм
Милиарные 0,5-2 мм
Слайд 10 Виды очаговых диссеминаций
Пневмокониозы (силикоз, берилиоз)
Туберкулез (милиарный, гематогенно-диссеминир.)
Метастатический рак
(карциноматоз)
Альвеолярный микролитиаз
Экзогенный аллергический альвеолит
Грибковые (пневмомикозы)
Паразитарные
ТЭЛа жировая
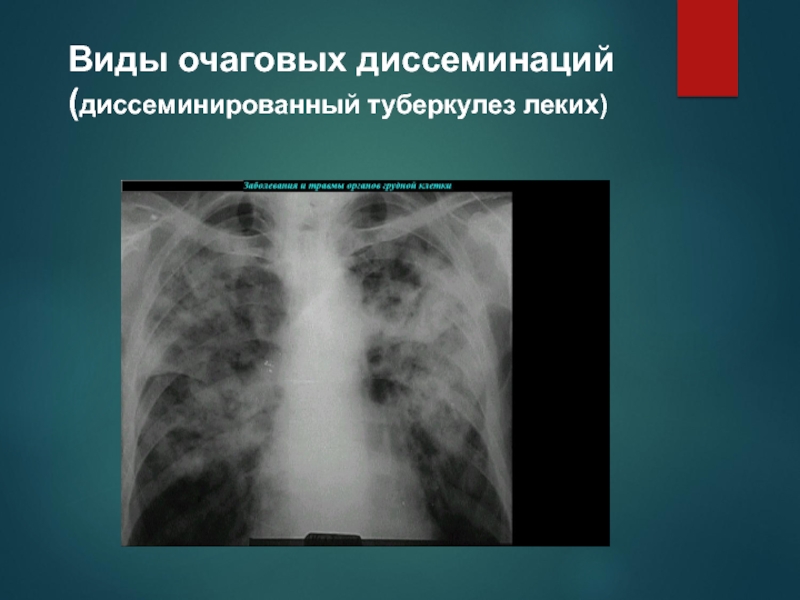
Слайд 12Виды очаговых диссеминаций
(диссеминированный туберкулез леких)
Слайд 13Интерстициальные диссеминации
Сетчатый пневмосклероз (хр. бронхит)
Кардиогенный пневмосклероз
Кистозная гипоплазия
Пневмонии (вирусная, микоплазменная)
ССД
ДМ
Слайд 15Смешанные диссеминации
ИФА
Саркоидоз
Гистоцитоз Х
Лейомиоматоз легких
Амилоидоз первичный
Сндр. Гудпасчера
Бронхоальвеолярный рак
Муковисцидоз
Омогрануломатоз
Гемосидероз
СЗСТ и васкулиты (СКВ,
УП ,РА)
Слайд 16Подозрение на ДЗЛ должно возникнуть при наличии следующих признаков:
1.
ДН (при исключении др. заболеваний)
2.Упорный сухой или со скудной мокротой
кашель – иногда кровохаркание (некротизирующие васкулиты, ГДТ)
3. Цианоз, усиливающийся при физической нагрузке
4. Субфебрильная или фебрильная tо (при исключении др.причин)
5. Укорочена фаза вдоха и выдоха (косвенный признак рестрикции)
6. Крепитация при аускультации (необязательный признак)
Слайд 17Подозрение на ДЗЛ должно возникнуть при:
Перимущественное укорочение перкуторного звука
Интерстициальные и/или очаговые
изменения при R-исследовании
Гипоксемия (при физической нагрузке)
ФВД – рестриктивный тип ДН
Выявление
нарушенной диффузионной способности легких
Слайд 18Критерии диагноза ДПЛ
Доп.критерий: при отсутствии эффекта
от бронхолитической, антибактериальной, противовоспалительной терапии
При установлении критериев: 1,
8, 10,11 – диагноз не вызывает сомнений
Слайд 19Если подозрение на ДПЛ возникло
1. Уточнение
анамнеза (для диагностики ДПЛ известной этиологии)
Слайд 20Подозрение на ДПЛ (2 этап)
Факт отягощенного анамнеза подтвержден!
Целенаправленное обследование
Сан-гигиен. характеристика (пневмокониозы, радиация)
Изучение чувствительности
к специфическим АГ
Мокрота, промывные воды на ВК
Слайд 21Подозрение на ДПЛ (3 этап)
Анамнез не отягощен (в отношении ДПЛ
утонченной этиологии)
Есть ли системность поражения?
Слайд 22Диагностический алгоритм.
Тщательное изучение анамнеза. Изучение клинической симптоматики. Лучевое обследование.
Проведение:
ФБС,
исследование функции
внешнего дыхания;
исследование мокроты/лаважной жидкости на МБТ/ДНК МБТ, цитологичекое исследование;
уровня противотуберкулезных
антител, Ig,
антител к цитоплазме нейтрофилов
(АНЦА), антинуклеарных антител, уровня активного АПФ в крови;
проведение иммунобиологических проб – Диаскинтеста, QuantiFERON-TB Gold .
Изучение биопсийного материала (при невозможности установить диагноз без инвазивных методов и при отсутствии сотового легкого).
Каждая задача исследования имеет свою уникальную необходимость.
I
Слайд 23
Диагностика МБТ .
Видовая идентификация МБТ.
Определение тестов лекарственной чувствительности (ТЛЧ) МБТ.
Полимеразная
цепная реакция лежит в основе молекулярно-генетических методов диагностики.
Исследование генома МБТ
и последующее нахождение взаимосвязи устойчивости ее к лекарственным препаратам и мутаций в генах позволили провести революционные изменения в диагностике туберкулеза, определении видов микобактерий, лекарственной устойчивости и генотипов микобактерий.
I
Слайд 24Задачи лучевых методов .
первичное выявление патологии,
уточнение его морфологических особенностей (локализация, распространенность,
сочетанные изменения плевры и средостения и т.п.),
определение необходимости, вида и места
проведения биопсии,
определение нозологической формы патологического процесса,
изучение динамики изменений в легких под влиянием лечения.
Компьютерная томография высокого разрешения при ДЗЛ позволяет более детально изучить характер легочных изменений по сравнению с обычной рентгенографией. Особое значение этот метод визуализации имеет при интерстициальных поражениях легких. Однако и он не является самостоятельным методом верификации диагноза, а лишь более четко очерчивает круг вероятных заболеваний.
Слайд 25Значение иммунобиологических проб.
Создание новых методов последовало после идентификации
геновв М. tuberculosis
(в секторе RD1), не содержащихся в микобактериях вакцинального штамма и
большей части нетуберкулезных микобактерий (за исключением М. kansasii, M. Szulgai, M. Marinum) эти гены кодируют синтез протеинов (ESAT-6 и CFP-10), которые являются высоко специфическими индикаторами М. tuberculosis.
Дискинтест -аллерген туберкулезный рекомбинантный продуцируемый генетически модифицированной культурой Escherichia coli BL21 (DE3)/pCFP-ESAT, разведенный в стерильном изотоническом фосфатном буферном растворе, с консервантом, содержащий два антигена CFP10 и ESAT6. Действие препарата основано на выявлении клеточного иммунного ответа на специфические для Mycobacterium tuberculosis антигены. При внутрикожном введении Диаскинтест вызывает у лиц с туберкулезной инфекцией специфическую кожную реакцию, являющуюся проявлением гиперчувствительности замедленного типа.
QuantiFERON-TB Gold - после добавления к крови пациента специфических антигенов ESAT-6 и CFP-0 (инкубации крови пациента со специфическими антигенами ESAT -6 и CFP-10) сенсибилизированные Т-лимфоциты выделяют интерферон гамма.

Слайд 26Иммунологические тесты.
В современных условиях сохраняется актуальность изучения и оценки состояния
специфического и/или гуморального иммунного ответа на туберкулезную инфекцию. Известно, что
одним из диагностических признаков туберкулеза является наличие в крови больных противотуберкулезных антител.
РПГ– реакция пассивного гемолиза,
РПК – реакция потребления комплемента, ИФА – иммуноферментный анализ.
Определение антинуклеарныхантител с помощью иммунофлюоресцентного метода. В случае положительного результата необходимо дальнейшее уточнение вида аутоантител с помощью иммуноферментного анализа или иммуноблотинга: антитела к двухспиральной ДНК, анти-Smith, анти-Ro/SS-A, анти-La/SS-B, анти-Scl-70, анти-Jo-1 и анти-U1-RNP. ,
Антител к цитоплазме нейтрофилов (АНЦА) и их подвидов.
Слайд 27Возможности биопсии при интерстициальных заболеваниях легких
ВИДЫ БИОПСИИ
чрезбронхиальная
трасторакальная
открытая биопсия легкого
видеоторакоскопическая биопсия
«Морфологический
диагноз почти всегда содержит некоторую долю сомнения, так как саркоидная
гранулема, особенно отдельно взятая, может быть тождественна туберкулезному бугорку…дифференциальная диагностика туберкулеза и саркоидоза примерно в 10% случаев невозможна». (В.И. Брауде, 1974 г).
I
Слайд 28Диссеминированный туберкулез легких.
Объединяет процессы, развившиеся в результате распространения микобактерий туберкулеза
гематогенными, бронхогенными и лимфогенными путями, с чем связано многообразие клинических
и рентгенологических проявлений.
Распространенный, чаще двусторонний туберкулезный процесс с объемом поражения 3-х и более бронхолегочных сегментов.
Эпидемиология
Среди впервые выявленных больных туберкулёзом лёгких диссеминированный туберкулёз диагностируют у 8-12 %, среди ссооссттоояящщиихх на учёте в противотуберкулёзных диспансерах - у 12-15%.
Слайд 29Диссеминированный туберкулез легких.
Пути распространения микобактерий в легких:
Гематогенно- диссеминированный туберкулез
Лимфогенно- диссеминированный
туберкулез
Бронхогенный отсев при отдельных формах туберкулеза
Клиническое течение процесса:
Острый
Подострый
Хронический
Слайд 30Клинические аспекты. Рентгенсемиотика.
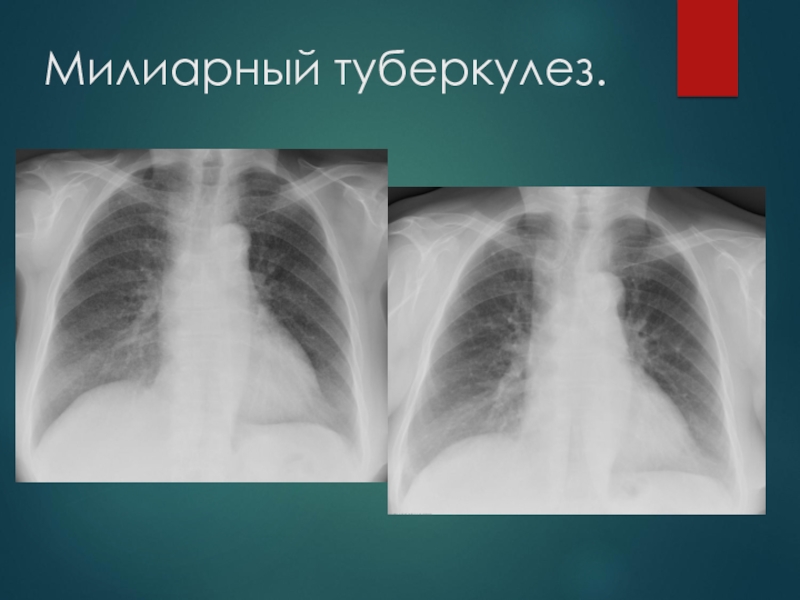
Острый диссеминированный (милиарный) туберкулез легких начинается внезапно с
недомогания, ухудшения аппетита, головной боли.
Температура в течение нескольких дней повышается
до 38-40 °С, у больного развиваются резкая слабость, выраженная одышка, тахикардия, цианоз, сухой кашель.
При дальнейшем усилении интоксикации появляются адинамия, нарушение сознания.
Рентгенологический метод является одним из основных в диагностике диссеминированного туберкулёза лёгких и определении вариантов диссеминации .
При острой гематогенной диссеминации рентгенологически через 10-14 дней от начала заболевания в обоих лёгких обнаруживаютя симметрично расположенные мелкие (1-2 мм) однотипные очаги округлой формы с довольно чёткими контурами. Очаги расположены периваскулярно, в виде цепочки.
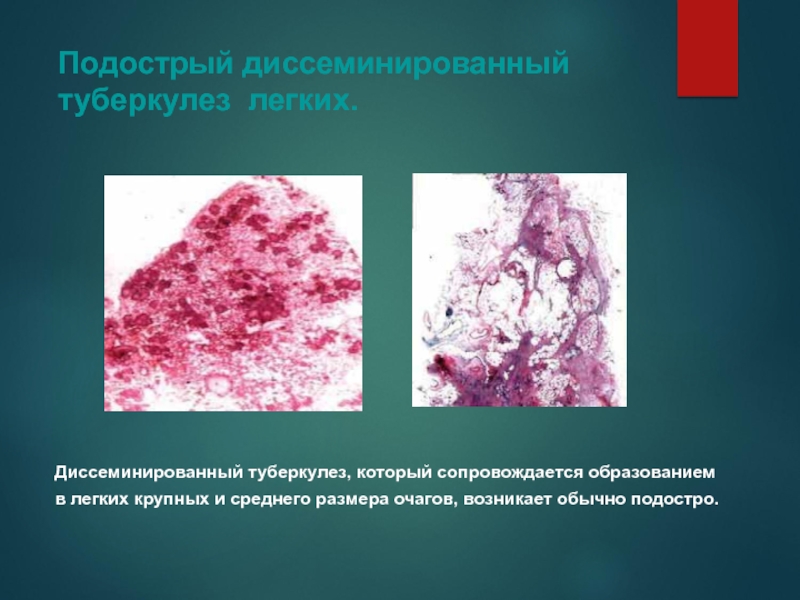
Слайд 33Подострый диссеминированный туберкулез легких.
Диссеминированный туберкулез, который сопровождается образованием в легких
крупных и среднего размера очагов, возникает обычно подостро.
Слайд 34Клинические аспекты
Рентгенсемиотика
Больных чаще беспокоят умеренные общая слабость, утомляемость, понижение
работоспособности, раздражительность, понижение аппетита, похудание, эпизодические подъемы температуры тела, умеренный
продуктивный кашель.
При гематогенном рассеивании микобактерий, характеризуется субтотальной очаговой диссеминацией с преимущественной локализацией очаговых теней в верхних и средних отделах легких.
Очаговые тени не отличаются особым разнообразием, крупные (5—10 мм в диаметре), малой или средней интенсивности (субтотальная крупная равноочаговая диссеминация).
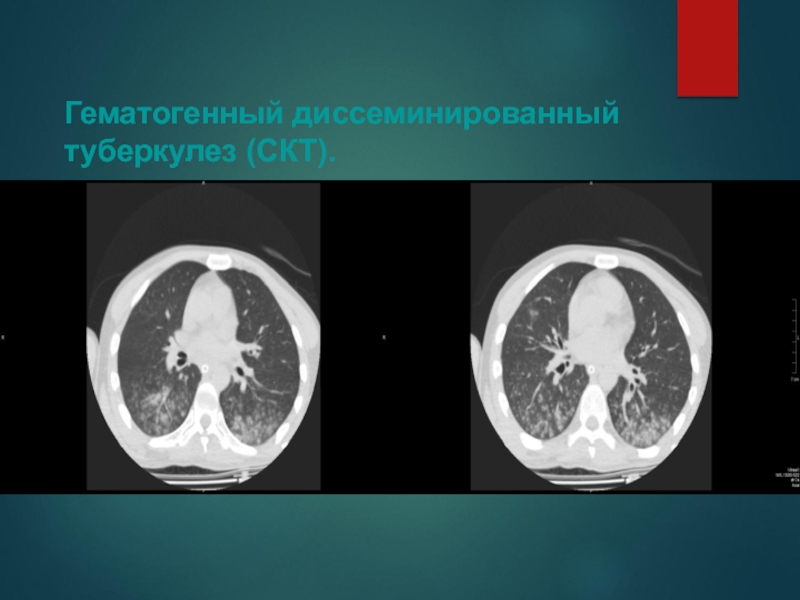
Слайд 35Гематогенный диссеминированный туберкулез (СКТ).
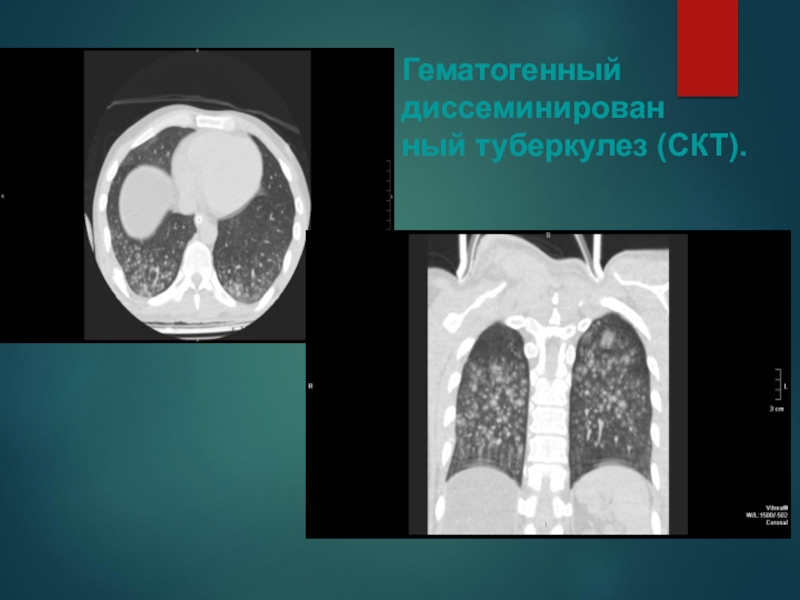
Слайд 36Гематогенный диссеминирован
ный туберкулез (СКТ).
Слайд 37Подострый диссеминированный туберкулез легких
Подострая диссеминация лимфогенного происхождения проявляется
преимущественно односторонними очаговыми
тенями в среднем и нижнем отделах легкого.
Очаговые тени располагаются группами
среди полосковидных и сетчатых теней лимфангита.
При томографическом исследовании в корне легкого и средостении - значительно увеличенные, уплотненные, частично кальцинированные лимфатические узлы.
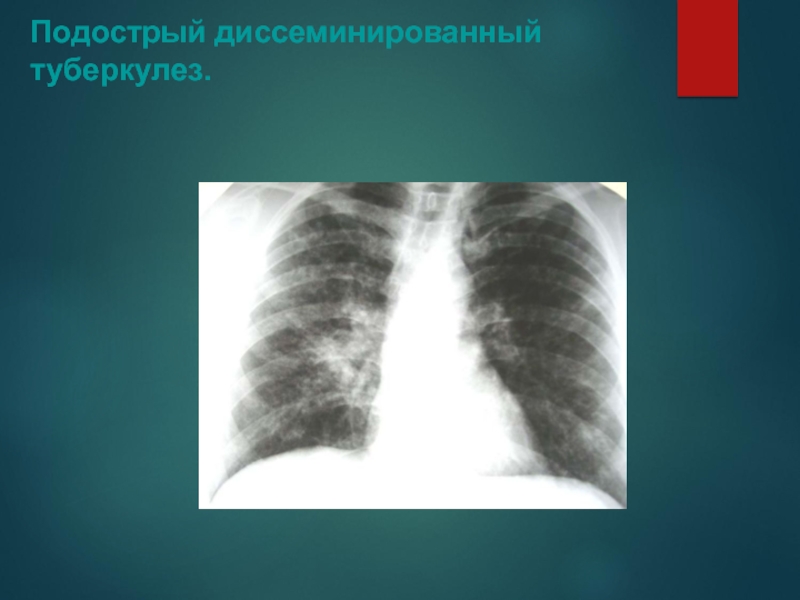
Слайд 38Подострый диссеминированный туберкулез.
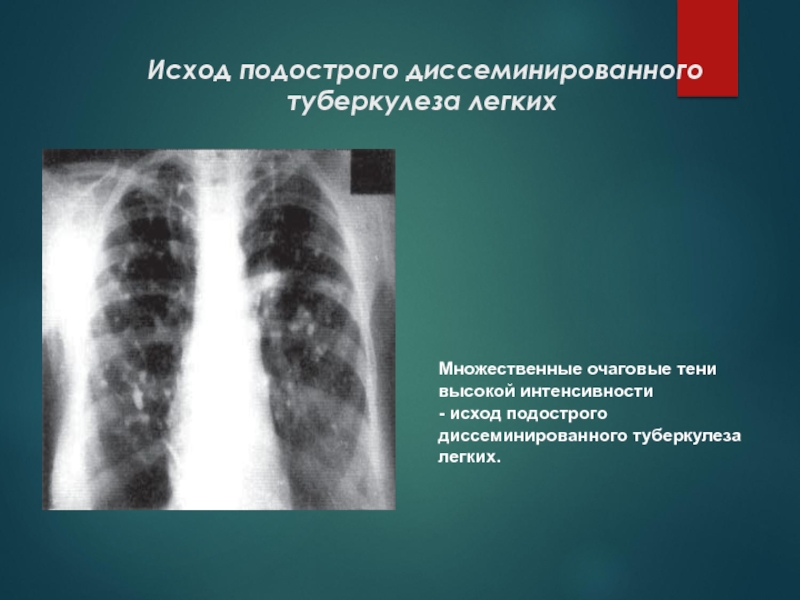
Слайд 39Исход подострого диссеминированного туберкулеза легких
Множественные очаговые тени высокой интенсивности
- исход
подострого диссеминированного туберкулеза легких.
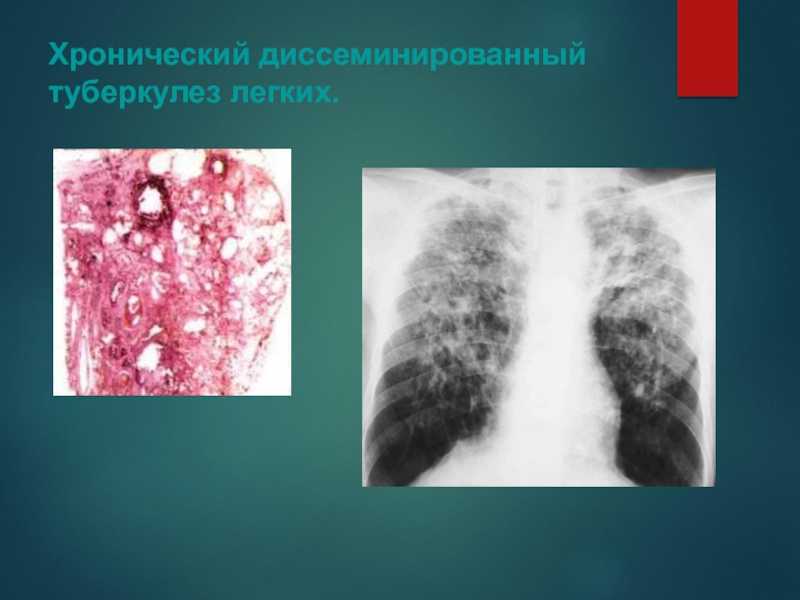
Слайд 40Хронический диссеминированный туберкулез легких.
Слайд 41Клинические аспекты. Рентгенсемиотика.
Клиническая картина хронического диссеминированного туберкулеза легких зависит от
стадии развития заболевания и его давности.
Он протекает бессимптомно, если отсутствует
вспышка процесса.
При обострении заболевания появляются симптомы интоксикации в виде общей слабости, непостоянной лихорадки, ухудшения аппетита, похудания.
Больных с большой давностью заболевания, когда в легких развились пневмосклероз и эмфизема, беспокоят одышка, усиливающаяся при физическом напряжении, кашель с мокротой, тахикардия.
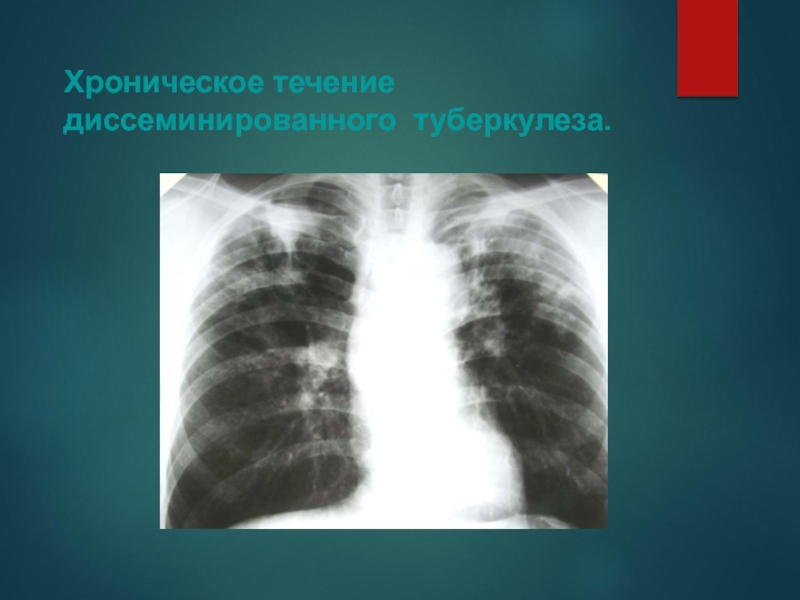
Хронический диссеминированный туберкулез чаще всего гематогенного генеза.
Для него характерно апикокаудальное распространение процесса.
Рентгенологически выявляются очаги различной величины и плотности, при этом более плотные очаги локализуются в вышележащих отделах.
На любом этапе болезни могут образоваться каверны в одном или обоих легких.
Очаговые и деструктивные изменения определяются на фоне деформированного легочного рисунка, признаков пневмосклероза, бронхоэктазов и эмфиземы.
Слайд 42Хроническое течение диссеминированного туберкулеза.
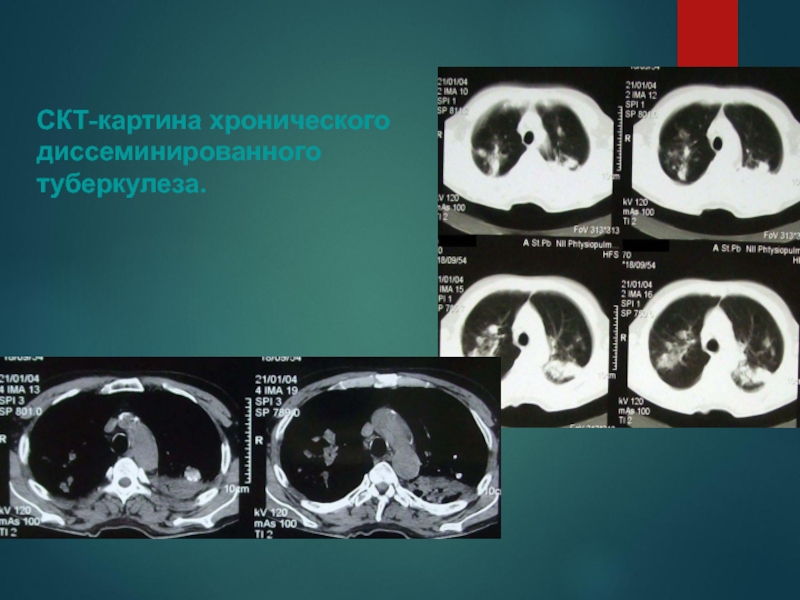
Слайд 43СКТ-картина хронического диссеминированного туберкулеза.
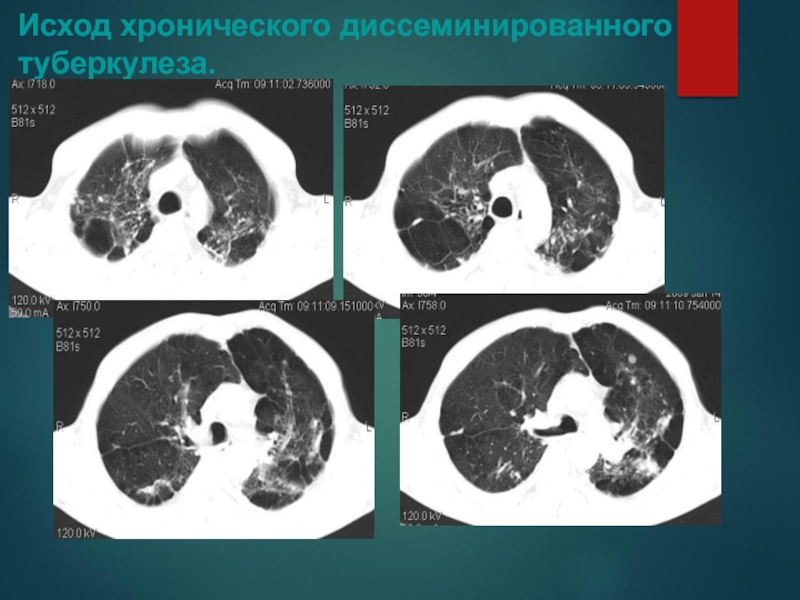
Слайд 44Исход хронического диссеминированного туберкулеза.
Слайд 45Трудности диагностики.
Диагностика диссеминированного туберкулёза затрудняется тем, у больных редко выявляются
МБТ в содержимом бронхов.
Трудности диагностики острого диссеминированного туберкулёза обусловлены тем,
что характерная рентгенологическая картина выявляется спустя 10-14 дней после появления клинических симптомов заболевания.
Часто клинических данных недостаточно для постановки диагноза диссеминированного туберкулёза, в связи с чем возникает необходимость в применении всего методов верификации диагноза, в т.ч. его морфологического подтверждения.
При постановке диагноза туберкулеза необходимо учитывать:
Данные о заболевании туберкулёзом в семье, для детей и подростков –
вираж туберкулиновых реакций.
Следует учитывать предшествующее или сопутствующее поражение туберкулёзом других органов.
Слайд 46Идиопатический легочный фиброз(ИЛФ)
Болезнь Хаммана-Рича, склерозирующий альвеолит
Пат. физиологическая сущность: развитие альвеолярно-капиллярного блока – нарушение равновесия системы:
Коллаген
Коллагеназа = Ингибиторы коллагеназы
дефекты супрессорных субпопуляций ЛФ
ЦИК – зависимое воспаление
Отек, воспаление, фиброз
Уплотнение и утолщение межальвеолярных мембран, облитерация альвеол и капилляров, возрастание ригидности лег.ткани.
Слайд 47ИЛФ – механизм развития ДН
Нарушение диффузии
Нарушение перфузии
Артерио-венозное шунтирование (значение невелико
Синдром ЛГ - хрон.легочное сердце
Слайд 48ИЛФ.Клиника
Муж : Жен = 2 : 1
1.
Синдром прогрессирующей хронической ДН с непродуктивным кашлем, чувством невозможности глубокого
вдоха.
2. Лихорадка (у 50%)
3. Системные проявления
(похудание в 1/3, артралгии, синдром Рейно, миалгии)
4. Синдром ЛГ , хр,легочное сердце
Слайд 49Особенность объективного статуса при ИЛФ
1. Ослабление везикулярного дыхания (на
вдохе и выдохе)
2. Притупление перкуторного звука
3. Крепитация усиливающаяся при форсировании
дыхания
4. Цианоз, усиливающийся / или возникающий при физической нагрузке
Слайд 50Течение и осложнения ИЛФ
Течение: острое, подострое, хроническое (рецидивирующее)
R-
стадии
1. Интерстициальные изменения
2. Ячеистого, кистозного легкого
Осложнения ИФА:
Легочные осложнения (редко)– 3-4 %: пневмоторакс, эксудативный плеврит
Внелегочные – хр.легочное сердце
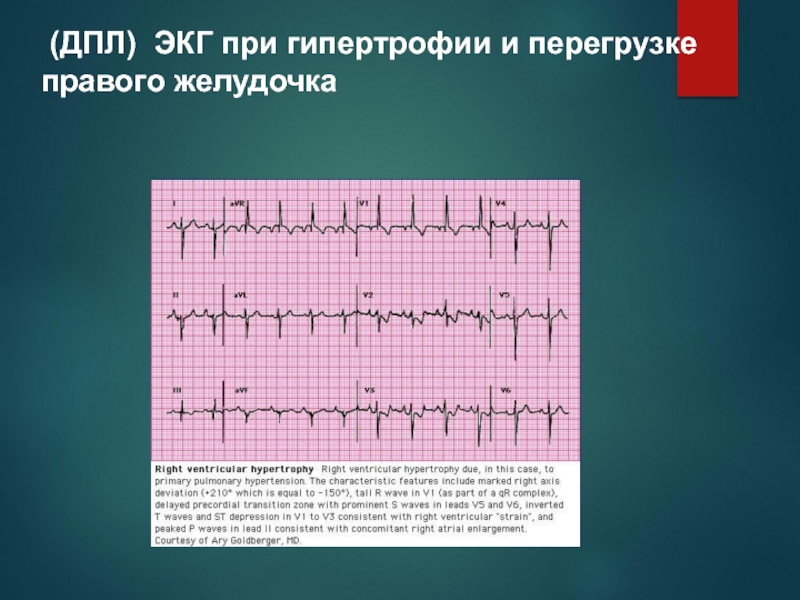
Слайд 51 (ДПЛ) ЭКГ при гипертрофии и перегрузке правого желудочка
Слайд 52Критерии диагноза ИФА (ATS / ERS,2000г)
Большие
1. Исключение др.заболеваний легких
с ДП установленной природы.
2. Изм.функции внешнего дыхания (рестриктивные ), нарушение газообмена.
3.
2-х сторонние изм. в легких по типу «матового стекла»
4. По данным биопсии или бронхоальвеолярного лаважа, нет признаков альтернативного диагноза.
Слайд 53Критерии диагноза ИФА (ATS / ERS,2000г)
Малые:
1. Возраст старше 50 лет
2.
постепенное появление одышки при физ. нагрузке
3. длительность заболевания более 3х
мес.
4. крепитация в нижних отделах легких
Должны присутствовать все 4 больших критерия и не менее 3 х малых.
Слайд 54ИФА ( интерстициальные изменения в н/отделах легких)
Слайд 55ИФА, смешанный вариант
интерстициально – нодулярный, кистозное легкое
Слайд 56Лечение ИФА
1. Антибиотики не эффективны !
2. На ранних стадиях
(инфильтрация, отек) – кортикостероиды, средние дозы 40-90 мг/сут, на поздних
(фиброз) – усугубляют процесс
3. Имунодепрессанты: азатиоприн, циклофосфан в ср.дозах – 100-150 мг/сут.
4. Торможение (замедление) фиброобразования: купренил 600-1200 мг/сут, верошпирон, колхицин, интерферон –γ,
5.Трансплантация легких- 3х летняя выживаемость
60 %.
6. Симптоматическая терапия: лечение хр.легочного сердца.
Слайд 57Токсический фиброзирующий альвеолит (ТФА)
Интерстициальный и
внутриальвеолярный фиброз легких,
развившийся в результате применения
некоторых лекарственных препаратов
Слайд 58Токсический фиброзирующий альвеолит (ТФА)
Патоморфологическая сущность:
I стадия – некроз эндотелия
легочных капилляров, микротромбозы, транссудация плазмы в межальвеолярные перегородки . Фиброз
II
стадия – некроз альвеоцитов I типа (аэрогематический блок) - гиперплазия - потеря сурфактанта - коллапс альвеол
Слайд 59Токсический фиброзирующий альвеолит (ТФА)
Патофизиологическая сущность
Рестриктивная
ДН с нарушением диффузии О2 (одышка, кашель, цианоз, похудание)
Слайд 60Подозрение на ТФА должно возникнуть при:
Появлении
прогрессирующей одышки у онкологических, гематологических, нефрологических, ревматологических больных на фоне
лечения цитостатическими препаратами ( метотрексат, 6-МП, азатиоприн, ЦФ, миелосан), а также нитрофурановыми препаратами, ганглиоблокаторами, анорексическими препаратами (фепранон, дезонимон, грацидин)
Слайд 61ТФА ( острый метотрексатовый пневмонит при РА)
Слайд 62Саркоидоз (болезнь Бенье-Бека-Шаумана)
Системное мезенхимальное заболевание с развитием
эпителиоидных гранулем во многих органах и тканях.
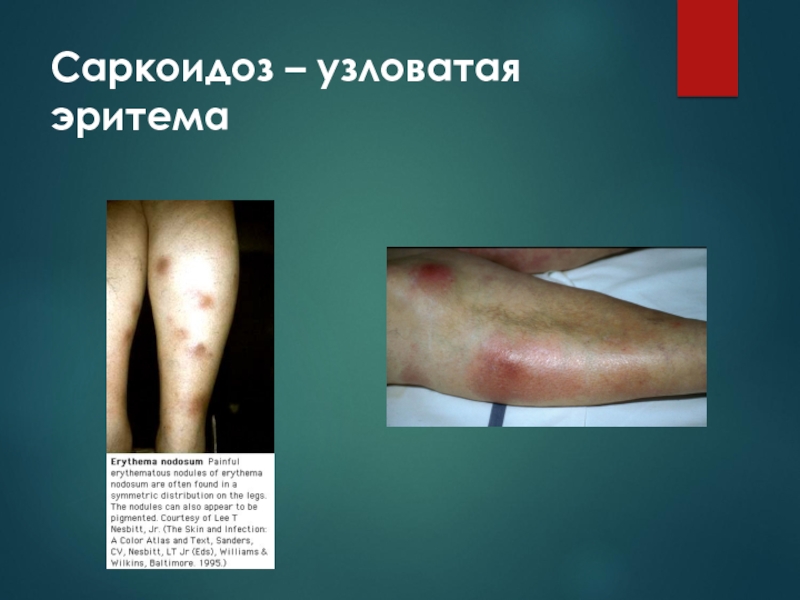
Слайд 63Саркоидоз
Острое течение (1/3 случаев)
(синдром Лефгрена)
1. Узловатая эритема
2. Увеличение прикорневых
л/узлов
3. Артралгии
4. Общевоспалительные изм. (tо, слабость, тошнота)
Генерализация процесса
Вторичная
легочная инфекция
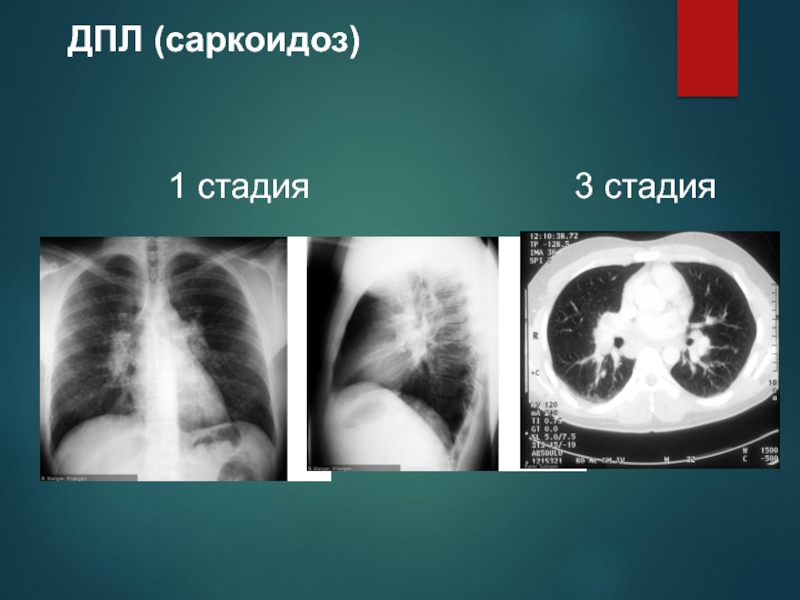
Слайд 64Саркоидоз. Первично-хроническое течение
(2/3 случаев)
Общие симптомы:слабость ,одышка, артралгии,
Т
1. R- признаки:
I стадия --Прикорневая аденопатия
II стадия + вовлечением паренхимы
(с уменьшением аденопатии)
III стадия
Развитие фиброза легкого с деформацией сосудов, бронхов, ателектазов, эмфиземы, полостей
Альвеолярно-капиллярный блок, нарушение диффузии + нарушение перфузии
Синдром ЛС
Слайд 67ДПЛ (саркоидоз, лечение)
ГКС, малые дозы 25-40 мг
Флуимуцил (N-ацетилцистеин)
1200-1800 мг. в
сутки
Делагил, рехорхин, плаквенил
Вит. гр. Е в сочетании с
противотуберкулезными препаратами
Ингаляционно ГКС
Симптоматическое лечение
Бронхогенной инфекции
Синдром ЛГ----Хр. легочного сердца
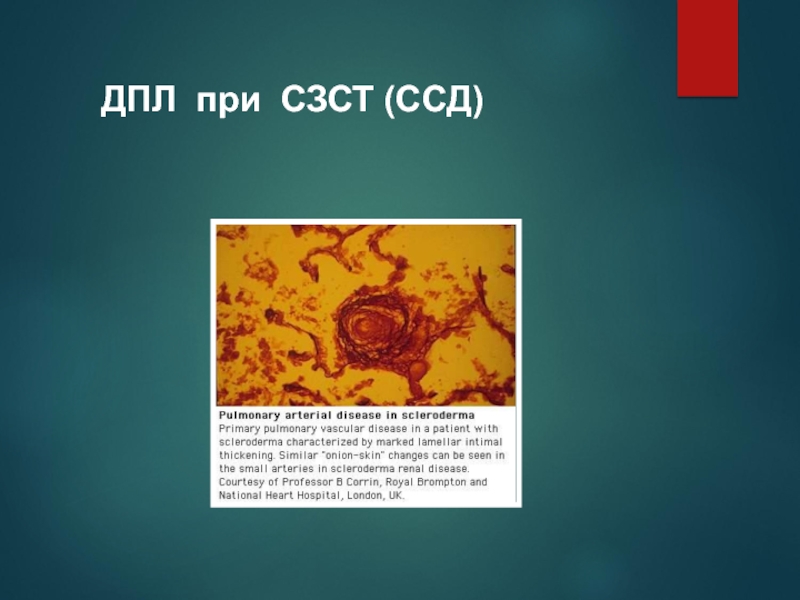
Слайд 68Поражения легких при СЗСТ и СВ
СКВ -
40-90%
ССД - 30-90%
УП -
90-97%,
ДМ - 5-23%
РА -1-60%
Частота и тяжесть поражений зависит от характера течения и глубины обследования.
Слайд 69Поражения легких при СЗСТ и СВ
Острое течение – васкулит –
фибриноидный некроз, аневризмы, тромбоз, кровоизлияния, образование полостей.
Хроничское течение: интерстициальный пневмонит
(продуктивные и склеротические изменения межальвеолярных перегородок)
Плевральная патология: эксудаты: адгезивный, сухой плеврит.
Исходы: фиброз, плевральные наложения.
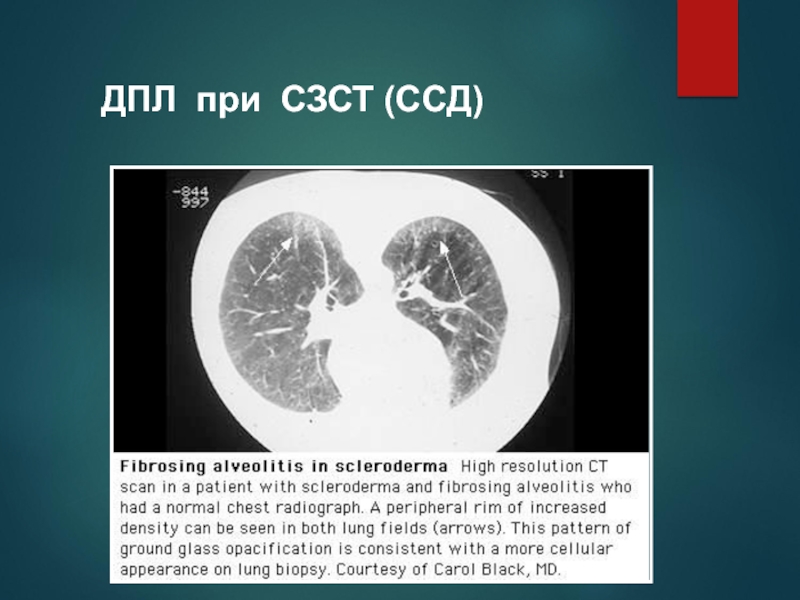
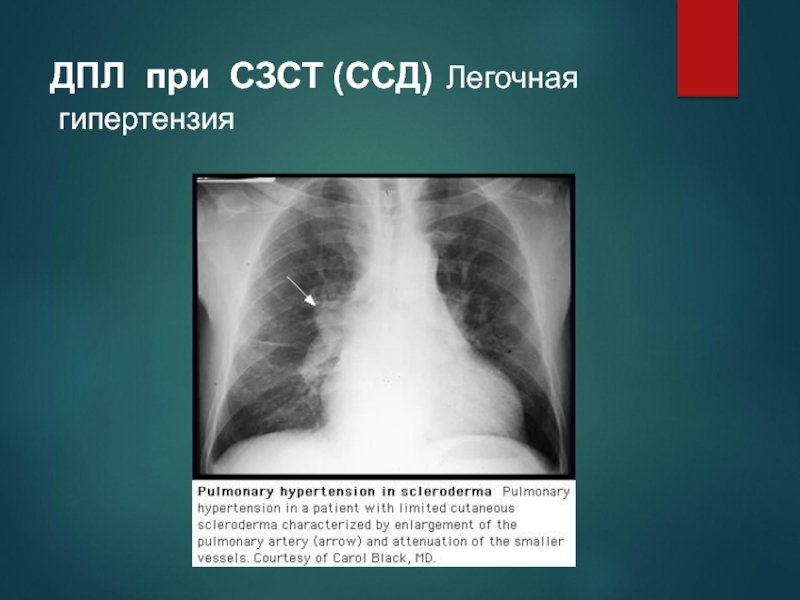
Слайд 72ДПЛ при СЗСТ (ССД) Легочная
гипертензия
Слайд 73Синдром Гудпасчера (геморрагическая пневмония с нефритом)
Пат.морфологическая сущность: Иммунное поражение базальной мембраны сосудов легких и
почек
Слайд 74Синдром Гудпасчера (геморрагическая пневмония с нефритом) клиника
Кашель, кровохаркание, анемия
Общие проявления
(похудание, tо, слабость)
Мочевой синдром,
формирование ХГН
ХПН
Слайд 75Синдром Гудпасчера (геморрагическая пневмония с нефритом) диагностика
Обнаружение
сидерофагов в мокроте
Иммунолюминесценция
(обнаружение ИК с JgG)
Диссеминированный процесс
в легких
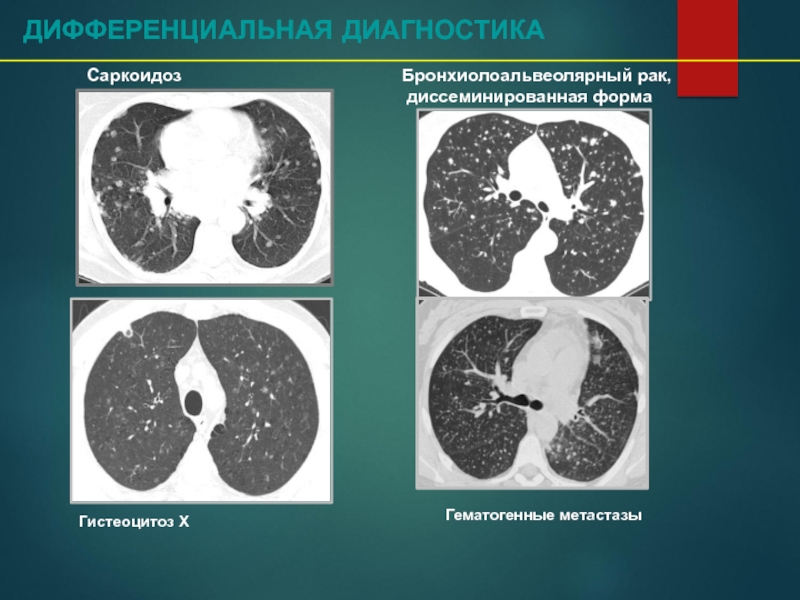
Слайд 76ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Саркоидоз
Бронхиолоальвеолярный рак, диссеминированная форма
Гематогенные метастазы
Гистеоцитоз Х
Слайд 77ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Диссеминированный туберкулез
ЭАА
Лейомиоматоз
ИФА
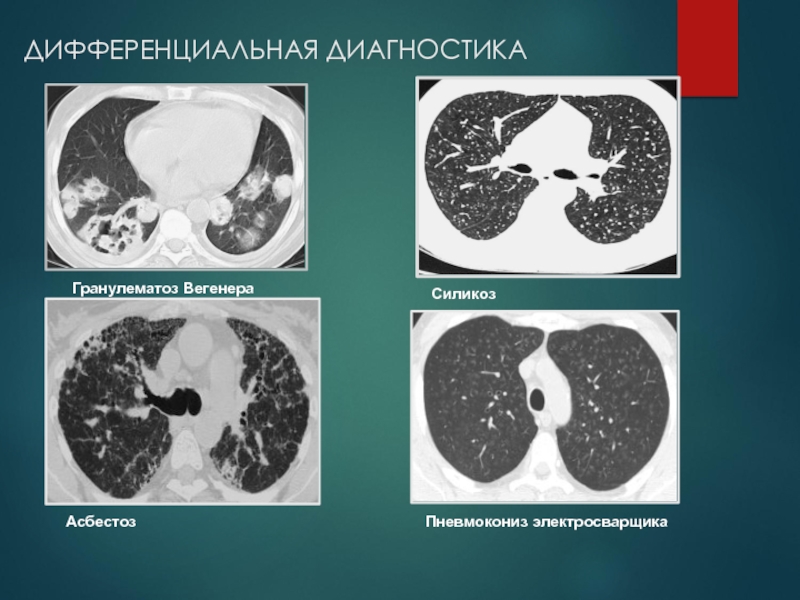
Слайд 78ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Гранулематоз Вегенера
Силикоз
Асбестоз
Пневмокониз электросварщика